Bài viết Ảnh hưởng điều trị thai ngoài tử cung bằng Methotrexate được biên dịch bởi Bs Quản Anh Dũng từ Sách “Chửa ngoài tử cung: Tiếp cận dựa trên ca lâm sàng” của tác giả Shirin Namouz-Haddad và Gideon Koren.
1. Trường hợp lâm sàng
Một phụ nữ 30 tuổi đến phòng khám sau khi sử dụng 80 mg meth- otrexate (MTX) tiêm bắp (IM) do nghi ngờ thai ngoài tử cung. Bệnh nhân này sau đó đã được chẩn đoán lại là không có EP.
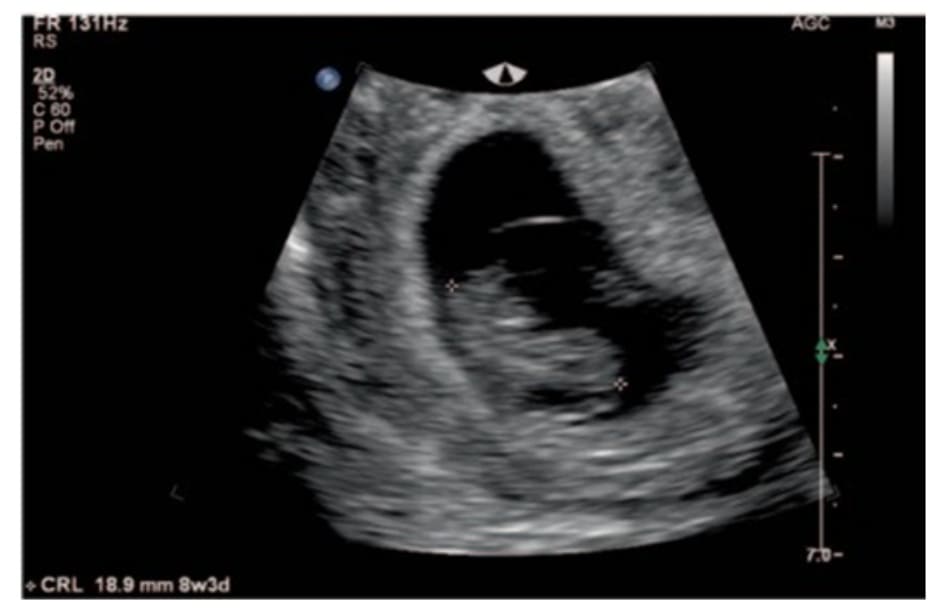
Hai ngày trước khi đến phòng khám, bệnh nhân được làm siêu âm qua ngả âm đạo thấy một túi thai trong buồng tử cung 8,3 tuần với chiều dài đầu mông (CRL) là 18,9 mm và nhịp tim thai bình thường, không phát hiện bất thường trên phần phụ (Hình 10.1 ).
Cặp vợ chồng rất lo lắng về những biến cố có thể xảy ra ở lần mang thai hiện tại và tiếp theo sau điều trị MTX.
2. Hướng xử trí?
- Giải thích kỹ cho bệnh nhân về các dị tật bẩm sinh có thể xuất hiện ở thai kỳ lần này và đưa ra các lựa chọn cho họ.
- Tư vấn thực hiện các công nghệ siêu âm hiện đại để tầm soát và theo dõi các bất thường bẩm sinh ở thai kỳ này và lần kế tiếp.
3. Chẩn đoán và đánh giá
Hiện nay chúng ta đã có rất nhiều phác đồ điều trị MTX liều cao (60-100 mg) cho bệnh nhân EP. Tuy nhiên các trường hợp thai trong tử cung bị chẩn đoán nhầm thành EP khiến thai nhi tiếp xúc với MTX liều cao trong các giai đoạn quan trọng của quá trình hình thành phôi. Đây cũng là tình huống hy hữu trong sản khoa, khi chỉ định sử dụng thuốc gây quái thai, mặc dù với liều duy nhất.
MTX, một chất đối kháng axit folic và chất ức chế tổng hợp DNA trong các tế bào đang trong giai đoạn phân chia nhanh, được coi là một chất gây quái thai ở người, đặc biệt khi được sử dụng với liều cao trong ba tháng đầu của thai kỳ. Bệnh phôi thai do MTX (hội chứng aminopterin) được đặc trưng bởi tình trạng thai hạn chế phát triển trong tử cung, sẩy thai, thai chết lưu, dị tật tim, biến dạng mặt, dị tật ống thần kinh và hệ xương, và chậm phát triển trí tuệ (Bảng 1).
Các nghiên cứu gần đây dã chứng minh sử dụng MTX liều thấp trong thời gian dài để điều trị các bệnh lý khớp tự miễn, không dẫn đến hội chứng aminopterin; tuy nhiên, có một số ít trường hợp vẫn có đột biến.
Nguy cơ tuyệt đối của bệnh phôi thai do MTX chỉ được ước đoán vì các số liệu nghiên cứu không thống kê đầy đủ. Nghiên cứu lớn nhất của chúng tôi bao gồm tám phụ nữ mang thai bị chẩn đoán nhầm EP và được điều trị bằng 50–184 mg MTX. Thật đáng tiếc là không có trường hợp nào mang thai khỏe mạnh (hai trẻ sơ sinh bị dị tật nặng được chẩn đoán bệnh phôi thai MTX (một trong số đó có thai chết lưu ở tuần thứ 30), ba trong số tám trường hợp mang thai bị sẩy thai tự nhiên dưới 2 tuần sau khi điều trị MTX, và ba trong số tám phụ nữ đã chấm dứt thai kỳ theo lời khuyên của bác sĩ). Nhìn chung, nguy cơ sinh con bị dị tật bẩm sinh của những bệnh nhân này tăng lên đáng kể khi so sánh trong quần thể dân số (1-3%).
| Sảy thai tự nhiên | Dị tật hai mắt xa |
| Hạn chế phát triển trong TC | Sống mũi rộng |
| Thai chết lưu | Hở hàm ếch |
| Bất sản não | Thiểu sản hàm |
| Não úng thủy | Tai lệch thấp |
| Tật sọ ngắn | Chi ngắn |
| Nứt đốt sống | Bất thường cốt hóa xương |
| Thiểu năng trí tuệ | Tật dính ngón |
| Chậm phát triển thể chất | Thiểu sản xương mác/ngón cái |
| Dính liền khớp lambda | Ngón chân dùi trống |
| Thóp rộng | Tim lệch phải |
Bảng 10.1 Hội chứng MTX (aminopterin).
4. Điều trị
Về mặt lý thuyết, bệnh phôi thai MTX có thể ít xuất hiện hơn ở những người sử dụng kèm với acid folinic (đối kháng với MTX). Tiêm leucovorin (một chất tương tự cấu trúc hóa học của axit folinic) ở động vật đã giúp cải thiện tác dụng gây quái thai của MTX. Trong mô hình thí nghiệm trên thỏ, leucovorin được sử dụng trong vòng 24 giờ sau khi tiêm MTX.
Trong bối cảnh lâm sàng, thời điểm chẩn đoán chính xác vị trí thai thường là 1-2 tuần sau khi uống MTX. Tuy nhiên lại chưa có nghiên cứu nào đánh giá hiệu quả của việc sử dụng acid folinic trên cơ thể người sau dùng MTX.
Bác sĩ nên giải thích rõ cho bệnh nhân về các tác động của MTX với thai nhi và khả năng ‘cứu vãn’ tình thế gần như là không khả thi. Nếu người phụ nữ chọn tiếp tục mang thai, dựa trên lý do tôn giáo hoặc tâm lý, nên siêu âm thai thật tỉ mỉ để đánh giá các bất thường. Tuy nhiên, nó có thể phát hiện ra những dị tật lớn nhưng không thể loại trừ hoàn toàn những dị tật đó hoặc chậm phát triển trí tuệ. Trong những trường hợp như vậy, việc cho dùng axit folinic có thể có ý nghĩa, miễn là sản phụ và gia đình chấp nhận rằng tác dụng của nó có thể không đáng kể.
Các khía cạnh trong tương lai Các khuyến nghị cho việc thụ thai trong tương lai sau khi tiếp xúc với MTX đã chỉ ra rằng thời điểm thích hợp là khi nồng độ MTX trong máu ở dưới ngưỡng gây độc. Tuy nhiên, khoảng thời gian chính xác để chắc chắn thai không tiếp xúc với MTX còn tồn dư trong cơ thể vẫn chưa được công bố. Thông thường là nên tránh mang thai trong 3 tháng sau khi dùng, vì thực tế là MTX còn sót lại có thể được lưu trữ trong thận và gan trong nhiều tháng, mặc dù thời gian bán thải của nó ngắn từ 8–15 giờ.
Thời gian có thể tiếp tục mang thai sau dùng liều MTX cao để điều trị u nguyên bào nuôi thai nghén còn đang tranh cãi. Điều trị hóa chất cho các khối u nguyên bào nuôi thai nghén có thể có các cách sau: MTX đơn thuần hoặc các loại thuốc gây độc tế bào khác hoặc MTX kết hợp với các loại thuốc khác nhau. Một nghiên cứu hồi cứu, trong đó tất cả phụ nữ được điều trị bằng MTX liều cao (trung bình 1,2 g, có người dùng đến 6,8 g), cho thấy nguy cơ dị tật bẩm sinh trong lần mang thai tiếp theo không liên quan đến khoảng thời gian ‘chờ’ sau điều trị (từ khi điều trị MTX xong đến khi thụ thai thành công). Nguy cơ dị tật và thai chết lưu không tăng lên có ý nghĩa thống kê so với nhóm chứng. Ngược lại, trong một nghiên cứu khác, nguy cơ bất thường thai nhi (sẩy thai tự nhiên, thai chết lưu và chửa trứng) tăng lên đáng kể ở những phụ nữ thụ thai trong khoảng thời gian dưới 6 tháng sau điều trị thuốc (chỉ 4/15 sản phụ được điều trị MTX) (6/15; 40%) so với khoảng thời gian > 12 tháng (10/95; 10,5%; p = 0,028).
Cho đến nay, nghiên cứu tiến cứu lớn nhất đã chứng minh rằng không có sự gia tăng nguy cơ bất thường thai nhi (thai chết lưu, sẩy thai tự nhiên, dị tật bẩm sinh lớn và nhỏ) ở những phụ nữ được điều trị MTX liều thấp thời gian dài (liều trung bình hàng tuần 15 mg; dao động từ 2,5– 30 mg) và dừng lại 10 tuần trước LMP so với nhóm chứng khỏe mạnh, không tiếp xúc với MTX. Ngược lại, những người được điều trị MTX trong tam cá nguyệt đầu tiên có nguy cơ bị dị tật bẩm sinh cao hơn, mặc dù chưa đủ nặng để được chẩn đoán hội chứng aminopterin.
Không có nghiên cứu nào đề cập đến liều lượng MTX trung bình sử dụng điều trị EP. Chỉ có một nghiên cứu hồi cứu so sánh 45 phụ nữ thụ thai <6 tháng (trung bình 3,6 ± 1,7 tháng) sau khi điều trị MTX với 80 phụ nữ thụ thai> 6 tháng (23,6 ± 14,7 tháng) sau khi điều trị MTX. Kết quả cho thấy không có sự khác biệt (tỷ số chênh 1,00, khoảng tin cậy 95% (CI) 0,98–1,02) vềdị tật bẩm sinh, sẩy thai tự nhiên, sinh non và trẻ sơ sinh nhẹ cân giữa hai nhóm. Phân tích mô hình hồi quy logistic, khoảng thời gian ‘chờ’ sau điều trị MTX cho tới lần thụ thai tiếp không liên quan tới bất thường thai nhi.
Quản lý trong lần mang thai kế tiếp Do không có bằng chứng rõ ràng về việc gây quái thai sau dùng MTX ở lần mang thai kế tiếp, và thời gian bán thải của thuốc ngắn khiến chúng ta có thể yên tâm về chúng. Ngay cả khi người phụ nữ thụ thai dưới 3 tháng sau điều trị, không có bằng chứng chứng minh họ có nguy cơ bất thường thai nhi cao hơn bình thường. Tuy nhiên, các nghiên cứu trên đây vẫn còn hạn chế, nên chúng ta vẫn cần cân nhắc điều trị trên từng đối tượng bệnh nhân cụ thể.
5. Kết quả
Gia đình quyết định bỏ thai. Theo lời khuyên của bác sĩ phụ khoa, cô đã thụ thai 6 tháng sau lần đình chỉ thai nghén đó. Lần mang thai sau, bệnh nhân được theo dõi tại phòng khám và một bé gái khỏe mạnh đã chào đời.
6. Đúc kết lâm sàng
- Chẩn đoán EP sai cùng với điều trị MTX làm tăng đáng kể nguy cơ gây dị tật bẩm sinh ở thai nhi (nếu tồn tại thai trong buồng tử cung).
- Việc điều trị MTX không phù hợp có thể phải thông báo cho bệnh nhân về các rủi ro mà con của họ có thể gặp, để từ đó đưa ra phương án điều trị phù hợp.
- Khuyên bệnh nhân có điều trị MTX nên thụ thai lại sau khoảng thời gian ‘chờ’ ít nhất 6 tháng.
- Sản phụ thụ thai trong khoảng thời gian 6 tháng sau điều trị MTX vẫn có thể giữ thai, tuy nhiên cần siêu âm tỉ mỉ đánh giá những bất thường thai nhi hoặc các dị tật bẩm
7. TÀI LIỆU THAM KHẢO
- Nurmohamed L, Moretti ME, Schechter T, Einarson A, Johnson D, Lavi- gne SV, et al. Outcome following high-dose methotrexate in pregnancies misdiagnosed as Am J Obstet Gynecol. 2011;205:533 e1–3.
- Del Campo M, Kosaki K, Bennett FC, Jones Developmental delay in fetal aminopterin/methotrexate syndrome. Teratology. 1999;60:10–2.
- Martin MC, Barbero P, Groisman B, Aguirre MA, Koren Methotrexate embryopathy after exposure to low weekly doses in early pregnancy. Re- prod Toxicol. 2014;43:26–9
- Heinonen OP, Slone D, Shapiro Birth defects and drugs in pregnancy. Littleton: Pub. Sciences Group; 1977.
- DeSesso JM, Goeringer Amelioration by leucovorin of methotrexate developmental toxicity in rabbits. Teratology. 1991;43:201–15.
- American College of O, ACOG practice bulletin no. 94: medical management of ectopic pregnancy. Obstet Gynecol. 2008;111:1479–85.
- Practice Committee of American Society for Reproductive Medicine. Medical treatment of ectopic pregnancy: a committee Fertil Steril. 2013;100:638–44.
- Charache S, Condit PT, Humphreys SR. Studies on the folic acid vita- IV. The persistence of amethopterin in mammalian tissues. Cancer. 1960;13:236–40.
- Rustin GJ, Booth M, Dent J, Salt S, Rustin F, Bagshawe Pregnancy af- ter cytotoxic chemotherapy for gestational trophoblastic tumours. BMJ. 1984;288:103–6.
- Matsui H, Iitsuka Y, Suzuka K, Yamazawa K, Tanaka N, Seki K, et Risk of abnormal pregnancy completing chemotherapy for gestational trophoblastic tumor. Gynecol Oncol. 2003;88:104–7.
- Weber-Schoendorfer C, Chambers C, Wacker E, Beghin D, Bernard N, Shechtman S, et al. Pregnancy outcome after rheumatologic methotrex- ate (MTX) treatment prior to or during early pregnancy: a prospective multicenter cohort Arthritis Rheumatol. 2014;66(5):1101–10.
- Svirsky R, Rozovski U, Vaknin Z, Pansky M, Schneider D, Halperin R. The safety of conception occurring shortly after methotrexate treatment of an ectopic Reprod Toxicol (Elmsford, NY). 2009;27:85–7.
- Lloyd ME, Carr M, McElhatton P, Hall GM, Hughes RA. The effects of methotrexate on pregnancy, fertility and lactation. QJM. 1999;92:551–
Tham khảo thêm một số bài viết cùng chủ đề