Bài viết Các đặc điểm lâm sàng và chần đoán phổ nhau cài răng lược được biên dịch bởi bác sĩ Vũ Tài từ sách “Các đặc điểm lâm sàng và chẩn đoán phổ nhau cài răng lược (placenta accreta, increta, và percreta)” của tác giả Robert Resnik, MD, Robert M Silver, MD.
1.GIỚI THIỆU
Phổ nhau cài răng lược (PAS) là một thuật ngữ chung được sử dụng để mô tả sự xâm lấn bất thường của nguyên bào nuôi vào cơ tử cung của thành tử cung. Điều này rất quan trọng về mặt lâm sàng vì nhau thai không tự bong ra khi sinh và việc cố gắng lấy bỏ bằng tay dẫn đến xuất huyết, có thể đe dọa tính mạng và thường phải cắt bỏ tử cung. Cơ chế bệnh sinh của hầu hết các trường hợp PAS được cho là do nhau thai làm tổ ở một vùng mà quá trình màng rụng hóa bị khiếm khuyết do tổn thương bề mặt chung của nội mạc tử cung và cơ tử cung từ trước. Yếu tố nguy cơ quan trọng nhất của PAS là nhau tiền đạo sau khi sinh mổ trước đó.
Chủ đề này sẽ thảo luận về các đặc điểm lâm sàng và chẩn đoán PAS. Quản lý bệnh nhân bị PAS được xem xét ở chủ đề riêng. (See “Management of the placenta accreta spectrum (placenta accreta, increta, and percreta)”.)
2. ĐỊNH NGHĨA
PAS (trước đây được gọi là nhau thai bám bệnh lý) là một thuật ngữ rộng bao gồm:
• Placenta accreta – Các nhung mao mỏ neo của nhau thai bám vào cơ tử cung (thay vì màng rụng).
• Placenta increta – Các nhung mao mỏ neo của nhau thai đâm xuyên vào cơ tử cung.
• Placenta percreta – Các nhung mao mỏ neo của nhau thai đâm xuyên qua cơ tử cung đến lớp thanh mạc tử cung hoặc các cơ quan lân cận.
3. TỶ LỆ HIỆN MẮC
Trong một tổng quan hệ thống năm 2019 bao gồm 7001 trường họp PAS trong số gần 5,8 triệu ca sinh, tỷ lệ hiện mắc gộp chung là 0,17% (khoảng 0,01 đến 1,1% ). Con số này cao hơn nhiều so với tỷ lệ mắc 0,003% ở Hoa Kỳ trong những năm 1950 [ 2,3 ]. Sự gia tăng rõ rệt của PAS, bắt đầu từ nhũng năm 1980 và 1990 và được quan sát thấy trên toàn thế giới, được cho là do tỷ lệ sinh mổ ngày càng tăng trong những thập kỷ gần đây [ 4 ]. (See ’Risk factors’ below.)
Placenta accreta phổ biến hơn nhiều so với placenta increta và percreta. Trong cùng một tổng quan hệ thống, các loại và tần suất của nhau thai bất thường là:
• Placenta accreta – 63%
• Placenta increta – 15%
• Placenta percreta – 22%
4. CƠ CHẾ BỆNH SINH
Cơ chế bệnh sinh của PAS không được biết một cách chắc chắn. Giả thuyết phổ biến nhất cho rằng quá trình màng rụng hóa bị khiếm khuyết (màng rụng bị rối loạn chức năng, hoặc không có, chỉ có một phần, hình thành kém, mỏng) ở một vùng sẹo do phẫu thuật tử cung trước đó ảnh hưởng đến mặt phân cách giữa nội mạc tử cung-cơ tử cung cho phép các nhung mao mỏ neo của nhau thai bám trực tiếp vào hoặc xâm lấn vào cơ tử cung . Giả thuyết này được ủng hộ bởi quan sát rằng 80% bệnh nhân PAS có tiền sử mổ lấy thai, nạo và / hoặc cắt bỏ cơ tử cung trước đó . Các giả thuyết khác, có thể giải thích cho một số các trường họp, cho rằng PAS là do xâm lấn quá mức của các nguyên bào nuôi ngoài nhung mao hoặc tái cấu trúc mạch máu mẹ bị khiếm khuyết ở vùng sẹo [ 7). Trong các trường hợp hiếm gặp, bệnh lý tử cung, như tử cung hai sừng, lạc nội mạc tử cung hoặc u xơ dưới niêm mạc, có thể liên quan đến các vi khiếm khuyết nội mạc tử cung cản trở các chức năng sinh học bình thường của nội mạc tử cung và do đó cho phép nhau thai bám bất thường – Điều này có thể giải thích cho việc hiếm khi xuất hiện PAS ở nhũng phụ nữ mang thai con so và không có tiền sử phẫu thuật tử cung.
Các yếu tố điều hòa mức độ xâm lấn bệnh lý (ví dụ, accreta so với percreta) chưa được xác định rõ. Nhau thai có thể có cả nhung mao bám dính và xâm lấn, và mức độ sự xâm lấn có thể tiến triển theo sự phát triển của thai kỳ [ 8 ]. Tuy nhiên, đã có những trường hợp xác nhận có placenta percreta ở ngay tuần thứ 16 của thai kỳ, điều này gợi ý rằng, ít nhất trong một số trường họp, “không thể thay đổi được kết cục” ở vị trí nhau làm tổ về việc liệu accreta, increta, hay percrata sẽ phát triển ở đó và sự gia tăng mức độ xâm lấn không liên quan đến việc gia tăng thời gian mang thai.
Trong một số trường họp, sự xuất hiện của placenta increta và percreta có thể là do nứt một phần hoặc hoàn toàn vết sẹo tử cung, điều này cho phép nguyên bào nuôi ngoài nhung mao tiếp cận trực tiếp với cơ tử cung ở sâu hơn, như thanh mạc và xa hơn nữa [ 5J. Trên thực tế, các dữ liệu gần đây ủng hộ khái niệm PAS hoàn toàn là do các khiếm khuyết ở màng rụng và / hoặc tử cung [ 9J. Các khiếm khuyết cơ tử cung lớn và sâu thường liên quan đến sự vắng mặt quá trình tái tạo biểu mô sẹo bình thường.
5. ĐẶC ĐIỂM LÂM SÀNG
5.1.Yếu tố nguy cơ
Yếu tố nguy cơ quan trọng nhất cho sự phát triển PAS là nhau tiền đạo sau lần sinh mổ trước đó. Trong một nghiên cứu tiến cứu bao gồm 723 thai phụ có nhau tiền đạo được mổ lấy thai, tần suất PAS tăng lên cùng với số ca mổ lấy thai ngày càng tăng như sau fill:
• Sinh mổ lần đầu 3%
• Sinh mổ lần thứ hai, 11%
• Sinh mổ lần thứ ba, 40%
• Sinh mổ lần thứ tư, 61%
• Sinh mổ từ lần thứ năm trở lên, 67%
Trong trường hợp không có nhau tiền đạo, tần suất PAS ở phụ nữ sinh mổ thấp hơn nhiều:
• Sinh mổ lần đầu, 0,03%
• Sinh mổ lần thứ hai, 0,2%
• Sinh mổ lần thứ ba, 0,1%
• Sinh mổ lần thứ tư hoặc thứ năm, 0,8%
• Sinh mồ từ lần thứ sáu trở lên, 4,7%
Các yếu tổ nguy cơ khác bao gồm tiền sử phẫu thuật tử cung (ví dụ, cắt bỏ cơ đi vào buồng tử cung, nội soi tử cung gỡ dính, cắt bỏ thai ngoài tử cung đoạn sừng, nong và nạo, cắt/đổt lớp nội mạc tử cung), mang thai ở sẹo mổ lấy thai, tuổi mẹ > 35 tuổi, sinh đẻ nhiều làn, tiền sử chiếu xạ vùng chậu, bóc rau nhân tạo, viêm nội mạc tử cung sau sinh, và vô sinh và / hoặc các thủ thuật vô sinh (ví dụ, đặc biệt là chuyển phôi bảo quản lạnh). Các sợi cơ tử cung ở màng nền (BPMF) trong bánh nhau được sinh ra có thể được báo cáo bởi bác sĩ giải phẫu bệnh và dường như là một yếu tổ nguy cơ gây sót nhau hoặc PAS ở thai kỳ đang được khảo sát và sau đó, đặc biệt khi BPMF chiếm ưu thế [ 21,22 ].
Xem xét các yểu tố nguy cơ khác ngoài tiền sử mồ lấy thai trước đó là đặc biệt quan trọng ở phụ nữ đang mang thai làn đầu tiên. Trong một nghiên cứu hồi cứu giới hạn ở nhưng sản phụ sinh con so với nhau thai xâm lấn, nguy cơ tương đổi [RR] cửa nhau thai xâm lấn đối với những người có tiền sử thực hiện một và hai thủ thuật phụ khoa trước đó (bao gồm nạo hút để kết thúc thai kỳ) tương ứng là RR 1,5 (CI 95% 1,1- 1,9) và RR 2,7 (CI 95% 1,7-4,4)
Điều quan trọng cần lưu ỷ là trong một phân tích đa biến, nhau tiền đạo dường như là một yếu tố nguy cơ độc lập đổi với PAS (odds ratio [OR] 54, 95% CI 18-166), trong kill phẫu thuật tử cung trước đó thì không (OR 1,5, 95%. CI 0,4-5,1) [ 23 ].
Điều thú vị là, tỷ số giới tính liên quan đến PAS thiên về nữ giới, ngược lại với tỷ số giới tính bình thường ở quần thế chung, tý sổ này thiên về nam giới [ 24,25 ].
5.2.Biểu hiện lâm sàng
Lý tưởng nhất, PAS được nghi ngờ đầu tiên bởi các dấu hiệu trên siêu âm sản khoa trong khi bệnh nhân không có triệu chứng. Nó thường được chẩn đoán trong quá trình sàng lọc siêu âm trước sinh ở những thai phụ có nhau tiền đạo hoặc nhau bám thấp ở mặt trước và phẫu thuật tử cung trước đó. Ớ những thai phụ có các yếu tố nguy cơ ít nối bật hơn đổi với sự bám bất thường của nhau thai, đó có thề là một phát hiện tình cờ khi khám siêu âm định kỳ, và đôi khi, chẩn đoán không được đưa ra cho đến khi sổ nhau [ 26 ] (See ‘Prenatal screening and diagnosis’ below.)
Biểu hiện lâm sàng đầu tiên của PAS thường là chảy máu ồ ạt, đe dọa tính mạng xảy ra ở thời điếm cổ gắng bóc rau nhân tạo. Ngược lại với sót nhau đơn thuần, một phần hoặc toàn
bộ bánh nhau vẫn bám chặt vào buồng tử cung và có thể không xuất hiện mặt phẳng phân tách nào. Tuy nhiên, nó cũng có thể biểu hiện như chảy máu trước sinh trong trường hợp nhau tiền đạo.
5.3.Những dấu hiệu cận lâm sàng có thể có
• Tăng alpha-fetoprotein huyết thanh mẹ (MSAFP) – Một số báo cáo hàng loạt và ca bệnh đã báo cáo mối liên quan giữa PAS và sự gia tăng nồng độ MSAFP không giải thích được ở 3 tháng giữa thai kỳ ( > 2 hoặc 2,5 lần giá trị trung bình) [ 23,27,28 1. Mặc dù nồng độ MSAFP tăng cao hỗ trợ chẩn đoán nhau thai làm tổ bất thường trên siêu âm, nhưng đây là một phát hiện không nhất quán và bản thân nó không hữu ích trong việc chẩn đoán. Hơn nữa, MSAFP bình thường cũng không loại trừ chẩn đoán.
Các chất phân tích nhau thai khác (ví dụ, protein huyết tương A liên quan đến thai kỳ, beta-hCG tự do) cũng có liên quan đến PAS và cũng không hữu ích trên lâm sàng vì giá trị tiên đoán dương tính rất thấp. Các dấu ấn proteomic trong máu mẹ cho thấy rất hứa hẹn để giúp chẩn đoán PAS. Tuy nhiên, xét nghiệm cần được xác nhận rộng rãi trước khi có thể được khuyến cáo ứng dụng trong lâm sàng.
• Đái máu – Placenta percreta xâm lấn bàng quang có thể gây đái máu khi mang thai. Một tổng quan y văn bao gồm 54 trường họp placenta percreta xâm lấn bàng quang, báo cáo rằng 17 ca (31%) có kèm theo đái máu. Nội soi bàng quang được thực hiện ở 12 bệnh nhân nhưng không hữu ích trong việc đưa ra chẩn đoán trước phẫu thuật. Điều này có thể là do sự vi xâm lấn bàng quang không thể nhìn thấy được khi nội soi bàng quang nhưng có thể dẫn đến đái máu.
5.4.Hậu quả
Khi cố gắng loại bỏ nhau thai sau khi sinh, không có mặt phẳng phân tách bình thường giữa màng nền nhau thai và thành tử cung dẫn đến chảy máu lớn. Chảy máu đặc biệt nghiêm trọng khi nhau xâm lấn nhiều hơn do sự tăng sinh mạch lớn hơn ở giường nhau (tân sinh mạch tại chỗ và giãn mạch) [ 31-33 ]. Hậu quả tiềm tàng của chảy máu ồ ạt bao gồm rối loạn đông máu rải rác trong lòng mạch, hội chứng suy hô hấp ở người lớn, suy thận, phẫu thuật không có kế hoạch và tử vong, cũng như các biến chúng tiềm ẩn do truyền máu.
• Cắt bỏ tử cung và truyền máu chu sản – PAS là một chỉ định phổ biến để cắt bỏ tử cung chu sản, để ngăn ngừa hoặc kiểm soát băng huyết sau sinh. Trong một tổng quan hệ thống bao gồm 7001 trường họp PAS, cắt bỏ tử cung chu sản được thực hiện ở 52,2% (95% CI 38,3-66,4), và truyền máu được yêu cầu ở 46,9 % (95% CI 34,0-59,9) – Lưu ý, PAS không được xác nhận về mặt mô học trong các trường hợp không cắt bỏ tử cung. Kết cục có thể khác nhau giữa các quần thể và có thể xấu hơn đối với các trường họp được xác nhận về mặt mô học.
• Tăng tỷ lệ bệnh tật ỏ’ mẹ khi nhau thai xâm lấn nhiều hoìi – Tỷ lệ bệnh tật chung ở mẹ đặc biệt cao với placenta percreta (86 so với 27% với accreta ). Trước khi sinh, percreta có thể ảnh hưởng đến tính toàn vẹn của vết sẹo cắt tử cung trước đó, dễ dần đến vỡ tử cung. Sinh thai và cắt bỏ tử cung thường phức tạp vì các cấu trúc giải phẫu ngoài tử cung, bao gồm các mạch máu ở vùng chậu, có thể bị nhau thai xâm lấn. Nếu nghi ngờ accreta chứ không phải là percreta trước sinh, thì việc chuẩn bị trước mổ để sinh thai có thể không thỏa đáng; tuy nhiên, bệnh tật nặng ở mẹ vẫn có thể xảy ra mặc dù đã lập kế hoạch đa chuyên khoa, quản lý ở một trung tâm chuyên khoa về nhau cài răng lược và nghi ngờ percreta trước sinh.
Một tổng quan về 109 trường hợp placenta percreta báo cáo loại và tần suất các biến chứng sau: truyền máu trên 10 đơn vị (44 trường hợp), nhiễm trùng (31 trường hợp), tử vong mẹ (8 trường họp), thắt hoặc hình thành lỗ rò niệu quản (mỗi biến chúng 5 trường hợp), và vỡ tử cung tự phát (3 trường hợp). Những trường họp này có nguồn gốc từ một bảng câu hỏi được cấp cho các thành viên của Society for Maternal-Fetal Medicine và một nghiên cứu hồi cứu tại một cơ sở y tế; do đó, tỷ lệ biến chứng có thể cao hơn tỷ lệ được quan sát thấy từ một chuỗi tiến cứu liên tiếp.
• Tỷ lệ bệnh tật sơ sinh – Sinh non và nhỏ so với tuổi thai dường như phổ biến hơn ở những thai kỳ phức tạp bởi PAS. Kết cục sơ sinh có liên quan nhiều đến tuổi thai khi sinh nhưng dường như không bị ảnh hưởng đáng kể bởi mức độ xâm lấn của nhau thai (accreta so với percreta).
• Tử vong – Tử vong mẹ và chu sinh là không phổ biến trong các chuỗi ca bệnh từ các trung tâm chăm sóc cấp ba nơi thường có chuyên môn đa khoa; tuy nhiên, các báo cáo này có xu hướng sai số lựa chọn.
5.5.Mô học nhau thai sau sinh
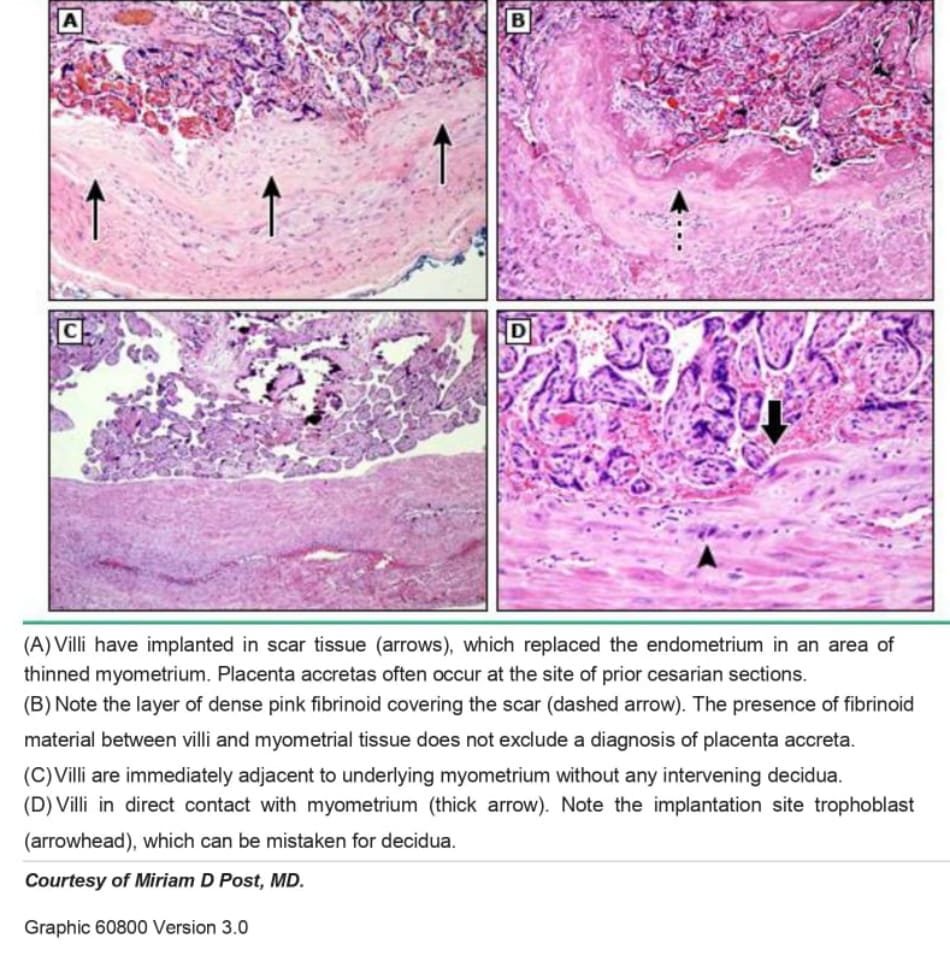
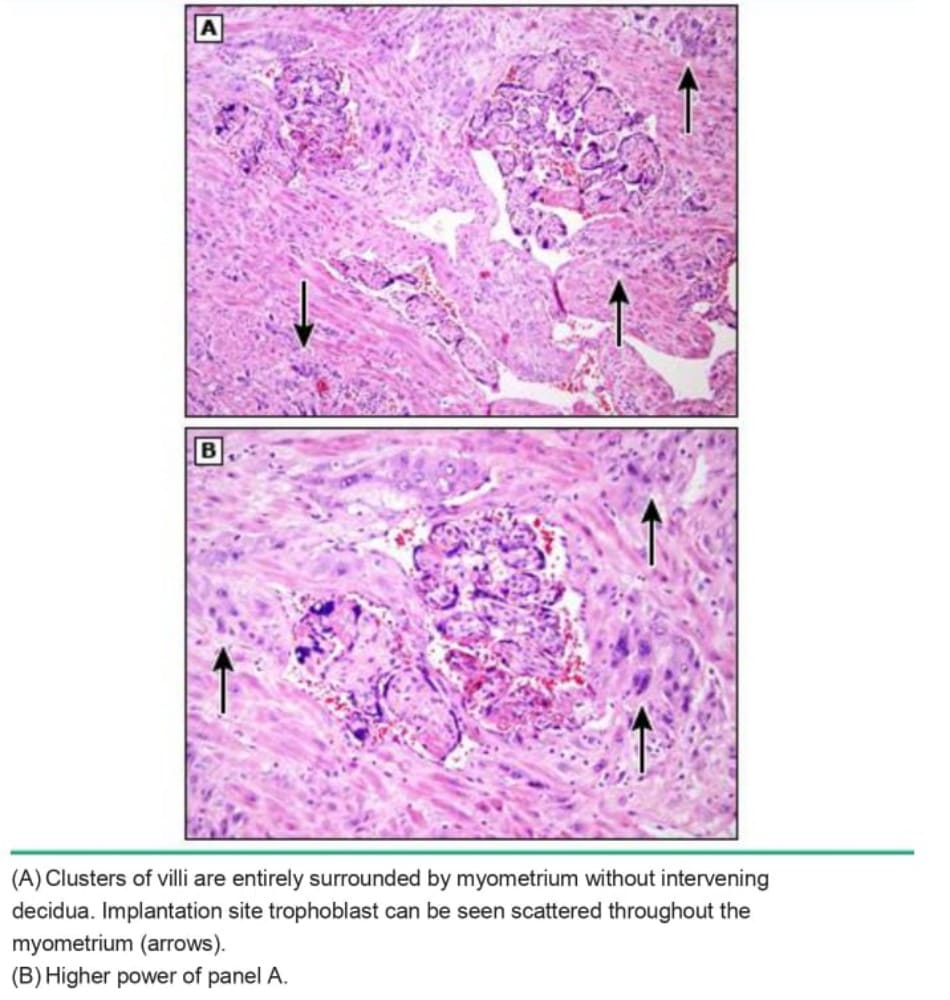
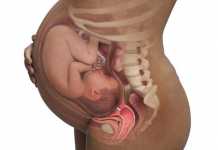
Các phát hiện mô học sau sinh cho thấy các nhung mao nhau thai bám trực tiếp hoặc xâm lấn vào hoặc xuyên qua cơ tử cung mà không có màng đệm ở giữa. Nhau thai được đặc trưng như accreta (picture 1), increta (picture 1), hoặc percreta, phụ thuộc vào mức độ xâm lấn cơ tử cung sâu nhất (xâm lấn bề mặt, xâm lấn sâu hoặc xuyên qua toàn bộ thành tử cung), vì mức độ bám hoặc xâm lấn của nhung mao không phải lúc nào cũng đồng nhất .Có thể xác định chẩn đoán accreta khu trú trong trường hợp không cắt bỏ tử cung bằng cách xác định những dấu hiệu này khi nạo tử cung hoặc trong các mảnh cơ tử cung dính vào nhau thai.
Một nhóm nghiên cứu đã phát triển một quy trình kiểm tra bệnh lý đại thể và vi thể đối với các trường hợp nghi ngờ PAS, bao gồm mối tương quan với các dấu hiệu lâm sàng và X quang. Việc kiểm ưa tiêu chuẩn, chi tiết có thể hữu ích cho các cuộc thảo luận sau sinh với bệnh nhân và cho nghiên cún.
6. SÀNG LỌC VÀ CHẨN ĐOÁN TRƯỚC SINH
Sàng lọc và chẩn đoán trước sinh rất quan trọng để bệnh nhân và gia đinh có thể được tư vấn về các bất thường nhau thai được nghi ngờ và có thể xây dựng kế hoạch sinh và lựa chọn cơ sở y tế thích hợp. Chuẩn bị trước phẫu thuật, bao gồm sự sẵn có về nhân lực có chuyên môn phẫu thuật và X quang, các thành phần máu để truyền và thiết bị thích họp, sẽ giúp cải thiện kết cục. Trong một phân tích gộp (11 nghiên cứu, 700 trường họp mang thai), những thai phụ được chẩn đoán PAS trước sinh có tỷ lệ mất máu ít hơn đáng kể (chênh lệch trung bình 0,9 L) và truyền ít hồng cầu hơn (chênh lệch trung bình 1,5 đơn vị) so với những thai phụ được chẩn đoán tình trạng này ưong khi sinh [ 42 ]. (See “Management of the placenta accreta spectrum (placenta accreta, increta, and percreta)”.)
Đối tượng và quy trình sàng lọc – Thai phụ có nhau tiền đạo hoặc nhau bám thấp ở mặt trước và phẫu thuật tử cung trước đó nên được đánh giá siêu âm qua thành bụng và qua ngả âm đạo kỹ lưỡng về mặt phân cách giữa nhau thai và cơ tử cung ưong khoảng từ 18 đến 24 tuần tuổi thai. Ở tuổi thai này, chẩn đoán PAS trước sinh có thể được đưa ra hoặc loại trừ với độ chính xác gần 90%, mặc dù ưong các nghiên cún quần thể, chẩn đoán trước sinh không được đưa ra ở một nửa đến hai phần ba số trường hợp. Việc sử dụng nhất quán một quy trình sàng lọc nhắm mục tiêu có thể hữu ích [ 46 ].
Theo dõi bằng siêu âm những bệnh nhân có nhau tiền đạo hoặc nhau bám thấp ở mặt trước được xem xét ở chủ đề riêng. (See “Placenta previa: Management”, section on ‘Monitoring placental position’.)
Chẩn đoán trước sinh – PAS có khả năng xảy ra cao ở những bệnh nhân bị nhau tiền đạo hoặc nhau bám thấp sau một hoặc nhiều lần mổ lấy thai trước đó cộng với các chẩn đoán hình ảnh cho thấy sự làm tổ bất thường, như được mô tả dưới đây (see ‘Ultrasound findings’ below). Chẩn đoán có thể được loại trừ một cách hợp lý khi các chẩn đoán hình ảnh cho thấy sự làm tổ nhau thai bình thường.
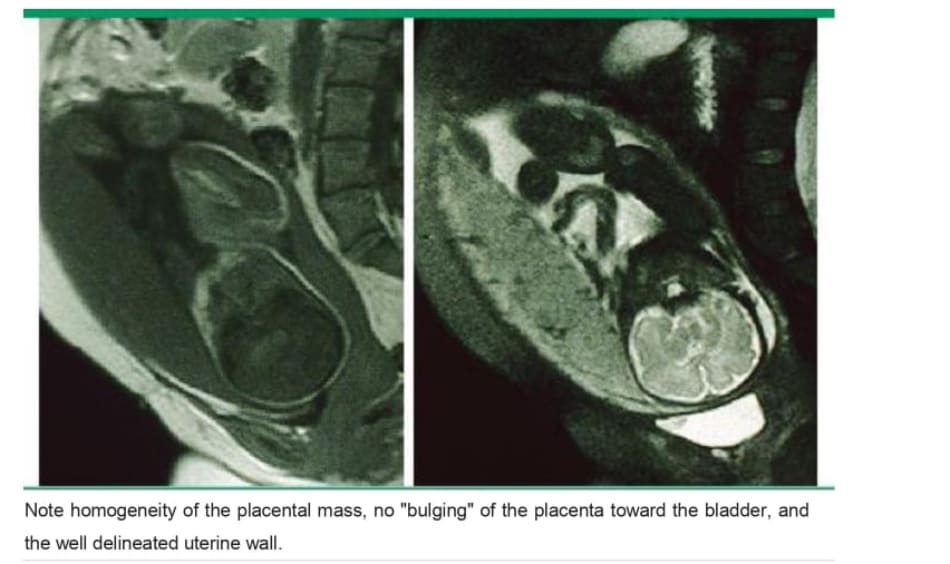
Dựa vào kinh nghiệm của chúng tôi với việc quản lý hàng trăm trường hợp, chúng tôi nhận thấy rằng ổ khuyết trong bánh nhau (xuất hiện dưới dạng các khoảng trống âm trong bánh nhau) và sự gián đoạn mặt phân cách giữa thành bàng quang và thanh mạc tử cung (đường bàng quang) là nhũng dấu hiệu siêu âm chẩn đoán đáng tin cậy nhất. Doppler màu thể hiện dòng chảy ổ khuyết xoáy (“hỗn loạn”) và / hoặc các mạch máu cầu nối là những dấu hiệu khẳng định có giá trị. Nếu siêu âm không thể kết luận hoặc không rõ ràng (ví dụ: khi vùng quan tâm không phải là đoạn trước dưới tử cung, như sau khi cắt bỏ cơ tử cung [ 47 Ị), có thể thực hiện chụp cộng hưởng tù’ (MRI) để làm rõ chẩn đoán nếu điều này sẽ ảnh hưởng đến việc quản lí bệnh nhân; tuy nhiên, sử dụng thông tin bổ sung thu được từ MRI là không chắc chắn. (See ‘Ultrasound findings’ below and ‘Color Doppler’ below and ‘Magnetic resonance imaging’ below.)
Dấu hiệu trên siêu âm – Trong tam cá nguyệt thứ hai và thứ ba, các dấu hiệu siêu âm qua thành bụng và âm đạo sau đây có liên quan đến PAS; không cần phải có tất cả các dấu hiệu này:
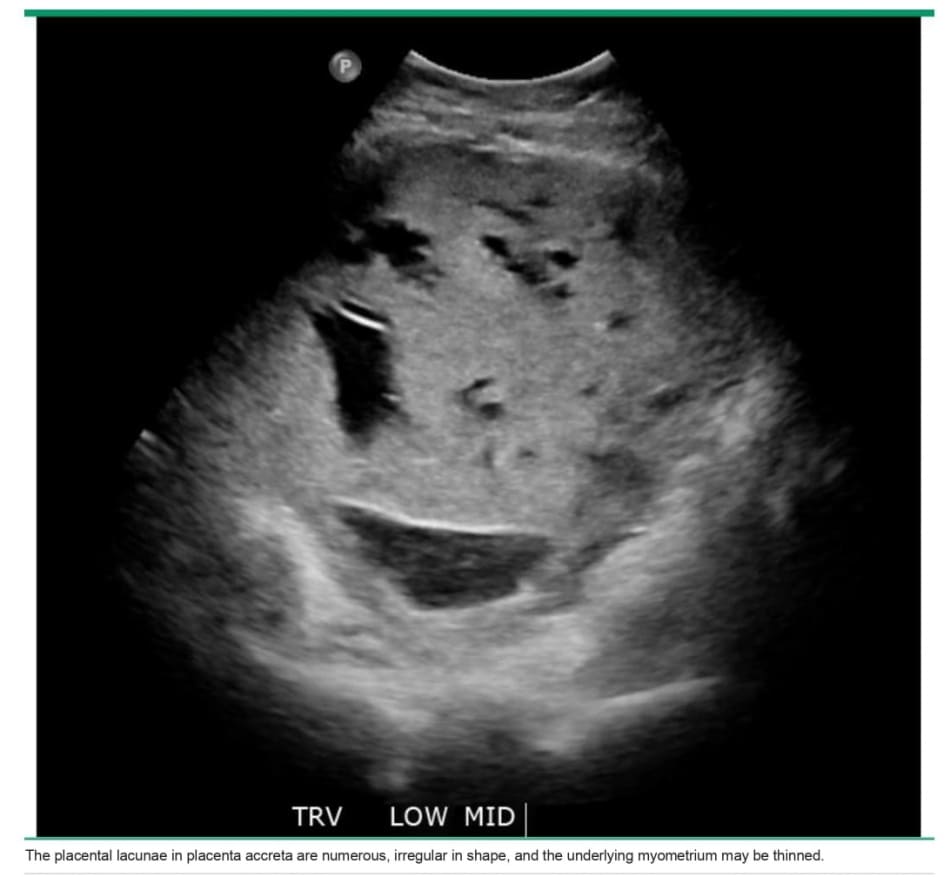
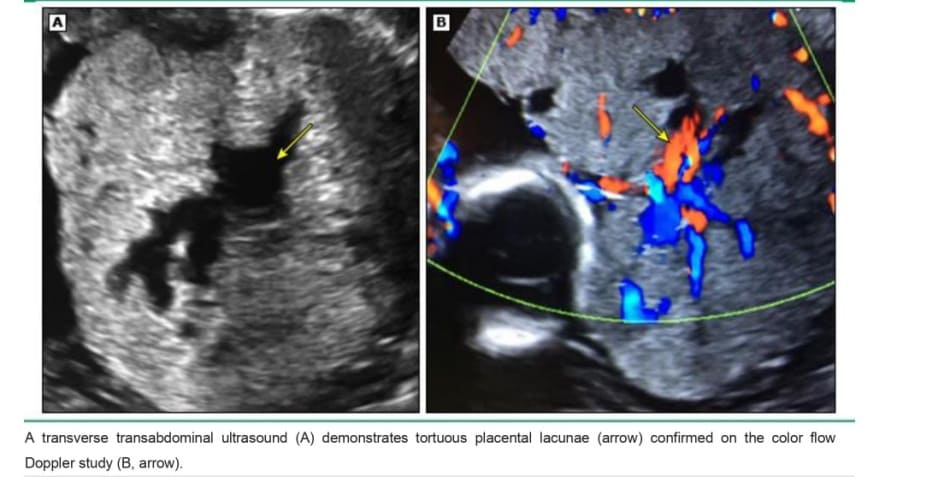
• Nhiều ố khuyết trong bánh nhau – Nhiều khoảng trống âm lớn, không đều trong bánh nhau (ổ khuyết trong bánh nhau) ở trung tâm của thùy hoặc múi nhau cạnh cơ tử cung bị ảnh hưởng thay thế cho sự đồng nhất bình thường của bánh nhau khiến nhau thai trông giống như ” moth-eaten “. Trong một phân tích gộp, độ nhạy của ổ khuyết để xác định placenta accreta, increta và percreta lần lượt là khoảng 75, 89 và 76%, và độ đặc hiệu tương ứng là khoảng 97,98 và 99%.
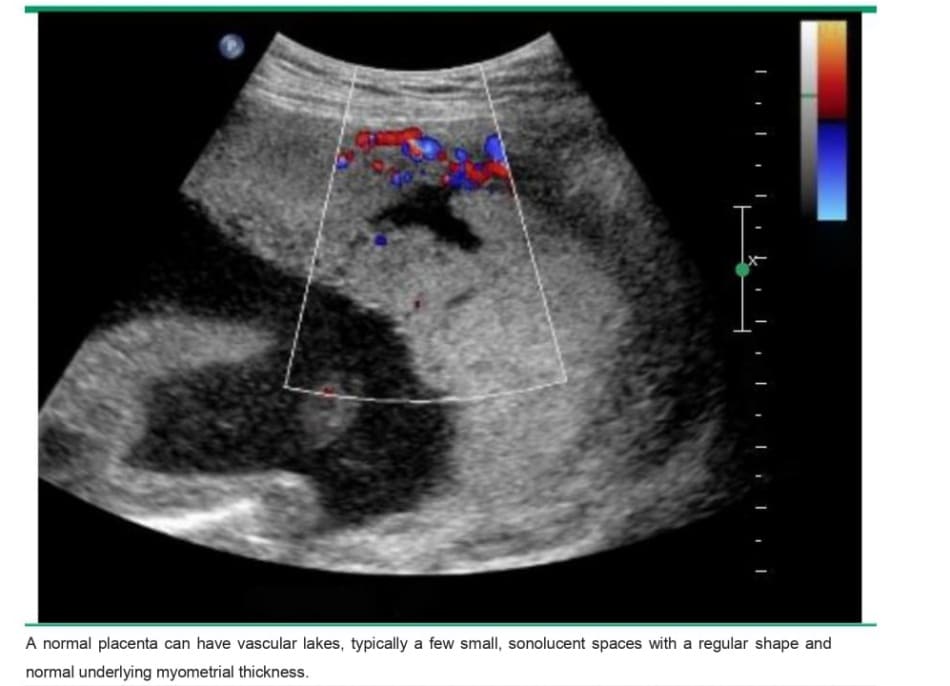
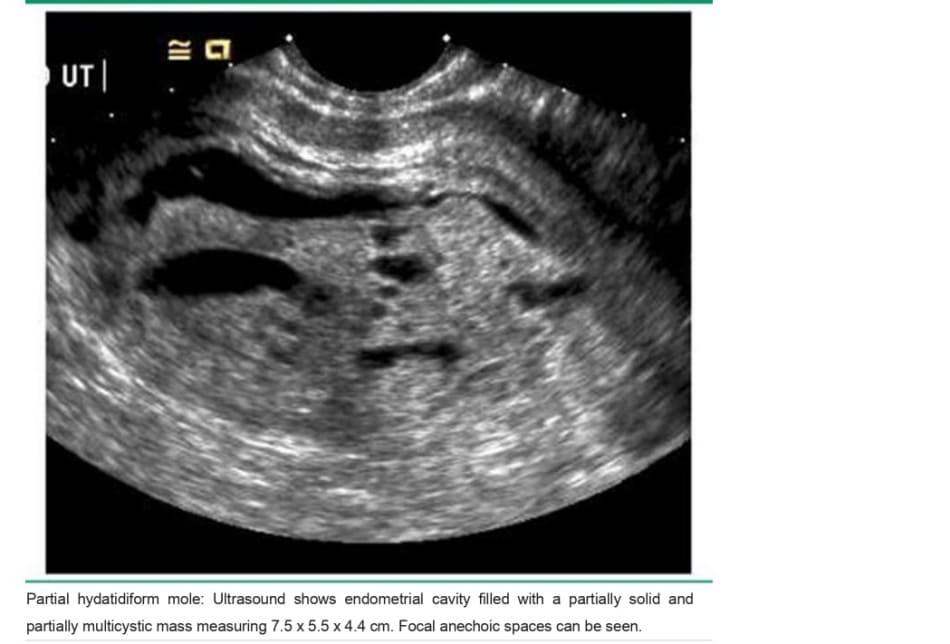
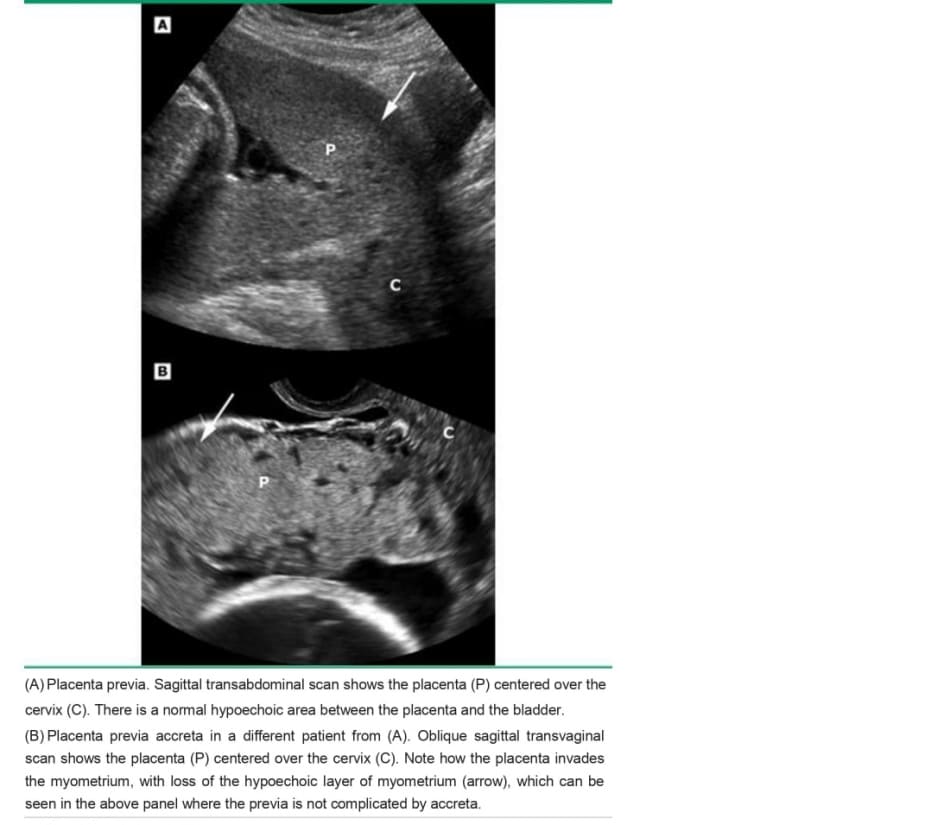
Nhau thai bình thường có thể có các hồ huyết, thường là một vài khoảng trống âm nhỏ, có hình dạng đều và độ dày cơ tử cung phía dưới bình thường (image 1). Ngược lại, trong PAS, có vô số ổ khuyết trong bánh nhau với hình dạng không đều và lớp cơ tử cung bên dưới có thể mỏng đi ( image 2). Mặc dù chửa trứng một phần cũng có hình dạng miếng “pho mát Thụy Sĩ” (image 3), nhưng các khoảng trống âm nhỏ, phân bố khắp bánh nhau và không có dòng máu chảy.
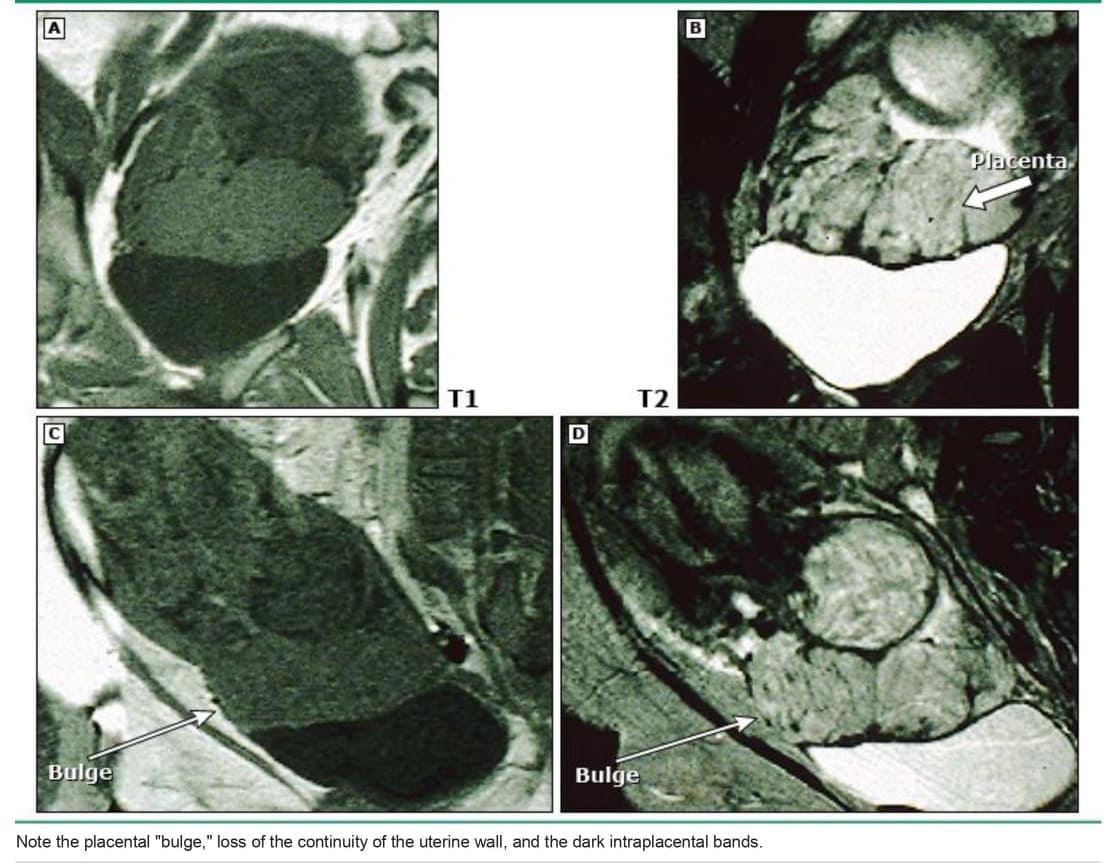
• Gián đoạn đuờng bàng quang – Mất hoặc gián đoạn đường trắng liên tục bình thường tương ứng với mặt phân cách giữa thành bàng quang – thanh mạc tử cung (được gọi là “đường bàng quang”) có thể do placenta percreta or tân sinh mạch liên quan đến placenta accreta hoặc increta.
• Mất “clear zone” – Vùng giảm âm bình thường phía sau bánh nhau (được gọi là “clear space” hoặc ” clear zone “) (image 4) có thể bị mất hoặc không đều. Dấu hiệu này có thể bị che khuất khi đè trực tiếp đầu dò siêu âm và bàng quang căng đầy. Nó cũng có thể bị che khuất khi tuổi thai tăng dần và vị trí bánh nhau ở phía sau.
Trong một phân tích gộp, độ nhạy của mất “clear zone” trong việc xác định placenta accreta, increta và percreta lần lượt là khoảng 75, 92 và 88%; độ đặc hiệu lần lượt là khoảng 92, 77 và 71%.
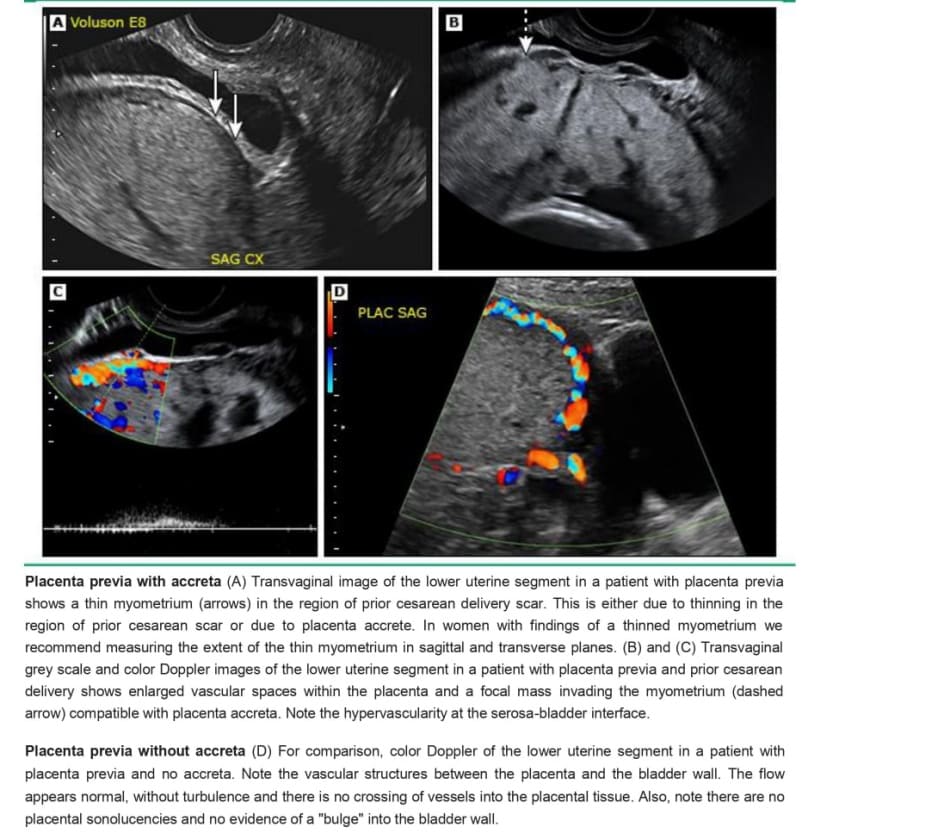
• Cơ tử cung mông đi – Cơ tử cung sau bánh nhau có thể mỏng do sẹo mổ tử cung trước đó hoặc do sự xâm lấn của nhau thai. Khi nhau thai che phủ vùng mỏng đi đó, thì điều quan trọng là phải tìm các dấu hiệu khác của PAS ( B image 5A). Ví dụ, nếu nhau thai được nhìn thấy kéo dài qua lớp cơ tử cung (tức là percreta), thì đó rõ ràng là nhau thai xâm lấn. Tuy nhiên, có thể khó (hoặc thậm chí là không thể) phân biệt placenta accreta với increta trên siêu âm vì lóp cơ tò cung mỏng cản trở việc đánh giá mức độ xâm lấn.
• Mạch máu bất thường – Các mạch kéo dài từ nhau thai qua cơ tử cung vào bàng quang hoặc qua lớp thanh mạc ở những nơi khác là một dấu hiệu rõ ràng của placenta percreta.
• Bánh nhau lồi ra – Một phần tử cung dính vào nhau thai bám bất thường có thể lồi vào bàng quang do lóp cơ tử cung mỏng bên dưới yếu đi.
• Khối ở bên ngoài – Một khối khu trú phá vỡ lớp thanh mạc tử cung, thường mở rộng vào bàng quang, là dấu hiệu của placenta percreta.
Trong một phân tích gộp 20 nghiên cứu về việc siêu âm xác định placenta accreta, increta, và percreta trước sinh, độ nhạy đối với mức độ xâm lấn nhau thai tương ứng khoảng 91, 93 và 81%, và độ đặc hiệu tương úng khoảng 97, 98 và 99%. Biết trước về bối cảnh lâm sàng có thể đã góp phần vào những con số cao này vì hiệu suất thấp hơn nhiều (độ nhạy 53%) ở một nghiên cứu trong đó một nhóm các bác sĩ siêu âm khác nhau không được biết về tình trạng lâm sàng của bệnh nhân (ví dụ, nghi ngờ accreta trên lâm sàng, biết trước các yếu tố nguy cơ) [ 52], Các hạn chế khác của các nghiên cứu là mối tương quan mô bệnh học không phải lúc nào cũng được thực hiện hoặc mô tả đầy đủ. Ngoài ra, rất khó để so sánh kết quả của các nghiên cứu vì danh pháp không được tiêu chuẩn hóa và việc đánh giá mức độ xâm lấn nhung mao ở thành tử cung trên siêu âm là chủ quan, không có tiêu chuẩn siêu âm được thiết lập để phân biệt giữa các mức độ nhau bám và xâm lấn khác nhau. Các thuật ngữ và tiêu chí chuẩn hóa đã được đề xuất bởi các nhóm chuyên gia nhưng không được sử dụng rộng rãi ở Hoa Kỳ.
Doppler màu – Doppler màu hữu ích trong việc xác nhận chẩn đoán PAS khi được sử dụng kết hợp với các dấu hiệu siêu âm khác được mô tả ở trên. Các dấu hiệu cụ thể trên siêu âm Doppler màu gợi ý chẩn đoán này bao gồm ( image 5A-B):
• Dòng máu chảy trong ổ khuyết hỗn loạn
• Các mạch cầu nối
• Dòng máu chảy trong nhu mô khu trú hoặc lan tỏa
• Tăng sinh mạch ở mặt phân cách giữa thanh mạc-bàng quang
• Phức hợp tĩnh mạch dưới bánh nhau chiếm ưu thế
Các mạch cầu nối là các mạch máu nhau thai kéo dài qua cơ tử cung và vượt ra ngoài lớp thanh mạc vào bàng quang (hoặc các cơ quan khác). Không nên nhầm chúng với giãn tĩnh mạch bàng quang, là tình trạng các tĩnh mạch bàng quang mẹ to ra và thường thấy ở thai kỳ bình thường.
Trong phân tích gộp được mô tả ở trên, dòng máu chảy trong ổ khuyết có độ nhạy tương ứng là 81, 84 và 45% trong việc phát hiện placenta accreta, increta, và percreta; độ đặc hiệu lần lượt là khoảng 84, 80 và 75% [ 51 Ị. Dấu hiệu tăng sinh mạch ở bàng quang-tử cung để phát hiện placenta accreta có độ nhạy thấp (12%), nhưng độ nhạy cao hơn đối với placenta increta (94%) và percreta (86%); độ đặc hiệu lần lượt là 91, 88 và 88%. Tuy nhiên, việc đánh giá hiệu suất của bất kỳ dấu hiệu riêng lẻ nào đều không phù họp về mặt lâm sàng vì khi quan sát một dấu hiệu có thể làm tăng cơ hội phát hiện ra nhũng dấu hiệu khác, và các dấu hiệu không được đánh giá một cách riêng lẻ.
Sử dụng các kỹ thuật hình ảnh bố sung – Vai trò của các kỹ thuật hình ảnh sau đây trong chẩn đoán PAS chưa được xác định rõ ràng.
Chụp cộng hưởng từ – MRI có thể hữu ích hơn siêu âm ở ba tình huống lâm sàng: (1) đánh giá PAS có thể ở mặt sau vì bàng quang có thể không được dùng để giúp làm rõ mặt phân cách giữa bánh nhau-cơ tử cung, (2) đánh giá mức độ ảnh hưởng đến cơ tử cung và dây chằng rộng và, nếu bánh nhau ở mặt trước, ảnh hưởng đến bàng quang, và (3) đánh giá cơ tử cung và bánh nhau ở các phần bên nhất của vết sẹo tử cung vì khu vực này không được quan sát rõ trên siêu âm qua âm đạo, nó chỉ quan sát được phần trung tâm của cơ tử cung và bánh nhau [ 61,62], Tuy nhiên, sự gia tăng độ chính xác vượt xa mức được ghi nhận với siêu âm vẫn chưa được chứng minh và một nghiên cứu ghi nhận rằng MRI chỉ có khả năng thay đổi chẩn đoán PAS chính xác trên siêu âm thành chẩn đoán MRI không chính xác vì nó đã thay đổi chẩn đoán PAS không chính xác trên siêu âm một cách phù hợp. Các yếu tố chính để có hiệu suất chẩn đoán cao là đảm bảo rằng MRI được diễn giải cùng với các kết quả siêu âm và cả hai đều được đọc bởi các bác sĩ có chuyên môn trong lĩnh vực này.
Nếu được thực hiện, một nhóm chuyên gia coi tuổi thai từ 24 đến 30 tuần là độ tuổi lý tưởng để lấy được hình ảnh nhau thai xâm lấn bằng MRI vì dương tính và âm tính giả có nhiều khả năng xảy ra ở tuổi thai sớm hơn và muộn hơn. MRI an toàn cho thai nhi, mặc dù việc sử dụng gadolinium, có thể cải thiện hiệu suất chẩn đoán, nhưng thường được tránh trong thai kỳ do các biến chứng thần kinh, viêm và biến chứng trên da đối với thai nhi [ 66 1 cũng như các tác động chưa được biết đến với một lượng nhỏ gadolinium lắng đọng trong bào thai. (See “Diagnostic imaging in pregnant and nursing patients”, section on ‘Use of gadolinium’.)
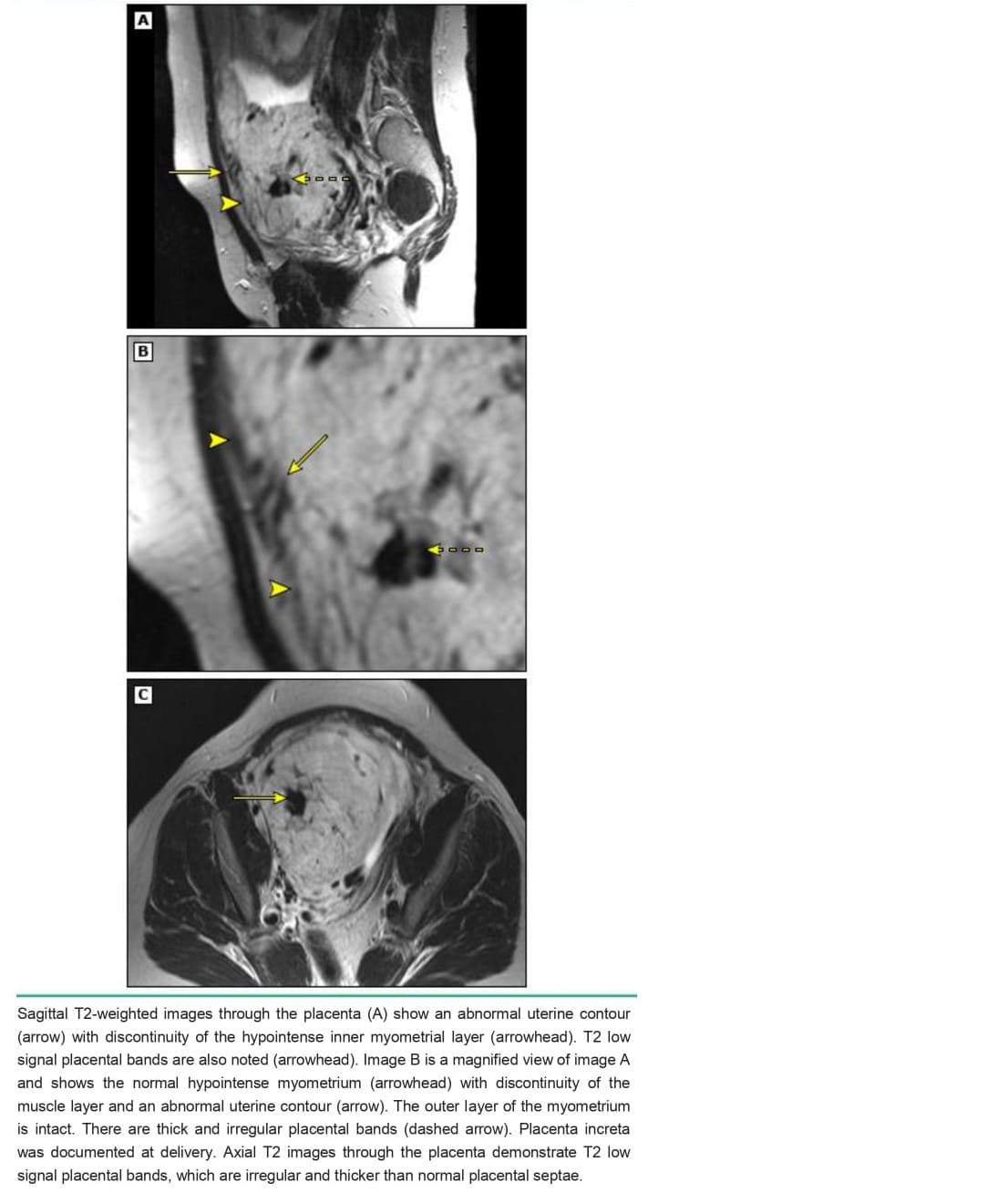
Một nhóm chuyên gia kết luận rằng những dấu hiệu MRI sau đây là những yếu tố dự đoán placenta accreta chính xác nhất ( image 6A-C) [ 68 ]:
• Tử cung lồi vào bàng quang (“nhau thai / tử cung phình ra”)
• Sự gián đoạn của thành bàng quang
• Mất đường giảm tín hiệu sau bánh nhau trên hình ảnh T2W
• Mạch máu giường nhau thai bất thường
• Các dải tối trong bánh nhau trên hình ảnh T2W (“dải tối T2”)
• Cơ tử cung mỏng
• Khối bên ngoài khu trú
Sự gia tăng sổ lượng các dấu hiệu dương tính dự đoán một tiên lượng xấu hơn. Trong một nghiên cứu trên 100 thai phụ có nhau tiền đạo được chụp MRI, sự hiện diện > 3 trong số 15 đặc điểm MR1 được coi là gợi ỷ PAS có liên quan với tỷ sổ chênh (OR) > 19 đối với một ca đẻ phức tạp và sự hiện diện > 6 có liên quan với tỷ số chênh > 90 đổi với chảy máu ồ ạt khi sinh.
Trong một tồng quan hệ thống và phân tích gộp năm 2018 với 20 nghiên cứu trên tồng số 1080 trường hợp mang thai có nghi ngờ trên siêu âm hoặc có các yếu tố nguy cơ trên lâm sàng đối với PAS, MRI có độ chính xác chẩn đoán cao: trong việc phát hiện placenta accreta, increta, và percreta, độ nhạy tương ứng khoảng 94, 100, và 87%; các giá trị độ đặc hiệu tương ứng lần lượt khoảng 99, 97 và 97%. Độ chính xác của chẩn đoán bằng MR1 phụ thuộc nhiều vào chuyên môn và kinh nghiệm đọc phim của bác sĩ chần đoán hình ảnh
Siêu âm Doppler năng lượng ba chiều – Siêu âm ba chiều đã được sử dụng thành công đề đánh giá PAS [ 58,71 ]. Tiêu chuẩn chẩn đoán bao gồm:
• Mạch máu không đều trong bánh nhau với các mạch hợp lưu quanh co khắp chiều rộng của bánh nhau.
• Tăng sinh mạch ở mặt phân cách giữa thanh mạc tử cung-bàng quang.
Trong một nghiên cứu trên 187 bệnh nhân có nhau tiền đạo và tiền sử phẫu thuật tử cung, 97 trong số 146 bệnh nhân không được xác nhận PAS không có bất kì dấu hiệu nào trong sổ 5 dấu hiệu liên quan đến PAS trên siêu âm hai hoặc ba chiều và 49 bệnh nhân còn lại chỉ có 1 dấu hiệu. Bằng cách so sánh, không có ai trong sổ 41 bệnh nhân bị PAS (placenta accreta hoặc nặng hơn) có 0 hoặc 1 dấu hiệu trong số những dấu hiệu này; 5 bệnh nhân có 2 dấu hiệu và các bệnh nhân còn lại có 3-5 dấu hiệu.
Một nghiên cứu đoàn hệ khác trên 89 thai phụ ghi nhận độ nhạy 100% với độ đặc hiệu 92% đối với Doppler năng lượng ba chiều trong việc phát hiện PAS [ 72 ] Những phát hiện này đầy hứa hẹn và nên được đánh giá ở các quần thề lớn hơn đề đánh giá tính nhất quán và khả năng khái quát hóa.
Khám siêu âm ba tháng đầu – PAS nên được nghi ngờ nếu khám siêu âm ba tháng đau cho thay túi thai làm tổ ở đoạn trước dưới của tử cung, đặc biệt ở hõm sẹo mồ lấy thai trước đó [ 73-78 ]. Một nghiên cứu đoàn hệ hồi cứu trên 467 phụ nữ mô lấy thai trước đó báo cáo rằng siêu âm qua âm đạo từ 11 đến 14 tuần tuổi thai cho thấy nhau thai bên cạnh,
trên hoặc bên trong sẹo mổ tử cung có thể xác định hầu hết trong số tám trường hợp bị PAS [ 78 ] Cần các nghiên cứu tiến cứu và lớn hơn để xác định độ nhạy và độ đặc hiệu và làm sáng tỏ phát hiện này có thể ảnh hưởng như thế nào đến việc tư vấn và theo dõi bệnh nhân trong tương lai.
Các dấu hiệu ổ khuyết trong bánh nhau đặc trưng trong tam cá nguyệt thứ hai (xuất hiện dưới dạng khoảng trống âm trong bánh nhau) và sự gián đoạn mặt phân cách giữa thành bàng quang – thanh mạc tử cung (đường bàng quang) cũng có thể được quan sát thấy trong tam cá nguyệt thứ nhất.
7. TÓM TẮT VÀ KHUYẾN CÁO
• Phổ nhau cài răng lược (PAS) là một thuật ngữ chung bao gồm placenta accreta, increta, and percreta. Thai phụ bị PAS có nguy cơ cao bị xuất huyết đe dọa tính mạng khi sinh. (See ‘Introduction’ above and ‘Consequences’ above.)
• Trong placenta accreta, các nhung mao mỏ neo bám vào cơ tử cung; trong placenta increta nhung mao xâm lấn vào cơ tử cung; và trong placenta percreta, các nhung mao đâm xuyên vào hoặc qua lớp thanh mạc tử cung và có thể xâm lấn các cơ quan xung quanh. (See ‘Definitions’ above.)
• PAS nhìn chung là hậu quả của quá trình màng rụng hóa bị khiếm khuyết ở một vùng sẹo do phẫu thuật tử cung trước đó. Do màng rụng bị khiếm khuyết, nhau thai có thể bám trục tiếp vào, và đôi khi xuyên vào hoặc xuyên qua, cơ tử cung. (See ‘Pathogenesis’ above.)
• Yếu tố nguy cơ quan trọng nhất của PAS là nhau tiền đạo sau khi sinh mổ trước đó. PAS xảy ra ở 11% thai phụ bị nhau tiền đạo và một lần sinh mổ trước đó. Nguy cơ tăng lên đáng kể khi gia tăng số lượng các lần mổ đẻ trước đó. Phẫu thuật tử cung trong các bệnh phụ khoa trước đó cũng là một yếu tố nguy cơ cần được xem xét, đặc biệt ở các bệnh nhân mang thai con so. (See ‘Risk factors’ above.)
• Thai phụ có nhau tiền đạo hoặc nhau bám thấp ở mặt trước và phẫu thuật tử cung trước đó nên được đánh giá siêu âm qua thành bụng và qua ngả âm đạo kỹ lưỡng về mặt phân cách giữa nhau thai và cơ tử cung trong khoảng từ 18 đến 24 tuần tuổi thai. Ở tuổi thai này, chẩn đoán PAS trước sinh có thể được đưa ra hoặc loại trừ với độ chính xác gần
90%. Chẩn đoán có thể được loại trừ một cách hợp lý khi các chẩn đoán hình ảnh cho thấy nhau thai làm tổ bình thường. (See ‘Candidates and procedure for screening’ above.)
• Lý tưởng nhất, PAS được nghi ngờ đầu tiên bởi các dấu hiệu trên siêu âm sản khoa trong khi bệnh nhân không có triệu chứng. Biểu hiện lâm sàng đầu tiên của PAS thường là chảy máu ồ ạt, đe dọa tính mạng xảy ra ở thời điểm cố gắng bóc rau nhân tạo. Một phần hoặc toàn bộ bánh nhau vẫn bám chặt vào buồng tử cung và có thể không xuất hiện mặt phẳng phân tách nào. Do đó, điều quan trọng là nhận ra các yếu tố nguy cơ của PAS và cố gắng chẩn đoán trước sinh. (See ‘Clinical presentation’ above and ‘Consequences’ above.)
• Chẩn đoán PAS trước sinh dựa vào sự hiện diện của các dấu hiệu đặc trưng trên siêu âm, đặc biệt ở những bệnh nhân có nhau tiền đạo hoặc nhau bám thấp sau một hoặc nhiều lần mổ lấy thai trước đó. Chúng tôi phát hiện ra rằng ổ khuyết trong bánh nhau (xuất hiện như các khoảng trống âm trong bánh nhau (image 5B)) và sự gián đoạn mặt phân cách giữa thành bàng quang-thanh mạc tử cung (“đường bàng quang”) là những dấu hiệu chẩn đoán siêu âm đáng tin cậy nhất. Ngoài ra, vùng giảm âm bình thường phía sau bánh nhau (được gọi là “clear space” hoặc “clear zone”) ( image 4) có thể bị mất hoặc không đều, và cơ tử cung sau bánh nhau có thể mỏng.
Doppler màu cho thấy dòng chảy xoáy (“hỗn loạn”) và / hoặc các mạch cầu nối là những dấu hiệu giúp xác định PAS có giá trị. (See ‘Prenatal diagnosis’ above.)
• Placenta percreta được gợi ý với tình trạng cơ tử cung sau bánh nhau lồi vào bàng quang, một khối khu trú sau bánh nhau phá vỡ lớp thanh mạc tử cung (đặc biệt nếu lồi vào bàng quang) và các mạch máu kéo dài từ bánh nhau qua cơ tử cung vào bàng quang hoặc qua thanh mạc. Placenta percreta với sự xâm lấn bàng quang có thể gây đái máu. (See ‘Prenatal diagnosis’ above and ‘Possible laboratory findings’ above.)
• Chụp cộng hưởng từ là một phương tiện chẩn đoán bổ trợ khi chẩn đoán không chắc chắn, bánh nhau nằm ở mặt sau, hoặc để đánh giá mức độ xâm lấn của nhau thai nếu điều này sẽ ảnh hưởng đến việc quản lý bệnh nhân. (See ‘Magnetic resonance imaging’ above and ‘Prenatal screening and diagnosis’ above.)