Bài viết Đường cong áp lực – thời gian dự đoán Chiến lược thông khí tối thiểu trong một mô hình phổi chuột cô lập được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Pressure – Time Curve Predicts Minimally Injurious Ventilatory Strategy in an Isolated Rat Lung Model
Tóm tắt
Bối cảnh: Chúng tôi đã kiểm tra giả thuyết rằng đường cong áp lực – thời gian (P-t) trong quá trình thông khí liên tục có thể được sử dụng để thiết lập chiến lược thông khí không gây tổn thương.
Phương pháp: Trong một mô hình tổn thương phổi cấp tính bị cô lập, không tưới máu, được rửa (lavage) của phổi chuột, thể tích khí lưu thông và áp lực dương cuối kỳ thở ra được thiết lập để có được: (1) đường cong P-t thẳng (độ giãn nở hằng định, stress tối thiểu); (2) đường cong P-t độ dốc hướng xuống (tăng độ giãn nở, stress thể tích thấp); và (3) đường cong P-t độ dốc hướng lên (giảm độ giãn nở, stress thể tích cao). Đường cong P-t được xác định là: P = a . tb + c, trong đó b mô tả hình dạng của đường cong, b = 1 mô tả đường cong P-t thẳng, b < 1 mô tả độ dốc hướng xuống và b > 1 mô tả độ dốc hướng lên. Sau 3 giờ, phổi được phân tích để tìm bằng chứng mô học về tổn thương phổi và nồng độ của chất trung gian gây viêm trong dịch rửa. Chấn thương phổi do máy thở xảy ra khi điểm tổn thương và nồng độ cytokine trong phổi thở cao hơn so với 10 con chuột bị cô lập bị giữ tĩnh trong ở mức 3 giờ với áp lực đường thở là 4 cm H2O.
Kết quả: Giá trị ngưỡng cho hệ số b phân biệt tốt nhất giữa phổi có và không có bằng chứng mô học và bằng chứng viêm của tổn thương phổi do máy thở (trên đường cong P-t) nằm trong khoảng 0,90. Đối với các giá trị ngưỡng như vậy, độ nhạy của hệ số b để xác định chiến lược thông khí không tổn thương là 1,00. Một mối quan hệ đáng kể (P < 0,001) giữa các giá trị của hệ số b và điểm tổn thương, interleukin-6 và đại thực bào trong protein viêm-2 đã được tìm thấy.
Kết luận: Khả năng dự đoán của hệ số b để dự đoán chiến lược thông khí không gây tổn thương trong một mô hình tổn thương phổi cấp tính là cao.
Một số lượng lớn các nghiên cứu trên động vật đã chỉ ra rằng thở máy có thể bắt đầu hoặc làm nặng thêm tổn thương phổi từ trước.[1-5] Cơ chế được đề xuất chịu trách nhiệm cho tổn thương phổi do máy thở (VILI, ventilator-induced lung injury) là tổn thương phổi do đóng và mở có chu kỳ (cycling closing and opening) các đơn vị phế nang bị sụp đổ (collapsed alveolar units) hoặc do quá căng phổi (overdistension).[6] Sử dụng mô hình tổn thương phổi cấp tính (ALI, acute lung injury) của phổi chuột bị cô lập, chúng tôi thấy rằng thông khí ở thể tích phổi cuối thì thở ra thấp (low end-expiratory lung volume) hoặc cuối thì hít vào cao (high end- inspiratory lung volumes) làm xấu đi các chỉ số cơ học và hình thái của tổn thương phổi.[4] Mối quan hệ áp lực – thể tích (P-V) của hệ hô hấp đã được nghiên cứu trên mô hình động vật và ở bệnh nhân mắc ALI.[1,4,6-11] Đường cong P-V được đặc trưng bởi điểm uốn dưới (LIP, lower inflection points) và điểm uốn trên (UIP, upper inflection points).[1,4,6-11] LIP thể hiện áp lực mở tới hạn trung bình (average critical opening pressure) mà các đơn vị phế nang bắt đầu mở lại.[8,9] Người ta đã đề xuất rằng nên duy trì thể tích – áp lực cuối thì thở ra trên mức LIP để tránh sự sụp đổ phế nang cuối thì thở ra theo chu kỳ (cycling end-expiratory alveolar collapse).[6,9] UIP biểu thị các giá trị thể tích – áp lực trên mức độ kéo căng và quá căng phổi bắt đầu xảy ra;[6,9] nên hạn chế thể tích khí lưu thông để duy trì áp lực – thể tích cuối thì hít vào ở mức thấp hơn UIP.[6,9] Dữ liệu lâm sàng gần đây cho thấy rằng sử dụng thông tin từ mối quan hệ P-V tĩnh của hệ hô hấp có thể hữu ích trong việc thiết lập các giá trị của áp lực dương cuối kỳ thở ra (PEEP) và thể tích khí lưu thông (Vt) để giảm thiểu VILI[10] và cải thiện kết quả.[11] Tuy nhiên, việc áp dụng đường cong P-V tĩnh bị hạn chế.[6,9]
Gần đây, chúng tôi đã phát hiện ra rằng độ dốc hướng xuống trên đường cong P-t tương ứng với một đường cong tĩnh có LIP phân biệt và độ giãn nở liên tục tăng. Ngược lại, độ dốc lồi lên trên đường cong P-t tương ứng với đường cong P-V tĩnh với UIP phân biệt và giảm độ giãn nở liên tục.[12] Nghiên cứu hiện tại đã kiểm tra giả thuyết rằng các cài đặt máy thở dẫn đến thẳng P-t thẳng sẽ giảm thiểu sự xuất hiện của VILI trong mô hình thử nghiệm của ALI.
Phương pháp
Chuẩn bị động vật
Bốn mươi tám con chuột đực Sprague-Dawley (Charles River Laboratories, St. Constant, Quebec, Canada) nặng 440 ± 5 g (trung bình ± SD) đã được sử dụng theo hướng dẫn bảo vệ động vật của trường Đại học Toronto. Tất cả các động vật đã được gây mê bằng cách tiêm trong màng bụng 10 mg/kg xylazine (Rompun, Bayer Inc., Animal Health Section, Etobicoke, Ontario, Canada) và 50 mg/kg ketamine (Ketalean; Bimeda-MTC Animal Health Inc., Cambridge, Ontario, Canada). Các động vật được đặt nội khí quản qua phẫu thuật mở khí quản bằng catheter mạch máu vô trùng (Angiocath 14-đo; Becton Dickens Infusion Treatment Systems Inc., Sandy, UT). Động mạch cảnh trong bên phải được đặt (22-gauge Angiocath, Becton Dickens) để lấy mẫu máu. Các con vật được thở máy (Model RV5; Voltek Enterprises Inc., Toronto, Ontario, Canada) và nhận được Vt 6-8 ml/kg với tần số 25 nhịp/phút với FiO2 là 1,0. Những cài đặt này trước đây đã được sử dụng để duy trì PaCO2 trong phạm vi bình thường.[4] Pancuronium bromide (Sabex Inc., Bou- cherville, Québec, Canada) với liều 1 mg/kg đã được tiêm qua tĩnh mạch trong quá trình gây mê. Các động vật được phép ổn định trong 5 phút sau khi bắt đầu thông khí. Động vật không giãy giụa trong toàn bộ quá trình chuẩn bị phẫu thuật trong trường hợp không có chất ức chế thần kinh cơ.
Rửa phổi (lung lavage) được thực hiện thông qua ống thông khí quản bằng cách sử dụng dung dịch nước muối sinh lý 25 ml/kg được đun nóng đến 37°C, như mô tả trước đây. 4 lần lavage được lặp lại cứ sau 8 phút 10 phút cho đến khi PaO2 nhỏ hơn 100 mmHg (Model 248; Ciba-Corning Diagnostics Ltd., Essex, UK) trong khi con vật được thở bằng FiO2 1.0. Con vật sau đó đã nhanh chóng được trích máu bằng cách mổ động mạch chủ bụng thông qua một vết rạch ở giữa bụng. Sau khi mở ngực, khí quản, phổi và tim đã được mổ xẻ và treo lơ lửng trong một máy plethysmograph được chế tạo đặc biệt (Model PL001, Voltek Enterprises Inc.).
Plethysmograph bao gồm một hộp nhựa hai mặt, trong suốt, được thiết kế để cung cấp nhiệt độ và độ ẩm không đổi cho việc chuẩn bị phổi ex vivo. Hộp bên trong được treo trong hộp bên ngoài bởi một hình trụ. Để duy trì nhiệt độ không đổi trong hộp bên trong, một hệ thống nước tuần hoàn được kết hợp xung quanh hộp. Độ ẩm không đổi được đảm bảo bằng cách đổ một phần vào hộp bên trong bằng nước. Phổi được treo lơ lửng trong phép đo thể tích thông qua kênh của nút cao su vừa khít và được nối với đầu nối Y của máy thở. Một kênh thứ hai được kết nối với một bộ chuyển đổi áp lực (Digima-Clic ±100 cm H2O; Special Instruments, Nordlingen, Germany) để theo dõi những thay đổi về áp lực (và do đó là thể tích). Nhiệt độ không khí của hộp bên trong được giữ ổn định (37°C) bằng lò sưởi được kiểm soát nhiệt độ (model 210; PolyScience, Niles, IL).
Một yếu tố chính của nghiên cứu là đảm bảo rằng bơm phồng khí lưu thông xảy ra với lưu lượng hít vào hằng định (constant inspiratory flow). Máy thở động vật nhỏ được sử dụng trong nghiên cứu này cung cấp lưu lượng hít vào hằng định bằng cách cho phép khí hít vào đi vào phổi từ nguồn áp lực cao (20, 50 pound mỗi inch vuông) thông qua một ống mao dẫn có sức đề kháng cao. Lưu lượng khí qua mao quản phụ thuộc vào sức đề kháng của nó và vào độ chênh lệch áp lực qua ống mao dẫn. Sức cản của ống mao quản rất cao so với sức cản của hệ hô hấp của động vật được thông khí; do đó, lưu lượng hô hấp tương đối độc lập với những thay đổi trong cơ học hô hấp của động vật và tỷ lệ thuận với áp lực nguồn. Máy thở được kết nối với phổi bị cô lập thông qua một đầu nối đường dẫn khí nhỏ bằng nhựa có chứa các kênh giao nhau. Thể tích nén của toàn bộ mạch thở nhỏ hơn 3 ml. Vt, nhịp thở, thời gian thở ra và thời gian tắc nghẽn cuối thì thở ra và cuối thì hít vào có thể được thiết lập với các phím điều khiển nằm trên bảng điều khiển phía trước của máy thở. Một cột nước kết nối với cổng thở của máy thở đã được sử dụng để đặt PEEP.
Đánh giá cơ học hô hấp
Lưu lượng hít vào được đo thông qua việc giảm áp trên ống mao quản của máy thở. Tín hiệu áp lực này được hiệu chuẩn với cùng một hỗn hợp khí được sử dụng để thông khí cho động vật và tính tuyến tính của bộ chuyển đổi áp lực được xác nhận trong phạm vi lưu lượng được sử dụng trong nghiên cứu.
Áp lực mở đường thở (Pao) được đo ở đầu gần ống nội khí quản bằng đầu dò áp lực. Những thay đổi về thể tích phổi được ước tính bằng cách đo các biến đổi áp lực bên trong plethysmograph được hiệu chỉnh với những thay đổi về thể tích. Áp lực xuyên phổi (PL) được tính bằng Pao trừ đi áp lực bên trong plethysmograph. Tất cả các biến đã được hiển thị và thu thập (ICU-Lab; KleisTEK Advanced Electronic Systems; Bari, Italy) trên máy tính xách tay được trang bị bảng thu thập kỹ thuật số analog 12 bit (DAQ Card 700; National Instrument, Austin, TX) khi lấy mẫu tốc độ 600 Hz. Tổng PEEP (PEEPt = PEEP bên ngoài + PEEP tự động) được đo khi kết thúc tắc nghẽn thở ra từ 3 đến 4 giây. Áp lực cao nguyên cuối thì hít vào (Pplat) được đo ở cuối tắc nghẽn hít vào 3 đến 4 giây.
Đường cong áp lực động trong thời gian bơm phồng với lưu lượng hằng định
Trong quá trình bơm phồng với lưu lượng hằng định, mối quan hệ P-t trên cơ sở từng nhịp thở có thể được mô tả bằng một phương trình năng lượng (power equation):[12-15]
PL = a . t^b+ c
Trong đó các hệ số a, b và c là các hằng số. Hệ số a biểu thị độ dốc của mối tương quan P-t tại t = 1 s và hệ số c là áp lực tại t = 0. Hệ số b là một số không thứ nguyên mô tả hình dạng của đường cong P-t. Đối với các giá trị của hệ số b <1, đường cong P-t động sẽ biểu thị độ dốc xuống, biểu thị rằng độ giãn nở tăng theo thời gian, trong khi đó độ giãn nở giảm theo thời gian đối với các giá trị của hệ số b> 1, tạo ra độ dốc hướng lên trên đường cong P-t. Giá trị của hệ số b = 1 chỉ ra mối quan hệ P-t thẳng và độ giãn nở không đổi.[7,11,13-15] Cách giải thích này dựa trên giả định rằng đóng góp điện trở và độ nhớt cho Pao vẫn tương đối ổn định trong phạm vi thể tích khí lưu thông.[12-15]
Phần mềm xác định điểm bắt đầu và kết thúc của mỗi thì hít vào từ các điểm giao nhau bằng 0 của đường cong lưu lượng. Tín hiệu lưu lượng hít vào và PL được tính trung bình trên cơ sở từng nhịp thở và trong khoảng thời gian 2 đến 3 phút cứ sau 5 phút. Phương trình năng lượng sau đó phù hợp với kết quả trung bình PL. Thủ tục khớp đường cong được áp dụng cho các điểm dữ liệu PL tương ứng với phần hằng định của lưu lượng hít vào trung bình. Để đảm bảo rằng các điểm chuyển đổi bắt đầu và kết thúc lưu lượng (on- and off-flow transients) không làm lệch kết quả, quy trình khớp đường cong chỉ bao gồm các điểm dữ liệu thu được từ 50 ms sau khi bắt đầu sóng vuông trong lưu lượng hít vào cho đến 50 ms trước khi kết thúc lưu lượng (hình. 1). Các giá trị này được chọn dựa trên một loạt các thí nghiệm sơ bộ được thực hiện để xác định thời gian mở và đóng của van điện từ được sử dụng trên máy thở chuột và để xác minh xem lưu lượng hít vào có không đổi trong phạm vi áp lực được sử dụng trong nghiên cứu hiện tại hay không. Giá trị của các hệ số a, b và c được hiển thị trên màn hình máy tính.
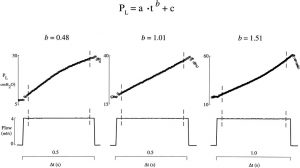
”Dựa trên phương trình năng lượng PL = a · t^b + c, b = 0,5 tạo ra đường cong P-t lồi, biểu thị việc tiếp tục huy động; b = 1 tạo ra một đường thẳng P-t, cho thấy không có huy động tiếp tục hoặc quá căng; và b = 1,5 tạo ra đường cong P-t lõm, biểu thị quá căng phế nang. Phương trình năng lượng được áp dụng cho tín hiệu áp lực xuyên phổi (PL) trong một lưu lượng hít vào hằng định (thanh dọc).”
Giao thức thí nghiệm
Phổi bị cắt bỏ được thông khí với Vt 6-8 ml/kg với tần số thở 25-30 lần/phút với FiO2 0,21. PEEP được tăng dần cho đến khi mối tương quan P-t thể hiện một đường thẳng (giá trị của hệ số b = 0,9-1,1). Ba thủ thuật huy động liên tiếp với áp lực bơm phồng đến 40 cm H2O trong 40 giây đã được thực hiện.4 Sau các thủ thuật huy động, mức PEEP được tăng lên cho đến khi đường cong P-t cho thấy độ dốc hướng lên và giá trị của hệ số b > 1.0 được hiển thị trên máy tính. PEEP sau đó được giảm cho đến khi đường cong P-t trở nên thẳng, với các giá trị của hệ số b = 0,9-1,1 (hình 2). Toàn bộ quy trình để có được sự mở rộng phổi đầy đủ kéo dài 10-15 phút. Phổi sau đó được chọn ngẫu nhiên theo một trong các nhóm sau:
- Minimal stress: Phổi được thông khí để duy trì sự giãn nở hoàn toàn của phổi; nếu cần, PEEP đã được điều chỉnh trong 3 giờ thử nghiệm để duy trì các giá trị của b gần với 1,00 (1,1> b >0,9).
![Hình 2. Bản ghi dữ liệu đại diện cho thấy các biến số sinh lý (lưu lượng, áp lực xuyên phổi [PL] và thay đổi thể tích phổi [ΔV]) và sự xuất hiện khi cuối thì thở ra của phổi bị cắt trong các điều kiện thí nghiệm khác nhau.](https://www.healcentral.org/wp-content/uploads/2020/09/duong_cong_ap_luc_2-300x223.jpg)
- Low-volume stress: Điều kiện này đạt được bằng cách điều chỉnh VT và PEEP cho đến khi đường cong P-t cho thấy độ dốc giảm xuống và giá trị b < 1,00 (0,8 > b >0,2). PEEP đã được điều chỉnh sau đó để duy trì các giá trị mục tiêu của b trong quá trình thử nghiệm.
- High-volume stress: Điều kiện này đạt được bằng cách tăng các mức PEEP và VT để có được độ dốc hướng lên của đường cong P-t và giá trị b >1,00 (1,8> b >1,3). VT sau đó được điều chỉnh để duy trì các giá trị đích của hệ số b (hình. 2).
Sự hiện diện của rò rỉ không khí đã được kiểm tra trong quá trình huy động và đánh giá cứ sau 30 phút trong các thí nghiệm. Bất cứ khi nào rò rỉ được tìm thấy, phổi đã được loại trừ khỏi nghiên cứu.
Vào cuối mỗi thí nghiệm, ống thông nội khí quản được đưa vào phế quản chính bên phải và phổi tương ứng được rửa 3 lần bằng dung dịch nước muối sinh lý ấm 2 ml (37°C). Các dung dịch rửa phế quản phế nang (BALF, bronchoalveolar lavage fluid) được gộp lại và ly tâm (model TJ-6, Beckman instrumentation, Inc., Palo Alto, CA) với tốc độ 2.000 vòng/phút trong 10 phút; phần nổi phía trên được đông lạnh ở −70 ° C để xác định các cytokine. Sau đó, ống thông nội khí quản được kéo trở lại trong khí quản và cả hai phổi ngay lập tức được cố định bằng cách bơm qua ống thông khí dung dịch đệm formalin trung tính 10% (BDH Inc., Toronto, Ontario, Canada) bằng cách sử dụng một thể tích bằng một nửa dung tích phổi toàn phần (total lung capacity) như được xác định từ đường cong PV tĩnh ban đầu.[4] Sau khi cố định, phổi không bị lavage đã được cô lập và trôi nổi trong dung dịch formalin 10% trong ít nhất 24 giờ. Phổi sau đó được gửi để phân tích mô học.
Khảo nghiệm đo Cytokines
Các bộ xét nghiệm miễn dịch hấp thụ liên kết với enzyme sandwich (BioSource International, Inc.,Camarillo, CA) đã được sử dụng để xác định nồng độ BALF của yếu tố hoại tử khối u (TNF-a; giới hạn phát hiện, 10 pg/ml), interleukin-6 (IL -6; giới hạn phát hiện, 10 pg/ml) và protein viêm đại thực bào 2 (MIP-2; giới hạn phát hiện, 15 pg/ml).[1]
Hình thái học
Một kỹ thuật viên sử dụng các kỹ thuật mô học tiêu chuẩn đã xử lý phổi cố định formalin (formalin- fixed lungs). Phổi không bị rửa được cắt riêng (5- mm slices) theo kiểu từng lát từ đỉnh đến đáy và sáu phần ngẫu nhiên được xử lý để phân tích mô học, chúng được nhúng trong parafin và nhuộm bằng hematoxylin và eosin. Một nhà nghiên cứu bệnh học (J.B.M.) đã được làm mù khi nhóm đọc các slide. Các phần được kiểm tra với sự tham khảo đặc biệt đến các tổn thương biểu mô phế quản (hoại tử và bong biểu mô) và màng hyaline, sử dụng một sửa đổi của phương pháp của Nilsson et al.[4,16] Trong mỗi phổi, tổng số phế quản màng và hô hấp và ống phế nang cho thấy màng hyaline đã được đếm. Các tiểu phế quản màng là đường thở dẫn đến phế nang mà không có sụn và bao gồm các tiểu phế quản tận, là thế hệ xa nhất của các tiểu phế quản màng và thế hệ cha mẹ của các tiểu phế quản hô hấp. Điểm thương tật cho từng loại đường thở được lấy bằng tỷ lệ phần trăm đường thở bị thương của từng loại đường thở. Ngoài ra, tổng số điểm chấn thương đường thở đã đạt được cho mỗi động vật bằng cách tóm tắt điểm thương tật đường thở riêng và biểu thị kết quả dưới dạng phần trăm của điểm tối đa có thể.
Định nghĩa của tổn thương phổi do máy thở
Phổi từ ba nhóm thử nghiệm được phân loại là có VILI nếu tổng điểm tổn thương đường thở cao hơn 26% hoặc nồng độ BALF của TNF-α, IL-6 hoặc MIP-2 lần lượt cao hơn 190, 2.652 và 665 pg/ml. Các giá trị này đại diện cho giá trị trung bình cộng với 2 giá trị SD 17 trong tổng số điểm tổn thương đường thở. TNF-a, IL-6 và MIP-2 được quan sát thấy ở 10 con chuột trong đó phổi được rửa và giữ bơm phồng tĩnh trong 3 giờ với áp lực mở đường thở là 4 cm H2O. [1,4]
Số liệu thống kê
Tất cả các kết quả được thể hiện dưới dạng trung bình ± SD. Phân tích hồi quy được thực hiện bằng phương pháp bình phương nhỏ nhất. Giá trị P <0,05 được chấp nhận là đáng kể.
Kết quả dương tính thật được xác định là xảy ra khi hệ số b dự đoán VILI và tổng điểm tổn thương đường thở và nồng độ BALF của TNF-α, IL-6 hoặc MIP-2 là xác nhận (tức là, các giá trị lớn hơn so với mô tả trước đây). Kết quả âm tính thật được xác định là xảy ra khi hệ số b dự đoán không có VILI và tổng điểm tổn thương đường thở hoặc nồng độ BALF của TNF-a, IL-6 và MIP-2 là xác nhận. Kết quả dương tính giả được xác định là xảy ra khi hệ số b dự đoán VILI nhưng tổng điểm tổn thương đường thở hoặc nồng độ BALF của TNF-α, IL-6 và MIP-2 BALF không được xác nhận. Kết quả âm tính giả được xác định là xảy ra khi hệ số b dự đoán không có VILI nhưng tổng điểm tổn thương đường thở hoặc nồng độ TNF-α, IL-6 và MIP-2 BALF không được xác nhận.
Phân tích đường cong được sử dụng để xác định độ nhạy và giá trị độ đặc hiệu tối ưu cho hệ số b khi dự đoán VILI. Giá trị được chọn làm ngưỡng cho hệ số b là giá trị dẫn đến ít phân loại âm tính giả nhất. Các công thức tiêu chuẩn đã được sử dụng để tính toán độ nhạy, độ đặc hiệu và giá trị tiên đoán dương và âm.
Các kết quả
Tám thí nghiệm đã được loại trừ do rò rỉ không khí sau khi bắt đầu thông khí (sáu trong nhóm stress thể tích cao và hai trong khi thu hoạch phổi). Tất cả các thí nghiệm loại trừ đã được thay thế trong ngẫu nhiên và 10 phổi cô lập cho mỗi nhóm được đưa vào phân tích dữ liệu cuối cùng.
Không có sự khác biệt đáng kể giữa ba nhóm về trọng lượng động vật, số lần rửa cần thiết để đạt tiêu chuẩn PaO2 và giá trị của PaO2 trước khi chuột bị loại bỏ để cắt phổi (450 ± 6, 440 ± 4 và 420 ± 5 g; 3 ± 1, 3 ± 1 và 4 ± 1 lần lavage; 74,7 ± 5,2, 67,4 ± 5,7 và 71,6 ± 4,1 mmHg trong stress thể tích thấp, stress tối thiểu và nhóm stress thể tích cao).
Giá trị của hệ số b trong ba nhóm thí nghiệm sau khi ngẫu nhiên được đưa ra trong bảng 1. Trong nhóm stress tối thiểu, mối quan hệ P-t là tuyến tính, chỉ ra rằng độ giãn nở là không đổi trong phạm vi VT và giá trị của hệ số b nằm trong khoảng 0,9 đến 1,1. Giá trị này đạt được bằng cách đặt VT trong khoảng 6,2 đến 8,1 ml/kg và mức PEEP trong khoảng từ 12 đến 20 cm H2O; giá trị của Pplat dao động trong khoảng 22,4 đến 28,7 cm H2O. Trong nhóm stress thể tích thấp, mối quan hệ P-t cho thấy độ dốc giảm xuống, cho thấy sự gia tăng lũy tiến trong độ giãn nở thể tích tăng. Giá trị của b là từ 0,2 đến 0,8; VT được đặt trong khoảng từ 6,3 đến 8,0 ml/kg; Mức PEEP được đặt trong khoảng từ 3 đến 6 cm H2O; và mức Pplat được đặt trong khoảng 17,4 đến 24,4 cm H2O. Trong nhóm stress thể tích cao, mối quan hệ P-t cho thấy độ dốc hướng lên, cho thấy độ giãn nở giảm với VT; giá trị của b nằm trong khoảng từ 1,3 đến 1,7; VT được đặt trong khoảng 15,8 đến 17,1 ml/kg; Mức PEEP được đặt trong khoảng từ 18 đến 25 cm H2O; và mức Pplat được đặt trong khoảng 68,5 đến 76,8 cm H2O. Hệ số tương quan nằm trong khoảng từ 0,99 đến 1,00.
Đã tìm thấy mối quan hệ hình chữ U (P <0,0001) đáng kể giữa các giá trị riêng của hệ số b và tổng điểm tổn thương đường thở (p = 0,0001), IL-6 (p = 0,0025) và MIP-2 (p = 0,0019); mối quan hệ giữa hệ số b và TNF-α không đáng kể (hình 3). Các giá trị thấp nhất của tổng điểm tổn thương đường thở và nồng độ TNF-a, IL-6 và MIP-2 được liên kết một cách có hệ thống với mối quan hệ P-t thẳng và các giá trị của hệ số b nằm trong khoảng 0,9 đến 1,1.
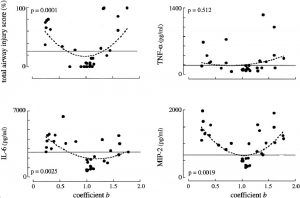
”Đường nằm ngang xác định các giá trị trung bình của tổng điểm tổn thương đường thở, TNF-a, IL-6 và MIP-2 trong phổi được rửa không thông khí. Tất cả các thí nghiệm được thực hiện với các biến máy thở dẫn đến đường cong áp lực – thời gian thẳng (P-t) (b = 1) có giá trị của hệ số b dưới đường nằm ngang.”
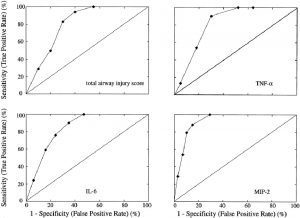
”Đường cong cho một bài kiểm tra tùy ý là một tiên nghiệm dự kiến không có giá trị phân biệt được chỉ định bởi dòng danh tính. Độ chính xác của hệ số b để phát hiện tổn thương phổi do máy thở được biểu thị bằng đường cong ROC tăng nhanh và đạt đến một cao nguyên. TNF-α = yếu tố hoại tử khối u α; IL-6 = interleukin-6; MIP-2 = protein viêm đại thực bào 2.”

Vùng bên dưới đường cong ROC lớn hơn đáng kể so với thử nghiệm tùy ý dự kiến sẽ không có giá trị phân biệt (ví dụ 0,5) cho tất cả các dấu hiệu của VILI, chứng tỏ rằng hệ số b cực kỳ nhạy cảm để dự đoán chiến lược thông khí không cần thiết. Giá trị ngưỡng cho hệ số b phân biệt tốt nhất giữa phổi có và không có VILI nằm trong khoảng 0,9-1.1 (hình 4). Đối với các giá trị ngưỡng như vậy, độ nhạy của hệ số b để dự đoán chiến lược thông khí bảo vệ là 1,00 đối với các dấu hiệu mô học và viêm của VILI (bảng 2).
Thảo luận
Phát hiện chính của nghiên cứu này là hình dạng của cấu hình P-t động trong quá trình bơm phồng với lưu lượng hằng định rất hữu ích trong việc thiết lập các thông số thông khí để giảm thiểu VILI. Sử dụng các chiến lược tạo ra các giá trị của hệ số b nằm trong khoảng từ 0,90 đến 1,10 đã tạo ra tổn thương tương tự như quan sát không có thông khí.
Các yếu tố cơ học chịu trách nhiệm về VILI được cho là có liên quan đến việc huy động và mất huy động các phế nang bị sụp đổ trước đó hoặc do quá căng phổi.[1,2] Đường cong PV của hệ hô hấp ở bệnh nhân[7-10] cũng như trên mô hình động vật của ALI [1,4,18-20] có hình dạng sigmoid đặc trưng, với LIP tương ứng với thể tích – áp lực cuối thì thở ra bắt đầu huy động phế nang bị sụp đổ và một UIP tương ứng với thể tích – áp lực cuối thì hít vào mà tại đó bắt đầu xảy ra tình trạng quá căng phế nang. Do đó, các phương pháp thông khí bảo vệ đã được thiết kế để giảm thiểu chấn thương cơ học bằng cách sử dụng đường cong P-V để cá nhân hóa PEEP (PEEP trên LIP) và VT (bằng cách đặt thể tích – áp lực cuối thì hít vào nằm dưới UIP)[10,11] Tuy nhiên, việc sử dụng phép đo đường cong P-V tĩnh để thiết lập chiến lược thông khí bảo vệ, đã bị chỉ trích vì có thể gây hại cho bệnh nhân. [21] Ngoài ra, sự phức tạp của đo lường và giải thích đã ngăn cản việc sử dụng lâm sàng của nó. [9,21]
Trong điều kiện lưu lượng không đổi và nếu sức cản đường thở không đổi, sự thay đổi của PL tuyến tính theo thời gian khi độ giãn nở không thay đổi khi tăng thể tích phổi. Khi độ giãn nở giảm, PL lõm lên trên và khi độ giãn nở tăng, PL lõm xuống theo trục thời gian.[12-15[ Một phân tích về mối quan hệ P-t như vậy dựa trên giả định rằng trong quá trình thông khí được kiểm soát thể tích, bơm phồng với lưu lượng hằng định, tốc độ thay đổi áp lực có liên quan đến những thay đổi trong độ giãn nở phổi.[12-15] Trong những trường hợp này, PL là một hàm theo thời gian hít vào (t) có thể được mô tả bằng một phương trình năng lượng: PL = a · tb + c. Hệ số a là hệ số tỷ lệ, c là giá trị áp lực tại t = 0 và hệ số b mô tả hình dạng của đường cong P-t.
Trong nghiên cứu hiện tại, việc định lượng VILI dựa trên chỉ số hình thái của tổn thương phổi (tổng điểm tổn thương đường thở) và nồng độ BALF của các chất trung gian gây viêm (TNF-a, IL-6 và MIP- 2); các giá trị lớn hơn các giá trị quan sát được trong một mô hình ALI (rửa phổi) giống hệt nhau mà không cần thở máy đã được xác định và sử dụng để định lượng VILI. Chúng tôi cũng đã sử dụng đường cong ROC để khắc phục vấn đề chính vốn có trong kỹ thuật phân tích quyết định cổ điển, cụ thể là, phụ thuộc vào giá trị ngưỡng được chọn.[17] Các khu vực dưới đường cong lớn hơn đáng kể so với thử nghiệm tùy ý, dự kiến sẽ có một tiên nghiệm không có giá trị phân biệt (tức là, 0,5). Giá trị ngưỡng được chọn là giá trị dẫn đến ít phân loại âm tính giả nhất. Quyết định này dựa trên giả định rằng những nhược điểm liên quan đến kết quả âm tính giả cao hơn so với kết quả dương tính giả. Chọn làm ngưỡng giá trị đưa ra ít phân loại sai nhất (cả âm và dương), chúng tôi có độ nhạy bằng 1,00 cho tất cả các dấu của VILI và độ đặc hiệu là 0,45, 0,36, 0,53 và 0,71 cho tổng điểm tổn thương đường thở, TNF-a, IL-6 và MIP-2, tương ứng. Quan trọng hơn, khi b nằm trong khoảng từ 0,9 đến 1,1, tổn thương không lớn hơn khi phổi không được thông khí;ngược lại, các chiến lược tạo ra các giá trị b <0,85 hoặc b> 1,15 không bảo đảm chấn thương, mặc dù có mối tương quan đáng kể giữa các giá trị của hệ số b và các giá trị của tổng điểm tổn thương đường thở, IL-6 và MIP-2 (hình 3). Những kết quả này chỉ ra rằng việc sử dụng hệ số b trong bối cảnh của VILI nên được coi là mục tiêu trị liệu để thiết lập chiến lược thông khí bảo vệ hơn là một công cụ giám sát để phát hiện VILI. Mặc dù các giá trị của hệ số b khác với 1 trong một số trường hợp liên quan đến cài đặt máy thở không có giá trị (nghĩa là độ đặc hiệu thấp), điều chỉnh PEEP và VT dễ dàng cho đường cong Pt thẳng và với hệ số b bằng 1 dẫn đến một chiến lược thông khí chắc chắn giảm thiểu VILI (nghĩa là độ nhạy tối ưu).
Phân tích này đòi hỏi một số giả định. Đầu tiên, nghiên cứu hiện tại được thực hiện trong một mô hình ex vivo không có thành ngực; một thành ngực cứng có thể ảnh hưởng đến ước tính của độ dốc hướng xuống, hướng lên trên đường cong P-t động. [13] Thứ hai, trong các điều kiện phức tạp hơn, đường cong P-t có thể được đặc trưng bởi hình dạng sigmoidal với độ lõm xuống ban đầu là kết quả của việc mở phế nang, tiếp theo là một phần tuyến tính và kết thúc bằng độ lõm xuống cuối cùng do hậu quả của quá trình phế nang. Trong các trường hợp này, tốt nhất là phù hợp với phương trình năng lượng trước với phần ban đầu của đường cong (nghĩa là đặt PEEP) và sau đó đến phần thứ hai của đường cong (nghĩa là đặt VT). Thứ ba, trên cơ sở lý thuyết, quá trình áp lực trong thời gian bơm phồng với lưu lượng hằng định phải được đặc trưng bởi sự thay đổi bước ngay lập tức do các thành phần sức cản, đột ngột theo sau sự gia tăng áp lực phản ánh sự thay đổi của độ giãn nở phổi.[14] Tuy nhiên, sự bắt đầu và kết thúc lưu lượng có thể là kết quả của Pendelluft (nghĩa là thời gian cần thiết để đạt được lưu lượng ổn định đến từng đơn vị phế nang với các hằng số thời gian khác nhau), [22] độ nhớt [23,24] và thời gian cần thiết máy thở để bắt đầu và ngừng cung cấp lưu lượng hằng định.12 Do đó, phần đầu tiên của các dữ kiện áp lực phải được loại bỏ và chỉ phần quan hệ P-t tương ứng với dòng không đổi vẫn còn hiệu lực. Thứ tư, tần số lấy mẫu cao của các tín hiệu được ghi là cần thiết để đạt được một bản ghi động đầy đủ về áp lực đường thở mà không có độ trễ pha ở tần số cao. Thứ năm, đóng góp trở kháng và độ nhớt cho áp lực đường thở được giả định không đổi trong phạm vi thay đổi thể tích phổi. Một số yếu tố này có thể giải thích độ đặc hiệu tương đối thấp (nghĩa là, một số kết quả dương tính giả có liên quan) của cấu hình P-t động để phát hiện VILI (hình 3 và 4); vẫn còn phải đánh giá xem các giả định này có thể hạn chế việc sử dụng lâm sàng đường cong P-t động để thiết lập thông khí cơ học hay không.
Trước đây chúng tôi đã sử dụng hai chiến lược quá căng phổi với thể tích hô hấp cuối giống hệt nhau nhưng mức PEEP khác nhau để đánh giá VILI trong mô hình phổi chuột bị cô lập. Chúng tôi đã báo cáo rằng, với một thể tích cuối thì hít vào nhất định, phổi được điều trị với PEEP có nồng độ cytokine thấp hơn đáng kể so với những người được điều trị với PEEP = zero.[1] Điều này cho thấy rằng việc sử dụng PEEP có thể bảo vệ chống lại VILI. Trong nghiên cứu hiện tại, chúng tôi xác nhận và mở rộng các quan sát trước đây của chúng tôi. Dữ liệu của chúng tôi cho thấy mức PEEP thấp (0-6 cm H2O) mang lại đường cong P-t với độ dốc xuống dẫn đến việc huy động liên tục (hình 2) liên quan đến tổn thương phổi nghiêm trọng. Hiệu ứng nguy hiểm này đã bị giảm sút khi thu được đường cong P-t thẳng bằng cách tăng PEEP lên cao tới 13-20 cm H2O trong nhóm stress tối thiểu. Dữ liệu của chúng tôi cũng chứng minh rằng PEEP cao có thể có lợi miễn là cấu hình Pt là tuyến tính, với hệ số b gần bằng 1. Tuy nhiên, với bất kỳ sự gia tăng bổ sung nào về PEEP và thể tích phổi cuối thì thở ra, độ lõm hướng lên trong Pt đường cong xảy ra (hệ số b> 1) liên quan đến tổn thương phổi nghiêm trọng hơn.[25,26]
Các loại chấn thương cơ học giả định (mở và đóng phế nang, độ dốc lõm xuống và hệ số b <1, và phế nang căng quá mức, độ dốc hướng lên và hệ số b> 1) được phân biệt theo thiết kế nghiên cứu. Thật thú vị khi lưu ý rằng lượng tổn thương hình thái và giải phóng các chất trung gian gây viêm trong BALF là tương tự đối với cả hai cơ chế tiềm năng chịu trách nhiệm của VILI [27] khi b giảm hoặc tăng từ 1.
Verbrugge et al.[28] gần đây đã quan sát thấy rằng, trong một mô hình chuột còn nguyên vẹn về sự thiếu hụt chất hoạt động bề mặt, được thông khí với VT cao và mức PEEP thấp có nồng độ protein và prostacyclin cao hơn so với động vật được thông khí với PEEP cao và VT thấp; không thấy sự khác biệt về nồng độ phế nang của TNF-α. Trong nghiên cứu hiện tại, chúng tôi đã xác nhận rằng thở máy có thể tạo ra phản ứng viêm, như đã được mô tả ở phổi bị cô lập,[1] phổi bị cô lập và còn tưới máu,[29] động vật nguyên vẹn,[18] và người mắc hội chứng suy hô hấp cấp (ARDS),[7] mặc dù mối tương quan giữa TNF-a và hệ số b không có ý nghĩa thống kê.
Những dữ liệu mâu thuẫn trên TNF-a này hỗ trợ cho khái niệm chỉ xác định một số chất trung gian gây viêm thay vì một cytokine duy nhất có thể đánh giá phản ứng viêm trong các điều kiện thí nghiệm và lâm sàng khác nhau.[30] Hơn nữa, mô hình phổi bị cô lập có thể phóng đại mức độ stress cơ học áp dụng cho phổi bằng cách thở máy so với các nghiên cứu được thực hiện ở động vật nguyên vẹn.[28]
Nghiên cứu này cho thấy hình dạng của cấu hình P-t hít vào động trong quá trình bơm phồng với lưu lượng hằng định cho phép dự đoán chiến lược thông khí giúp giảm thiểu sự xuất hiện của VILI trong mô hình phổi cô lập của ALI. Máy thở hiện đại có thể cung cấp các kiểu lưu lượng hít vào theo sóng vuông tuyệt vời và cũng được trang bị các công cụ giám sát có thể cung cấp các đường cong P-t trực tuyến, động; tuy nhiên, các nghiên cứu lâm sàng bổ sung được yêu cầu để xác nhận tiện ích của phương pháp này để thiết lập các chiến lược thông khí bảo vệ và giảm thiểu VILI.





