Tác giả: Thạc sĩ, Bác sĩ Đặng Thanh Tuấn
Tóm tắt
Mục đích của đánh giá
Hỗ trợ hô hấp không xâm lấn cho trẻ sơ sinh đang ngày càng phổ biến khi các bác sĩ lâm sàng ngày càng nhận ra những nguy hiểm của thông khí xâm lấn kéo dài. Mục đích của tổng quan này là đánh giá các bằng chứng hiện có về tính an toàn và hiệu quả của các chế độ hỗ trợ hô hấp này ở trẻ sơ sinh.
Những phát hiện gần đây
Trong những năm gần đây, nhiều thử nghiệm ngẫu nhiên có kiểm soát (RCT) đã đánh giá một số chế độ hỗ trợ không xâm lấn, quan trọng nhất là thông khí áp lực dương ngắt quãng qua mũi và thở lưu lượng cao qua cannula mũi, so với điều trị tiêu chuẩn áp lực đường thở dương liên tục (CPAP). Ba RCT lớn nhất đã được công bố gần đây vào năm 2013. Một chứng minh không có sự khác biệt về tử vong hoặc sống sót với chứng loạn sản phế quản phổi giữa thông khí áp lực dương ngắt quãng qua mũi và CPAP, cả khi được sử dụng làm hỗ trợ chính và hỗ trợ sau phẫu thuật. Hai nghiên cứu khác đã chứng minh rằng thở lưu lượng cao qua cannula mũi không thua kém hoặc không tốt hơn CPAP khi được sử dụng để hỗ trợ trẻ sinh non sau rút ống. Những thử nghiệm cho thấy không có vấn đề gì nghiêm trọng về sự an toàn với các phương thức hiện tại.
Tóm lược
Các hình thức tối ưu của hỗ trợ hô hấp không xâm lấn cho trẻ sơ sinh vẫn được xác định. Tiếp tục đánh giá các công nghệ này với RCT lớn, được thiết kế tốt là cần thiết.
NHỮNG ĐIỂM CHÍNH
- Đã có sự tiếp thu rộng rãi của các chiến lược hỗ trợ hô hấp không xâm lấn trong trường hợp không có các thử nghiệm thuyết phục chứng minh hiệu quả.
- Các thử nghiệm từ lớn đến vừa phải gần đây đã được báo cáo cho thấy rất ít bằng chứng về lợi ích trong NIPPV được áp dụng thực tế (có hoặc không đồng bộ hóa) hoặc thở lưu lượng cao qua cannula mũi ở các tốc độ dòng khác nhau.
- Con đường đầy hứa hẹn bao gồm dao động tần số cao qua mũi và các hình thức đồng bộ hóa tốt hơn cho NIPPV.
GIỚI THIỆU
Những người tiên phong của thông khí áp lực dương cho những trẻ sơ sinh đã nhận ra những tác hại tiềm tàng của thông khí xâm lấn và thực hiện các thử nghiệm ngẫu nhiên có kiểm soát (RCTs) để đánh giá nguy cơ và lợi ích tiềm năng của thông khí qua vùng mũi họng không đặt nội khí quản so với có đặt nội khí quản. [1] Tuy nhiên, trước năm 1970, các giao diện và thiết bị thở không xâm lấn chưa có sẵn. Do đó, thông khí thông qua đặt nội khí quản trực tiếp chiếm ưu thế. Một chu kỳ thứ hai của việc sử dụng thông khí áp lực dương ngắt quãng qua mũi (NIPPV) đã bị đóng cửa bởi những lo ngại về sự an toàn của NIPPV [2,3]. Tuy nhiên, vì các mối liên quan sau đó giữa việc đặt nội khí quản, thở áp lực dương, liên kết với tổn thương phổi và tầm quan trọng của chứng loạn sản phế quản phổi (BPD) đối với các kết quả lâu dài, NIPPV lại kích thích các bác sĩ sơ sinh [4,5], đặc biệt là gánh nặng chăm sóc sức khỏe của BPD (tăng tỷ lệ tử vong, suy giảm phát triển thần kinh sau này và tăng chi phí chăm sóc sức khỏe) đã trở nên rõ ràng [6-9]. Vì vậy, để giảm bớt chấn thương áp lực và thể tích tiềm năng (barotrauma & volutrauma), các bác sĩ lâm sàng đã bắt đầu một chu kỳ thứ ba cố gắng hạn chế thời gian hỗ trợ hô hấp được đặt nội khí quản bằng NIPPV [10]. Chúng tôi xem xét dữ liệu ngẫu nhiên hiện tại về hỗ trợ hô hấp không xâm lấn ở trẻ sơ sinh, ngoại trừ áp lực đường thở dương liên tục (CPAP) [11].
NASAL CANNULAE: LƯU LƯỢNG THẤP, LƯU LƯỢNG CAO VÀ BẰNG CHỨNG CHO VIỆC SỬ DỤNG
Ống thông mũi thế hệ đầu tiên được giới hạn ở tốc độ dòng lên đến 2 L/phút ở trẻ sơ sinh. Những cảnh báo về tốc độ dòng biến đổi khó lường và tắc nghẽn nghiêm trọng đã nhanh chóng nêu lên [12,13]. Nhưng điều này đã bị làm mất đi bởi các biểu đồ Srennan về mối quan hệ có thể dự đoán được giữa lưu lượng và áp lực thực quản – hầu họng [14]. Lưu lượng sau đó thậm chí còn cao hơn với sự ra đời của các thiết bị mới làm ấm và ẩm cho không khí, cho phép tốc độ dòng cao hơn nhiều (thở lưu lượng cao qua cannula mũi, hoặc HFNC). Do đó, nhiều nghiên cứu cũ hơn về HFNC, không sử dụng không khí ấm hoặc ẩm và thường tốc độ dòng không phù hợp với thực tiễn hiện nay. Tổng quan về Cochrane về HFNC (cập nhật lần cuối năm 2012) chỉ bao gồm bốn nghiên cứu nhỏ được công bố và chưa được công bố mà không thể tổng hợp bằng phân tích tổng hợp vì chúng quá nhỏ và không đồng nhất [15].
Tuy nhiên, vào năm 2010-2013, một cuộc bùng nổ phổ biến của thở lưu lượng cao qua cannula mũi đã xảy ra. HFNC đã được sử dụng trong 77% các đơn vị sơ sinh ở Vương quốc Anh, phổ biến nhất là thay thế cho CPAP hoặc để tạo điều kiện thuận lợi cho cai CPAP [16], và trong 69% các chương trình đào tạo Y học sơ sinh ở trẻ sơ sinh tại Hoa Kỳ [17]. Ở Úc và New Zealand, vào năm 2012, 63% các NICU đã sử dụng HFNC, mặc dù 57% các bác sĩ sơ sinh tin rằng không có đủ bằng chứng về sự an toàn và hiệu quả của các thiết bị này [16]. Những người ủng hộ HFNC đã chỉ ra khả năng giảm chấn thương mũi trong khi vẫn tạo được áp lực liên tục sau rút ống nội khí quản, và cho phép liên kết cha mẹ và chăm sóc phát triển. Các đơn vị không phải bệnh viện khu vực ngày càng áp dụng HFNC [18]. Tuy nhiên, tất cả các khảo sát đã chứng minh sự khác biệt lớn về tốc độ dòng ban đầu, tối đa và tối thiểu và thực hành cai máy.
Như thường xảy ra trong sơ sinh, việc áp dụng rộng rãi chỉ sau đó là các thử nghiệm so sánh các thiết bị HFNC với các hình thức hỗ trợ hô hấp không xâm lấn (CPAP) truyền thống hơn. Những thử nghiệm này chủ yếu nhằm hỗ trợ hô hấp sau rút nội khí quản, và đo lường kết cục bệnh nhân. Không có nghiên cứu ngẫu nhiên nào được công bố cho đến nay để đánh giá sự an toàn và hiệu quả của HFNC, chủ yếu đối với việc kiểm soát ngưng thở cho trẻ sinh non. Dữ liệu về việc cai từ CPAP hoặc NIPPV sang HFNC, ống thông mũi lưu lượng thấp hay không khí trong phòng rút ngắn thời gian hỗ trợ hô hấp đều được đưa ra [19-21].
THỞ LƯU LƯỢNG CAO QUA CANNULA MŨI TRONG HỖ TRỢ HÔ HẤP NGUYÊN PHÁT
Chỉ có một thử nghiệm lớn và mạnh vừa phải đã so sánh hiệu quả và độ an toàn của HFNC và CPAP trong điều trị chính hoặc hỗ trợ rút ống [22]. Yoder và cộng sự [22] đã nghiên cứu 432 trẻ 28-42 tuần tuổi thai và thấy không có sự khác biệt về thất bại điều trị trong vòng 72 giờ ở hai nhóm nói chung hoặc khi so sánh dựa trên chế độ hỗ trợ hô hấp tại thời điểm đăng ký nghiên cứu. Trẻ sơ sinh được chọn ngẫu nhiên để thở CPAP cần ít ngày hỗ trợ không xâm lấn hơn so với trẻ được phân ngẫu nhiên vào HFNC. Chỉ một phần ba số trẻ đăng ký tham gia Yoder và cộng sự nghiên cứu dưới 32 tuần tuổi thai, khiến cho việc tổng quát hóa kết quả cho những em bé nhỏ hơn rất khó khăn.
THỞ LƯU LƯỢNG CAO QUA CANNULA MŨI TRONG HỖ TRỢ HÔ HẤP SAU RÚT NỘI KHÍ QUẢN
Hai thử nghiệm của Úc được công bố vào năm 2013 đã so sánh CPAP với NIPPV hoặc HFNC về hỗ trợ hô hấp sau rút nội khí quản cho trẻ sơ sinh dưới 32 tuần tuổi thai [23, 24]. Các thử nghiệm được thực hiện trong các khoảng thời gian chồng chéo, với các giao thức gần như hợp lý, nhưng tại các tổ chức riêng biệt. Cả hai đều đặt kích thước hiệu ứng đáng kể cho kết quả chính của thất bại rút ống trong 7 ngày đầu tiên của cuộc đời. Điều này làm cho kết quả khó diễn giải, đặc biệt là hướng của kết quả là đối lập nhau. Trong một nghiên cứu đơn trung tâm, Collins và cộng sự [24] đã báo cáo tỷ lệ thất bại rút ống cao hơn không đáng kể khi trẻ sơ sinh được rút ống ra CPAP. Trong một thiết kế không thua kém, Manley và cộng sự [23] đã kết luận rằng HFNC là “không thua kém CPAP”. Trái ngược với Collins và cộng sự, Manley và cộng sự đã báo cáo tỷ lệ thất bại rút ống không đặc hiệu thấp hơn khi điều trị bằng CPAP. Giới hạn trên của khoảng tin cậy 95% (CI) (1,9 đến 18,7%) rất gần với biên độ không thấp, được đặt ở mức 20% so với tỷ lệ thất bại đối với CPAP.
Theo cách giải thích của chúng tôi, các tác giả chỉ có thể xác định được sự khác biệt giữa CPAP và HFNC lớn đến mức giới hạn trên của 95% CI của chênh lệch nguy cơ (đối với thất bại rút ống) lớn hơn 20%. Về mặt lâm sàng, đây là một sự khác biệt lớn và sự khác biệt nhỏ hơn, mặc dù về mặt thống kê, không kém hơn, có khả năng liên quan đến lâm sàng. Với biên độ cao của kết quả của họ giảm xuống rất gần với mức độ không thua kém, chính các tác giả kết luận rằng các kết quả khác nhau chỉ trong một vài bệnh nhân có thể đã thay đổi kết quả của họ. Quan trọng hơn, sự khác biệt về nguy cơ đối với nhóm nhỏ trẻ sơ sinh dưới 26 tuần tuổi thai là 20% và các tác giả cảnh báo về việc rút ống sau đó thở HFNC ở nhóm trẻ sơ sinh dễ bị tổn thương này. Hình 1 hiển thị phân tích tổng hợp hiệu ứng cố định của ba thử nghiệm đã so sánh HFNC với CPAP ở trẻ non tháng.
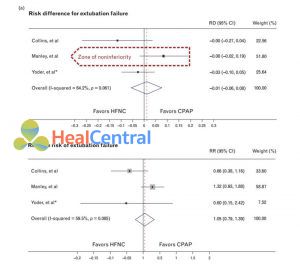
”Thất bại được đo ở 7 ngày trong hai nghiên cứu (Collins và cộng sự [24], Manley và cộng sự [23]) và 3 ngày trong một nghiên cứu (Yoder và cộng sự [22]). (m) Kết quả cho Yoder và cộng sự được giới hạn ở trẻ dưới 32 tuần tuổi thai khi sinh.”
Các thử nghiệm không gây hại được cung cấp để báo cáo chênh lệch nguy cơ và các ước tính hiệu quả không phổ biến hơn [như tỷ lệ nguy cơ tương đối hoặc tỷ lệ cược (OR)], khiến chúng khó kết hợp vào phân tích tổng hợp tiêu chuẩn. Do đó, chúng tôi trình bày phân tích tổng hợp cả về chênh lệch nguy cơ và nguy cơ tương đối.
Nguy cơ tiềm tàng khi chọn HFNC là lựa chọn hỗ trợ hô hấp cho trẻ rất thiếu tháng vẫn chưa được định lượng đầy đủ, vì những thử nghiệm gần đây không được cung cấp cho việc này. Nghiên cứu của Locke và cộng sự [12] năm 1993 đã chứng minh có áp lực căng nhưng không đo lường được tạo ra bởi thở lưu lượng thấp qua cannula mũi. Kể từ đó, an toàn – đặc biệt là ở lưu lượng cao hơn – đã là một mối quan tâm. Tuy nhiên, dữ liệu gộp từ các thử nghiệm gần đây cho thấy tỷ lệ tràn khí màng phổi chung dưới 1%, với xu hướng nhiều sự kiện hơn trong nhóm CPAP. Một số trẻ sơ sinh dưới 26-28 tuần tuổi thai đã được đưa vào các nghiên cứu này, vì vậy hãy thận trọng về nguy cơ tiềm ẩn liên quan đến áp lực không đo được trong quá trình sử dụng HFNC vẫn còn thận trọng trong dân số này.
Cả hai thử nghiệm ở Úc đều báo cáo tỷ lệ chấn thương mũi cao liên quan đến việc sử dụng CPAP, khi được đo bằng điểm chấn thương mũi. Cùng nhóm cũng báo cáo rằng sự gia tăng chấn thương có ý nghĩa nhất ở trẻ dưới 28 tuần tuổi thai và không được cải thiện khi sử dụng lớp đệm bảo vệ [25]. Đây là một sự tương phản quan trọng với thử nghiệm NIPPV được công bố gần đây, trong đó chấn thương mũi xảy ra chỉ trong 2/997 (0,2%) trẻ tham gia [26]. Rõ ràng, chấn thương mũi không cần phải được coi là tác dụng phụ không thể tránh khỏi của hỗ trợ hô hấp không xâm lấn ở trẻ rất thiếu tháng. Phương pháp mà CPAP hoặc NIPPV được bảo đảm cho trẻ sơ sinh rất quan trọng và việc sử dụng giao diện phù hợp đòi hỏi sự tỉ mỉ từ phía các bác sĩ lâm sàng và điều dưỡng tại giường [27]. Trong khi những người đề xuất HFNC báo cáo rằng nó được điều dưỡng tại giường ưa thích, đánh giá chính thức về sự dễ chăm sóc và sự thoải mái của bệnh nhân bởi Yoder và cộng sự [22] tiết lộ không có sự khác biệt giữa CPAP và HFNC.
Cuối cùng, giống như HFNC nhanh chóng trở nên phổ biến trước khi tính an toàn và hiệu quả được đánh giá một cách thích hợp, RAM cannula hiện cũng đang được áp dụng rộng rãi. Chúng tôi cảnh báo cộng đồng sơ sinh nên suy nghĩ cẩn thận về việc áp dụng các công nghệ mới như vậy trước các bằng chứng để hỗ trợ việc sử dụng chúng.
THÔNG KHÍ ÁP LỰC DƯƠNG NGẮT QUÃNG QUA MŨI
CPAP mũi, một liệu pháp tiêu chuẩn trong ICU sơ sinh, không phải lúc nào cũng hiệu quả [28]. Trong chu kỳ sử dụng thứ ba của các nhà sơ sinh, NIPPV đã trở nên phổ biến trong việc sử dụng ở Châu Âu [29], Ireland [30] và Hoa Kỳ [31].
Trong khi CPAP cung cấp việc huy động phổi thông qua một mức áp lực dương liên tục trong đường thở, NIPPV làm tăng áp lực đường thở liên tục trong mỗi thì hít vào, do đó có khả năng tạo ra sự thông khí (loại bỏ CO2) cũng như oxygen hóa (tăng oxy máu). NIPPV có thể được cung cấp bằng máy thở cơ học thông thường (với chênh lệch áp lực lớn), hay còn gọi là thiết bị CPAP hai mức áp lực với mức tăng áp lực khiêm tốn. Không rõ liệu NIPPV được cung cấp bởi các thiết bị hai mức áp lực có tương đương với NIPPV được cung cấp bởi máy thở cơ học hay không [32-34]. Đã cố gắng đồng bộ hóa NIPPV với hít vào của trẻ sơ sinh bằng cách sử dụng viên nang khí nén ở bụng (abdominal pneumatic capsule) [35-37]. Thật không may, máy thở được sử dụng trong các nghiên cứu này không còn có sẵn trên thị trường. Một viên nang khí nén bụng tương tự, hiện đang được sử dụng với một trong các thiết bị hai mức áp lực dương, đã không đáp ứng với tất cả các hít vào được phát hiện trong quá trình thử nghiệm tại giường [38].
Thông khí áp lực dương ngắt quãng qua mũi có thể cải thiện sự thông thoáng của đường hô hấp trên bằng cách tăng áp lực hầu họng ngắt quãng, bơm phồng hầu họng và kích hoạt hệ hô hấp [39]. Bơm phồng phổi nhân tạo gây ra một phản xạ hít vào tăng cường – Phản xạ nghịch lý của đầu – ở trẻ non tháng [40]. Một số nhà điều tra đã nghiên cứu các kết quả sinh lý ngắn hạn bằng cách sử dụng NIPPV (có hoặc không có đồng bộ hóa). So với CPAP, NIPPV đồng bộ hóa dường như có tác dụng có lợi trong việc giảm sự không đồng bộ, cải thiện thể tích khí lưu thông và thể tích thông khí phút, giảm nhịp hô hấp và tăng kích hoạt trung khu hô hấp [41-43]. Đáng khích lệ, Bhandari và cộng sự [44] tìm thấy lợi ích lâu dài với sự đồng bộ hóa trong một số nhóm phụ cân nặng khi sinh, nhưng không phải là nhóm khác. Tuy nhiên, có những cạm bẫy của các phân tích phân nhóm, đặc biệt là trong các so sánh không ngẫu nhiên hóa [45].
THÔNG KHÍ ÁP LỰC DƯƠNG NGẮT QUÃNG QUA MŨI TRONG ĐIỀU TRỊ NGƯNG THỞ
Chỉ có hai RCT đã so sánh NIPPV với CPAP với ngưng thở là kết cục chính [39,46]. Ryan và cộng sự [46] báo cáo không có sự giảm đáng kể tỷ lệ ngưng thở, trong khi Lin và cộng sự [39] cho thấy sự giảm đáng kể về mặt thống kê trong ngưng thở trong nhóm NIPPV. Một phân tích tổng hợp, từ Cơ sở dữ liệu tổng quan hệ thống của Burrane, của cả hai thử nghiệm cho thấy không có sự khác biệt về PaCO2 vào cuối thời gian nghiên cứu 4-6 giờ [47].
THÔNG KHÍ ÁP LỰC DƯƠNG NGẮT QUÃNG QUA MŨI TRONG HỖ TRỢ HÔ HẤP NGUYÊN PHÁT
So với đặt nội khí quản khi sinh, có bằng chứng cho thấy CPAP mũi trong phòng sinh có thể làm giảm tỷ lệ mắc bệnh BPD [48]. Một số nhà nghiên cứu đã xem NIPPV như một chế độ hỗ trợ hô hấp chính khi so sánh với CPAP [49- 52]. Kết quả đo được cần đặt nội khí quản. Kugelman và cộng sự [49] và Sai Sunil Kishore và cộng sự [51] đã tìm thấy một lợi ích cho NIPPV, trong đó ít trẻ sơ sinh cần được đặt nội khí quản. Menes và cộng sự [52] và Bisceglia và cộng sự [50] không tìm thấy sự khác biệt về tỷ lệ đặt nội khí quản. Một phân tích tổng hợp của ba trong số các nghiên cứu này đã chứng minh giảm nguy cơ tương đối cần đặt nội khí quản [53]; tuy nhiên, các tác giả của tổng quan này cho rằng các thử nghiệm là cần thiết để đánh giá liệu NIPPV có giảm thiểu sự xuất hiện của BPD và các bệnh đi kèm khác hay không.
Kirpalani và cộng sự [26] ngẫu nhiên 493 trẻ sơ sinh dùng NIPPV hoặc CPAP làm hỗ trợ chính như một phần của một thử nghiệm lớn hơn so sánh hai phương thức này, với kết cục chính là BPD hoặc tử vong. Trong nhóm phụ này, 29,9% nhóm NIPPV đã chết hoặc phát triển BPD so với 28,6% trong nhóm CPAP (OR 1.08, P 0.7) [26].
THÔNG KHÍ ÁP LỰC DƯƠNG NGẮT QUÃNG QUA MŨI TRONG HỖ TRỢ HÔ HẤP SAU RÚT ỐNG NỘI KHÍ QUẢN
Đã có một vài thử nghiệm so sánh NIPPV với CPAP để hỗ trợ hô hấp cho trẻ sau khi rút ống; đặt lại ống nội khí quản là kết cục chính hoặc phụ trong nhiều thử nghiệm này. Một loạt các thiết bị và giao diện đường thở đã được sử dụng; hơn nữa, một số nhà điều tra đã sử dụng đồng bộ hóa, trong khi những người khác thì không. Một số thử nghiệm đã cho thấy lợi ích trong việc ngăn ngừa nhu cầu đặt lại ống nội khí quản tới 7 ngày sau khi rút ống bằng NIPPV so với CPAP [36,54,55], trong khi những thử nghiệm khác không [26,35,37,56,57]. Một đánh giá có hệ thống gần đây đã kết luận rằng không có lợi thế nào trong việc ngăn ngừa tử vong hoặc BPD cho NIPPV sau rút ống [58].
THÔNG KHÍ ÁP LỰC DƯƠNG NGẮT QUÃNG QUA MŨI TRONG DỰ PHÒNG LOẠN SẢN PHẾ QUẢN PHỔI
Chỉ có một RCT được cung cấp đủ năng lượng để có BPD làm kết cục chính [26]. Thử nghiệm thực tế này đã thu nhận 1009 trẻ sơ sinh cực kỳ nhẹ cân so sánh NIPPV (tất cả các loại thiết bị) với CPAP; kết cục chính là tử vong hoặc BPD ở 36 tuần tuổi thai được điều chỉnh. Trẻ sơ sinh được ghi danh là một chế độ chính của hỗ trợ hô hấp hoặc sau rút nội khí quản. Trong số những trẻ được chọn ngẫu nhiên NIPPV, 38,4% đã chết hoặc sống sót với BPD so với 36,7% số trẻ được chọn ngẫu nhiên với CPAP (OR 1,09, P 0,56).
NHỮNG CHÂN TRỜI MỚI
Một lý do tiềm năng cho thấy không có lợi ích thuyết phục của NIPPV trong các thử nghiệm lớn [26] có thể là cách tiếp cận thực tế để đồng bộ hóa – không bắt buộc. Trong phân tích phân nhóm không ưu tiên, không có lợi cho NIPPV được đồng bộ hóa [26]. Ngay cả ở trẻ sơ sinh được đặt nội khí quản, lợi ích của việc đồng bộ hóa vẫn không thuyết phục [40]. Tuy nhiên, sự thật là, với cơ chế kích hoạt đáng tin cậy và được Cơ quan Quản lý Dược phẩm và Thực phẩm Hoa Kỳ (FDA) phê chuẩn cho NIPPV, có thể có lợi ích. Trong khi một số nghiên cứu ban đầu cho thấy lợi ích sinh lý của thể tích khí lưu thông được cải thiện [41,42], những nghiên cứu khác không đồng ý [59]. Các thử nghiệm nhỏ hơn cho thấy lợi ích lâm sàng [54], nhưng phát hiện này cần thử nghiệm mạnh mẽ. Triển vọng mới bao gồm đồng bộ hóa đáng tin cậy cho trẻ sơ sinh được đặt nội khí quản bằng cách sử dụng hỗ trợ thở máy được điều chỉnh (NAVA) [60]. Tuy nhiên, cho đến nay, việc sử dụng không xâm lấn của nó mới chỉ được thử nghiệm ở thỏ và người trưởng thành [61]. Các thử nghiệm mạnh mẽ trong tương lai sẽ kiểm tra tính đồng bộ đáng tin cậy trong NIPPV, bao gồm cả thiết bị Moretti [54]. Một chiến lược ủng hộ cũ hơn [62] cần thử nghiệm mạnh mẽ là tần số cao qua mũi. Các nghiên cứu trên động vật cho thấy lợi ích trong việc tái thông khí phế nang [63], nhưng – một lần nữa – các thử nghiệm sơ sinh mạnh mẽ là cần thiết.
PHẦN KẾT LUẬN
Việc sử dụng cả NIPPV và HFNC cho hỗ trợ không xâm lấn của trẻ sơ sinh đã tăng lên đáng kể trong thập kỷ qua, để giảm cả đặt nội khí quản và đặt lại nội khí quản. Tại thời điểm này, không đủ bằng chứng để kết luận rằng NIPPV hoặc HFNC làm giảm kết quả ngắn hạn của việc đặt lại nội khí quản hoặc quan trọng hơn là, giảm tỷ lệ lâm sàng của BPD so với điều trị chuẩn bằng CPAP. Tiếp tục đánh giá các công nghệ này với RCT lớn, được thiết kế tốt cần được thực hiện. Các cách cụ thể để kiểm tra bao gồm đồng bộ hóa hiệu quả của NIPPV và những lợi ích có thể có của dao động tần số cao qua mũi.





