Bài viết Quản lý phổ nhau cài răng lược (placenta accreta, increta, và percreta) được dịch bởi BS Vũ Tài từ sách “Quản lý phổ nhau cài răng lược” của tác giả Robert M Silver, MD, Robert Resnik, MD.
1. GIỚI THIỆU
Quản lý bệnh nhân có phổ nhau cài răng lược (PAS; placenta accreta, increta, hoặc percreta) rất khác nhau ở Hoa Kỳ [ 1,2 ]. Mặc dù ảnh hưởng của PAS trên kết cục thai kỳ đã được mô tả rõ ràng, nhưng không có thử nghiệm ngẫu nhiên nào và chỉ có một số nghiên cứu khảo sát việc quản lý các trường hợp mang thai phức tạp do rối loạn này. Do đó, các khuyến nghị về việc quản lý PAS dựa trên chuỗi ca bệnh và báo cáo ca bệnh, kinh nghiệm cá nhân, ý kiến chuyên gia và đánh giá lâm sàng tốt.
Quản lý placenta accreta, increta, hoặc percreta sẽ được thảo luận ở đây và về cơ bản là giống nhau, ngoại trừ trường hợp percreta lan rộng đến mô ngoài tử cung. Trừ khi có lưu ý khác, thảo luận sau đây về quản lý PAS áp dụng cho tất cả các độ sâu đối với sự xâm lấn của nhau thai. Các đặc điểm lâm sàng và chẩn đoán PAS được xem xét ở chủ đề riêng (See “Clinical features and diagnosis of placenta accreta spectrum (placenta accreta, increta. and percreta)”.)
2. CHĂM SÓC TIỀN SẢN
Tất cả bệnh nhân nghi ngờ PAS nên được tư vấn về chẩn đoán và các hậu quả tiềm tàng (ví dụ: chảy máu, truyền máu, cắt tử cung trong khi mổ lấy thai, nhập viện vào đơn vị chăm sóc đặc biệt cho bà mẹ). Nên hội chẩn với bác sĩ chuyên khoa về bà mẹ và thai nhi, và khuyến nghị chuyển đến một trung tâm chuyên sâu về placenta accreta [ 1 ]. ít nhất, ở Hoa Kỳ, bệnh nhân nên sinh tại một cơ sở y tế nơi mà có thể chăm sóc bà mẹ cấp III [ 2 ]. Một số phụ nữ cỏ thể cân nhắc việc đình chỉ thai nghén, nhưng hiện tại không có dừ liệu về việc liệu điều này có thể làm giảm nguy cơ ở người mẹ hay không và mức độ giảm sẽ như thế nào.
Đối với bệnh nhân bị nhau tiền đạo- nhau cài răng lược thể accreta, chăm sóc trước sinh tuân theo các hướng dẫn thông thường về quản lý nhau tiền đạo (see “Placenta previa: Management”):
• Điều chỉnh tình trạng thiếu máu do thiếu sắt, nếu có. (See “Anemia in pregnancy
“, section on ‘Treatment of iron deficiency’ )
• Betamethasone trước sinh từ 23 đến 34 tuần tuổi thai đối với các thai kỳ gia tăng nguy cơ sinh trong vòng bảy ngày (ví dụ, chảy máu trước sinh).
• Globulin miễn dich kháng D nếu có chảy máu âm đạo và bệnh nhân có RhD âm tính.
• Tránh khám vùng chậu và hoạt động thể lực gắng sức. Nhiều bác sĩ khuyến cáo tránh hoạt động tình dục, mặc dù không có bất kỳ lợi ích nào được chứng minh.
• Cân nhắc nhập viện ở ba tháng cuối trong trường hợp chảy máu âm đạo, có cơn co tử cung hoặc cư trú ở nơi cách xa trung tâm chuyên sâu về PAS. Phụ nữ không có triệu chứng có thể được theo dõi như bệnh nhân ngoại trú miễn là họ được tư vấn thích hợp và có thể nhanh chóng đến bệnh viện nếu xuất hiện các triệu chứng Li].
Việc hiến máu tự thân thường không hữu ích vì hầu hết bệnh nhân cần phải truyền máu khi sinh đều cần nhiều đơn vị máu hơn mức mà họ có thể hiến một cách an toàn trước khi sinh.
Các test nonstress và/hoặc điểm trắc đồ sinh vật lý không được thực hiện thường quy nhưng được sử dụng trong các thai kỳ có chỉ định chuẩn đối với các xét nghiệm này (ví dụ: thai chậm tăng trưởng trong tử cung, tiền sản giật). (See “Overview of antepartum fetal surveillance”.)
Đánh giá nhau thai liên tiếp trên siêu âm nhìn chung không hữu ích sau khi đã chấn đoán accreta, increta, hoặc percreta. Tuy nhiên, siêu âm ở tuần thứ 32 đến 34 có thể xác định chính xác vị trí nhau thai và giúp đánh giá khả năng có ảnh hưởng đến bàng quang hay không. Thông tin này rất hữu ích cho việc lập kế hoạch phẫu thuật và sinh thai.
3. CHUẨN BỊ SINH
Các thành phần của việc lập kế hoạch trước phẫu thuật – Điều quan trọng là phải xây dựng một kế hoạch trước mổ để quản lý những thai phụ có khả năng cao bị PAS. Mục đích là cung cấp thông tin (đồng ý bằng văn bản sau khi đã được bác sĩ giải thích mọi rủi do có thể xảy ra) và lập kế hoạch can thiệp sẽ giúp làm giảm nguy cơ chảy máu ồ ạt sau sinh, cũng như tỷ lệ bệnh tật đáng kể và khả năng tử vong, cắt tử cung trong khi mổ lấy thai thường được thực hiện vì nhau thai không thể được loại bỏ bằng bất kỳ cách nào khác và nếu để nguyên tại chỗ, sự co hồi tử cung không thỏa đáng thường dẫn đến chảy máu sau sinh.
Các thành phần cụ thể của việc lập kế hoạch và chăm sóc trước phẫu thuật cần được giải quyết bao gồm [4]:
• Đồng ý bằng văn bản – Thảo luận về các biến chứng và can thiệp có thể xảy ra trong phẫu thuật (ví dụ: chảy máu nặng, truyền máu, tổn thương hoặc cắt bỏ một phần bàng quang và ruột, cắt tử cung để kiểm soát chảy máu, nguy cơ rò bàng quang- âm đạo sau phẫu thuật).
• Nhóm chăm sóc đa chuyên khoa – Quản lý bởi một nhóm đa chuyên khoa và sinh ở một cơ sở y tế chăm sóc cấp ba giúp cải thiện kết cục và tỷ lệ biến chứng thấp hơn [ 5-7 ]. Chúng tôi lên lịch tổ chức một cuộc hội chẩn đa chuyên khoa với tất cả những người tham gia chăm sóc chính, ít nhất hai tuần trước khi sinh theo kế hoạch để đảm bảo rằng tất cả các công việc chuẩn bị cần thiết đà được hoàn thành và kế hoạch quản lý được thực hiện.
Nhóm đa chuyên khoa bao gồm chuyên gia y học mẹ-bào thai, bác sĩ gây mê, bác sĩ sơ sinh, bác sĩ X quang can thiệp, ngân hàng máu và nhân viên điều dưỡng. Nên có một bác sĩ ngoại khoa trong phòng mổ, người có nhiều kinh nghiệm bóc tách rộng vùng xung quanh tử cung và thăm dò sau phúc mạc trong trường hợp cần các kĩ năng này để kiểm soát chảy máu, cắt bỏ bàng quang và/hoặc cô lập, cắt bỏ một phần, và/hoặc trồng lại niệu quản. Một số bác sĩ sản phụ khoa có kinh nghiệm thực hiện việc này; bác sĩ ngoại tổng quát, bác sĩ tiết niệu và bác sĩ phẫu thuật mạch máu cũng có chuyên môn trong lĩnh vực này. Một bác sĩ tiết niệu-phụ khoa, bác sĩ tiết niệu hoặc bác sĩ ung thư phụ khoa nên được hội chẩn trong trường hợp dự đoán có ảnh hưởng đến bàng quang hoặc nếu bác sĩ phẫu thuật không có chuyên môn được yêu cầu.
Nếu nhóm đa chuyên khoa thích hợp và dịch vụ hỗ trợ không có sẵn ở nơi mà bệnh nhân dự định sinh, bệnh nhân nên được chuyển đến một cơ sở cấp ba có khả năng quản lý hiệu quả nhất tình trạng chảy máu lớn trong phẫu thuật và chăm sóc tích cực sau phẫu thuật.
• Sinh thai theo kế hoạch – Sinh thai nên được lên lịch vào thời điểm sự sẵn có tối ưu về mặt con người và phương tiện cần thiết. Sinh theo kế hoạch liên quan đến việc mất máu trong mổ ít hơn so với sinh cấp cứu []. Tuy nhiên, một tỷ lệ đáng kể bệnh nhân xuất hiện các biến chứng dẫn đến sinh sớm hơn dự định [].(See ‘Timing* below.)
Sinh ở phòng mổ có khả năng soi huỳnh quang giúp tránh phải chuyển bệnh nhân đến khoa X quang khi có chỉ định làm các thủ thuật của các bác sĩ X quang can thiệp [].
• Cắt tử cung trong khi mổ lấy thai – Trong hầu hết các trường hợp, một quyết định dứt khoát liên quan đến xử trí bảo tồn hoặc cắt tử cung trong khi mổ lấy thai nên được đưa ra trước khi phẫu thuật. Chúng tôi và những người khác [ 2,8-10 ] khuyến nghị cắt tử cung trong khi mổ lấy thai, để nguyên nhau thai tại chỗ khi chẩn đoán placenta accreta trước sinh là khá chắc chắn dựa vào các nghiên cứu hình ảnh và/hoặc các yếu tố nguy cơ lâm sàng (phụ nữ có nhau thai làm tổ ở vị trí phẫu thuật tử cung trước đó). Phương pháp này làm giảm mất máu và các biến chứng liên quan [ 8,11 ]. (See “Clinical features and diagnosis of placenta accreta spectrum (placenta accreta, increta, and percreta)”, section on ’Risk factors’ and “Clinical features and diagnosis of placenta accreta spectrum (placenta accreta, increta, and percreta)”, section on ‘Ultrasound findings’.)
• Đườnng truyền tĩnh mạch – Nên đặt ít nhất hai đường truyền tĩnh mạch có khẩu kính lớn
• Điều trị dự phòng thuyên tắc huyết khối – Nên mặc các thiết bị chèn ép bằng khí, vì phẫu thuật, chảy máu lớn và truyền máu đều làm tăng nguy cơ huyết khối tĩnh mạch sau sinh.
• Sản phẩm tù’ máu – Chúng tôi đảm bảo có sẵn các sản phẩm thay thế toàn diện từ máu. Ngân hàng máu phải được thông báo và phải có đủ hồng cầu, huyết tương tươi đông lạnh, tủa lạnh và tiểu cầu khi sinh; lượng máu mất ước tính trung bình được báo cáo là 2,5-7,8 lít [ 6,8,12,13 ]. Mức độ mất máu khó dự đoán trước sinh [ 14 ]. Trong một chuỗi hồi cứu gồm 66 bệnh nhân bị placenta accreta, 95% được truyền máu và phạm vi sử dụng các thành phần từ máu là 0 đến 46 đơn vị hồng cầu, tương đương 0 đến 48 đơn vị tiểu cầu của người hiến ngẫu nhiên, 0 đến 64 đơn vị huyết tương và 0 đến 30 đơn vị tủa lạnh [ 15 1. Sử dụng hồng cầu trung bình là 10 ± 9 đơn vị, trung binh 6,5 đơn vị.
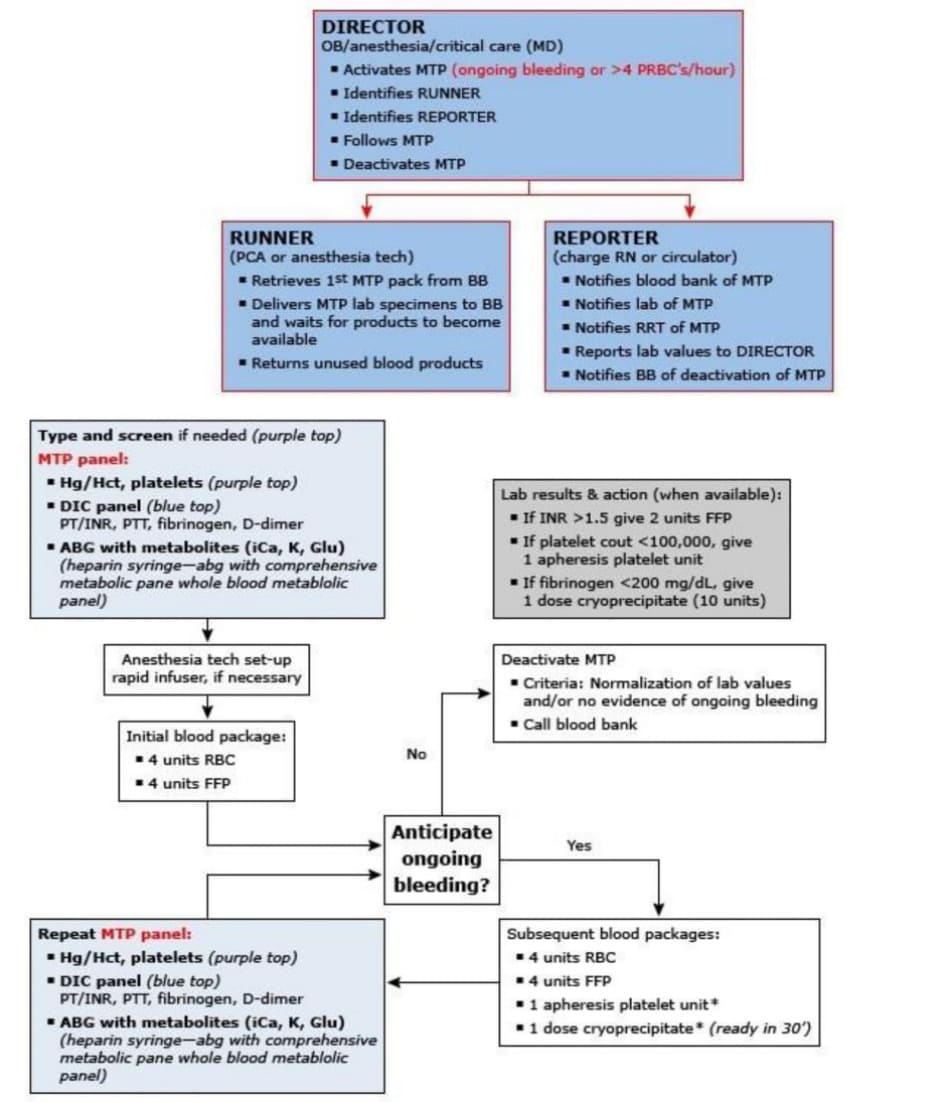
Một phác đồ điều trị xuất huyết ồ ạt rất hữu ích để quản lý việc đánh giá xét nghiệm và truyền máu. Ví dụ về phác đồ của một bệnh viện được thể hiện trong lưu đồ (algorithm 1). (See “Overview of postpartum hemorrhage” and “Massive blood transfusion”.)
Nên cân nhắc sử dụng phương pháp cứu vãn tế bào trong khi mổ. (See “Postpartum hemorrhage: Management approaches requiring laparotomy “, section on ‘Role of intraoperative cell salvage’.)
Tư vấn và các lựa chọn cho bệnh nhân từ chối truyền máu được thảo luận chi tiết ở chủ đề riêng. (See “The approach to the patient who declines blood transfusion”.)
• Thuốc
• Axit tranexamic ức chế sự thoái giáng fibrin và giảm nguy cơ tử vong do chảy máu sau sinh. Tuy nhiên, hiệu quả cụ thể trong PAS (như điều trị chảy máu đang diễn ra hoặc như một thuốc dự phòng) thì không chắc chắn. (See “Postpartum hemorrhage: Medical and minimally invasive management”, section on ‘Administer tranexamic acid’.)
• Sử dụng yếu tố Vila tái tổ hợp để kiểm soát chảy máu sản khoa đang được nghiên cứu; đặc biệt dùng cho chảy máu do placenta accreta chưa được báo cáo rộng rãi. (See “Postpartum hemorrhage: Medical and minimally invasive management”, section on ‘Recombinant factorVIla’.)
• Bàng quang – Nên có ống thông Foley ba chạc và stent niệu quản trong trường hợp Cần đánh giá tính toàn vẹn của đường tiết niệu. Điều này cực kỳ quan trọng trong những trường hợp cần phải cắt bỏ bàng quang.
Đặt stent niệu quản trước phẫu thuật có thể hữu ích nhất ở những thai phụ bị percreta vì khả năng cắt tử cung sẽ phức tạp [ 3 ]. Mặc dù stent trong trường hợp này chưa được chứng minh về tính hiệu quả và rất hiếm khi có thể liên quan đến các biến chứng [ 16 ], tỷ lệ bệnh tật thấp và được nhiều nhóm sử dụng thường quy.
Nội soi bàng quang thường quy trước phẫu thuật không được khuyến cáo [ 3 ].
• Vô cảm – Gây mê toàn thân được thực hiện phổ biến nhất [ 17 ]. Gây tê vùng, thường kết hợp với gây tê ngoài màng cứng liên tục, đã được sử dụng thành công ở các ca sinh theo kế hoạch r 17 ]. Tuy nhiên, nhóm vô cảm nên chuẩn bị sẵn sàng để chuyển sang gây mê toàn thân nếu cần thiết r 18 1.
• Tư thế bệnh nhân – Đặt bệnh nhân ở tư thế sản khoa hoặc đặt hai chân lên mặt bàn nhưng giạng rộng ra để tiếp cận âm đạo và cổ tử cung, có thể tạo điều kiện thuận lợi cho việc cắt bỏ tử cung [ 3 ]. Điều quan trọng nữa là có thể đánh giá chảy máu qua âm đạo mà có thể xảy ra trong khi phẫu thuật. Chảy máu như vậy có thể không được đánh giá đúng mực trong ổ bụng cho đến khi bệnh nhân mất bù tim mạch.
• Chăm sóc hậu phẫu – cần có sẵn giường ở đơn vị chăm sóc đặc biệt để chăm sóc hậu phẫu, nếu cần. (See ‘Postoperative care* below.)
Can thiệp nội mạch để kiểm soát chảy máu – Can thiệp nội mạch dự phòng bằng ống thông có bóng ở cả hai động mạch chậu trong, thuyên tắc động mạch tử cung, hoặc kết hợp cả hai có thể được sử dụng để làm giảm chảy máu trong hoặc sau khi sinh. Lựa chọn phụ thuộc vào chuyên môn của phẫu thuật viên và thiết bị sẵn có. Giá trị của can thiệp nội mạch vẫn còn tranh cãi, và không thể dự đoán bệnh nhân nào sẽ được hưởng lợi nhiều nhất từ thủ thuật này [ 3 ]. Cho đến khi một thử nghiệm ngẫu nhiên đa trung tâm lớn được thực hiện, giá trị của thủ thuật sẽ không rõ ràng. Hai trong số những người đóng góp (RR, CL) cho chủ đề này sử dụng ống thông có bóng dự phòng, và một người (RS) không sử dụng.
Trong một phân tích gộp các thủ thuật X quang can thiệp nội mạch trước khi phẫu thuật trên 950 trường hợp mang thai bị PAS, can thiệp liên quan đến việc giảm mất máu (mean difference -1,02 L, CI 95% -1,60 đến -0,43 L) và giảm nguy cơ mất máu >2,5 L (tỷ lệ chênh lệch 0,18, CI 95% 0,04-0,78); tuy nhiên, điều này không dẫn đến việc giảm truyền hồng cầu có ý nghĩa thống kê và khoảng 5% bệnh nhân có các biến chứng liên quan đến thủ thuật [ 19]. Việc so sánh có ý nghĩa giữa các kỹ thuật không thể thực hiện được vì số lượng ca bệnh nhỏ đối với một số kỹ thuật và vì bằng chứng được coi là có chất lượng rất thấp. Một số nghiên cứu quan sát báo cáo kết cục rất hứa hẹn. Trong một nghiên cứu như vậy, so sánh 28 bệnh nhân thực hiện làm tắc động mạch chủ hoặc động mạch chậu trong bàng bóng với 125 bệnh nhân không thực hiện can thiệp nội mạch, làm tắc động mạch bằng bóng có liên quan đến giảm 31% lượng máu mất và giảm 77% truyền máu, và không có bệnh nhân nào cần đưa vào đơn vị chăm sóc đặc biệt r 20 1.
• Nguy cơ – Trong khi các biến chứng liên quan đến catheter đã được báo cáo trong một loạt quan sát nhở (5% trong phân tích gộp ở trên [ 19 ]), không có dữ liệu đáng tin cậy về tỷ lệ biến chứng trong bối cảnh lâm sàng này. Nguy cơ biến chứng mạch máu khi can thiệp động mạch vành qua da sử dụng đường vào động mạch đùi, một thủ thuật tương tự được xác định tốt, là khoảng 3% [ 21-24 ].
Tụ máu ở háng hoặc sau phúc mạc là biến chứng thường gặp nhất; hầu hết bệnh nhân không cần truyền máu. Các trường hợp hiếm gặp về biến chứng huyết khối và tắc mạch cần đặt stent và/hoặc bắc cầu động mạch đã được báo cáo ở bệnh nhân mang thai sử dụng biện pháp kiểm soát chảy máu nội mạch khi sinh [ 22 ].
• Lập kế hoạch – Nếu có kế hoạch can thiệp nội mạch dự phòng, bệnh nhân nên được sinh trên bàn soi huỳnh quang để có thể tiến hành thủ thuật trong khi mổ ngay sau khi sinh trẻ.
• Quy trình – Trước phẫu thuật, dưới sự hướng dẫn của soi huỳnh quang, bác sĩ chụp mạch máu sẽ đưa một ống thông vào mỗi động mạch đùi và chỉ dẫn nó đến mạch máu đích mong muốn. Đối với thuyên tắc mạch, một chất cho phép làm tắc mạch tạm thời (ví dụ, Gelfoam) được dùng sau khi sinh trẻ.
Đối với tắc mạch bằng bóng, ống thông có bóng ở đầu được đưa vào động mạch đích. Sau khi sinh trẻ, bóng có thể được bơm ngắt quãng tối đa 20 phút để giảm chảy máu ở trường phẫu thuật, tạo điều kiện thuận lợi cho việc đặt kẹp và khâu và giảm mất máu toàn bộ. Việc sử dụng thiết bị đo áp suất-endoflator cho phép bơm phồng và làm xẹp bóng để chèn ép làm tắc mạch mà không cần dùng phương pháp soi huỳnh quang [ 25Ị. Các ống thông có thể được giữ nguyên tại chỗ trong vòng vài giờ sau phẫu thuật, và được dùng để thuyên tắc chọn lọc các mạch máu nhỏ vùng chậu nếu xảy ra chảy máu hậu phẫu. Chúng được lấy bỏ dưới sự hướng dẫn của soi huỳnh quang. Trong một cải tiến phương pháp tiếp cận tiêu chuẩn này, ống thông có bóng ở đầu được đặt trước khi phẫu thuật, các đường rạch ở tử cung và ổ bụng được đóng lại sau khi sinh trẻ và bệnh nhân được chuyển đến đơn vị chụp mạch để thuyên tắc giường tử cung nhau thai [ 26]. Sau đó bệnh nhân được đưa trở lại phòng mổ ngay để cắt bỏ tử cung. Trong tám trường hợp áp dụng quy trình theo giai đoạn này, lượng máu mất ít hơn đáng kể so với những bệnh nhân được phẫu thuật cắt tử cung mà không thuyên tắc mạch (trung bình 553 mL so với 4517 mL). Cách tiếp cận này cần được nghiên cứu thêm để xác định tính an toàn và hiệu quả so với cách tiếp cận tiêu chuẩn.
Sử dụng dự phòng phương pháp làm tắc động mạch chủ bằng bóng nội mạch hồi sức (REBOA) đã được mô tả ở một số ít phụ nữ có nhau thai bất thường. Bởi kinh nghiệm trong lĩnh vực sản khoa còn cực kỳ hạn chế r 27-32 ] và khả năng bệnh tật cao, chúng tôi sẽ không dùng phương pháp này cho đến khi có đủ dữ liệu về tính an toàn và hiệu quả ở bệnh nhân mang thai và sau sinh. Việc sử dụng REBOA ở lĩnh vực khác được xem xét ở chủ đề riêng (See “Endovascular methods for aortic control in trauma”, section on ‘R.EBOA technique’.)
4. SINH THAI
Thời điểm – Một tỷ lệ đáng kể bệnh nhân xuất hiện các biến chứng, như ổi vỡ non, chuyển dạ sinh non hoặc chảy máu trước sinh, dẫn đến sinh sớm hơn kế hoạch. Thai phụ đang chảy máu nên được chấm dứt thai kỳ và không được trì hoãn để dùng betamethasone trước sinh .
Tuổi thai tối ưu để sinh theo kế hoạch còn nhiều tranh cãi và đang thiếu dữ liệu chất lượng cao. Nguy cơ sinh non phải được cân nhắc với nguy cơ biến chứng, như chảy máu, dẫn đến sinh cấp cứu trong những trường hợp không tối ưu.
• Đối với những bệnh nhân ổn định (không chảy máu hoặc chuyển dạ sinh non), chúng tôi khuyên nên sinh theo kế hoạch từ 34+0 đến 35+6 tuần tuổi thai, phù hợp với khuyến cáo của ACOG (American College of Obstetricians and Gynecologists) [_2 ].
• Đối với những thai phụ có nguy cơ cao phải sinh cấp cứu trước 34 tuần, sinh
theo kế hoạch trước 34 tuần có thể là hợp lý, mặc dù kết cục vẫn thuận lợi khi sinh cấp cứu ở những trung tâm chuyên sâu r 13,34 ].
Betamethasone trước sinh được dùng theo hướng dẫn chuẩn.(See “Antenatal corticosteroid therapy for reduction of neonatal respiratory morbidity and mortality from preterm delivery”.)
Hầu hết thai phụ không bị chảy máu, không có cơn co tử cung hoặc vỡ ối vẫn ổn định qua 36 tuần tuồi thai [ 35 ]. Đối với những người trở nên không ổn định trong khoảng từ 34 đến 36 tuần, kết cục khi sinh cấp cúu dường như vẫn thuận lợi ở những trung tâm chuyên sâu r 13 ]. Do đó, chúng tôi cá nhân hóa thời điểm chấm dứt thai kỳ theo kế hoạch trong khoảng thời gian này dựa trên các triệu chúng lâm sàng, tiền sử sản khoa (ví dụ: sinh non trước đó), chiều dài cổ tử cung và các cân nhắc về hậu cần (khoảng cách từ trung tâm chuyên sâu). Không khuyến cáo chấm dứt thai kỳ sau 36 tuần tuổi vì những tác dụng có lợi khi xử trí theo dõi đối với sự trưởng thành của thai nhi ở tuổi thai này giảm và nhỏ so với nguy cơ đối với mẹ ngày càng tăng và đáng kể nếu chuyển dạ dẫn đến chảy máu.
Cách tiếp cận này được hỗ trợ bởi các nghiên cứu báo cáo kết cục thuận lợi ở tuổi thai 34-35 tuần, cũng như một phân tích quyết định kết luận ràng tuổi thai 34 tuần là tối ưu [ 6,11,36 ]. Society for Maternal-Fetal Medicine khuyến cáo nên chấm dút thai kỳ từ 34 đến 37 tuần tuổi thai đối với những thai phụ có placenta accreta ổn định [ 33 ]. Một hội đồng quốc tế đề nghị chấm dứt thai kỳ lúc > 36+0 tuần ở thai phụ không có triệu chứng (không ra máu, vỡ ối hoặc chuyển dạ sinh non) và không có tiền sử sinh non [ 3], Họ đề nghị chấm dứt thai kỳ vào khoảng 34+0 tuần ở những thai phụ có tiền sử sinh non trước đó, nhiều đợt chảy máu nhẹ hoặc một đợt chảy máu đáng kể. Như đã thảo luận ở trên, các tác giả ủng hộ mục tiêu sinh thai gần với 34 tuần tuổi (thay vì 36 tuần) trong hầu hết các trường hợp, mặc dù thời điểm chấm dứt thai kỳ tối ưu vẫn còn tranh cãi và việc xử trí cá nhân hóa là phù hợp.
4.1.Quy trình
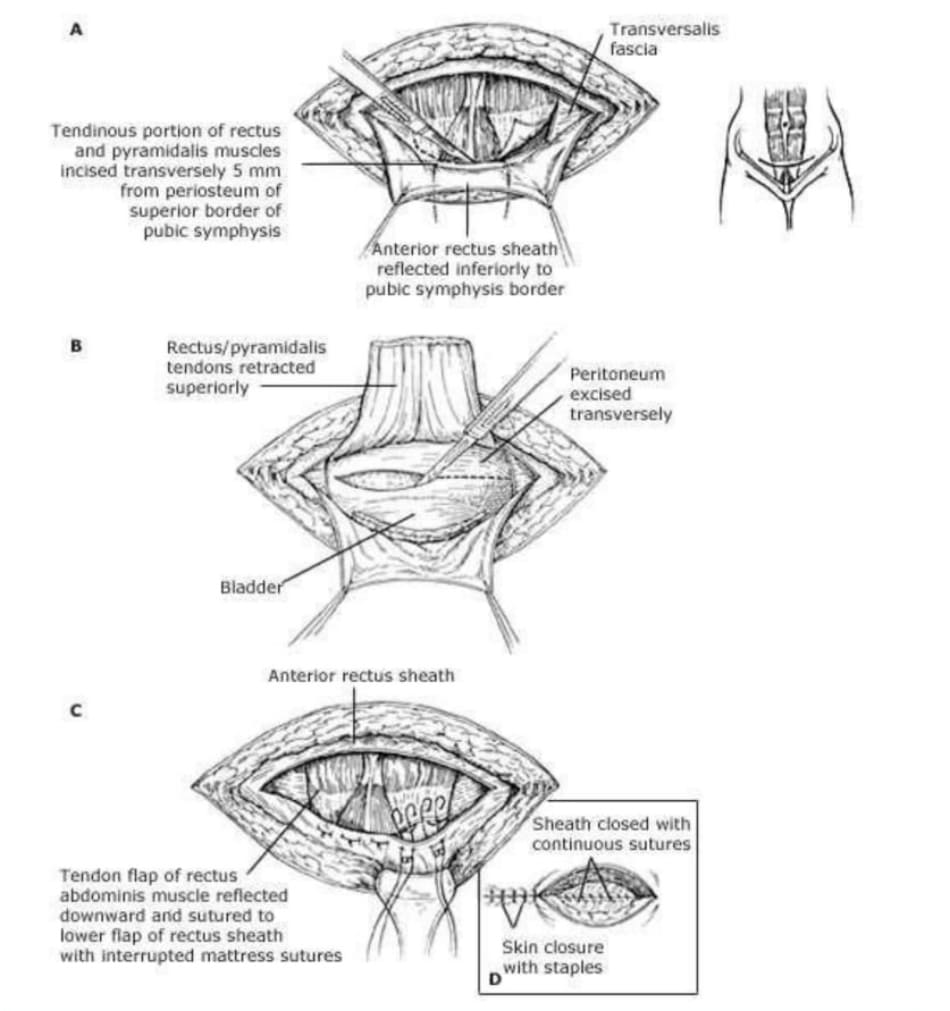
Cắt bỏ tử cung trong khi mổ lấy thai – Chúng tôi thường rạch da trên đường trắng giữa hoặc đường rạch Chemey (Hình 1)
tuy nhiên, những người khác có thể chọn đường rạch ngang (ví dụ, Pfannenstiel) trong những trường hợp ít có khả năng xảy ra biến chúng trong khi mổ (ví dụ bánh nhau ở mặt sau không lan đến thanh mạc) [ 3 ]. Vùng tiểu khung được kiểm tra để tìm các dấu hiệu percreta và vị trí của bất kỳ nguồn cung cấp máu phụ nào trước khi tiến hành rạch tử cung.
Kiểm tra siêu âm trong khi mổ rất hữu ích để xác định mép bánh nhau và quyết định tư thế tốt nhất để rạch tử cung, tránh rạch ngang qua bánh nhau. Chúng tôi tạo một đường rạch dọc tử cung trên mép bánh nhau ít nhất bàng độ rộng 2 ngón tay; để lại một mép cơ tử cung giữa nhau thai và đường rạch giúp ngăn ngừa tổn thương nhau thai trong khi mở hoặc đóng tử cung.Trong trường hợp nhau thai bị tổn thương khi sinh đang chảy máu, các biện pháp bảo tồn hiếm khi có hiệu quả và gây nguy hiểm cho bệnh nhân khi trì hoãn thực hiện cắt bỏ tử cung. Trong thời gian trì hoãn, chảy máu ồ ạt có thể dẫn đến một vòng xoắn đi xuống, đặc trưng bởi giảm tưới máu tất cả các hệ cơ quan, hạ thân nhiệt, bệnh đông máu và nhiễm toan chuyển hóa. (See ‘Unexpected placenta accreta’ below.)
Sau khi sinh trẻ, dây rốn được cắt, vết mổ tử cung nhanh chóng được đóng lại để làm giảm mất máu và tiến hành cắt tử cung. Ngay cả khi percreta không ảnh hưởng đến các mô bên ngoài tử cung, thủ thuật này thường khó thực hiện vì sung huyết mạch máu quanh tử cung lan rộng và các mô dễ mủn. Xử trí cắt tử cung chu sản được thảo luận ở chủ đề riêng. (See “Peripartum hysterectomy for management of hemorrhage”.)
Oxytocin dự phòng không được dùng thường quy sau khi sinh trẻ vì nó có thể dẫn đến bong nhau thai một phần và do đó, làm tăng chảy máu [ 3 ]. Tuy nhiên, nếu nhau thai đã được lấy bỏ gần hết hoặc hoàn toàn hoặc chảy máu nhiều thì nên dùng thuốc tăng co tử cung. Xử trí xuất huyết sau sinh được thảo luận ở chủ đề riêng. (See “Postpartum hemorrhage: Management approaches requiring laparotomy “.)
Chúng tôi tránh thắt động mạch chậu trong (hạ vị) vì tốn thời gian, phụ thuộc vào phẫu thuật viên, không hiệu quả (khi không cắt tử cung) để kiểm soát chảy máu vùng chậu lên tới 60% các trường hợp [ 37-39 ], và cản trở việc chụp động mạch chậu chọn lọc và thuyên tắc nếu cần sau đó. (See “Management of hemorrhage in gynecologic surgery “, section on ‘Internal iliac artery ligation’.)
4.2.Xử trí placenta percreta có xâm lấn bàng quang
Placenta percreta xâm lấn bàng quang có thể cần phải cắt bỏ một phần bàng quang. Trong một tổng quan, 54 trường hợp placenta percreta xâm lấn bàng quang, phẫu thuật cắt một phần bàng quang được thực hiện ở 24 trong số 54 bệnh nhân (44%) [ 40 ]. Tốt nhất, nên hội chẩn với bác sĩ tiết niệu-phụ khoa, bác sĩ tiết niệu hoặc bác sĩ ung thư phụ khoa khi ảnh hưởng đến bàng quang. Nội soi bàng quang hoặc mở bàng quang có chủ đích khi phẫu thuật thường hữu ích để đánh giá mức độ xâm lấn bàng quang và có thể cả niệu quản.
5. XỬ TRÍ BẢO TỒN PLACENTA ACCRETA
Các đối tượng tiềm năng – Bảo tồn tử cung có thể được xem xét ở:
• Những bệnh nhân rất muốn bảo tồn khả năng sinh sản. Những bệnh nhân này cần được tư vấn kỹ lưỡng về các nguy cơ chảy máu, nhiễm trùng, có thể cần phải cắt bỏ tử cung trong hoặc sau phẫu thuật để giữ tính mạng, và thậm chí tử vong, cũng như các kết cục không tối ưu (bao gồm tái phát hoặc chảy máu [ 42,43 ]) ở những lần mang thai sau này.
• Khi việc cắt bỏ tử cung được cho là có nguy cơ chảy máu hoặc tổn thương các cơ quan khác cao không thể chấp nhận được, có thể giảm nhẹ bằng cách giữ nguyên nhau thai tại chỗ.
• Khi việc cắt bở nhau thai được cho là có thể thực hiện được vì accreta khu trú hoặc nhau ở mặt sau hoặc đáy tử cung. (See ‘Uterine conservation with placental resection’ below.)
Bảo ton tử cung vói giữ nguyên nhau thai tại chỗ – Với cách tiếp cận này (được gọi là xử trí theo dõi), nhau thai được để lại tại chỗ sau khi sinh trẻ. Dây rốn được thắt ở vị trí đi ra khỏi bánh nhau; vết mổ tử cung được đóng lại theo cách tiêu chuẩn; và các thuốc tăng co tử cung, khâu ép tử cung, chèn bóng trong tử cung, thuyên tắc động mạch tử cung và/hoặc thắt động mạch tử cung được sử dụng khác nhau. Trong một số trường hợp, điều này được thực hiện dự phòng và trong những trường hợp khác được thực hiện khi cần để xử trí chảy máu sau sinh [ 3,451. Các biến chứng trước mắt cũng như các kết cục lâu dài ở những phụ nữ được bảo tồn tử cung cho thấy rằng cách tiếp cận này chỉ nên được thực hiện đặc biệt ở những bệnh nhân đã được thông báo đầy đủ hoặc là một phần của các thử nghiệm lâm sàng đã được phê duyệt. Điều này phù hợp với quan điểm của ủy ban ACOG [ 3 ].
Cắt bỏ muộn nhau thai còn lại qua nội soi tử cung đã được áp dụng thành công để đẩy nhanh quá trình thoái triển nhau thai hoặc điều trị chày máu muộn và/hoặc đau vùng chậu, nhưng kinh nghiệm còn hạn chế r 46-48 ].
Cắt bỏ tử cung muộn là một lựa chọn khác, đặc biệt đối với nhũng bệnh nhân bị placenta percreta, nhưng kinh nghiệm còn hạn chế [ 49-51 ] và các chuyên gia khuyến cáo không nên thực hiện [_3 ]. Các bác sĩ lâm sàng có kinh nghiệm với kỹ thuật này cho rằng nó chỉ là một lựa chọn cho những trường hợp placenta percreta nặng nhất, có khả năng đe dọa đến tính mạng hoặc cắt bỏ tử cung ngay lập tức quá nguy hiểm vì mức độ xâm lấn của nhau thai hoặc thiếu nguồn lực thích hợp r 51 ]. Thử nghiệm với phương pháp này mang lại nhiều kết quả khác nhau và không có dữ liệu chất lượng cao về những uru điểm và nhược điểm so với phương pháp cắt tử cung trong khi mổ lấy thai theo kế hoạch.
Không nên dùng liệu pháp bổ trợ với methotrexate : Không có bàng chứng thuyết phục rằng nó cải thiện bất kỳ kết cục nào khi nhau thai được để lại tại chỗ, và có bàng chứng rõ ràng về tác hại liên quan đến thuốc (ví dụ, giảm ba dòng tế bào, nhiễm độc thận) [_3 ].
Các biến chứng – Quá trình kéo dài và những nguy cơ đáng kể khi bảo tồn tử cung với nhau thai được giữa nguyên tại chỗ được minh họa bằng một tổng quan hệ thống với 10 nghiên cứu đoàn hệ và 50 chuỗi ca bệnh hoặc báo cáo ca bệnh mô tả 434 bệnh nhân bị placenta accreta, increta, or percreta được xử trí bảo tồn (xử trí theo dõi , thuyên tắc động mạch tử cung, liệu pháp methotrexate, khâu cầm máu, thắt động mạch, chèn bóng) 1 52 ]. Các kết cục ngắn hạn sau đây được báo cáo, nhưng không có sẵn dữ liệu cho tất cả các kết cục trong tất cả các nghiên cứu:
• Chảy máu âm đạo nặng: 53%
• Nhiễm trùng huyết: 6%
• Cắt bỏ tử cung thứ phát: 19% (khoảng từ 6 đến 31%)
• Tử vong: 0,3%(trong khoảng từ 0 đến 4%)
• Mang thai sau đó: 67%(khoảng từ 15 đến 73%)
Ở nghiên cứu lớn nhất, bao gồm 167 phụ nữ bị placenta accreta được xử trí bảo tồn bằng nhiều phương pháp khác nhau [ 40 ], 131 phụ nữ (78%) giữ lại tử cung, 18 phụ nữ cần phải cắt bỏ tử cung trong vòng 24 giờ sau khi sinh vì chảy máu, và 18 phụ nữ phải phẫu thuật cắt bở tử cung vì các biến chứng ở thời điểm trung bình là 39 ngày sau khi sinh (khoảng từ 9 đến 105 ngày). Mười phụ nữ có bệnh tật nặng, bao gồm nhiễm trùng huyết, rò tử cung-bàng quang và/hoặc hoại tử tử cung. Ở nhũng phụ nữ giữ lại từ cung,
Sự hấp thụ nhau thai được quan sát thấy khi theo dõi trung bình là 13,5 tuần (khoảng từ 4 đến 60 tuần). Tuy nhiên, 25% trong số những phụ nữ này đã trải qua nội soi tử cung, nạo hoặc cả hai để loại bở mô nhau thai còn sót lại ở thời điểm trung bình 20 tuần sau sinh (khoảng từ 2 đến 45 tuần).
Kết cục sinh sản lâu dài sau khi xử trí bảo tồn dường như là không tối ưu, nhưng dữ liệu còn hạn chế [ 53-55 ]. Mặc dù có vẻ như tăng nguy cơ phát triển dính trong tử cung, nhưng hầu hết phụ nữ mong muốn mang thai trở lại đều có thể thụ thai và tăng nguy cơ placenta accreta tái phát. Điều này có thể được dự báo vì sự bất thường bên dưới lớp nội mạc tử cung chưa được sửa chữa và có thể trở nên tồi tệ hơn khi nạo sau sinh. Một nghiên cứu hồi cứu đa trung tâm trên 96 phụ nữ có tiền sử xử trí bảo tồn placenta accreta (tức là bảo tồn tử cung) thấy rằng có 8 người bị dính trong tử cung nặng và vô kinh [54 ]. Trong ba chuỗi ca bệnh với 9, 21 và 30 ca sinh sau khi xử trí bảo tồn placenta accreta, placenta accreta tái phát được ghi nhận ở 12 trong số 60 ca sinh tiếp theo (20% , dao động từ 13 đến 29% ) [ 53,54,56 ].
Một cân nhắc khác là không thể chắc chắn rằng những phụ nữ được xử trí bảo tồn thực sự có nhau thai bám bệnh lý hay không vì họ không có xác nhận về mô học sau khi cắt bỏ tử cung. Những phụ nữ này có thể thuộc một quần thể khác có ít nguy cơ chảy máu nghiêm trọng hơn những phụ nữ cần phải cắt bỏ tử cung. Ví dụ, các trường hợp nhau thai bám bệnh lý được xử trí bảo tồn có tỷ lệ mổ lấy thai và nhau tiền đạo trước đó thấp hơn so với những trường hợp được xử trí bằng cắt bỏ tử cung.
Bảo tồn tủ’ cung với cắt bõ nhau thai – Bảo tồn tử cung với cắt bỏ nhau thai có thể thành công khi không có quá nhiều nguy cơ trong hai trường hợp lâm sàng:
• Accreta khu trú – Có thể nghi ngờ accreta khu trú trên cơ sở các dấu hiệu hình ảnh trước sinh hoặc được phát hiện trong khi sinh vì chảy máu và/hoặc nhau bị giữ lại một phần khi sinh. Có một vài báo cáo mô tả các trường hợp bảo tồn tử cung thành công trong những trường hợp này Ị 41-43 ]. Các đối tượng tiềm năng cho phương pháp này là những sản phụ có vùng nhau bám bệnh lý khu trú được xác định rõ ràng (diện tích bám < 50% mặt trước tử cung r 3 ]) và ranh giới cơ tử cung khởe mạnh có thể tiếp cận được [ 451. Mong muốn có thai trong tương lai không nhất thiết phải là một yếu tố vì thủ thuật này có khả năng ít bệnh tật hơn so với lựa chọn phẫu thuật cắt bỏ tử cung trong khi mổ lấy thai. Xử trí bao gồm quan sát vị trí chảy máu hoặc cắt bỏ một phần nhở mô tử cung chứa nhau thai bám
chắc khu trú (cắt bở toàn bộ nhau thai-cơ tử cung và sửa chữa).
Một cách tiếp cận khác để bảo tồn tử cung với cắt bỏ nhau thai là thủ thuật triple p [ 44 ]. Điều này bao gồm loại bỏ mạch máu vùng chậu cũng như cắt bỏ một phần tử cung [ 44 ]. Nó chỉ được báo cáo trong một số ít trường hợp.
• Placenta accreta ở đáy hoặc mặt sau – Ngược lại với placenta accreta ở mặt trước, kinh nghiệm của các tác giả là bảo tồn tử cung có thể thực hiện được với accreta ở mặt sau hoặc đáy, vì chảy máu sau khi lấy bỏ placenta accreta ở những vị trí này được kiểm soát dễ dàng hơn về mặt y tế, với X-quang can thiệp, và với phẫu thuật bảo tồn. Lựa chọn cắt bỏ tử cung (tương đối dễ dàng) vẫn có sẵn nếu không thể kiểm soát được thỏa đáng tình trạng chảy máu bằng các biện pháp khác.
Tái phát ờ các làn mang thai sau – Trong hai nghiên cứu đoàn hệ hồi cứu, PAS xảy ra ở 22 và 29% thai kỳ sau đó ở phụ nữ được xử trí bảo tồn thành công [ 53,54 ]. Phụ nữ mong muốn mang thai trở lại nên lưu ý nguy cơ này và tham vấn ý kiến của bác sĩ chuyên khoa y học mẹ – bào thai ngay từ đầu thai kỳ để thuận tiện cho việc chẩn đoán và xử trí.
6. ACCRETA PLACENTA BẤT NGỜ
Lúc phẫu thuật lấy thai – Một số trường hợp placenta accreta được nhận biết lần đầu tiên lúc phẫu thuật lấy thai, thường là mổ lấy thai lặp lại. Khi vào khoang phúc mạc, bác sĩ phẫu thuật có thể đưa ra chẩn đoán PAS nếu thấy một hoặc nhiều dấu hiệu sau:
• Mô nhau thai xâm lấn đoạn dưới tử cung, thanh mạc hoặc bàng quang.
• Mạch máu tăng sinh và ngoằn ngoèo dọc thanh mạc đoạn dưới tử cung. Các mạch máu có thể chạy theo chiều dọc từ trên xuống dưới trong phúc mạc.
• Đoạn dưới tử cung hơi xanh/tím và căng phồng rõ rệt, phình về một bên tiểu khung.
Điều quan trọng là phải phân biệt những dấu hiệu này với nhau thai bám bình thường bên dưới cửa sổ tử cung (toác sẹo tử cung). Trong các trường hợp này, mô và các mạch máu tử cung có vẻ bình thường.
Sau khi sinh trẻ, PAS được gợi ý nếu kéo nhẹ dây rốn kéo theo thành tử cung vào trong,
không bong nhau thai, và tử cung ngoại trừ giường nhau thai co bóp. Nếu chẩn đoán không chắc chắn, thì có thể thử thăm dò nhẹ nhàng bàng ngón tay để tìm mặt phẳng phân tách; nếu không có, đưa ra chẩn đoán xác định.
Xử trí – Nếu PAS được nghi ngờ trước khi rạch tử cung, điều quan trọng là tránh hoặc giảm thiểu thao tác trên tử cung hoặc các vị trí nhau thai có thể lan rộng bên ngoài tử cung vì điều này có thể gây chảy máu đe dọa tính mạng. Chúng tôi đồng thuận với ý kiến chuyên gia đề xuất cách tiếp cận sau khi thai chưa được sinh [ 1 ]:
• Nếu bệnh nhân không chảy máu nhiều, mẹ và thai ổn định và không có sẵn ngay nguồn lực để xử trí những trường hợp phức tạp này, có thể che phủ tử cung bằng khăn ấm và trì hoãn phẫu thuật thêm cho đến khi có sẵn nhân lực và các nguồn lực thích hợp khác.
• Nếu bệnh nhân không chảy nhiều máu, mẹ và thai ổn định và không thể tập hợp các nguồn này tại chỗ thì nên đóng ổ bụng và nhanh chóng chuyển bệnh nhân đến một cơ sở có thể xử trí những bệnh nhân này, mặc dù cần phải xem xét nguy cơ chảy máu ồ ạt khi vận chuyển.
Nếu mẹ bị chảy nhiều máu và/hoặc thai bị tổn thương, lựa chọn tốt nhất là sinh thai qua một đường rạch tử cung cách xa nhau thai, sau đó đóng tử cung với nhau thai được giữ nguyên tại chỗ cho đến khi có sẵn nhân lực và nguồn lực thích hợp để chăm sóc bà mẹ. Siêu âm trong khi mổ sử dụng một đầu dò được che phủ vô trùng có thể cho biết vị trí của nhau thai. Nếu không có thời gian siêu âm, trong hầu hết các trường hợp, rạch tử cung ở mặt sau hoặc đáy sẽ tránh được nhau thai.
Những sản phụ bị chảy máu nhiều hoặc không ổn định cần được xử trí tối ưu nhất với sự cho phép của cơ sở lâm sàng và các nguồn lực sẵn có. Điều này bao gồm hồi sức bằng dịch và các sản phẩm từ máu, các thủ thuật phẫu thuật tiêu chuẩn để kiểm soát chảy máu và đè ép vào các vị trí chảy máu (ngón tay, túi bụng chậu); đè ép động mạch chủ dưới thận hoặc kẹp động mạch chủ có thể được dùng để cố gắng kiểm soát chảy máu đe dọa tính mạng, cần tránh đè ép trực tiếp vào percreta hoặc áp dụng 1 cách thận trọng vì nó có thể làm tăng kích thước vùng chảy máu. Quy trình truyền máu khối lượng lớn rất hữu ích ( algorithm 1).
Xử trí trong khi phẫu thuật những sản phụ bị chảy máu ồ ạt lúc sinh mổ được thảo luận chi tiết ở chủ đề riêng. Các nguyên tắc chính bao gồm: giữ ấm cho bệnh nhân,
nhanh chóng truyền khối hồng cầu để khôi phục hoặc duy trì thể tích tuần hoàn và oxy mô phù hợp, đảo ngược hoặc ngăn ngừa rối loạn đông máu bằng cách truyền huyết tương tươi đông lạnh và tiểu cầu (ví dụ: tỷ lệ khối hồng cầu, huyết tương tươi đông lạnh và tiểu cầu là 1:1:1 hoặc 1:2:4) [ 2 ]. (See “Postpartum hemorrhage: Management approaches requiring laparotomy”.)
Lúc sinh qua âm đạo – Hiếm khi, placenta accreta khu trú hoặc toàn bộ được nhận biết lần đầu tiên tại thời điểm bóc rau nhân tạo sau khi sinh qua âm đạo. Trong những trường hợp này, không có mặt phẳng phân tách giữa cơ tử cung và toàn bộ bánh nhau hoặc các vùng khu trú của bánh nhau. Có thể xảy ra chảy máu đe dọa tính mạng. Những bệnh nhân này nên được truyền dịch và truyền máu, nếu thích hợp, đồng thời chuẩn bị cho phẫu thuật mở bụng và xử trí (cắt tử cung khu trú), như đã mô tả ở trên.
7. CHĂM SÓC HẬU PHẪU
Cần có sẵn giường ở đơn vị chăm sóc đặc biệt để chăm sóc hậu phẫu, nếu cần. Những bệnh nhân này có thể cần hỗ trợ thông khí do phù phổi do hồi sức dịch lượng lớn hoặc dịch chuyển dịch, hoặc tổn thương phổi cấp tính liên quan đến truyền máu [ 1 ]. Một số bệnh nhân cần hỗ trợ vận mạch và theo dõi huyết động xâm lấn. Có thể xảy ra chảy máu sau phẫu thuật, và sự sẵn có của X quang can thiệp để làm thuyên tắc các mạch sâu vùng chậu, do đó tránh tái phẫu thuật, có thể tăng cường chăm sóc bệnh nhân một cách an toàn. (See “Critical illness during pregnancy and the peripartum period”.)
8. CHẤM DỨT THAI KỲ Ở BA THÁNG GIỮA
Ở Hoa Kỳ, quản lý PAS là cắt bỏ tử cung trong khi mổ lấy thai theo kế hoạch, ngay cả trong trường hợp chấm dứt thai kỳ ở ba tháng giữa. Một chuỗi ca bệnh nhỏ mô tả thuyên tắc động mạch rốn dự phòng sau khi kéo thai qua đường rạch cơ tử cung hoặc khởi phát chuyển dạ nội khoa hoặc nong và gắp r 57,58 ]. Trong một vài trường hợp, nhau thai được lấy bỏ, nhưng trong hầu hết các trường hợp, nó được để lại tại chỗ, với việc thực hiện cắt bỏ qua nội soi tử cung dưới hướng dẫn của siêu âm hoặc nội soi ổ bụng vào một ngày nào đó khi nhau thai không còn chức năng ( nồng độ hCG bình thường và lưu lượng máu giảm trên Doppler ở mặt phân cắt nhau thai). Tuy nhiên, không rõ có bao nhiêu phụ nữ trong số này thực sự bị PAS. (See ‘Uterine conservation with the placenta left in situ’above.)
9. TÓM TẮT VÀ KHUYÊN CÁO
• Điều quan trọng là phải xây dựng một kế hoạch trước mổ để quản lý những thai phụ có khả năng cao bị PAS. Kế hoạch nên bao gồm một nhóm đa chuyên khoa và sinh theo kế hoạch ở một cơ sở có nguồn lực và nhân lực để xử trí chảy máu ồ ạt và phẫu thuật vùng chậu phức tạp. Nếu bác sĩ lâm sàng không quản lý bệnh nhân PAS một cách thường quy, những bệnh nhân này nên được giới thiệu đến một trung tâm có kinh nghiệm và chuyên môn về vấn đề này (See ‘Components of preoperative planning’ above.)
• Do nguy cơ chảy máu ồ ạt trong khi cố gắng lấy bở nhau thai nếu có accreta, chúng tôi tin rằng khuyến nghị cắt bỏ tử cung trong khi mổ lấy thai dựa trên các dấu hiệu hình ảnh là cách tiếp cận xử trí hợp lý và an toàn nhất. Chúng tôi đề nghị cắt bở tử cung trong khi mổ lấy thai theo kế hoạch và để nguyên nhau thai tại chỗ (Grade 2C). (See ‘Delivery’ above.)
• Cách tiếp cận của chúng tôi là lập kế hoạch sinh từ 34+0 đến 35+6 tuần tuổi thai ở những bệnh nhân ổn định. Chấm dứt thai kỳ sớm hơn là thích hợp trong trường hợp chảy máu, chuyển dạ, vỡ ối hoặc có các chỉ định sản khoa tiêu chuẩn khác. Chúng tôi lên lịch phẫu thuật ở một cơ sở với nhân viên có kinh nghiệm trong việc xử trí chảy máu vùng chậu và các biến chứng của nó. (See ‘Delivery’ above.)
• Corticosteroid trước sinh được dùng theo hướng dẫn chuẩn. (See “Antenatal corticosteroid therapy for reduction of neonatal respiratory morbidity and mortality from preterm delivery “.)
• Can thiệp nội mạch dự phòng bằng ống thông có bóng hoặc thuyên tắc động mạch, nếu có sẵn, có thể được sử dụng để làm giảm chảy máu trong hoặc sau khi sinh với nhau thai bám bất thường, nhưng hiệu quả không chắc chắn. (See ‘Endovascular intervention for hemorrhage control’ above.)
• Trong các tình huống hiếm gặp, có thể cố gắng bảo tồn tử cung nếu mong muốn sinh con trong tương lai và sau khi được tư vấn kỹ lưỡng về các nguy cơ. (See ‘Conservative management of placenta accreta’above.)