Bài viết Thông khí nhắm mục tiêu theo thể tích phù hợp hơn thông khí giới hạn áp lực cho trẻ sinh non được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Volume-targeted ventilation is more suitable than pressure-limited ventilation for preterm infants: a systematic review and meta-analysisl
Tóm tắt
Mục tiêu: Đánh giá hiệu quả của thông khí nhắm mục tiêu theo thể tích (VTV) so với thông khí giới hạn áp lực (PLV) ở trẻ non tháng.
Phương pháp: Chúng tôi đã tìm kiếm trong Thư viện Cochrane (3, 2013), PubMed (từ 1966 đến 5/3/2013), China National Knowledge Infrastruc- ture (CNKI) và cơ sở dữ liệu định kỳ (1979 đến 5/3/2013). Chúng tôi đã chọn các thử nghiệm ngẫu nhiên có kiểm soát (RCT) và gần như RCT của VTV so với PLV là các can thiệp tích cực ở trẻ non tháng. Chúng tôi thực hiện phân tích tổng hợp bằng cách sử dụng thống kê Cochrane RevMan 5.0.
Kết quả: Mười tám thử nghiệm đáp ứng các tiêu chí thu nhận của chúng tôi. Không có bằng chứng cho thấy các chế độ VTV làm giảm tỷ lệ tử vong (nguy cơ tương đối (RR) 0,73, KTC 95% 0,51 – 1,05). Việc sử dụng các chế độ VTV dẫn đến giảm tỷ lệ mắc loạn sản phế quản phổi (BPD) (RR 0,61, KTC 95% 0,46 – 0,82) và thời gian thở máy (chênh lệch trung bình (MD) −2 ngày, 95% CI -3,14 đến -0,86). Các chế độ VTV cũng dẫn đến giảm xuất huyết não thất (IVH) (RR 0,65, KTC 95% 0,42 – 0,99), IVH IV 3/4 (RR 0,55, CI 95% 0,39 – 0,79), nhuyễn hóa chất trắng quanh não thất (PVL) CI 95% 0,15 – 0,72), tràn khí màng phổi (RR 0,52, 95% CI 0,29 – 0,93), thất bại trong chế độ thông khí chính (RR 0,64, CI 95% 0,43 – 0,94), hypocarbia (RR 0,56, 95% CI 0,33 – 0,96 ), áp lực đường thở trung bình (MD 0,54 cmH2O, 95% CI -1,05 đến -0,02) và ngày dùng oxy bổ sung (MD 1,68 ngày, CI 95% −2,47 đến -0,88).
Kết luận: Trẻ sinh non được thở máy bằng các chế độ VTV đã giảm thời gian thở máy, tỷ lệ mắc bệnh BPD, thất bại ở chế độ thông khí chính, hypocarbia, IVH IV, tràn khí màng phổi và PVL so với trẻ sinh non được thở máy bằng các chế độ PLV. Không có bằng chứng cho thấy trẻ sơ sinh thở bằng chế độ VTV đã giảm tử vong so với trẻ sơ sinh thở bằng chế độ PLV.
Giới thiệu
Hỗ trợ hô hấp trong các đơn vị chăm sóc đặc biệt cho trẻ sơ sinh tiếp tục phát triển nhanh chóng. Tuy nhiên, phổi non rất dễ bị tổn thương phổi do máy thở (VILI). [1-3] VILI là tác nhân chính gây ra bệnh phổi mãn tính (CLD) như loạn sản phế quản phổi (BPD). BPD là một biến chứng dai dẳng ở trẻ non tháng còn sống và tỷ lệ mắc bệnh không giảm trong thập kỷ qua.[4] BPD gây ra các biến chứng đáng kể ở trẻ sơ sinh và liên quan đến tử vong, rối loạn chức năng tim phổi, tái nhập viện, suy giảm tăng trưởng và phát triển thần kinh kém sau khi xuất viện. Có nhiều yếu tố có thể liên quan đến sinh bệnh học của BPD, bao gồm độc tính oxy, volutrauma và nhiễm trùng.[5-7]
Các chế độ thông khí theo chu kỳ truyền thống, giới hạn áp suất (thông khí giới hạn áp suất, PLV) thông khí hiệu quả do mô hình dòng khí giảm tốc và lợi ích được cho là của việc kiểm soát trực tiếp áp suất hít vào tối đa (PIP). [8] Nhược điểm chính của PLV nằm trong thể tích khí lưu thông thay đổi do sự thay đổi của độ giãn nở phổi. Hậu quả của việc cải thiện độ giãn nở là tình trạng tăng thông khí và tổn thương phổi do thể tích khí lưu thông quá lớn. Tránh thể tích khí lưu thông quá mức là điều cần thiết để giới hạn tổn thương phổi.[9-11]
Chiến lược thông khí nhắm mục tiêu theo thể tích (VTV) là các sửa đổi của PLV sử dụng các thuật toán điều khiển vi xử lý khác nhau để điều chỉnh áp lực hít vào, lưu lượng hoặc thời gian để đạt được thể tích khí lưu thông mục tiêu. VTV ngày càng được sử dụng ở trẻ sơ sinh cực kỳ nhẹ cân vì khả năng giảm volutrauma và tránh giảm CO2 máu. Các thử nghiệm lâm sàng cho thấy giảm PIP và áp lực đường thở trung bình (MAP) khi so sánh VTV với các chế độ PLV thông thường ở trẻ rất nhẹ cân bị suy hô hấp cấp, trẻ sơ sinh thở máy ổn định và trẻ sơ sinh non tháng mắc hội chứng suy hô hấp (RDS), còn gọi là bệnh màng trong. [12-14]
Một đánh giá gần đây của Cochrane so sánh VTV với PLV ở trẻ sơ sinh kết luận trẻ sơ sinh thở máy bằng chế độ VTV đã giảm tử vong và CLD so với trẻ sơ sinh thở máy bằng chế độ PLV.[15, 16]
Mục đích của đánh giá của chúng tôi là đánh giá thêm về tác dụng của VTV so với PLV ở trẻ non tháng và cập nhật tổng quan của Cochrane với bằng chứng từ sáu nghiên cứu bổ sung.
Phương pháp
Tiêu chí chọn vào
Chúng tôi bao gồm các thử nghiệm ngẫu nhiên có kiểm soát (RCT) và gần như RCT so sánh VTV, thông khí đảm bảo thể tích (VG), hỗ trợ áp suất đảm bảo thể tích (VAPS), đảm bảo thể tích tối thiểu và chế độ mục tiêu thể tích điều chỉnh áp suất (PRVC) với PLV. Chúng tôi đã cân nhắc để đưa vào, tất cả trẻ sơ sinh < 37 tuần thai và cân nặng khi sinh ≤ 2500 g được thở máy. Các kết quả chính là tỷ lệ tử vong, BPD (BPD được xác định là điều trị oxy hoặc hỗ trợ hô hấp ở 36 tuần tuổi điều chỉnh theo tuổi thai) và thời gian thở máy. Các kết quả thứ phát là kết quả phát triển thần kinh, tràn khí màng phổi, xuất huyết não thất (IVH), nhuyễn hóa chất trắng quanh não thất (PVL), thất bại trong chế độ thông khí chính, thời gian điều trị oxy, thời gian nằm viện, bất kỳ giai đoạn nào của hypocarbia (pCO2 <35 mm Hg/4.7 kPa) , bất kỳ giai đoạn nào của hypercarbia (pCO2 > 60 mm Hg/8 kPa), tỷ lệ rò rỉ không khí chung, còn ống động mạch, nhiễm trùng huyết sơ sinh, liều thứ hai của chất hoạt động bề mặt (surfactant) , xuất huyết phổi, bệnh lý võng mạc (ROP).
Phương pháp tìm kiếm để xác định các nghiên cứu
Chúng tôi đã tìm kiếm Thư viện Cochrane (Số 3, 2013), PubMed (1966 đến 5/3/2013), China National Knowledge Infrastructure (CNKI) và cơ sở dữ liệu định kỳ (1979 đến 5/3/2013). Chúng tôi đã sử dụng các từ khóa: volume-controlled ventilation OR VTV OR volume guarantees ventilation OR PRVC ventilation OR targeted tidal volume OR VAPS OR minimal volume guarantee AND preterm infants OR low birthweight infants.
Lựa chọn nghiên cứu
Hai tác giả đánh giá (Peng WanSheng và Zhu HongWei) đã đánh giá độc lập các tiêu đề và tóm tắt để lựa chọn tất cả các nghiên cứu đủ điều kiện được xác định bởi các tìm kiếm. Chúng tôi đã thu được các bài báo đầy đủ khi chúng xuất hiện để đáp ứng các tiêu chí đưa vào hoặc không có đủ dữ liệu trong tiêu đề và tóm tắt để đưa ra quyết định rõ ràng cho sự bao gồm của chúng. Chúng tôi loại trừ các bài viết không đáp ứng các tiêu chí đưa vào. Chúng tôi ghi nhận những lý do để loại trừ họ. Chúng tôi đã giải quyết mọi bất đồng giữa hai tác giả đánh giá về việc đưa vào nghiên cứu bằng cách thảo luận.
Khai thác và quản lý dữ liệu
Cả hai tác giả đều trích xuất dữ liệu một cách độc lập và nhập dữ liệu vào RevMan 5. Khi dữ liệu bị thiếu hoặc không rõ ràng, chúng tôi đã liên hệ với các tác giả dùng thử để làm rõ. Đối với các kết quả phân đôi, số lượng người tham gia trải nghiệm sự kiện và số lượng đánh giá trong mỗi nhóm đã được ghi lại. Đối với các kết quả liên tục, các phương tiện số học, SD và số được đánh giá trong mỗi nhóm đã được trích xuất.
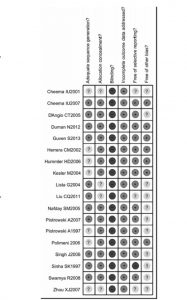
Đánh giá nguy cơ sai lệch trong các nghiên cứu được thu nhận
Cả hai tác giả đều đánh giá độc lập chất lượng phương pháp luận của từng thử nghiệm bằng các khuyến nghị của Hợp tác Cochrane.[17] Dữ liệu mô tả được thu thập về việc người tham gia, nhà cung cấp dịch vụ chăm sóc hoặc người đánh giá kết quả có bị mù hay không; tạo chuỗi đã đầy đủ; phân bổ đã được che giấu; dữ liệu kết quả không đầy đủ đã được giải quyết rõ ràng; có báo cáo chọn lọc; đã có báo cáo khác. Kết quả đánh giá được tóm tắt trong hình 1.
Phân tích thống kê
Chúng tôi đã tổng hợp dữ liệu nhị phân bằng cách sử dụng rủi ro tương đối (RR), số lượng cần thiết để xử lý (NNT) và 95% CI là các biện pháp hiệu quả. Chúng tôi đã sử dụng mức chênh lệch trung bình (MD) và 95% CI làm số liệu về kích thước hiệu ứng cho các kết quả liên tục. Chúng tôi đã đánh giá tính không đồng nhất trong kết quả giữa các nghiên cứu sử dụng xét nghiệm Cochrane Q (p <0,1 được coi là có ý nghĩa) và thống kê I²
Các kết quả
Mô tả các nghiên cứu
Các tìm kiếm điện tử ban đầu đã lấy được tổng cộng 350 trích dẫn. Sau khi xem xét các tiêu đề và tóm tắt, chúng tôi đã xác định 59 bài báo có khả năng liên quan. Sau khi đọc các bài báo toàn văn, [18] thử nghiệm đăng ký 954 trẻ em đã đáp ứng các tiêu chí thu nhận của chúng tôi.
Các thử nghiệm được đưa vào
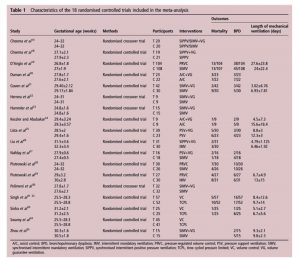
Mười tám nghiên cứu báo cáo RCT đã đáp ứng các tiêu chí thu nhận của chúng tôi (bảng 1). Trong đó, 14 nghiên cứu song song, kết quả là 15 ấn phẩm. Bốn thử nghiệm là các nghiên cứu chéo trong bệnh nhân.[14,22,23,30] Trong các thử nghiệm chéo, thời gian can thiệp dao động từ 60 phút đến 4 giờ. Các đặc điểm của trẻ sơ sinh bao gồm khác nhau giữa các thử nghiệm.
Các thử nghiệm được xác định, nhưng loại trừ
Dữ liệu được công bố của các thử nghiệm Salvia và TARDIS không được bao gồm.[36, 37]
Can thiệp
Một loạt các máy thở cung cấp VTV đã được sử dụng cho các nhóm thử nghiệm, bao gồm VIP Bird, Siemens Servo 300, Bear Cub, Draeger Babylog 8000plus, SLE5000, Sensor Medics 3100A và Sechrist Infant. Các chế độ thông khí được mô tả trong bảng 1. Cài đặt thông khí không phải lúc nào cũng được mô tả tốt trong mỗi thử nghiệm.
Nguy cơ sai lệch trong các nghiên cứu thu nhận
Nguy cơ sai lệch trong các nghiên cứu được thu nhận được tóm tắt trong hình 1.
Mẫu ngẫu nhiên
Mười một thử nghiệm đã sử dụng một ngẫu nhiên khối và biểu đồ số ngẫu nhiên để tạo ra chuỗi ngẫu nhiên.[18–21,25–28,31,33,34] Phương pháp tạo chuỗi ngẫu nhiên không rõ ràng trong bảy thử nghiệm,[14,29,22– 24,30,35]
Mù
Mười sáu nghiên cứu đã sử dụng phong bì dán kín và mờ để che giấu phân bổ. [18-25,27-34]Người đánh giá kết quả phát triển thần kinh và bác sĩ X quang đã bị mù trong phân nhóm trong ba thử nghiệm.[19, 32, 33]
Tính đầy đủ của dữ liệu kết quả học tập
Số lượng người tham gia có dữ liệu bị thiếu là ít hoặc không trong tất cả các thử nghiệm. Do đó, dữ liệu kết quả không đầy đủ có thể không phải là một nguồn sai lệch trong đánh giá này. Không có bằng chứng về báo cáo chọn lọc về kết quả trong 16 thử nghiệm. [18–25,27–34]
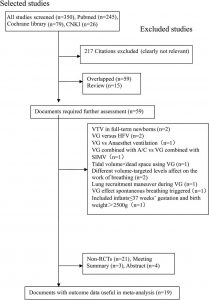
”Trên cơ sở chiến lược tìm kiếm, 350 bài báo đã được xác định bằng tìm kiếm điện tử ban đầu của cơ sở dữ liệu y học và 59 yêu cầu đánh giá thêm. Cuối cùng, 19 bài viết mô tả 18 thử nghiệm đã được đưa vào tổng quan này. HFV, thông khí tần số cao; RCT, thử nghiệm ngẫu nhiên có đối chứng; SIMV, thông khí bắt buộc ngắt quãng đồng bộ; VG, thông khí thể tích đảm bảo; VTV, thông khí nhắm mục tiêu thể tích.”
Kết quả phân tích tổng hợp
Kết quả chính
Tỷ lệ tử vong
Dữ liệu báo cáo tỷ lệ tử vong trong các nhóm VTV và PLV (đối chứng) (n = 767) được mô tả trong 11 thử nghiệm.[19–21,24–27,29,30,31,32] Phân tích tổng hợp cho thấy không có sự khác biệt đáng kể về tỷ lệ mắc, tử vong giữa các nhóm VTV và PLV (RR 0,73 (KTC 95% 0,51 đến 1,05), p = 0,09; hình 3). Không có bằng chứng về sự không đồng nhất đáng kể giữa các thử nghiệm (p = 0,80, I2 = 0).
Tỷ lệ mắc bệnh BPD
Dữ liệu báo cáo tỷ lệ mắc bệnh BPD ở tuổi thai được điều chỉnh trong 36 tuần ở các nhóm VTV và PLV được mô tả trong chín thử nghiệm.[19–21,24,25, 27,31,33,35] ở trẻ non tháng được điều trị bằng VTV so với những trẻ được điều trị bằng PLV (RR 0,61 (95% CI 0,46 đến 0,82), p = 0,0008; hình 4). NNT = 8 (KTC 95% 5 – 20). Có bằng chứng về sự không đồng nhất thấp giữa các thử nghiệm (p = 0,31, I² = 15%).
Thời gian thông khí cơ học
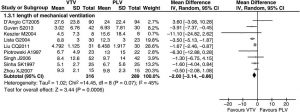
Dữ liệu báo cáo thời gian của thông khí cơ học trong các nhóm VTV và PLV được mô tả trong chín thử nghiệm.[19,21,24–26,29,31,33,35] Phân tích tổng hợp cho thấy MD −2.0 (−3,14 đến −0,86) ngày giảm thời gian thông khí bằng VTV (hình 5). Hai thử nghiệm đã báo cáo các giá trị trung bình và cho thấy không có sự khác biệt đáng kể giữa các nhóm VTV và PLV. Có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,07, I² = 45%). Chúng tôi đã thực hiện các phân tích phân nhóm để khám phá các nguyên nhân có thể gây ra sự không đồng nhất về kích thước hiệu ứng trong các nghiên cứu. Phân tích phân nhóm được thực hiện theo chế độ thông khí và máy thở, cân nặng khi sinh, tuổi thai và phương pháp. Có bằng chứng về sự không đồng nhất có ý nghĩa thống kê trong các nhóm nhỏ.
Kết quả phụ
Tỷ lệ mắc IVH, độ 3/4 IVH và PVL
Dữ liệu báo cáo tỷ lệ mắc IVH ở các nhóm VTV và PLV (n = 759) được mô tả trong 11 thử nghiệm. 19– 21,24–27,29–31,33 so với những người được điều trị bằng PLV (RR 0,65 (KTC 95% 0,42 đến 0,99), p = 0,04). Có bằng chứng về sự không đồng nhất vừa phải giữa các nghiên cứu (p = 0,02, I2 = 53%).
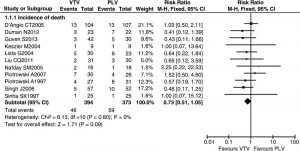
”Mười một thử nghiệm đã mô tả tỷ lệ tử vong trong các nhóm VTV và PLV (n = 767). Tỷ lệ rủi ro là 0,73 (KTC 95% 0,51 đến 1,05, p = 0,09). Không có bằng chứng về sự không đồng nhất đáng kể giữa các thử nghiệm (p = 0,80, I2 = 0). Con số này được tạo bởi RevMan V5.0.0. Thử nghiệm M-H, Mantel-Haenszel.”
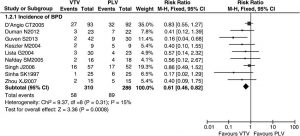
”Chín thử nghiệm đã mô tả tỷ lệ mắc bệnh BPD trong các nhóm VTV và PLV (n = 596). Phân tích tổng hợp cho thấy tỷ lệ mắc bệnh BPD tạo ra các hiệu ứng khác nhau đáng kể trong các nhóm VTV và PLV. Tỷ lệ rủi ro là 0,61 (KTC 95% 0,46 đến 0,82, p = 0,0008). Không có bằng chứng về sự không đồng nhất đáng kể giữa các thử nghiệm (p = 0,31, I2 = 15%). Con số này được tạo bởi RevMan V.5.0.0. Thử nghiệm M-H, Mantel-Haenszel.”
Phân tích phân nhóm được thực hiện theo chế độ thông khí và máy thở, cân nặng khi sinh, tuổi thai và phương pháp. Không có bằng chứng về sự không đồng nhất trong nhóm phụ được thông khí với các chế độ tương tự (I2 = 0), nhưng có bằng chứng về sự không đồng nhất đáng kể trong nhóm phụ được thông khí với các chế độ khác nhau (I2 = 54%).
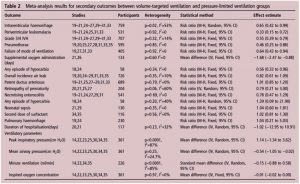
Dữ liệu báo cáo tỷ lệ mắc bệnh IV IV độ 3/4 ở các nhóm VTV và PLV được mô tả trong 10 thử nghiệm.[19-21,24-27,29-31] Phân tích tổng hợp cho thấy tỷ lệ mắc bệnh IVH độ 3/4 thấp hơn đáng kể ở trẻ non tháng thở VTV so với những trẻđược điều trị bằng PLV (RR 0,55 (KTC 95% 0,39 đến 0,79), p = 0,001). NNT là 11 (95% CI 7 đến 25). Không có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,32, I² = 14%). Dữ liệu báo cáo về tỷ lệ mắc PVL ở các nhóm VTV và PLV được mô tả trong bảy thử nghiệm.[19– 21,24,25,31,33] Phân tích tổng hợp cho thấy tỷ lệ PVL thấp hơn đáng kể ở trẻ non tháng trẻ được điều trị bằng VTV so với trẻ được điều trị bằng PLV (RR 0,33 (KTC 95% 0,15 đến 0,72), p = 0,006). NNT là 16 (95% CI 10 đến 50). Không có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,92, I² = 0).
Tỷ lệ tràn khí màng phổi
Dữ liệu báo cáo tỷ lệ tràn khí màng phổi ở VTV và các nhóm kiểm soát được mô tả trong tám thử nghiệm (n = 595). [19,20,25,27,29,31,33,35] Phân tích tổng hợp cho thấy tỷ lệ tràn khí màng phổi thấp hơn đáng kể ở trẻ non tháng trẻ được điều trị bằng VTV so với trẻ được điều trị bằng PLV (RR 0,52 (95% CI 0,29 đến 0,93), p = 0,03). NNT là 20 (95% CI 11 đến 100). Không có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,76, I² = 0).
Thất bại của chế độ thông khí chính
Dữ liệu báo cáo về sự thất bại của chế độ thông khí chính trong các nhóm VTV và PLV được mô tả trong bốn thử nghiệm. Phân tích tổng hợp chứng [19,27,31,33] minh rằng trẻ sinh non được điều trị bằng VTV có sự thất bại thấp hơn đáng kể so với chế độ thông khí được chỉ định chủ yếu so với những người được điều trị bằng PLV (RR 0,64 (KTC 95% 0,43 đến 0,94, p = 0,02), bảng 2). NNT là 11 (95% CI 6 đến 50). Không có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,92, I2 = 0).
Có giai đoạn của giảm CO2 máu
Dữ liệu báo cáo bất kỳ giai đoạn nào của giảm CO2 máu trong các nhóm VTV và PLV được mô tả trong hai thử nghiệm.[18,24] Phân tích tổng hợp chứng minh rằng trẻ sinh non được điều trị bằng VTV có ít hơn đáng kể các đợt giảm CO2 máu so với những trẻ được điều trị bằng PLV (RR 0,56 (95% CI 0,33 đến 0,96), p = 0,04). Có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,34, I² = 0).
Quản lý oxy bổ sung
Báo cáo dữ liệu quản lý oxy bổ sung trong các nhóm VTV và PLV được mô tả trong hai thử nghiệm.[21,27] Phân tích tổng hợp cho thấy MD toán học −1.68 (−2.47 đến −0.88) ngày giảm sử dụng oxy bổ sung ở nhóm sử dụng VTV so với nhóm PLV (bảng 2 ). Không có bằng chứng về sự không đồng nhất đáng kể giữa các nghiên cứu (p = 0,60, I² = 0).
Thông số thông khí
Các thông số thông khí báo cáo dữ liệu trong các nhóm VTV và PLV được mô tả trong bảy thử nghiệm.[14,22,23,25,30,34,35] Phân tích tổng hợp cho thấy MD −0,54 (−1.05 đến −0.02) cm H2O giảm MAP sử dụng VTV so với PLV (bảng 2). Có bằng chứng về sự không đồng nhất thấp giữa các nghiên cứu (p = 0,25, I² = 24,7%). Phân tích tổng hợp không cho thấy sự khác biệt về PIP, thông khí phút và nồng độ oxy hít vào giữa các nhóm (bảng 2).
Kết quả khác
Bảng 2 cho thấy sự so sánh các kết quả khác giữa trẻ sinh non với chế độ VTV và PLV. Những kết quả này không khác biệt đáng kể giữa các nhóm.
Thảo luận
Đánh giá kết quả chính
VTV là một chế độ thông khí tùy chọn đã trở thành nghiên cứu rộng rãi và rộng rãi nhất ở trẻ sinh non. Trong 10 năm qua, các thuật toán phần mềm máy thở đã được phát triển bằng cách kết hợp PLV và nhắm mục tiêu thể tích. Do đó, những thay đổi đột ngột trong độ giãn nở phổi được phát hiện và khắc phục bằng cách điều chỉnh PIP tự động. Thể tích mục tiêu đạt được, đảm bảo sự ổn định hơn trên thể tích thở ra. Trong các tổng quan hệ thống gần đây, Wheeler et al[15,16] đã báo cáo rằng trẻ sơ sinh thở máy bằng chế độ VTV đã cải thiện kết quả so với trẻ thở bằng chế độ PLV, bao gồm giảm tử vong /BPD, thời gian thở máy, tràn khí màng phổi, giảm CO2 máu, PVL và IVH nặng. Chúng tôi đã cập nhật bằng chứng này bằng cách thực hiện đánh giá có hệ thống bao gồm sáu nghiên cứu bổ sung.
Đánh giá hiện tại có một chiến lược tìm kiếm khác nhau và cho thấy sự khác biệt về kết quả so với các đánh giá được công bố trước đó.[15,16] Trong đánh giá của chúng tôi, tất cả các kết quả liên quan đến BPD hoặc tử vong được gộp chung. Việc sử dụng VTV có liên quan đến việc giảm đáng kể tỷ lệ mắc bệnh BPD, nhưng không giảm tỷ lệ tử vong. Kết quả này chỉ ra rằng VTV có thể ngăn ngừa sự phát triển của BPD, đặc biệt ở những trẻ rất thiếu tháng có nguy cơ mắc bệnh BPD. Một thử nghiệm nhỏ cho thấy trẻ sơ sinh bị RDS nặng được hỗ trợ thở máy áp lực + VG có nồng độ cytokine tiền viêm thấp hơn trong các mẫu hút dịch khí quản và MAP thấp hơn so với những mẫu được hỗ trợ thông khí hỗ trợ áp lực.[24] Những dữ liệu này cho thấy VTV là một chiến lược tiềm năng và đầy hứa hẹn để giới hạn viêm phổi và sự phát triển của tổn thương phổi.
Trong tổng quan này, chúng tôi đã xác định thời gian thở máy là kết quả chính để đo lường hiệu quả của VTV ở trẻ non tháng. Mặc dù có sự khác biệt về chế độ thông khí và máy thở, cân nặng khi sinh, tuổi thai và phương pháp thử nghiệm, kích thước hiệu quả của điều trị với VTV được báo cáo bởi chín nghiên cứu độc lập là tương tự nhau. Kết quả gộp từ chín thử nghiệm này đã chứng minh rằng VTV tạo ra sự giảm 2 ngày trong thời gian thở máy trung bình. Hai thử nghiệm khác báo cáo giá trị trung bình khi mô tả thời gian thở máy ở VTV so với nhóm PLV [20,27]; do đó, những dữ liệu này không được đưa vào phân tích tổng hợp của chúng tôi. Đây là một nguồn không chính xác tiềm năng và kết quả nên được giải thích một cách thích hợp.
Việc sử dụng VTV có liên quan đến việc giảm đáng kể sự thất bại của chế độ thông khí được chỉ định chính, bất kỳ giai đoạn nào của hypocarbia, IVH, IVH cấp 3/4, tràn khí màng phổi, sử dụng oxy bổ sung và PVL. Các dữ liệu này phù hợp với hai đánh giá hệ thống trước đây của VTV so với PLV.[15,16] Chúng tôi không xác định sự gia tăng trong bất kỳ kết quả bất lợi nào liên quan đến việc sử dụng VTV so với PLV.
Ngoài ra, chúng tôi so sánh các thông số máy thở giữa hai nhóm. Những kết quả này không được so sánh trong hai tổng quan hệ thống trước đó.[15,16] PIP và MAP thấp hơn có thể giới hạn barotrauma và giảm tỷ lệ mắc CLD.[39] Có thể thấy mối liên quan giữa mức độ MAP và tràn khí màng phổi. Việc sử dụng VTV có liên quan giảm MAP 0,54 cm H2O. Kết quả này cung cấp cái nhìn sâu sắc khi diễn giải tỷ lệ mắc bệnh BPD và tràn khí màng phổi thấp hơn trong nhóm VTV. Tuy nhiên, không có sự khác biệt về PIP, thông khí phút và nồng độ oxy hít vào giữa các nhóm.
Sự không đồng nhất của kết quả thử nghiệm
Có sự không đồng nhất đáng kể giữa các thử nghiệm khác nhau. Phân tích phân nhóm được thực hiện theo chế độ thông khí và máy thở, cân nặng khi sinh, tuổi thai và phương pháp thử nghiệm, nhưng sự hiện diện của sự không đồng nhất có ý nghĩa thống kê vẫn còn trong các nhóm nhỏ.
Giới hạn của phân tích của chúng tôi
Có một số giới hạn để phân tích của chúng tôi. Đầu tiên, không có nghiên cứu nào trong tổng quan này cố gắng làm mù những người chăm sóc để phân công nhóm. Trong phần lớn các nghiên cứu, phương pháp điều trị được phân bổ của từng bệnh nhân được biết đến với những người đánh giá kết quả thử nghiệm. Thứ hai, thiếu sự thống nhất trong chế độ thông khí và máy thở, cân nặng khi sinh, tuổi thai và phương pháp. Thứ ba, xu hướng xuất bản có thể tồn tại. Cuối cùng, các nghiên cứu trong tổng quan hệ thống này rất đa dạng trong cài đặt thông số của máy thở và thời gian nghiên cứu được thực hiện, có thể đại diện cho các nguồn sai lệch tiềm năng.
Phần kết luận
Bằng chứng từ tổng quan hệ thống của chúng tôi chỉ ra rằng trẻ sinh non được thở máy bằng các chế độ VTV đã giảm tỷ lệ mắc bệnh BPD, thời gian thở máy, thất bại ở chế độ thở máy được chỉ định chủ yếu, IVH, IVH cấp 3/4, tràn khí màng phổi và PVL so với trẻ sinh non được thở máy bằng PLV các chế độ. Hơn nữa, RCT đa trung tâm được yêu cầu để đánh giá các cải thiện về kết quả phát triển thần kinh, tỷ lệ tử vong và các biến chứng liên quan đến thở máy.





