Bài viết Làm thế nào để thông khí với bóng-mask tốt hơn được dịch và giải thích bởi BS. Đặng Thanh Tuấn – TK Hồi sức ngoại – BV Nhi Đồng 1 từ bài viết gốc: 6 Ways To Be Better With The Bag-Valve-Mask
1. Bag-Valve-Mask Ventilation
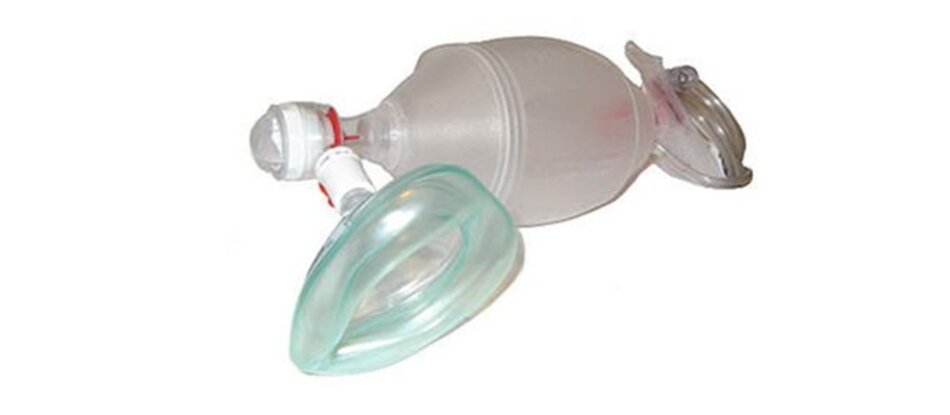
Không có gì có thể gây ra hoảng loạn trong tình huống cấp cứu, nếu người xử trí đường thở không thể thông khí cho bệnh nhân. Thông khí cho bệnh nhân là một phần quan trọng nhất của quá trình đặt nội khí quản. Nếu bạn không thể đặt nội khí quản, trong lúc đó bạn vẩn có thể thông khí qua BVM, thì chuyện đó trở nên ít gặp vấn đề hơn.
Bạn có thể tiếp tục thông khí qua BVM, nên bạn vẫn cung cấp cho bệnh nhân lượng một oxy cần thiết, trong khi bạn đang tìm kiếm các lựa chọn khác hoặc gọi người giúp đỡ thêm.
Thông thường BVM được sử dụng sai theo nhiều cách. Bạn bóp bóng có thể quá nhiều và/hoặc quá nhanh. Mặt nạ có thể không được áp đúng khuôn mặt của bệnh nhân, sử dụng một số người để thực hiện thao tác này không chính xác hoặc tay cầm mặt nạ không phải là tốt nhất.
Có thể là đầu của bệnh nhân đã không được đặt đúng vị trí. Những điều này lại là điều rất quan trọng để đảm bảo rằng thông khí cho bệnh nhân có thể được thực hiện tốt nhất.
Hãy bắt đầu bằng cách nói về cấu tạo của bóng-mask và các thành phần của nó. Thành phần chính là bóng tự phồng (self-inflating bag). Các bóng này được làm bằng chất liệu nhựa, vì vậy sẽ phồng lên trở lại sau khi bị bóp vào bằng tay.
Bóng này không thực sự cần cung cấp oxy để làm cho nó phồng lên trở lại (điều này khác với bóng gây mê là bóng không tự phồng, non-inflating bag, ta phải cung cấp oxy thì bóng gây mê mới phồng lên trở lại được).
Bạn thử nghĩ bạn đang phải chuyển bệnh nhân trên xe cứu thương, nơi có khả năng cung cấp oxy hạn chế thì bạn thông khí như thế nào ? Rõ ràng bạn không thể dùng bóng gây mê.
Thậm chí, nếu bạn đang cấp cứu thảm họa tại hiện trường và oxy đã hết, thì bệnh nhân ít nhất cũng có thể được bóp bóng giúp thở với nồng độ oxy bằng khí trời (21%). Vậy BVM vẫn hoạt động trong điều kiện ít hoặc không có nguồn oxy bổ sung.
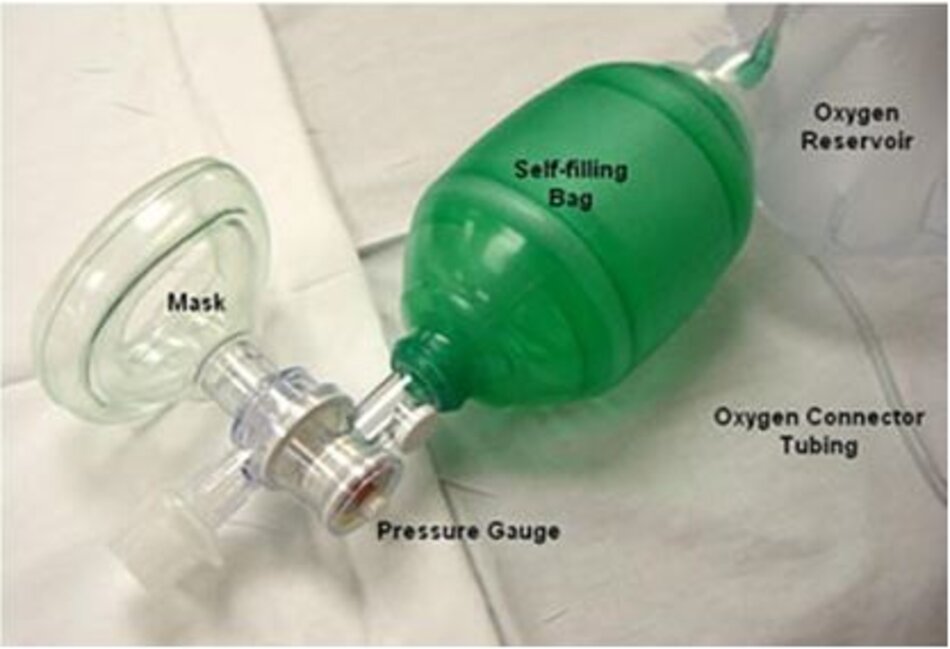
Bóng có các kích cỡ khác nhau, từ 240 ml đến 1600 ml, tùy theo nhu cầu của từng bệnh nhân. Tại khoa Hồi sức nhi thường có 3 cỡ bóng: sơ sinh (240 ml), trẻ em (500 ml) và người lớn (1600 ml) (theo https://lifeinthefastlane.com/ccc/bag-mask/)
Các mặt nạ (mask) cũng có nhiều kích cỡ và thiết kế tùy thuộc vào việc bệnh nhân là người lớn hay trẻ nhỏ, tạng người lớn hay nhỏ. Lớp đệm quanh mặt nạ nhằm giúp giảm sang chấn da mặt bệnh nhân, thường là bóng thổi phồng lên bằng không khí hoặc được làm bằng chất liệu xốp. Mask độc lập với bóng và có thể dễ dàng tách ra khỏi bóng và thay thế nếu cần.
Bóng có một đầu cắm oxy (oxygen inlet), để cung cấp oxy thêm vào nhằm tăng nồng độ oxy theo nhu cầu của bệnh nhân. Điều quan trọng là trong khi bóp bóng bạn phải chắc chắn là đã nối bóng với nguồn oxy và vặn một lưu lượng oxy lên theo nhu cầu bệnh nhân, chứ không phải chỉ bóp bóng với không khí.
Có một bộ van cung cấp khí (air intake valve) cho bóng nằm trên túi dự trữ oxy (oxygen reservoir bag). Gọi là bộ van vì nó có tới 2 van 1 chiều. Túi dự trữ này giúp cho việc cung cấp oxy cho bệnh nhân ở nồng độ oxy cao nhất có thể. Van đi vào (inlet valve) đảm bảo có thể lấy thêm không khí nếu lưu lượng oxy cung cấp quá thấp. Van đi ra (outlet valve) cho phép oxy thoát ra nếu áp lực trong túi dự trữ quá cao.
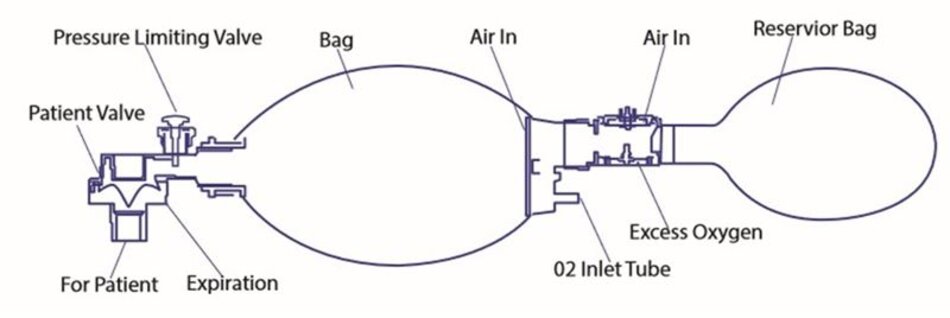
Đầu nối chuẩn 15/22 mm (standard 15/22 mm adapter) để gắn vào mask hoặc các loại
ống như nội khí quản hoặc mở khí quản.
2. Khó bóp bóng … có gì cản trở phía trước ….
Khi thông khí bệnh nhân bằng bóng-mask, những lý do sau đây làm cho công việc khó khăn hơn:
- BMI ≥ 30
- Bệnh nhân có râu
- Điểm Mallampati of 3-4
- Móm nặng (Kheterpal et al., 2006)
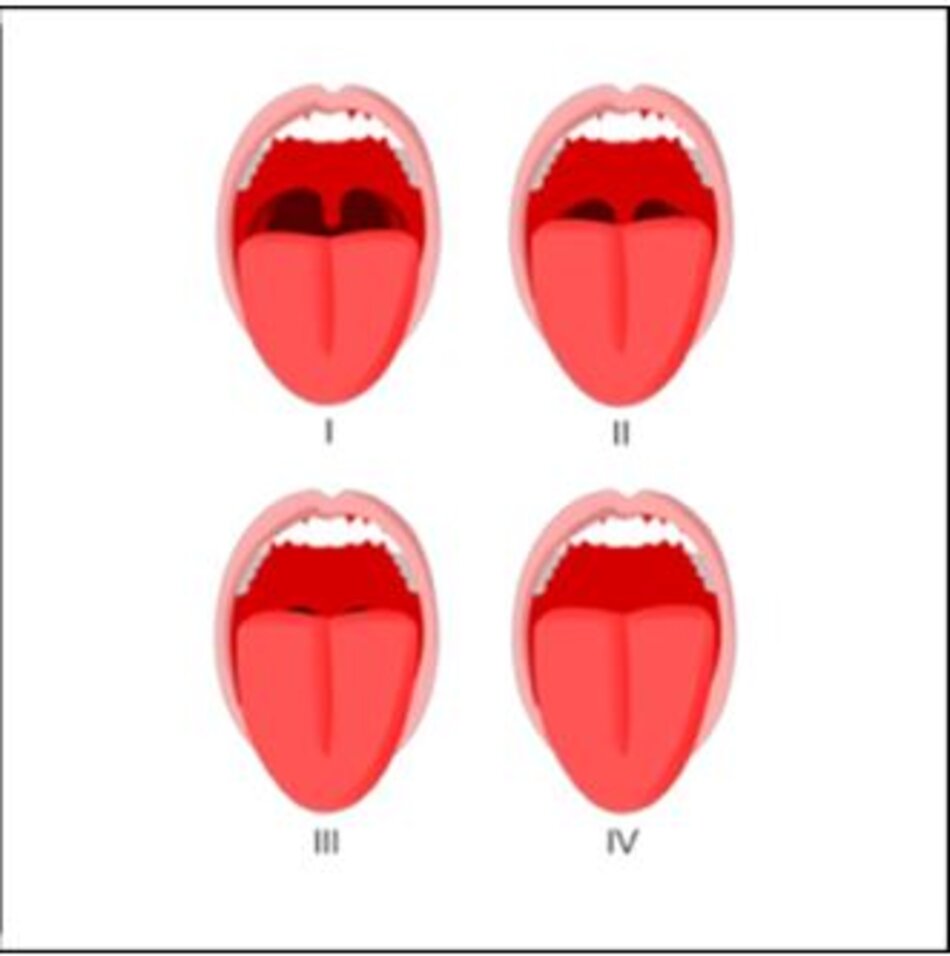
Điểm Mallampati là cách nhìn vào đường thở trước khi đặt nội khí quản để đánh giá bệnh nhân có thể mở miệng đến mức nào. Điểm số từ 1-4: với 1 là đường dẫn khí dễ dàng nhất và 4 là khó nhất. Đây là một hệ thống tính điểm bằng cách nhìn và dựa vào tính chủ quan của người khám (Mallampati et al., 1985).
3. Chuẩn bị … chuẩn bị … chuẩn bị …
Chìa khóa để có thể bóp bóng cho bệnh nhân một cách hiệu quả dựa trên một số chuẩn bị quan trọng.
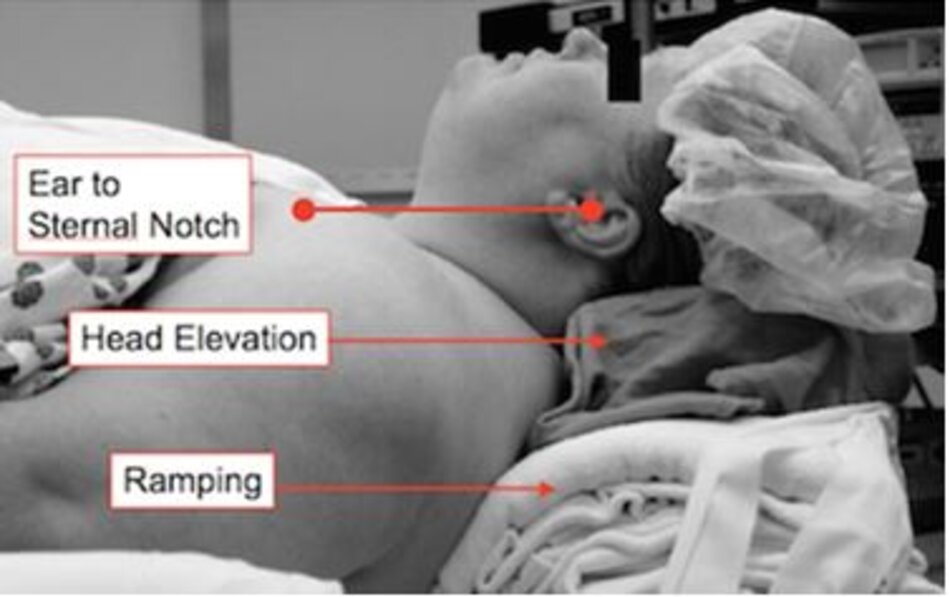
Thứ nhất, chúng ta cần phải xem xét tư thế của bệnh nhân. Ngữa cổ. Việc ‘ngữa đầu – nâng cằm’ có thể giúp mở đường thở trong trường hợp đầu tiên, nhưng nó có thể không phải là vị trí tốt nhất của bệnh nhân nếu họ sắp được đặt nội khí quản.
Tai của bệnh nhân nên được đặt ngang với nốt của xương ức (sternal notch) để đảm bảo rằng mặt phẳng miệng và thanh quản khớp với nhau. Điều này sẽ giúp đảm bảo rằng khi sử dụng ống soi thanh quản, người vận hành sẽ dễ dàng hình dung cấu trúc. Họ sẽ có ít ‘góc khuất’ để nhìn xung quanh. Điều này sẽ giúp đạt được vị trí “ngửi hương không khí buổi sáng” (sniffing the morning air) mà bạn có thể đã nghe rồi (Adnet và cộng sự, 2001, R.Mil Levitan, 2010, Takenaka, Aoyama, Iwagaki, Ishimura, & Kadoya, 2007).
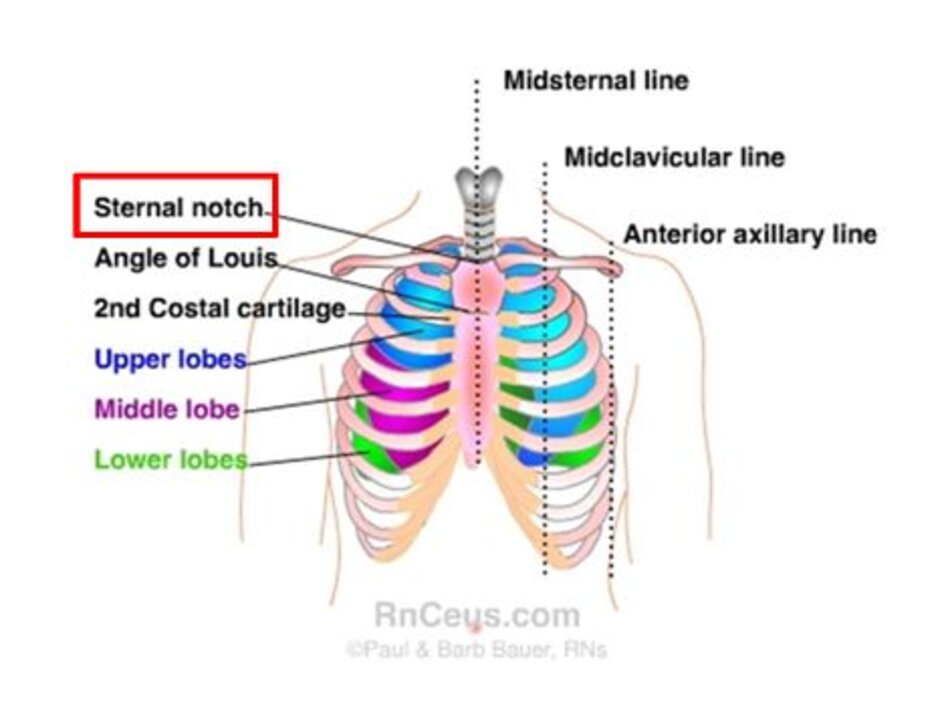
Có thể, với bệnh nhân thừa cân hoặc béo phì, cần nhiều gối để đạt được tư thế quan trọng này (R.Mil Levitan, Mechem, Ochroch, Shofer, & Hollander, 2003). Điều quan trọng là mặt phẳng mặt phải song song với trần nhà vì việc ngữa cổ quá mức có thể làm cho tầm nhìn khó hơn và thông khí khó hơn (Collins, Lemmens, Brodsky, Brock-Utne, và Levitan, 2004).
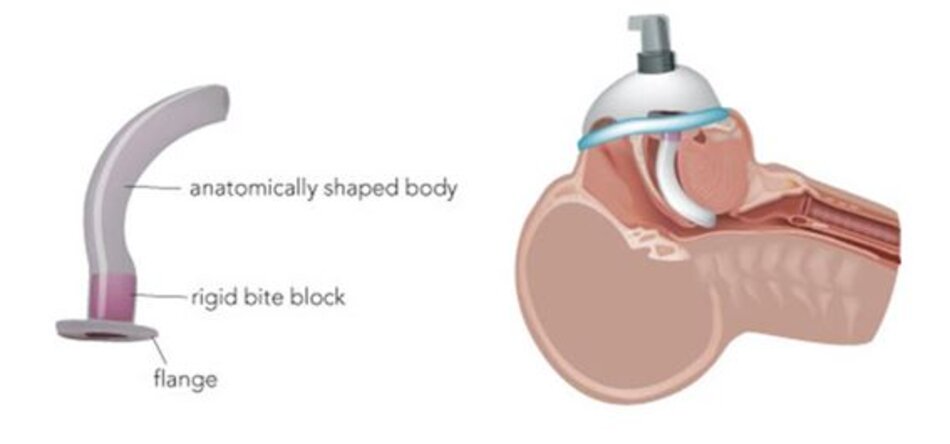
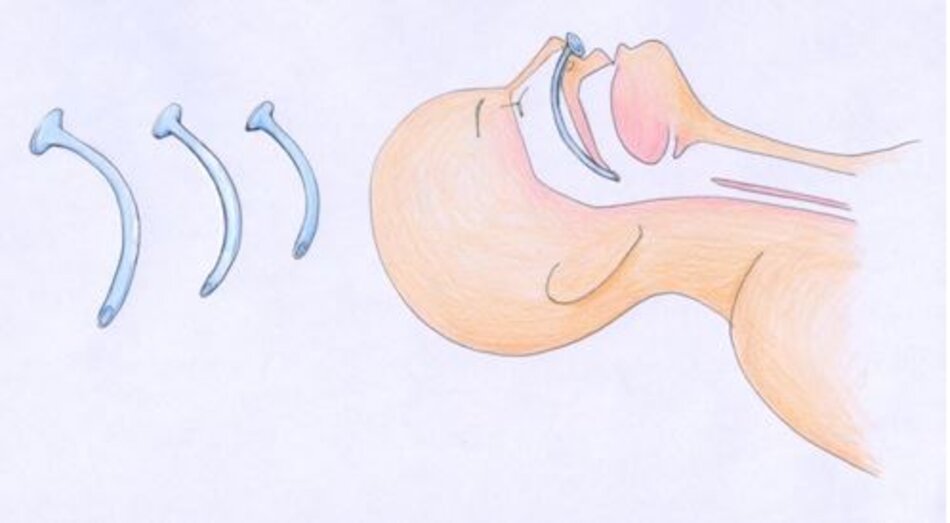
Một cách đơn giản khác để cải thiện thông thoáng đường thở của bệnh nhân là sử dụng một số phụ trợ đường thở (airway adjuncts). Đây sẽ là ống thông miệng hầu (guedal airway hay oropharyngeal airways) và ống thông mũi hầu (nasopharyngeal airways). Khuyến cáo rằng, nếu có thể, bệnh nhân cần phải đặt ống thông miệng hầu hoặc ống thông mũi hầu ở mỗi lỗ mũi (Weingart & Levitan, 2012).
4. Không để mất độ bão hòa oxy (NoDeSat)
Do sự khác biệt về oxy và carbon dioxide qua màng phế nang, có một dòng khí từ vùng hầu họng đi đến các phế nang. Điều này được gọi là oxygen hóa ngưng thở (apnoeic oxygenation) và cho phép duy trì oxygen hóa máu mà bệnh nhân không cần tự thở (Weingart & Levitan, 2012).
Nó có hiệu quả khi sử dụng ống thở oxy 2 mũi (nasal cannula), vặn lưu lượng oxy 15 L/phút cho bệnh nhân cũng như dùng qua mặt nạ (mask). Mặc dù lưu lượng oxy này dường như hơi cao nhưng nó cho thấy bệnh nhân có thể dung nạp được trong thời gian này (Brainard, Chuang, Zeng, & Larkin, 2015). Điều này sẽ phục vụ hai chức năng.
Thứ nhất, nó sẽ làm sạch các khí thở ra tích tụ trong vòm họng trước khi đặt nội khí quản, và thứ hai, nó cung cấp oxygen hóa ngưng thở một khi bệnh nhân được chích thuốc an thần và không tự thở (Christodoulou và cộng sự, 2013, Miguel-Montanes et al , 2014).
(Cái này còn gọi là denitrogenation, tức là oxy sẽ chiếm chổ của ni tơ trong phế nang, làm tăng dung lượng oxy toàn phần trong phổi, và oxy khếch tán mạnh sang mao mạch phổi, tăng PaO2 mà không cần phải tự thở, bạn có thể search từ này trong Life in the Fast Lane).
Một số nghiên cứu gần đây đã đặt câu hỏi về những lợi ích của việc oxygen hóa ngưng thở (Patel & Nouraei, năm 2015), nhưng chắc chắn là với bệnh nhân chăm sóc không chuyên sâu, tức là bệnh nhân ở khoa tai nạn và cấp cứu hay ở khoa thông thường, nó cung cấp một số lợi ích với chi phí thấp hoặc trì hoãn thời gian chờ làm thủ thuật (đặt nội khí quản).
Lợi ích đó là tăng thời gian trước khi bệnh nhân bắt đầu mất độ bão hòa oxy trong trong thời gian thực hiện thủ thuật, do đó cho phép các bác sĩ nhiều thời gian hơn để đặt ống nội khí quản (Weingart & Levitan, 2012).
(Từ NoDeSat hàm ý: mức độ bão hòa oxy gọi là “mất độ bão hòa” là khoảng 88-90%. Nếu bạn không làm thủ thuật apnoeic oxygenation, thì thời gian từ lúc ngưng thở đến lúc mất độ bão hòa là 1 phút, còn nếu thực hiện thủ thuật này có thể kéo dài thời gian “mất độ bão hòa” đến 8 phút ! Bạn tha hồ mà thủng thỉnh đặt ống nội khí quản cũng hông sao)
5. Kẹp đúng … kín hơn ! (Proper grip … proper fit!)
Có hai cách để áp mặt nạ vào mặt bệnh nhân …. Đó là cách sai và cách đúng.
5.1 Cách sai (The wrong way):
Những người thường xuyên giữ đường thở của bệnh nhân, chủ yếu là BS gây mê, có khuynh hướng giữ mặt nạ bệnh nhân trên mặt bằng một tay.
Sau đó họ sẽ bóp bóng cho bệnh nhân bằng tay kia. Trong thiết lập của họ ở phòng mổ, bóng của họ được gắn vào nguồn khí để họ có thể làm công việc đó một cách dễ dàng. Họ trở thành chuyên gia một tay trong kỹ thuật này khi họ thực hiện nó nhiều lần trong ngày.
Đây không phải là cách nên làm để giữ mặt nạ cho người bệnh. Có nhiều khả năng nó không được kín, và do đó, bệnh nhân sẽ không được thông khí đúng cách (Gerstein và cộng sự, 2013). Một vấn đề khác với kỹ thuật này, người thực hiện sẽ trở nên nhanh chóng mỏi tay và thông khí của họ sẽ trở nên kém hiệu quả hơn nó đã có!
Một phương pháp được huấn luyện để giữ mặt nạ vào mặt bệnh nhân là kẹp E-C (E-C clamp). Đây là một kẹp, trong đó ngón tay cái và ngón tay trỏ giữ mặt nạ trên mũi và miệng của bệnh nhân, tạo thành một chữ C, trong khi ba ngón khác của bàn tay giữ vào hàm của bệnh nhân, tạo thành một chữ E. (Chú ý vẫn đảm bảo ngữa đầu – nâng cằm, vì nếu bệnh nhân gập đầu, đường thở sẽ tắc)
Điều này có thể được thực hiện bằng cách sử dụng một tay hoặc hai tay, nhưng một lần nữa, ở người mới bắt đầu, dùng hai tay lại thích hợp hơn (Otten et al., 2014). (xem hình bên trái dưới đây)
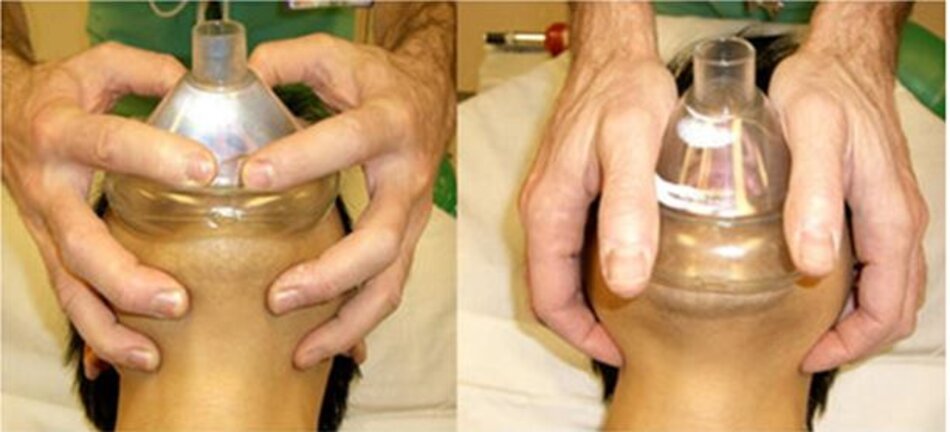
5.2 Cách đúng (The right way):
Tuy nhiên, kỹ thuật giữ mask tốt hơn sẽ là cách “thenar eminence grip”. Với phương pháp này, mặt nạ được đặt lên cầu mũi và miệng và sau đó giữ ở vị trí bằng cách sử dụng thủ thuật nâng hàm với ngón trỏ và ngón giữa của mỗi bàn tay và duy trì áp mặt nạ bằng ngón tay cái.
Điều này đã được chứng minh là một kỹ thuật tốt hơn (Gerstein và cộng sự, 2013, Hart, Reardon, Ward, & Miner, 2013, Otten và cộng sự, 2014, Wheatley, Thomas, Taylor và Brown, 1997)
Lưu ý ở đây, rằng bạn không đẩy mặt nạ vào mặt, mà là nâng mặt vào mặt nạ. Điều này sẽ nâng cấu trúc mềm của hầu họng ra khỏi thành sau và cho bạn một đường thở tốt hơn để làm việc.
Do đó, đây là kỹ thuật hai người. Một người sẽ giữ mặt nạ tại chỗ và người kia sẽ bóp bóng. Cách tiếp cận này tốt hơn kỹ thuật một tay (Joffe, Hetzel, & Liew, 2010).
Once you are sure that the mask is fitting correctly then the bag should be inflated slowly and gently. Over inflation can risk pushing air into the stomach, making vomiting and aspiration more likely and a high rate of ventilation, particularly in cardiac arrest has been shown to be detrimental.
Một khi bạn chắc chắn rằng mặt nạ đã được đúng cách và kín, thì việc bóp bóng nên từ từ và nhẹ nhàng. Bóp bòng nhanh và mạnh có thể gây nguy cơ đẩy không khí vào dạ dày, nhiều khả năng làm cho nôn mửa và gây nguy cơ hít sặc hơn và tần số thông khí cao, đặc biệt là trong ngừng tim đã được cho thấy là bất lợi.
6. Tổng kết:

7.References
1. Adnet, F., Borron, S. W., Dumas, J. L., Lapostolle, F., Cupa, M., & Lapandry, C. (2001). Study of the “sniffing position” by magnetic resonance imaging. Anesthesiology, 94(1), 83–86. doi:10.1097/00132586-200108000-00024
2. Brainard, A., Chuang, D., Zeng, I., & Larkin, G. L. (2015). A Randomized Trial on Subject Tolerance and the Adverse Effects Associated With Higher- versus Lower-Flow Oxygen Through a Standard Nasal Cannula. Annals of Emergency Medicine, 65(4), 356–61. doi:10.1016/j.annemergmed.2014.10.023
3. Christodoulou, C., Rohald, P., Mullen, T., Tran, T., Hiebert, B., Lee, T., & Sharma, S. (2013). Apneic oxygenation via nasal prongs at 10 L/min prevents hypoxemia during tracheal intubation for elective surgery. Eur. Respir. J., 42(Suppl_57), P4923–. Retrieved from http://erj.ersjournals.com/content/42/Suppl_57/P4923.short
4. Collins, J. S., Lemmens, H. J. M., Brodsky, J. B., Brock-Utne, J. G., & Levitan, R. M. (2004). Laryngoscopy and morbid obesity: a comparison of the “sniff” and “ramped” positions. Obesity Surgery, 14(9), 1171–5. doi:10.1381/0960892042386869
5. Gerstein, N. S., Carey, M. C., Braude, D. A., Tawil, I., Petersen, T. R., Deriy, L., & Anderson,
M. S. (2013). Efficacy of facemask ventilation techniques in novice providers. Journal of Clinical Anesthesia, 25(3), 193–7. doi:10.1016/j.jclinane.2012.10.009
6. Hart, D., Reardon, R., Ward, C., & Miner, J. (2013). Face mask ventilation: a comparison of three techniques. The Journal of Emergency Medicine, 44(5), 1028–33. doi:10.1016/j.jemermed.2012.11.005
7. Joffe, A. M., Hetzel, S., & Liew, E. C. (2010). A two-handed jaw-thrust technique is superior to the one-handed “EC-clamp” technique for mask ventilation in the apneic unconscious
person. Anesthesiology, 113(4), 873–9. doi:10.1097/ALN.0b013e3181ec6414
8. Kheterpal, S., Han, R., Tremper, K. K., Shanks, A., Tait, A. R., O’Reilly, M., & Ludwig, T. A. (2006). Incidence and Predictors of Difficult and Impossible Mask Ventilation. The Journal of the American Society of Anesthesiologists, 105(5), 885–891. Retrieved from http://anesthesiology.pubs.asahq.org/article.aspx?articleid=1923359
9. Levitan, R. (2004). Airway CAM Guide to Intubation and Practical Emergency Airway Management. Retrieved from http://www.amazon.co.uk/Airway-Intubation-Practical- Emergency-Management/dp/1929018126
10. Levitan, R. M. (2010). Levitans Slides for Laryngoscopy. Retrieved April 15, 2016, from http://emcrit.org/wp-content/uploads/2012/04/levitan-handout.pdf
11. Levitan, R. M., Mechem, C. C., Ochroch, E. A., Shofer, F. S., & Hollander, J. E. (2003). Head- elevated laryngoscopy position: Improving laryngeal exposure during laryngoscopy by increasing head elevation. Annals of Emergency Medicine, 41(3), 322–330. doi:10.1067/mem.2003.87
12. Mallampati, S. R., Gatt, S. P., Gugino, L. D., Desai, S. P., Waraksa, B., Freiberger, D., & Liu, P. L. (1985). A clinical sign to predict difficult tracheal intubation: a prospective study. Canadian Anaesthetists’ Society Journal, 32(4), 429–34. http://www.ncbi.nlm.nih.gov/pubmed/4027773
13. Miguel-Montanes, R., Hajage, D., Messika, J., Bertrand, F., Gaudry, S., Rafat, C., … Ricard, J.-
D. (2014). Use of High-Flow Nasal Cannula Oxygen Therapy to Prevent Desaturation During Tracheal Intubation of Intensive Care Patients With Mild-to-Moderate Hypoxemia. Critical Care Medicine, 43(3), 574–83. doi:10.1097/CCM.0000000000000743
14. Otten, D., Liao, M. M., Wolken, R., Douglas, I. S., Mishra, R., Kao, A., … Haukoos, J. S. (2014). Comparison of bag-valve-mask hand-sealing techniques in a simulated model. Annals of Emergency Medicine, 63(1), 6–12.e3. doi:10.1016/j.annemergmed.2013.07.014
15. Patel, A., & Nouraei, S. A. R. (2015). Transnasal Humidified Rapid-Insufflation Ventilatory Exchange (THRIVE): A physiological method of increasing apnoea time in patients with difficult airways. Anaesthesia, 70(3), 323–329. doi:10.1111/anae.12923
16. Takenaka, I., Aoyama, K., Iwagaki, T., Ishimura, H., & Kadoya, T. (2007). The sniffing position provides greater occipito–atlanto-axial angulation than simple head extension: a radiological study. Canadian Journal of Anaesthesia = Journal Canadien D’anesthesie, 54, 129–133. doi:10.1007/BF03022009
17. Weingart, S. D., & Levitan, R. M. (2012). Preoxygenation and prevention of desaturation during emergency airway management. Annals of Emergency Medicine, 59(3), 165–175. doi:10.1016/j.annemergmed.2011.10.002
18. Wheatley, S., Thomas, A. N., Taylor, R. J., & Brown, T. (1997). A comparison of three methods of bag valve mask ventilation. Resuscitation, 33(3), 207–210. doi:10.1016/S0300- 9572(96)01024-6





