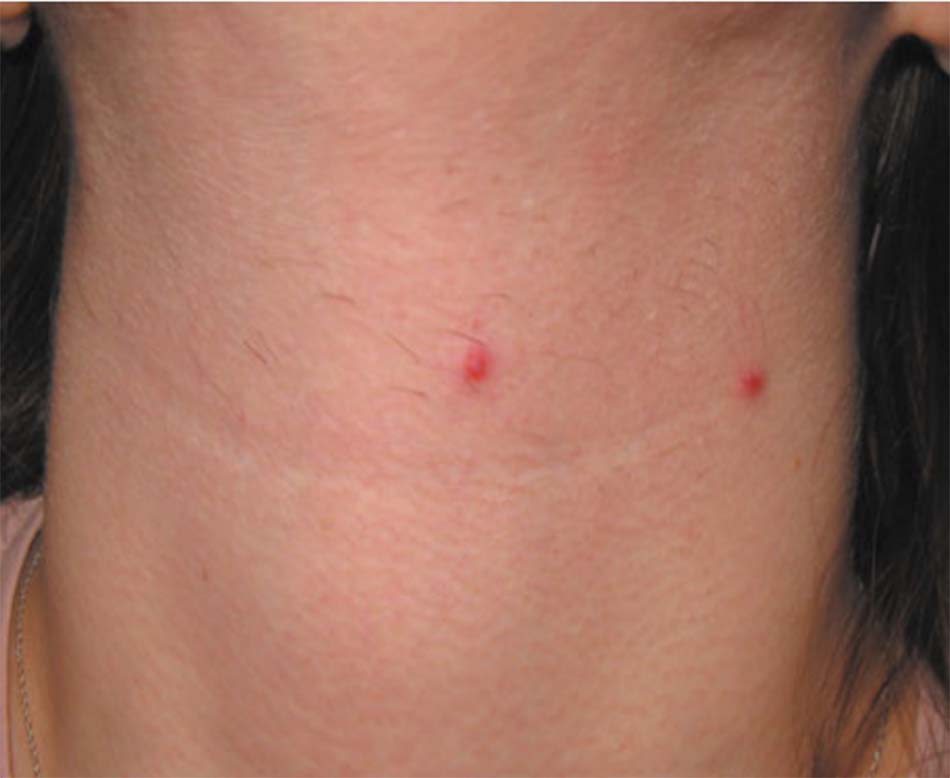
Mụn trứng cá là một loại rối loạn các đơn vị nang lông – tuyến bã nhờn phổ biến ở hàng triệu người trên toàn thế giới. Vấn đề này thường gặp nhất ở thanh thiếu niên, tuy nhiên mụn trứng cá có thể xuất hiện ở người trưởng thành và dẫn đến suy yếu đáng kể về thể chất và tâm lý cho những người mắc phải. Sự nghiêm trọng của mụn trứng cá có thể thay đổi đáng kể từ hình thức mụn không viêm nhẹ nhất (1) đến tình trạng nghiêm trọng và suy nhược (2). Ngoài mặt ra, ngực, lưng, và vai cũng thường gặp vấn đề này (3, 4).
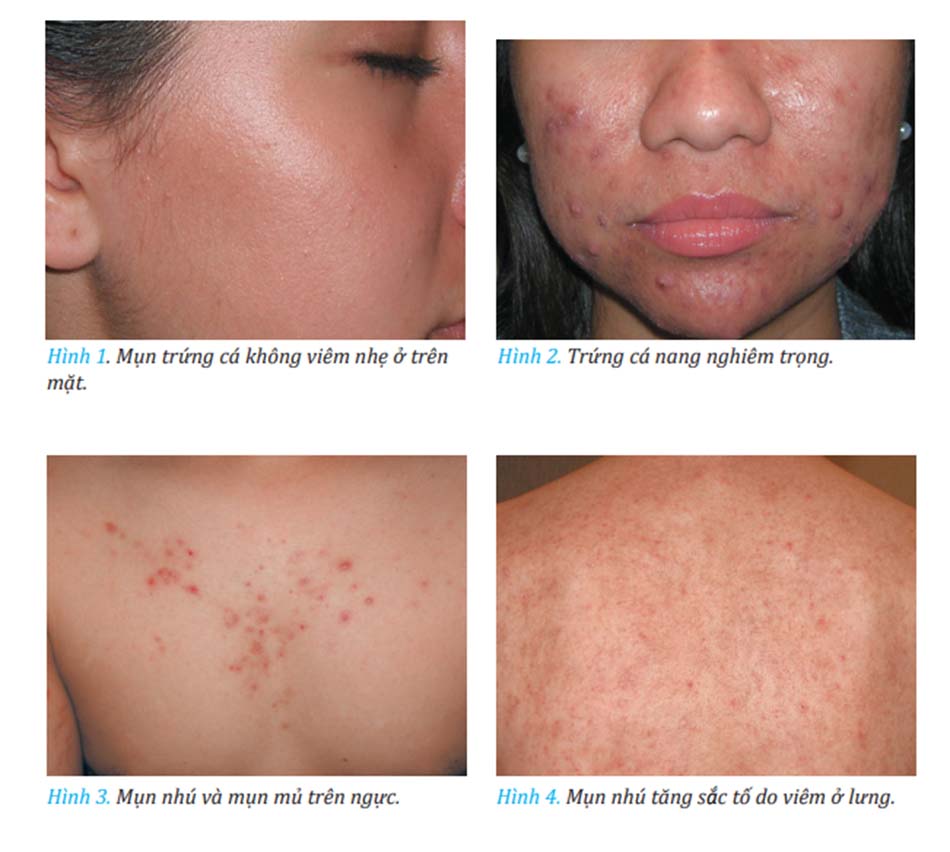
Nhiều yếu tố, cả bên trong và bên ngoài (5), có thể làm nền tảng cho sự phát triển của bệnh.
Dịch tễ học
Mụn trứng cá là một vấn đề rối loạn da phổ biến nhất ở phương Tây. Ở Hoa Kỳ, khoảng từ 17 đến 45 triệu người mắc phải (Berson et al. 2003; White 1998).
Theo điều tra của Kraning & Odland (1979), ước tính tỷ lệ mụn trứng cá ở độ tuổi 12 – 24 ở mức 85%. Một số nghiên cứu đã ghi nhận rằng một số người bị mụn trứng cá sau tuổi vị thành niên hoặc ở độ tuổi trưởng thành (Collier và cộng sự 2008; Cunliffe & Gould 1979; Goulden et al. 1997; Poli và cộng sự. 2001, Stern 1992).
Một nghiên cứu gần đây dựa trên 1013 khảo sát cho thấy tỷ lệ hiện mắc mụn trứng cá ở bệnh nhân từ 20 tuổi trở lên là 73,3% (Collier và cộng sự 2008). Trong số những bệnh nhân này, phụ nữ chiếm tỷ lệ cao hơn nam giới ở tất cả các nhóm tuổi. Họ cũng chỉ ra rằng tỷ lệ mắc mụn trứng cá nghiêm trọng ở người trưởng thành là 12% phụ nữ và 3% nam giới trên 25 tuổi. Tỷ lệ người mắc mụn trứng cá nhẹ (hay mụn trứng cá sinh lý) là 54% phụ nữ và 40% nam giới (Goulden et al. 1997). Mụn trứng cá ở người trưởng thành là do tiếp nối quá trình mắc phải ở tuổi thiếu niên hoặc do tự phát. Mụn cũng xuất hiện ở tuổi vị thành niên, bao gồm cả thiếu nhi và ít phổ biến hơn là ở cả trẻ sơ sinh (Cunliffe et al. 2001; Jansen et al. 1997; Lucky 1998).
Cũng có một số nghiên cứu về tỷ lệ mắc mụn trứng cá ở những chủng loại da khác nhau (6, 7). Halder và cộng sự. (1983) chỉ ra rằng mụn trứng cá xuất hiện ở 27,7% bệnh nhân da đen và 29,5% bệnh nhân da trắng. Nghiên cứu về bệnh nhân trưởng thành ở Anh và Singapore đã thống kê tỷ lệ mụn trứng cá ở người trưởng thành là 13,7% bệnh nhân da đen và 10,9% bệnh nhân Ấn Độ và châu Á (Child et al. 1999; Goh & Akarapanth 1994). Cũng có trường hợp bị viêm nghiêm trọng, dẫn đến sự xuất hiện lâm sàng của mụn nang bọc, chủ yếu ở bệnh nhân da trắng và Tây Ban Nha so với bệnh nhân da đen (Wilkins & Voorhees 1970).
Nghiên cứu cũng chỉ ra rằng tỷ lệ mắc mụn trứng cá ở một số nước không thuộc phương Tây thấp hơn đáng kể (Cordain et al. 2002; Schaefer 1971; Steiner 1946). Không có nguyên nhân rõ ràng để giải thích cho sự chênh lệch này mặc dù người ta cho rằng các yếu tố dinh dưỡng chính là nguyên nhân dẫn đến tỷ lệ mụn thấp hơn, nhưng suy luận này cho đến nay chưa được chứng minh cụ thể (Bershad 2003). Từ lâu người ta đã quan tâm đến vấn đề dinh dưỡng và ảnh hưởng của nó đến sự xuất hiện của mụn trứng cá (Adebamowo et al. 2005; Bershad 2003; Bershad 2005; Cordain 2005; Danby 2005; Kaymak và cộng sự. 2007; Logan 2003; Smith và cộng sự. 2007; Treloar 2003).
Người đề xuất mối liên hệ giữa mụn trứng cá và dinh dưỡng thường xuyên trích dẫn ảnh hưởng dinh dưỡng đến mức độ hormone trong huyết thanh, chẳng hạn như yếu tố tăng trưởng giống như insulin (IGF) -1 và IGF liên kết protein-3, để chứng minh chúng có ảnh hưởng đến mụn trứng cá. Vì vậy, những thực phẩm có lượng đường huyết thấp (những thực phẩm tạo ra mức đường huyết thấp nhất và có hàm lượng carbohydrate thấp nhất) cũng như chế độ ăn giàu axit béo omega-3 thiết yếu, đã được đồng tình là có lợi cho bệnh nhân bị mụn trứng cá (Cordain 2005; Logan 2003; Smith et al. 2007; Treloar et al. 2008). Ngoài ra, sữa được cho là một nguyên nhân chủ yếu trong việc gây ra mụn trứng cá, vì có nhiều kích thích tố khác nhau trong sản phẩm tiêu thụ (Adebamowo et al. 2005, Danby 2005). Mặt khác, những người bác bỏ sự liên kết giữa mụn trứng cá và chất dinh dưỡng chỉ ra hai nghiên cứu còn thiếu sót từ hơn 30 năm trước đây (Anderson 1971; Fulton et al. 1969). Thực tế, kiểm soát chế độ ăn uống trong một nghiên cứu là rất khó khăn, đặc biệt là nghiên cứu liên quan đến thanh thiếu niên. Hiện tại, có quá ít dự án nghiên cứu lâm sàng lớn, được thiết kế tốt, được kiểm soát tốt để chứng minh một trong hai quan điểm trên. Điều này phù hợp với các hướng dẫn chăm sóc hiện tại từ Học viện Da liễu Hoa Kỳ (Strauss et al. 2007).
Đánh giá lâm sàng về mụn trứng cá
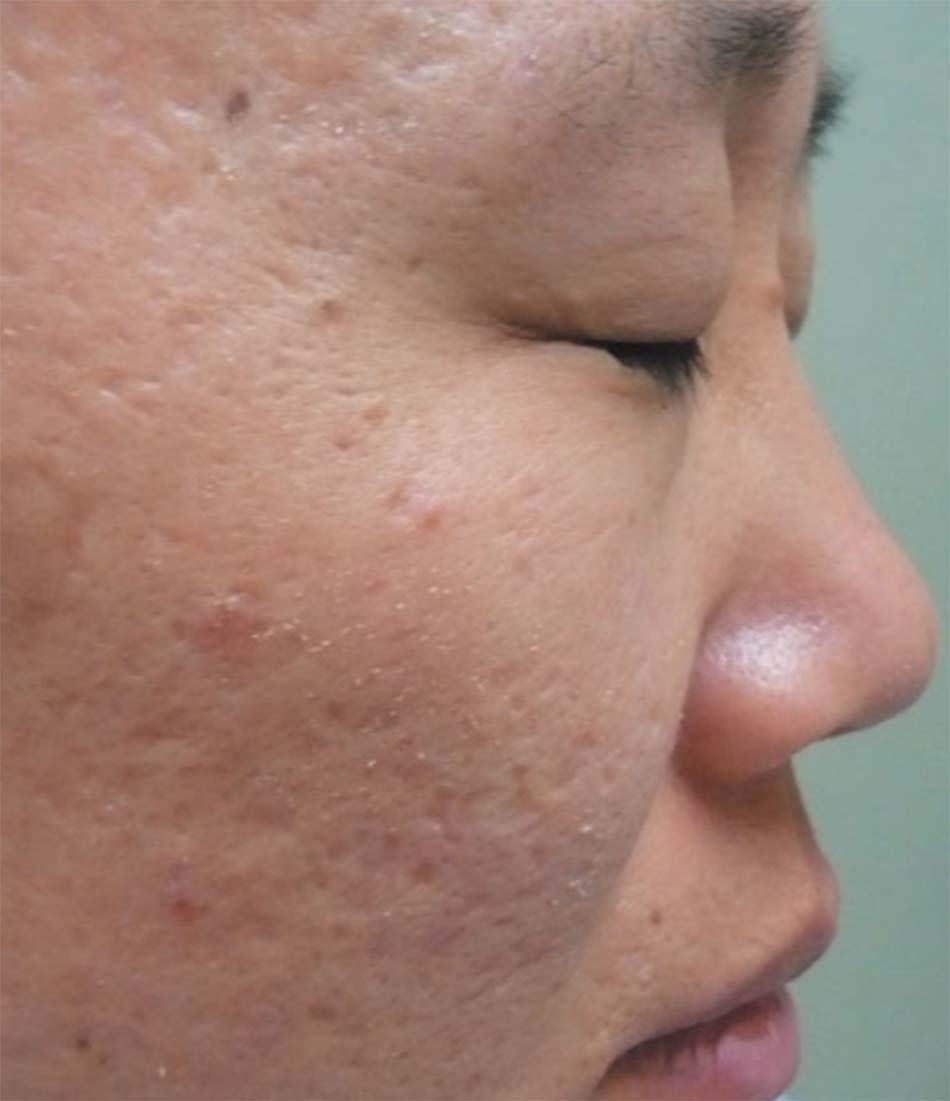
Mụn trứng cá thường xuyên xuất hiện với sự kết hợp của các đặc điểm hình thái, bao gồm mụn không viêm đầu đen và mụn đầu trắng, mụn sẩn, mụn mủ và mụn bọc (9 – 11).Dạng mụn trứng cá nhẹ nhất là mụn không viêm, đặc trưng là không có dấu hiệu tổn thương viêm. Còn mức độ nghiêm trọng là trứng cá kết tụ, đặc trưng là những áp-xe lớn, được kết nối nhiều và yếu và các sẹo không đều gây ra biến dạng bề sâu. Dạng cấp tính và nghiêm trọng hơn là mụn trứng cá bộc phát Fulminans, một hội chứng đa hệ thống khởi phát đột ngột, đặc trưng bởi áp xe mụn trứng cá hoại tử dẫn đến sốt, tổn thương xương, viêm đa khớp, và biến dị xét nghiệm (Jansen & Plewig 1998; Seukeran & Cunliffe 1999). Để đánh giá mức độ nghiêm trọng ban đầu của mụn trứng cá và theo dõi tiến triển của bệnh nhân trong môi trường lâm sàng, cũng như có thể đánh giá hiệu quả của các liệu pháp khác nhau trong các thử nghiệm lâm sàng, kỹ thuật đo lường khách quan là rất quan trọng. Nhiều hệ thống đã được phát triển qua nhiều năm; tuy nhiên, không có hệ thống nào nổi bật hẳn lên. Thử nghiệm được công bố đầu tiên để đo lường mức độ nghiêm trọng của bệnh mụn trứng cá được trình bày trong một cuốn sách giáo khoa da liễu vào năm 1956 (Pillsbury et al. 1956). Kỹ thuật này đánh giá mức độ nghiêm trọng của mụn trứng cá, từ 1 đến 4, dựa trên loại tổng thể và số lượng tổn thương, tổn thương chiếm ưu thế, và phạm vi bị bệnh. Một số hệ thống phân loại mụn cũng được giới thiệu, với một số hình ảnh tham khảo hoặc hình ảnh ánh sáng phân cực (Burke & Cunliffe 1984; Cook et al. 1979; Doshi và cộng sự. 1997; James & Tisserand 1958; Phillips et al. 1997).
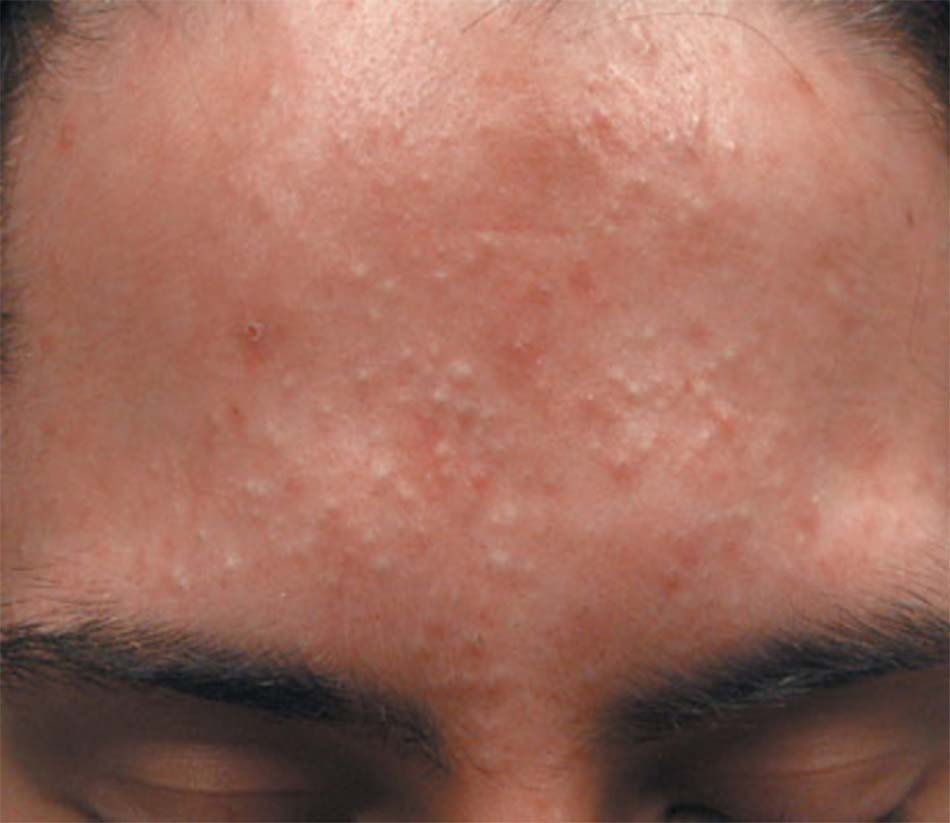
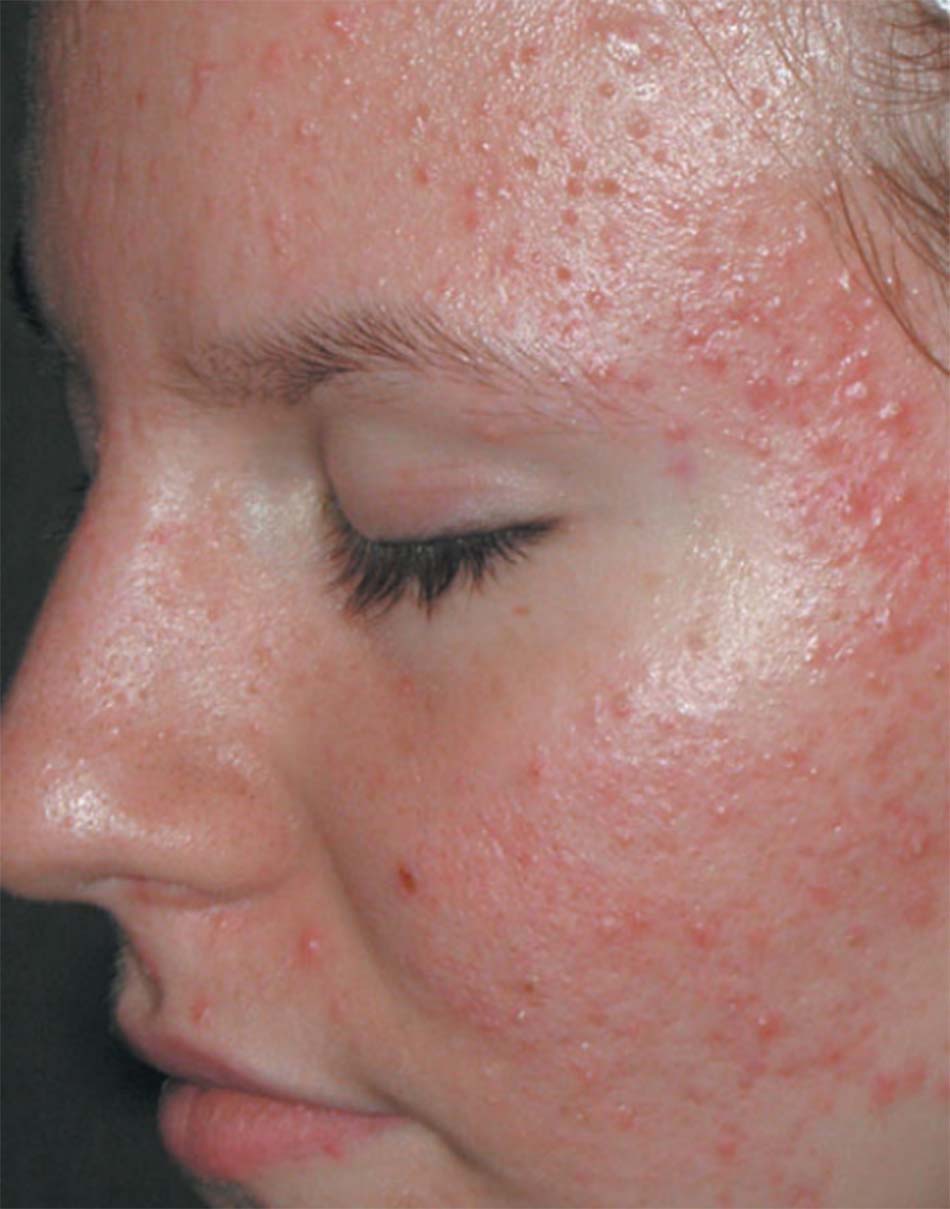
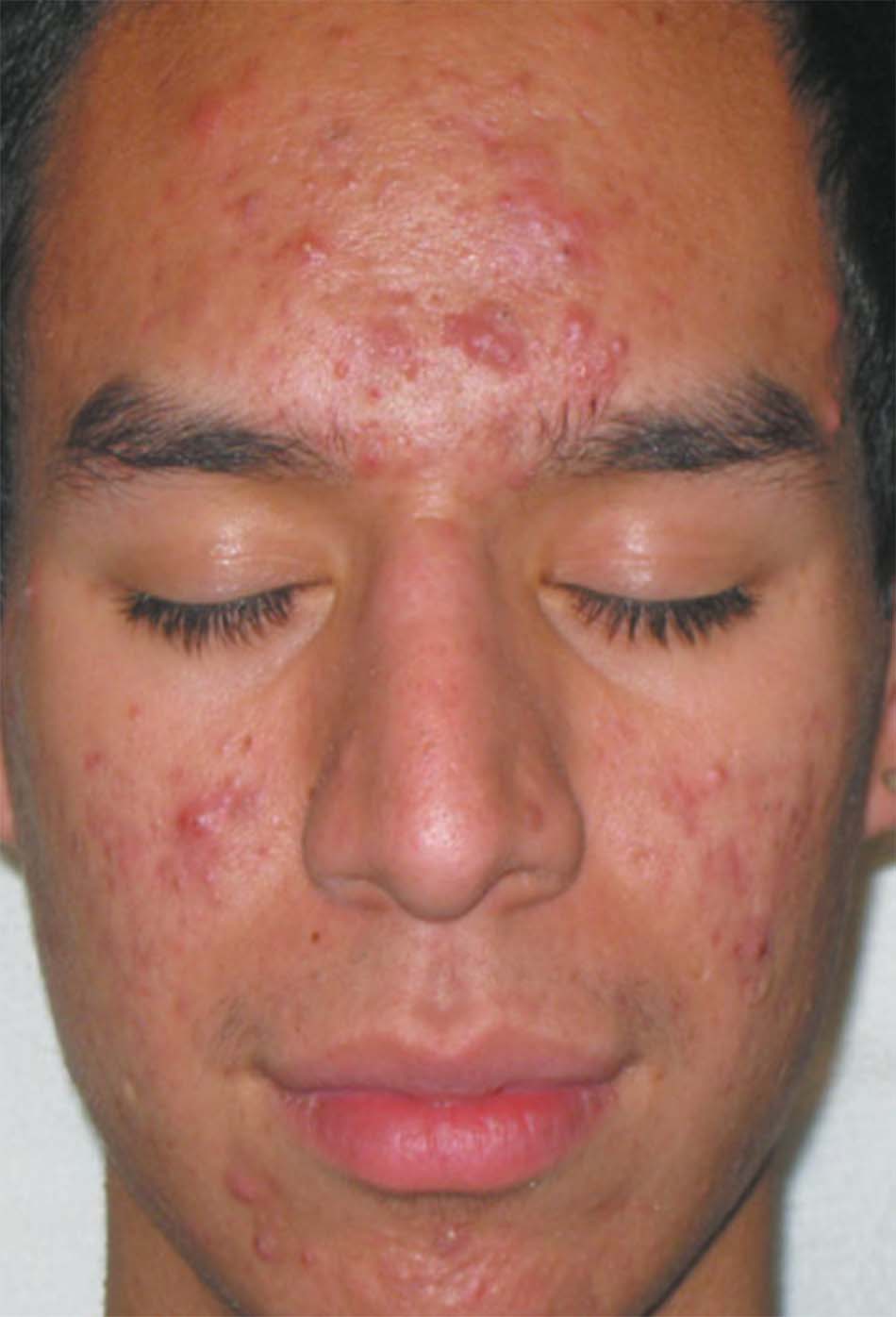
Phát triển song song với kỹ thuật phân loại mụn là các hệ thống đánh giá số lượng tổn thương khác nhau (Christiansen và cộng sự 1976; Lucky và cộng sự 1996; Michaelson et al. 1977; Witkowski & Simons 1966). Phương pháp này thường là đếm các tổn thương riêng lẻ trong mỗi phạm trù hình thái và phân chia mặt thành các khu vực riêng biệt. Phương pháp đếm tổn thương đã được công nhận gần đây và có vẻ khách quan hơn phương pháp đánh giá mụn trứng cá (Lucky et al. 1996). Tuy nhiên, nhiều tranh luận về hai phương pháp này vẫn còn nhiều (Shalita et al. 1997; Witkowski & Parish 1999), và không có phương pháp đánh giá mụn hiện nay là hoàn toàn hoàn hảo. Một số hệ thống kết hợp cả đếm tổn thương với đánh giá tổng thể (Plewig & Kligman 1975). Trong thực tế, hai tiêu chuẩn cần thiết cho hệ thống: một là có thể dễ dàng và nhanh chóng áp dụng trong môi trường lâm sàng mà không cần dụng cụ phức tạp, và riêng biệt, hai là phương thức tiếp cận cần nhạy cảm hơn để có thể được sử dụng trong nghiên cứu lâm sàng.
Sinh lý bệnh học trứng cá
Trong vài năm qua, sự hiểu biết của chúng ta về sinh bệnh học của mụn trứng cá đã tăng lên đáng kể. Các kết quả nghiên cứu mới giúp tạo ra những tiến bộ mới trong điều trị mụn trứng cá, cũng như làm sáng tỏ sinh lý bệnh học ở các điều kiện da khác. Quan điểm truyền thống về cơ chế sinh bệnh của mụn trứng cá là lý thuyết vi mụn. Theo lý thuyết này, bước đầu tiên của quá trình bệnh là tăng sừng của niêm mạc trong phần trên gần của nang, các cấu trúc hình phễu. Đi kèm với nó là tăng tính kết dính của corneocytes (là các tế bào dẹt hình thành lớp da bên ngoài cơ thể) trong phần này và dẫn đến một hiệu ứng cổ chai trong nang. Khi tế bào sừng và bã nhờn tiếp tục tích lũy, chúng chuyển đổi thành dạng kết xoắn mỏng, dẫn đến sự xuất hiện lâm sàng của một mụn không viêm. Vi khuẩn propionibacterium acnes (P. acnes) sinh sôi nảy nở trong một mụn không viêm mở rộng, thúc đẩy tế bào chủ phản ứng lại và sản xuất mụn viêm, biểu hiện lâm sàng là mụn sẩn và mụn mủ. Cuối cùng, khi các tế bào sừng và bã nhờn tiếp tục tích tụ, áp lực bên trong dẫn đến vỡ thành mụn không viêm và sau đó hình thành mụn bọc viêm rõ rệt. Viêm nghiêm trọng có thể dẫn đến sẹo (12). Mặc dù các nguyên lý cơ bản của lý thuyết đã được công nhận, nhưng các kết quả nghiên cứu mới đã làm sáng tỏ hơn về cơ chế gây bệnh cụ thể dựa trên các giai đoạn khác nhau của quá trình bệnh và tiến triển bệnh từ giai đoạn này sang giai đoạn khác. Ngoài ra, khó xác định thứ tự của những giai đoạn này, một phát hiện mới chỉ ra rằng có một sự tương tác phức tạp hơn của nhiều các yếu tố góp phần sinh bệnh. Một trong số những phát hiện mới hơn này sẽ được kiểm nghiệm. Tăng sừng của nang lông và sự kết dính của tế bào corneocyte Mặc dù được coi là chìa khóa cho quá trình hình thành mụn không viêm, quá trình tăng sừng vẫn chưa được hiểu đầy đủ. Qua việc nhuộm màu cho kháng nguyên Ki-67, người ta đã chứng minh rằng sự tăng sinh tế bào trong các mụn không viêm, cũng như trong các nang bình thường ở các vị trí bị mụn trứng cá, cao hơn ở trong nang bình thường ở vùng da không bị mụn (Knaggie et al. 1994a). Họ cũng chứng minh rằng việc bổ sung itelekin (IL) -1 alpha đến phân đoạn cấu trúc nền hình phễu gây ra quá trình tăng sừng hóa (Guy et al. 1996).
Ngoài ra, người ta cho rằng giảm cục bộ mức độ bã nhờn của axit linoleic, một axit béo thiết yếu, có thể gây ra chứng tăng sừng trong các nang bị ảnh hưởng (Downing et al. 1986). Một phân tích về các thành phần desmosomal, tuy nhiên, không thể chứng minh sự khác biệt giữa nang mụn và nang bình thường, cho thấy rằng tăng tính kết dính của các tế bào corneocytes trong các mụn không viêm không phải là do sự thay đổi trong các liên kết protein này (Knagss et al. 1994b). Gần đây, người ta chỉ ra rằng sự tăng kết dính của corneocytes trong mụn không viêm thực sự là do một màng sinh học giống như keo được sản xuất bởi vi khuẩn P. acnes (Burkhart & Burkhart 2007). Màng sinh học là tập hợp các vi sinh vật được bao bọc trong một lớp lót polysacarit ngoại bào. Mặc dù sự hình thành của màng sinh học P. acnes đã được chỉ ra (Burkhart & Burkhart 2006), vai trò thực sự của nó trong việc tăng độ kết dính của các tế bào corneocytes vẫn chưa được chứng minh. Sản xuất bã nhờn và ảnh hưởng nội tiết tố
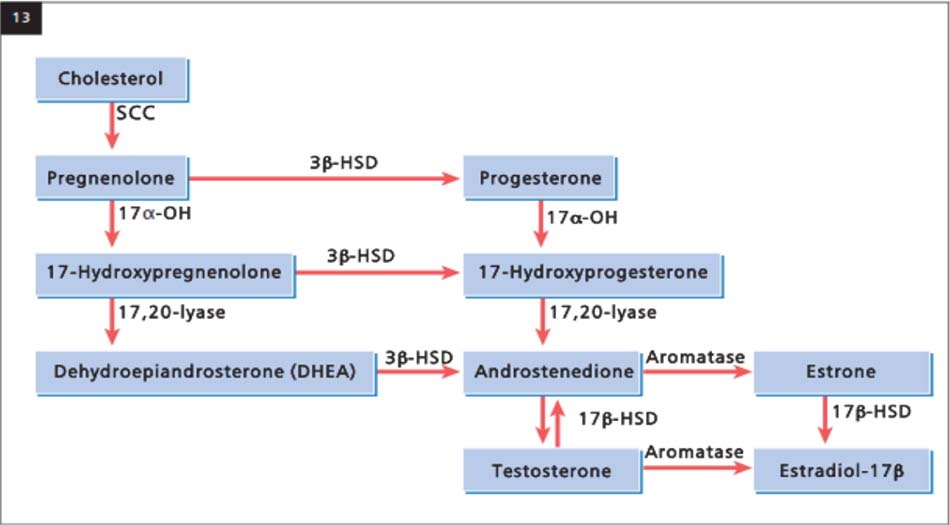
Androgens từ lâu đã liên quan đến sinh bệnh học của mụn trứng cá. Androgens đóng một vai trò thiết yếu trong việc điều tiết sản xuất bã nhờn. Như vậy, phát triển mụn trứng cá và hoạt động tuyến bã nhờn ở con trai và con gái trước tuổi dậy thì có tương quan với mức độ tăng huyết thanh của dehydroepiandrosterone sulfate (DHEA-S) (Lucky và cộng sự 1994; Stewart và cộng sự 1992). Hormone này chủ yếu được sản xuất ở tuyến thượng thận và nó tăng ở trẻ trước tuổi dậy thì báo hiệu sự khởi đầu của dậy thì sớm. Đồng thời, những người gặp hội chứng tinh hoàn nữ tính hóa sẽ không sản xuất bã nhờn và không bị mụn trứng cá (ImperatoMcGinley et al. 1993). Cuối cùng, một mối tương quan giữa mụn trứng cá nặng (nhưng không nhất thiết là nhẹ hoặc trung bình) và androgen huyết thanh tăng cao đã được chứng minh (Aizawa và cộng sự 1995; Lucky và cộng sự 1983; Marynick et al. 1983). Androgen được tạo ra từ phân tử cholesterol (13). Độc giả được khuyến khích xem lại con đường steroid này, gần đây đã được tóm tắt chi tiết bởi Chen et al. (2002). Người ta đã chỉ ra rằng, ngoài tuyến sinh dục và tuyến thượng thận, quá trình này còn diễn ra trong lớp biểu bì và trong tuyến bã nhờn (Menon et al. 1985; Smythe et al. 1998); tuy nhiên, sự ảnh hưởng của hai quá trình không rõ ràng.
Sau khi tổng hợp, testosterone được chuyển đổi thành dihydrotes[1]tosterone (DHT) thông qua hoạt động của 5alpha-reductase. Isozyme loại 1 đã được chứng minh là hoạt động mạnh nhất ở tuyến bã nhờn (Fritsch et al. 2001), trong khi loại 2 hoạt động mạnh nhất ở tuyến tiền liệt. Họ đã chứng minh rằng hoạt động của 5alpha-reductase mạnh hơn ở những vị trí dễ bị mụn trứng cá, như mặt, so với vùng da không dễ bị tổn thương (Thiboutot et al. 1995). Testosterone và DHT là các androgen chính tương tác với các thụ thể androgen trong các tuyến bã nhờn, mặc dù DHT mạnh hơn 5 – 10 lần trong tương tác này. Khi đã được liên kết, thụ thể an[1]drogen phức tạp sẽ xuất hiện để điều chỉnh sự biểu hiện của gen có chức năng cho sự phát triển của tế bào và sản xuất bã nhờn trong tế bào bã nhờn. Tuy nhiên, cơ chế chính xác của tương tác sebocytes vẫn chưa được làm rõ hoàn toàn.
Vai trò của estrogen trong mụn trứng cá chưa rõ ràng. Mặc dù người ta đã chứng minh rằng liều lượng lớn ngoại sinh estrogen có thể ức chế sản xuất bã nhờn (Strauss & Pochi 1964), không rõ chức năng (nếu có) của mức độ sinh lý estrogen trong sự điều tiết của tuyến bã nhờn là gì. Estradiol và estrone ít mạnh hơn có thể được bắt nguồn từ testosterone thông qua các hoạt động của aromatase và 17beta[1]hydroxapseoid dehydrogenase. Cả hai loại enzyme này đều có trong da, cũng như các mô ngoại biên khác (Sawaya & Giá 1997). Vai trò chính xác của những hormone trong mụn trứng cá sẽ phải được nghiên cứu. Yếu tố tăng trưởng giống Insulin-1 (IGF-1), một loại hormone liên quan chặt chẽ đến hormone tăng trưởng của conngười, gầnđâyđãđược nghiên cứu như là một yếu tố có thể dẫn đến sự phát triển của mụn trứng cá. Cấp độ IGF-1 đã được phát hiện là tăng lên đáng kể ở phụ nữ sau tuổi vị thành niên bị mụn trứng cá (Aizawa & Niimura 1995) và tương quan với số lượng lâm sàng tổn thương mụn trứng cá ở phụ nữ, nhưng không phải ở nam giới (Cappel et al. 2005). Mặc dù các nghiên cứu này cho thấy IGF[1]1 có thể là nguyên nhân trực tiếp dẫn đến mụn trứng cá, nhưng chúng ta vẫn chưa hiểu rõ bản chất phức tạp của sự phụ thuộc lẫn nhau của các hoocmon khác nhau trong da và nó xứng đáng được tìm hiểu nhiều hơn. Ngoài ra, các thụ thể cho các kích thích tố khác, bao gồm melanocortin-5, giải phóng corticotrophin hormone và những thứ khác cũng đã được chứng minh trong tuyến bã nhờn của con người (Thiboutot et al. 2000; Zouboulis và cộng sự. 2002). Mặc dù vai trò chính xác của chúng trong sự hình thành và lan truyền mụn trứng cá vẫn chưa rõ ràng, nhưng họ đã chỉ ra những chất điều chỉnh hệ thần kinh nội tiết có thể là cơ sở cho ảnh hưởng của căng thẳng đối với mụn trứng cá (Zouboulis & Bohm 2004).
Vai trò của vi khuẩn Propionibacterium acnes và hệ miễn dịch chủ
P. acnes là một loại vi khuẩn kỵ khí gram dương, không di động, dạng que hoặc vi khuẩn kỵ khí liên quan lâu dài trong sinh bệnh học của mụn trứng cá. Trong thực tế, một số nghiên cứu đã chứng minh số lượng vi khuẩn P. Acnes cao hơn trên da của trẻ em và thanh thiếu niên bị mụn trứng cá so với những người không có mụn trứng cá (Leyden et al. 1975; Leyden et al. 1998; Mourelatos et al. 2007). P.acnes sản xuất porphyrin, đặc biệt là coproporphyrin III phát huỳnh quang dưới ánh sáng đèn Wood. P. acnes cũng tổng hợp phosphatidyl inositol, gần giống với sinh vật nhân chuẩn và có một cấu trúc đặc biệt của peptidoglycans trong thành tế bào (Kamisango và cộng sự 1982). Ngoài ra, P. acnes sản xuất nhiều loại protease, hyaluronidase và lipase, trong đó góp phần vào chấn thương mô (Hoeffler 1977; Ingham et al. 1980; Ingham và cộng sự. 1981; Puhvel & Reisner 1972). Những tính chất này dường như góp phần vào sự tương tác phức tạp giữa vi khuẩn và hệ thống miễn dịch chủ, các chi tiết hiện đang được làm rõ từ nghiên cứu mới nhất.
Một số cytokin tiền viêm, bao gồm cả yếu tố khối u hoại tử (TNF) -alpha, IL-1 beta và IL-8, trước đây đã được chứng minh là do P. acnes (Nagy et al. 2005; Schaller và cộng sự. 2005; Vowels et al. 1995). IL-8 có thể có tầm quan trọng đặc biệt trong phản ứng viêm chủ, vì nó là một yếu tố hóa trị chính cho bạch cầu trung tính. Ngoài ra, P. acnes đã được chỉ ra là gây ra biểu hiện của betadefensin 4 ở người (trước đây gọi là beta-defensin 2), một peptide kháng khuẩn (Nagy et al. 2005). Gần đây hơn, công nghệ microarray cDNA cho phép kiểm tra đồng thời nhiều gen. Do đó, một nghiên cứu gần đây của Trivei et al. (2006) đã chứng minh sự điều chỉnh trong nhiều loại gen liên quan đến quá trình viêm và chết tế bào, chẳng hạn như granzyme B, chịu trách nhiệm cho quá trình ly giải tế bào trong phản ứng miễn dịch qua tế bào trung gian.
Hơn nữa, độ cao của protein hoạt hóa (AP) -1, yếu tố phiên mã liên quan đến viêm, gần đây đã được chứng minh trong các tổn thương do mụn trứng cá của Kang et al. (2005). Trong số các gen khác nhau được quy định bởi AP-1 là một số metallicoproteinase (MMP), chịu trách nhiệm trực tiếp cho sự suy thoái chất nền ngoại bào. Thật vậy, mức độ của MMP-1 (collagenase-1), MMP-3 (stromelysin 1), MMP-8 (bạch cầu trung tính collagenase hoặc collagenase-2) và MMP-9 (gelatinase hoặc collagenase-4) đã được chứng minh là tăng đáng kể trong mụn viêm (Kang et al. 2005; Trivingi et al. 2006).
Với vai trò tiên phong của Kim et al. (2002), những kết quả nghiên cứu dường như được liên kết. P.acnes kích hoạt thụ thể giống Toll (TLR) -2. TLR là các thụ thể xuyên màng trung gian phản ứng miễn dịch với các mẫu phân tử được bảo tồn giữa các vi sinh vật. TLR được thể hiện trên các tế bào của hệ thống miễn dịch bẩm sinh, bao gồm các tế bào đơn nhân, đại thực bào, tế bào đuôi gai và bạch cầu trung tính. Một số TLR cũng xuất hiện để thể hiện trên tế bào sừng (Baker và cộng sự 2003; Pivarcsi et al. 2003). Trong các tổn thương do mụn trứng cá, biểu hiện của TLR-2 mà nhận ra peptidoglycans từ vi khuẩn gram dương, đã được chứng minh trên các đại thực bào trong các vùng quanh nang lông (Kim et al. 2002).
Khi được kích hoạt, TLR-2 kích hoạt quá trình phụ thuộc MyD88 dẫn đến sự chuyển vị hạt nhân của NF-kappaB, một yếu tố phiên mã. NF-kappaB sau đó điều chỉnh biểu hiện viêm khác nhau của cytokine và chemokine (Takeda & Akira 2004), đáng chú ý nhất là TNF-alpha và IL-1 beta, cũng như một số peptide kháng khuẩn (Nagy et al. 2005). TNF-alpha và IL-1 beta sau đó có thể hoạt động theo cách thức autocrine hoặc paracrine để kích thích phản ứng miễn dịch hơn nữa. Ngoài ra, chúng có thể kích hoạt AP-1 (Whitmarsh & Davis 1996), do đó dẫn đến biểu hiện của MMP, như được mô tả ở trên. Hơn nữa, cảm ứng sản xuất IL-12 bởi bạch cầu đơn nhân mà thúc đẩy sự phát triển của phản ứng miễn dịch trung gian Th1, cũng đã được chứng minh xảy ra thông qua việc kích hoạt TLR-2 bởi P. acnes (Kim et al. 2002), do đó, hệ thống miễn dịch tự nhiên và hệ thống miễn dịch thu được.
Khi sự phức tạp của hệ thống miễn dịch và quan hệ vật chủ – mầm bệnh được làm sáng tỏ hơn, các yếu tố bổ sung làm cơ sở cho sự khởi đầu và lan truyền các quá trình bệnh lý của mụn trứng cá sẽ có khả năng được phát hiện. Điều này rất quan trọng đối với sự phát triển của các chiến lược mới trong phòng ngừa và điều trị vấn đề phổ biến này.
Tham khảo thêm:
- NHỮNG ĐIỀU CẦN BIẾT VỀ HƯỚNG DẪN ĐIỀU TRỊ MỤN
- TÌM HIỂU VỀ RETINOID TRONG ĐIỀU TRI MỤN TRỨNG CÁ
- Top 10 Thuốc Trị Mụn thâm an toàn, tốt và hiệu quả nhất hiện nay





