Tác giả: Bác sĩ Đặng Thanh Tuấn – Trưởng khoa hồi sức ngoại Bệnh viện Nhi Đồng 1.
ĐẠI CƯƠNG:
Mô hình cơ bản của thông khí trong phổi trong thời gian hít vào
Các yếu tố được kiểm soát và đo lường trong quá trình hít vào
- Nhịp thở kiểm soát áp lực
- Nhịp thở kiểm soát thể tích
- Nhịp thở kiểm soát lưu lượng
- Nhịp thở kiểm soát thời gian
Tổng quan về kiểm soát dạng sóng hít vào
Các pha của nhịp thở và biến số pha
- Khởi đầu của hít vào: Biến kích hoạt
- Kích hoạt bởi Thời gian
- Kích hoạt bởi Bệnh nhân
- Biến giới hạn trong khi hít vào
- Giới hạn áp lực
- Giới hạn thể tích
- Giới hạn lưu lượng
- Áp lực an toàn tối đa: Giới hạn áp lực so với chu kỳ áp lực
- Chấm dứt giai đoạn hít vào: Cơ chế chu kỳ (Biến chu kỳ)
- Thông khí theo chu kỳ thể tích
- Thể tích cài đặt so với thể tích thực tế được cung cấp
- Khả năng nén của ống
- Rò rỉ hệ thống
- Thông khí theo chu kỳ thời gian
- Thông khí theo chu kỳ lưu lượng
- Thông khí theo chu kỳ áp lực
- Giữ bơm phồng (Tạm dừng hít vào)
- Giai đoạn thở ra: Biến số đường cơ bản
- Định nghĩa thở ra
- Áp lực đường cơ bản
- Thở ra giới hạn bởi thời gian
- Lưu lượng khí liên tục trong thời gian thở ra
- Giữ thở ra (Tạm dừng thở ra)
- Chậm trễ thở ra
- Áp lực đường thở dương liên tục và áp lực dương cuối kỳ thở ra
Các loại nhịp thở
Tóm lược
Mục tiêu học tập:
Khi hoàn thành chương này, người đọc sẽ có thể:
1. Viết phương trình chuyển động và xác định từng số hạng trong phương trình.
2. Đặt hai tên khác cho thông khí áp lực và thông khí thể tích.
3. So sánh sự cung cấp áp lực, thể tích và lưu lượng trong nhịp thở kiểm soát thể tích và nhịp thở kiểm soát áp lực.
4. Đặt tên cho hai biến kích hoạt bệnh nhân được sử dụng phổ biến nhất.
5. Xác định biến kích hoạt bệnh nhân cần ít công thở nhất cho bệnh nhân thở máy.
6. Giải thích ảnh hưởng đến thể tích được cung cấp và thời gian hít vào nếu máy thở đạt đến giới hạn áp lực tối đa đã đặt trong quá trình thông khí thể tích.
7. Nhận biết ảnh hưởng của rò rỉ bộ dây máy thở quan trọng đối với chỉ số áp lực và số đo thể tích.
8. Xác định ảnh hưởng của giữ bơm phồng trong thời gian hít vào.
9. Cho một ví dụ về máy thở hiện tại cung cấp áp lực âm trong một phần của giai đoạn thở ra.
10. Dựa trên mô tả của đường cong áp lực – thời gian, xác định tình huống lâm sàng trong đó tăng sức cản đường thở ra.
11. Mô tả hai phương pháp áp dụng áp lực liên tục vào đường thở có thể được sử dụng để cải thiện oxy hóa ở bệnh nhân bị thiếu oxy máu kháng trị.
Chọn chế độ thông khí hiệu quả nhất để sử dụng một khi đã quyết định rằng bệnh nhân sẽ cần thở máy, đòi hỏi sự hiểu biết về các chức năng của máy thở. Trả lời cho một số câu hỏi có thể giúp giải thích phương pháp mà máy thở thực hiện việc cung cấp nhịp thở:
(1) Nguồn năng lượng được sử dụng để cung cấp nhịp thở (tức là, năng lượng được cung cấp bởi máy thở hay bệnh nhân) là gì?
(2) Yếu tố nào kiểm soát máy thở để cung cấp nhịp thở (ví dụ: áp lực, thể tích, lưu lượng hoặc thời gian)?
(3) Các giai đoạn của nhịp thở được thực hiện như thế nào (nghĩa là, điều gì bắt đầu một nhịp thở, làm thế nào nó được đưa ra và những gì kết thúc nhịp thở)?
(4) Nhịp thở có bắt buộc, được hỗ trợ hay tự phát không?
Tất cả các yếu tố này xác định chế độ thông khí, và mỗi khái niệm này sẽ được xem xét trong chương này.
Mô hình cơ bản của thông khí phổi trong thời gian hít vào
Một cách tiếp cận có thể được sử dụng để hiểu cơ học của nhịp thở trong khi thở máy bao gồm sử dụng mô hình toán học dựa trên phương trình chuyển động. Phương trình này mô tả các mối quan hệ giữa áp lực, thể tích và lưu lượng trong nhịp thở tự nhiên hoặc cơ học. Phương trình bao gồm ba thuật ngữ, được xác định trước đây trong Chương 1, cụ thể là PTR (transrespiratory pressure), hoặc áp lực xuyên hệ hô hấp; PE (elastic recoil pressure), hoặc áp lực hồi quy đàn hồi; và PR (flow resistance pressure), hoặc áp lực sức cản lưu lượng. Hình 3.1 cung cấp một biểu diễn đồ họa của từng áp lực này.
Hộp 3.1 tóm tắt các yếu tố ảnh hưởng đến sự chuyển động của không khí vào phổi. Lưu ý rằng phía bên trái của phương trình chuyển động trong Hộp 3.1 biểu thị áp lực xuyên hệ hô hấp (PTR), đó là năng lượng (tức là áp lực) cần thiết để thiết lập độ chênh lệch áp lực để di chuyển khí vào phổi. PTR có thể đạt được bằng cách co các cơ hô hấp (Pmus) trong nhịp thở tự nhiên hoặc được tạo ra bởi máy thở (Pvent) trong nhịp thở cơ học. Phía bên phải của phương trình cho thấy các yếu tố ảnh hưởng đến trở kháng (impedance) phải được khắc phục để di chuyển không khí vào phổi. Áp lực hồi quy đàn hồi (PE) là tải đàn hồi được cung cấp bởi phổi và thành ngực, và áp lực sức cản lưu lượng (PR) là tải trọng sức cản đường thở được tạo ra khi khí lưu thông qua đường dẫn khí. Lưu ý rằng độ đàn hồi có thể được định nghĩa là tỷ lệ thay đổi áp lực so với thay đổi thể tích (nghĩa là độ đàn hồi [elastance] là nghịch đảo của độ giãn nở [compliance]). Sức cản của lưu lượng được định nghĩa là tỷ lệ thay đổi áp lực với lưu lượng khí vào phổi. Như được mô tả trong Hộp 3.1, do đó áp lực xuyên hệ hô hấp bằng với áp lực phải được tạo ra để vượt qua độ đàn hồi (hoặc độ giãn nở) của phổi và thành ngực cộng với tải trọng sức cản lưu lượng cần thiết để di chuyển khí vào phổi. Trong một nhịp thở tự nhiên, các cơ hô hấp (tức là cơ hoành và cơ liên sườn bên ngoài) co lại, gây ra sự mở rộng của phổi và lồng ngực. Sự tăng thể tích phổi này dẫn đến giảm (âm tính nhiều hơn) của áp lực trong màng phổi và tăng áp lực xuyên hệ hô hấp (PTR = Palv – Ppl). Độ chênh lệch áp lực được thiết lập bằng sự co thắt của cơ hô hấp (tức là áp lực cơ [Pmus]) trong nhịp thở tự nhiên do đó cung cấp năng lượng để vượt qua trở kháng (độ đàn hồi của phổi và thành ngực + sức cản đường thở) để di chuyển không khí vào phổi.
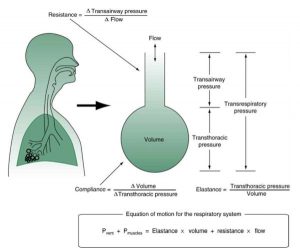
”Hệ thống hô hấp có thể được hình dung như một ống dẫn được nối với một ngăn đàn hồi (quả bóng bay). Áp lực, thể tích và lưu lượng là các biến tùy thuộc theo thời gian. Sức cản và độ giãn nở là hằng số. Áp lực xuyên lồng ngực là độ chênh lệch áp lực giữa khoang phế nang (Palv), hoặc phổi và bề mặt cơ thể (Pbs). (Xem văn bản giải thích thêm.) Từ Kacmarek RM, Stoller JK, Heuer AJ, eds. Egan’s Fundamentals of Respiratory Care, 11th ed. St. Louis, MO: Elsevier; 2017.”
| HỘP 3.1 Phương trình chuyển động |
| Pmus + Pvent = PE + PR
trong đó Áp lực cơ + Áp lực máy thở = Áp lực hồi quy đàn hồi + Áp lực sức cản lưu lượng. Biết rằng: Áp lực hồi quy đàn hồi = Độ đàn hồi × Thể tích = Thể tích/Độ giãn nở (V/C) và Áp lực sức cản lưu lượng = Sức cản × Lưu lượng = (Raw × V’ ) Phương trình có thể được viết lại như sau: Pmus + Pvent = V/C + (Raw × V’ ) Pmus là áp lực được tạo ra bởi các cơ hô hấp (áp lực cơ). Nếu các cơ này không hoạt động, Pmus = 0 cm H2O, thì máy thở phải cung cấp áp lực cần thiết để đạt được hít vào. Pvent, hay cụ thể hơn là PTR, là áp lực đọc trên đồng hồ đo máy thở (áp kế) trong khi thì hít vào với thông khí áp lực dương (nghĩa là áp lực của máy đo thông khí). V là thể tích được cung cấp, C là độ giãn nở hệ hô hấp, V/C là áp lực hồi quy đàn hồi, Raw là sức cản đường thở và V’ là lưu lượng khí trong khi thì hít vào (Raw × V’ = sức cản lưu lượng). Vì Palv = V/C và PTA = Raw × V’ , việc thay thế trong phương trình trên dẫn đến: Pmus + PTR = Palv + PTA trong đó Palv là áp lực phế nang (alveolar pressure) và PTA là áp lực xuyên đường thở (transairway pressure) (áp lực đỉnh trừ áp lực cao nguyên [PIP – Pplat]) (xem Chương 1 để được giải thích thêm về chữ viết tắt). |
Nếu các cơ hô hấp không hoạt động, có thể sử dụng máy thở cơ học để cung cấp năng lượng cần thiết để thiết lập độ chênh lệch áp lực cần thiết để di chuyển khí vào phổi bằng cách tạo ra áp lực dương ở đường thở mở. Do đó, áp lực máy thở (Pvent) được tạo ra trong hít vào đại diện cho áp lực xuyên hệ hô hấp (PTR) cần thiết để vượt qua trở kháng do hệ hô hấp đưa ra (tức là, máy thở thực hiện tất cả các công việc cần thiết để di chuyển không khí vào phổi).
Điều quan trọng là phải nhận ra rằng hai ví dụ được trích dẫn trước đây đại diện cho các thái cực của một sự liên tục. Trong quá trình thông khí tự phát, bệnh nhân cung cấp năng lượng cần thiết để kéo khí vào phổi, trong khi ở ví dụ sau, máy thở cung cấp tất cả năng lượng để đẩy khí vào phổi bệnh nhân. Hãy nhớ rằng có thể sử dụng vô số kết hợp Pmus và Pvent để đạt được tổng lực cần thiết trong quá trình thông khí được hỗ trợ.
| HỘP 3.2 Các phương pháp phổ biến để cung cấp hít vào |
| Thông khí kiểm soát áp lực
Các bác sĩ lâm sàng cài đặt một áp lực để cung cấp cho bệnh nhân. Thông khí kiểm soát áp lực cũng được gọi là: • Thông khí nhắm mục tiêu áp lực • Thông khí áp lực Thông khí kiểm soát thể tích Các bác sĩ lâm sàng cài đặt một thể tích để cung cấp cho bệnh nhân. Thông khí kiểm soát thể tích cũng được gọi là: • Thông khí nhắm mục tiêu thể tích • Thông khí thể tích |
Các yếu tố được kiểm soát và trị số đo đạt trong quá trình thì hít vào
Cung cấp một thể tích hít vào có lẽ là chức năng quan trọng nhất mà máy thở thực hiện. Hai yếu tố quyết định cách thức cung cấp thể tích hít vào: thiết kế cấu trúc của máy thở và chế độ máy thở do bác sĩ lâm sàng thiết lập. Bác sĩ lâm sàng cài đặt chế độ bằng cách chọn áp lực hoặc thể tích được xác định trước làm biến mục tiêu (Hộp 3.2).
| HỘP 3.3 Chức năng kiểm soát máy thở trong thì hít vào |
| • Bộ kiểm soát áp lực: Máy thở duy trì cùng dạng sóng áp lực ở miệng bất kể các thay đổi về đặc điểm của phổi.
• Bộ kiểm soát thể tích: Cung cấp thể tích của máy thở và dạng sóng thể tích không đổi và không bị ảnh hưởng bởi những thay đổi về đặc điểm của phổi. Thể tích được đo đạc.* • Bộ kiểm soát lưu lượng: Cung cấp thể tích của máy thở và dạng sóng lưu lượng không đổi và không bị ảnh hưởng bởi những thay đổi về đặc điểm của phổi. Lưu lượng được đo đạc.* • Bộ kiểm soát thời gian: đường cong áp lực, thể tích và lưu lượng có thể thay đổi khi đặc điểm phổi thay đổi. Thời gian không đổi. *Cung cấp thể tích bằng máy thở cơ học thế hệ hiện tại là một tích số của lưu lượng đo được và thời gian hít vào. Máy thở về cơ bản kiểm soát lưu lượng cung cấp đến bệnh nhân và tính toán thể tích cung cấp dựa trên tốc độ lưu lượng và thời gian cho phép lưu lượng. Về cơ bản, hiệu ứng tương tự đạt được bằng cách kiểm soát thể tích được cung cấp hoặc bằng cách kiểm soát lưu lượng theo thời gian. |
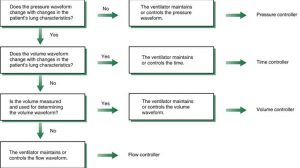
Biến chính mà máy thở điều chỉnh để đạt được hít vào được gọi là biến số kiểm soát (Điểm chính 3.1).6 Như phương trình chuyển động cho thấy, máy thở có thể kiểm soát bốn biến: áp lực, thể tích, lưu lượng và thời gian. Điều quan trọng là phải nhận ra rằng máy thở chỉ có thể kiểm soát một biến tại một thời điểm. Do đó, máy thở có thể hoạt động như bộ kiểm soát áp lực, bộ kiểm soát thể tích, bộ kiểm soát lưu lượng hoặc bộ kiểm soát thời gian (Hộp 3.3).
| Điểm chính 3.1 |
| Biến chính mà máy thở điều chỉnh để tạo ra thì hít vào là biến số kiểm soát. Các biến số kiểm soát được sử dụng phổ biến nhất là áp lực và thể tích. |
Nhịp thở kiểm soát áp lực
Khi máy thở duy trì dạng sóng áp lực theo một kiểu cụ thể, nhịp thở được mô tả là kiểm soát áp lực. Với thông khí kiểm soát áp lực, dạng sóng áp lực không bị ảnh hưởng bởi những thay đổi về đặc điểm của phổi. Các dạng sóng thể tích và lưu lượng sẽ thay đổi theo sự thay đổi về đặc điểm độ giãn nở và sức cản của hệ thống hô hấp bệnh nhân.
Nhịp thở kiểm soát thể tích
Khi máy thở duy trì dạng sóng thể tích trong một kiểu cụ thể, nhịp thở được cung cấp là kiểm soát thể tích. Trong quá trình thở kiểm soát thể tích, dạng sóng thể tích và lưu lượng không thay đổi, nhưng dạng sóng áp lực thay đổi theo sự thay đổi của đặc điểm của phổi.
Nhịp thở kiểm soát lưu lượng
Khi máy thở kiểm soát lưu lượng, dạng sóng lưu lượng và do đó dạng sóng thể tích không thay đổi nhưng dạng sóng áp lực thay đổi với sự thay đổi trong đặc điểm của phổi của bệnh nhân. Thông khí kiểm soát lưu lượng có thể đạt được trực tiếp bằng một thiết bị đơn giản như lưu lượng kế hoặc bằng một cơ chế phức tạp hơn, chẳng hạn như van điện từ (solenoid valve) (xem Chương 2). Lưu ý rằng bất kỳ nhịp thở nào có dạng sóng lưu lượng được cài đặt cũng có dạng sóng thể tích được cài đặt và ngược lại. Do đó, khi bác sĩ lâm sàng chọn một dạng sóng lưu lượng, dạng sóng thể tích sẽ tự động được thiết lập (Flow = thay đổi Thể tích/Thời gian; Thể tích = Lưu lượng × Thời gian). Trong điều kiện thực tế, các bác sĩ lâm sàng thường chủ yếu quan tâm đến việc cung cấp thể tích và áp lực hơn là đường cong của dạng sóng lưu lượng.
Nhịp thở kiểm soát thời gian
Khi dạng sóng áp lực, thể tích và lưu lượng bị ảnh hưởng bởi những thay đổi về đặc điểm của phổi, máy thở có thể kiểm soát chu kỳ thở và được mô tả cung cấp nhịp thở như thông khí kiểm soát theo thời gian. Máy thở phản lực tần số cao và máy tạo dao động kiểm soát thời gian hít vào và thở ra và do đó là ví dụ của máy thở cơ học có thể được phân loại là máy thở kiểm soát thời gian.
Tổng quan về kiểm soát dạng sóng hít vào
Hình 3.2 cung cấp một thuật toán để xác định các loại nhịp thở khác nhau có thể được cung cấp bởi máy thở cơ học. Hình 3.3 cho thấy các dạng sóng cho thông khí kiểm soát áp lực và thể tích, và Hộp 3.4 liệt kê các điểm cơ bản có thể giúp đơn giản hóa việc đánh giá nhịp thở trong khi thì hít vào.
Các dạng sóng áp lực đường thở được thể hiện trong Hình 3.3 minh họa những gì bác sĩ lâm sàng sẽ thấy trên màn hình đồ họa của máy thở khi khí được cung cấp.
Máy thở thường đo các biến ở một trong ba nơi: (1) ở đường thở trên, hoặc đường thở gần, nơi bệnh nhân được kết nối với máy thở; (2) bên trong, gần nơi mà các đường ống máy thở chính kết nối với máy thở; hoặc (3) gần van thở ra.*
Các máy thở kiểm soát vi xử lý có khả năng hiển thị các dạng sóng này dưới dạng đồ thị vô hướng (một biến được biểu diễn theo thời gian) và các vòng lặp trên màn hình. Hầu hết các máy thở thế hệ hiện tại, như Dräger Infinity V500 và CareFusion AVEA, đều có màn hình tích hợp. Như đã thảo luận trong Chương 9, thông tin đồ họa này là một công cụ quan trọng có thể được sử dụng để quản lý tương tác bệnh nhân – máy thở.
Các pha của nhịp thở và các biến số pha
Phần sau đây mô tả các giai đoạn của nhịp thở và biến số kiểm soát từng phần của nhịp thở (nghĩa là biến số pha). Như được tóm tắt trong Hộp 3.5, biến số pha đại diện cho tín hiệu được đo bằng máy thở có liên quan đến một khía cạnh cụ thể của nhịp thở. Biến số kích hoạt bắt đầu hít vào. Biến số giới hạn giới hạn giá trị của áp lực, thể tích, lưu lượng hoặc thời gian trong khi thì hít vào. Điều quan trọng là nhận ra rằng biến số giới hạn không kết thúc hít vào. Các biến số chu kỳ kết thúc hít vào. Biến số đường cơ bản thiết lập đường cơ bản trong khi thở ra, trước khi hít vào được kích hoạt. Áp lực thường được xác định là biến số đường cơ bản.
Khởi đầu của hít vào: Biến số kích hoạt
Cơ chế mà máy thở sử dụng để bắt đầu hít vào là cơ chế kích hoạt (biến số kích hoạt). Máy thở có thể bắt đầu thở sau một thời gian định sẵn (kích hoạt thời gian) hoặc bệnh nhân có thể kích hoạt máy (kích hoạt bệnh nhân) dựa trên thay đổi áp lực, lưu lượng hoặc thể tích.
| HỘP 3.4 Điểm cơ bản để đánh giá nhịp thở trong khi hít vào |
| Hít vào thường được mô tả là kiểm soát áp lực hoặc kiểm soát thể tích. Mặc dù cả thông khí kiểm soát lưu lượng và thời gian đã được xác định, chúng thường không được sử dụng.
Hít vào kiểm soát áp lực duy trì cùng một kiểu áp lực ở miệng bất kể sự thay đổi của tình trạng phổi. Hít vào kiểm soát thể tích duy trì cùng một kiểu thể tích ở miệng bất kể sự thay đổi của tình trạng phổi và cũng duy trì dạng sóng giống nhau. Các dạng sóng áp lực, thể tích và lưu lượng được tạo ra ở miệng thường có một trong bốn hình dạng:
|
Kích hoạt áp lực và lưu lượng là các biến số kích hoạt phổ biến nhất, nhưng kích hoạt thể tích và kích hoạt thần kinh từ tín hiệu cơ hoành có thể được sử dụng. Hầu hết các máy thở cũng cho phép người vận hành kích hoạt nhịp thở bằng tay (Điểm chính 3.2).
| Điểm chính 3.2 |
| Biến số kích hoạt bắt đầu lưu lượng hít vào từ máy thở. |
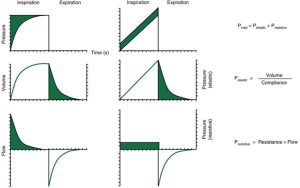
”Lưu ý rằng dạng sóng thể tích có hình dạng tương tự như dạng sóng áp lực xuyên lồng ngực (áp lực phổi) (tức là, áp lực gây ra bởi hồi quy đàn hồi [độ giãn nở] của phổi). Dạng sóng lưu lượng có hình dạng tương tự như dạng sóng áp lực xuyên đường thở (áp lực hít vào đỉnh trừ áp lực cao nguyên [PIP – Pplat]) (vùng bóng mờ của dạng sóng áp lực – thời gian). Các khu vực bóng mờ đại diện cho áp lực gây ra bởi sức cản, và các khu vực mở đại diện cho áp lực gây ra bởi hồi quy đàn hồi. Từ Kacmarek RM, Stoller JK, Heuer AJ, eds. Egan’s Fundamentals of Respiratory Care, 11th ed. St. Louis, MO: Elsevier; 2017.”
Kích hoạt Thời gian
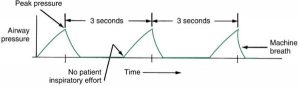
Với kích hoạt thời gian, máy thở cung cấp nhịp thở bắt buộc bằng cách bắt đầu thì hít vào sau khi hết thời gian định sẵn. (LƯU Ý: Thời gian đã đặt dựa trên tổng thời gian chu kỳ (TCT), là tổng thời gian hít vào (TI) và thời gian thở ra (TE) hoặc TCT = TI + TE). Nói cách khác, số lượng nhịp thở bắt buộc được cung cấp bởi máy thở được dựa trên chiều dài của TCT. Ví dụ: nếu nhịp thở được đặt ở mức 20 nhịp thở mỗi phút, máy thở sẽ kích hoạt hít vào sau 3 giây trôi qua (60 giây/phút chia cho 20 nhịp thở/phút = 3 giây).
Trước đây, thông khí được kích hoạt theo thời gian không cho phép bệnh nhân bắt đầu thở (tức là, máy thở “không nhạy cảm” với nỗ lực thở của bệnh nhân). Do đó, khi cài đặt chế độ kiểm soát (control mode) được chọn trên các máy thở như Emerson Post-Op đầu tiên, máy sẽ tự động kiểm soát số lượng nhịp thở được cung cấp cho bệnh nhân.
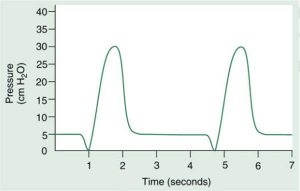
Máy thở không còn được sử dụng theo cách này. Những bệnh nhân tỉnh hầu như không bao giờ bị khóa, và họ có thể hít thở khi họ cần. Bác sĩ lâm sàng thiết lập kích hoạt thời gian bằng kiểm soát tần số (rate hoặc frequency), có thể là núm vặn hoặc bàn phím cảm ứng. Đôi khi, các bác sĩ lâm sàng có thể nói rằng một bệnh nhân đang “bị kiểm soát”, hoặc ở “chế độ kiểm soát”, để mô tả một người bị ngưng thở hoặc bị dùng thuốc an thần hoặc dùng thuốc liệt cơ và không có nỗ lực để tự thở (Hình 3.4). Tuy nhiên, cần lưu ý rằng máy thở phải được đặt sao cho nó nhạy cảm với nỗ lực hít vào của bệnh nhân khi người bệnh không còn bị ngưng thở hoặc bị liệt cơ.
Kích hoạt Bệnh nhân
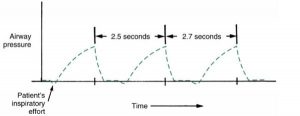
Trong trường hợp bệnh nhân cố gắng tự thở trong khi thở máy, phải có máy thở để đo nỗ lực để tự thở của bệnh nhân. Khi máy thở phát hiện những thay đổi về áp lực, lưu lượng hoặc thể tích, nhịp thở của bệnh nhân sẽ xuất hiện. Áp lực và lưu lượng là các cơ chế kích hoạt bệnh nhân phổ biến (ví dụ: hít vào bắt đầu nếu phát hiện áp lực mở đường thở âm hoặc thay đổi lưu lượng). Hình 3.5 minh họa một nhịp thở được kích hoạt bởi bệnh nhân thực hiện một nỗ lực hít vào (nghĩa là, nỗ lực hít vào của bệnh nhân có thể được xác định là sự lệch áp lực dưới đường cơ bản xảy ra trước khi bắt đầu thở cơ học). Để có kích hoạt bệnh nhân xảy ra, bác sĩ lâm sàng phải chỉ định cài đặt độ nhạy, còn được gọi là kiểm soát nỗ lực của bệnh nhân (hoặc kích hoạt bệnh nhân). Cài đặt này xác định thay đổi áp lực hoặc lưu lượng cần thiết để kích hoạt máy thở. Càng ít sự thay đổi áp lực hoặc lưu lượng để kích hoạt nhịp thở, máy càng nhạy cảm với nỗ lực của bệnh nhân. Ví dụ, máy thở nhạy hơn với nỗ lực của bệnh nhân ở cài đặt − 0,5 cm H2O so với cài đặt −1 cm H2O. Các thiết bị cảm biến thường được đặt bên trong máy thở gần phía đầu ra của hệ thống; tuy nhiên, trong một số hệ thống, áp lực hoặc lưu lượng được đo tại đường thở gần.
| HỘP 3.5 Biến số pha |
| Một biến số pha bắt đầu, duy trì, kết thúc và xác định các đặc điểm của phần thở ra của mỗi nhịp thở. Bốn biến số pha thường được mô tả:
1. Biến số kích hoạt: bắt đầu hít vào. 2. Biến số giới hạn: giới hạn áp lực, thể tích, lưu lượng hoặc thời gian trong khi thì hít vào nhưng không kết thúc nhịp thở. 3. Biến số chu kỳ: kết thúc giai đoạn hít vào và bắt đầu thở ra. 4. Biến số đường cơ sở: là đường cơ bản cuối thì thở ra (thường là áp lực) trước khi nhịp thở kế tiếp được kích hoạt. |
Mức độ nhạy để kích hoạt áp lực thường được đặt ở khoảng -1 cm H2O. Bác sĩ lâm sàng phải đặt mức độ nhạy phù hợp với nhu cầu của bệnh nhân. Nếu nó được đặt không chính xác, máy thở có thể không đủ nhạy với nỗ lực của bệnh nhân và bệnh nhân sẽ phải làm việc quá sức để kích hoạt nhịp thở (Hình 3.6). Nếu máy thở quá nhạy, nó có thể tự động kích hoạt (tức là, máy kích hoạt nhịp thở mà không cần bệnh nhân nỗ lực) (Nghiên cứu trường hợp 3.1).
Kích hoạt lưu lượng xảy ra khi máy thở phát hiện lưu lượng qua bộ dây thở bệnh nhân trong khi thở ra. Để kích hoạt lưu lượng, bác sĩ lâm sàng phải thiết lập một lưu lượng thích hợp mà máy thở phải cảm nhận được để kích hoạt nhịp thở tiếp theo. Ví dụ, máy thở có lưu lượng nền là 6 L/phút. Điều này cho phép 6 L/phút khí lưu thông qua bộ dây thở bệnh nhân trong phần cuối thì thở ra. Các cảm biến đo lưu lượng 6 L/phút rời khỏi máy thở và 6 L/phút trở lại máy thở. Nếu kích hoạt lưu lượng được đặt ở mức 2 L/phút, máy thở sẽ bắt đầu nhịp thở được hỗ trợ khi phát hiện lưu lượng giảm 2 L/phút từ đường cơ bản (nghĩa là 4 L/phút trở về máy thở [Hình 3.7] ).
Khi được đặt đúng, kích hoạt lưu lượng đã được chứng minh là cần ít công thở hơn so với kích hoạt áp lực. Nhiều máy thở được kiểm soát bằng vi xử lý (ví dụ, Maquet Servo-i, Hamilton G5, Medtronics PB 840) cung cấp kích hoạt lưu lượng dưới dạng tùy chọn.
Kích hoạt thể tích xảy ra khi máy thở phát hiện sự sụt giảm thể tích nhỏ trong bộ dây thở bệnh nhân trong khi thở ra. Máy diễn giải sự giảm thể tích này như một nỗ lực của bệnh nhân và bắt đầu thì hít vào.
| Nghiên cứu trường hợp 3.1 Kích hoạt bệnh nhân |
| Vấn đề 1: Một bệnh nhân đang được thông khí kiểm soát thể tích. Bất cứ khi nào bệnh nhân thực hiện một nỗ lực hít vào, chỉ báo áp lực cho thấy áp lực −5 cm H2O dưới đường cơ bản trước khi máy thở kích hoạt hít vào. Điều này cho thấy gì?
Vấn đề 2: Một bệnh nhân dường như khó chịu trong khi được thở máy kiểm soát thể tích. Máy thở chuyển chu kỳ nhanh từ nhịp thở này sang nhịp thở kia. Tần số thực tế nhanh hơn nhiều so với tần số cài đặt. Không có độ lệch rõ rệt của chỉ báo áp lực xảy ra khi bắt đầu hít vào. Bảng kiểm soát máy thở chỉ ra rằng mỗi nhịp thở là nhịp thở được hỗ trợ, hoặc kích hoạt bệnh nhân. Điều này cho thấy gì? |
Như đã đề cập trước đây, kích hoạt bằng tay cũng có sẵn. Với việc kích hoạt bằng tay, người vận hành có thể bắt đầu nhịp thở máy thở bằng cách nhấn một nút hoặc phím cảm ứng có nhãn nhịp thở “Manual” hoặc nhịp thở “Start”. Khi kiểm soát này được kích hoạt, máy thở sẽ mang lại nhịp thở theo các biến số đã cài đặt.
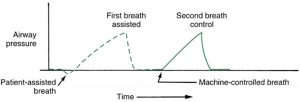
Điều quan trọng là việc kích hoạt bệnh nhân có thể khá hiệu quả khi bệnh nhân bắt đầu thở tự nhiên, nhưng đôi khi bệnh nhân có thể trải qua giai đoạn ngưng thở. Vì lý do này, nhịp thở được cài đặt với kiểm soát tần số để đảm bảo số lần thở tối thiểu mỗi phút (Hình 3.8). Mỗi nhịp thở được kích hoạt bệnh nhân hoặc kích hoạt thời gian, tùy thuộc vào điều gì xảy ra đầu tiên. Mặc dù kiểm soát tần số xác định số lần thở cơ học tối thiểu, bệnh nhân có tùy chọn thở với tần số nhanh hơn. Các bác sĩ lâm sàng thường gọi đây là chế độ kiểm soát hỗ trợ. (LƯU Ý: Bác sĩ lâm sàng phải luôn đảm bảo máy thở nhạy cảm với những nỗ lực của bệnh nhân [Hộp 3.6].)
| HỘP 3.6 Xác định cung cấp nhịp thở thực tế trong quá trình thông khí được hỗ trợ |
| Nếu một bệnh nhân thỉnh thoảng bắt đầu thở độc lập, máy thở phải xác định thời gian chờ đợi bao lâu trước khi cần một nhịp thở khác. Ví dụ, tần số được đặt ở mức 6 nhịp thở/phút. Máy thở xác định rằng nó có 10 giây (60 giây/6 nhịp thở) cho mỗi nhịp thở. Nếu bệnh nhân kích hoạt nhịp thở, máy thở có thể đặt lại chính nó để nó vẫn còn đủ 10 giây sau khi bắt đầu nhịp thở cuối cùng của bệnh nhân trước khi nó kích hoạt nhịp thở khác. |
Biến giới hạn trong thời gian hít vào
Thì hít vào được tính thời gian từ khi bắt đầu lưu lượng hít vào đến khi bắt đầu lưu lượng thở ra. Như đã đề cập trước đây, máy thở có thể xác định dạng sóng cho áp lực, thể tích, lưu lượng hoặc thời gian trong khi hít vào. Tuy nhiên, nó cũng có thể giới hạn các biến này. Ví dụ, trong quá trình thông khí kiểm soát thể tích của bệnh nhân ngưng thở, bác sĩ lâm sàng đặt một thể tích cụ thể mà máy thở sẽ cung cấp. Nói chung, thể tích cung cấp không thể vượt quá số lượng đó; nó có thể vì một số lý do ít hơn mong muốn, nhưng nó không thể nhiều hơn.
Biến só giới hạn là giá trị tối đa mà một biến (áp lực, thể tích, lưu lượng hoặc thời gian) có thể đạt được. Điều quan trọng là, việc đạt đến biến giới hạn đã đặt không kết thúc hít vào. Ví dụ, máy thở được thiết lập để cung cấp áp lực tối đa 25 cm H2O và thời gian hít vào được đặt ở mức 2 giây. Áp lực tối đa có thể đạt được trong khi thì hít vào là 25 cm H2O, nhưng hít vào sẽ kết thúc chỉ sau 2 giây trôi qua. Nhịp thở như vậy được mô tả là nhịp thở giới hạn áp lực, chu kỳ thời gian (chu kỳ là kết thúc thì hít vào [xem phần Kết thúc giai đoạn hít vào: Phần Cơ chế chu kỳ]).
Giới hạn áp lực
Như ví dụ đã đề cập trước đây minh họa, giới hạn áp lực cho phép áp lực tăng đến một giá trị nhất định nhưng không vượt quá nó. Hình 3.9 cho thấy một ví dụ về hệ thống khí nén bên trong của máy thở piston. Máy thở đẩy một thể tích khí vào bộ dây máy thở, khiến áp lực trong bộ dây máy thở tăng lên. Để ngăn chặn áp lực quá mức đi vào phổi bệnh nhân, bác sĩ lâm sàng đặt kiểm soát giới hạn áp lực cao. Khi máy thở đạt đến giới hạn áp lực cao, áp lực vượt quá sẽ được thông qua một bộ xả áp lực lò xo, hoặc van xả (xem hình 3.9). Áp lực khí dư thừa được xả vào phòng, giống như hơi nước nồi áp lực được xả ra ngoài. Trong ví dụ này, đạt đến giới hạn áp lực cao không làm chuyển chu kỳ máy thở và kết thúc thì hít vào.
Các dạng sóng áp lực – thời gian và thể tích – thời gian minh họa trong hình 3.10 minh họa cách các đường cong áp lực và thể tích sẽ xuất hiện đối với bệnh nhân có chức năng phổi bình thường và khi phổi bệnh nhân kém độ giãn nở. Lưu ý rằng cần có áp lực cao hơn để làm phồng phổi cứng và giới hạn áp lực sẽ đạt được trước khi hết nhịp thở. Do đó, thể tích cung cấp sẽ ít hơn mong muốn. Nói cách khác, việc cung cấp thể tích bị giảm vì đạt đến giới hạn áp lực tại Thời điểm A mặc dù hít vào không kết thúc cho đến Thời điểm B (tức là, nhịp thở là chu kỳ thời gian).
”Kích hoạt xảy ra khi bệnh nhân hít vào từ bộ dây máy thở và làm tăng sự khác biệt giữa lưu lượng từ máy thở (bên hít vào, đi vào) và chảy ngược về van thở ra (bên thở ra, ra ngoài). Từ Dupuis Y. Ventilators: Theory and Clinical Application, 2nd ed. St. Louis, MO: Mosby; 1992.”
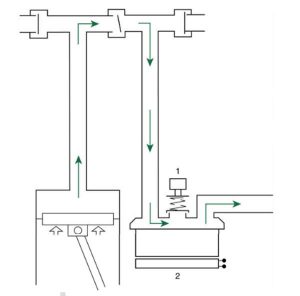
Máy thở cho trẻ sơ sinh thường giới hạn áp lực trong giai đoạn hít vào nhưng thì hít vào theo chu kỳ thời gian. Các ví dụ khác về các chế độ giới hạn áp lực là thông khí hỗ trợ áp lực và thông khí kiểm soát áp lực. Hãy nhớ rằng khi bác sĩ thiết lập một giá trị đặt trong thông khí nhắm mục tiêu áp lực, áp lực mà máy thở cung cấp cho bệnh nhân bị giới hạn; tuy nhiên, đạt đến giới hạn áp lực không kết thúc nhịp thở.
Giới hạn thể tích
Nhịp thở giới hạn thể tích được kiểm soát bởi một van vận hành điện tử để đo lưu lượng đi qua bộ dây máy thở trong một khoảng thời gian cụ thể. Bác sĩ lâm sàng có thể đặt thể tích khí mà máy thở cung cấp. Với giới hạn về thể tích, máy thở có thể bao gồm một túi, đèn xếp hoặc xi lanh piston chứa một thể tích cố định, thiết lập thể tích khí tối đa có thể được cung cấp. (LƯU Ý: Đạt được thể tích đó không nhất thiết phải kết thúc hít vào.) Một máy thở hoạt động bằng piston có thể được sử dụng để cung cấp một ví dụ đơn giản về giới hạn thể tích. Thể tích được giới hạn ở mức thể tích chứa trong xi lanh piston (xem hình 3.9). Chuyển động về phía trước của thanh piston hoặc cánh tay kiểm soát trong thời gian của thì hít vào (nhịp thở theo thời gian).
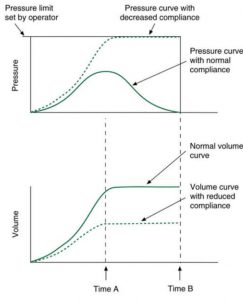
”Các dạng sóng áp lực và thể tích cho độ giãn nở bình thường cho thấy đỉnh áp lực tại Thời điểm A và thể tích bình thường được cung cấp bởi Thời gian A. Hít vào kết thúc tại Thời điểm B. Với độ giãn nở giảm, áp lực tăng cao hơn trong khi thì hít vào. Bởi vì áp lực dư thừa được xả ra, áp lực đạt đến giới hạn và không tăng cao hơn. Không còn lưu lượng vào phổi bệnh nhân. Cung cấp thể tích đã đạt đến mức tối đa tại Thời điểm A, khi áp lực bắt đầu giảm xuống. Hít vào là thời gian được chuyển chu kỳ tại Thời điểm B. Lưu ý rằng việc cung cấp thể tích thấp hơn khi phổi cứng hơn và áp lực bị giới hạn. Một số thể tích đã được xả vào không khí.”
Máy thở có thể có nhiều tính năng giới hạn tại một thời điểm. Trong ví dụ vừa cung cấp, thời gian thì hít vào không thể vượt quá thời gian di chuyển của pít-tông và thể tích được cung cấp không thể vượt quá thể tích trong xi-lanh pít-tông. Do đó, một máy thở kiểm soát bằng piston có thể đồng thời giới hạn thể tích và giới hạn thời gian. (LƯU Ý: Máy thở hiện tại không được kiểm soát bằng piston [ví dụ: Servo-i] cung cấp tùy chọn giới hạn thể tích. Khi chế độ đặc biệt được chọn, bệnh nhân thở chủ động có thể nhận được nhiều thể tích hơn nếu nhu cầu hít vào tăng lên. Ưu điểm của các máy thở loại này là thể tích cung cấp cho bệnh nhân trong các chế độ được chọn sẽ được điều chỉnh để đáp ứng nhu cầu hít vào tăng lên của bệnh nhân.)
Giới hạn lưu lượng
Nếu lưu lượng khí từ máy thở đến bệnh nhân đạt nhưng không vượt quá giá trị tối đa trước khi hết hít vào, máy thở gọi là giới hạn lưu lượng; nghĩa là, chỉ có một lượng lưu lượng nhất định có thể được cung cấp. Ví dụ, chuyển động liên tục về phía trước của pít-tông truyền động tuyến tính cung cấp tốc độ truyền khí liên tục cho bệnh nhân trong một khoảng thời gian nhất định. Thời gian của hít vào được xác định bởi thời gian cần thiết để thanh piston di chuyển về phía trước.
Trong các máy thở khác với thông khí thể tích, cài đặt kiểm soát lưu lượng cũng giới hạn lưu lượng đến bệnh nhân. Ngay cả khi bệnh nhân nỗ lực hít vào mạnh mẽ, bệnh nhân sẽ chỉ nhận được lưu lượng tối đa do bác sĩ lâm sàng đặt ra. Ví dụ, nếu bác sĩ lâm sàng đặt lưu lượng không đổi 60 L/phút, lưu lượng tối đa mà bệnh nhân có thể nhận được là 60 L/phút cho dù bệnh nhân có cố gắng hít vào ở lưu lượng cao hơn hay không. Hầu hết các máy thở hiện nay cho phép bệnh nhân nhận được lưu lượng tăng nếu họ có nhu cầu tăng vì giới hạn lưu lượng không phải là lợi ích tốt nhất của bệnh nhân thở chủ động.
Áp lực an toàn tối đa: Giới hạn áp lực so với chu kỳ áp lực
Tất cả các máy thở đều có một tính năng cho phép đạt được áp lực hít vào nhưng không vượt quá áp lực tối đa. Áp lực an toàn tối đa này được sử dụng để ngăn chặn áp lực quá mức làm tổn thương phổi bệnh nhân. Nó thường được người vận hành đặt ở giá trị 10 cm H2O trên áp lực hít vào tối đa trung bình. Các nhà sản xuất sử dụng nhiều tên khác nhau để mô tả chức năng kiểm soát áp lực tối đa, chẳng hạn như áp lực cực đại (peak/maximum), giới hạn áp lực bình thường, giới hạn áp lực, giới hạn áp lực cao hoặc giới hạn áp lực trên.
Hầu hết máy thở dành cho người lớn là chu kỳ áp lực (kết thúc hít vào) khi đạt đến giới hạn áp lực an toàn tối đa đã đặt, như có thể xảy ra nếu bệnh nhân ho hoặc nếu có tắc nghẽn trong ống thở. Một số máy thở cho phép hít vào tiếp tục trong khi áp lực dư được xả vào khí quyển thông qua van an toàn áp lực. (Trong máy thở của đơn vị chăm sóc đặc biệt mới hơn [ICU], một van thở ra nổi nổi trực tiếp ngăn chặn áp lực tăng đột ngột như có thể xảy ra khi bệnh nhân ho [Nghiên cứu trường hợp 3.2]).
Điều đáng nói là các nhà sản xuất máy thở đều đặt áp lực an toàn tối đa bên trong. Theo thiết kế, máy không thể vượt quá giới hạn đó, bất kể giá trị được đặt bởi người vận hành. Các nhà sản xuất máy thở thường đặt áp lực an toàn tối đa bên trong ở mức 120 cm H2O.
Chấm dứt giai đoạn hít vào: Cơ chế chu kỳ (Biến số chu kỳ)
Biến số mà máy thở sử dụng để kết thúc thì hít vào được gọi là cơ chế chu kỳ. Máy thở đo biến số chu kỳ trong khi hít vào và sử dụng thông tin này để điều chỉnh khi máy thở sẽ kết thúc lưu lượng khí. Chỉ một trong bốn biến số có thể được sử dụng tại một thời điểm nhất định bởi máy thở để kết thúc hít vào (nghĩa là, thể tích, thời gian, lưu lượng hoặc áp lực).
Thông khí theo chu kỳ thể tích
Giai đoạn hít vào của nhịp thở theo chu kỳ thể tích được kết thúc khi thể tích đã được cung cấp. Trong hầu hết các trường hợp, thể tích không đổi ngay cả khi đặc điểm phổi của bệnh nhân thay đổi. Tuy nhiên, áp lực cần thiết để cung cấp thể tích và lưu lượng khí được thiết lập sẽ thay đổi khi bệnh nhân thay đổi độ giãn nở hệ thống hô hấp và sức cản đường thở.
Trong trường hợp bác sĩ lâm sàng thiết lập tạm dừng hít vào, hít vào sẽ tiếp tục cho đến khi tạm dừng kết thúc và thở ra bắt đầu. (Tính năng tạm dừng hít vào làm trì hoãn việc mở van thở ra.) Trong tình huống này, nhịp thở bị giới hạn về thể tích và chu kỳ thời gian. Lưu ý rằng thiết lập tạm dừng hít vào giúp kéo dài thời gian hít vào, không phải lưu lượng hít vào.)
Bởi vì hầu hết các máy thở ICU thế hệ hiện tại không sử dụng cơ chế dịch chuyển thể tích, nên không có thiết bị nào trong số này được phân loại kỹ thuật là theo chu kỳ thể tích. (LƯU Ý: Medtronics Puritan Bennett 740 và 760 là trường hợp ngoại lệ; các máy thở này sử dụng pít-tông truyền động tuyến tính và có thể hoạt động như các máy thở theo chu kỳ thể tích thực.7) Các máy thở như Medtronics PB 840/980, Servo-i, CareFusion AVEA, Hamilton Galileo và Dräger Evita sử dụng các cảm biến xác định lưu lượng khí được cung cấp bởi máy thở trong một khoảng thời gian xác định, sau đó được chuyển đổi thành trị số thể tích (Thể tích = Lưu lượng/Thời gian). Những máy thở này được coi là chu kỳ thể tích khi thể tích mục tiêu được cung cấp và kết thúc nhịp thở.
Thể tích cài đặt so với thể tích thực tế được cung cấp
Thể tích nén của ống
Thể tích khí rời khỏi cửa ra của máy thở không phải là thể tích đi vào phổi bệnh nhân. Trong thì hít vào, áp lực dương tích tụ trong bộ dây thở bệnh nhân, dẫn đến việc giãn rộng bộ dây thở bệnh nhân và nén một phần khí trong bộ dây thở (một ứng dụng của định luật Boyle). Khí bị nén không bao giờ đến phổi bệnh nhân.
Trong hầu hết các bộ dây máy thở dành cho người lớn, khoảng 1 đến 3 mL khí bị nén của ống tương ứng mỗi 1 cm H2O áp lực được đo bằng cảm biến áp lực đường thở. Do đó, một thể tích khí tương đối lớn có thể bị nén trong bộ dây thở và không bao giờ đến được phổi bệnh nhân khi áp lực cao được yêu cầu để cung cấp thông khí cho bệnh nhân. Ngược lại, một bệnh nhân có độ giãn nở phổi đang được cải thiện có thể được thở máy ở áp lực thấp hơn; do đó, thể tích ít hơn bị mất cho thể tích nén của bộ dây thở.
Thể tích thực tế được cung cấp cho bệnh nhân có thể được xác định bằng cách đo thể tích thở ra ở ống nội khí quản hoặc ống mở khí quản. Nếu thể tích được đo tại van thở ra, nó phải được điều chỉnh cho phù hợp với ống (tức là, thể tích nén). Để xác định thể tích được cung cấp, thể tích được nén trong bộ dây máy thở phải được trừ vào thể tích đo được tại van thở ra. Hầu hết các máy thở ICU được kiểm soát bằng vi xử lý (ví dụ: Medtronics PB 840/980, Servo-i) đo và tính toán thể tích bị mất và tự động bù cho thể tích bị mất cho độ nén của ống bằng cách tăng thể tích thực tế được cung cấp. Ví dụ, Medtronics PB 840 tính toán hệ số độ giãn nở/nén bộ dây thở trong quá trình cài đặt thông khí cho bệnh nhân mới. Máy thở đo áp lực cực đại của nhịp thở đưa đến bệnh nhân và tính toán tổn thất thể tích ước tính do độ nén của bộ dây thở gây ra. Sau đó, cho nhịp thở tiếp theo, nó thêm thể tích được tính vào thể tích đã đặt để điều chỉnh cho tổn thất này. (Việc xác định thể tích nén được thảo luận chi tiết hơn trong Chương 6.)
Rò rỉ hệ thống
Thể tích khí cung cấp cho bệnh nhân có thể nhỏ hơn thể tích đã đặt nếu xảy ra rò rỉ trong hệ thống. Máy thở có thể không thể nhận ra hoặc bù cho rò rỉ, nhưng kích thước của rò rỉ có thể được xác định bằng cách sử dụng theo dõi thể tích thở ra. Trong trường hợp rò rỉ có mặt, áp lực hít vào tối đa sẽ thấp hơn áp lực hít vào tối đa trước đó và báo động áp lực thấp có thể được kích hoạt. Biểu đồ thể tích – thời gian cũng có thể cung cấp thông tin về rò rỉ (xem Chương 9).
Thông khí theo chu kỳ thời gian
Một nhịp thở được coi là chu kỳ thời gian nếu giai đoạn hít vào kết thúc khi thời gian định trước đã trôi qua. Khoảng thời gian được kiểm soát bởi một cơ chế thời gian trong máy thở, không bị ảnh hưởng bởi độ giãn nở hệ thống hô hấp của bệnh nhân hoặc sức cản của đường thở. Tại thời điểm được chỉ định, van thở ra mở ra (trừ khi đã sử dụng tạm dừng hít vào) và không khí thở ra được thông qua van thở ra. Nếu một dòng khí không đổi được sử dụng và khoảng thời gian được cố định, một thể tích khí lưu thông có thể được dự đoán:
Tidal volume = Flow (Volume/Time) x Inspiratory time
Servo-i và Dräger Evita XL là những ví dụ về máy thở chu kỳ theo thời gian. Các máy được kiểm soát bằng vi xử lý này có thể so sánh thể tích đã đặt với thời gian đã đặt và tính toán lưu lượng cần thiết để cung cấp thể tích đó trong khoảng thời gian đó. Hãy xem xét ví dụ sau. Một thể tích khí lưu thông bệnh nhân (VT) được đặt ở 1000 mL và thời gian hít vào (TI) được đặt ở mức 2 giây. Để thực hiện cung cấp thể tích này trong thời gian quy định, máy thở sẽ phải cung cấp dạng sóng lưu lượng không đổi với tốc độ 30 L/phút (30 L/60 s = 0,5 L/s), sao cho 0,5 L/s × 2 s sẽ cung cấp 1,0 L trong thời gian thở 2 giây mong muốn.
Với thông khí theo chu kỳ thời gian, kiểm soát thể tích, tăng sức cản đường thở hoặc giảm độ giãn nở không ảnh hưởng đến kiểu lưu lượng hoặc cung cấp thể tích miễn là áp lực làm việc của máy thở là đủ. Do đó cung cấp thể tích trong một khoảng thời gian cố định vẫn giữ nguyên, mặc dù áp lực khác nhau. Các báo động phù hợp nên được đặt để cảnh báo cho bác sĩ lâm sàng về bất kỳ thay đổi đáng kể nào trong áp lực đường thở.
Với thông khí kiểm soát áp lực, chu kỳ thời gian, cả thể tích và lưu lượng thay đổi. Cung cấp thể tích (và lưu lượng) phụ thuộc vào độ giãn nở của phổi và sức cản đường thở, nỗ lực của bệnh nhân (nếu có), thời gian hít vào và áp lực cài đặt. Thông khí kiểm soát áp lực, chu kỳ thời gian thường được gọi là thông khí kiểm soát áp lực. Thông khí kiểm soát áp lực đôi khi được sử dụng vì áp lực hít vào có thể giới hạn, bảo vệ phổi khỏi tổn thương do áp lực cao. Tuy nhiên, sự thay đổi của cung cấp thể tích khí lưu thông có thể là một mối quan tâm. Cài đặt báo động phải được chọn cẩn thận để bác sĩ lâm sàng được cảnh báo về bất kỳ thay đổi đáng kể nào về tần số và thể tích.
Thông khí theo chu kỳ lưu lượng
Với thông khí theo chu kỳ lưu lượng, máy thở sẽ chuyển sang giai đoạn thở ra khi lưu lượng đã giảm xuống giá trị định trước trong khi thì hít vào. Thể tích, áp lực và thời gian thay đổi tùy theo sự thay đổi của đặc điểm của phổi. Chu kỳ lưu lượng là cơ chế chu kỳ phổ biến nhất trong chế độ hỗ trợ áp lực (Hình 3.11). Trong máy thở Medtronics Puritan Bennett 840, chấm dứt lưu lượng xảy ra khi lưu lượng đạt đến một tỷ lệ phần trăm của lưu lượng hít vào đỉnh, được lựa chọn bởi bác sĩ lâm sàng. Trong một số máy thở, tỷ lệ phần trăm chu kỳ lưu lượng có thể được điều chỉnh từ khoảng 5% đến 80%.
| Khái niệm chăm sóc tích cực 3.1 |
| Máy thở Bennett thế hệ đầu (Bennett PR-1 và PR-2) đã dựa vào van Bennett để kiểm soát lưu lượng khí đến bệnh nhân. Nguyên lý hoạt động của các thiết bị này là van chuyển từ pha hít vào sang pha thở ra khi lưu lượng đến bệnh nhân giảm xuống 1 đến 3 L/phút. Lưu lượng thấp hơn này là do độ chênh lệch áp lực giữa phế nang và máy thở thì nhỏ và áp lực gần bằng nhau. Do áp lực bằng nhau gần như đạt được, cùng với lưu lượng khí thấp, đôi khi những máy này được gọi là máy thở chu kỳ áp lực. Tuy nhiên, do áp lực định trước không bao giờ thực sự đạt được, những máy thở này là ví dụ thực tế của máy thở chu kỳ theo lưu lượng. (LƯU Ý: Việc kiểm soát tần số trên các máy này cho phép các thiết bị này hoạt động như máy thở theo chu kỳ thời gian miễn là giới hạn lưu lượng và/hoặc áp lực không đạt được trước tiên.) |
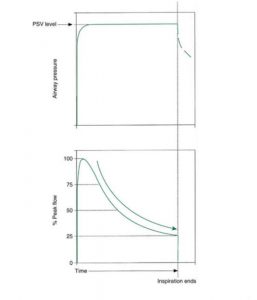
”Khi lưu lượng giảm xuống 25% giá trị lưu lượng đỉnh được đo trong khi thì hít vào, lưu lượng máy thở sẽ chấm dứt thì hít vào. PSV, Áp lực hỗ trợ thông khí. Được sửa đổi từ Dupuis Y. Ventilators: Theory and Clinical Application, 2nd ed. St. Louis, MO: Mosby; 1992.”
Thông khí theo chu kỳ áp lực
Trong quá trình thông khí theo chu kỳ áp lực, hít vào kết thúc khi đạt đến ngưỡng áp lực đặt ở miệng hoặc đường thở trên. Van thở ra mở ra, và thở ra bắt đầu. Thể tích được cung cấp cho bệnh nhân phụ thuộc vào lưu lượng được cung cấp, thời gian thì hít vào, đặc điểm phổi của bệnh nhân và áp lực cài đặt.
Một nhược điểm của máy thở có chu kỳ áp lực (ví dụ, Bird Mark 7) là các thiết bị này cung cấp các thể tích khí lưu thông thay đổi và thường thấp hơn khi giảm độ giãn nở và tăng sức cản đường thở. Một lợi thế của máy thở áp lực là chúng giới hạn áp lực đường thở đỉnh, có thể làm giảm thiệt hại có thể xảy ra khi áp lực quá mức. Những máy thở này thường được sử dụng để thực hiện các phương pháp điều trị thở áp lực dương ngắt quãng (IPPB). Những thiết bị này cũng đã được sử dụng để thông khí ngắn hạn cho bệnh nhân có chức năng phổi tương đối ổn định, chẳng hạn như bệnh nhân sau phẫu thuật. Điều quan trọng là các báo động thích hợp hoạt động để đảm bảo bệnh nhân được thông khí đầy đủ. Đảm bảo rằng hệ thống tạo độ ẩm đầy đủ cũng rất quan trọng. (LƯU Ý: Như đã đề cập trước đây, chu kỳ áp lực xảy ra trong nhịp thở kiểm soát thể tích khi áp lực vượt quá giới hạn áp lực cao an toàn tối đa. Âm báo áp lực cao phát ra và thể tích khí lưu thông đã đặt không được cung cấp [xem Nghiên cứu trường hợp 3.2].)
Giữ bơm phồng (Tạm dừng hít vào)
Giữ bơm phồng được thiết kế để duy trì không khí trong phổi khi hết thì hít vào, trước khi van thở ra mở ra. Trong thời gian bơm phồng, thể tích hít vào vẫn còn trong phổi bệnh nhân và van thở ra vẫn đóng trong một thời gian ngắn hoặc thời gian tạm dừng. Trị số áp lực trên áp kế, các đỉnh khi kết thúc quá trình bơm khí và sau đó là mức cao nguyên (áp lực cao nguyên). Thao tác giữ bơm phồng đôi khi được gọi là tạm dừng hít vào, tạm dừng cuối thì hít vào hoặc giữ hít vào (Hình 3.12). Như đã thảo luận trong Chương 8, áp lực cao nguyên được sử dụng để tính toán độ giãn nở tĩnh (Điểm chính 3.3). Thỉnh thoảng tạm dừng hít vào được sử dụng để tăng cung cấp khí ngoại vi và cải thiện oxygen hóa. Do cách thức tạm dừng hoạt động, cơ chế chu kỳ bình thường không còn kết thúc nhịp thở, dẫn đến tăng thời gian hít vào và giảm thời gian thở ra.
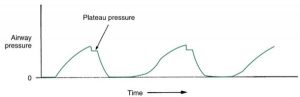
| Điểm chính 3.3 |
| Tính toán độ giãn nở tĩnh đòi hỏi phải đo chính xác áp lực cao nguyên. Giá trị Pplat là không chính xác nếu bệnh nhân thở chủ động khi thực hiện phép đo. |
Giai đoạn thở ra: Biến số đường cơ bản
Định nghĩa thở ra
Giai đoạn thở ra bao gồm giai đoạn từ hết thì hít vào đến khi bắt đầu nhịp thở tiếp theo. Trong quá trình thở máy, thở ra bắt đầu khi hít vào kết thúc, van thở ra và dòng thở ra bắt đầu. Như đã đề cập trước đây, việc mở van thở ra có thể bị trì hoãn nếu bơm phồng được sử dụng để kéo dài thì hít vào.
Giai đoạn thở ra đã nhận được sự chú ý ngày càng tăng trong thập kỷ qua. Các bác sĩ lâm sàng nhận ra rằng bẫy khí có thể xảy ra nếu thời gian thở ra quá ngắn. Hãy nhớ rằng thở ra bình thường là một sự kiện thụ động phụ thuộc vào độ co giãn đàn hồi của phổi và ngực và khả năng chống lại lưu lượng không khí được cung cấp bởi đường dẫn khí. Những thay đổi ở độ giãn nở hệ hô hấp và sức cản đường thở của bệnh nhân có thể làm thay đổi hằng số thời gian, do đó có thể ảnh hưởng đến thời gian hít vào và thở ra (I/E) cần thiết để đạt được thông khí hiệu quả. Nếu không có đủ thời gian để thở ra, bẫy khí và siêu bơm phồng có thể xảy ra, dẫn đến một hiện tượng gọi là PEEP tự động hoặc PEEP nội tại (xem phần Giữ lại thở ra ở phần sau trong chương này).
Áp lực đường cơ bản
Biến số đường cơ bản là tham số thường được kiểm soát trong quá trình thở ra. Mặc dù thể tích hoặc lưu lượng có thể đóng vai trò là biến số cơ bản, áp lực là lựa chọn thiết thực nhất và được sử dụng bởi tất cả các máy thở hiện đại.
Mức áp lực mà nhịp thở máy thở bắt đầu được gọi là áp lực cơ bản (xem Hình 3.5 và 3.6). Áp lực cơ bản có thể bằng 0 (khí quyển), còn được gọi là áp lực cuối thì thở ra bằng zero, hoặc có thể dương nếu áp lực cơ bản cao hơn 0 (áp lực cuối thì thở ra dương [PEEP]).
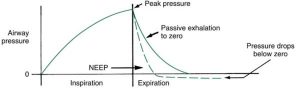
Trong giai đoạn đầu phát triển của thở máy, nhiều bác sĩ lâm sàng nghĩ rằng việc hỗ trợ giai đoạn thở ra cũng quan trọng như hỗ trợ giai đoạn hít vào. Điều này đã được thực hiện theo một trong hai cách. Với phương pháp đầu tiên, được gọi là áp lực cuối thì thở ra âm tính (NEEP), áp lực âm được áp dụng với ống thổi hoặc thiết bị chặn (Venturi) đặt ở miệng hoặc đường thở trên để hút không khí ra khỏi phổi (Hình 3.13) . Một phương pháp khác liên quan đến việc áp dụng áp lực dương lên vùng bụng, bên dưới cơ hoành. Với kỹ thuật thứ hai này, người ta đã nghĩ rằng áp lực dưới cơ hoành sẽ đẩy không khí ra khỏi phổi bằng cách đẩy các cơ quan nội tạng chống lại cơ hoành (tức là, tương tự như tác động của việc thực hiện thao tác Heimlich).
Trong trường hợp bình thường, thở ra trong thở máy xảy ra thụ động và phụ thuộc vào độ đàn hồi thụ động của phổi. Dao động tần số cao là một ngoại lệ đối với nguyên tắc này. Thông khí dao động tần số cao (HFOV) hỗ trợ cả hít vào và thở ra. Dao động đẩy không khí vào phổi và kéo nó ra ngoài với tần số cực cao. Các thiết bị này hoạt động tương tự như một hệ thống loa trên âm thanh nổi. Nếu áp lực đường thở trung bình trong HFOV được đặt thành áp lực xung quanh bằng nhau, áp lực đường thở dao động ở trên và dưới đường cơ bản (tức là áp lực khí quyển). Trong quá trình thở ra, HFOV thực sự tạo ra áp lực thở ra âm tính. HFOV thường được sử dụng để thông khí phổi cho trẻ sơ sinh, mặc dù đôi khi nó cũng được sử dụng để điều trị cho bệnh nhân người lớn mắc hội chứng nguy kịch hô hấp cấp tính (xem Chương 22 và 23). Một kỹ thuật khác, được gọi là bù ống tự động, cho phép loại bỏ không khí chủ động (áp lực thấp) trong quá trình thở ra để giảm công hô hấp liên quan đến đường thở nhân tạo (xem Chương 20 để thảo luận chi tiết hơn về kỹ thuật này).
Thở ra giới hạn thời gian
Các máy thở hiện tại (ví dụ, BD CareFusion AVEA, Servo-i, Dräger V500, Medtronics PB 840) có chế độ cho phép bác sĩ lâm sàng kiểm soát TI và thời gian thở ra (TE). Dräger Evita là máy thở đầu tiên ở Hoa Kỳ cung cấp chế độ này, được gọi là thông khí giải phóng áp lực đường thở (APRV). Trong APRV, hai cài đặt thời gian được sử dụng: Thời gian 1 (T1) kiểm soát thời gian áp lực cao được áp dụng và Thời gian 2 (T2) kiểm soát thời gian giải phóng hoặc thời gian áp lực thấp áp dụng. Chế độ thông khí này giới hạn thời gian thở ra. Kể từ khi giới thiệu APRV, các nhà sản xuất máy thở ICU khác đã chọn kết hợp chế độ này vào cài đặt máy thở của họ. Thật thú vị, họ sử dụng tên khác cho chế độ này. Ví dụ, Servo-i gọi APRV là Bi-Vent và Hamilton G5 gọi APRV là Duo-PAP. (APRV được đề cập chi tiết hơn trong Chương 23)

Lưu lượng khí liên tục trong thời gian thở ra
Nhiều máy thở ICU cung cấp lưu lượng khí qua bộ dây thở bệnh nhân trong phần sau của giai đoạn thở ra. Lưu lượng khí chỉ được cung cấp khi ở cuối quá trình thở ra, lúc khả năng chống thở ra được giảm thiểu. Với một số máy thở, bác sĩ lâm sàng thiết lập lưu lượng hệ thống, trong khi ở các hệ thống khác, lưu lượng hệ thống được đặt tự động bởi máy thở (ví dụ: Servo-i). Tính năng này cung cấp lưu lượng hít vào ngay lập tức cho bệnh nhân theo yêu cầu và trong hầu hết các trường hợp cũng đóng vai trò là một phần của cơ chế kích hoạt lưu lượng.
Giữ thở ra (Tạm dừng thở ra)
Giữ thở ra, hoặc tạm dừng cuối thì thở ra, là một thao tác tạm thời được thực hiện khi kết thúc thở ra. Nó được thực hiện bằng cách đầu tiên cho phép bệnh nhân thực hiện thở ra yên tĩnh. Máy thở sau đó tạm dừng trước khi cung cấp nhịp thở máy tiếp theo. Trong thời gian này, cả hai van hít vào và van thở ra đều bị đóng. Cung cấp các hít vào tiếp theo là chậm trễ. Mục đích của thao tác này là để đo áp lực liên quan đến không khí bị mắc kẹt trong phổi ở cuối thì thở ra (tức là, tự động PEEP).
Không thể đọc được chính xác áp lực cuối thì thở ra nếu bệnh nhân thở tự nhiên. Tuy nhiên, việc đo lường chính xác lượng PEEP tự động hiện tại không phải lúc nào cũng cần thiết; chỉ cần phát hiện sự hiện diện của nó có thể là đủ. Auto-PEEP có thể được phát hiện trong đường cong lưu lượng trên máy thở cung cấp màn hình đồ họa về lưu lượng khí; nó hiện diện nếu lưu lượng không trở về 0 khi nhịp thở máy thở bắt buộc mới bắt đầu (xem Chương 9). (LƯU Ý: Cũng có thể sử dụng máy đo hô hấp [respirometer] nếu không có màn hình đồ họa. Máy đo hô hấp được đặt giữa đầu nối Y của máy thở và đầu nối ống nội khí quản của bệnh nhân. Nếu kim của máy hô hấp tiếp tục xoay khi nhịp thở tiếp theo bắt đầu, tức là có mặt bẫy khí [tức là, bệnh nhân vẫn thở ra khi nhịp thở bắt buộc tiếp theo xảy ra].)
Chậm trễ thở ra
Những người thở tự nhiên bị bệnh lý dẫn đến đóng đường thở sớm (ví dụ, khí phế thũng) đòi hỏi một giai đoạn thở ra kéo dài hơn. Nhiều người trong số những bệnh nhân này có thể thực hiện thở ra kéo dài trong quá trình thở tự nhiên bằng cách sử dụng một kỹ thuật gọi là thở mím môi. Rõ ràng, một bệnh nhân không thể sử dụng thở mím môi với ống nội khí quản tại chỗ. Để bắt chước nhịp thở mím môi, các máy thở trước đó đã cung cấp một biện pháp hỗ trợ hô hấp gọi là chậm trễ thở ra, có thêm một mức độ đề kháng với thở ra (Hình 3.14). Mặc dù về mặt lý thuyết, chậm thở ra ngăn chặn việc đóng đường thở sớm và cải thiện thông khí, kỹ thuật này không được sử dụng phổ biến trong thực hành lâm sàng. Điều quan trọng là các bộ dây máy thở, van thở và bộ lọc vi khuẩn được đặt ở phía thở ra của bộ dây máy thở bệnh nhân tạo ra việc chậm thở ra nhất định vì chúng gây ra sức cản với lưu lượng. Điều này đặc biệt đúng với các bộ lọc thở ra, có thể tích tụ độ ẩm từ không khí thở ra của bệnh nhân. Bác sĩ lâm sàng có thể kiểm tra sức cản đường thở ra bằng cách quan sát áp kế và áp lực máy thở với đường cong áp lực – thời gian và lưu lượng – thời gian. (Tăng sức cản nếu áp lực và lưu lượng trở về đường cơ bản rất chậm trong khi thở ra [xem Chương 9].)
Áp lực đường thở dương liên tục và áp lực dương cuối kỳ thở ra
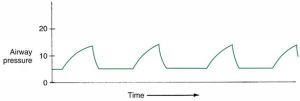
Hai phương pháp áp dụng áp lực liên tục vào đường thở đã được phát triển để cải thiện oxygen hóa ở bệnh nhân bị thiếu oxy máu kháng trị: áp lực đường thở dương liên tục (CPAP) và PEEP. CPAP liên quan đến việc áp dụng áp lực trên áp lực khí quyển trong suốt thì hít vào và thở ra để cải thiện oxygen hóa ở bệnh nhân thở tự nhiên (Hình 3.15). Nó có thể được áp dụng thông qua hệ thống CPAP tự do hoặc máy thở. CPAP đã được sử dụng để điều trị một loạt các rối loạn, bao gồm cả xẹp phổi sau phẫu thuật và ngưng thở khi ngủ do tắc nghẽn (xem Chương 13 để biết thêm chi tiết về việc sử dụng CPAP).
Giống như CPAP, PEEP liên quan đến việc áp dụng áp lực dương vào đường thở trong suốt chu kỳ hô hấp. Do đó, áp lực trong đường thở vẫn ở trên áp lực khí quyển ngay cả khi thở ra. Theo định nghĩa thuần túy nhất của nó, thuật ngữ PEEP được định nghĩa là áp lực dương khi kết thúc thở ra trong khi thở tự nhiên hoặc thở máy. Tuy nhiên, trong thực tế, các bác sĩ lâm sàng thường sử dụng thuật ngữ này để mô tả việc áp dụng áp lực dương liên tục khi bệnh nhân cũng đang nhận được nhịp thở bắt buộc từ máy thở (Hình 3.16 và 3.17). PEEP trở thành biến số đường cơ bản trong quá trình thở máy.
Về mặt lý thuyết, CPAP và PEEP giúp ngăn chặn đóng cửa đường thở sớm và sụp đổ phế nang khi thở ra bằng cách tăng (và bình thường hóa) khả năng tồn dư chức năng của bệnh nhân, từ đó cho phép oxy hóa tốt hơn.
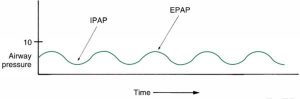
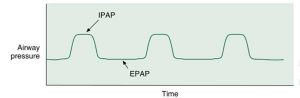
Một biến thể khác của liệu pháp PEEP và CPAP thường được sử dụng là áp lực đường thở dương hai mức áp lực, hoặc BiPAP. BiPAP là tên thương hiệu của một chiếc máy được sản xuất bởi Philips Respironics (Murrysville, PA.), Đã trở nên phổ biến vào những năm 1980 như một thiết bị chăm sóc tại nhà để điều trị chứng ngưng thở khi ngủ tắc nghẽn.
Thuật ngữ BiPAP đã trở nên phổ biến đến mức nó thường được áp dụng cho bất kỳ thiết bị nào cung cấp kiểm soát áp lực hai góc (Hộp 3.7). Hình 3.18 cho thấy dạng sóng thời gian áp lực đơn giản hóa được tạo bởi máy BiPAP.
![Hình 3.17 Áp lực đường thở dương liên tục (CPAP) hoặc áp lực dương cuối thì thở ra (PEEP) với nhịp thở bắt buộc ngắt quãng (còn gọi là thông khí bắt buộc ngắt quãng [IMV] với PEEP hoặc CPAP).](https://www.healcentral.org/wp-content/uploads/2020/07/nhip_tho_duoc_cung_cap_nhu_the_nao_17-300x84.jpg)
| HỘP 3.7 Tên khác cho BiPAP |
| Bilevel airway pressure
Bilevel positive pressure Bilevel positive airway pressure Bilevel continuous positive airway pressure (CPAP) Bilevel positive end-expiratory pressure (PEEP) Bilevel pressure assist Bilevel pressure support |
Với áp lực dương hai mức, áp lực đường thở dương thì hít vào (IPAP) cao hơn áp lực đường thở dương thì thở ra (EPAP). Hình thức thông khí này được kích hoạt bởi bệnh nhân, nhắm mục tiêu áp lực, và chu kỳ lưu lượng hoặc thời gian. Việc áp dụng BiPAP trong thông khí không xâm lấn được thảo luận trong Chương 19.
Các loại nhịp thở
Hai loại nhịp thở thông khí cơ học có thể được mô tả: nhịp thở tự nhiên và nhịp thở bắt buộc. Nhịp thở tự nhiên được bắt đầu bởi bệnh nhân (nghĩa là, được kích hoạt bởi bệnh nhân) và việc cung cấp thể tích được xác định bởi bệnh nhân (tức là, chu kỳ bởi bệnh nhân). Với nhịp thở tự nhiên, thể tích và lưu lượng được cung cấp dựa trên nhu cầu của bệnh nhân thay vì dựa trên giá trị được đặt bởi người vận hành máy thở. Trong nhịp thở bắt buộc, máy thở xác định thời gian bắt đầu (kích hoạt thời gian) hoặc thể tích khí lưu thông (hoặc cả hai). Nói cách khác, nhịp thở kích hoạt và chu kỳ bởi máy thở.
Hộp 3.8 tóm tắt các điểm chính của biến số kiểm soát, biến số pha và loại nhịp thở. Hình 3.19 tóm tắt các tiêu chí để xác định các biến số pha đang hoạt động trong quá trình thở.
Tóm lược:
• Phương trình chuyển động cung cấp một mô hình toán học để mô tả các mối quan hệ giữa áp lực, thể tích, lưu lượng và thời gian trong nhịp thở tự nhiên hoặc cơ học.
• Công hô hấp có thể được thực hiện bằng cách co thắt các cơ hô hấp trong khi thở tự nhiên hoặc bằng máy thở trong khi thở máy.
• Hai yếu tố quyết định cách thức cung cấp thể tích hít vào trong quá trình thở máy: thiết kế cấu trúc của máy thở và chế độ máy thở do bác sĩ lâm sàng thiết lập.
• Biến chính mà máy thở điều chỉnh để tạo ra thì hít vào là biến kiểm soát. Mặc dù máy thở có thể được kiểm soát thể tích, áp lực, lưu lượng và thời gian, hai biến kiểm soát được sử dụng phổ biến nhất là áp lực và thể tích.
• Xác định biến nào được kiểm soát có thể được xác định bằng cách sử dụng phân tích đồ họa. Biến kiểm soát sẽ không đổi bất kể thay đổi về đặc điểm hô hấp của bệnh nhân.
• Dạng sóng áp lực và lưu lượng được cung cấp bởi máy thở thường được các bác sĩ lâm sàng xác định là hình chữ nhật, hàm mũ, hình sin và giảm.
• Biến pha được sử dụng để mô tả các biến (1) bắt đầu thì hít vào, (2) chấm dứt thì hít vào và chuyển chu kỳ máy thở từ hít vào sang thở ra, (3) có thể bị giới hạn trong khi hít vào và (4) mô tả các đặc điểm của pha thở ra.
• CPAP và PEEP là hai phương pháp áp dụng áp lực dương liên tục vào đường thở để cải thiện quá trình oxygen hóa ở bệnh nhân bị thiếu oxy máu kháng trị.
| HỘP 3.8 Các biến số kiểm soát, biến số pha và loại nhịp thở |
| Biến số kiểm soát
Các biến số kiểm soát là các biến số chính mà máy thở điều chỉnh để tạo ra thì hít vào. Hai biến số kiểm soát chính là áp lực và thể tích. Biến số pha Biến số pha kiểm soát bốn giai đoạn của nhịp thở (nghĩa là, bắt đầu hít vào, hít vào, kết thúc hít vào và thở ra). Các loại biến số pha bao gồm: • Biến kích hoạt (bắt đầu hít vào) • Biến giới hạn (giới hạn độ lớn của biến trong khi thì hít vào) • Biến chu kỳ (kết thúc hít vào) • Biến số đường cơ bản (tham số được kiểm soát trong quá trình thở ra) Các loại nhịp thở • Nhịp thở tự nhiên: Nhịp thở được bắt đầu bởi bệnh nhân (bệnh nhân được kích hoạt) và việc cung cấp thể tích khí lưu thông được xác định bởi bệnh nhân (bệnh nhân chu kỳ). • Nhịp thở bắt buộc: Máy thở xác định thời gian bắt đầu cho nhịp thở (thời gian kích hoạt) hoặc thể tích khí lưu thông (thể tích chu kỳ). |





