Bài viết So sánh sự bù trừ rò rỉ trong máy thở chăm sóc cấp tính trong quá trình thông khí không xâm lấn và xâm lấn: Một nghiên cứu trên phổi mô phỏng được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: A Comparison of Leak Compensation in Acute Care Ventilators During Noninvasive and Invasive Ventilation: A Lung Model Study
CÁI NHÌN LƯỚT QUA
Kiến thức hiện tại
Trong thông khí không xâm lấn rò rỉ có thể gây ra tự động kích hoạt và chu kỳ thở không phù hợp. Các máy thở khác nhau thể hiện sự khác biệt đáng kể về khả năng bù trừ rò rỉ và đạt được sự đồng bộ của bệnh nhân.
Những gì bài báo này đóng góp cho kiến thức của chúng tôi
Bù trừ rò rỉ trong các chế độ xâm lấn và không xâm lấn đã thể hiện sự khác biệt lớn giữa các máy thở, liên quan đến khả năng của máy thở để thiết lập lại sự đồng bộ. Hiệu suất của máy thở, cài đặt máy thở và kích cỡ rò rỉ đều đóng một vai trò quan trọng trong việc xác định kích hoạt và chu kỳ thở phù hợp.
Tóm tắt
ĐẶT VẤN ĐỀ: Mặc dù việc bù trừ rò rỉ đã được giới thiệu rộng rãi với máy thở chăm sóc cấp tính để cải thiện sự đồng bộ bệnh nhân – máy thở khi có rò rỉ hệ thống, nhưng không có dữ liệu nào về khả năng của máy thở này để ngăn chặn không đồng bộ kích hoạt và chu kỳ. Mục tiêu của nghiên cứu này là đánh giá khả năng bù trừ rò rỉ trong máy thở chăm sóc cấp tính trong quá trình thông khí xâm lấn và không xâm lấn (NIV).
PHƯƠNG PHÁP: Sử dụng bộ phổi mô phỏng, tác động của rò rỉ hệ thống được so sánh trên 7 máy thở ICU và 1 máy thở NIV chuyên dụng trong quá trình kích hoạt và chu kỳ ở 2 cơ chế hô hấp (mô hình COPD và ARDS), nhiều chế độ thông khí (chế độ NIV [thông khí hỗ trợ áp lực] và chế độ xâm lấn [thông khí hỗ trợ áp lực và thông khí bắt buộc liên tục]) và 2 mức PEEP (5 và 10 cm H2O). Mức độ rò rỉ được sử dụng lên tới 35-36 L/phút ở chế độ NIV và 26-27 L/phút ở chế độ xâm lấn.
KẾT QUẢ: Mặc dù tất cả các máy thở đều có thể đồng bộ hóa với trình giả lập tại đường cơ sở, nhưng chỉ có 4 trong số 8 máy thở được đồng bộ hóa với tất cả các rò rỉ ở chế độ NIV và 2 trong số 8 máy thở ở chế độ xâm lấn. Số lượng hơi thở để đồng bộ hóa cao hơn trong khi tăng so với giảm rò rỉ. Trong mô hình COPD, mất kích hoạt xảy ra thường xuyên hơn và cần thời gian dài hơn để ổn định thể tích khí lưu thông so với mô hình ARDS. PB840 cần ít hơi thở hơn để đồng bộ hóa ở cả chế độ xâm lấn và không xâm lấn, so với các máy thở khác (P <0,001).
KẾT LUẬN: Bù trừ rò rỉ ở chế độ xâm lấn và không xâm lấn có sự khác biệt lớn giữa các máy thở. PB840 và V60 là máy thở duy nhất phù hợp với tất cả các rò rỉ, nhưng có sự khác biệt về hiệu suất giữa 2 máy thở này. Không rõ liệu những khác biệt này có tầm quan trọng lâm sàng.
Giới thiệu
Trong quá trình thở máy, rò rỉ hệ thống là nguyên nhân chính gây ra sự không đồng bộ bệnh nhân – máy thở.[1] Rò rỉ có thể là do bóng chèn ống nội khí quản, bõ dây máy thở hoặc ống dẫn lưu ngực trong quá trình thông khí xâm lấn. Tỷ lệ rò rỉ bóng chèn ống nội khí quản đã được báo cáo ở mức từ 11% đến 24% .[2,3] Với thông khí không xâm lấn (NIV), rò rỉ quanh mặt nạ mặt hoặc mặt nạ mũi là nguyên nhân phổ biến của rò rỉ hệ thống.[1] Không đồng bộ bệnh nhân – máy thở đã được báo cáo xảy ra với tỷ lệ mắc cao trong cả xâm lấn [4,5] và NIV.[6,7] Thille et al báo cáo rằng 24% bệnh nhân cho thấy sự không đồng bộ bệnh nhân – máy thở trong > 10% tổng tần số thở máy trong khi thở máy xâm lấn.[5] Vignaux et al chứng minh rằng tự động kích hoạt đã có mặt ở 13% bệnh nhân và chu kỳ muộn ở 23% bệnh nhân trong NIV.[6] Sự không đồng bộ bệnh nhân – máy thở có thể làm tăng đáng kể công hô hấp,[8,9] và tần suất cao không đồng bộ bệnh nhân – máy thở là kết hợp với thời gian thở máy dài hơn.[4,5]
Mặc dù ban đầu máy thở ICU được chế tạo để hoạt động mà không bị rò rỉ, bù trừ rò rỉ đã được thêm vào máy thở ICU để cải thiện đồng bộ bệnh nhân – máy thở khi có rò rỉ hệ thống. Lý tưởng nhất là bù trừ rò rỉ sẽ tự động điều chỉnh trong quá trình kích hoạt và chu kỳ để đảm bảo rằng máy thở nhanh chóng đáp ứng với những thay đổi của rò rỉ mà không ảnh hưởng đến sự đồng bộ của máy thở và duy trì khả năng điều áp. Ferreira et al đã đánh giá khả năng của 9 máy thở chăm sóc quan trọng hoạt động khi có rò rỉ.[10] Vision BiPAP và Servo-i là máy thở duy nhất có thể thích ứng với rò rỉ. Carteaux et al đã báo cáo rằng máy thở NIV chuyên dụng thúc đẩy đồng bộ máy thở bệnh nhân tốt hơn máy thở vận chuyển và chăm sóc quan trọng, ngay cả khi chế độ NIV được sử dụng.[11]
Cải tiến công nghệ của các công ty máy thở được giới thiệu nhanh chóng. Hiện tại không có đánh giá về hiệu suất của nhiều máy thở ICU hoặc các bản nâng cấp gần đây của máy thở ICU về khả năng ngăn chặn không đồng bộ kích hoạt và chu kỳ trong cả NIV và thông khí xâm lấn. Mục đích của nghiên cứu của chúng tôi là đánh giá khả năng của máy thở chăm sóc cấp tính hiện tại để ngăn chặn sự kích hoạt và chu kỳ không đồng bộ gây ra do tăng và giảm rò rỉ trong cả NIV và thông khí xâm lấn.
Phương pháp
Bảy máy thở ICU (Maquet Servo-i, Covidien PB840, Hamilton C3, Hamilton G5, GE Healthcare CareStation, Dräger V500 và CareFusion Avea) và một máy thở NIV chuyên dụng (Respironics V60) (Bảng 1) được so sánh bằng cách sử dụng máy phổi mô phỏng (ASL5, IngMar Medical, Pittsburgh, Pennsylvania)[12] trong quá trình rò rỉ hệ thống tăng và giảm.
Phổi mô phỏng và thiết lập Manikin
Trình mô phỏng đã được điều chỉnh để mô phỏng COPD và ARDS. Trong mô hình COPD, độ giãn nở là 60 mL/cm H2O, sức cản thì hít vào là 10 cm H2O/L/s, và sức cản thì thở ra là 20 cm H2O/L/s. Trong mô hình ARDS, độ giãn nở là 20 mL/cm H2O và sức cản thì hít vào và thở ra là 5 cm H2O/L/s. Thời gian hít vào của thiết bị mô phỏng là 0,92 giây, giảm áp lực hít vào tối đa là −5 cm H2O, giảm áp lực tạo ra 0,1 giây sau khi bắt đầu nỗ lực hít vào bị chặn là −3,6 cm H2O và tần số thở là 15 nhịp/phút. Đối với thông tin về áp lực âm do cơ hô hấp tạo ra, 5% thời gian của chu kỳ hô hấp là hít vào chủ động, 3% là giữ cuối thì hít vào và 15% là cho áp lực trở về đường cơ sở. ASL5000 kết hợp một loạt 3 rò rỉ do người dùng kiểm soát với một mô-đun van nối tắt và van rò rỉ mô phỏng.[12]
Trong chế độ NIV, một đầu manikin đã được sử dụng để mô phỏng giao diện mặt nạ bệnh nhân. Một mặt nạ oronasal (Performancea Track SE, respironics, Murrysville, Pennsylvania) đã được gắn vào đầu của manikin với dây đai tiêu chuẩn. Rò rỉ đường cơ sở 3-4 L/phút (rò rỉ đường cơ sở: B) ở áp lực đường thở trung bình 7,5 cm H2O đã được thiết lập. Mô-đun van nối tắt và van rò rỉ mô phỏng được đặt ở mức rò rỉ 9-10 L/phút (mức rò rỉ 1: L1), 26-27 L/phút (L2) và 35-36 L/phút (L3) tại áp lực đường thở trung bình 7,5 cm H2O. Chúng tôi đã chọn các mức này để thể hiện phạm vi của các luồng rò rỉ có khả năng gặp phải trên lâm sàng.[13] Tất cả các kết hợp rò rỉ tăng (n = 6) và giảm (n = 6) được đánh giá.
Trong quá trình thông khí xâm lấn, máy thở được gắn vào phổi mô phỏng với ống nội khí quản có đường kính trong 8 mm. Mô-đun van nối tắt và van rò rỉ mô phỏng được thiết lập để rò rỉ 3-4 L/phút (L1), 9-10 L/phút (L2) và 26-27 L/phút (L3) ở áp lực đường thở trung bình 7,5 cm H2O. Tất cả các kết hợp rò rỉ tăng (n = 6) và giảm (n = 6) đã được đánh giá.
Thiết lập máy thở
Trong quá trình đánh giá NIV, tất cả các máy thở đều được đặt ở chế độ NIV như sau: thông khí hỗ trợ áp lực (PSV); áp lực hít vào 12 cm H2O; PEEP 5 hoặc 10 cm H2O; nhịp thở 10 nhịp/phút; và kích hoạt bù trừ rò rỉ nếu có. Độ nhạy kích hoạt được đặt thành 3 L/phút nếu có. Thời gian tăng hít vào, khi được điều chỉnh, được đặt ở mức cài đặt nhanh nhất trong khi tránh tình trạng quá áp của áp lực cực đại đã đặt. Trong mô hình COPD, các tiêu chí chấm dứt, khi được điều chỉnh, được đặt ra để đảm bảo rằng kết thúc hít vào của phổi mô phỏng và kết thúc hít vào của máy thở không khác nhau nhiều hơn ± 5% khi rò rỉ đường cơ sở. Trong mô hình ARDS, tiêu chí chấm dứt được đặt ở mức 25% lưu lượng đỉnh. Thời lượng hít vào tối đa được đặt 1,5 s.
Trong quá trình thông khí xâm lấn, tất cả các máy thở đều được đặt trong PSV và thông khí bắt buộc liên tục (CMV): mức áp lực 12 cm H2O; PEEP 5 hoặc 10 cm H2O; nhịp thở 10 nhịp/phút; và kích hoạt bù trừ rò rỉ nếu có. Độ nhạy kích hoạt và tiêu chí chu kỳ được đặt giống như trong NIV. Ở chế độ CMV, thời gian hít vào được đặt ở mức 0,90 giây, xấp xỉ bằng thời gian hít vào của phổi mô phỏng (0,92 giây).
Biến và đánh giá
Để đánh giá sự đồng bộ hóa, chúng tôi đã ghi lại số lần thở để đồng bộ hóa sau khi thay đổi rò rỉ (hơi thở để đồng bộ hóa). Các biến sau đây cũng được ghi lại: tự động kích hoạt, số chu kỳ không được kích hoạt sau khi thay đổi rò rỉ cho đến khi đồng bộ hóa; mất kích hoạt, số lượng nỗ lực không được máy thở công nhận trước khi đồng bộ hóa; Thời gian để giải quyết, số lượng hơi thở từ thời điểm rò rỉ đã tăng hoặc giảm cho đến khi thể tích khí lưu thông nằm trong 2 độ lệch chuẩn của thể tích khí lưu thông trung bình cho mỗi mức rò rỉ. Ngoài ra, các biến sau đây đã được đánh giá: thời gian áp lực cơ sở, thời gian từ khi bắt đầu nỗ lực hít vào đến khi áp lực đường thở trở lại đường cơ sở trong quá trình kích hoạt; kích hoạt áp lực, thay đổi áp lực đường thở cần thiết để kích hoạt; cung cấp thể tích khí lưu thông, và thời gian trì hoãn chu kỳ, thời gian từ khi kết thúc nỗ lực hít vào đến thời điểm máy thở chuyển chu kỳ sang thở ra. Mỗi kịch bản đánh giá cụ thể được lặp lại 3 lần.
Thu thập và phân tích dữ liệu
Sau mỗi lần thay đổi mức rò rỉ, chúng tôi đợi tối đa 1 phút để máy thở đồng bộ hóa với trình giả lập. Nếu không đạt được đồng bộ hóa, máy thở được coi là không thể bù ở cài đặt rò rỉ cụ thể đó và dữ liệu không được thu thập. Nếu đạt được đồng bộ hóa trong vòng 1 phút, tổng cộng 2 phút dữ liệu sau mỗi thay đổi về mức độ rò rỉ đã được thu thập và phân tích. Phân tích ngoại tuyến của từng hơi thở được thực hiện bởi phần mềm của phổi mô phỏng (Labview, National dụng cụ, Austin, Texas). Một P <0,05 được coi là đáng kể. Dữ liệu được trình bày dưới dạng trung bình ± SD hoặc trung vị (IQR), tùy thuộc vào bản chất tham số hoặc không tham số của phân phối dữ liệu. Về thời gian áp lực cơ bản, áp lực kích hoạt, thời gian chu kỳ bị trì hoãn và thể tích khí lưu thông được cung cấp, chúng tôi chỉ báo cáo những khác biệt có ý nghĩa thống kê (P <0,05) và quan trọng về lâm sàng (> 10%).
Các kết quả
Đồng bộ hóa
Trong chế độ NIV, Servo-i, PB840, C3 và V60 được đồng bộ hóa với tất cả các rò rỉ tăng và giảm trong cả mô hình COPD và mô hình ARDS (Bảng 2 và 3). Trong chế độ xâm lấn, chỉ PB840 và V60 được đồng bộ hóa với tất cả các rò rỉ tăng và giảm trong cả PSV và CMV.
Tăng rò rỉ với giảm rò rỉ
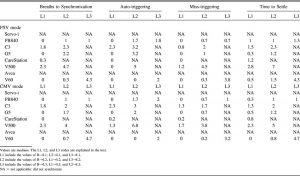
Hơi thở để đồng bộ hóa, mất kích hoạt, kích hoạt tự động và thời gian giải quyết cao hơn để tăng so với giảm rò rỉ (Hình 1, và xem các tài liệu bổ sung tại http://www.rcjournal.com). Trong quá trình rò rỉ ngày càng tăng, kích hoạt tự động xảy ra thường xuyên hơn mất kích hoạt và trong khi giảm rò rỉ, mất kích hoạt xảy ra thường xuyên hơn kích hoạt tự động, trong cả NIV và thông khí xâm lấn (xem Hình 1). Khi mức độ thay đổi rò rỉ tăng lên, hơi thở đến đồng bộ hóa và mất kích hoạt tăng lên, nhưng không kích hoạt tự động (P <.001).


Mô hình của COPD vs ARDS
Trong chế độ NIV, mất kích hoạt và thời gian giải quyết cao hơn với mô hình COPD so với mô hình ARDS. Tự động kích hoạt trong mô hình ARDS cao hơn trong mô hình COPD.
Trong chế độ xâm lấn, mất kích hoạt (PSV) và thời gian giải quyết (PSV và CMV) cao hơn trong mô hình COPD so với mô hình ARDS.
Tự động kích hoạt trong mô hình ARDS cao hơn trong mô hình COPD trong cả PSV và CMV.
PEEP 5 so với 10 cm H2O
Hơi thở để đồng bộ hóa, mất kích hoạt, tự động kích hoạt và thời gian giải quyết cao hơn với PEEP 10 so với PEEP 5 cm H2O trong cả NIV và thông khí xâm lấn.
”Trong các thanh dữ liệu, các đường ngang biểu thị các giá trị trung bình, các đỉnh và đáy của các thanh đại diện cho IQR và các thanh râu thể hiện các giá trị tối đa và tối thiểu ngoại trừ các giá trị ngoại lệ. Các vòng tròn biểu thị các ngoại lệ > 1,5 lần chiều dài thanh dữ liệu. Các dấu chấm đại diện cho các ngoại lệ > 3.0 lần chiều dài thanh dữ liệu. Trong chế độ không xâm lấn, đối với mất kích hoạt, P <.01 cho B → L3 > B → L1, P <.01 cho B → L3 > L2 → L3, P <.001 cho L3 → L1 > L1 → B, P < .001 cho L3 → B > L1 → B, P <.01 cho L2 → B > L1 → B, P = .002 cho L3 → B > L3 → L2. Không có sự khác biệt đáng kể giữa các kịch bản rò rỉ.”
So sánh giữa các máy thở
Chúng tôi chỉ so sánh đồng bộ hóa giữa các máy thở có thể đồng bộ hóa với tất cả các tình huống rò rỉ. Trong NIV, PB840 vượt trội đáng kể so với 3 máy thở khác (Servo-i, C3 và V60) ở 3 loại (hơi thở đến đồng bộ hóa, mất kích hoạt và thời gian giải quyết).
Ở chế độ xâm lấn, PB840 vượt trội đáng kể so với V60 về khả năng đồng bộ hóa, kích hoạt lỗi và thời gian để giải quyết trong cả PSV và CMV.
PSV với CMV
Có sự khác biệt đáng kể về hơi thở đến đồng bộ hóa, mất kích hoạt và thời gian giải quyết giữa PSV và CMV, với CMV vượt trội so với PSV ở cả 3 loại.
Độ trễ kích hoạt
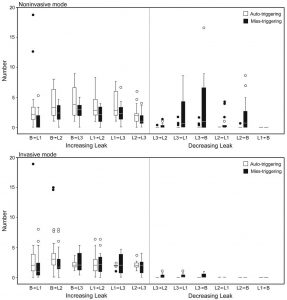
Trong chế độ NIV, thời gian áp lực cơ sở dài hơn trong mô hình COPD (148 ± 22 ms) so với mô hình ARDS (128 ± 26 ms) (P <.001) (Hình 2). Thời gian để áp lực cơ sở dài hơn ở C3 và V60 so với Servo-i (P <.001). Tất cả các máy thở ngoại trừ G5 cho thấy thời gian áp lực cơ bản <150 ms khi rò rỉ đường cơ sở. Tuy nhiên, C3 và V60 cho thấy thời gian để áp lực cơ bản hơn 150 ms trong L2 và L3 (xem Hình 2).
Trong chế độ xâm lấn, thời gian áp lực cơ sở dài hơn trong mô hình COPD (139 ± 25 ms và 139 ± 23 ms) so với mô hình ARDS (112 ± 15 ms và 113 ± 15 ms) trong cả PSV và CMV (P <. 001) (Hình 3). Không có sự khác biệt về thời gian kích hoạt trung bình giữa PSV và CMV trong cả mô hình COPD và mô hình ARDS (mô hình COPD PSV so với CMV: 139 ms so với 139 ms, P = 0,89) (mô hình ARDS PSV so với CMV: 112 ms vs. 113 ms, P = 0,23). So sánh PB840 và V60, không có sự khác biệt đáng kể giữa 2 máy thở.
Độ trễ chu kỳ
Trong chế độ NIV, tất cả các máy thở ngoại trừ G5 đều hiển thị thời gian chu kỳ bị trì hoãn trong vòng 50 ms trong mô hình COPD. Trong mô hình ARDS, tất cả các máy thở ngoại trừ C3 và G5 đều cho thấy thời gian hít vào được cung cấp ngắn hơn 100 ms so với thời gian hít vào phổi mô phỏng trong tất cả các tình huống rò rỉ (xem Hình 3). C3 và G5 cho thấy thời gian chu kỳ kéo dài trong mô hình ARDS (gấp 2 lần thời gian hít vào phổi mô phỏng) trong L2 và L3. Trong CMV, tất cả các máy thở đều có thời gian trì hoãn chu kỳ khoảng 50, 100 ms trong cả hai mô hình COPD và ARDS.
Áp lực kích hoạt và thể tích khí lưu thông
Áp lực kích hoạt và thể tích khí lưu thông được phân phối được mô tả trong các tài liệu bổ sung tại http://www.rcjournal.com.
Thảo luận
Những phát hiện chính của nghiên cứu này như sau:
- Lúc ban đầu, tất cả các máy thở đều có thể đồng bộ hóa mà không mất kích hoạt hoặc tự động kích hoạt, nhưng có nhiều biến thiên trong khả năng đồng bộ hóa.
- Các máy thở thực hiện tốt hơn trong quá trình giảm hơn là tăng rò rỉ.
- Các máy thở hoạt động tốt hơn với PEEP thấp hơn so với PEEP cao hơn.
- Lỗi kích hoạt xảy ra thường xuyên hơn và thời gian dài hơn được yêu cầu để ổn định lượng khí lưu thông trong mô hình COPD so với mô hình ARDS.
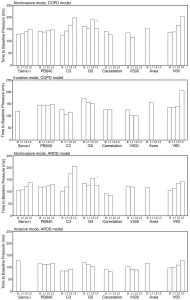
”Mã B và L được giải thích trong văn bản. Tất cả dữ liệu bao gồm các giá trị PEEP 5 cm H2O và 10 cm H2O. Sự vắng mặt của một thanh dữ liệu cho thấy không thể đồng bộ hóa trong kịch bản rò rỉ đó. * Các thanh dữ liệu cho máy thở G5 chỉ hiển thị PEEP 5 cm H2O trong điều kiện L2 và L3 vì G5 không đồng bộ hóa ở PEEP 10 cm H2O trong điều kiện L2 và L3.”
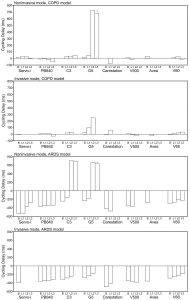
”Mã B và L được giải thích trong văn bản. Giá trị dương biểu thị việc chu kỳ bị trì hoãn và giá trị âm biểu thị cho việc chu kỳ sớm. Tất cả dữ liệu bao gồm các giá trị PEEP 5 và 10 cm H2O. Sự vắng mặt của một thanh dữ liệu cho thấy không thể đồng bộ hóa trong kịch bản rò rỉ đó. * Các thanh dữ liệu cho máy thở G5 chỉ hiển thị PEEP 5 trong điều kiện L2 và L3 vì G5 không đồng bộ hóa ở PEEP 10 cm H2O trong điều kiện L2 và L3.”
- Tự động kích hoạt xảy ra thường xuyên hơn trong mô hình ARDS so với mô hình COPD.
- Các máy thở có khả năng tránh kích hoạt tốt hơn và đạt được sự đồng bộ hóa và ổn định thể tích khí lưu thông trong CMV so với PSV.
- PB840 và V60 là máy thở duy nhất duy trì sự đồng bộ trong tất cả các tình huống rò rỉ mà không điều chỉnh độ nhạy hoặc tiêu chí chấm dứt hô hấp, nhưng có sự khác biệt về hiệu suất giữa 2 máy thở này.
Mặc dù các nghiên cứu trước đây đã đánh giá bù trừ rò rỉ chỉ riêng ở NIV, nhưng theo hiểu biết tốt nhất của chúng tôi, đây là đánh giá đầu tiên về bù trừ rò rỉ trong quá trình thông khí xâm lấn và NIV.
Các máy thở thực hiện tốt hơn trong quá trình giảm hơn là tăng ở các kịch bản rò rỉ. Những phát hiện này phù hợp với một báo cáo trước đây.[14] Khi rò rỉ hệ thống tăng lên, máy thở làm hiểu sai sự thay đổi của dòng chảy khi nỗ lực hít vào, dẫn đến tự động kích hoạt thường xuyên. Nếu lưu lượng rò rỉ đạt đến ngưỡng kích hoạt, tự động kích hoạt sẽ xảy ra. Do đó, tần suất kích hoạt tự động không phụ thuộc vào mức độ gia tăng rò rỉ.[6] Mặt khác, nếu rò rỉ đủ lớn, máy thở có thể không phát hiện các nỗ lực hít vào, dẫn đến mất kích hoạt. Tự động kích hoạt cũng có thể gây ra mất kích hoạt nếu thời gian hít vào bị kéo dài, do tự động kích hoạt chồng lấp nỗ lực hít vào tiếp theo của bệnh nhân. Nói cách khác, sự không đồng bộ theo chu kỳ có thể tạo ra sự không đồng bộ kích hoạt. Do đó, để máy thở duy trì sự đồng bộ khi có rò rỉ, máy thở phải tự động điều chỉnh độ nhạy kích hoạt và/hoặc thời gian chu kỳ.
Máy thở có thể tự động giảm độ nhạy kích hoạt theo mức độ rò rỉ để tránh tự động kích hoạt, nhưng khi rò rỉ làm giảm độ nhạy kích hoạt. Điều này có thể dẫn đến việc mất kích hoạt, đặc biệt nếu thay đổi lớn hơn nỗ lực hít vào. Nếu sự thay đổi rò rỉ nhỏ hơn nỗ lực hít vào, thì việc mất kích hoạt là không thể xảy ra, mặc dù nỗ lực của bệnh nhân cao hơn là cần thiết để đạt đến ngưỡng này. Bởi vì tất cả các máy thở đều đo một hoặc một vài chu kỳ và điều chỉnh kích hoạt/chu kỳ cho các chu kỳ tiếp theo sau khi thay đổi mức rò rỉ, không thể đồng bộ hóa trên hơi thở chính xác mà rò rỉ thay đổi. Do hạn chế kỹ thuật này, bù trừ rò rỉ trên các máy thở chăm sóc cấp tính hiện tại bị hạn chế về khả năng cung cấp đồng bộ.
Các máy thở hoạt động tốt hơn ở PEEP 5 cm H2O so với 10 cm H2O. Rò rỉ được tạo ra tại lỗ thông khí của bộ phổi mô phỏng, và mức độ rò rỉ khí có liên quan đến tuyến tính với áp lực và lưu lượng. Ở PEEP cao hơn, rò rỉ được tăng lên do áp lực cơ sở cao hơn và điều này có thể dẫn đến việc không thể phân biệt tín hiệu kích hoạt với rò rỉ.
Trong mô hình COPD, việc mất kích hoạt xảy ra thường xuyên hơn và cần thời gian dài hơn để ổn định thể tích khí lưu thông so với mô hình ARDS. Những kết quả này phù hợp với những báo cáo trước đó.[4,5] So với mô hình ARDS, mô hình COPD đã tăng thời gian lên đường cơ sở, áp lực kích hoạt và thời gian chu kỳ bị trì hoãn. Điều này có thể được giải thích bởi sự hiện diện của sức cản đường thở cao hơn và độ giãn nở phổi trong mô hình COPD, cản trở việc truyền nỗ lực hít vào đến máy thở và đòi hỏi những nỗ lực lớn hơn để đạt đến ngưỡng kích hoạt. Mặt khác, kích hoạt tự động thường xuyên hơn trong mô hình ARDS so với mô hình COPD. Rò rỉ thì thở ra có thể bắt chước một nỗ lực hít vào, dẫn đến tự động kích hoạt. Chu kỳ sớm trong mô hình ARDS kéo dài thời gian thở ra và có thể tạo điều kiện cho hiệu ứng rò rỉ thở ra này. Một lý do khác có thể là nhiễu tín hiệu áp lực gây ra bởi độ giãn nở thấp của phổi mô phỏng cũng có thể tạo điều kiện tự động kích hoạt.[15] Trong môi trường lâm sàng, trung khu kiểm soát hô hấp thấp, tần số hô hấp và không có siêu bơm phồng phổi có liên quan đến tự động kích hoạt.[16-18]
Trong nghiên cứu này, tất cả các máy thở ngoại trừ G5 đều cho thấy khả năng chấm dứt chu kỳ chấp nhận được (khoảng ± 50 ms), ngay cả khi có sự rò rỉ hệ thống trong mô hình COPD. Tuy nhiên, Ferreira et al đã báo cáo rằng Servo-i và BiPAP Vision cho thấy thời gian trễ chu kỳ lần lượt là khoảng 200 ms và 800 ms trong các điều kiện cơ học và rò rỉ tương tự.[10] Một lý do có thể là chúng tôi đặt tiêu chí chấm dứt để đảm bảo rằng kết thúc hít vào của phổi mô phỏng và máy thở không khác nhau quá ± 5% khi rò rỉ đường cơ sở trong mô hình COPD. Trong nghiên cứu này, chúng tôi đặt tiêu chí chấm dứt chu kỳ ở khoảng 40-45% lưu lượng đỉnh hít vào. Trong mô hình ARDS, hầu hết các máy thở đều cho thấy chu kỳ sớm ở mức 25% lưu lượng đỉnh hít vào, do độ giãn nở thấp. Nói chung, cài đặt kích hoạt thở ra ở tỷ lệ thấp của lưu lượng đỉnh hít vào có thể làm giảm chu kỳ sớm. Tuy nhiên, trong đánh giá sơ bộ, tất cả các máy thở không thể điều chỉnh kết thúc của hít vào nằm trong phạm vi ± 5% của phổi mô phỏng kết thúc hít vào khi rò rỉ đường cơ sở, ngay cả khi các tiêu chí chấm dứt được đặt ở giá trị thấp nhất có thể có trong mô hình ARDS; do đó chúng tôi điều chỉnh độ nhạy kích hoạt hô hấp đến 25% lưu lượng đỉnh hít vào. C3 cho thấy thời gian hít vào kéo dài (> 600 ms) ở L2 và L3 trong mô hình ARDS (tiêu chí chấm dứt được đặt ở mức 25% lưu lượng đỉnh hít vào) nhưng không phải trong mô hình COPD (tiêu chí chấm dứt được đặt ở mức 45% của lưu lượng đỉnh hít vào). Trong những trường hợp này, chúng tôi tin rằng rò rỉ hệ thống có thể ngăn luồng không khí đi vào lưu lượng thở ra trước, dẫn đến thời gian hít vào kéo dài ở các giá trị thấp hơn của lưu lượng đỉnh hít vào. Tokioka et al đã báo cáo rằng việc chấm dứt chu kỳ chậm trễ > 0,5 đôi khi xảy ra với các giá trị thấp nhất của tiêu chí chấm dứt (1% lưu lượng đỉnh hít vào) ở 2 trong số 8 bệnh nhân mắc ARDS hoặc chấn thương phổi cấp tính.[9] Trong CMV, gây ra lỗi xảy ra ít thường xuyên hơn và máy thở cần ít hơi thở hơn để đồng bộ hóa so với PSV. Như được thể hiện trong các tài liệu bổ sung tại http://www.rcjournal.com, ngay sau khi rò rỉ hệ thống được tăng lên, sự chậm trễ chu kỳ do rò rỉ hệ thống hít vào gây ra lỗi kích hoạt, dẫn đến thời gian đồng bộ hóa trong PSV lâu hơn. Tuy nhiên, trong CMV, thời gian hít vào đã được cố định và việc chu kỳ chậm trễ không gây ra sai sót. Đây là một lý do tại sao CMV cung cấp đồng bộ hóa tốt hơn PSV. Calderini et al đã báo cáo rằng trong trường hợp rò rỉ, CMV đồng bộ và thoải mái hơn cho bệnh nhân so với PSV trong NIV.[19]
Theo nghiên cứu của chúng tôi, việc bù trừ rò rỉ trong máy thở chăm sóc cấp tính có thể điều chỉnh một phần hoặc hoàn toàn các can thiệp rò rỉ hệ thống, nhưng có sự khác biệt lớn giữa các máy thở. Vignaux et al đã thực hiện một nghiên cứu của 8 máy thở ICU có chế độ NIV.[20] Đối với hầu hết các máy thở được thử nghiệm, rò rỉ dẫn đến sự gia tăng độ trễ kích hoạt và giảm khả năng tiếp cận mục tiêu áp lực và chậm chu kỳ. Tương tự như những phát hiện của chúng tôi, họ thấy rằng chế độ NIV được điều chỉnh một phần hoặc hoàn toàn việc kích hoạt và trì hoãn chu kỳ, và có sự khác biệt rõ rệt giữa các máy thở. Trái với nghiên cứu của chúng tôi, một số nhà điều tra đã báo cáo rằng máy thở NIV chuyên dụng có thể tạo ra hiệu suất và đồng bộ hóa tốt hơn máy thở ICU khi có rò rỉ.[7,8,21] Miyoshi et al đã đánh giá tác động của rò rỉ khí đối với chức năng kích hoạt trong NIV với NIV chuyên dụng và máy thở ICU sử dụng thiết bị phổi mô phỏng.[21] Họ phát hiện ra rằng máy thở NIV chuyên dụng đã kích hoạt đúng ở một số mức rò rỉ (lên đến 44,2 L/phút ở 5 cm H2O) và kích hoạt hiệu quả hơn so với máy thở ICU. Tuy nhiên, chế độ NIV không được thử nghiệm trong máy thở ICU. Carteaux et al đã so sánh hoạt động của 8 máy thở ICU, 5 máy thở vận chuyển và 6 máy thở NIV ở chế độ NIV trong phổi mô phỏng và nghiên cứu lâm sàng.[11] Trong nghiên cứu phổi mô phỏng, họ đã phát hiện ra rằng, mặc dù có sự khác biệt lớn về khả năng đồng bộ hóa giữa các khả năng đồng bộ hóa ICU và máy thở vận chuyển, Servo-i, PB840 và V500 có thể tránh tự động kích hoạt hoàn toàn khi sử dụng chế độ NIV. Trong nghiên cứu lâm sàng, họ phát hiện ra rằng máy thở NIV cho phép đồng bộ máy thở bệnh nhân tốt hơn máy thở ICU, nhưng họ không thử nghiệm Servo-i, PB840 hoặc V500 trong nghiên cứu lâm sàng. Ferreira et al đã đánh giá khả năng của 9 máy thở ICU và 1 máy thở NIV hoạt động khi có rò rỉ trong mô hình COPD.[10] Khi rò rỉ tăng lên, tất cả các máy thở ngoại trừ Servo-i và BiPAP Vision đều cần điều chỉnh các tiêu chí kích hoạt hoặc chu kỳ để đồng bộ hóa phù hợp với phổi mô phỏng. Họ kết luận rằng Vision có tính đồng bộ một chút với kích hoạt, và Servo-i tốt hơn về chu kỳ. Tuy nhiên, một số máy thở ICU được thử nghiệm không tích hợp bù trừ rò rỉ. Do các nhà sản xuất không tiết lộ các thuật toán kích hoạt và chu kỳ chính xác được sử dụng trong quá trình rò rỉ hệ thống, nên rất khó để giải thích sự khác biệt giữa các nghiên cứu khác nhau. Tuy nhiên, xem xét sự phát triển nhanh chóng của công nghệ, điều quan trọng là phải thường xuyên lặp lại các đánh giá về máy thở để xác định khả năng ngăn chặn không đồng bộ kích hoạt và chu kỳ do rò rỉ hệ thống.
Có một số hạn chế trong nghiên cứu này. Đầu tiên, nghiên cứu này không được thực hiện trên các đối tượng của con người, đặt ra câu hỏi về sự phù hợp lâm sàng. Tuy nhiên, các nghiên cứu phổi mô phỏng đảm bảo rằng các điều kiện thí nghiệm là giống nhau cho từng máy thở được đánh giá. Không thể kiểm soát mức độ rò rỉ hoặc duy trì các điều kiện cơ bản ổn định trong môi trường lâm sàng.
Một hạn chế khác là chúng tôi chỉ thử nghiệm một phạm vi hạn chế rò rỉ và cài đặt máy thở. Tuy nhiên, chúng tôi đã chọn những thứ này để thể hiện phạm vi của các luồng rò rỉ có khả năng gặp phải trong các bối cảnh lâm sàng. Ngoài ra, chúng tôi đã quan tâm đến việc đánh giá khả năng tối đa của máy thở được thử nghiệm. Thứ ba, ở một số bệnh nhân bị suy hô hấp cấp tính, các nỗ lực thở máy có thể cao hơn so với các nỗ lực hít vào mô phỏng và những nỗ lực cao hơn này có thể ảnh hưởng đến kết quả của chúng tôi.
Kết luận
Tất cả các máy thở được đồng bộ hóa tại rò rỉ đường cơ sở, và một số đồng bộ hóa ở rò rỉ ở mức độ thấp, nhưng có sự khác biệt lớn về hiệu suất của máy thở. PB840 và V60 là máy thở duy nhất đồng bộ hóa với các nỗ lực hít vào mô phỏng trong tất cả các tình huống rò rỉ cả ở chế độ thông khí xâm lấn NIV và xâm lấn. Hiệu suất của máy thở bị ảnh hưởng mạnh bởi rò rỉ, cơ học phổi và cài đặt PEEP. Trong thực hành lâm sàng máy thở được áp dụng cho những bệnh nhân có cơ chế phổi khác nhau, cài đặt máy thở khác nhau và biến thiên rò rỉ nhanh chóng. Xem xét ở trên, hiệu suất của thuật toán bù trừ rò rỉ là một vấn đề rất quan trọng. Mặc dù không rõ các máy thở khác nhau có thể ảnh hưởng đến kết quả lâm sàng như thế nào, các bác sĩ lâm sàng nên biết về những khác biệt này khi áp dụng bù trừ rò rỉ trong quá trình thông khí xâm lấn và NIV. Các nghiên cứu sâu hơn là cần thiết để xác định tác động của các máy thở khác nhau đến kết quả trong quá trình NIV và thông khí xâm lấn.





