Bài viết Thai trong cơ tử cung: chấn đoán, điều trị, đúc kết lâm sàng được biên dịch bởi Bs Quản Anh Dũng từ Sách “Chửa ngoài tử cung: Tiếp cận dựa trên ca lâm sàng” của tác giả Maria Memtsa và Davor Jurkovic.
1. Trường hợp lâm sàng
Một phụ nữ 41 tuổi, G3P0, đang mang 1 thai 7 tuần, đến khám tại phòng chăm sóc sức khỏe sinh sản. Khai thác tiền sử cho thấy, sản phụ đã từng 2 lần sảy thai và 1 trong 2 lần đó phải can thiệp phẫu thuật để loại bỏ khối thai. Cách đây 3 năm, sản phụ này cũng đã từng phẫu thuật cắt u xơ tử cung dưới nội mạc typ II ở phần thân tử cung, bên phải. Ngoài ra không có bất thường nào khác.
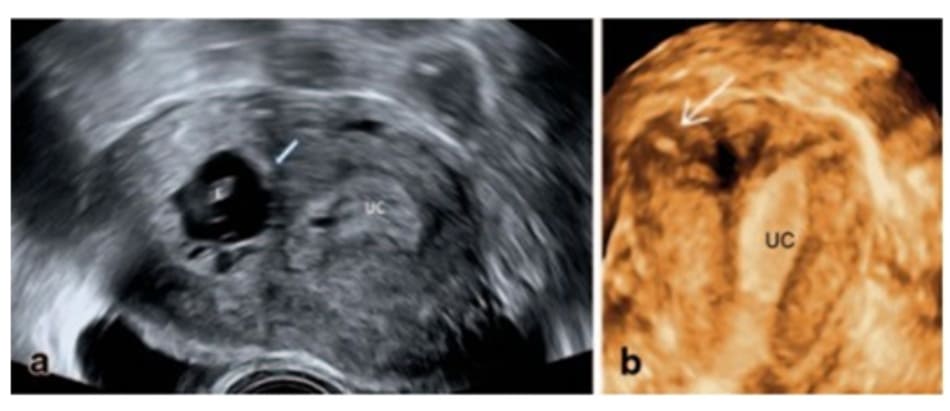
Khi tới phòng khám sức khỏe, cô không có triệu chứng gì đặc biệt. Siêu âm qua ngả âm đạo thấy tử cung có kích thước bình thường, nhưng buồng tử cung bị biến dạng nghiêm trọng, lớp nội mạc tử cung chỉ có thể nhìn thấy ở phần trung tâm và phía trên bên trái của buồng tử cung. Ở bên phải phát hiện một túi thai chứa một phôi sống 6,2 mm (Hình 16.1a). Túi thai được ngăn cách hoàn toàn với lớp nội mạc tử cung bởi một lớp cơ tử cung dày. Không thấy phần màng rụng xung quanh túi thai. Mặc dù trên siêu âm quan sát được doạn kẽ của vòi tử cung, nhưng không thể xác định được nội mạc tử cung ở phía trên bên phải của buồng tử cung. Những dữ kiện này gơi ý một thai nằm hoàn toàn trong cơ tử cung.
Chiều dài đầu mông của thai nhỏ hơn so với tuổi thai, đồng thời nhịp tim thai cũng chậm hơn bình thường. Mặc dù tình trạng này khả năng cao là sẽ sảy, nhưng sản phụ vẫn nên được điều trị. Xét về vị trí của thai, việc điều trị bằng phẫu thuật sẽ rất khó khăn vì không thể đưa dụng cụ đến tiếp cận túi thai qua cổ tử cung. Cách tiếp cận qua ổ bụng vào cơ tử cung sẽ có nguy cơ gây thêm tổn thương cho cơ này và có nguy cơ sót thai/rau. Sau khi thảo luận, cô đã lựa chọn điều trị nội khoa bằng meth- otrexate. Các xét nghiệm công thức máu, đông máu, chức năng gan thận của sản phụ đều bình thường. Nồng độ B-hCG của cô là 35,119 IU / l.
2. Hướng xử trí?
- Chỉ định dùng MTX toàn thân
- Chỉ định dùng MTX tại chỗ
- Nạo hút thai dưới hướng dẫn siêu âm
- Loại bỏ khối thai qua nội soi tử cung
- Loại bỏ khối thai qua nội soi ổ bụng
- Mở ổ bụng giải quyết tổn thương
- UAE
3. Chẩn đoán và đánh giá
Thai trong cơ tử cung (IMP) là một dạng thai ngoài tử cung hiếm gặp. Nó được đặc trưng bởi sự xuất hiện của tổ chức nguyên bào nuôi bên ngoài nội mạc tử cung, có nghĩa là khối thai nằm một phần hoặc hoàn toàn trong cơ tử cung. Sản phụ có IMP ở giai đoạn sớm thường không có triệu chứng, nhưng đôi khi biểu hiện với nhiều triệu chứng khác nhau, từ chảy máu âm đạo mức độ ít và đau hạ vị cho đến trụy mạch do vỡ tử cung và xuất huyết nội. Căn nguyên của IMP chưa được biết rõ; tuy nhiên, có ý kiến cho rằng chấn thương do các phẫu thuật trước ở (thân) tử cung có thể hình thành các bất thường cơ tử cung, cho phép thai có thể làm tổ trong cơ. IMP cũng được cho là có liên quan đến các bệnh lý tuyến cơ tử cung (lạc nội mạc tử cung trong cơ tử cung).
IMP thường khó chẩn đoán do thai có thể làm tổ ở bất kỳ đâu trong cơ tử cung, và ở bất kỳ độ sâu nào. Chẩn đoán được xác định trên siêu âm. Chụp cộng hưởng từ (MRI) không được sử dụng để xác định chẩn đoán, vì những người thực hiện siêu âm có kinh nghiệm thường có thể tiếp cận chẩn đoán mà không cần thêm phương tiện nào khác. Siêu âm 3D có thể giúp chúng ta quan sát được rõ vị trí giao thoa nội mạc – cơ tử cung, nơi được cho là ranh giới giữa thai trong và ngoài buồng tử cung.
Bộ tiêu chuẩn sau đã được đề xuất để chẩn đoán IMP trên siêu âm:
- Túi thai/sản phẩm của quá trình thụ thai nằm ở trên lỗ trong cổ tử cung và phía bên trong lớp mô kẽ của vòi Fallope
- Có bằng chứng cho thấy các nguyên bào nuôi xâm nhập qua vị trí giao thoa nội mạc – cơ tử cung (trong trường hợp IMP bán phần) và xâm nhập vào thẳng cơ tử cung (IMP toàn phần)
- Không có tổ chức màng rụng xung quanh nguyên bào nuôi
- Có bằng chứng chứng minh tăng tưới máu xung quanh tổ chức nguyên bào nuôi trên siêu âm
Mang thai trong cơ tử cung nên được phân biệt với thai trong cổ tử cung hoặc thai bám sẹo mổ cũ, cũng có bản chất là sự xâm lấn nguyên bào nuôi vào cơ tử cung. Những loại chửa ngoài tử cung này đại diện cho một phân nhóm riêng biệt của chửa ngoài tử cung vì chúng nằm ở vị trí gần hoặc thấp hơn lỗ trong cổ tử cung, xảy ra sau các chấn thương trên thân tử cung và diễn biến lâm sàng khá giống nhau. Không nên nhầm lẫn IMP với thai trong mô kẽ, nên trên siêu âm cần xác định được đoạn kẽ – đoạn vòi tử cung tiếp giáp với thân tử cung, để xem vị trí tương quan giữa túi thai và mô kẽ đó. Ngoài ra cần phân biệt IMP với bệnh lý nguyên bào nuôi thai nghén thể xâm nhập, vì bệnh này cũng biểu hiện trên siêu âm bởi một khối bất thường trong cơ tử cung được tưới máu tốt.
Diễn biến lâm sàng và phương pháp điều trị IMP dựa trên vị trí của khối thai, mức độ xâm lấn vào cơ tử cung, tuổi thai tại thời điểm chẩn đoán, khả năng sống của thai và thai có phải là kết quả của điều trị hiếm muộn không. Trong trường hợp IMP bán phần, có thể đưa dụng cụ nong và nạo tiếp cận khối thai qua ngả âm đạo; tuy nhiên, thủ thuật cần được thực hiện dưới sự hướng dẫn của siêu âm để đảm bảo nạo vét hết tổ chức cũng như giảm thiểu nguy cơ thủng tử cung. Còn đối với trường hợp IMP toàn phần, khi không thể tiếp cận túi thai qua ngả âm đạo, điều trị tại chỗ hoặc toàn thân bằng methotrexate có thể là 1 phương án tốt. Gây tắc động mạch tử cung cũng đã được mô tả trong một số trường hợp lâm sàng, và đã thực hiện thành công. IMP có thể được duy trì đến tam cá nguyệt thứ 3 và sinh con ra thành công; tuy nhiên, những phụ nữ không có triệu chứng và vẫn muốn giữ thai cần được thông báo về nguy cơ vỡ tử cung và cắt bỏ tử cung do dính nhau thai sau sinh dẫn tới băng huyết. Trong trường hợp trên, nên quyết định đình chỉ thai nghén bởi những dữ kiện đó đã gợi ý thai đang có diễn biến bất thường. Nếu thai bình thường, bệnh nhân có thể để theo dõi tiếp. Tuy nhiên, điều này gần như chắc chắn dẫn đến tình trạng dính nhau thai sau sinh và bệnh nhân có nguy cơ cao phải cắt bỏ tử cung. Và tất nhiên, cũng sẽ có nguy cơ vỡ tử cung và xuất huyết lớn.
Nên điều trị bảo tồn và nội khoa ở những sản phụ không thể/ không muốn phẫu thuật. Điều trị nội khoa cơ bản vẫn sử dụng MTX tiêm tại chỗ. Methotrexate ngăn chặn sự phát triển của thai kỳ và tạo điều kiện cho sản phụ phục hồi. IMP đôi khi biểu hiện như một tình trạng đe dọa tính mạng, và cần điều trị phẫu thuật ngay lập tức. Tuy nhiên, bệnh nhân của chúng tôi không có triệu chứng và chúng tôi có thể cho cô ấy lựa chọn các phương pháp điều trị khác nhau nhằm bảo tổn tử cung tối đa.
4. Điều trị
Bệnh nhân được chỉ định tiêm methotrexate tại chỗ, tiếp cận qua ngả âm đạo. Cô ấy đã được cho ibuprofen 400 mg và coamoxiclav 625 mg uống 30 phút trước khi làm thủ thuật. Túi thai được ‘tiêm’ MTX dưới hướng dẫn siêu âm thời gian thực bằng kim dài 33 cm 18 G. Đầu kim được đưa vào đúng vị trí ngực của phôi thai và bắt đầu hút áp lực âm cho đến khi tim ngừng hoạt động. Sau đó, kim được rút vào khoang phôi và tiếp tục hút ra 1.5 ml dịch phôi. Sau đó 25 mg methotrexate được tiêm vào túi thai. Bệnh nhân chỉ cảm thấy khó chịu một chút trong khi tiêm. Sau khi thủ thuật kết thúc, 1 giờ sau cô ấy có thể về nhà tiếp tục theo dõi.
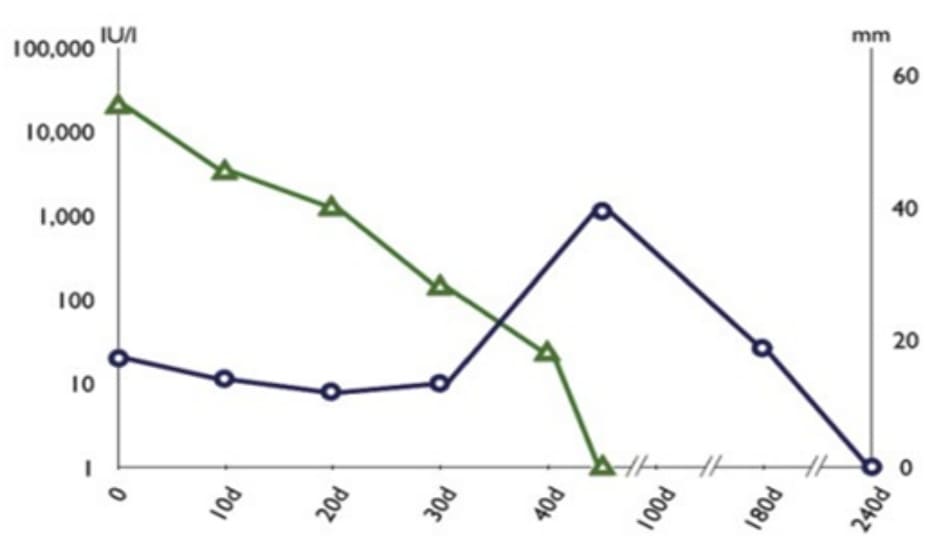
Sau liệu trình, bệnh nhân vẫn khỏe mạnh và cô ấy được tái khám định kỳ. Β-hCG huyết thanh của cô ấy giảm đều đặn và về mốc bình thường sau 6 tuần kể từ khi bắt đầu điều trị. Ban đầu túi thai giảm kích thước, nhưng sau đó trở nên lớn hơn do những thay đổi của hiện tượng thoái triển trên diện rộng để đạt được kích thước đỉnh vào 7 tuần sau khi tiêm. Sau đó, kích thước túi bắt đầu giảm trở lại và sau 8 tháng thì hết hoàn toàn (Hình 16.2).
5. Kết quả
Ban đầu, cô ấy bị chảy máu âm đạo bất thường, nhưng chu kỳ kinh nguyệt của cô ấy đã trở lại sau 2 tháng tiêm methotrexate. Vào lần tái khám ở tháng thứ 12 của cô ấy, nửa bên phải buồng tử cung vẫn khó quan sát do dính. Tuy nhiên, phần mô kẽ của vòi tử cung bên phải vẫn bình thường (Hình 16.1b). Cô ấy đang lên kế hoạch mang thai tiếp và chúng tôi đề nghị cô nên phẫu thuật cắt vòi tử cung bên phải để tránh mắc IMP thêm 1 lần nữa.
6. Đúc kết lâm sàng
- Phụ nữ mang thai trong cơ tử cung có thể không có triệu chứng nhưng cũng có thể có các triệu chứng nghiêm trọng như vỡ tử cung hoặc xuất huyết ồ ạt
- Việc chẩn đoán khó khăn do khối thai có thể ở bất kỳ vị trí nào trong cơ tử cung, ở bất kỳ độ sâu nào.
- Chẩn đoán thường được xác định trên siêu âm. Siêu âm ba chiều cung cấp cái nhìn rõ ràng về khớp nối nội mạc – cơ tử cung, có thể hữu ích trong những trường hợp khó.
- Thai ngoài tử cung nên được phân biệt với thai ở cổ tử cung và thai bám sẹo mổ cũ.
- Các lựa chọn điều trị bao gồm nong và nạo dưới hướng dẫn của siêu âm, điều trị nội khoa tại chỗ hoặc toàn thân có hoặc không kèm theo gây tắc động mạch tử
- Mang thai trong cơ tử cung có thể phát triển đến tam cá nguyệt thứ ba và trẻ sinh ra vẫn sống bình thường; tuy nhiên, sản phụ sẽ có nguy cơ vỡ tử cung và cắt tử cung do dính bánh nhau dẫn tới băng huyết.
- IMP đôi khi biểu hiện như một tình trạng đe dọa tính mạng cần điều trị phẫu thuật ngay lập tức.
7. TÀI LIỆU THAM KHẢO
- Kirk E, McDonald K, Rees J, Govind Intramural ectopic pregnancy: a case and review of the literature. Eur J Obstet Gynecol Reprod Biol. 2013;168:129–33.
- McGowan Intramural pregnancy. JAMA. 1965;192:637–9.
- Khalifa Y, Redgment CJ, Yazdani N, Taranissi M, Craft Intramural preg- nancy following difficult embryo transfer. Hum Reprod. 1994;9:2427–8.
- Memtsa M, Jamil A, Sebire N, Jauniaux E, Jurkovic D. Diagnosis and management of intramural ectopic pregnancy. Ultrasound Obstet Gyne- 2013;42:359–62.
- Fait G, Goyert G, Sundareson A, Pickens A Intramural pregnancy with fetal survival: case history and discussion of etiologic factors. Obstet Gy- necol. 1987;70:472–4.
- Wong KS, Tan J, Ang C, Ngu A. Myomectomy scar ectopic pregnancy. Aust N Z J Obstet 2010;50:93–4.
- Ginsburg KA, Quereshi F, Thomas M, Snowman B. Intramural ectopic pregnancy implanting in Fertil Steril. 1989;51:354–6.
- Naftalin J, Jurkovic D. The endometrial-myometrial junction: a fresh look at a busy Ultrasound Obstet Gynecol. 2009;34:1–11.
- Seow KM, Huang LW, Lin YH, Lin MY, Tsai YL, Hwang JL. Cesarean scar pregnancy: issues in Ultrasound Obstet Gynecol. 2004;23:247–53.
- Jurkovic D, Mavrelos Catch me if you scan: ultrasound diagnosis of ectopic pregnancy. Ultrasound Obstet Gynecol. 2007;30:1–7.
- Hafner T, Aslam N, Ross JA, Zosmer N, Jurkovic D. The effectiveness of non-surgical management of early interstitial pregnancy: a report of ten cases and review of the literature. Ultrasound Obstet Gynecol. 1999;13:131–6.
- Sebire NJ. The diagnosis of gestational trophoblastic disease in early pregnancy: implications for screening, counseling and management. Ul- trasound Obstet Gynecol. 2005;25:421–4.
- Wang S, Dong Y, Meng Intramural ectopic pregnancy: treatment us- ing uterine artery embolization. J Minim Invasive Gynecol. 2013;20:241– 3.
Tham khảo thêm một số bài viết cùng chủ đề