Bài viết Thông khí dao động tần số cao không xâm lấn ở trẻ sơ sinh: xem xét sinh lý, sinh học và dữ liệu lâm sàng được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Non-invasive high-frequency oscillatory ventilation in neonates: review of physiology, biology and clinical data
Tóm tắt
Thông khí dao động tần số cao không xâm lấn (NHFOV, Non-invasive high-frequency oscillatory ventilation) bao gồm ứng dụng lưu lượng lệch (bias flow) tạo ra áp lực dương căng liên tục với dao động chồng lên nhau, có tần số không đổi và pha thở ra chủ động. NHFOV kết hợp các lợi thế của thông khí tần số cao (không cần đồng bộ hóa, hiệu quả cao trong việc loại bỏ CO2) và áp lực đường thở dương liên tục qua mũi (CPAP) (giao diện không xâm lấn, tăng dung tích cặn chức năng cho phép cải thiện oxy hóa). Có đủ bằng chứng lâm sàng chứng minh rằng NHFOV có thể được thử trong một số trường hợp được chọn lọc, trong đó CPAP hoặc thông khí không xâm lấn thông thường đã thất bại. Tuy nhiên, không có dữ liệu rõ ràng về tính hữu ích lâm sàng của nó và cần có các nghiên cứu ngẫu nhiên có kiểm soát. Mục đích của chúng tôi là xem xét sinh lý và tác dụng sinh học của NHFOV, để trình bày bằng chứng lâm sàng hiện tại về việc sử dụng nó, để cung cấp một số nguyên tắc hướng dẫn cho bác sĩ lâm sàng và đề xuất hướng nghiên cứu tiếp theo.
Giới thiệu
Thông khí dao động tần số cao ở trẻ sơ sinh đặt nội khí quản (HFOV) thường được sử dụng trong chăm sóc sức khỏe trẻ sơ sinh và nhi khoa.[1, 2] Tuy nhiên, xử trí lâm sàng đối với hội chứng suy hô hấp ở trẻ sơ sinh (RDS) đã tiến triển theo hướng tiếp cận không xâm lấn sử dụng áp lực đường thở dương liên tục (CPAP, continuous positive airway pressure) hoặc nhiều loại thông khí không xâm lấn (NIV, non-invasive ventilation): do đó, việc áp dụng CPAP mũi sớm hiện nay được khuyến nghị ở cả Châu Âu [3] và Hoa Kỳ.[4] Kinh nghiệm trong việc sử dụng HFOV xâm lấn và phương pháp không xâm lấn được khuyến nghị bằng cách nào đó đã thúc đẩy các bác sĩ lâm sàng kết hợp cả hai khái niệm. Về mặt lý thuyết, HFOV không xâm lấn (NHFOV) sẽ cung cấp các lợi thế của HFOV (không cần đồng bộ hóa, loại bỏ CO2 cao, ít volutrauma/barotrauma) và CPAP mũi (giao diện không xâm lấn, tăng FRC cho phép oxy hóa cải thiện). Do đó, NHFOV có thể hữu ích để tránh thông khí xâm lấn và các biến chứng của nó. Hơn nữa, với các đặc điểm vật lý HFOV, NHFOV về mặt giả thuyết có thể hiệu quả hơn các loại hỗ trợ hô hấp không xâm lấn khác trong một số điều kiện lâm sàng.
NHFOV đã được thử nghiệm trong một số nghiên cứu trên thực nghiệm và động vật, trong khi các nghiên cứu lâm sàng nhỏ cũng đã được thực hiện. Tuy nhiên, do tính đơn giản của nó, việc sử dụng NHFOV đã tăng lên và hiện nay nó thường được sử dụng trong chăm sóc đơn vị chăm sóc đặc biệt cho trẻ sơ sinh hàng ngày, đặc biệt là ở Châu Âu [5] và Canada,[6] mặc dù không có bằng chứng rõ ràng về tính hữu ích lâm sàng của nó. Mục đích của bài viết này là xem xét sinh lý và tác dụng sinh học của NHFOV, để trình bày bằng chứng lâm sàng hiện tại về việc sử dụng nó, để cung cấp một số nguyên tắc hướng dẫn cho bác sĩ lâm sàng và đề xuất hướng điều tra thêm trong lĩnh vực này.
Nguyên tắc cơ bản của NHFOV
NHFOV bao gồm việc áp dụng lưu lượng lệch tạo ra áp lực dương căng liên tục với các dao động được đặt chồng lên trên nhịp thở tự phát, thông qua giao diện không xâm lấn. Các dao động có tần số không đổi và giai đoạn thở ra chủ động. CPAP xủi bọt, được biết là cải thiện trao đổi khí, cung cấp một áp lực dương không đổi tương tự với các dao động, nhưng sau đó nhỏ hơn nhiều, không đều (vì chúng có mô hình đa tần số) và thiếu pha thở ra tích cực.[7] Ngoài ra, trong NHFOV, áp lực đường thở trung bình (Paw) có thể đạt giá trị cao hơn trong CPAP xủi bọt. Điều này là có thể bởi vì NHFOV được sản xuất với máy thở thay vì van bằng cột nước đơn giản và bởi vì nguy cơ lưu giữ CO2 do bẫy khí có thể tránh được bằng các dao động tần số cao được đặt chồng lên nhau. Các loại thông khí tần số cao khác đã được sử dụng trong chăm sóc tích cực ở trẻ sơ sinh, chẳng hạn như thông khí gõ tần số cao (NHFPV) hoặc thông khí phản lực tần số cao không xâm lấn. Chúng khác nhau liên quan đến giai đoạn thở ra và các đặc điểm vật lý cơ bản khác. Ngay cả khi không có sự đồng thuận rộng rãi về giá trị của giai đoạn thở ra tích cực, chúng tôi vẫn thích tập trung vào HFOV trong tổng quan này.
NHFOV có thể được cung cấp với các máy thở khác nhau có pít-tông hoặc màng dao động có thể tạo ra áp lực dương lên lưu lượng lệch và pha thở ra chủ động. Một số thiết bị khác tạo ra dao động tần số cao do gián đoạn lưu lượng do đóng mở theo chu kỳ của van áp lực dương cuối thì thở ra và điều này hoàn toàn không thể được coi là một dạng NHFOV. Một số máy thở sơ sinh hiện đại về mặt kỹ thuật có thể cung cấp NHFOV, mặc dù hiệu suất của chúng có thể thay đổi ở các cài đặt cực đoan hoặc cho trẻ sơ sinh đủ tháng.[8, 9] Một khảo sát gần đây của Châu Âu đã mô tả biến thể rộng rãi trong loại thiết bị được sử dụng để cung cấp NHFOV.[5] Một khái niệm mới có cũng được giới thiệu gần đây, khi các thí nghiệm đã chứng minh tính khả thi của việc tạo NHFOV thông qua việc điều khiển quạt và van: điều này cho phép thiết kế máy thở chỉ dành riêng cho NHFOV.[10]
Sinh lý của NHFOV
Ở những bệnh nhân được đặt nội khí quản thở HFOV, các dao động cung cấp một thể tích nhỏ, là yếu tố chính quyết định loại bỏ CO2.[11] Trong NHFOV, nhịp thở tự nhiên được duy trì và dao động được đặt lên trên sự thay đổi áp lực đường thở do thở thông thường. Chúng tôi đã nghiên cứu sự tương tác giữa nhịp thở tự nhiên và dao động điều chỉnh một mô hình thực nghiệm được thiết kế cho các nghiên cứu thông khí ở người lớn,[12] chúng tôi đã sử dụng một ma- nơ-canh trẻ sơ sinh hoặc trẻ em và một mô phỏng phổi đầy đủ. Một ví dụ về theo dõi áp lực và thể tích thu được trong mô hình sơ sinh của NHFOV được đưa ra trong hình 1. Khi mô phỏng trẻ nhỏ ngoài độ tuổi sơ sinh dưới NHFOV mặt nạ đầy đủ, cả hai thể tích thủy triều và dao động đều góp phần trao đổi khí và có mối tương quan giữa chúng; hơn nữa, truyền dao động là biến số ảnh hưởng đáng kể đến thông khí.[13, 14] Trao đổi khí trong HFOV không hoàn toàn được hiểu và bao gồm một số hiện tượng.[15] Tuy nhiên, dữ liệu gần đây đã xác nhận rằng NHFOV có thể thải CO2 từ khoảng chết của đường thở trên.[16] Do đó, NHFOV và nhịp thở thông thường có thể ảnh hưởng đến việc loại bỏ CO2 ở các mức độ khác nhau và điều này có thể tạo ra hiệu ứng hiệp đồng.
Truyền dao động được đo bằng tỷ số áp lực dao động (OPR), là tỷ số giữa ΔP được đặt ở máy thở và biên độ dao động thực sự được đo ở một mức nhất định (ví dụ, tại giao diện hoặc hầu họng).[17] Dao động được truyền tốt hơn qua cấu trúc cứng, do đó chúng có thể bị giảm đáng kể bởi các giao diện, vì các vật liệu mềm này làm tăng sự thoải mái cho bệnh nhân.
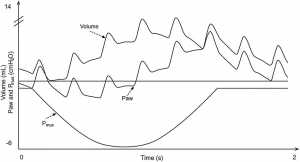
“Pmus là áp lực cơ hít vào âm tính do bệnh nhân tạo ra một cách tự nhiên, Paw chỉ ra áp lực đường thở. Dữ liệu được tạo ra bằng mô hình được sửa đổi từ thiết lập dành cho người lớn12 bao gồm một con ma-nơ-canh sơ sinh được thông khí qua mặt nạ mũi và khí quản đã được kết nối với phổi thử nghiệm hoạt động điện tử (ASL5000; Ingmar Medical, Pittsburgh, Pennsylvania, Hoa Kỳ). Một bộ tạo dao động Sensormedics SM3100A (Carefusion, San Diego, California, USA) đã được sử dụng. Dữ liệu được lọc ở tần số 100 Hz và được đo tại trình mô phỏng phổi bằng một phần mềm cụ thể (ICU Lab rel.2.3; Hệ thống điện tử tiên tiến KleisTEK, Bari, Italy). Một trẻ sơ sinh bình thường không có bệnh phổi (cân nặng khi sinh: 3 kg, sức cản đường thở: 80 cmH2O/L/s, độ giãn nở 1 mL/cmH2O/kg) ở nhịp thở 30 nhịp/phút đã được mô phỏng. Một hơi thở tự phát duy nhất được hiển thị. Các thông số NHFOV như sau: áp lực đường thở trung bình 6 cmH2O; ΔP 40 cmH2O; tần số 5 Hz, thời gian hít vào 50%.”
Việc sử dụng các giao diện bên ngoài (mặt nạ mũi hoặc mặt) cũng có thể dẫn đến một số giảm dao động thêm bởi các mô, trong khi sử dụng ngạnh mũi về mặt lý thuyết có thể làm giảm hiệu ứng này. Trên thực tế, trẻ sơ sinh ngoài độ tuổi sơ sinh được thông khí qua NHFOV qua mặt nạ chỉ có OPR là 0,17 trong miệng.[13] Tóm lại, việc truyền dao động thực sự đến phế nang có thể là tối thiểu do rò rỉ không thể tránh khỏi và những điều trên- mô tả lý do; tuy nhiên, dao động ngực có thể nhìn thấy có lẽ không cần thiết để đạt được thông khí đầy đủ trong hầu hết các trường hợp, vì NHFOV loại bỏ CO2 chủ yếu từ khoảng chết của đường hô hấp trên.[16]
Việc lựa chọn giao diện nên cân bằng hai mục tiêu: đạt được sự thoải mái thỏa đáng và giảm bớt việc giảm và mất áp lực. Các nghiên cứu lâm sàng được công bố cho đến nay hầu hết được sử dụng ống mũi họng đơn, dài, có sức cản đường thở cao. Tuy nhiên, các nghiên cứu trên thực nghiệm đã chứng minh rằng việc sử dụng các ngạnh ngắn 2 mũi (binasal) là khả thi về mặt kỹ thuật và có thể cung cấp thông khí hiệu quả. [18, 19] Quan trọng nhất, các ngạnh như vậy là giao diện phổ biến nhất vì chúng được khuyên dùng hơn là các ống thông mũi họng đơn để cung cấp CPAP. Trên thực tế, chúng làm giảm rò rỉ từ lỗ mũi đối diện và cung cấp sức đề kháng thấp hơn, [20] mặc dù ống mũi họng có thể có độ giãn nở thành thấp hơn so với ngạnh mũi. Tuy nhiên, ngay cả trong các ngạnh binasal ngắn có thể có các tính chất cơ học khác nhau. Tất cả các yếu tố này có thể ảnh hưởng đến hiệu quả của NHFOV và sẽ cần các nghiên cứu sâu hơn để làm rõ những vấn đề này. Không có nghiên cứu cơ học về NHFOV mặt nạ mũi. Mặt nạ có khả năng làm giảm sự truyền dao động khi nó xảy ra đối với trẻ nhỏ ngoài độ tuổi sơ sinh, tuy nhiên, mặt nạ mũi ít nhất có hiệu quả như các ngạnh binasal trong việc cung cấp NHFOV qua mặt nạ mũi đã được sử dụng trong thực hành lâm sàng và cũng có vẻ phù hợp cho NHFOV (xem tệp video bổ sung trực tuyến). Tóm lại, các giao diện có các tính chất cơ học khác nhau, do đó các giao diện khác nhau có thể cần thiết trong các thời điểm khác nhau và cho các bệnh nhân khác nhau; thay đổi giao diện một cách an toàn cũng có thể hữu ích để giảm nguy cơ chấn thương da trong trường hợp áp dụng lâu dài.
Sự hiện diện của dao động tần số cao giúp loại bỏ nhu cầu đồng bộ hóa thông khí cơ học. Đây là một lợi thế do những khó khăn trong việc đạt được sự đồng bộ hóa tốt trong NIV ở trẻ sơ sinh và do tương tác máy thở của bệnh nhân kém có thể làm giảm đáng kể hiệu quả thông khí. Thật thú vị, một nghiên cứu trên động vật cho thấy, trái ngược với thông khí hỗ trợ áp lực không xâm lấn, NHFOV không gây ra co thắt thanh quản thì hít vào và ngược lại không làm giảm sự giãn nở của thanh quản thì thở ra.[23] Do đó, tương tác giữa máy thở và bệnh nhân có thể tốt hơn trong NHFOV so với NIV thông thường. Tuy nhiên, nghiên cứu tương tự cho thấy ức chế trung tâm hô hấp khi NHFOV được cung cấp qua mặt nạ mũi ở tần số 4 Hz,[23] tác dụng này không qua trung gian của giảm CO2 máu và có thể được liên kết với một số hiện tượng, chẳng hạn như tăng hoạt động của thụ thể căng phổi qua thần kinh X24 hoặc hoạt động liên quan đến thành ngực.[25] Viêm, đau hoặc khó chịu cũng có thể bị ảnh hưởng.[26] Ngược lại, các tác giả khác cho thấy mặt nạ mũi cung cấp dao động tần số cao kích thích nỗ lực hô hấp ở bệnh nhân người lớn bị ngưng thở trung tâm khi ngủ.[27] Do đó, ảnh hưởng của NHFOV trên kiểu thở tự phát có thể phức tạp và cần nghiên cứu thêm về sinh lý.
Tác dụng sinh học của NHFOV
Giống như bất kỳ kỹ thuật hỗ trợ hô hấp khác, NHFOV có thể có một số tác dụng sinh học. Chúng có thể liên quan đến các dao động hoặc sử dụng giao diện không xâm lấn. Về loại hiệu ứng đầu tiên, Reddy et al [28] đã chỉ ra rằng các dao động chồng chất lên nhịp thở thể tích khí lưu thông bình thường trong chất hoạt động bề mặt làm giảm sức căng bề mặt nhiều hơn đáng kể so với chỉ sử dụng nhịp thở thể tích khí lưu thông bình thường. Sức căng bề mặt giảm khi tần số tăng và đạt giá trị tối thiểu khoảng 7 dyne/cm (7 mN/m) ở tần số rất cao hơn mức sinh lý học (70- 80 Hz). Theo nghiên cứu này, sức căng bề mặt là 15-30 dyne/cm (15-30 mN/m) đạt được với tần số thường được áp dụng khi sử dụng HFOV ở trẻ sơ sinh và trẻ nhũ nhi.[28] Các giá trị phù hợp đã được tìm thấy thử nghiệm chất hoạt động bề mặt từ dịch rửa phế quản phục hồi từ trẻ sơ sinh với RDS cấp tính nặng dưới HFOV xâm lấn.[29] Vì vậy, dường như việc áp dụng áp lực dao động có thể cải thiện chức năng của chất hoạt động bề mặt, nhưng khó có thể tưởng tượng được vai trò lâm sàng của hiệu ứng này, vì tần số cực đoan như vậy không thể đạt được với các bộ dao động có sẵn và bởi vì một hoạt động bề mặt tốt sẽ đạt được sức căng bề mặt phế nang ≤ 5-10 mN/m.[30]
Hai nghiên cứu trên động vật gần đây cho thấy sản xuất protein B-chất hoạt động bề mặt tăng và khử phế nang tốt hơn ở cừu non được điều trị trong 3 tuần với NHFPV.[31, 32] Những nghiên cứu này có thể đại diện lý tưởng cho chứng loạn sản phế quản phổi ở trẻ sơ sinh (BPD), nhưng NHFPV là một loại thông khí tần số cao, do đó những dữ liệu này nên được giải thích thận trọng đối với NHFOV. Một nghiên cứu khác cho thấy những con chuột không được điều trị bằng chất hoạt động bề mặt được thở bằng HFOV xâm lấn trong 2 giờ có tập hợp chất hoạt động bề mặt lớn hơn, oxy hóa tốt hơn và độ giãn nở phổi tốt hơn so với động vật không được điều trị bằng chất hoạt động bề mặt dưới thông khí thông thường.[33] Nghiên cứu này có thể tái tạo giai đoạn đầu của RDS sơ sinh. Bất chấp những hạn chế của các mô hình này, những dữ liệu này cho phép suy đoán rằng, nếu các dao động tần số cao được áp dụng trước khi thay thế chất hoạt động bề mặt (ví dụ, sử dụng NHFOV ở trẻ sơ sinh chưa được đặt nội khí quản trong giai đoạn đầu của RDS), có thể chức năng surfactant sẽ được cải thiện, mặc dù điều này vẫn là giả thuyết.
Về các tác động liên quan đến giao diện không xâm lấn, có thể hình dung rằng có một giao diện dao động trên da có thể tạo ra một số phản ứng cục bộ hoặc chấn thương da, nhưng điều này chưa bao giờ được nghiên cứu, và một cuộc khảo sát châu Âu đã không mô tả các vết thương ngoài da ở bên tác dụng của NHFOV.[5] HFOV sớm đã được khẳng định là ít gây viêm hơn so với thông khí thông thường [34] và người ta có thể tưởng tượng tác dụng tương tự đối với NHFOV so với NIV thông thường. Tuy nhiên, không có dữ liệu có sẵn về vấn đề này, vẫn còn khó điều tra.
Nghiên cứu lâm sàng của NHFOV
Không có thử nghiệm lâm sàng ngẫu nhiên về NHFOV được thực hiện. Ứng dụng đầu tiên của NHFOV bắt đầu từ năm 1998 bởi van der Hoeven et al.[35] Họ đã báo cáo một loạt trường hợp gồm 21 trẻ sơ sinh với các tình trạng hô hấp khác nhau đã chuyển từ CPAP sang NHFOV và mô tả sự cải thiện đáng kể về PaCO2 với độ pH được cải thiện đôi chút. Paw cũng được tăng đáng kể khi chuyển từ CPAP sang NHFOV, mặc dù không có dữ liệu nào về cung cấp oxy.
Các tác giả này đã không thực sự áp dụng NHFOV, như một thiết bị gián đoạn lưu lượng cung cấp dao động thay vì pít-tông dao động chủ động; điều tương tự cũng áp dụng cho một số nghiên cứu sơ bộ khác và chi tiết về các nghiên cứu được cung cấp trong bảng 1. Trẻ sơ sinh cực kỳ non tháng đầu tiên được thông khí thành công với NHFOV đã được báo cáo vào năm 2000,[36] và ba trẻ sơ sinh cực kỳ non nớt khác gần đây đã được thông khí bằng NHFOV.[37] Colaizy et al [38] đã công bố một nghiên cứu theo chiều dọc không ngẫu nhiên, trước và sau, nghiên cứu ghi nhận 14 trẻ sinh non trong giai đoạn phục hồi của RDS. Các tác giả này đã có thể xác nhận việc giảm PaCO2 và kết quả là cải thiện pH sau 2 giờ NHFOV. Các tác dụng tương tự đã được mô tả trong một thử nghiệm chéo ngẫu nhiên nhỏ đăng ký ở người lớn, với suy hô hấp cấp tính được điều trị bằng NHFOV qua mặt nạ, mặc dù điều này chỉ được công bố dưới dạng tóm tắt. Một loạt trường hợp khác của Đức cho thấy NHFOV rất hữu ích trẻ sơ sinh cực non có nguy cơ thất bại sau rút nội khí quản cao. Cuối cùng, vào năm 2014, một mạng lưới gồm bốn đơn vị sơ sinh ở Canada đã công bố loạt trẻ sơ sinh được điều trị NHFOV lớn nhất cho đến nay.[6] Nghiên cứu không kiểm soát này liên quan đến 52 trẻ sơ sinh với tổng số 79 trường hợp NHFOV. Những bệnh nhân này đã được sử dụng NHFOV chủ yếu vì giảm oxy máu và/hoặc rối loạn trao đổi khí. Các tác giả cho rằng số lượng cơ tím giảm trong vòng 6 giờ đầu tiên của NHFOV và 58% bệnh nhân đã được chuyển thành công sang NIV thông thường sau một thời gian NHFOV. Nhu cầu oxy và PaCO2 cũng được cải thiện.
Thật không may, các nghiên cứu này không được kiểm soát hoặc sai lệch (dân số hỗn hợp hoặc nhỏ, tiêu chí không rõ ràng để bắt đầu hoặc đánh giá NHFOV, thiết kế hồi cứu, tiêu chí thay đổi để quản lý các thông số NHFOV). Do đó, không thể đưa ra kết luận về hiệu quả lâm sàng của NHFOV liên quan đến tác dụng của nó đối với việc loại bỏ CO2, mặc dù điều này sau đó được thiết lập tốt [18, 35, 36, 38, 39] Cho đến nay, 111 trẻ đã được mô tả trong các nghiên cứu lâm sàng (bảng 1), mặc dù nhiều trẻ khác có khả năng nhận được loại hỗ trợ hô hấp này trong quá trình chăm sóc hàng ngày.[5, 6]
Về an toàn NHFOV, dữ liệu có sẵn có vẻ phù hợp hơn. Khảo sát châu Âu mô tả dịch tiết đặc, kích động và rò rỉ/trục trặc máy móc là tác dụng phụ chủ yếu của NHFOV.[5] Tuy nhiên, những điều này chỉ được khảo sát theo ý kiến của bác sĩ, nhưng không có vấn đề nào được báo cáo chính thức trong bất kỳ nghiên cứu nào của NHFOV. Người ta cũng có thể đưa ra giả thuyết về sự xuất hiện của chướng bụng trong NHFOV, nhưng điều này không được báo cáo trong các nghiên cứu được mô tả ở trên. Hơn nữa, nó có khả năng chỉ là một vấn đề nhẹ, vì nó xảy ra đối với các hình thức hỗ trợ hô hấp không xâm lấn khác.[41] Ngoài ra NHFOV, không giống như NIV thông thường, không gây ra đóng thanh quản và điều này ít nhất ngăn chặn một phần chướng bụng.
Dumas De La Roque et al[42] đã thực hiện một nghiên cứu ngẫu nhiên về NHFPV đối với chứng thở nhanh thoáng qua ở trẻ sơ sinh. Đây là nghiên cứu ngẫu nhiên duy nhất trong lĩnh vực này và NHFPV tỏ ra vượt trội so với CPAP về thời gian thở nhanh và hỗ trợ hô hấp. Tuy nhiên, như đã nêu ở trên, NHFPV là một chế độ hỗ trợ hô hấp hoàn toàn khác và những kết quả này không thể được áp dụng trực tiếp cho HFOV hoặc cho trẻ sơ sinh mắc RDS hoặc BPD.
Nguyên tắc sử dụng lâm sàng của NHFOV
Một cuộc khảo sát ở Châu Âu đã mô tả một khác biệt rất lớn về Paw, ΔP và tần số.[5] Các nghiên cứu hiện có đã báo cáo việc sử dụng NHFOV trong giai đoạn sau khi rút nội khí quản với Paw = 8 và ΔP ≤25 cmH2O [40] hoặc ở trẻ sơ sinh ổn định với Paw ở cùng mức CPAP, ở các bé trước đây đã được nhận ΔP được chuẩn độ để có dao động ngực có thể nhìn thấy.[38 ] Vì việc loại bỏ CO2 theo NHFOV cũng được cung cấp do làm sạch khoảng chết ở đường thở trên,[16] có lẽ không cần thiết phải tăng ΔP để đạt được dao động ngực có thể nhìn thấy. Trẻ sơ sinh phát triển BPD cũng có thể được hưởng lợi từ NHFOV. Trên thực tế, chúng có thể có mô hình hỗn hợp, bệnh phổi hạn chế/tắc nghẽn gây ra tăng CO2 máu/giảm oxy máu.[43] Vì vậy, những đứa trẻ này cần có Paw cao, hiếm khi có thể đạt được với NIV thông thường và có nguy cơ bẫy khí tồn tại: điều này có thể được giảm đáng kể bởi NHFOV – gây ra làm sạch đường thở trên. Để minh họa cho các thiết lập thực tế, một tệp video bổ sung trực tuyến cho thấy trẻ sơ sinh 25 tuần tuổi thai dưới NHFOV được thở qua mặt nạ mũi với sự thoải mái thỏa đáng và ổn định lâm sàng. Hình 2 minh họa dữ liệu lâm sàng cho bệnh nhân này.

“Đây là một trẻ sơ sinh 25 tuần tuổi thai, sau 35 ngày tuổi sau sinh, bị nhiễm toan hô hấp nặng, dưới NIPPV, sau khi phẫu thuật thắt ống động mạch do rối loạn huyết động. Dữ liệu từ các phân tích khí máu mao mạch được thực hiện sau 2 giờ NIPPV tối đa (áp lực tối đa 25 cmH2O, PEEP 5 cmH2O, tần số 60 nhịp thở/phút, thời gian hít vào (IT) 0,5 giây, lưu lượng 8 L/phút) và 2 giờ sau chuyển sang NHFOV (Paw 15 cmH2O, ΔP 45 cmH2O, tần số 10 Hz, IT 50%). Chỉ số oxy hóa lần lượt là 16 và 10, sau 2 giờ NIPPV và NHFOV. Chăm sóc điều dưỡng đặc biệt đã được áp dụng để giảm rò rỉ và tăng sự thoải mái của bệnh nhân (xem tệp video bổ sung trực tuyến). Bệnh nhân vẫn nằm dưới NHFOV trong 8 ngày trước khi chuyển trở lại NIPPV: không cần thông khí xâm lấn và không có vấn đề cụ thể nào được chú ý. Cột màu đen đại diện cho khí máu động mạch mao mạch (PcapCO2 và PcapO2). Tam giác màu xám nhạt trong nền cho thấy sự cải thiện độ pH.”
Đường kính ngạnh mũi là yếu tố chính quyết định thông khí trong NHFOV: đường kính lớn nhất có thể được ưu tiên [18] hoặc ΔP nên được tăng lên để tăng thông khí.[19] Tuy nhiên, điều này có thể đòi hỏi giá trị ΔP cao, vẫn phải kiểm tra mức độ thoải mái của bệnh nhân. Một chiến lược khả thi khác là tăng thời gian hít vào (IT) lên 50%. Dữ liệu chuẩn cho thấy khi IT là 50%, ΔP 50 cmH2O sẽ có thể cung cấp thể tích khoảng 2 mL.[19] Nếu chúng ta xem xét một thể tích lý tưởng khoảng 1-2 mL/kg, tăng P và IT sẽ có thể để cung cấp thể tích này cho một bệnh nhân 1500-2000 g, [19] mặc dù điều này vẫn chỉ là suy đoán. Hơn nữa, hiệu suất có thể thay đổi khi sử dụng các ngạnh khác nhau: mất áp lực cao hơn và giảm độ thanh thải CO2 đã được chứng minh với một số ngạnh được bán trên thị trường gần đây.[44, 45]
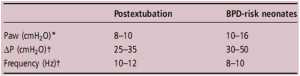
Nhiều giá trị cực đoan hơn không được khuyên hoặc vì rò rỉ không thể tránh khỏi hoặc vì ảnh hưởng đến sự thoải mái và kiểu hô hấp của bệnh nhân vẫn chưa rõ ràng.
Khuyến nghị cho nghiên cứu
NHFOV đã chỉ chịu nghiên cứu thực nghiệm và động vật, cũng như các nghiên cứu lâm sàng nhỏ, không kiểm soát được. Nghiên cứu thực nghiệm vẫn cần thiết để làm rõ tính chất cơ học của mặt nạ mũi và các loại ngạnh mũi khác nhau. Ngược lại, các nghiên cứu trên động vật có lẽ là không cần thiết: trên thực tế, NHFOV có khả năng an toàn và bây giờ chúng ta cần làm rõ hơn về tính hữu ích lâm sàng của nó.
Để đạt được mục tiêu này, một nghiên cứu thí điểm được khuyến nghị, tập trung vào hậu phẫu cho trẻ sơ sinh hoặc những người có nguy cơ mắc bệnh BPD. Sau đó, một thử nghiệm lâm sàng lớn, đa trung tâm, ngẫu nhiên, nên được tiến hành có kết quả là thời gian hỗ trợ hô hấp, ngày thở máy hoặc các điểm cuối tương tự. Các kết quả khó hơn, chẳng hạn như BPD, tỷ lệ tử vong và chức năng hô hấp dài hạn cũng có thể được coi là điểm cuối thứ cấp.
Một thử nghiệm như vậy vẫn chưa được hình thành và có thể có vấn đề về mặt tài trợ. Trên thực tế, một phân tích gần đây cho thấy khoảng 50% các thử nghiệm thông khí sơ sinh đã được thực hiện mà không cần bất kỳ khoản tài trợ nào,[46] khoản đầu tư thích hợp được đảm bảo bởi các cơ quan tài trợ nghiên cứu và/hoặc ngành. Bảng 3 cho thấy tất cả các thử nghiệm hiện đang diễn ra trên NHFOV: bốn thử nghiệm được liệt kê trong Clinicaltrial.gov, trong khi không có thử nghiệm nào xuất hiện trong Sổ đăng ký số thử nghiệm ngẫu nhiên tiêu chuẩn quốc tế hoặc trong Cơ quan đăng ký thử nghiệm lâm sàng Úc-New Zealand. Thật không may, không có thử nghiệm nào trong số này theo một thiết kế đa trung tâm và sức mạnh của chúng là không rõ. Một thử nghiệm đa trung tâm châu Âu khác, nhằm cung cấp NHFOV là hỗ trợ hô hấp chính bắt đầu từ sau khi sinh vẫn chưa bắt đầu nghiên cứu (P. Rimensberger, giao tiếp cá nhân 2015).
Trong khi chờ đợi các thử nghiệm ngẫu nhiên có kiểm soát đầy đủ, do NHFOV có thể có ích từ quan điểm sinh lý bệnh học và tính dễ sử dụng tương đối của nó, người ta có thể xem xét ứng dụng của nó vào kịch bản từng trường hợp sau khi đánh giá tỷ lệ rủi ro/lợi ích.






