Tác giả: Bác sĩ Đặng Thanh Tuấn
Tóm tắt
Trẻ non tháng được sinh ra với đường hô hấp chưa trưởng thành và thiếu chất hoạt động bề mặt và thành ngực đàn hồi. Điều này làm tăng công thở ở một tỷ lệ lớn các trẻ sinh cực non cần thông khí xâm lấn qua ống nội khí quản. Những cải thiện trong việc sử dụng steroid trước sinh và chăm sóc chu sinh tốt hơn cho phép một tỷ lệ trẻ sơ sinh non tháng này được xử trí thông khí không xâm lấn thành công. Thông khí có nguy cơ gây ra chấn thương phổi do thầy thuốc bao gồm tổn thương phổi gây ra thở máy (VILI). Sự đồng bộ hóa thông khí với kiểu thở của bé và giảm thiểu tổn thương phổi là rất quan trọng trong việc giảm các biến chứng như loạn sản phế quản phổi và tỷ lệ bệnh hô hấp lâu dài. Thông khí nhắm mục tiêu theo thể tích ở trẻ sinh non đã được đánh giá trong hai thập kỷ qua và hiện là tiêu chuẩn chăm sóc. Phân tích tổng hợp các thử nghiệm báo cáo rằng nó cải thiện kết cục ngắn hạn lúc xuất viện và một số biến chứng của non tháng.
Giới thiệu
Các cơ sở chăm sóc chuyên sâu sơ sinh và các tiến bộ trong công nghệ đã giúp cải thiện sự sống còn của trẻ sinh cực non (23-25 tuần tuổi thai). Dữ liệu EPICURE từ 1995 và 2005 báo cáo sự gia tăng tỷ lệ sống của trẻ sinh non ở tuổi thai 23-25 tuần nhưng không có thay đổi về bệnh suất hô hấp khi xuất viện. Chứng loạn sản phế quản phổi (BPD, bronchopulmonary dysplasia) tiếp tục đặt ra những thách thức với chi phí chăm sóc sức khỏe tăng lên. Điều này rất có thể là do sự gia tăng số lượng tuyệt đối của trẻ sơ sinh sống sót và xuất viện về nhà với bệnh lý hô hấp đang diễn tiến.
Hội chứng suy hô hấp ở trẻ sinh non là do không đầy đủ về hình thái và sinh hóa và thiếu chất hoạt động bề mặt. Sự chưa trưởng thành của giải phẫu, thành ngực đàn hồi và sự chưa trưởng thành của các con đường sản xuất surfactant ở trẻ sinh non dẫn đến tăng sức căng bề mặt của các đơn vị hô hấp với sự sụp đổ phế nang, xẹp phổi, giảm độ giãn nở và tăng công thở. Bệnh phổi nặng và dai dẳng trong giai đoạn sớm có thể dẫn đến hơn 60% trẻ phát triển BPD. Nguy cơ của BPD cũng liên quan đến mô hình bệnh lý hô hấp. Những em bé bị bệnh phổi nặng hoặc tiến triển sớm có nguy cơ phát triển BPD cao hơn đáng kể so với những trẻ có bệnh phổi tối thiểu.
Chất hoạt động bề mặt
Chất hoạt động bề mặt được tạo ra bởi các tế bào phổi loại II trong phế nang. Sản xuất chất hoạt động bề mặt bắt đầu vào khoảng 22–23 tuần tuổi thai và đỉnh cao vào khoảng 33-35 tuần. Chất hoạt động bề mặt có nhiều đặc tính quan trọng và chúng được tóm tắt trong Box 1. Sự kéo căng cơ học, sự tăng thông khí, các loại catecholamine, cAMP, prostaglandin và leukotrienes từ mẹ được biết là kích thích sự tiết dịch bề mặt.
| Box 1 Thuộc tính của chất hoạt động bề mặt |
|
Việc sản xuất chất hoạt động bề mặt cũng tăng lên bởi sử dụng steroid trước sinh, trẻ đủ tháng, mẹ lạm dụng thuốc phiện và rượu, chủng tộc da đen và giới tính nữ. Các yếu tố lâm sàng có thể làm giảm sản xuất surfactant bao gồm sinh non, ngạt chu sinh, tiểu đường của mẹ, mổ lấy thai, tăng huyết áp thai kỳ của mẹ, đa thai, erythroblastosis fetalis và giới tính nam giới.
Hỗ trợ hô hấp & RDS
Sau khi ổn định khi sinh, nhu cầu hỗ trợ hô hấp phụ thuộc vào thai kỳ, có dùng steroid trước sinh và bệnh suất bao gồm nhiễm khuẩn huyết và chăm sóc chu sinh. Nhu cầu thông khí cơ học xâm lấn tỷ lệ nghịch với thai kỳ lúc sinh. Hầu hết các em bé sinh non (trên 28 tuần tuổi) với RDS có thể được xử trí với hỗ trợ hô hấp không xâm lấn. Tuy nhiên, một tỷ lệ đáng kể các trẻ sinh cực non vẫn cần thở máy trong tuần đầu tiên của cuộc đời. Với những tiến bộ trong công nghệ vi xử lý, một lượng khí nhỏ có thể được cung cấp chính xác cho trẻ sơ sinh. Việc cung cấp thể tích khí lưu thông này có thể được đồng bộ với các nỗ lực thở của bé để giảm thiểu sự không đồng bộ. Trong các phần sau, chúng tôi sẽ thảo luận về các phương thức thông khí cơ học và bằng chứng hỗ trợ việc sử dụng thông khí thể tích ở trẻ sinh non có RDS.
Thông khí hỗ trợ
Thông khí hỗ trợ được định nghĩa là sự di chuyển của khí vào và ra khỏi phổi bởi một nguồn bên ngoài được kết nối trực tiếp với bệnh nhân. Việc sử dụng thông khí áp lực dương với áp lực căng liên tục (Continuous Distending Pressure) nhằm mục đích đạt được sự mở rộng phổi thỏa đáng trong suốt chu kỳ hô hấp và khắc phục tình trạng xẹp phế nang. Điều này tạo điều kiện trao đổi khí của phổi trong khi sản xuất chất hoạt động bề mặt và độ giãn nở của phổi cải thiện. Mục đích của thông khí cơ học là loại bỏ carbon dioxide và cung cấp oxy hóa. Thông khí cơ học có thể là thông khí thông thường hoặc thông khí tần số cao. Trong chuyên khảo này, chúng ta sẽ chỉ thảo luận về thông khí thông thường.
Sử dụng thông khí thông thường, thông khí phút đạt được bằng cách cung cấp thể tích khí lưu thông cài đặt ở tần số thở sinh lý. Các phương thức chính của thông khí có thể là áp lực hoặc thể tích. Đây là phương thức sinh lý mà bác sĩ kiểm soát bằng cách đặt áp lực hoặc thể tích để đạt được thông khí phút. Tuy nhiên có các chế độ thông khí đôi hiện có trên các máy mới hơn kết hợp hai phương thức.
Các chế độ thông khí cơ học có thể được mô tả bằng các thông số sau:
- Làm thế nào mỗi nhịp thở được bắt đầu (kích hoạt)? ví dụ. kích hoạt lưu lượng, kích hoạt áp lực, EMG
- Lưu lượng khí giới hạn trong mỗi lần hít thở như thế nào? ví dụ, giới hạn lưu lượng, giới hạn áp lực
- Làm thế nào nhịp thở chấm dứt (chu kỳ)? Chu kỳ có thể là thể tích, thời gian hoặc giới hạn lưu lượng
Trong chu kỳ thể tích, thì hít vào kết thúc khi đạt được một thể tích nhất định. Trong chu kỳ thời gian, thì hít vào kết thúc khi thời gian hít vào đặt trước đạt được tiếp cận và trong chu kỳ lưu lượng, thì hít vào kết thúc khi lưu lượng giảm xuống một tỷ lệ phần trăm được lựa chọn của tốc độ dòng khí hít vào. Do đó trong TCPL (thông khí giới hạn áp lực, chu kỳ thời gian) và các chế độ thông khí khác có thể được xác định bằng cách sử dụng các biến trên.
Các thông số thông khí
Áp lực hít vào đỉnh (PIP)
Áp lực hít vào đỉnh là áp lực tối đa do máy tạo ra để đưa khí vào bộ dây máy thở. Khí này sẽ đi đến phế nang và các đơn vị hô hấp. Trong thông khí kiểm soát áp lực, bác sĩ sẽ đặt áp lực mong muốn để đạt được thể tích khí lưu thông mong muốn. Trong thông khí kiểm soát thể tích, bác sĩ sẽ đặt thể tích khí lưu thông mong muốn và máy thở tạo ra áp lực để cung cấp thể tích khí lưu thông được cài đặt.
Thời gian hít vào (Ti)
Đây là khoảng thời gian khi máy thở bơm khí vào bộ dây máy thở được đo bằng lưu lượng khí hít vào. Việc đặt thời gian hít vào thích hợp là rất quan trọng để giảm thiểu đói dòng và chấn thương phổi, và tránh gây khó chịu đối với em bé. Để cài đặt thời gian hít vào, các yếu tố bên trong hoặc bên ngoài cần được xem xét và ước tính độ giãn nở và sức cản đường thở. Hằng số một thời gian (tích số của độ giãn nở và sức cản đường thở) được định nghĩa là thời gian được thực hiện bởi phế nang để làm trống 63% thể tích khí lưu thông của nó. Ít nhất ba lần hằng số thời gian được yêu cầu để làm trống 95% thể tích khí lưu thông và năm lần hằng số thời gian làm trống 99% lưu thể tích khí lưu thông. Do đó ở những trẻ bị thiếu surfactant (độ giãn nở thấp) thời gian hít vào ngắn hơn là thích hợp và ngược lại ở những trẻ bị BPD có sức cản đường thở cao, thời gian hít vào dài hơn là mong muốn. Trong khi cài đặt thời gian hít vào nên được thực hiện sao cho tỷ lệ hít vào:thở ra (I:E ratio) là 1:2 và không nhỏ hơn 1:1.
Lưu lượng
Lưu lượng là một yếu tố quan trọng quyết định khả năng của máy thở để cung cấp mức PIP mong muốn. Lưu lượng nền tạo áp lực cho bộ dây máy thở và lưu lượng của máy được sử dụng để tạo ra áp lực và cung cấp thể tích. Hầu hết các thiết bị thông khí kiểm soát áp lực đặt lưu lượng tự động để đáp ứng nhu cầu. Trong thông khí kiểm soát thể tích, lưu lượng được điều chỉnh để đặt thời gian hít vào mong muốn; lưu lượng cao hơn làm cho thời gian hít vào ngắn hơn và ngược lại. Cài đặt chu kỳ lưu lượng chấm dứt thì thở sau khi lưu lượng cung cấp giảm xuống mức phần trăm lưu lượng đỉnh hít vào đã chọn. Điều này được sử dụng để đạt được đồng bộ hóa thở với nhịp thở của bé. Thời gian hít vào rất ngắn có thể gây ra nạn đói dòng và thời gian hít vào rất dài gây ra ngừng cuối giai đoạn hít vào (inspiratory hold).
Áp lực dương cuối thì thở ra (PEEP)
Áp lực căng liên tục hoặc cài đặt PEEP phụ thuộc vào sinh bệnh học của bệnh và mục tiêu điều trị. Cài đặt PEEP được sử dụng để tạo ra dung tích cặn chức năng. Điều này tạo điều kiện trao đổi khí và giảm sự sụp đổ của phế nang vào cuối thời gian thở ra, do đó giảm thiểu tổn thương phổi do sự sụp đổ lặp lại dưới áp lực mở phổi. Có thể đạt được cài đặt PEEP tối ưu bằng cách sử dụng đường cong áp lực trên đồ họa thông khí và đánh giá áp lực mở của đường cong hít vào. Nếu thời gian thở ra quá ngắn hoặc sức cản đường thở quá cao thì có nguy cơ vô tình gây PEEP nội sinh, do đó có thể góp phần gây bẫy khí và tăng nguy cơ tràn khí màng phổi.
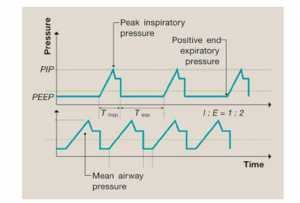
Áp lực đường thở trung bình (MAP)
Áp lực đường thở trung bình được tính bằng cách sử dụng các biến thông khí khác nhau. Nó phụ thuộc vào áp lực hít vào đỉnh, PEEP, thời gian hít vào và lưu lượng khí thở. Oxy hóa tỷ lệ thuận với tích số của MAP và nồng độ oxy khí hít vào (FiO2). Trên máy thở, dạng sóng áp lực có thể được sử dụng để xem MAP, được xác định bởi khu vực dưới đường cong áp lực của một chu kỳ hô hấp. Điều này được tính bằng cách tổng kết tất cả các phân đoạn trên trục thời gian trong một chu kỳ (Hình 1).
Tổn thương phổi gây ra do máy thở (VILI, Ventilator induced lung injury)
Trong bản thân, VILI chịu ảnh hưởng của đa yếu tố (Bảng 1) và gây ra các tổn thương thứ cấp và ảnh hưởng việc cung cấp khí và mức độ đồng bộ hóa giữa máy và bệnh nhân. Nó có thể được nhóm thành:
- Không đồng nhất trong việc cung cấp thể tích khí lưu thông đến phổi: quá ít gây ra tình trạng xẹp phổi (atelectotrauma) hoặc quá nhiều gây ra sự quá căng phế nang (volutrauma),
- Thiếu sự đồng bộ hóa giữa nhịp thở cơ học được cung cấp bởi máy thở và nhịp thở tự phát của trẻ sơ sinh,
- Không có khả năng kiểm soát lưu lượng khí (lưu lượng cố định so với lưu lượng biến đổi) để đáp ứng nhu cầu của bệnh nhân, do đó làm tăng công thở (rheotrauma).
- Vô tình cung cấp áp lực cao (barotrauma)
Áp lực và thể tích
Có những lo ngại rằng chấn thương phổi sơ sinh có thể liên quan nhiều hơn đến quá căng phế nang do thể tích khí lưu thông cung cấp (volutrauma), hơn là do áp lực cao gây ra (barotrauma). Khi thể tích khí lưu thông thích hợp được cung cấp, áp lực không liên quan đến chấn thương phổi. Để giảm thiểu tổn thương phổi do thầy thuốc, nên sử dụng phương thức thông khí thích hợp, sử dụng chế độ thông khí đồng bộ hóa với nhịp thở của bé và các cài đặt thông khí phải phù hợp với bệnh lý của phổi và tình trạng bệnh tức là bệnh cấp tính hoặc cai máy thở.
| Bảng 1. Tổn thương phổi do thông khí gây ra | ||
| Nguyên nhân | Hiệu ứng | |
| Barotrauma | Cung cấp áp lực hít vào quá mức | Gây tổn thương phế nang, phù phổi, rò rỉ khí phổi |
| Volutrauma | Cung cấp thể tích khí lưu thông hít vào quá mức | Sự gián đoạn của các tế bào phế nang và các biểu mô và các lớp nội mô |
| Atelectrauma | Lặp đi lặp lại việc huy động và mất huy động các đơn vị phổi do PEEP không đủ và do thông khí áp lực dương | Hiệu ứng “xé” trên các phế nang trong giai đoạn mở lại các đơn vị phổi.
Mở quá mức một số đơn vị phổi do không có khả năng cung cấp thể tích hít vào đến một số đơn vị phổi bị đóng. |
| Biotrauma | Viêm hoặc nhiễm trùng | Viêm phổi đang tiến triển |
| Rheotrauma | Lưu lượng không phù hợp | Lưu lượng quá mức: PEEP quá mức, bơm phồng phổi quá mức
Không đủ lưu lượng: đói khí, tăng công thở |
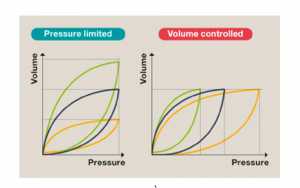
Các chế độ kiểm soát áp lực hoặc nhắm mục tiêu áp lực cho phép các bác sĩ lâm sàng để cài đặt áp lực hít vào đỉnh để cung cấp dòng khí hít vào theo một gradient áp lực. Khi phổi từ từ được bơm khí vào, gradient áp lực giữa máy thở và phế nang giảm xuống, và do đó lưu lượng khí giảm, cho đến khi đạt được một điểm mà áp lực cung cấp khí, khi lưu lượng dừng lại. Mặc dù áp lực được cố định trong các chế độ kiểm soát áp lực nhưng nó không đảm bảo cung cấp khí lưu thông phù hợp. Điều này phụ thuộc vào độ giãn nở phổi. Do đó thể tích khí lưu thông được cung cấp sẽ thấp hơn khi phổi bị cứng, nhưng khi độ giãn nở được cải thiện, thể tích khí lưu thông được cung cấp ở áp lực nhất định cũng được cải thiện. Do đó, trong bối cảnh bệnh phổi thiếu surfactant, bác sĩ phải dự đoán xu hướng quá căng phổi khi độ giãn nở cải thiện, hoặc theo thời gian hoặc đáp ứng với điều trị, chẳng hạn như sau khi sử dụng surfactant ngoại sinh (Hình 2).
Ngược lại, trong các chế độ kiểm soát thể tích, máy thở yêu cầu một thể tích khí lưu thông cài đặt sẽ được cung cấp và máy sẽ cung cấp điều này bất kể áp lực cần thiết để làm việc đó. Do đó, khi phổi ít độ giãn nở, máy thở sẽ tạo ra áp lực đỉnh cao hơn để đạt được thể tích, nhưng sẽ giảm áp lực khi độ giãn nở cải thiện, luôn cố gắng duy trì thể tích khí lưu thông mục tiêu theo quy định của bác sĩ. Sự gia tăng áp lực (PIP) thường gây lo lắng cho các bác sĩ nhưng phải nhận ra rằng trong bối cảnh hiệu quả và an toàn của thông khí, đó là thể tích (Volutrauma) quan trọng hơn chứ không phải là áp lực (Barotrauma).
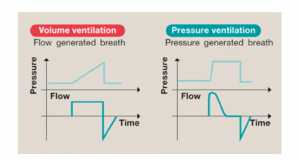
Dạng sóng lưu lượng phản ánh phương pháp mà lưu lượng được cung cấp cho bệnh nhân, và khác nhau giữa hai phương thức thông khí kiểm soát áp lực và kiểm soát thể tích (Hình 3). Với các chế độ kiểm soát áp lực, lưu lượng tăng nhanh cho đến khi đạt được áp lực cài đặt, dẫn đến việc làm đầy phổi nhanh chóng trong thì hít vào ban đầu. Ngược lại, thông khí kiểm soát thể tích tạo ra một dạng sóng hình vuông, trong đó việc lấp đầy phế nang là chậm và áp lực đỉnh và thể tích đạt được vào cuối nguồn thì hít vào. Những loại cung cấp lưu lượng hô hấp khác nhau có lợi thế vốn có tùy thuộc vào sinh lý học của phổi. Ví dụ, các phương thức nhắm mục tiêu áp lực là “front-end loaded” và có thể hiệu quả hơn trong điều trị phổi cứng, xẹp, trong khi ở chế độ kiểm soát thể tích, là “back-end loaded” và có thể hoạt động tốt hơn ở trạng thái thể tích phổi cao hoặc nơi bệnh trở nên đa dạng hơn.
Phương thức thở đôi (Hybrid modes)
Những nỗ lực đã được thực hiện để kết hợp các tính năng của cả hai phương thức thông khí kiểm soát áp lực và kiểm soát thể tích dẫn đến một số phương thức thở đôi. Chúng bao gồm bảo đảm thể tích (VG, volume guarantee), kiểm soát thể tích được điều chỉnh áp lực (PRVC, pressure regulated volume control) và hỗ trợ áp lực đảm bảo thể tích (VAPS, volume assured pressure support). Chúng chủ yếu là các chế độ thông khí kiểm soát áp lực nhưng sử dụng thuật toán kiểm soát máy tính để điều chỉnh tăng và giảm áp lực để tạo ra thể tích khí lưu thông ổn định (PRVC), hoặc sử dụng đo thể tích khí lưu thông đã thở ra để tính toán các yêu cầu về áp lực (VG). Thông khí hỗ trợ áp lực đảm bảo áp lực (VAPS) làm cho việc điều chỉnh áp lực và/hoặc thời gian hít vào trong 1 nhịp thở cho đến khi thể tích mong muốn được cung cấp.
Thông khí đảm bảo thể tích TM (VG)
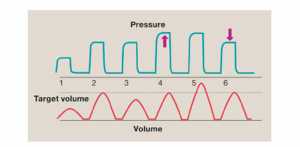
Thông khí đảm bảo thể tích (VG) là chế độ đồng bộ vòng đôi (dual-loop synchronised) cung cấp nhịp thở có giới hạn áp lực chu kỳ thời gian nhưng cho phép áp lực được điều chỉnh để cung cấp thể tích khí lưu thông trong phạm vi được cài đặt bởi bác sĩ. Nó đạt được điều này bằng cách sử dụng một cơ chế phản hồi tự động dựa trên thể tích khí lưu thông đã thở ra của nhịp thở trước đó. Giới hạn áp lực tối đa được cài đặt khoảng 20% so với áp lực cần thiết để cung cấp thể tích khí lưu thông này liên tục.
Các ưu điểm tiềm năng của Volume Guarantee bao gồm ít nguy cơ bị volutrauma hơn do thể tích khí lưu thông không vượt quá khi cải thiện độ giãn nở phổi, giảm áp lực đỉnh khi bé có đóng góp đáng kể vào thể tích khí lưu thông, giảm nguy cơ barotrauma, cung cấp khí lưu thông ổn định hơn và tự động cai áp lực hít vào đỉnh, do đó bảo vệ chống lại chấn thương áp lực. Tuy nhiên, vòng phản hồi có thể có những hạn chế. Khi điều chỉnh PIP được thực hiện theo từng bước nhỏ để tránh bù trừ quá mức, và dựa trên thể tích khí lưu thông thở ra, thể tích khí lưu thông được phân bổ không thể bù được cho nhịp thở với các thay đổi thể tích nhịp thở nhiều, chẳng hạn như do hiện tượng rò rỉ lớn (Hình 4).
Volume guarantee là phương pháp được sử dụng rộng rãi nhất trong việc cung cấp thông khí nhắm mục tiêu theo thể tích, nhưng nó chưa được nghiên cứu kỹ trong các thử nghiệm lâm sàng ngẫu nhiên. Trong số các thử nghiệm được công bố của VG, hầu hết là các hình thức thử nghiệm chéo nhỏ liên quan đến các điểm cuối dựa trên những thay đổi sinh lý ngắn hạn và dữ liệu về các kết cục lâm sàng dài hạn có liên quan đang thiếu.
Một thử nghiệm ngẫu nhiên nhỏ gần đây so sánh giữa thông khí mục tiêu thể tích với thông khí đảm bảo thể tích nhưng không báo cáo bất kỳ sự khác biệt đáng kể nào trong các kết quả ngắn hạn về xuất viện bao gồm tử vong hoặc BPD. Một thử nghiệm khác đang được tiến hành so sánh với thể tích khí lưu thông cao và thấp khi sử dụng VG. Thử nghiệm thí điểm này so sánh 4-5 ml/kg so với 7-8 ml/kg thể tích khí lưu thông. Kết quả của thử nghiệm này dùng để hướng dẫn cài đặt thể tích khí lưu thông thích hợp bằng cách sử dụng thông khí VG.
Thông khí hỗ trợ áp lực đảm bảo thể tích (VAPS)
Chế độ này có thể được mô tả tốt nhất là thông khí thể tích với lưu lượng thay đổi và pha trộn thông khí hỗ trợ áp lực và thông khí kiểm soát thể tích. Thể tích khí lưu thông được đảm bảo được cung cấp theo từng nhịp thở. Mỗi nhịp thở bắt đầu như một nhịp thở Hỗ trợ áp lực lưu lượng thay đổi. Máy thở sẽ đo thể tích khí lưu thông được cung cấp khi lưu lượng của dòng khí hít vào giảm xuống mức cài đặt tối thiểu. Nếu thể tích khí lưu thông được cung cấp bằng hoặc vượt quá thể tích khí lưu thông được cài đặt, nhịp thở Hỗ trợ áp lực được phép tiếp tục và lưu lượng được luân chuyển. Nếu thể tích khí lưu thông theo mục tiêu không đạt được, nhịp thở thay đổi thành nhịp thở được kiểm soát thể tích với dạng sóng lưu lượng hằng định và thì hít vào được tiếp tục cho đến khi thể tích khí lưu thông cài đặt được cung cấp.
Thông khí mục tiêu thể tích điều chỉnh áp lực (PRVC)
PRVC là một chế độ thông khí khác, nhằm cố gắng kết hợp các lợi ích của thông khí giới hạn áp lực và thông khí kiểm soát thể tích. Nó là một chế độ lưu lượng thay đổi của thông khí kiểm soát áp lực nhằm cung cấp thể tích khí lưu thông mục tiêu. Giống như đảm bảo thể tích, PRVC cũng là một hình thức thông khí vòng kín, trong đó áp lực được điều chỉnh theo thể tích khí lưu thông được cung cấp. Thiết bị thông khí mới có các phép đo cảm biến ở đầu nối Y đảm bảo đo lường tốt hơn và cung cấp thể tích khí lưu thông cài đặt chính xác hơn.
Các bác sĩ lâm sàng cài đặt một thể tích khí lưu thông mục tiêu và áp lực tối đa để cung cấp thể tích khí lưu thông. Bộ vi xử lý của máy thở cố gắng sử dụng áp lực thấp nhất với dạng sóng lưu lượng giảm để cung cấp thể tích khí lưu thông đã cài đặt. Nhịp thở đầu tiên được cung cấp ở mức 10 cmH2O trên PEEP và được sử dụng như một nhịp thở thử nghiệm để cho phép bộ vi xử lý tính toán áp lực cần thiết để cung cấp thể tích khí lưu thông cài đặt dựa trên độ giãn nở của phổi bệnh nhân. Ba nhịp thở tiếp theo được cung cấp ở áp lực 75% áp lực tính toán cần thiết. Nếu thể tích khí lưu thông được nhắm mục tiêu không được cung cấp, áp lực hít vào sẽ tăng 3 cmH2O cho mỗi nhịp thở cho đến khi đạt được thể tích khí lưu thông mong muốn. Nếu thể tích khí lưu thông được nhắm mục tiêu vượt quá, áp lực hít vào giảm 3 cmH2O. Áp lực hít vào được điều chỉnh bởi máy thở giữa PEEP và 5 cmH2O dưới giới hạn áp lực trên của bác sĩ cài đặt.
Trong PRVC, áp lực được điều chỉnh theo mức trung bình của bốn nhịp thở trước đó và do đó các biến thiên trong thể tích khí lưu thông đã cung cấp vẫn có thể xảy ra.
Bằng chứng từ các thử nghiệm ngẫu nhiên
Tổng quan Cochrane xem xét 693 trẻ từ 12 thử nghiệm ngẫu nhiên (9 thử nghiệm song song và 3 thử nghiệm chéo) cho thấy việc sử dụng các phương pháp nhắm mục tiêu thể tích làm giảm kết cục tử vong hoặc loạn sản phế quản phổi [RR 0,73 (95% CI 0,57– 0,93), giảm tràn khí màng phổi [RR 0,46 (KTC 95% 0,25–0,84), ngày thông khí [MD −2,36 (95% CI −3,9 đến −0,8)], giảm PaCO2 máu [RR 0,56 (CI 95% 0,33–0,96)], và kết quả kết hợp của nhuyễn hóa chất trằng quanh não thất hoặc xuất huyết não thất độ 3 – 4 [RR 0,48 (95% CI 0,28-0,84). Trẻ sơ sinh thông khí bằng cách sử dụng các chế độ thông khí nhắm mục tiêu theo thể tích đã giảm tử vong và bệnh phổi mãn so với trẻ sơ sinh thở bằng các chế độ nhắm mục tiêu áp lực. Thể tích thông khí được nhắm mục tiêu có liên quan chặt chẽ với thể tích khí lưu thông và kiểm soát carbon dioxide chặt chẽ hơn.
Trong tất cả các nghiên cứu được đưa vào phân tích gộp, chỉ có một dữ liệu dài hạn liên quan đến kết quả về sức khỏe và phát triển thần kinh. Nghiên cứu này đã xem xét 109 trẻ em, trong đó 94 trẻ sống sót sau khi xuất viện và báo cáo rằng hiệu quả của việc thông khí có thể tích ở trẻ rất non tháng và rất nhẹ cân dường như được duy trì trong đánh giá dài hạn. Trẻ sơ sinh thở bằng thông khí kiểm soát thể tích có sử dụng thuốc hít thấp hơn đáng kể nhưng không có sự khác biệt về khả năng thần kinh và số lần đi khám ở bệnh viện.
Tóm lược
Có bằng chứng thuyết phục để hỗ trợ việc sử dụng các chế độ thông khí nhắm mục tiêu theo thể tích vì nó đã được báo cáo là làm giảm tỷ lệ mắc bệnh phổi mãn ở trẻ non tháng. Có nhiều loại phương thức có sẵn trong thông khí nhắm mục tiêu theo thể tích. Thông khí bảo đảm thể tích đã được sử dụng rộng rãi trong thời gian gần đây trên các đơn vị chăm sóc trẻ sơ sinh chuyên sâu. Tuy nhiên, có một số câu hỏi chưa được trả lời bao gồm thể tích khí lưu thông được đặt trên máy thở (khoảng từ 4-8 ml/kg) và trẻ nên cai máy như thế nào. Phương pháp đồng bộ hóa tốt nhất cũng được tranh luận khi thế hệ máy thở hiện tại sử dụng kích hoạt lưu lượng ngoại trừ một máy thở sử dụng hoạt động điện thế cơ hoành. Điều này cần nghiên cứu thêm về đánh giá VTV và tác động đến phát triển thần kinh và kết cục hô hấp.
Điểm thực hành:
- Thông khí nhắm mục tiêu theo thể tích là phương pháp thông khí thông thường của trẻ non tháng
- Có một số chế độ thông khí nhắm mục tiêu theo thể tích bao gồm các phương thức thở đôi như đảm bảo thể tích, mục tiêu thể tích điều chỉnh áp lực và thông khí kiểm soát thể tích.
- Không có sự khác biệt trong kết quả ngắn hạn để giữa kiểm soát thể tích và thông khí đảm bảo thể tích
- Đồng bộ thông khí với nhịp thở tự phát của bé nên được thử với đồng bộ hóa hít vào và thở ra khi có thể
- Vì có một số thuật ngữ được sử dụng để thông khí, việc biết máy thở của bạn là rất quan trọng để tối đa hóa lợi ích





