Bài viết Viêm phổi do COVID-19: Điều trị suy hô hấp khác nhau cho các kiểu hình khác nhau được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: COVID-19 pneumonia: different respiratory treatments for different phenotypes
Viêm phổi COVID-19, loại L
Lúc đầu, viêm phổi COVID-19 có các đặc điểm sau:
• Độ đàn hồi thấp: độ giãn nở gần như bình thường cho thấy lượng khí trong phổi gần như bình thường [3].
• Tỷ lệ thông khí/tưới máu (VA/Q) thấp: do thể tích khí gần như bình thường, tình trạng thiếu oxy có thể được giải thích tốt nhất bằng việc mất điều hòa tưới máu và do mất co mạch do thiếu oxy. Theo đó, ở giai đoạn này, áp lực động mạch phổi gần bình thường.
• Trọng lượng phổi thấp: Chỉ có mật độ hình kính mờ có mặt trên CT scan, chủ yếu nằm ở vị trí dưới màng phổi và dọc theo các khe gian thùy phổi. Do đó, trọng lượng phổi chỉ tăng vừa phải.
• Khả năng huy động phổi thấp: lượng mô không được sục khí rất thấp, do đó khả năng huy động thấp [4].
Để khái niệm các hiện tượng này, chúng tôi đưa ra giả thuyết về chuỗi các sự kiện sau: nhiễm virut dẫn đến phù nề mô kẽ dưới màng phổi cục bộ (tổn thương kính mờ) đặc biệt nằm ở các giao diện giữa các cấu trúc phổi với các đặc tính đàn hồi khác nhau, nơi tập trung stress và strain [5]. Liệt vận mạch do tình trạng thiếu oxy nặng. Phản ứng bình thường đối với tình trạng thiếu oxy là tăng thông khí phút, chủ yếu bằng cách tăng thể tích khí lưu thông [6] (tối đa 15-20 ml/kg), có liên quan đến áp lực trong lồng ngực thì hít vào âm tính hơn. Các yếu tố không xác định khác với thiếu oxy ở những bệnh nhân này, gây kích thích rõ rệt trung khu điều hòa hô hấp. Tuy nhiên, độ giãn nở gần như bình thường giải thích tại sao một số bệnh nhân xuất hiện mà không khó thở khi bệnh nhân hít phải thể tích mà anh ta mong đợi. Sự gia tăng thông khí phút này dẫn đến giảm PaCO2.
Sự tiến triển của bệnh: chuyển đổi giữa các kiểu hình
Bệnh nhân Loại L có thể không thay đổi trong một thời gian và sau đó cải thiện hoặc xấu đi, đây là chìa khóa có thể quyết định sự tiến triển của bệnh – ngoại trừ mức độ nghiêm trọng của bệnh, là độ sâu của áp lực trong lồng ngực âm tính liên quan đến thể tích khí lưu thông tăng trong nhịp thở tự phát. Thật vậy, sự kết hợp của áp lực hít vào âm tính và tăng tính thấm của phổi do viêm, dẫn đến phù phổi mô kẽ. Hiện tượng này, được mô tả ban đầu bởi Barach vào năm 1938 [7] và Mascheroni năm 1988 [8] cả trong một môi trường thực nghiệm, gần đây đã được công nhận là nguyên nhân hàng đầu của Tổn thương phổi do bệnh nhân tự gây ra (P-SILI) [9]. Theo thời gian, phù nề tăng làm tăng trọng lượng phổi, áp lực chồng chất và xẹp phổi vùng phụ thuộc. Khi phù phổi đạt đến một cường độ nhất định, thể tích khí trong phổi giảm và thể tích khí lưu thông được tạo ra áp lực hít vào cho trước thì giảm [10]. Ở giai đoạn này, khó thở phát triển, từ đó dẫn đến làm xấu đi P-SILI. Sự chuyển đổi từ Loại L sang Loại H có thể là do sự tiến hóa của viêm phổi COVID-19 ở một bên và mặt khác là do thông khí căng thẳng cao (high-stress).
Viêm phổi COVID-19, loại H
Bệnh nhân loại H:
• Độ đàn hồi cao: Sự giảm thể tích khí do tăng phù nề làm tăng độ đàn hồi của phổi.
• Shunt từ phải sang trái cao: Điều này là do tỷ lệ cung lượng tim tưới máu cho mô không được sục khí phát triển ở các vùng phổi phụ thuộc do tăng phù và áp lực chồng chất.
• Trọng lượng phổi cao: Phân tích định lượng của CT scan cho thấy trọng lượng phổi tăng đáng kể (> 1,5 kg), theo thứ tự cường độ của ARDS nặng [11].
• Khả năng huy động phổi cao: Lượng mô không sục khí tăng lên có liên quan, như trong ARDS nặng, với khả năng huy động tăng [12]. Kiểu mẫu H, 20 – 30% bệnh nhân trong loạt bệnh nhân của chúng tôi, hoàn toàn phù hợp với các tiêu chí ARDS nghiêm trọng: giảm oxy máu, thâm nhiễm hai bên, giảm độ giãn nở hệ hô hấp, tăng trọng lượng phổi và khả năng huy động.
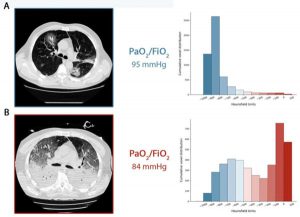
Bảng A: CT scan thu được trong quá trình thở tự nhiên. Phân bố tích lũy của số CT được dịch chuyển sang trái (khoang được sục khí tốt), là ngăn 0 đến -100 HU, mô không có khí hầu như bằng 0. Thật vậy, tổng khối lượng mô phổi là 1108 g, trong đó 7,8% không được sục khí và thể tích khí là 4228 ml. Bệnh nhân nhận oxy với mặt nạ Venturi, FiO2 là 0,8.
Bảng B: CT thu được khi thở máy với PEEP ở mức 5 cmH2O. Phân phối tích lũy của CT scan được chuyển sang bên phải (khoang không sục khí) trong khi các ngăn bên trái bị giảm đáng kể. Thật vậy, tổng trọng lượng mô phổi là 2744 g, 54% trong số đó không được sục khí và thể tích khí là 1360 ml. Bệnh nhân được thở máy ở chế độ Kiểm soát thể tích, thể tích khí lưu thông là 7,8 ml/kg, nhịp thở 20 lần/phút, FiO2 là 0,7.
Hình 1 tóm tắt diễn tiến theo thời gian mà chúng tôi mô tả. Trong Bảng A, chúng tôi cho thấy CT trong nhịp thở tự nhiên của bệnh nhân Loại L khi nhập viện và, trong Bảng B, quá trình chuyển đổi của nó ở Loại H sau 7 ngày hỗ trợ không xâm lấn. Như được chỉ ra, một mức độ thiếu oxy tương tự có liên quan đến các mô hình khác nhau trong hình ảnh phổi.
Điều trị hô hấp
Với mô hình khái niệm này, nó tuân theo việc điều trị hô hấp được cung cấp cho bệnh nhân Loại L và Loại H phải khác nhau. Phương pháp điều trị được đề xuất phù hợp với những gì được quan sát trong COVID-19, mặc dù số lượng bệnh nhân áp đảo trong đại dịch này có thể hạn chế khả năng ứng dụng rộng rãi của nó.
1. Bước đầu tiên để đảo ngược tình trạng thiếu oxy là thông qua sự gia tăng FiO2 mà bệnh nhân Loại L đáp ứng tốt, đặc biệt nếu chưa khó thở.
2. Ở những bệnh nhân Loại L bị khó thở, có sẵn một số lựa chọn không xâm lấn: Ống thông mũi lưu lượng cao (HFNC), Áp lực đường thở dương liên tục (CPAP) hoặc Thông khí không xâm lấn (NIV). Ở giai đoạn này, việc đo lường (hoặc ước tính) sự dao động áp lực thực quản thì hít vào là rất quan trọng [13]. Trong trường hợp không có đo áp lực thực quản, cần đánh giá các biện pháp thay thế để đo công thở, chẳng hạn như sự dao động của áp lực tĩnh mạch trung tâm [14], hoặc phát hiện lâm sàng về nỗ lực hít vào quá mức. Ở những bệnh nhân được đặt nội khí quản, cũng nên xác định P0.1 và áp lực tắc. PEEP cao, ở một số bệnh nhân, có thể làm giảm sự thay đổi áp lực màng phổi và ngăn chặn chu kỳ luẩn quẩn làm trầm trọng thêm tổn thương phổi. Tuy nhiên, PEEP cao ở những bệnh nhân độ giãn nở bình thường có thể có tác dụng bất lợi đối với huyết động. Trong mọi trường hợp, các lựa chọn không xâm lấn là đáng nghi ngờ, vì chúng có thể liên quan đến tỷ lệ thất bại cao và đặt nội khí quản chậm, trong một bệnh thường kéo dài vài tuần.
3. Độ lớn của áp lực màng phổi thì hít vào có thể xác định sự chuyển đổi từ kiểu hình L sang kiểu H. Khi sự thay đổi áp lực thực quản tăng từ 5-10 cmH2O – thường được dung nạp tốt – đến trên 15 cmH2O, nguy cơ tổn thương phổi tăng lên và do đó phải đặt ống nội khí quản càng sớm càng tốt.
4. Sau khi được đặt nội khí quản và an thần sâu, bệnh nhân Loại L, nếu tăng PaCO2 máu, có thể được thở máy với thể tích khí lưu thông lớn hơn 6 ml/kg (tối đa 8-9 ml/kg). vì độ giãn nở cao dẫn đến strain chấp nhận được mà không có nguy cơ VILI. Tư thế nằm sấp chỉ nên được sử dụng như một thao tác cứu hộ, vì điều kiện phổi là rất tốt, nên giảm hiệu quả của tư thế nằm sấp, dựa trên stress và strain được cải thiện và phân phối lại. Nên giảm PEEP xuống còn 8-10 cmH2O, vì khả năng huy động thấp và nguy cơ suy sụp huyết động tăng ở mức cao hơn. Đặt nội khí quản sớm có thể ngăn chặn sự chuyển đổi sang kiểu hình H.
5. Bệnh nhân loại H, nên được coi là ARDS nặng, bao gồm PEEP cao hơn, nếu tương thích với huyết động học, tư thế nằm sấp và hỗ trợ sự sống ngoài cơ thể (ECLS).
Tóm lại, bệnh nhân Loại L và Loại H được xác định tốt nhất bằng CT scan và bị ảnh hưởng bởi các cơ chế sinh lý bệnh khác nhau. Nếu không có sẵn, các dấu hiệu tiềm ẩn trong định nghĩa loại L và loại H có thể được sử dụng làm yếu tố thay thế: độ đàn hồi hệ thống hô hấp và khả năng huy động. Hiểu đúng sinh lý bệnh là rất quan trọng để thiết lập cơ sở cho điều trị thích hợp.





