Mục tiêu:
- Định nghĩa cung lượng tim.
- Các yếu tố ảnh hưởng đến cung lượng tim.
- Ứng dụng trong lâm sàng.
- Để có một nhận thức cao rằng không có giá trị hoặc phạm vi giá trị nào của cung lượng tim phù hợp cho mọi cá nhân mọi lúc. Sự phù hợp của cung lượng tim thay đổi liên tục.
- Để hiểu làm thế nào nhiều yếu tố, bao gồm tưới máu mô và mức oxy hóa, tương tác để xác định mức độ được gọi là “đầy đủ (và không)” của cung lượng tim ở từng bệnh nhân.
- Để có thể giải thích bốn yếu tố quyết định của cung lượng tim – nhịp tim, tiền tải, hậu tải và khả năng co bóp cơ tim và cách chúng có thể được tối ưu hóa khi cung lượng tim không đủ.
Tác giả: Thạc sĩ – Bác sĩ Hồ Hoàng Kim – ICU Bệnh viện NGUYỄN TRI PHƯƠNG.
Cung lượng tim là gì?

Cung lượng tim là lượng máu mà tim bơm trong 1 phút và nó phụ thuộc vào tần số tim, sức co bóp, tiền tải và hậu tải. Hiểu về khả năng ứng dụng và sự phù hợp thực tế của từng thành tố trong bốn thành phần này là rất quan trọng khi diễn giải các giá trị cung lượng tim. Trong bài viết này, chúng tôi sử dụng một phép so sánh tương đồng đơn giản, so sánh cung lượng tim với tốc độ của xe đạp để giúp đánh giá tốt hơn những tác động của các quá trình bệnh lý và can thiệp khác nhau lên cung lượng tim và bốn thành phần của nó.
Cung lượng tim, tính bằng lít/phút, là lượng máu mà tim bơm trong 1 phút. Cung lượng tim tương đương logic với tích số của thể tích nhát bóp và số nhịp đập mỗi phút (tần số tim). Đủ dễ, ta có thể nghĩ, nhưng thuật ngữ về tim trong cung lượng tim có khả năng gây hiểu lầm – với bác sĩ lâm sàng đôi khi cho rằng để giải thích cung lượng tim thì họ phải tập trung vào tim. Tuy nhiên, tim chỉ là một phần của hệ thống tim mạch lớn hơn nhiều, và lượng máu mà nó bơm phụ thuộc vào cả yếu tố tim lẫn ngoài tim.
Mặc dù hầu hết các bác sĩ lâm sàng nên/sẽ có khả năng đọc thuộc bốn yếu tố quyết định cung lượng tim – tần số tim, sức co bóp, tiền tải, và hậu tải – nhưng sự hiểu biết về khả năng ứng dụng và sự phù hợp thực tế của từng thành tố trong bốn thành phần này thường không được hiểu kĩ càng. Để cố gắng làm rõ vai trò của từng thành tố và vai trò trong sự kết hợp của bốn yếu tố này trong việc tạo ra cung lượng tim, và do đó để tạo thuận lợi cho sự hiểu biết về ảnh hưởng của các quá trình bệnh lý và phương pháp điều trị lên cung lượng tim, Tôi sử dụng một phép so sánh đơn giản, so sánh cung lượng tim (đó là, lượng máu được bơm bởi tim trong một khoảng thời gian) với tốc độ của một chiếc xe đạp tại một thời điểm cụ thể (Hình A).
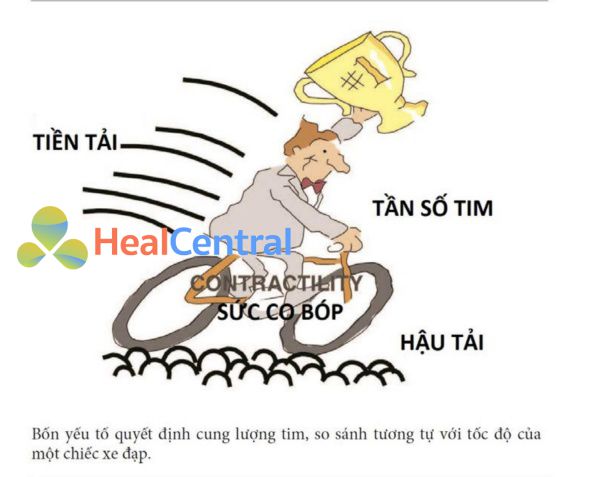
Sự tương tự và bốn yếu tố quyết định cung lượng tim
Tần số tim
Tần số tim có lẽ là yếu tố quyết định đơn giản nhất của cung lượng tim để hình dung: tần số tim càng nhanh thì càng nhiều máu có thể được bơm trong một khoảng thời gian cụ thể. Tương tự, bàn đạp xe đạp càng nhanh thì xe đạp sẽ đi càng nhanh. Nhưng mọi thứ không đơn giản như vậy! Với xe đạp, thật dễ dàng để tưởng tượng rằng nếu người đi xe đạp đạp quá nhanh trong thời gian dài, họ sẽ mệt mỏi và không thể duy trì tốc độ đạp, vì vậy xe đạp sẽ chậm lại. Có một tốc độ đạp tối ưu: đạp quá nhanh và người đi xe đạp sẽ mệt rất nhanh và phải giảm tốc độ; đạp quá chậm và xe đạp sẽ không di chuyển đủ nhanh để đạt được khoảng cách cần thiết. Tương tự, nếu tần số tim quá chậm, thường dễ dàng được xác định là một phần của hội chứng tối loạn nhịp tim nghiêm trọng, hoặc nếu quá nhanh thì cung lượng tim có thể giảm. Nhịp nhanh thất hoặc trên thất cấp tính cũng có thể là một nguyên nhân của cung lượng tim thấp, và thậm chí là sốc tim.
Sức co bóp
Rõ ràng, nếu người đi xe đạp uốn cong cơ bắp của mình một chút và đạp mạnh hơn lên bàn đạp, thì xe đạp sẽ di chuyển nhanh hơn. Điều này có thể được đánh đồng với sự gia tăng sức co bóp cơ tim, dẫn đến tăng cung lượng tim. Sức đạp lên bàn đạp quá nhẹ, hoặc giảm khả năng co bóp, sẽ làm giảm cung lượng tim; tuy nhiên, quá nhiều nỗ lực sẽ dẫn đến mệt mỏi, đôi khi gây ra suy sụp hoàn toàn, với nhu cầu chậm lại đáng kể hoặc thậm chí dừng lại. Điều này có thể xảy ra với sự hỗ trợ của thuốc tăng co bóp quá mức, dẫn đến tỷ lệ tử vong tăng.
Tiền tải
Tiền tải là sức căng của cơ tim trước khi co. Như được chứng minh ban đầu bởi Otto Frank và Ernest Starling, một đặc tính nội tại của các tế bào cơ tim là lực co của chúng phụ thuộc vào độ dài khi chúng duỗi ra: độ giãn càng lớn (trong giới hạn nhất định) thì lực co lại càng lớn. Do đó, sự gia tăng sức căng của tâm thất sẽ dẫn đến sự gia tăng lực co lại, điều này làm tăng cung lượng tim. Tương tự, tiền tải có thể được so sánh với một cơn gió thổi từ phía sau cho phép người đi xe đạp di chuyển nhanh hơn mà không cần bất kỳ nỗ lực cơ bắp nào thêm. Tất nhiên, không giống như sự so sánh này lắm – trong đó tốc độ của xe đạp sẽ tiếp tục tăng khi tốc độ của gió tăng lên – đối với tim, giá trị tiền tải cuối cùng sẽ đạt được lúc cung lượng tim không còn tăng nữa.
Tiền tải phần lớn phụ thuộc vào lượng máu đổ đầy thất. Tuy nhiên, không nên nhầm lẫn với hồi lưu tĩnh mạch. Tương tự như vậy, hồi lưu tĩnh mạch giống như tốc độ của xe đạp đang tiến về phía chúng ta. Lượng máu trở về tim trong bất kỳ khoảng thời gian nào cũng phải bằng lượng máu được tim bơm đi trong cùng khoảng thời gian đó, vì không có nơi lưu trữ máu trong tim. Do đó, hồi lưu tĩnh mạch bằng với cung lượng tim, trong khi tiền tải chỉ là một thành phần của cung lượng tim.
Hậu tải
Hậu tải là lực cản mà tâm thất phải tác động để tống máu ra, và phần lớn phụ thuộc vào huyết áp động mạch và trương lực mạch máu. Như đạp xe trên một con đường lớn bằng phẳng thay vì là một con đường hẹp, gập ghềnh, hoặc trên một con đường có độ dốc xuống nhẹ, thì tốc độ xe đạp có thể tăng đáng kể cho một mức độ nỗ lực nhất định của cơ. Một người đi xe đạp mệt mỏi đặc biệt nhạy cảm với những khía cạnh này. Tương tự như vậy, giảm hậu tải có thể làm tăng cung lượng tim, đặc biệt là trong tình trạng suy giảm khả năng co bóp.
Kết luận
Việc giải thích cung lượng tim không đơn giản như thoạt nhìn ban đầu. Tuy nhiên, so sánh mối quan hệ phức tạp của cung lượng tim và bốn thành phần của nó với tốc độ của xe đạp và các yếu tố quyết định của nó, có thể giúp chúng ta hiểu một số thay đổi sinh lý bệnh phức tạp trong bệnh nguy kịch và đánh giá đúng hơn các tác động của các can thiệp khác nhau lên cung lượng tim.
Một số ứng dụng lâm sàng
Ức chế cơ tim trong nhiễm khuẩn huyết
Nhiễm khuẩn huyết thường liên quan đến cung lượng tim bình thường hoặc cao; Tuy nhiên, nhiều nghiên cứu đã chỉ ra rằng sự ức chế cơ tim có thể xảy ra thậm chí rất sớm trong quá trình nhiễm khuẩn huyết [9], vậy tại sao cung lượng tim lại không giảm? Sinh lý bệnh của nhiễm khuẩn huyết bao gồm đến việc giải phóng các cytokine, một số trong đó có liên quan đến việc sử dụng calci bất thường bởi các tế bào cơ tim [10], dẫn đến giảm sức co bóp cơ tim. Tuy nhiên, do đồng thời có sự tăng tần số tim và giảm trương lực mạch máu, nên giảm hậu tải – và do đó cung lượng tim có thể được duy trì hoặc thậm chí tăng lên. Ngoài ra, trạng thái tăng động được thấy trong nhiễm khuẩn huyết thường được đi trước bằng liệu pháp dịch. Tình huống này giống như người đi xe đạp đã quá mệt mỏi để đạp bàn đạp, nhưng có thể tăng tốc độ trên một con đường dốc xuống bằng phẳng.
Tác dụng phụ của thuốc tăng sức co bóp
Như người đi xe đạp đường dài sẽ biết, tập thể dục gắng sức kéo dài có thể dẫn đến nhu cầu oxy mô cao, sau đó có thể dẫn đến giảm sức co cơ và hiệu suất kém. Thuốc tăng co bóp hoạt động theo các cơ chế khác nhau để tăng khả năng co bóp của tim, và do đó đã được đề xuất sử dụng cho bệnh nhân suy tim để tăng sức co bóp cơ tim và do đó tăng cung lượng tim. Thật vậy, trong giai đoạn ngắn, cấp tính của suy tim, thuốc tăng sức co bóp có thể hữu ích để làm tăng cung lượng tim. Tuy nhiên, khi được xem xét dưới sự so sánh đang đề cập, dễ dàng nhận thấy việc kích thích co bóp quá mức có thể làm tăng nhu cầu oxy cơ tim, dẫn đến thiếu máu cục bộ cơ tim. Thật vậy, kích thích kéo dài với liệu pháp tăng co bóp dài hạn đã được chứng minh là làm tăng tỷ lệ tử vong ở bệnh nhân suy tim mạn tính [11-13]. Ngược lại, việc giảm lực co có thể cho phép người đi xe đạp đạp lâu hơn; điều này có thể giải thích cho một số tác dụng có lợi của thuốc chẹn beta kéo dài trong điều trị suy tim.
Tác dụng có lợi của các chất giãn mạch
Điều trị thuốc giãn động mạch dẫn đến cải thiện đáng kể cung lượng tim ở bệnh nhân suy tim do giảm hậu tải (đạp xe xuống dốc). Thật thú vị, phương pháp trị liệu này đã thành công hơn so với kích thích tăng sức co bóp, và đã được chứng minh là làm giảm tỷ lệ tử vong trong dân số bệnh nhân này [14,15]. Một hạn chế rõ ràng là giảm áp lực động mạch, có thể làm ảnh hưởng đến tưới máu cơ quan.
Tác hại tiềm tàng của thuốc vận mạch
Trái ngược với tác dụng có lợi của thuốc giãn mạch, việc sử dụng thuốc vận mạch mạnh có thể làm giảm cung lượng tim do tăng tiền tải, ngay cả ở những người có chức năng tim bình thường. Tác dụng này được nhìn thấy, ví dụ, với phenylephrine, có tác dụng α-adrenergic gần như thuần túy. Vasopressin cũng có thể làm giảm cung lượng tim do làm tăng trương lực mạch máu [16-18]. Xem xét tương tự được đề cập, tác động này có thể được dự kiến – tăng độ dốc, hoặc làm cho bề mặt đường không bằng phẳng, cuối cùng sẽ buộc hầu hết người đi xe đạp phải bỏ xe đạp và đi bộ, do đó làm giảm đáng kể tốc độ của họ!
Ngay cả norepinephrine, có một số tác dụng β-adrenergic, cũng có thể làm giảm cung lượng tim trong trường hợp không làm giảm trương lực mạch máu. Người đi xe đạp đang đẩy bàn đạp mạnh hơn, nhưng khi đường đang đi lên dốc, thì tốc độ xe đạp có thể giảm đáng kể. Norepinephrine liều cao đã được sử dụng như một mô hình thử nghiệm của suy tim [19-21].
Tác dụng của các chất vừa tăng co bóp vừa giãn mạch
Một số loại thuốc, chẳng hạn như thuốc ức chế Phosphodiesterase (Milrinone, Enoximone) và Levosimendan, gây ra một số tác dụng tăng co bóp ngoài tác dụng giãn mạch. Điều này tương tự với việc đẩy mạnh hơn một chút trên bàn đạp xe đạp cùng lúc khi bạn vượt qua đỉnh đồi và con đường bắt đầu đi xuống một trở lại; gắng sức nhiều hơn có thể dẫn đến mệt mỏi, nhưng độ dốc xuống giúp duy trì tốc độ. Đây là lý do tại sao các tác nhân này có thể làm tăng nhu cầu oxy của cơ tim ít hơn so với các thuốc tăng co bóp khác.
Tác dụng của truyền dịch
Truyền dịch lợi dụng mối quan hệ Frank-Starling để làm tăng thể tích nhát bóp và cung lượng tim. Mặc dù sự gia tăng quá mức về thể tích cuối tâm trương có thể làm tăng nhu cầu oxy cơ tim, nhưng sự can thiệp này có liên quan đến hậu quả tương đối ít hơn khi so với catecholamine. Truyền dịch giống như thêm một cơn gió từ phía sau cho người đi xe đạp.
Tác dụng của thuốc ức chế calci đi vào đối với cung lượng tim
Vì calci rất cần thiết cho sự co của cơ tim, nên thuốc ức chế calci đi vào được dự kiến sẽ làm giảm lực co của cơ tim. Điều này được quan sát thấy trong cơ tim bị cô lập, nhưng không phải ở các sinh vật sống, trong đó sự giảm đồng thời của trương lực mạch máu (đặc biệt là với các dẫn xuất Dihydropyridine) giúp duy trì và thậm chí tăng cung lượng tim. Như người đi xe đạp mệt mỏi, nhưng con đường trơn tru hơn, với một dốc lên nhẹ hơn!
Cung lượng tim là yếu tố quyết định thiết yếu trong cung cấp oxy toàn thân
Cung lượng tim là thước đo lượng máu được bơm vào tim mỗi phút và là yếu tố quyết định thiết yếu trong việc cung cấp oxy toàn thân (DO2) và cung cấp oxy cho tế bào. DO2 cần liên tục thích ứng với việc thay đổi nhu cầu oxy của mô, do đó, nếu cung lượng tim không đủ, tình trạng thiếu oxy mô có thể xảy ra dẫn đến rối loạn chức năng cơ quan và suy cơ quan sau đó. Tuy nhiên, việc xác định mức độ đầy đủ của cung lượng tim không phải lúc nào cũng dễ dàng, đáng chú ý là do nhu cầu oxy khác nhau giữa các bệnh nhân và ở cùng một bệnh nhân tại các thời điểm khác nhau. Thật vậy, người ta không thể nói về giá trị cung lượng tim bình thường của người; thay vì nên xem xét các giá trị cung lượng tim là đủ hoặc không đủ cho cá nhân đó tại thời điểm đó. Do đó, việc giải thích cung lượng tim cần phải tính đến các yếu tố khác, bao gồm tưới máu mô và mức độ oxy hóa (Hình 3.1).
Cung lượng tim là thành phần cần thiết để xác định DO2
Như đã đề cập, DO2 được xác định bởi cung lượng tim và hàm lượng oxy động mạch, bao gồm nồng độ hemoglobin và độ bão hòa oxy của nó. Do đó, cung lượng tim tương đối cao trong trường hợp thiếu oxy và/hoặc thiếu máu không đảm bảo DO2 cao và thực sự có thể là không đủ. Ngược lại, cung lượng tim thấp luôn có liên quan đến DO2 thấp vì nồng độ hemoglobin không thể tăng nhanh và độ bão hòa oxy không thể tăng lên hơn 100%.
Cung lượng tim là một giá trị thích nghi: nó có thể và phải điều chỉnh liên tục theo nhu cầu oxy của cơ thể. Về mặt sinh lý, nó thay đổi liên tục ở mỗi cá nhân: thấp nhất vào giữa đêm khi ngủ và cao nhất khi hoạt động thể lực cường độ cao. Nếu một bệnh nhân bị bệnh nặng được an thần và gây mê, cung lượng tim do đó có thể tương đối thấp nhưng vẫn hoàn toàn đầy đủ. Do đó, cung lượng tim thấp rõ ràng là thấp không nhất thiết có nghĩa là cần phải điều trị để tăng nó. Nó có thể đủ cho bệnh nhân đó trong những điều kiện đó.
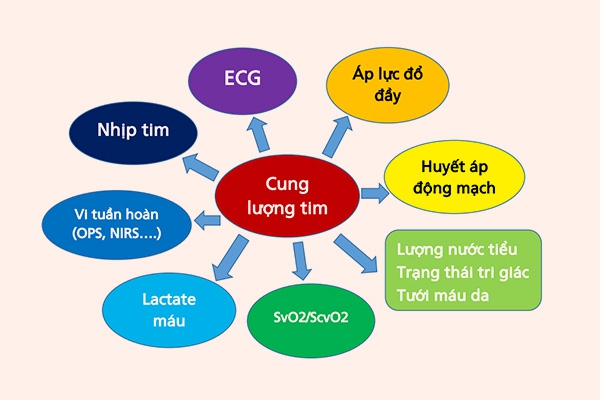
Cung lượng tim sẽ tăng để đáp ứng với sự lo lắng và gắng sức thể lực, vì nhu cầu oxy tăng. Nó cũng phải tăng để bù cho việc giảm hàm lượng oxy động mạch. Ví dụ, khi leo lên một ngọn núi cao, tình trạng thiếu oxy xảy ra do oxy trong khí quyển thấp hơn sẽ được bù đắp bằng sự gia tăng cung lượng tim ở một cá thể khỏe mạnh, phù hợp, do đó hầu như không bị thiếu oxy mô, ngay cả ở đỉnh Everest [1]. Tương tự như vậy, thiếu máu với thể tích bình thường có thể được dung nạp rất tốt bằng cách tăng bù tim, với tình trạng thiếu oxy mô đủ để gây tăng huyết áp chỉ xảy ra khi nồng độ hemoglobin giảm xuống thấp tới 4 g / dL [2].
Các câu hỏi cần thiết để giải thích một giá trị cung lượng tim
Khi đánh giá mức độ đầy đủ của cung lượng tim, chỉ nhìn vào giá trị cung lượng tim là không đủ, các yếu tố khác cần phải được tính đến, đáng chú ý là sự hiện diện/không có lưu lượng máu đến mô đầy đủ và mức độ bù trừ đã có. Chúng ta sẽ xem xét hai khía cạnh này một cách riêng biệt, mặc dù rõ ràng chúng có thể chồng chéo lên nhau.
Có tình trạng giảm tưới máu mô nguy hại hay không?
Nhiều cá nhân đi bộ xung quanh với cung lượng tim thấp. Họ có thể không đi bộ nhanh, nhưng họ có thể hoàn thành tất cả các hoạt động thông thường theo tốc độ của riêng họ. Vấn đề thực sự nảy sinh khi cung lượng tim giảm đến mức độ giảm đáng kể lượng oxy có sẵn cho các tế bào. Trên lâm sàng điều này thường phát sinh khi có hạ huyết áp, nhưng các dấu hiệu lâm sàng cũng bao gồm các tác động của tưới máu mô thay đổi như thể hiện qua ba cửa sổ lâm sàng trên sự tưới máu [3]: thay đổi tưới máu da, thay đổi tri giác với sự mất phương hướng/lú lẫn và giảm tưới máu thận với biểu hiện là thiểu niệu hay vô niệu. Về mặt sinh hóa, dấu hiệu chính cho thấy mức độ quan trọng này là sự hiện diện của mức độ tăng nồng độ lactate trong máu. Giá trị điểm cắt thông thường đối với lactate máu bất thường được đặt ở mức 2 mEq/L [3], nhưng bất kỳ giá trị nào lớn hơn phạm vi bình thường, tức là, lớn hơn 1,3 đến 1,5 mEq/L, có liên quan đến tỷ lệ tử vong gia tăng [4]. Tình trạng giảm cung lượng tim nghiêm trọng có thể chỉ do một trong ba cơ chế:
- Giảm thể tích tuần hoàn, ví dụ, trong xuất huyết hoặc mất nước nghiêm trọng.
- Chức năng bơm tim bị thay đổi, tức là, suy giảm nặng nề khả năng co bóp của cơ tim (ví dụ, nhồi máu cơ tim lớn, rối loạn nhịp tim lớn (nhịp nhanh trên thất nhanh hoặc nhịp nhanh thất) hoặc bệnh van tim nặng.
- Tắc nghẽn dòng chảy chính yếu, ví dụ, chèn ép tim, thuyên tắc phổi lớn hoặc tràn khí màng phổi có áp lực.
Các cơ chế bù trừ có thật sự được hoạt hóa hay chưa?
Việc kích hoạt các cơ chế để bù trừ cho mức độ oxy hóa tại mô kém có thể chỉ ra liệu cung lượng tim đó có đủ hay không. Trong bối cảnh bệnh nhân ngoại trú, ví dụ, theo phân loại của Hội tim mạch New York, mức độ nghiêm trọng của suy tim được đánh giá bằng khả năng gắng sức của bệnh nhân. Bệnh nhân càng ít có khả năng bù đắp cho việc gắng sức gia tăng lên, mức độ suy tim càng lớn. Tương tự ở những bệnh nhân nguy kịch, nếu các cơ chế bù đã được kích hoạt ở mức tối đa, bất kỳ tình trạng xấu đi nào sẽ dẫn đến tình trạng thiếu oxy mô.
Cơ chế bù trừ cấp độ tim
Một cơ chế đầu tiên, khá không đặc hiệu để bù cho tưới máu mô giảm là tăng nhịp tim. Vì cung lượng tim là sản phẩm của nhịp tim và thể tích nhát bóp, nhịp tim tăng có thể bù cho việc giảm thể tích nhát bóp. Các mô vẫn được tưới máu nhưng với giá tăng đáp ứng adrenergic.
Một cơ chế bù khác ở cấp độ tim là tăng kích thước tim. Đây là một cơ chế bù trừ quan trọng trong suy tim, cho phép duy trì thể tích nhát bóp bằng cách tăng tiền tải của tâm thất, thông qua cơ chế Frank- Starling. Những bệnh nhân này đã mở rộng tâm thất khi kiểm tra siêu âm tim và tăng áp lực đổ đầy tim, có thể dẫn đến phù phổi và toàn thân.
Cơ chế bù trừ cấp độ ngoại vi
Nếu DO2 bị giảm, các mô vẫn có thể duy trì mức tiêu thụ oxy bằng cách tăng chiết xuất oxy, với sự giảm độ bão hòa tĩnh mạch của hemoglobin. SvO2, phản ánh độ bão hòa oxy trong máu tĩnh mạch trộn trong động mạch phổi, có thể dễ dàng đánh giá bằng cách sử dụng catheter động mạch phổi, nhưng chúng ít được sử dụng rộng rãi hơn trước đây. Một catheter tĩnh mạch trung tâm cung cấp khả năng tiếp cận máu trong tĩnh mạch chủ trên và cung cấp một thông số thay thế cho ScvO2. Mặc dù ScvO2 là một ước tính tương đối thô của SvO2 [5], cung lượng tim không đầy đủ thường liên quan đến ScvO2 dưới 70%.
Tác động vào điều trị
Cung lượng tim được xác định bởi bốn yếu tố và cũng là các thành tố cần tác động trong điều trị cung lượng tim không đủ, do đó có liên quan đến việc tối ưu hóa bốn khía cạnh này: nhịp tim, tiền tải, hậu tải và sức co bóp cơ tim. Một hình ảnh tương tự đã được thực hiện với nỗ lực cần thiết để tăng tốc độ khi đi xe đạp [6] (Hình 3.2): đẩy mạnh hơn trên bàn đạp, đạp xe với lực đẩy của gió từ phía sau, đạp xe trên đường với lực cản ít nhất và thay đổi bánh răng .
![Bốn yếu tố quyết định cung lượng tim, sử dụng một hình tượng tương tự với tốc độ của xe đạp. (Được sao chép từ [6]).](https://www.healcentral.org/wp-content/uploads/2020/05/hltm2.jpg)
Tiền tải: Tăng tiền tải, tức là thể tích tâm thất cuối thì tâm trương, có thể làm tăng khả năng co bóp của cơ tim bằng cách gia tăng sự căng dài sợi cơ tim; điều này lần lượt làm tăng cung lượng tim. Nên truyền dịch ở tất cả các bệnh nhân bị thay đổi nghiêm trọng trong tưới máu mô (shock) để tăng tiền tải, mặc dù lợi ích lâm sàng khó xảy ra trong trường hợp shock tắc nghẽn. Ngay cả trong shock tim với phù phổi, bản chất cấp tính của phù phổi có liên quan đến việc giảm tương đối lượng máu thứ phát sau khi tràn nước vào dịch ngoại bào. Để tối ưu hóa việc truyền dịch mà không gây quá tải dịch và các tác động có hại liên quan đến nó, cần nỗ lực để xác định bệnh nhân có khả năng đáp ứng với truyền dịch hay không. Phương tiện hiệu quả nhất để đạt được điều này là bằng các thử thách dịch truyền lặp đi lặp lại, trong đó đáp ứng lâm sàng được đánh giá cùng với áp lực đổ đầy tim như một biện pháp an toàn trong quá trình truyền 1 cách nhanh chóng một lượng dịch hạn chế [8]. Một thử nghiệm nâng cao chân thụ động, thực sự là một thử thách dịch truyền “tự thân”, thể hiện một phương pháp đánh giá đáp ứng thay thế, mặc dù quy trình này không đơn giản như được nghĩ trước đây [9].
Hậu tải : đại diện cho các lực làm cản trở việc làm trống tâm thất, được biểu hiện bằng sức cản mạch máu toàn thân. Có thể giảm hậu tải khi sử dụng thuốc giãn mạch, nhưng điều này chỉ có thể khi áp lực động mạch phải đạt đủ.
Khả năng co bóp cơ tim: Có thể đạt được sự gia tăng trực tiếp về khả năng co bóp của cơ tim với inotropes. Dobutamine là lựa chọn đầu tiên cho mục đích này và chỉ cần một vài mcg/kg/phút đôi khi có thể có tác dụng mạnh mẽ, do đó nên truyền với liều thấp. Điều này đặc biệt xảy ra khi trương lực mạch máu không cao lắm (ví dụ, trong nhiễm trùng huyết). Tuy nhiên, luôn có những rủi ro liên quan đến việc gia tăng kích thích adrenergic. Điều quan trọng, một số can thiệp có thể tác động lên nhiều hơn một yếu tố quyết định. Ví dụ, thuốc ức chế phosphodiesterase (milrinone, enoximone) hoặc levosimendan có thể làm tăng khả năng co bóp của cơ tim (thông qua hiệu ứng inotropic) và giảm hậu tải thất (thông qua tác dụng giãn mạch).
Điều quan trọng là, các yếu tố quyết định khác của DO2 không được bỏ qua. Giảm oxy máu phải luôn luôn được điều chỉnh, vì nó luôn đi kèm với phản ứng tăng trương lực hệ adrenergic, làm tăng sức căng cho tim và tăng quá trình dị hóa. Nếu có thiếu máu liên quan, truyền máu có thể được xem xét ngay cả khi mức hemoglobin nằm trong khoảng từ 7 đến 9 g/dL.
Kết luận
Chỉ tập trung vào cung lượng tim mà không xem xét các biến số khác là không đủ, bởi vì bất kỳ giá trị cung lượng tim đơn lẻ nào cũng có thể là không đủ hoặc quá mức, tùy thuộc vào các điều kiện cụ thể ở bệnh nhân đó tại thời điểm đó. Nếu một cung lượng tim không thể đáp ứng nhu cầu oxy mô, thì nó không đủ. Để thực sự đánh giá sự đầy đủ, người ta cần hỏi liệu cung lượng tim đó có cho phép tưới máu mô được duy trì tốt hay không và liệu các cơ chế dự trữ đã được kích hoạt hay chưa. Phân tích đầy đủ này sẽ giúp xác định liệu có cần can thiệp để tăng cung lượng tim hay không và nếu có thì can thiệp thích hợp nhất là gì.
Thông tin cốt lõi
Không có giá trị nào là bình thường đối với chỉ số cung lượng tim ở người; bất kỳ giá trị cung lượng tim nào có thể không đầy đủ hoặc quá mức tùy thuộc vào các điều kiện cụ thể của từng cá nhân tại thời điểm đo.
Do đó, việc xác định liệu cung lượng tim có đủ cho bệnh nhân hay không phải bao gồm đánh giá tưới máu mô và sự hiện diện của các cơ chế bù trừ.
Nếu cung lượng tim không đủ, các phương pháp điều trị có thể nhắm vào một hoặc nhiều trong bốn yếu tố quyết định tùy thuộc vào nguyên nhân cơ bản cụ thể và tình trạng bệnh nhân: Tiền tải, hậu tải, sức co bóp cơ tim và nhịp tim.
Tài liệu tham khảo
1. Grocott MP, Martin DS, Levett DZ, McMorrow R, Windsor J, Montgomery HE. Arterial blood gases and oxygen content in climbers on Mount Everest. N Engl J Med. 2009;360:140–9.
2. Weiskopf RB, Viele MK, Feiner J, Kelley S, Lieberman J, Noorani M, et al. Human cardiovascular and metabolic response to acute, severe isovolemic anemia. JAMA. 1998;279:217–21.
3. Vincent JL, De Backer D. Circulatory shock. N Engl J Med. 2013;369:1726–34.
4. Nichol AD, Egi M, Pettila V, Bellomo R, French C, Hart G, et al. Relative hyperlactatemia and hospital mortality in critically ill patients: a retrospective multi-Centre study. Crit Care. 2010;14:R25.
5. Chawla LS, Zia H, Gutierrez G, Katz NM, Seneff MG, Shah M. Lack of equivalence between central and mixed venous oxygen saturation. Chest. 2004;126:1891–6.
6. Vincent JL. Understanding cardiac output. Crit Care. 2008;12:174.
7. Tavazzi G, Kontogeorgis A, Guarracino F, Bergsland N, Martinez-Naharro A, Pepper J, et al. Heart rate modification of cardiac output following cardiac surgery: the importance of cardiac time intervals. Crit Care Med. 2017;45:e782–8.
8. Vincent JL, Weil MH. Fluid challenge revisited. Crit Care Med. 2006;34:1333–7. 9. Monnet X, Teboul JL. Passive leg raising: five rules, not a drop of fluid! Crit Care. 2015;19:18.
9. Suffredini AF, Fromm RE, Parker MM, Brenner M, Kovacs JA, Wesley RA, Parrillo JE: The cardiovascular response of normal humans to the administration of endotoxin. N Engl J Med 1989, 321:280-287.
10. Kinugawa K, Takahashi T, Kohmoto O, Yao A, Aoyaki T, Momomura S, Hirata Y, Serizawa T: Nitric oxide- mediated effects of interleukin-6 on Ca2+i and cell contraction in cultured chick ventricular myocytes. Circ Res 1994, 75:285-295.
11. The Xamoterol in Severe Heart Failure Study Group: Xamoterol in severe heart failure. Lancet 1990, 336:1- 6.
12. Packer M, Carver JR, Rodehoffer RJ, Ivanhoe RJ, DiBianco R, Zeldis SM, Hendrix GH, Bommer WJ, Elkayam U, Kukin ML, Mallis GI, Sollano JA, Shannon J, Tandon PK, Demets DL: Effect of oral milrinone on mortality in severe chronic heart failure. N Engl J Med 1991, 325:1468-1475.
13. Cowley AJ, Skene AM: Treatment of severe heart failure: quantity or quality of life? A trial of enoximone. Enoximone Investigators. Br Heart J 1994, 72:226-230.
14. Cohn JN, Archibald DG, Ziesche S, Franciosa JA, Harston WE, Tristani FE, Dunkman WB, Jacobs W, Francis GS, Flohr KH: Effect of vasodilator therapy on mortality in chronic congestive heart failure. Results of a Veterans Administration Cooperative Study. N Engl J Med 1986, 314:1547-1552.
15. The SOLVD Investigators: Effect of enalapril on mortality and the development of heart failure in asymptomatic patients with reduced left ventricular ejection fractions. N Engl J Med 1992, 327:685-691.
16. Berk JL, Hagen JF, Fried VJ: The effect of vasopressin on oxygen availability. Ann Surg 1979, 189:439- 441.
17. Holmes CL, Patel BM, Russell JA, Walley KR: Physiology of vasopressin relevant to management of septic shock. Chest 2001, 120:989-1002.
18. Dunser MW, Mayr AJ, Ulmer H, Ritsch N, Knotzer H, Pajk W,Luckner G, Mutz NJ, Hasibeder WR: The effects of vasopressin on systemic hemodynamics in catecholamine-resistant septic and postcardiotomy shock: a retrospective analysis. Anesth Analg 2001, 93:7-13.
19. Rona G: Catecholamine cardiotoxicity. J Mol Cell Cardiol 1985, 17:291-306.
20. Todd GL, Baroldi G, Pieper GM, Clayton FC, Eliot RS: Experimental catecholamine-induced myocardial necrosis. I. Morphology, quantification and regional distribution of acute contraction band lesions. J Mol Cell Cardiol 1985, 17:317-338.
21. Lee JC, Downing SE: Ventricular function in norepinephrineinduced cardiomyopathic rabbits. Am J Physiol 1982, 242: H191-H196.





