Bài viết Hiệu quả của thang điểm COMFORT trong việc đánh giá tối ưu thuốc an thần ở trẻ em bệnh nặng cần thở máy được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: The Efficacy of the COMFORT Scale in Assessing Optimal Sedation in Critically Ill Children Requiring Mechanical Ventilation
Tóm tắt:
Thuốc an thần thường rất cần thiết để tối ưu hóa việc chăm sóc trẻ em bị bệnh nặng cần thở máy. Tuy nhiên, an thần quá nhẹ hoặc quá sâu, có thể gây ra các phản ứng bất lợi đáng kể, đánh giá mức độ an thần và duy trì mức tối ưu của nó rất quan trọng. Chúng tôi dùng thang đo COMFORT trong việc đánh giá sự an thần tối ưu ở trẻ em bị bệnh nặng cần thở máy. Chúng tôi so sánh dữ liệu 12 tháng ở 21 bệnh nhân (nhóm can thiệp), nhóm sử dụng phương pháp an thần cho trẻ em (PICU) của Trung tâm Y tế Asan (Seoul, Hàn Quốc) và thang điểm COMFORT để duy trì sự an thần tối ưu, với dữ liệu trong 20 bệnh nhân (nhóm đối chứng) được đánh giá trước khi sử dụng phương pháp an thần và thang điểm COMPORT. So với nhóm chứng, cho thấy nhóm can thiệp giảm đáng kể tổng số sử dụng thuốc an thần và thuốc giảm đau, thời gian thông khí cơ học (11,0 ngày so với 12,5 ngày) và thời gian lưu lại PICU (15,0 ngày so với 19,5 ngày) và biểu hiện của triệu chứng cai nghiện (1 trường hợp so với 7 trường hợp). Tổng thời gian an thần (8,0 ngày so với 11,5 ngày) cũng có xu hướng giảm. Những phát hiện này gợi ý rằng việc áp dụng phương pháp an thần dựa trên thang điểm COMPORT có thể có lợi cho trẻ em cần thở máy.
MỞ ĐẦU:
− Đạt được sự thoải mái của trẻ em trong PICU là một trong những thách thức khó khăn nhất mà các nhân viên nhi khoa phải đối mặt.
− Trẻ bị bệnh nặng này được đặt trong một môi trường không quen thuộc, khi các kích thích thị giác và thính lực quá mức, các kích thích đau thường xuyên xảy ra và rối loạn giấc ngủ là phổ biến (1, 2).
− Thuốc an thần là một công cụ thiết yếu trong việc duy trì mức độ thoải mái và an toàn tối ưu cho những bệnh nhân nặng (3).
− Tuy nhiên, an thần quá mức có thể dẫn đến thở máy kéo dài, viêm phổi liên quan đến thở máy hoặc tổn thương phổi hoặc các rối loạn thần kinh cơ.
− Ngược lại, quá ít thuốc an thần có thể dẫn đến rối oạn thông khí cơ học, thiếu máu cơ tim và thiếu máu não, và các kết cục nguy hiểm như tự rút NKQ hoặc loại bỏ các thiết bị khác.
− Mặc dù các công cụ lâm sàng có sẵn để đánh giá và theo dõi mức độ an thần ở từng bệnh nhân (5), hầu hết trong số đó đều có những hạn chế ở trẻ em. Tuy nhiên, thang đo COMFORT đã được xác nhận trong các trẻ em bị bệnh nặng (6).
− Ở người lớn, có nhiều bằng chứng cho thấy việc dùng thuốc an thần theo phác đồ (protocol-directd sedation) trên bệnh nhân thở máy có thể làm giảm thời gian thở máy, thời gian nằm khoa ICU và bệnh viện, và tỷ lệ mở KQ và có thể nâng cao chất lượng an thần giảm chi phí về thuốc (7-9).
− Tuy nhiên, có ít nghiên cứu đánh giá tác động của thực hành thuốc an thần đối với kết cục lâm sàng ở trẻ em. Do đó, chúng tôi đã tìm cách xác định xem dùng thuốc an thần theo phác đồ và sử dụng thang điểm COMFORT ở trẻ bị bệnh nặng có thể ảnh hưởng đến kết cục lâm sàng, bao gồm thời gian thở máy, thời gian nằm viện, tổng lượng và thời gian của thuốc an thần, và các triệu chứng cai nghiện.
VẬT LIỆU VÀ PHƯƠNG PHÁP:
− Nghiên cứu được tiến hành tại PICU (22 giường) của Trung tâm Y tế Asan (AMC), Seoul, Hàn Quốc.
− Bệnh nhân đủ điều kiện nếu được đặt NKQ, có thở máy và cần thiết an thần thông qua truyền tĩnh mạch liên tục trong hơn 48 giờ. Các bệnh nhân được nhận vào PICU sau khi phẫu thuật, hồi phục sau khi ngừng tim, chuyển từ một cơ sở bên ngoài hoặc đã loại trừ bất thường thần kinh thâm hụt.
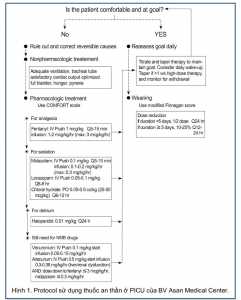
− Phác đồ an thần PICU của AMC (Hình 1) đã được phát triển trước khi nghiên cứu này, và các bác sĩ PICU được khuyến khích tuân theo quy trình này trong suốt thời gian nghiên cứu.
− Trong thời gian 12 tháng (tháng 7-2003 đến tháng 6/2004), một dược sĩ lâm sàng đã đánh giá mức độ an thần mỗi ngày hai lần trong mỗi bệnh nhân sử dụng thang đo COMFORT. Sau đó, dược sĩ thảo luận những kết quả này với một bác sĩ tham gia, người đã điều chỉnh tốc độ truyền dịch của thuốc an thần để đạt được một điểm COMFORT tối ưu, từ 17 đến 26 điểm.
− Các dữ liệu được thu thập trong thời gian nghiên cứu (nhóm can thiệp) và được so sánh với kết quả điều trị theo kinh nghiệm hồi cứu trong thời gian 12 tháng (tháng 7-2002 đến tháng 6/2003) trước khi nghiên cứu (nhóm đối chứng). Nhóm đối chứng bao gồm các bệnh nhân được nhận vào PICU đáp ứng các tiêu chí đưa vào nghiên cứu.
− Các biến kết cục lâm sàng, bao gồm thời gian thở máy, thời gian nằm PICU, tổng liều thuốc an thần và xuất hiện triệu chứng cai nghiện được so sánh giữa hai nhóm.
CÁC KẾT QUẢ
Các biến số nhân khẩu học
− Tổng số 53 bệnh nhân được đưa vào nghiên cứu, 26 người trong nhóm can thiệp và 27 người trong nhóm chứng. Năm bệnh nhân trong nhóm can thiệp và bảy người trong nhóm đối chứng đã được loại trừ vì đã rút NKQ hoặc họ chết trong vòng 48 giờ đầu tiên. Do đó, 21 bệnh nhân trong nhóm can thiệp và 20 bệnh nhân trong nhóm chứng đã được đưa vào phân tích.
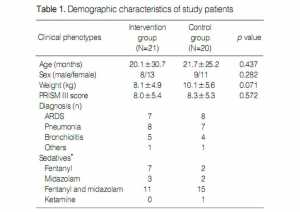
− Đặc điểm nhân khẩu học, điểm số PRISM III và chẩn đoán nhập viện ICU tương tự ở hai nhóm. Loại thuốc an thần liên tục dùng không khác biệt đáng kể giữa hai nhóm (Bảng 1). Các thuốc chẹn thần kinh cơ được truyền liên tục vào chín bệnh nhân trong nhóm can thiệp và 8 trong nhóm đối chứng (p = 0.85).
Kết quả
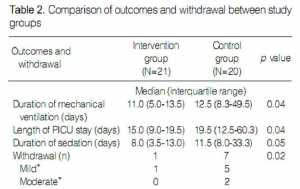
− Việc sử dụng thuốc an thần theo phác đồ với thang điểm COMFORT trong nhóm can thiệp làm giảm đáng kể so với nhóm đối chứng: thời gian trung bình thở máy (12,5 so với 11,0 ngày, p = 0,04) và thời gian trung bình nằm PICU (15,0 so với 19,5 ngày, p = 0,04) (Bảng 2). Thời gian an thần cũng có xu hướng thấp hơn ở nhóm can thiệp so với nhóm đối chứng (8,0 ngày so với 11,5 ngày, p = 0,053) (Bảng 2).
− Triệu chứng cai nghiện giảm đáng kể so với nhóm đối chứng (1 so với 7 bệnh nhân, p = 0.02). Các triệu chứng cai nghiện nhẹ, chủ yếu xuất hiện dưới dạng phân lỏng và nôn mửa, được thấy ở một bệnh nhân trong nhóm can thiệp và 5 trong nhóm đối chứng; trong khi các triệu chứng cai nghiện vừa phải, biểu hiện như run rẩy và các kiểu ngủ bất thường, chỉ được thấy ở hai bệnh nhân nhóm chứng (Bảng 2).
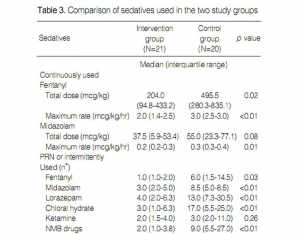
− Tổng liều và tốc độ truyền nhanh nhất của fentanyl liên tục và tốc độ truyền nhanh nhất của midazolam liên tục ở nhóm can thiệp thấp hơn đáng kể so với nhóm đối chứng (Bảng 3). Ngoại trừ ketamine, tần suất các thuốc an thần và thuốc chẹn thần kinh cơ liên tục cũng thấp hơn đáng kể ở nhóm can thiệp so với nhóm đối chứng (Bảng 3).
THẢO LUẬN
− Sử dụng một protocol an thần đã được chứng minh là có hiệu quả trong việc điều chỉnh an thần ở giai đoạn “kích động”, mức cuối của giới hạn, trong khi hệ thống chấm điểm an thần đã thấy có hiệu quả trong việc điều chỉnh chế độ an thần ở phía đối diện, hoặc “an thần quá mức” (10). Để điều chỉnh thuốc an thần giữa sự kích động và an thần quá mức, chúng tôi đã kết hợp thang COMFORT với protocol an thần ở PICU của AMC.
− Trong nghiên cứu này, chúng tôi đã điều tra và ghi lại hiệu quả của protocol an thần cùng với thang điểm COMFORT ở trẻ em bị bệnh nặng cần thở máy. Chúng tôi thấy rằng sự kết hợp này tạo ra kết quả tốt hơn so với sự đánh giá chủ quan của bác sĩ một mình. Thời gian thở máy và thời gian ở lại ICU giảm đáng kể ở nhóm can thiệp so với nhóm đối chứng. Những phát hiện này phù hợp với kết quả của các nghiên cứu trước đây ở người lớn, cho thấy mối quan hệ giữa thực hành an thần và thời gian thở máy (11-16).
− Chúng tôi đã chọn sử dụng thang đo COMFORT như là một hệ thống chấm điểm an thần, bởi vì nó đã được chứng minh là đáng tin cậy và đã được xác nhận, nhằm mô tả hành vi và tâm lý căng thẳng ở trẻ em bị bệnh nặng (17-20). Thêm vào đó, thang đo COMFORT có thể đo lường không chỉ mức độ ý thức mà còn các thông số khác, bao gồm nét mặt, trương lực cơ, các trị số sinh lý và mức độ kích động, tất cả đều được xem là có thể phản ánh khả năng dung nạp đối với môi trường của PICU. Hơn nữa, quy mô COMFORT được thiết kế để không phụ thuộc độ tuổi.
− Phạm vi mục tiêu của điểm COMFORT tương ứng với sự an thần tối ưu đã được tìm thấy là giữa 17 và 26 điểm (21). Do đó, chúng tôi đã sử dụng phạm vi này làm mục tiêu của chúng tôi và chúng tôi đã điều chỉnh tốc độ truyền thuốc an thần cho mỗi bệnh nhân sử dụng điểm COMFORT và protocol an thần. Việc duy trì mức độ an thần tối ưu do đó sẽ làm giảm số lần bệnh nhân quá đau hoặc kích động, làm giảm lượng và tần suất sử dụng thuốc an thần.
− Chúng tôi phát hiện ra rằng liều thuốc an thần được truyền liên tục và tốc độ truyền nhanh nhất thấp hơn ở nhóm can thiệp, cũng như tần suất chích TM hoặc sử dụng thuốc an thần ngắt quãng.
− Trẻ bị bệnh nặng cần phải có an thần trong thời gian dài để thở máy thường gặp hội chứng cai nghiện sau khi chấm dứt tình trạng an thần, đặc trưng bởi sự kích động, lo lắng, co giật cơ, đổ mồ hôi, và run rẩy (22). Tuy nhiên, những nghiên cứu trước đó về an thần theo phương pháp dựa trên các protocol đã không đánh giá triệu chứng cai nghiện ở những trẻ này (3, 11, 12, 23, 24). Hội chứng cai nghiện thường liên quan đến thuốc gây nghiện (opiates) và benzodiazepine, thường xảy ra trong khoảng từ 5 đến 10 ngày sau khi bắt đầu dùng thuốc (22). Do đó chúng tôi phân loại những bệnh nhân được điều trị an thần hơn 5 ngày vào nhóm có nguy cơ bị triệu chứng cai nghiện.
− Bệnh nhân nhóm nguy cơ cần giảm liều thuốc an thần đã giảm tỷ lệ truyền xuống 10-25% liều ban đầu trong khoảng 12-24 giờ, với các triệu chứng cai nghiện được theo dõi bằng cách sử dụng điểm Finnegan cải tiến (25). Chúng tôi thấy rằng cả tỷ lệ và mức độ nghiêm trọng của các triệu chứng cai nghiện giảm trong nhóm can thiệp của chúng tôi.
− Nghiên cứu này có một số hạn chế. Vì đây không phải là một thử nghiệm ngẫu nhiên và được kiểm soát, và sử dụng một nhóm kiểm soát lịch sử, các điểm yếu về mặt phương pháp đã có mặt, và rất khó để định lượng các ảnh hưởng của sự thiên lệch, bao gồm cả những cải thiện về chăm sóc chung giữa các giai đoạn lấy mẫu của hai nhóm.
− Tuy nhiên, không có sự khác biệt trong chiến lược chính về chăm sóc máy thở và nhân viên tham gia, và chúng tôi tin rằng chất lượng chăm sóc nói chung cũng tương tự. Ngoài ra, nghiên cứu của chúng tôi đánh giá số lượng bệnh nhân ở mỗi nhóm nhỏ. Việc đưa vào một số lượng lớn bệnh nhân sẽ cần thời gian nghiên cứu dài hơn, nhưng có thể dẫn đến nhiều sai sót hơn trong việc sử dụng các kiểm soát lịch sử. Do đó chúng tôi giới hạn thời gian nghiên cứu đến 12 tháng. Hơn nữa, chúng tôi đã không đánh giá tác động của phương pháp an thần lên các kết cục khác, như sự xuất hiện của việc rút NKQ không dự tính và viêm phổi liên quan đến thở máy, và về chi phí điều trị.
− Tóm lại, chúng tôi nhận thấy rằng protocol an thần PICU của Trung tâm Y tế Asan, cùng với thang điểm COMFORT, có thể là một cách tiếp cận an toàn và thực tiễn để điều trị cho các bệnh nhi được thở máy. Giao thức này làm giảm thời gian thở máy, thời gian nằm PICU, tổng liều thuốc an thần, và tỷ lệ các triệu chứng cai nghiện.


![[Cảnh báo] Để cải thiện thiếu máu não nên ăn gì? Kiêng ăn gì? Thiếu máu não nên ăn gì?](https://www.healcentral.org/wp-content/uploads/2020/11/thieu_mau_nao_nen_an_gi1-218x150.jpg)