Bài viết Hướng dẫn Tạm thời về Hỗ trợ Cuộc sống Cơ bản và Nâng cao ở Người lớn, Trẻ em và Trẻ sơ sinh nghi ngờ hoặc được xác nhận mắc COVID-19 được dịch bởi Bác sĩ Đặng Thanh Tuấn – Bệnh viện Nhi Đồng 1 từ bài viết gốc: Interim Guidance for Basic and Advanced Life Support in Adults, Children, and Neonates With Suspected or Confirmed COVID-19
Từ Ủy ban Chăm sóc Tim mạch Khẩn cấp và Tham gia Hướng dẫn của Lực lượng Đặc nhiệm Hồi sức Người lớn và Trẻ em của Hiệp hội Tim mạch Hoa Kỳ
Các hướng dẫn hiện hành của Hiệp hội Tim mạch Hoa Kỳ về hồi sức tim phổi (CPR, cardiopulmonary resuscitation) không giải quyết được những thách thức trong việc cung cấp việc hồi sức trong bối cảnh đại dịch toàn cầu do coronavirus 2019 (COVID-19) gây ra, trong đó những người cứu hộ phải liên tục cân bằng nhu cầu tức thì của bệnh nhân với sự an toàn của chính họ. Để giải quyết khoảng cách này, Hiệp hội Tim mạch Hoa Kỳ, phối hợp với Học viện Nhi khoa Hoa Kỳ, Hiệp hội Chăm sóc Hô hấp Hoa Kỳ, Trường Cao đẳng Bác sỹ Cấp cứu Hoa Kỳ, Hiệp hội Các bác sỹ gây mê chăm sóc tích cực và Hiệp hội Bác sỹ Gây mê Hoa Kỳ, và với sự hỗ trợ của Hiệp hội các điều dưỡng chăm sóc tích cực Hoa Kỳ và Hiệp hội quốc gia các bác sĩ EMS, đã biên soạn hướng dẫn tạm thời để giúp những người cứu hộ điều trị những người bị ngừng tim nghi ngờ hoặc được xác nhận mắc COVID-19.
Trong 2 thập kỷ qua, tỷ lệ sống sót sau khi ngừng tim xảy ra ở cả trong và ngoài bệnh viện đã được cải thiện [1] Thành công đó nhờ vào việc bắt đầu các can thiệp hồi sức đã được chứng minh như ép ngực chất lượng cao và khử rung tim trong vòng vài giây đến vài phút. Sự bùng phát ngày càng nhiều của hội chứng nguy kịch hô hấp cấp tính nặng trên người bệnh nhiễm coronavirus 2 đã tạo ra những thách thức quan trọng đối với những nỗ lực hồi sức đó và đòi hỏi những sửa đổi các quy trình và thực hành đã được thiết lập. Thách thức là đảm bảo rằng những bệnh nhân có hoặc không có mắc COVID- 19 bị ngừng tim có cơ hội sống sót cao nhất có thể mà không ảnh hưởng đến sự an toàn của những người cứu hộ, những người sẽ cần thiết để chăm sóc cho những bệnh nhân trong tương lai. Điều gây phức tạp cho phản ứng khẩn cấp đối với ngừng tim ngoài bệnh viện và trong bệnh viện là COVID-19 có khả năng lây truyền cao, đặc biệt là trong quá trình hồi sức, đồng thời có tỷ lệ mắc và tử vong cao.
Khoảng 12% đến 19% bệnh nhân dương tính với COVID phải nhập viện, và 3% đến 6% trở thành bệnh nặng [2–4] Suy hô hấp giảm oxy máu thứ phát sau hội chứng nguy kịch hô hấp cấp, tổn thương cơ tim, loạn nhịp thất và sốc là phổ biến ở những bệnh nhân bị bệnh nguy kịch và thúc đẩy họ bị ngừng tim [5–8] cũng như một số phương pháp điều trị được đề xuất như hydroxychloroquine và azithromycin, có thể kéo dài QT.[9] Với tình trạng nhiễm trùng hiện đang tăng theo cấp số nhân ở Hoa Kỳ và quốc tế, tỷ lệ bệnh nhân bị ngừng tim mắc COVID-19 có thể sẽ tăng lên.
Nhân viên y tế đã là nghề có nguy cơ mắc bệnh cao nhất.[10] Nguy cơ này cộng thêm do tình trạng thiếu thiết bị bảo vệ cá nhân (PPE, personal protective equipment) trên toàn thế giới. Hồi sức có thêm nguy cơ cho nhân viên y tế vì nhiều lý do. Đầu tiên, việc thực hiện CPR bao gồm thực hiện nhiều quy trình tạo khí dung, bao gồm ép ngực, thông khí áp lực dương và thiết lập một đường thở nâng cao. Trong các quy trình đó, các phần tử virus có thể lơ lửng trong không khí với thời gian bán hủy là ≈1 giờ và được những người xung quanh hít vào.[11] Thứ hai, các nỗ lực hồi sức yêu cầu nhiều nhân viên y tế làm việc gần nhau và bệnh nhân. Cuối cùng, đây là những trường hợp khẩn cấp căng thẳng cao, trong đó nhu cầu tức thời của bệnh nhân cần hồi sức có thể dẫn đến việc thực hành kiểm soát nhiễm trùng bị mất hiệu lực.
Khi thực hiện hướng dẫn tạm thời này, chúng tôi đã xem xét các khuyến nghị CPR hiện có của Hiệp hội Tim mạch Hoa Kỳ trong bối cảnh đại dịch COVID-19 và coi sinh lý bệnh duy nhất của COVID-19 với việc đảo ngược tình trạng giảm oxy máu là mục tiêu trọng tâm. Chúng tôi đã tìm cách cân bằng các lợi ích cạnh tranh trong việc cung cấp dịch vụ hồi sức kịp thời và chất lượng cao cho bệnh nhân và đồng thời bảo vệ những người cứu hộ. Tuyên bố này áp dụng cho tất cả các trường hợp hồi sức người lớn, trẻ em và sơ sinh ở những bệnh nhân nghi ngờ hoặc đã xác nhận mắc COVID-19 trừ khi có ghi chú khác. Hướng dẫn trong tài liệu này dựa trên ý kiến của chuyên gia và cần được điều chỉnh tại địa phương trên cơ sở gánh nặng dịch bệnh hiện tại và nguồn lực sẵn có.
Các nguyên tắc chung về Hồi sức ở bệnh nhân nghi ngờ hoặc xác nhận COVID-19
Giảm tiếp xúc giữa nhân viên y tế với COVID-19
Cơ sở lý luận
Điều cần thiết là các nhân viên y tế phải bảo vệ bản thân và đồng nghiệp của họ khỏi những phơi nhiễm không cần thiết. Các nhân viên y tế tiếp xúc bị COVID-19 làm giảm thêm lực lượng lao động vốn đã căng thẳng sẵn có để đáp ứng và có khả năng gây thêm căng thẳng nếu họ bị bệnh nặng.
Chiến lược
- Trước khi vào hiện trường, tất cả những người cứu hộ nên sử dụng PPE để đề phòng việc tiếp xúc với cả các hạt trong không khí và các hạt giọt bắn. Tham khảo các tiêu chuẩn hệ thống dịch vụ y tế hoặc dịch vụ y tế khẩn cấp (EMS) cá nhân vì các khuyến nghị PPE có thể thay đổi đáng kể trên cơ sở dữ liệu dịch tễ học hiện tại và tính sẵn có.
- Giới hạn nhân viên trong phòng hoặc hiện trường, chỉ những người cần thiết cho việc chăm sóc bệnh nhân.
- Trong các cơ sở có các giao thức và chuyên môn trong việc sử dụng chúng, hãy cân nhắc thay thế ép ngực thủ công bằng thiết bị CPR cơ học để giảm số lượng người cứu hộ cần thiết cho người lớn và thanh thiếu niên đáp ứng tiêu chí về chiều cao và cân nặng của nhà sản xuất.
- Thông báo rõ ràng tình trạng COVID-19 cho bất kỳ nhân viên y tế mới nào trước khi họ đến hiện trường hoặc tiếp nhận bệnh nhân khi chuyển sang cơ sở thứ hai.
Ưu tiên các chiến lược oxygen hóa và thông khí với nguy cơ tạo khí dung thấp hơn
Cơ sở lý luận
Mặc dù thủ thuật đặt nội khí quản có nguy cơ cao bị tạo khí dung, nhưng nếu bệnh nhân được đặt nội khí quản bằng ống nội khí quản có bóng chèn và được kết nối với máy thở có bộ lọc không khí dạng hạt hiệu quả cao (HEPA, high- efficiency particulate air) trong đường dẫn khí thở ra và một ống thông hút nội tuyến, kết quả là mạch kín có nguy cơ tạo khí dung thấp hơn bất kỳ hình thức thông khí áp lực dương nào khác.[12]
Chiến lược
5. Gắn bộ lọc HEPA một cách chắc chắn, nếu có, vào bất kỳ thiết bị giúp thở bằng tay hoặc cơ học nào trong đường dẫn khí thở ra trước khi thực hiện bất kỳ nhịp thở nào.
6. Sau khi các nhân viên y tế đánh giá nhịp và khử rung bất kỳ rối loạn nhịp thất nào, bệnh nhân trong tình trạng ngừng tim nên được đặt nội khí quản bằng ống có bóng chèn sớm nhất có thể. Nối ống nội khí quản với máy thở có bộ lọc HEPA nếu có.
7. Giảm thiểu khả năng đặt nội khí quản thất bại bằng cách sau:
- Chỉ định nhân viên y tế và phương pháp tiếp cận có cơ hội tốt nhất để để đặt nội khí quản thành công ngay lần đầu tiên
- Tạm dừng ép ngực để đặt nội khí quản
8. Nội soi thanh quản bằng video có thể làm giảm sự tiếp xúc của ống nội khí quản với các hạt khí dung và nên được xem xét nếu có.
9. Trước khi đặt nội khí quản, sử dụng thiết bị bóp bóng qua mặt nạ (hoặc ống chữ T ở trẻ sơ sinh) với bộ lọc HEPA và khít kín chặt chẽ với mặt bệnh nhân, hoặc đối với người lớn, hãy xem xét việc cung cấp oxy thụ động với mặt nạ không thở lại được bao phủ bên ngoài bằng khẩu trang phẫu thuật.
10. Nếu việc đặt nội khí quản bị trì hoãn, hãy xem xét thông khí bằng tay với đường thở trên thanh quản (supraglottic airway) hoặc thiết bị bóp bóng qua mặt nạ có bộ lọc HEPA.
11. Khi đã hoàn tất một mạch kín, hãy giảm thiểu ngắt kết nối để giảm quá trình tạo khí dung.
Xem xét sự thích hợp của việc bắt đầu và tiếp tục hồi sức
Cơ sở lý luận
CPR là một nỗ lực cường độ cao của nhóm nhằm chuyển sự chú ý của người cứu hộ khỏi những bệnh nhân khác.[13] Trong bối cảnh COVID- 19, nguy cơ đối với nhóm lâm sàng tăng lên và nguồn lực có thể bị hạn chế sâu sắc hơn, đặc biệt là ở những vùng đang có mức độ gánh nặng bệnh tật cao. Mặc dù kết quả ngừng tim ở COVID-19 vẫn chưa được biết, nhưng tỷ lệ tử vong ở những bệnh nhân bị bệnh nặng do COVID-19 là cao và gia tăng khi tuổi tác và bệnh đi kèm ngày càng tăng, đặc biệt là bệnh tim mạch. tuổi cao, bệnh đi kèm và mức độ nghiêm trọng của bệnh tật trong việc xác định sự phù hợp của hồi sức và để cân bằng khả năng thành công với nguy cơ đối với những người cứu hộ và bệnh nhân mà các nguồn lực đang bị chuyển hướng.[14]
Chiến lược
12. Giải quyết các mục tiêu chăm sóc với bệnh nhân có COVID-19 (hoặc người được ủy quyền) với dự đoán về nhu cầu mức độ chăm sóc có thể tăng.
13. Các hệ thống chăm sóc sức khỏe và cơ quan EMS nên đưa ra các chính sách để hướng dẫn các nhân viên y tế tuyến đầu xác định sự phù hợp của việc bắt đầu và chấm dứt CPR cho bệnh nhân COVID-19, có tính đến các yếu tố nguy cơ của bệnh nhân để ước tính khả năng sống sót. Phân tầng nguy cơ và các chính sách nên được thông báo cho bệnh nhân (hoặc người được ủy quyền) trong quá trình thảo luận về các mục tiêu chăm sóc.
14. Không có đủ dữ liệu để hỗ trợ CPR ngoài cơ thể cho bệnh nhân COVID-19.
Các thuật toán với các thay đổi chính
Hình 2 đến hình 6 phản ánh các cập nhật cụ thể về COVID-19 đối với hỗ trợ sự sống cơ bản hiện tại, hỗ trợ sự sống nâng cao về tim mạch, hỗ trợ sự sống cơ bản cho trẻ em và các thuật toán ngừng tim ở trẻ em và có ý nghĩa thay thế các thuật toán tiêu chuẩn ở những bệnh nhân nghi ngờ hoặc đã xác nhận mắc bệnh COVID-19. Ở những bệnh nhân âm tính với COVID-19 hoặc khi không nghi ngờ COVID-19, việc hồi sức ngừng tim phải được tiến hành theo các thuật toán tiêu chuẩn. Các hộp mới dành riêng cho COVID-19 có màu vàng và hướng dẫn mới dành riêng cho COVID-19 được in đậm và gạch chân.
| Hình 1. Tóm tắt các điều chỉnh đối với thuật toán hồi sinh tim phổi (CPR) ở bệnh nhân nghi ngờ hoặc xác nhận bệnh coronavirus 2019 (COVID-19). |
Giảm nguy cơ tiếp xúc cho NVYT:
|
Ưu tiên các chiến lược oxygen hóa và thông khí với nguy cơ tạo khí dung thấp:
|
Xem xét sự thích hợp của việc hồi sức:
|
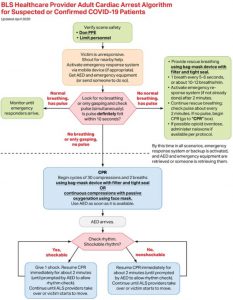

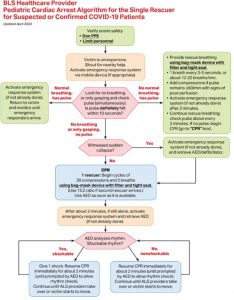
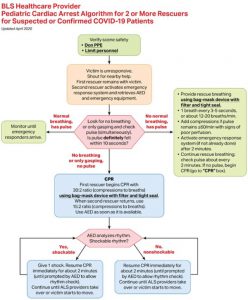
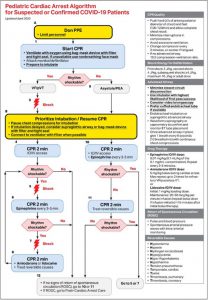
Cân nhắc tình huống và bối cảnh cụ thể
Ngưng tim ngoài bệnh viện
Dưới đây là những lưu ý cụ thể đối với ngừng tim ở những người nghi ngờ hoặc xác nhận COVID-19 xảy ra bên ngoài bệnh viện. Tùy thuộc vào tỷ lệ lưu hành tại địa phương và bằng chứng về sự lây lan trong cộng đồng, COVID-19 có thể bị nghi ngờ trong một số trường hợp ngừng tim ngoài bệnh viện.
Người cứu hộ (rescuers)
Phương pháp hồi sức tim phổi tại chỗ của người xung quanh (bystander) đã liên tục được chứng minh là cải thiện khả năng sống sót sau khi ngừng tim ngoài bệnh viện, khả năng sống còn giảm dần theo từng phút khi hô hấp nhân tạo và khử rung tim bị trì hoãn.[15-17] Người cứu hộ trong công đồng không thể tiếp cận PPE đầy đủ và có thể tăng nguy cơ tiếp xúc với COVID-19 trong quá trình hô hấp nhân tạo so với các nhân viên y tế có đủ PPE. Những người cứu hộ tuổi càng cao và có các bệnh kèm theo như bệnh tim, đái tháo đường, tăng huyết áp và bệnh phổi mãn tính có nhiều nguy cơ bị bệnh nặng nếu bị hội [4] chứng hô hấp cấp tính nặng do nhiễm coronavirus 2. Tuy nhiên, khi ngừng tim xảy ra tại tại nhà (như đã được báo cáo trong 70% trường hợp ngừng tim ngoài bệnh viện trước [17] khi có pháp lệnh trú ẩn tại nhà), những người cứu hộ có khả năng đã tiếp xúc với COVID-19.
Ép ngực
Đối với người lớn: Người cứu hộ ít nhất nên thực hiện CPR bằng tay sau khi ghi nhận trường hợp ngừng tim, nếu sẵn sàng và có thể, đặc biệt nếu họ là người nhà đã tiếp xúc với bệnh nhân tại nhà. Khẩu trang hoặc vải che miệng và mũi của người cứu hộ và/hoặc bệnh nhân có thể làm giảm nguy cơ lây truyền cho người xung quanh.
Đối với trẻ em: Người cứu hộ nên thực hiện ép ngực và xem xét thông khí miệng-miệng, nếu sẵn sàng và có thể, do tỷ lệ ngừng hô hấp ở trẻ em cao hơn, đặc biệt nếu họ là người nhà tiếp xúc với bệnh nhân tại nhà. Khẩu trang hoặc miếng vải che miệng và mũi của người cứu hộ và/hoặc bệnh nhân có thể làm giảm nguy cơ lây truyền cho người xung quanh nếu không thể hoặc không muốn thực hiện thông khí qua miệng.
Khử rung tim bằng máy công cộng
Bởi vì khử rung tim không được cho là một thủ thuật tạo khí dung cao, những người cứu hộ nên sử dụng máy khử rung tim tự động bên ngoài (AED, automated external defbrillator), nếu có, để đánh giá và điều trị bệnh nhân ngừng tim xuất viện.
EMS
Vận chuyển
Các thành viên gia đình và những người tiếp xúc khác của bệnh nhân nghi ngờ hoặc được xác nhận mắc COVID-19 không nên đi trên phương tiện vận chuyển.
Nếu không đạt được tuần hoàn tự phát trở lại (return of spontaneous circulation) sau những nỗ lực hồi sức thích hợp tại hiện trường, hãy cân nhắc việc không chuyển đến bệnh viện vì khả năng sống sót của bệnh nhân thấp, cân bằng với nguy cơ gia tăng tiếp xúc với các nhân viên y tế trước khi nhập viện và tại bệnh viện.
Ngưng tim tại bệnh viện
Dưới đây là những lưu ý cụ thể đối với bệnh nhân nghi ngờ hoặc xác nhận mắc COVID- 19 trong bệnh viện. Những hướng dẫn tạm thời này không áp dụng cho những bệnh nhân được biết là âm tính với COVID-19. Những bệnh nhân này sẽ được hỗ trợ cuộc sống cơ bản và nâng cao tiêu chuẩn. Tuy nhiên, có thể hợp lý khi giảm số lượng nhân viên trong phòng cho tất cả các ca hồi sức trong thời gian xảy ra đại dịch vì các mục đích giãn cách xã hội.
Trước ngưng tim
- Giải quyết các chỉ thị chăm sóc nâng cao và mục tiêu chăm sóc với tất cả bệnh nhân nghi ngờ hoặc xác nhận mắc COVID-19 (hoặc người được ủy nhiệm) khi đến bệnh viện và có bất kỳ thay đổi đáng kể nào về tình trạng lâm sàng như tăng mức độ chăm sóc.
- Theo dõi chặt chẽ các dấu hiệu và triệu chứng của tình trạng xấu đi trên lâm sàng để giảm thiểu nhu cầu đặt nội khí quản khẩn cấp khiến bệnh nhân và nhân viên y tế có nguy cơ cao hơn.
- Nếu bệnh nhân có nguy cơ ngừng tim, cân nhắc chủ động chuyển bệnh nhân đến phòng/đơn vị áp lực âm, nếu có, để giảm thiểu nguy cơ tiếp xúc với người cứu hộ trong quá trình hồi sức.
- Đóng cửa khi có thể để ngăn ngừa ô nhiễm không khí cho không gian trong nhà liền kề.
Bệnh nhân được đặt nội khí quản tại thời điểm ngừng tim
- Cân nhắc để bệnh nhân thở máy với bộ lọc HEPA để duy trì mạch kín và giảm thiểu khí dung.
- Điều chỉnh cài đặt máy thở để cho phép thông khí không đồng bộ (ép ngực cùng lúc với thông khí ở trẻ sơ sinh). Hãy xem xét các đề xuất sau:
– Tăng FiO2 lên 1.0.
– Sử dụng thông khí kiểm soát áp lực hoặc thể tích và giới hạn áp lực hoặc thể tích khí lưu thông để tạo ra nâng lồng ngực đầy đủ (4-6 mL/kg trọng lượng cơ thể lý tưởng, thường nhắm mục tiêu [6mL/kg đối với người lớn]).
– Điều chỉnh kích hoạt thành “tắt” để ngăn máy thở tự động kích hoạt khi ép ngực và có thể ngăn ngừa tăng thông khí và bẫy khí.
– Điều chỉnh nhịp thở thành 10 nhịp thở/phút đối với người lớn và trẻ em và 30 nhịp thở/phút đối với trẻ sơ sinh.
– Đánh giá sự cần thiết phải điều chỉnh mức áp lực dương cuối thì thở ra để cân bằng giữa phục hồi thể tích phổi và sự hồi lưu của tĩnh mạch về tim.
– Điều chỉnh báo động để có hơi thở đầy đủ với ép ngực không đồng bộ.
– Đảm bảo cố định ống nội khí quản/mở khí quản và bộ dây máy thở để tránh tuột nội khí quản ngoài kế hoạch.
Nếu đạt được tuần hoàn tự phát trở lại, đặt máy thở phù hợp với tình trạng lâm sàng của bệnh nhân.
Bệnh nhân nằm sấp lúc ngưng tim
- Đối với những bệnh nhân nghi ngờ hoặc xác nhận mắc COVID-19 đang ở tư thế nằm sấp mà không có đường thở nâng cao, cố gắng đặt lại ở tư thế nằm ngửa để tiếp tục hồi sức.
- Mặc dù hiệu quả của CPR ở tư thế nằm sấp chưa được biết rõ, nhưng đối với những bệnh nhân nằm sấp với đường thở nâng cao, có thể hợp lý để tránh chuyển bệnh nhân sang tư thế nằm ngửa, trừ khi có thể làm như vậy mà không có nguy cơ ngắt kết nối thiết bị và tạo khí dung. Nếu không thể chuyển bệnh nhân sang tư thế nằm ngửa một cách an toàn, hãy đặt miếng đệm khử rung tim ở vị trí trước – sau và CPR trong khi bệnh nhân vẫn nằm sấp với tay ở vị trí chuẩn trên thân đốt sống T7/T10.[18]
Bệnh nhân sau ngưng tim
- Tham khảo các thực hành kiểm soát nhiễm trùng địa phương liên quan đến vận chuyển sau khi hồi sức.
Những lưu ý ở bà mẹ và trẻ sơ sinh
Hồi sức sơ sinh
Mỗi em bé mới chào đời cần được chuẩn bị một nhân viên có chuyên môn để hồi sức bất kể tình trạng COVID-19. Mặc dù vẫn chưa rõ trẻ mới sinh có bị nhiễm hay có khả năng lây nhiễm khi các bà mẹ nghi ngờ hoặc xác nhận mắc COVID-19 hay không, các nhân viên y tế nên áp dụng PPE thích hợp. Người mẹ là nguồn cung cấp khí dung tiềm năng cho nhóm hồi sức sơ sinh.
- Các bước ban đầu: Chăm sóc sơ sinh thường quy và các bước ban đầu của hồi sức sơ sinh không có khả năng tạo ra khí dung; chúng bao gồm làm khô, kích thích xúc giác, đặt vào túi nhựa hoặc bọc, đánh giá nhịp tim, và đặt các chuyển đạo đo độ bão hòa oxy và điện tim.
- Hút dịch: Hút dịch đường thở sau khi sinh không nên thực hiện thường quy đối với nước ối trong hoặc dịch ối nhộm phân su. Hút là một quy trình tạo khí dung và không được chỉ định cho những ca chuyển dạ không biến chứng.
- Thuốc dùng qua nội khí quản: Bơm thuốc vào nội khí quản như chất hoạt động bề mặt hoặc epinephrine là một thủ thuật tạo khí dung, đặc biệt là qua một ống không có bóng chèn. Cung cấp epinephrine qua đường tĩnh mạch qua ống thông tĩnh mạch rốn nằm ở vị trí thấp là đường dùng được ưu tiên trong quá trình hồi sức sơ sinh.
- Lồng ấp: Việc chuyển và chăm sóc trong lồng ấp kín (với khoảng cách thích hợp) nên được sử dụng cho bệnh nhân chăm sóc đặc biệt sơ sinh khi có thể nhưng không bảo vệ chống lại khí dung của vi rút.
Ngưng tim ở bà mẹ
Các nguyên lý về ngừng tim của bà mẹ không thay đổi đối với những phụ nữ bị nghi ngờ hoặc xác nhận mắc COVID-19.
- Những thay đổi sinh lý tim phổi của thai kỳ có thể làm tăng nguy cơ mất bù cấp tính ở những bệnh nhân mang thai bị bệnh nặng mắc COVID-19.
- Chuẩn bị cho sinh mổ, diễn ra sau 4 phút hồi sức, nên được bắt đầu sớm trong thuật toán hồi sức để cho phép tập hợp các nhóm sản khoa và sơ sinh với PPE ngay cả khi đạt được tuần hoàn tự phát trở lại và không cần sinh mổ.





