Khoa Điều trị Rối loạn nhịp – Trung tâm tim mạch – Bệnh viện Chợ Rẫy
Các hướng dẫn thực hành là những khuyến cáo được phát triển một cách có hệ thống để hỗ trợ bác sĩ và bệnh nhân trong việc đưa ra những quyết định về chăm sóc sức khỏe. Những khuyến cáo này có thể được thông qua, sửa đổi, hoặcloai bỏ theo các các nhu cầu, hạn chế và phù hợp với chính sách địa phương. Ngoài ra, các hướng dẫn thực hành được phát triển bởi Hiệp hội bác sĩ gây mê Mỹ (ASA) không nhằm mục đích xem như là các tiêu chuẩn hay yêu cầu tuyệt đối, và sử dụng khuyến cáo này không thể đảm bảo bất kỳ kết quả đặc biệt nào. Các hướng dẫn thực hành là chủ đề để nhìn lại cũng như được đảm bảo bởi sự phát triển của kiến thức y tế, công nghệ, và thực hành. Họ cung cấp các khuyến cáo cơ bản được hỗ trợ bởi sự tổng hợp và phân tích các y văn hiện tại, ý kiến chuyên gia và các bác sĩ, diễn đàn mở và các dữ liệu lâm sàng. Tài liệu này Cập Nhật “Hướng dẫn thực hành tiếp cận tĩnh mạch trung tâm: một báo cáo của hiệp hội bác sĩ gây mê Mỹ về tiếp cận tĩnh mạch trung tâm ” được thông qua bởi ASA năm 2011 và xuất bản năm 2012.
Định nghĩa thuật ngữ tiếp cận tĩnh mạch trung tâm
Đối với các hướng dẫn này, tiếp cận tĩnh mạch trung tâm được định nghĩa là luồng 1 cái catheter vào mạch máu tĩnh mạch lớn. Các mạch máu tĩnh mạch lớn bao gồm tĩnh mạch chủ trên, tĩnh mạch chủ dưới, tĩnh mạch cánh tay đầu, tĩnh mạch dưới đòn, tĩnh mạch chậu, và các tĩnh mạch đùi chung. Ngoại trừ các catheter đặt trong các động mạch hệ thống.
Mục đích của hướng dẫn
Mục đích của các hướng dẫn này là để (1) cung cấp hướng dẫn về vị trí và quản lý của catheter tĩnh mạch trung tâm; (2) giảm biến chứng nhiễm trùng, cơ học, huyết khối, và các kết quả bất lợi khác liên quan đến catheter tĩnh mạch trung tâm; và (3) cải thiện quản lý xâm lấn động mạch hoặc chấn thương do đặt catheter tĩnh mạch trung tâm gây ra
Trọng điểm
Các hướng dẫn này áp dụng cho những bệnh nhân trải qua các thủ thuật tiếp cận tĩnh mạch trung tâm được thực hiện bởi bác sĩ gây mê hoặc các chuyên gia y tế dưới sự hướng dẫn/giám sát của bác sĩ gây mê. Các hướng dẫn không chú tâm vào: (1) chỉ dẫn lâm sàng cho vị trí của catheter tĩnh mạch trung tâm; (2) đặt catheter trong trường hợp cấp cứu; (3) bệnh nhân với catheter tĩnh mạch trung tâm được đặt vào ngoại biên;(4) vị trí và sự hiện diện của một catheter động mạch phổi; (5) đặt các đường hầm trung tâm (ví dụ, permacaths, portacaths, Hickman, Quinton); (6) các phương pháp phát hiện hoặc điều trị các biến chứng nhiễm trùng liên quan đến catheter tĩnh mạch trung tâm; (7) rút bỏ catheter tĩnh mạch trung tâm; (8) chẩn đoán và quản lý các chấn thương hoặc tổn thương liên quan đến catheter (ví dụ như tràn khí màng phổi hoặc thuyên tắc phổi), ngoại trừ tổn thương động mạch cảnh; (9) quản lý của bệnh lí đông máu xung quanh vị trí đặt catheter và (10) đánh giá năng lực đặt catheter tĩnh mạch trung tâm.
Ứng dụng
Các hướng dẫn này được thiết kế để sử dụng cho các bác sĩ gây mê và các cá nhân dưới sự giám sát của một bác sĩ gây mê. Nó cũng có thể phục vụ như là một nguồn tài nguyên cho các bác sĩ khác (ví dụ bác sĩ phẫu thuật, x quang ), y tá, hoặc các nhà cung cấp dịch vụ chăm sóc bệnh nhân có đặt catheter tĩnh mạch trung tâm.
Các thành viên
Các hướng dẫn ban đầu được phát triển bởi một nhóm ASA gồm 12 thành viên, bao gồm các bác sĩ gây mê và học thuật từ nhiều khu vực địa lý của Hoa Kỳ và hai nhà phương pháp luận học của Ủy ban ASA về tiêu chuẩn và tham số thực hành. Trong 2017, Ủy ban ASA về tiêu chuẩn và thông số thực hành yêu cầu các nguyên tắc này cần được cập nhật. Bản cập nhật này là một sửa đổi được phát triển bởi một lực lượng ASA gồm bảy thành viên, bao gồm năm bác sĩ gây mê và hai nhà phương pháp luận học.
Quy trình và đánh giá chứng cứ
Các hướng dẫn cập nhật này được phát triển bằng chuỗi quá trình năm bước. Đầu tiên, sự đồng thuận đã đạt được trên các tiêu chuẩn của bằng chứng. Thứ hai, các bài báo được xuất bản ban đầu từ các tạp chí ngang nhau liên quan đến quản lý quanh hoạt động các catheter tĩnh mạch trung tâm được đánh giá và thêm vào các hướng dẫn ban đầu. Thứ ba, tư vấn viên, người mà có chuyên môn hoặc thích thú với catheter tĩnh mạch trung tâm và người làm trong các cơ sở (ví dụ: thực hành tư nhân và học thuật) được yêu cầu tham gia vào các cuộc điều tra ý kiến chú trọng sự phù hợp, đầy đủ, và tính khả thi của việc thực hiện đề nghị dự thảo và để đánh giá và bình luận về một bản nháp của các hướng dẫn. Thứ tư, các ý kiến thêm vào dựa trên các mẫu ngẫu nhiên của các thành viên ASA . Thứ năm, tất cả các thông tin có sẵn được sử dụng để xây dựng sự đồng thuận để hoàn thiện các hướng dẫn. Một tóm tắt các khuyến cáo có thể được tìm thấy trong phụ lục 1.
Chuẩn bị các hướng dẫn Cập Nhật theo một quá trình phương pháp luận nghiêm ngặt. Bằng chứng đạt được từ hai nguồn chính: bằng chứng khoa học và bằng chứng dựa trên ý kiến. Mô tả chi tiết của quá trình và phương pháp luận ASA được sử dụng trong các hướng dẫn này có thể được tìm thấy trong các các ấn phẩm liên quan khác. Phụ lục 1 chứa chú thích cuối trang cho biết nơi có thể tìm thấy thông tin cho mô hình bằng chứng, quá trình tìm kiếm tài liệu, và kết quả khảo sát cho các hướng dẫn này.
Trong văn bản của các nguyên tắc này, phânloai tài liệu được báo cáo cho mỗi can thiệp bằng cách sau:loai A cấp 1, sau nghiên cứu lâm sàng đối chứng ngẫu nhiên (RCTs);loai A cấp 2, nhiều RCTs; Loai A cấp 3, một RCT duy nhất;loai B cấp 1, các nghiên cứu không ngẫu nhiên với các so sánh nhóm;loai B cấp 2, các nghiên cứu không ngẫu nhiên với kết quả kết hợp;loai B cấp 3, các nghiên cứu không ngẫu nhiên với những kết quả mô tả; vàloai B cấp 4, loạt trường hợp hoặc báo cáo trường hợp. Kết quả có ý nghĩa thống kê (P < 0,01) được chỉ định như là hoặc có lợi (B) hoặc có hại (H) cho bệnh nhân; Các kết quả thống kê không quan trọng được chỉ định là lập lờ (E). Kết quả khảo sát từ chuyên gia tư vấn và một thành viên ngẫu nhiên của các thành viên ASA được báo cáo đầy đủ trong văn bản của các hướng dẫn này. Khảo sát trả lời cho mỗi đề nghị được báo cáo bằng cách sử dụng thang 5 điểm dựa trên giá trị trung bình từ đồng ý đến không đồng ý một cách mạnh mẽ
Các hướng dẫn
Chuẩn bị
Các chủ đề chuẩn bị bao gồm (1) xác định môi trường vật lí nơi dự định sử dụng kĩ thuật vô trùng để đặt catheter tĩnh mạch trung tâm; (2) tính sẵn có của một bộ thiết bị chuẩn hóa; (3) sử dụng một danh sách kiểm tra hoặc tường trình cho việc đặt và duy trì catheter tĩnh mạch trung tâm; và (4) một người hỗ trợ việc đặt catheter tĩnh mạch trung tâm.
Kết quả tài liệu.Tài liệu là không đủ để đánh giá tác dụng của môi trường vật lý đối với việc đặt catheter vô khuẩn, tính sẵn có của bộ thiết bị tiêu chuẩn, hoặc việc sử dụng một trợ lý đối với kết quả của đặt catheter tĩnh mạch trung tâm. Một nghiên cứu quan sát báo cáo rằng việc thực hiện danh sách kiểm tra đa ngành của một đơn vị chăm sóc chấn thương chuyên sâu có liên quan đến giảm tỷ lệ nhiễm trùng catheter (loại B2- bằng chứng B). Các nghiên cứu quan sát báo cáo rằng tỷ lệ nhiễm trùng huyết liên quan catheter giảm khi thực hiện các tường trình chăm sóc chuyên sâu (loai B2- bằng chứng B); bằng chứng từ các nghiên cứu quan sát được ít hơn thì không chắc chắn (loại B2- bằng chứng E); các nghiên cứu quan sát khác không báo cáo mức độ ý nghĩa thống kê hoặc thiếu dữ liệu đầy đủ để tính toán chúng. Những nghiên cứu này không cho phép đánh giá hiệu quả của bất kỳ thành phần đơn lẻ nào của một danh sách kiểm tra hoặc tường trình trên tỷ lệ lây nhiễm.
Kết quả khảo sát. Các chuyên gia tư vấn và thành viên ASA đồng ý mạnh mẽ với các khuyến cáo để thực hiện đặt catheter tĩnh mạch trung tâm trong một môi trường vô trùng và để đảm bảo rằng có sẵn thiết bị đạt chuẩn để đặt catheter tĩnh mạch trung tâm. Các chuyên gia tư vấn đồng ý mạnh và các thành viên ASA đồng ý với đề nghị sử dụng một danh sách kiểm tra hoặc tường trình để đặt và duy trì catheter tĩnh mạch trung tâm. Các chuyên gia tư vấn và thành viên ASA đồng ý với đề nghị sử dụng một trợ lý trong quá trình đặt catheter tĩnh mạch trung tâm.
Khuyến nghị chuẩn bị tài nguyên
• Thực hiện đặt catheter tĩnh mạch trung tâm trong một môi trường cho phép sử dụng các kỹ thuật vô trùng
• Đảm bảo rằng một bộ thiết bị tiêu chuẩn có sẵn để đặt catheter tĩnh mạch trung tâm
• Sử dụng một danh sách kiểm tra hoặc tường trình để đặt và duy trì các catheter tĩnh mạch trung tâm
• Sử dụng một trợ lý trong quá trình đặt catheter tĩnh mạch tâm
Phòng ngừa các biến chứng nhiễm trùng
Các can thiệp nhằm ngăn ngừa các biến chứng nhiễm trùng liên quan tới tiếp cận tĩnh mạch trung tâm bao gồm, nhưng không bị giới hạn, (1) dự phòng kháng sinh đường tĩnh mạch; (2) chuẩn bị vô khuẩn cho bác sĩ, nhân viên, và bệnh nhân; (3) lựa chọn dung dịch sát trùng; (4) lựa chọn các catheter có chứa các tác nhân kháng khuẩn; (5) lựa chọn vị trí đặt catheter; (6) phương pháp cố định catheter; (7) sự băng lại vị trí đặt catheter; (8) thủ thuật bảo trì catheter; và (9) các kỹ thuật vô trùng sử dụng một catheter tĩnh mạch trung tâm hiện có để tiêm hoặc hút vào.
Dự phòng kháng sinh tĩnh mạch
Kết quả tài liệu. Tài liệu là không đủ để đánh giá kết quả liên quan đến việc sử dụng thường xuyên của các kháng sinh dự phòng đường tĩnh mạch.
Kết quả khảo sát. Các chuyên gia tư vấn đồng ý mạnh mẽ và các thành viên ASA đồng ý với đề nghị không dự phòng kháng sinh tĩnh mạch thường quy.
Sự chuẩn bị vô trùng của bác sĩ, nhân viên, và bệnh nhân
Kết quả tài liệu. Một RCT so sánh các biện pháp phòng ngừa tối đa (ví dụ như mặt nạ, mũ, găng tay, áo choàng, khăn che toàn thân lớn) với một nhóm kiểm soát (ví dụ, găng tay và khăn che nhỏ) báo cáo các kết quả không chắc chắn cho nhiễm trùng huyết liên quan đến catheter (loại A3- bằng chứng E). Một lượng lớn các nghiên cứu quan sát hoặc kèm với các mức độ tính toán có ý nghĩa thống kê báo cáo rằng “các gói” của các tường trình vô trùng (ví dụ, sự kết hợp rửa tay, đồ tiệt trùng toàn thân, găng tay vô trùng, mũ và mặt nạ) làm giảm tần suất nhiễm trùng huyết (loại B2- bằng chứng B). Các nghiên cứu này không cho phép đánh giá hiệu quả của bất kỳ thành phần đơn lẻ nào của một gói tường trình trên tỷ lệ nhiễm trùng
Kết quả khảo sát. Các chuyên gia tư vấn và thành viên ASA đồng ý mạnh với khuyến cáo sử dụng các kỹ thuật vô khuẩn (ví dụ như rửa tay) và các biện pháp phòng ngừa tối đa (ví dụ Áo choàng vô trùng, găng tay vô trùng, mũ, mặt nạ che phủ cả miệng và mũi, và khăn che toàn thân bệnh nhân ) để chuẩn bị đặt các catheter tĩnh mạch trung ương.
Lựa chọn dung dịch khử trùng
Kết quả tài liệu. Một RCT so sánh Chlorhexidine (2% dung dịch nước không có cồn) với povidone – iốt (10% không có cồn) đối với sự cân bằng da báo cáo rằng các phát hiện lập lờ đối với vi sinh vật thường trú catheter và nhiễm khuẩn huyết liên quan catheter (loại A3- bằng chứng E). Một RCT so sánh Chlorhexidine (2% với 70% cồn isopropyl) với povidone-iốt (5% với 69% ethanol) có hoặc không chà xát cho thấy tỷ lệ thấp hơn của các vi khuẩn thường trú catheter đối với Chlorhexidine (loại A3- bằng chứng B) và bằng chứng lập lờ cho việc giảm nhiễm trùng huyết liên quan catheter (loại A3- bằng chứng E). Một RCT thứ ba so sánh hai nồng độ Chlorhexidine (0,5% hoặc 1,0% trong 79% ethanol) với povidone – iốt (10% không có cồn), báo cáo bằng chứng lập lờ cho vi sinh vật thường trú (thểloai A3- bằng chứng E) và nhiễm trùng huyết liên quan catheter (mục A3- bằng chứng E). Một nghiên cứu gần như là thử nghiệm báo cáo một tỷ lệ thấp hơn của nhiễm trùng huyết liên quan catheter đối với Chlorhexidine (2% với 70% rượu) so với povidoneiốt (5% với 69% rượu) (loại B1- bằng chứng B). Tài liệu không đủ để đánh giá sự an toàn của các dung dịch sát trùng có chứa Chlorhexidine ở trẻ sơ sinh, trẻ nhũ nhi và trẻ em.
Các nghiên cứu so sánh không đủ để đánh giá hiệu quả của Chlorhexidine có cồn so với Chlorhexidine không cồn đối với sự cân bằng da trong quá trình đật catheter tĩnh mạch trung tâm. Một RCT của 5% povidone-iốt với 70% cồn so với một mình 10% povidone-iốt chỉ ra rằng vi khuẩn thường trú giảm đối với các dung dịch chứa cồn (loại A3- bằng chứng B); nhiễm trùng huyết liên qua catheter và các dấu lâm sàng của nhiễm trùng được báo cáo lập lờ (loại A3- bằng chứng E).
Kết quả khảo sát. Các chuyên gia tư vấn và thành viên ASA đồng ý mạnh với khuyến cáo sử dụng một dung dịch chứa chlorhexidine để cân bằng da ở người lớn, trẻ nhũ nhi, và trẻ em. Đối với trẻ sơ sinh, các chuyên gia tư vấn và các thành viên ASA đồng ý với khuyến cáo xác định việc sử dụng các dung dịch chứa Chlorhexidine cho da dựa trên đánh giá lâm sàng và tường trình. Nếu có một chống chỉ định đối với Chlorhexidine, các nhà tư vấn và các thành viên ASA đồng ý với đề nghị rằng povidone-iốt hoặc cồn có thể được sử dụng. Các chuyên gia tư vấn và thành viên ASA đồng ý với đề nghị sử dụng các dung dịch có chứa cồn trừ khi chống chỉ định.
Catheter chứa các tác nhân kháng khuẩn
Kết quả tài liệu. Các phân tích RCTs so sánh các catheter được bao phủ kháng sinh so với không bao phủ đã chỉ ra rằng các catheter có bao phủ kháng sinh làm giảm nhiễm trùng huyết liên quan catheter và sự trú đóng vi khuẩn catheter (Loại A1- bằng chứng B). Phân tích RCTs so sánh catheter phủ bạc hoặc bạc-bạch kim-cacbon so với catheter không được bao phủ cho thấy các kết quả lập lờ đối với sự trú đóng vi khuẩn catheter nhưng giảm nguy cơ nhiễm trùng huyết liên quan catheter (loai A1 – bằng chứng B). Phân tích chỉ ra rằng catheter được phủ chlorhexidine và bạc sulfat làm giảm sự cư trú vi khuẩn catheter so với catheter không được phủ (loại A1- bằng chứng B) nhưng kết quả không rõ ràng đối với nhiễm trùng huyết liên quan catheter (loại A1- bằng chứng E). Các trường hợp shock quá mẫn sau đặt catheter phủ chlorhexidine và bạc sulfat đã được báo cáo (loại B4 –bằng chứng H).
Kết quả: các nhà tư vấn và các thành viên ASA đồng ý với khuyến cáo dùng catheter được phủ kháng sinh hoặc kết hợp chlorhexidine và bạc sulfat dựa trên nguy cơ nhiễm trùng và thời gian dự kiến sử dụng catheter cho bệnh nhân. Các nhà tham vấn đồng ý mạnh mẽ và các thành viên ASA đồng ý khuyến cáo không dùng catheter chứa tác nhân kháng khuẩn như một chất thay thế cho các biện pháp dự phòng nhiễm trùng bổ sung.
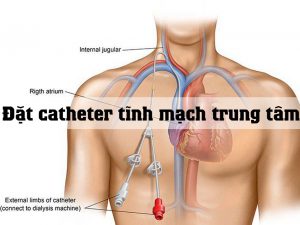
Chọn lựa vị trí đặt catheter
Kết quả tài liệu. RCT so sánh vị trí đặt dưới đòn và đùi cho thấy tỉ lệ vi khuẩn thường trú catheter cao hơn ở vị trí đùi (loai A2- bằng chứng H); các kết quả cho nhiễm khuẩn và nhiễm trùng huyết liên quan catheter là không chắc chắn (loai A2- bằng chứng E). Một RCT phát hiện tỉ lệ vi khuẩn thường trú catheter cao hơn đối với đặt catheter tĩnh mạch cảnh trong so với đặt catheter tĩnh mạch dưới đòn (loai A3- bằng chứng H) và đặt tĩnh mạch đùi so với đặt tĩnh mạch cảnh trong(loai A3- bằng chứng H); bằng chứng là không rõ ràng đối với nhiễm trùng huyết liên quan catheter cho cả hai so sánh trên (loai A3- bằng chứng H). Một nghiên cứu so sánh ngẫu nhiên các bệnh nhân bỏng cho thấy vi khuẩn thường trú và nhiễm trùng huyết xảy ra thường xuyên hơn với việc đặt catheter vào vị trí gần với nơi bị bỏng (loại B1- bằng chứng H)
Kết quả. Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo (1) xác định sự chọn vị trí đặt catheter dựa trên nhu cầu lâm sàng; (2) chọn một vị trí đặt catheter không bị nhiễm bẩn hoặc có khả năng nhiễm bẩn ( vùng da nhiễm trùng hay bỏng, vùng bẹn, xung quanh chỗ mở khí quản, hoặc chổ mở vết thương); và (3) chọn một vị trí ở chi trên khi có thể để hạn chế tối đa nguy cơ nhiễm trùng ở người lớn.
Cố định catheter
Kết quả tài liệu. tài liệu là không đủ để đánh giá liệu cố định catheter bằng đường khâu, kẹp, hoặc dây băng có liên quan tới làm tăng nguy cơ nhi ễm trùng catheter hay không.
Kết quả. Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo xác định việc dùng chỉ khâu, kẹp hoặc dây băng để cố định catheter một chỗ hoặc trên nền cơ bản. Các nhà tư vấn và thành viên ASA đồng ý với khuyến cáo hạn chế tối thiểu số lần đâm kim vào da.
Che phủ vị trí đặt catheter
Kết quả tài liệu. Tài liệu là không đầy đủ để đánh giá hiệu quả của việc dùng băng sinh học trong suốt để giảm nguy cơ nhiễm trùng. Các đánh giá nhóm từ RCTs phù hợp với tỉ lệ thấp hơn của vi khuẩn thường trú catheter đối với băng xốp có chlorhexidine so với băng polyurethane tiêu chuẩn (loai A1- bằng chứng B), nhưng kết quả không rõ ràng cho nhiễm trùng huyết liên quan catheter (loai A1- bằng chứng E). Một RCTs cho thấy tần suất cao hơn của viêm da tiếp xúc tại chỗ nặng ở trẻ sơ sinh khi dùng băng ép thấm chlorhexidine so với băng ép thấm povidone-iodine (loai A3- băng chứng H); các kết quả liên quan viêm da từ RCTs ở người lớn là không rõ ràng (loai A2- bằng chứng E)
Kết quả. Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo dùng băng ép sinh học trong suốt để bảo vệ vị trí đặt catheter tĩnh mạch trung tâm khỏi sự nhiễm trùng. Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo rằng băng ép chứa chlorhexidine có thể được dùng ở người lớn, trẻ nhũ nhi, và trẻ em mà không có chống chỉ định. Đối với trẻ sơ sinh, Các tư vấn viên và các thành viên ASA đồng ý với khuyến cáo xác định việc dùng băng ép trong suốt hoặc xốp chứa chlorhexidine dựa trên đánh giá đánh giá lâm sàng và tường trình. Nếu băng ép chứa chlorhexidine được dùng, Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo quan sát vị trí đó hằng ngày với các dấu hiệu kích thích, dị ứng hay hoại tử.
Bảo trì catheter
Bảo trì catheter bao gồm (1) xác định thời gian lí tưởng đặt catheter, (2) sự kiểm tra vị trí catheter (3) thay đổi catheter một cách định kì (4) thay đổi catheter bằng cách sử dụng một dây dẫn thay vì chọn một vị trí đặt mới.
Kết quả tài liệu. Các nghiên cứu so sánh không ngẫu nhiên chỉ ra rằng việc đặt catheter lâu hơn liên quan tới tỉ lệ cao hơn của sự trú đóng vi khuẩn ở catheter, nhiễm trùng và nhiễm khuẩn (loại B1- bằng chứng H). Tài liệu là không đầy đủ để đánh giá liệu khoảng thời gian giữa các lần kiểm tra có liên quan tới nguy cơ nhiễm trùng liên quan catheter hay không. RCTs báo các các kết quả không rõ ràng về sự trú đóng vi khuẩn catheter khi dây dẫn được dùng để thay đổi catheter so với chọn vị trí đặt mới (loại A2- bằng chứng E)
Kết quả. Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo: (1) xác định thời gian của catheter dựa trên nhu cầu lâm sàng; (2) đánh giá nhu cầu lâm sàng để giữ catheter đúng chỗ hàng ngày; (3)loai bỏ catheter ngay khi lâm sàng thấy không cần thiết;(4) kiểm tra sự nhiễm trùng ở vị trí đặt ống mỗi ngày; (5) thay đổi hoặcloai bỏ catheter nếu nghi ngờ nhiễm trùng vị trí đặt ống; (6) khi nghi ngờ nhiễm trùng liên quan catheter, thì dùng một vị trí đặt mới hơn là thay thế catheter trên một dây dẫn.
Các kĩ thuật vô khuẩn sử dụng catheter tĩnh mạch trung tâm tiêm hoặc hút
Các kĩ thuật vô khuẩn sử dụng catheter tĩnh mạch trung tâm tiêm hoặc hút bao gồm: (1) lau sạch cổng vào bằng chất kháng khuẩn thích hợp, (2) đậy nắp khóa hay các cổng tiếp cận và (3) dùng các cổng tiếp cận hay kết nối catheter không kim.
Kết quả tài liệu. Tài liệu là không đầy đủ để đánh giá liệu làm sạch các cổng và đậy nắp khóa khi dùng một catheter tĩnh mạch trung tâm có sẵn để tiêm có làm giảm nguy cơ nhiễm trùng hay không. RCTs so sánh các chỗ kết nối không kim với mũ tiêu chuẩn chỉ ra tỉ lệ nhiễm khuẩn thấp hơn (loại A2- bằng chứng B), nhưng kết quả cho nhiễm trùng huyết liên quan catheter là không rõ ràng (loai A2- bằng chứng E)
Kết quả. Các tư vấn viên và các thành viên ASA đồng ý mạnh với khuyến cáo là khi sử dụng catheter tĩnh mạch trung tâm để tiêm, thì phải làm sạch cổng tiếp cận catheter bằng chất kháng khuẩn phù hợp (cồn) trước khi tiếp cận và đậy nắp khóa catheter khi không sử dụng. Các tư vấn viên và thành viên ASA đồng ý rằng cổng tiếp cận catheter không kim có thể được sử dụng tùy trường hợp.
Khuyến cáo ngăn chặn các biến chứng nhiễm trùng
Dự phòng thuốc kháng sinh tĩnh mạch
• Không chỉ định thường quy dự phòng kháng sinh tĩnh mạch Chuẩn bị vô khuẩn
• Để chuẩn bị đặt các catheter tĩnh mạch trung tâm, sử dụng các kỹ thuật vô trùng (ví dụ, rửa tay) và các biện pháp phòng ngừa tối đa (ví dụ: áo vô trùng, găng tay, mũ, mặt nạ bao che phủ cả miệng và mũi, khăn che bệnh nhân toàn thân, và đồ bảo vệ mắt)
Lựa chọn dung dịch khử trùng
• Sử dụng dung dịch chứa Chlorhexidine để sát khuẩn da ở người lớn, trẻ sơ sinh và trẻ em
◦ Đối với trẻ sơ sinh, xác định việc sử dụng các dung dịch chứa Chlorhexidine để sát khuẩn da dựa trên đánh giá lâm sàng và tường trình.
• Nếu có một chống chỉ định đối với Chlorhexidine, povidone-iốt hoặc cồn có thể được sử dụng
• Nếu không chống chỉ định, sử dụng các dung dịch sát khuẩn da có chứa cồn
Catheter chứa các tác nhân kháng khuẩn
• Đối với bệnh nhân được chọn, sử dụng catheter được phủ kháng sinh, catheter kết hợp chlorhexidine và bạc sulfat hoặc bạc- platimun- cacbon dựa trên nguy cơ nhiễm trùng và thời gian dự kiến việc sử dùng catheter cho bệnh nhân.
◦ Không sử dụng catheter có chứa các tác nhân kháng khuẩn thay thế cho các biện pháp phòng ngừa nhiễm trùng bổ sung
Lựa chọn vị trí đặt catheter
• Xác định vị trí đặt catheter dựa trên nhu cần lâm sàng
• Chọn một vị trú đặt mà không bị nhiễm bẩn hay không có khả năng bị nhiễm bẩn (ví dụ vùng da bị nhiễm trùng hoặc cháy, vùng bẹn, xung quanh chỗ mở khí quản hoặc chỗ mở vết thương phẫu thuật)
• Ở người lớn, chọn 1 vị trí đặt ở thân trên khi có thể để giảm thiểu nguy cơ lây nhiễm
Cố định catheter
• Xác định việc sử dụng đường khâu, kẹp, hoặc băng cho cố định catheter một chỗ hoặc trên nền cơ sở.
• Giảm thiểu số lần đâm kim trên da
Băng ép vị trí đặt catheter
• Sử dụng băng sinh học trong suốt để bảo vệ vị trí đặt catheter khỏi nhiễm trùng
• Nếu không chống chỉ định, băng gạc chứa Chlorhexidine có thể được sử dụng ở người lớn, trẻ nhũ nhi và trẻ em
• Đối với trẻ sơ sinh, xác định việc sử dụng băng gạc trong suốt hoặc xốp có chứa Chlorhexidine dựa trên đánh giá lâm sàng và tường trình
• Nếu băng có chứa chlorhexidine được sử dụng, quan sát tại vị trí đặt các dấu hiệu kích thích, dịch ứng, hoại tử hằng ngày
Bảo trì catheter
• Xác định thời gian của catheter dựa trên nhu cầu lâm sàng
• Đánh giá nhu cầu lâm sàng cho việc giữ catheter tại chỗ hàng ngày
•loai bỏ catheter ngay khi lâm sàng thấy không cần thiết
• Kiểm tra các dấu hiệu nhiễm trùng ở vị trí đặt catheter hàng ngày
• Thay đổi hoặcloai bỏ các catheter khi vị trí đặt catheter nghi ngờ bị nhiễm trùng
• Khi nghi ngờ nhiễm trùng liên quan catheter, có thể dùng một vị trí đặt catheter mới hơn là thay đổi catheter dựa vào dây dẫn.
Các kỹ thuật vô trùng sử dụng catheter tĩnh mạch trung tâm sẵn có để tiêm hoặc hút
• Làm sạch các vị trí cổng vào catheter bằng chất kháng khuẩn thích hợp (vd cồn) trước mỗi lần tiếp cận khi dùng một catheter tĩnh mạch trung tâm có sẵn để tiêm hoặc hút
• Đậy nắp khóa của catheter hay các cổng vào catheter tĩnh mạch trung tâm khi không cần dùng.
• Các lỗ vào catheter không có kim có thể được sử dụng theo từng trường hợp
Phòng ngừa chấn thương cơ học hoặc tổn thương
Các biện pháp can thiệp nhằm ngăn ngừa chấn thương cơ học liên quan tới đặt catheter tĩnh mạch trung tâm bao gồm nhưng không bị giới hạn ở (1) sự chọn lựa vị trí đặt catheter; (2) vị trí của bệnh nhân để đặt kim và đặt catheter; (3) sự đặt kim, đặt dây, và đặt catheter; (4) hướng dẫn đặt kim, dây dẫn, và catheter, và (5) sự xác minh vị trí đặt kim, dây, và catheter.
Lựa chọn vị trí đặt catheter
Kết quả tài liệu. RCTs so sánh vị trí đặt dưới đòn và đùi cho thấy rằng vị trí đùi có nguy cơ cao hơn bị biến chứng huyết khối ở bệnh nhân người lớn (loai A2- bằng chứng H); một RCT kết luận rằng nguy cơ huyết khối cao hơn đối với catheter ở tĩnh mạch cảnh trong so với dưới đòn (loại A3- bằng chứng H), trong khi đó kết quả là không rõ ràng đối với catheter ở đùi và tĩnh mạch cảnh trong (loai A3- bằng chứng E). RCTs báo cáo các kết quả không rõ ràng cho sự tiêm tĩnh mạch thành công ở vị trí tĩnh mạch cảnh trong so với vị trí dưới đòn (loại A2-E bằng chứng E). Các kết quả lập lờ cũng được báo cáo cho vị trí đùi so với dưới đòn (mục A2-bằng chứng E) và vị trí đùi so với cảnh trong (loại A3-E bằng chứng). RCTs cho thấy các biến chứng cơ học (chủ yếu là tổn thương động mạch, tụ máu, và tràn khí màng phổi) báo cáo các kết quả không rõ ràng ở vị trí đùi so với dưới đòn (loai A2-bằng chứng E) cũng như vị trí tĩnh mạch cảnh trong so với dưới đòn hoặc đùi (loại A3- bằng chứng E)
Kết quả khảo sát. Các chuyên gia tư vấn và thành viên ASA đồng ý mạnh với khuyến cáo xác định chọn vị trí đặt catheter dựa trên nhu cầu lâm sàng và đánh giá, kinh nghiệm, kĩ năng của bác sĩ. Các chuyên gia tư vấn và thành viên ASA đồng ý mạnh với khuyến cáo chọn một vị trí ở thân trên để hạn chế tối thiểu nguy cơ biến chứng huyết khối so với vị trí đùi.
Định vị vị trí bệnh nhân để đặt kim và đặt catheter
Kết quả tài liệu. Mặc dù các nghiên cứu quan sát cho thấy rằng vị trí Tredenlenburg ( đầu thấp hơn cột sống) làm tăng đường kính tĩnh mạch cảnh trong hoặc khu vực cắt ngang ở các tình nguyện viên lớn (loại B2- bằng chứng B), nhưng kết quả là không rõ ràng đối với các bệnh nhân lớn (loại B2- bằng chứng E ). Các nghiên cứu quan sát so sánh vị trí Tredelenburg và vị trí nằm ngửa ở bệnh nhi cho thấy rằng làm tăng đường kính tĩnh mạch cảnh trong bên phải hoặc vị trí cắt ngang (loại B2- bằng chứng B) và một nghiên cứu quan sát ở trẻ sơ sinh cho thấy các kết quả tương tự (loại B2- bằng chứng B). Tài liệu là không đầy đủ để đánh giá liệu vị trí Trendelenburg có cải thiện tỉ lệ thành công trong đặt ống hoặc giảm nguy cơ biến chứng cơ học hay không.
Kết quả khảo sát. Các chuyên gia tư vấn và thành viên ASA đồng ý mạnh với các khuyến cáo thực hiện tiếp cận tĩnh mạch trung tâm ở cổ hoặc ngực bệnh nhân với tư thế Trendelenburg khi lâm sàng thích hợp và có tính khả thi.
Đặt kim, đặt dây và đặt catheter
Đặt kim, đặt dây, và đặt catheter bao gồm (1) lựa chọn kích thước vàloai catheter; (2) sử dụng một kĩ thuật dùng dây dẫn xuyên qua kim thành mỏng ( wire-through-thin-wall needle technique) ( kỹ thuật Seldinger) so với kĩ thuật dùng catheter ở bên ngoài cái kim rồi dây dẫn xuyên qua cái ống (a catheter- over- the-needle-then-wire-through-the-catheter- technique) ( kỹ thuật Seldinger hiệu chỉnh); (3) hạn chế số lần đặt ống; và (4) hai catheter trong cùng một tĩnh mạch trung tâm.
Kết quả tài liệu. Các báo cáo mô tả tổn thương nghiêm trọng ( vd xuất huyết, tụ máu, phình giả mạch, dò động tĩnh mạch, cắt động mạch, tổn thương thần kinh bao gồm đột quỵ, và tắt nghẽn đường thở gây tử vong hoặc nghiêm trọng) khi các catheter lớn vô ý đâm vào động mạch (loại B4- bằng chứng H).
Một RCT so sánh kĩ thuật kim thành mỏng (thin-wall needle technique) so với kĩ thuật một catheter trên kim (a catheter-over-the-needle technique) để đặt vào tĩnh mạch cảnh trong phải ở người lớn cho thấy các kết quả không rõ ràng trong tỉ lệ cố gắng thành công đầu tiên và tần suất các biến chứng (loai A3- bằng chứng E); đối với sự đặt vào dưới đòn bên phải ở người lớn, RCT cho thấy tỉ lệ cố gắng thành công lần đầu tiên cao hơn và ít biến chứng hơn so với kĩ thuật kim thành mỏng. (loại A3- bằng chứng E). Một RCT cho thấy các kết quả lập lờ đối với tỉ lệ cố gắng thành công lần đầu và tần suất biến chứng khi so sánh một kim thành mỏng với kĩ thuật catheter trên kim khi đặt catheter tĩnh mạch cảnh trong ( bên phải) ở trẻ sơ sinh(loai A3- bằng chứng E). Các nghiên cứu quan sát cho thấy tần suất biến chứng cao hơn xảy ra cùng với tăng số lần cố gắng đặt vào (loại B3- bằng chứng H). Một nghiên cứu so sánh ngẫu nhiên cho thấy tần suất cao hơn của rối loạn nhịp khi 2 catheter tĩnh mạch trung tâm được đặt vào cùng tĩnh mạch( tĩnh mạch cảnh trong phải) so với đặt 1 catheter trong tĩnh mạch(loai B1- bằng chứng H); sự khác nhau trong chọc vào đồng mạch cảnh hoặc tụ máu không được ghi nhận (loai B1- bằng chứng E).
Kết quả: các nhà tư vấn và các thành viên ASA đồng ý mạnh với khuyến cáo chọn kích cỡ (đường kính bên ngoài) vàloai catheter dựa trên tình huống lâm sàng và kinh nghiệm/ kĩ năng của phẫu thuật viên. Các nhà tư vấn và các thành viên ASA đồng ý mạnh với khuyến cáo (1) chọn catheter có kích cỡ nhỏ nhất phù hợp với tình huống lâm sàng; (2) chọn kĩ thuật kim thành mỏng so với kĩ thuật catheter trên kim cho cách tiếp cận dưới đòn, (3) chọn một kĩ thuật kim thành mỏng hoặc catheter trên kim cho tiếp cận đùi hoặc cảnh dựa trên tình huống lâm sàng và kinh nghiệm, kĩ năng phẫu thuật viên. Và (4) dựa trên quyết định để dùng kĩ thuật kim thành mỏng hoặc kĩ thuật catheter trên kim ít nhất một phần dựa trên phương pháp đã dùng để xác nhận rằng dây dẫn hiện diện trong tĩnh mạch trước khi một catheter lớn được đưa vào. Các nhà tư vấn và các thành viên ASA đồng ý mạnh rằng số lần cố gắng đặt vào nên dựa trên đánh giá lâm sàng và quyết định để 2 catheter trong cùng 1 tĩnh mạch nên dựa vào từng trường hợp.
Hướng dẫn đặt kim, dây dẫn và catheter
Hướng dẫn để đặt kim, dây dẫn và catheter bao gồm (1) siêu âm động hoặc siêu âm thời gian thực để định vị mạch máu và hướng dẫn kim tới vị trí tĩnh mạch mong đợi và (2) siêu âm tĩnh để tạo hình ảnh định vị mạch máu trước chọc dò.
Kết quả tài liệu: phân tích RCTs so sánh chọc dò tĩnh mạch cảnh trong dưới hướng dẫn của siêu âm thời gian thực so với phương pháp đánh dấu mốc giải phẫu cho thấy tỉ lệ cố gắng đặt thành công trong lần đầu tiên cao hơn, tỉ lệ thành công chung cao hơn, tỉ lệ chọc vào động mạch thấp hơn, và sự nổ lực đặt thấp hơn.(loai A1- bằng chứng B). RCTs cũng chỉ ra làm giảm thời gian tiếp cận thành công hoặc số lần đặt ống dưới hướng dẫn siêu âm so với phương pháp đánh dấu giải phẫu (loại A2- bằng chứng B)
Đối với tĩnh mạch dưới đòn, RCTs cho thấy chọc dò mạch máu dưới hướng dẫn siêu âm có ít sự cố gắng đặt vào hơn và tỉ lệ thành công chung cao hơn (loại A2- bằng chứng B). Khi so sánh với phương pháp đánh dấu giải phẫu, các kết quả cho chọc vào động mạch và tụ máu thì không rõ ràng (loại A2- bằng chứng E). Đối với tĩnh mạch đùi, một RCT cho thấy tỉ lệ cố gắng thành công trong lần đầu tiên cao hơn và ít xuyên kim hơn đối với chọc dò mạch máu dưới hướng dẫn của siêu âm thời gian thực so với phương pháp đánh dấu giải phẩu ở bệnh nhi. (loai A3- bằng chứng B)
Phân tích của RCT so sánh siêu âm tĩnh với phương pháp đánh dấu giải phẫu đưa ra những bằng chứng không rõ ràng cho sự thành công chung đối với đặt catheter tĩnh mạch cảnh trong (loại A1- bằng chứng E), thành công chung của vị trí đặt hay ảnh hưởng trên tỉ lệ chọc vào động mạch. RCTs so sánh siêu âm tĩnh với cách tiếp cận các mốc giải phẩu để định vị trí tĩnh mạch cảnh trong cho thấy tỉ lệ cố gắng đặt thành công trong lần đầu tiên cao hơn đối với siêu âm tĩnh (loại A3- bằng chứng B). Tài liệu thì không rõ ràng đối với tỉ lệ thành công chung khi tiếp cận tĩnh mạch dưới đòn (loai A3- bằng chứng E) hoặc tiếp cận tĩnh mạch đùi khi so sánh siêu âm tĩnh với cách tiếp cận mốc giải phẫu. (loai A3- bằng chứng E)
Kết quả: các nhà tư vấn và các thành viên ASA đồng ý mạnh với khuyến cáo dùng hướng dẫn dưới siêu âm thời gian thực để định vị và chọc dò mạch máu khi tĩnh mạch cảnh trong được chọn để đặt ống. Các tư vấn viên và thành viên ASA đồng ý với khuyến cáo dùng siêu âm tĩnh để xem hình ảnh giải phẩu trước chọc dò để xác định vị trí mạch máu và thận trọng khi tĩnh mạch cảnh trong được chọn để đặt ống. Các tư vấn viên và thành viên ASA đồng ý rằng siêu âm tĩnh có thể dùng khi tĩnh mạch đùi hoặc dưới đòn được chọn.
Sự kiểm tra vị trí kim, dây dẫn và catheter.
Sự kiểm tra vị trí kim, dây dẫn và catheter bao gồm (1) xác nhận rằng catheter hoặc kim thành mỏng nằm trong tĩnh mạch, (2) xác nhận sự hiện diện dây dẫn trong tĩnh mạch và (3) xác nhận sự hiện diện của catheter trong hệ tĩnh mạch và vị trí catheter cuối cùng.
Kết quả tài liệu: một nghiên cứu quan sát hồi cứu cho thấy rằng áp lực kế có thể phát hiện ra sự chọc vào động mạch, là điều mà không thể nhận diện dựa vào màu sắc và dòng máu (loai B3- bằng chứng B). Tài liệu là không đầy đủ để chú tâm vào siêu âm, phân tích dạng sóng áp lực, phân tích khí máu, màu sắc máu, hoặc sự vắng dòng mạch đập cũng như các phương pháp hiệu quả để xác nhận catheter hoặc tiếp cận tĩnh mạch kim thành mỏng
Cả hai nghiên cứu quan sát chỉ ra rằng siêu âm có thể xác nhận sự hiện diện dây dẫn trong tĩnh mạch trước sự làm giãn hoặc đặt catheter cuối cùng. (loại B3- bằng chứng B). Các nghiên cứu quan sát cũng giải thích rằng siêu âm qua thành ngực có thể xác nhận sự hiện diện của dây dẫn trong hệ tĩnh mạch (loai B3- bằng chứng B). Một nghiên cứu quan sát chỉ ra siêu âm tim qua thực quản có thể dùng để xác định vị trí dây dẫn (loai B3- bằng chứng B) và các tài liệu báo cáo trường hợp tương tự các kết quả (loai B4- bằng chứng B).
Cá nghiên cứu quan sát chỉ ra siêu âm qua thành ngực có thể xác nhận đúng vị trí đầu catheter (loai B2- bằng chứng B). Các nghiên cứu quan sát cũng chỉ ra soi huỳnh quang, chụp x quang ngực có thể xác định vị trí của catheter (loai B2- bằng chứng B). RCTs so sánh hướng dẫn đo ECG liên tục để đặt catheter so với không đo ECG dã chỉ ra rằng đo ECG liên tục hiệu quả hơn trong việc xác định đúng vị trí đầu catheter. (loai A2- bằng chứng B). Các tài liệu báo cáo trường hợp không công nhận các dây dẫn được giữ lại do các biến chứng bao gồm huyết khối, vỡ, nhiễm trùng, vỡ tim, rối loạn nhịp, đột quỵ và xuyên qua mô mềm (loai B – bằng chứng 4H)
Kết quả: các nhà tư vấn và thành viên ASA đồng ý mạnh khuyến cáo xác nhận đường vào tĩnh mạch sau khi đặt catheter và khuyến cáo không dựa vào màu sắc máu hoặc mất dòng mạch dập để xác nhận có catheter hay kim thành mỏng trong tĩnh mạch. Các tư vấn viên và thành viên ASA đồng ý mạnh với khuyến cáo xác nhận sự hiện diện của dây dẫn trong tĩnh mạch sau khi dây được xâu vào khi dùng kĩ thuật kim thành mỏng. Các tư vấn viên thì không rõ ràng và các thành viên ASA thì đồng ý khi dùng kĩ thuật catheter trên kim, sự xác nhận dây dẫn hiện diện trong tĩnh mạch có lẽ không cần (1) nếu catheter vào tĩnh mạch dễ dàng và áp lực kế hay đồ đo hình dạng sóng áp lực cung cấp thông tin rõ ràng về vị trí catheter tĩnh mạch và (2) nếu dây dẫn đi qua catheter và vào tĩnh mạch mà không có khó khăn gì. Các tư vấn viên và thành viên ASA đồng ý mạnh với khuyến cáo sau: (1) sau khi đặt catheter cuối cùng và trước khi sử dụng nó, phải xác nhận sự hiện diện của catheter trong tĩnh mạch ngay khi có thể; (2) xác nhận vị trí cuối cùng của đầu catheter ngay khi có thể; (3) đối với catheter tĩnh mạch trung tâm đặt trong phòng phẫu thuật, thực hiện chụp x quang ngực sớm sau phẫu thuật để xác nhận vị trí đầu catheter, (4) kiểm tra dây dẫn đã được lấy ra khỏi mạch máu vào cuối thủ thuật bằng cách xác nhận nó có hiện diện trong vùng làm thủ thuật. Và (5) nếu dây dẫn hoàn toàn không được tìm thấy trong vùng làm thủ thuật, đề nghị chụp x quang ngực để xác định liệu dây dẫn có lưu lại trong hệ mạch máu của bệnh nhân hay không.
Khuyến cáo cho ngăn chặn chấn thương hoặc tổn thương cơ học.
Sự lựa chọn vị trí đặt catheter
• Xác định sự chọn lựa vị trí đặt catheter dựa trên nhu cầu lâm sàng và đánh giá, kinh nghiệm và kĩ năng của bác sĩ.
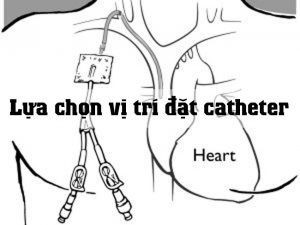
• Chọn một vị trí đặt ở thân trên khi có thể để giảm thiểu tối đa nguy cơ biến chứng huyết khối so với vị trí đùi.
Vị trí của bệnh nhân để đặt kim và đặt catheter
• Thực hiện tiếp cận tĩnh mạch cổ và ngực bệnh nhân ở tư thế Tredenleburg khi lâm sàng thích hợp và có tính khả thi
Đặt kim, đặt dây và đặt catheter
• Chọn kích thước (đường kính bên ngoài) và loại catheter dựa trên tình huống lâm sàng và kinh nghiệm, kĩ năng của phẫu thuật viên
• Chọn catheter kích thước nhỏ nhất phù hợp với lâm sàng
• Đối với cách tiếp cận dưới đòn, chọn một kĩ thuật kim thành mỏng (Seldinger) so với kĩ thuật catheter trên kim (Seldinger hiệu chỉnh)
• Đối với cách tiếp cận tĩnh mạch cảnh hoặc đùi, chọn một kĩ thuật kim thành mỏng hoặc catheter trên kim dựa trên tình huống lâm sàng và kinh nghiệm, kĩ năng của phẫu thuật viên
• Đối với tiếp cận tĩnh mạch trước khi đưa dilator hoặc catheter lớn, cần xác định rằng dây dẫn nằm trong tĩnh mạch
• Số lần cố gắng đặt nên dựa trên đánh giá lâm sàng
• Quyết định đặt 2 dây dẫn trong 1 tĩnh mạch đơn nên tùy từng trường hợp
Hướng dẫn đặt kim, dây dẫn và catheter
• Dùng hướng dẫn dưới siêu âm thời gian thực để định vị và chọc dò mạch máu khi tĩnh mạch cảnh trong được chọn để đặt ống
• Khi khả thi, siêu âm thời gian thực có thể được dùng khi tĩnh mạch đùi hoặc dưới đòn được chọn.
• Dùng siêu âm tĩnh xem hình ảnh để xác định mốc giải phẫu để định vị trí mạch máu trước chọc, trước khi sát trùng và trải khăn vô khuẩn khi chọn tĩnh mạch cảnh trong để đặt catheter.
o Siêu âm tĩnh có thể được dùng khi tĩnh mạch đùi hoặc dưới đòn được chọn
Sự kiểm tra vị trí kim, dây dẫn và catheter
• Sau khi đặt một catheter trên kim hoặc một kim thành mỏng, xác nhận đường vào tĩnh mạch o Không dựa vào màu sắc máu hoặc sự mất dòng mạch đập để xác nhận rằng catheter hay kim đã hiện diện trong tĩnh mạch hay chưa
• Khi dùng kĩ thuật seldinger, xác nhận sự hiện diện của dây dẫn trong tĩnh mạch sau khi dây được xâu vào
o Khi dùng kĩ thuật catheter-over-the-needle, sự xác nhận dây dẫn trong tĩnh mạch có lẽ không cần thiết (1) khi catheter vào tĩnh mạch dễ dàng và áp lực kế hoặc những đánh giá dạng sóng áp lực cung cấp sự xác nhận rõ ràng về vị trí catheter tĩnh mạch và (2) khi dây dẫn xuyên qua catheter và vào tĩnh mạch mà không có khó khăn gì.
o Nếu có bất kì catheter hay dây dẫn hiện diện trong tĩnh mạch một cách không chắc chắn, thì xác nhận sự hiện diện của dây dẫn sau khi được đưa vào, tiếp tục đặt dilator hoặc catheter theo sau đó
• Sau khi đặt catheter cuối cùng và trước khi sử dụng nó, xác nhận sự hiện diện của catheter ngay khi lâm sàng thích hợp.
• Xác nhận vị trí cuối cùng của đầu catheter ngay khi lâm sàng thích hợp
o Đối với một catheter tĩnh mạch trung tâm được đặt trong phòng phẫu thuật, thực hiện chụp x quang ngực không muộn hơn giai đoạn sớm sau phẫu thuật để xác nhận vị trí catheter
• Xác nhận dây dẫn không được giữ lại trong hệ thống mạch máu vào cuối thủ thuật bằng cách xác nhận nó hiện diện trong vùng làm thủ thuật
o Nếu dây dẫn hoàn toàn không được tìm thấy trong vùng làm thủ thuật, đề nghị x quang ngực để xác định dây dẫn có lưu lại trong hệ thống mạch máu bệnh nhân hay không
Quản lí chấn thương động mạch hay tổn thương do đặt catheter tĩnh mạch trung tâm
Kết quả tài liệu: các trường hợp báo cáo ở bệnh nhân người lớn về sự đâm vào động mạch bởi catheter lớn hay dilator trong suốt quá trình cố gắng đặt catheter tĩnh mạch đã chỉ ra các biến chứng nặng ngay sau khi loại bỏ các ống đó ( nhồi máu não, dò động tĩnh mạch, tràn máu màng phổi) ( loaị B4- bằng chứng H); các biến chứng được báo cáo là không phổ biến ở bệnh nhân người lớn, là những người mà catheter của họ được lấy đi đúng nơi trước khi tham vấn phẫu thuật và sữa chữa. (loai B4- bằng chứng E)
Kết quả. các nhà tư vấn và thành viên ASA đồng ý mạnh rằng khi các catheter hay dilator vô ý đâm vào động mạch, thì lấy các catheter hay dilator đó ra ngay lập tức và trao đổi với bác sĩ phẫu thuật tổng quát, bác sĩ phẫu thuật mạch máu, hay bác sĩ hình ảnh can thiệp về việc loại bỏ catheter đó bằng phẫu thuật hay không phẫu thuật ở bệnh nhân người lớn. Các tư vấn viên và thành viên ASA đồng ý mạnh rằng trẻ sơ sinh, nhũ nhi và trẻ em, tùy trường hợp mà liệu lấy bỏ catheter đúng nơi và lấy ý kiến tư vấn hay loai bỏ catheter mà không phẫu thuật. Các tư vấn viên đồng ý mạnh và thành viên ASA đồng ý với khuyến cáo rằng sau khi tổn thương được đánh giá và thực hiện một kế hoạch điều trị, bàn bạc với bác sĩ phẫu thuật về nguy cơ tương đối và lợi ích của việc bắt đầu phẫu thuật không cấp thiết so với phẫu thuật trì hoãn để cho phép có thời gian sát bệnh nhân.
Khuyến cáo cho quản lí chấn thương động mạch hoặc tổn thương do tiếp cận tĩnh mạch trung tâm
• Khi ống thống kích thước lớn hay dilator đâm vào động mạch, thì lấy dilator hay catheter ra và ngay lập tức tham vấn bác sĩ phẫu thuật tổng quát, bác sĩ phẫu thuật mạch máu hoặc một nhà hình ảnh học can thiệp về việcloai bỏ catheter ở người lớn bằng phẫu thuật hay không phẫu thuật
• Đối với trẻ sơ sinh, nhũ nhi, và trẻ em, xác định từng trường hợp liệu để yên catheter một chỗ và lấy ý kiến tư vấn hay là loại bỏ catheter mà không dùng phẫu thuật.
• Sau khi tổn thương được đánh giá và một kế hoạch điều trị được thực hiện, bàn bạc với bác sĩ phẫu thuật về nguy cơ tương đối và lợi ích của việc bắt đầu phẫu thuật không cấp thiết đối với phẫu thuật trì hoãn để cho phép có thời gian sát bệnh nhân
Phụ lục 1: Tóm tắt các khuyến cáo
Chuẩn bị
• Thực hiện đặt catheter tĩnh mạch trung tâm trong một môi trường vô khuẩn
• Đảm bảo sẵn có các thiết bị tiêu chuẩn hóa để tiếp cận tĩnh mạch trung tâm
• Dùng một danh sách kiểm tra hay tường trình để đặt và duy trì catheter tĩnh mạch trung tâm
• Thêm một người hỗ trợ trong suốt quá trình đặt catheter tĩnh mạch trung tâm
Dự phòng kháng sinh tĩnh mạch
• Không chỉ định thường quy dự phòng kháng sinh tĩnh mạch
Chuẩn bị vô khuẩn
• Để chuẩn bị cho việc thực hiện đặt catheter tĩnh mạch trung tâm, thực hiện các kĩ thuật vô khuẩn ( rửa tay) và đồ bảo hộ tối đa ( áo choàng vô khuẩn, găng tay vô khuẩn, mũ, nón, mặt nạ che mũi, miệng, và áo choàng bệnh nhân toàn thân, đồ bảo vệ mắt)
Lựa chọn dung dịch khử trùng
• Sử dụng dung dịch chứa Chlorhexidine để sát khuẩn da ở người lớn, trẻ sơ sinh và trẻ em
◦ Đối với trẻ sơ sinh, xác định việc sử dụng các dung dịch chứa Chlorhexidine để sát khuẩn da dựa trên đánh giá lâm sàng và tường trình.
• Nếu có một chống chỉ định đối với Chlorhexidine, povidone-iốt hoặc cồn có thể được sử dụng
• Nếu không chống chỉ định, sử dụng các dung dịch sát khuẩn da có chứa cồn
Catheter chứa các tác nhân kháng khuẩn
• Đối với bệnh nhân được chọn, sử dụng catheter được phủ kháng sinh, catheter kết hợp chlorhexidine và bạc sulfat hoặc bạc- platimun- cacbon dựa trên nguy cơ nhiễm trùng và thời gian dự kiến việc sử dùng catheter cho bệnh nhân.
◦ Không sử dụng catheter có chứa các tác nhân kháng khuẩn thay thế cho các biện pháp phòng ngừa nhiễm trùng bổ sung
Lựa chọn vị trí đặt catheter
• Xác định vị trí đặt catheter dựa trên nhu cần lâm sàng
• Chọn một vị trí đặt mà không bị nhiễm bẩn hay không có khả năng bị nhiễm bẩn (ví dụ vùng da bị nhiễm trùng hoặc cháy, vùng bẹn, xung quanh chỗ mở khí quản hoặc chỗ mở vết thương phẫu thuật)
• Ở người lớn, chọn 1 vị trí đặt ở thân trên khi có thể để giảm thiểu nguy cơ lây nhiễm
Cố định catheter
• Xác định việc sử dụng đường khâu, kẹp, hoặc băng cho cố định catheter một chỗ hoặc trên nền cơ sở.
• Giảm thiểu số lần đâm kim trên da
Băng ép vị trí đặt catheter
• Sử dụng băng sinh học trong suốt để bảo vệ vị trí đặt catheter khỏi nhiễm trùng
• Nếu không chống chỉ định, băng gạc chứa Chlorhexidine có thể được sử dụng ở người lớn, trẻ nhũ nhi và trẻ em
• Đối với trẻ sơ sinh, xác định việc sử dụng băng gạc trong suốt hoặc xốp có chứa Chlorhexidine dựa trên đánh giá lâm sàng và tường trình
• Nếu băng có chứa chlorhexidine được sử dụng, quan sát tại vị trí đặt các dấu hiệu kích thích, dịch ứng, hoại tử hằng ngày
Bảo trì catheter
• Xác định thời gian của catheter dựa trên nhu cầu lâm sàng
• Đánh giá nhu cầu lâm sàng cho việc giữ catheter tại chỗ hàng ngày
• Loại bỏ catheter ngay khi lâm sàng thấy không cần thiết
• Kiểm tra các dấu hiệu nhiễm trùng ở vị trí đặt catheter hàng ngày
• Thay đổi hoặc loại bỏ các catheter khi vị trí đặt catheter nghi ngờ bị nhiễm trùng
• Khi nghi ngờ nhiễm trùng liên quan catheter, có thể dùng một vị trí đặt catheter mới hơn là thay đổi catheter hoặc dây dẫn.
Các kỹ thuật vô trùng sử dụng catheter tĩnh mạch trung tâm sẵn có để tiêm hoặc hút
• Làm sạch các vị trí tiếp cận catheter bằng chất kháng khuẩn thích hợp (vd cồn) trước khi thực hiện đặt catheter tĩnh mạch trung tâm.
• Đậy nắp khóa của catheter hay các cổng truy cập catheter tĩnh mạch trung tâm khi không cần dùng.
• Các lỗ tiếp cận catheter không có kim có thể được sử dụng theo từng trường hợp
Lựa chọn vị trí đặt catheter
• Xác định chọn vị trí đặt catheter dựa trên nhu cầu lâm sàng và đánh giá, kinh nghiệm, kĩ năng của bác sĩ
• Chọn một vị trí ở thân trên để hạn chế tối thiểu nguy cơ biến chứng huyết khối so với vị trí đùi.
Định vị vị trí bệnh nhân để đặt kim và đặt catheter
• Thực hiện tiếp cận tĩnh mạch trung tâm ở cổ hoặc ngực bệnh nhân với tư thế Trendelenburg khi lâm sàng thích hợp và có tính khả thi.
Đặt kim, đặt dây và đặt catheter
• Chọn kích cỡ (đường kính bên ngoài) và loại catheter dựa trên tình huống lâm sàng và kinh nghiệm/ kĩ năng của phẫu thuật viên.
• Chọn catheter có kích cỡ nhỏ nhất phù hợp với tình huống lâm sàng
• Chọn kĩ thuật kim thành mỏng so với kĩ thuật catheter trên kim cho cách tiếp cận vị trí dưới đòn
• Chọn một kĩ thuật kim thành mỏng hoặc catheter trên kim để tiếp cận vị trí đùi hoặc cảnh dựa trên tình huống lâm sàng và kinh nghiệm, kĩ năng phẫu thuật viên.
• Dựa trên quyết định dùng kĩ thuật kim thành mỏng hoặc kĩ thuật catheter trên kim ít nhất một phần dựa trên phương pháp đã dùng để xác nhận rằng dây dẫn hiện diện trong tĩnh mạch trước khi dilator hay một catheter lớn được xâu vào tĩnh mạch.
• Số lần cố gắng đặt vào nên dựa trên đánh giá lâm sàng
• Quyết định để 2 catheter trong cùng 1 tĩnh mạch nên dựa vào từng trường hợp.
Hướng dẫn đặt kim, dây dẫn và catheter
• Dùng hướng dẫn dưới siêu âm thời gian thực để định vị và chọc dò mạch máu khi tĩnh mạch cảnh trong được chọn để đặt ống
o Khi khả thi, Siêu âm thời gian thực có thể được dùng khi tĩnh mạch đùi hoặc dưới đòn được chọn.
• Dùng siêu âm tĩnh để xác định mốc giải phẫu để định vị vị trí mạch máu trước chọc dò trước khi sát trùng và trải khăn vô khuẩn nếu chọn tĩnh mạch cảnh trong để đặt ống.
o Siêu âm tĩnh có thể được dùng khi tĩnh mạch đùi hoặc dưới đòn được chọn Sự kiểm tra vị trí kim, dây dẫn và catheter
• Sau khi đặt một catheter trên kim hoặc một kim thành mỏng, xác nhận đường vào tĩnh mạch o Không dựa vào màu sắc máu hoặc sự mất dòng mạch đập để xác nhận rằng catheter hay kim đã hiện diện trong tĩnh mạch hay chưa
• Khi dùng kĩ thuật thin-wall needle, xác nhận sự hiện diện của dây dẫn trong tĩnh mạch sau khi dây được xâu vào
o Khi dùng kĩ thuật catheter-over-the-needle, sự xác nhận dây dẫn trong tĩnh mạch có lẽ không cần thiết (1) khi catheter vào tĩnh mạch dễ dàng và áp lực kế hoặc những đánh giá dạng sóng áp lực cung cấp sự xác nhận rõ ràng về vị trí catheter tĩnh mạch và (2) khi dây dẫn xuyên qua catheter và vào tĩnh mạch mà không có khó khăn gì.
o Nếu có bất kì catheter hay dây dẫn hiện diện trong tĩnh mạch một cách không chắc chắn, thì xác nhận sự hiện diện của dây dẫn tĩnh mạch sau khi dây dẫn được xâu vào, tiếp tục đặt một ống lớn hay dilator.
• Sau khi đặt catheter cuối cùng và trước khi sử dụng nó, xác nhận sự hiện diện của catheter ngay khi lâm sàng thích hợp.
• Xác nhận vị trí cuối cùng của đầu catheter ngay khi lâm sàng thích hợp
o Đối với một catheter tĩnh mạch trung tâm được đặt trong phòng phẫu thuật, thực hiện chụp x quang ngực không muộn hơn giai đoạn sớm sau phẫu thuật để xác nhận vị trí catheter
• Xác nhận dây dẫn không được giữ lại trong hệ thống mạch máu vào cuối thủ thuật bằng cách xác nhận nó hiện diện trong vùng làm thủ thuật
o Nếu dây dẫn hoàn toàn không được tìm thấy trong vùng làm thủ thuật, đề nghị x quang ngực để xác định dây dẫn có lưu lại trong hệ thống mạch máu bệnh nhân hay không
Quản lí chấn thương động mạch hoặc tổn thương do tiếp cận tĩnh mạch trung tâm
• Khi ống thống kích thước lớn hay dilator đâm vào động mạch, thì lấy dilator hay catheter ra và ngay lập tức tham vấn bác sĩ phẫu thuật tổng quát, bác sĩ phẫu thuật mạch máu hoặc một nhà hình ảnh học can thiệp về việcloai bỏ catheter ở người lớn bằng phẫu thuật hay không phẫu thuật
• Đối với trẻ sơ sinh, nhũ nhi, và trẻ em, xác định từng trường hợp liệu để yên catheter một chỗ và lấy ý kiến tư vấn hay là loại bỏ catheter mà không dùng phẫu thuật.
• Sau khi tổn thương được đánh giá và một kế hoạch điều trị được thực hiện, bàn bạc với bác sĩ phẫu thuật về nguy cơ tương đối và lợi ích của việc bắt đầu phẫu thuật không cấp thiết đối với phẫu thuật trì hoãn để cho phép có thời gian sát bệnh nhân





