Tác giả: Bác sĩ Nguyễn Thành Luân – ICU bệnh viện Hoàn Mỹ Cửu Long.
Liệu pháp dịch truyền, được dùng để khôi phục và duy trì tưới máu mô, là một phần của quản lý thường quy cho hầu hết các bệnh nhân nguy kịch. Tuy nhiên, vì quá nhiều hoặc quá ít dịch có thể có tác động tiêu cực đến kết cục của bệnh nhân, nên việc truyền dịch phải được hiệu chỉnh cẩn thận cho từng bệnh nhân. “Cứu hộ, tối ưu hóa, ổn định, xuống thang” (SOSD) là một gợi ý nên được sử dụng như một hướng dẫn chung để hồi sức dịch, và quản lý dịch nên được điều chỉnh theo diễn biến bệnh. Trong giai đoạn cứu hộ ban đầu, dịch cứu mạng không nên được sử dụng tiết kiệm. Sau khi thiết lập phương pháp theo dõi huyết động, nên tối ưu hóa việc truyền dịch bằng cách xác định tình trạng dịch của bệnh nhân và nhu cầu cần truyền dịch thêm. Tuy nhiên, quyết định này có thể khó khăn; các chỉ số lâm sàng của giảm thể tích, chẳng hạn như tần số tim, huyết áp, và lượng nước tiểu, có thể không cho thấy sớm tình trạng giảm thể tích, và phù là dấu hiệu muộn của tình trạng quá tải dịch. Các nghiệm pháp động về khả năng đáp ứng bù dịch như áp lực mạch hoặc biến thiên thể tích nhát bóp chỉ có thể được sử dụng ở một tỷ lệ nhỏ bệnh nhân nguy kịch, và do đó, kỹ thuật test nước thường được sử dụng để đánh giá nhu cầu về dịch. Một khi bệnh nhân đã ổn định, các nỗ lực nên bắt đầu tập trung vào việc loại bỏ dịch dư thừa. Loại dịch nào nên được sử dụng vẫn là vấn đề tranh luận. Các dung dịch tinh thể rẻ hơn so với các dung dịch keo, nhưng các dung dịch keo thì tồn tại trong khoang nội mạch một thời gian dài hơn, làm giảm khả năng phù nề. Do đó, dịch tinh thể và dịch keo nên được sử dụng cùng nhau, đặc biệt là ở những bệnh nhân có khả năng cần thể tích dịch lớn. Albumin người là một dịch keo tự nhiên và có thể có tác dụng lợi ích ở bệnh nhân nhiễm trùng huyết ngoài hiệu quả thể tích của nó. Các loại dịch nên được kê đơn như là các loại thuốc khác, có tính đến các yếu tố bệnh nhân, quá trình bệnh, và các phương pháp điều trị khác.
Quản lý dịch ở bệnh nhân nguy kịch là một quá trình vừa đơn giản mà vừa phức tạp. Nó có thể được coi là “đơn giản”, vì việc đặt một catheter và cho phép một dung dịch chạy vào tĩnh mạch thực sự không phải là một thủ thuật quá phức tạp. Quản lý dịch là một trong những can thiệp cốt lõi trong việc quản lý bệnh nhân mắc bệnh cấp tính, với khoảng một phần ba bệnh nhân trong khoa hồi sức tích cực (ICU) được truyền dịch hồi sức trong một ngày cụ thể1 và nhiều hơn nữa được truyền dịch duy trì. Tuy nhiên, mặc dù việc truyền dịch ở những bệnh nhân nguy kịch là một biện pháp can thiệp phổ biến, nhưng sẽ không đơn giản nếu nó được thực hiện đúng. Việc xác định loại và lượng dịch tối ưu cho mỗi bệnh nhân tại bất kỳ thời điểm cụ thể nào trong quá trình nằm ICU của họ thực sự khá phức tạp. Bởi vì dịch keo có thể được dùng với số lượng nhỏ hơn so với dịch tinh thể để tạo ra tác dụng tương tự, nên số lượng và loại dịch có liên quan nhau. Tuy nhiên, để đơn giản, chúng tôi sẽ xem xét 2 khía cạnh này một cách riêng biệt.
Lượng dịch
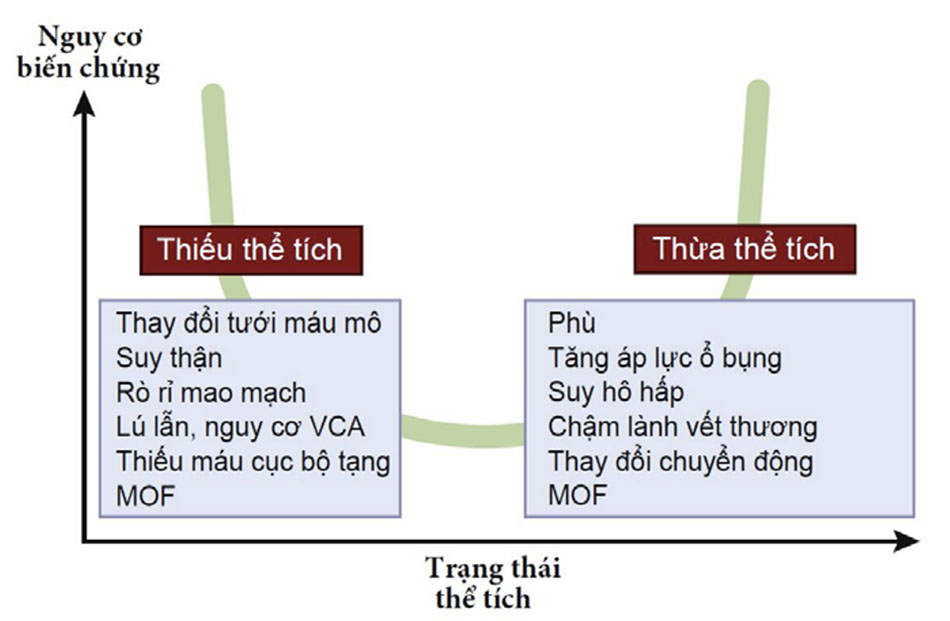
Số lượng dịch cần thiết cho bất kỳ một bệnh nhân nào phụ thuộc vào một số yếu tố, bao gồm chẩn đoán và mức độ nghiêm trọng của bệnh. Chúng ta cần tìm ra sự cân bằng lý tưởng giữa quá ít và quá nhiều dịch ở tất cả các bệnh nhân, bởi vì cả hai tình trạng này đều liên quan đến kết cục xấu (Hình 14 ). Quá ít dịch dẫn đến giảm thể tích, có thể làm cho cung lượng tim không đủ và do đó giảm tưới máu mô. Thiếu thể tích cuối cùng dẫn đến suy đa cơ quan và tử vong. Tuy nhiên, quá nhiều dịch sẽ gây ra thừa thể tích, có thể dẫn đến phù nề. Phù có thể làm cho chức năng cơ quan thay đổi. Điều quan trọng là sự thay đổi tính thấm mao mạch và giảm áp lực keo có thể góp phần vào sự hình thành phù nề ngay cả khi lượng máu lưu thông hiệu quả không gia tăng, đó là lý do tại sao thuật ngữ “quá tải dịch” nên được sử dụng hết sức thận trọng. Tác động của phù phổi có lẽ là rõ ràng nhất trên lâm sàng, với sự trao đổi khí bị thay đổi nhanh chóng rõ ràng. Tuy nhiên, phù ở các cơ quan khác có thể dẫn đến mê sảng, hội chứng khoang bụng, và giảm làm lành vết thương, chỉ nhắc đến một vài hậu quả có thể xảy ra. Thận, là một cơ quan trong bao, cũng nhạy cảm với các ảnh hưởng của phù. Tăng áp lực tĩnh mạch có liên quan đến sự phát triển của suy thận cấp, và quả tải dịch có liên quan đến tăng nguy cơ suy thận cấp và kết cục xấu ở bệnh nhân suy thận cấp. Trong nghiên cứu Sepsis Occurrence in Acutely Ill Patients, sự cân bằng dịch dương là một yếu tố tiên đoán độc lập về kết cục xấu ở bệnh nhân suy thận cấp (HR: 1.21; 95%CI: 1.13-1,28; P <0,001).
Các tương tác quan trọng giữa các cơ quan cũng có thể xảy ra. Ví dụ, chức năng tim bị thay đổi có thể làm giảm thêm khả năng dung nạp dịch, với sự gia tăng áp lực đổ đầy tim. Trong y học chăm sóc tích cực, sự tương tác giữa phổi và thận thường là một cân nhắc quan trọng (Hình 2). Nói chung, tốt nhất là giữ cho phổi khô để hạn chế phù phổi và bảo tồn trao đổi khí, nhưng thận cần được tưới máu tốt để duy trì chức năng. Trong khi phổi không bị tác động nhiều từ việc hạn chế dịch, thì thận lại bị ảnh hưởng mạnh.
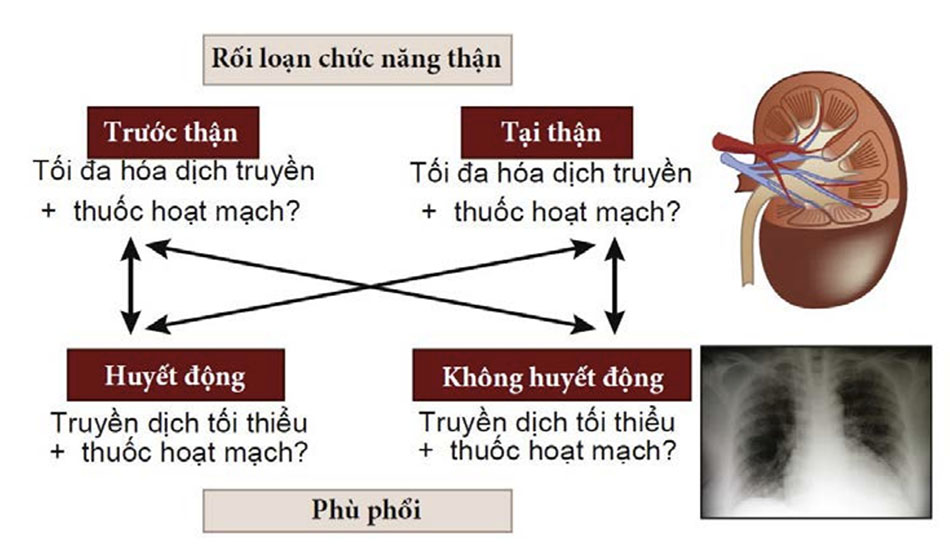
Hạn chế truyền dịch có thể làm giảm nguy cơ phù phổi nhưng cũng có thể làm giảm tưới máu thận, dẫn đến rối loạn chức năng thận. Tuy nhiên, việc cung cấp đầy đủ dịch để duy trì chức năng thận có thể dẫn đến phù phổi với giảm trao đổi khí.
Thật không may, người ta không thể sử dụng các công thức chung để quyết định bệnh nhân cần bao nhiêu dịch; quá trình này đòi hỏi cá nhân hóa được hướng dẫn bởi theo dõi huyết động. Hơn nữa, yếu tố thời gian có tầm quan trọng lớn và thay đổi theo giai đoạn hồi sức. Bốn giai đoạn có thể được công nhận: cứu hộ, tối ưu hóa, ổn định và xuống thang.
Cứu hộ. Cứu hộ là giai đoạn ban đầu mà bệnh nhân cần hồi sức nhanh cho những thay đổi sâu sắc về tưới máu mô do nhiều tình trạng, bao gồm nhiễm trùng huyết, xuất huyết và mất nước nặng. Trong giai đoạn rất sớm này, một lượng lớn dịch phải được truyền nhanh để tạo điều kiện hồi sức hiệu quả. Thường thì cần phải hành động nhanh chóng có nghĩa là không có thời gian đặt các hệ thống theo dõi phức tạp để hướng dẫn quản lý dịch. Các hướng dẫn của Surviving Sepsis Campaign đã bị chỉ trích mạnh mẽ vì khuyến cáo truyền 30 mL dịch/kg trong 3 giờ, một khoảng thời gian quá dài. Gói SSC 1 giờ được cập nhật vẫn còn dưới mức tối ưu, bởi vì nó chỉ nói rằng nên bắt đầu truyền dịch trong vòng một giờ đầu tiên. Thay vào đó, bạn nên cân nhắc việc truyền 500 mL đến 1 L dịch trong một khoảng thời gian ngắn, chưa đầy 1 giờ. Các tác giả của một nghiên cứu gần đây đã báo cáo tỷ lệ tử vong gia tăng ở những bệnh nhân nhiễm trùng huyết được hồi sức dịch ban đầu hơn 2 giờ sau khi chẩn đoán. Khi các thiết bị theo dõi sâu hơn được sử dụng và chúng tôi chuyển sang giai đoạn tối ưu hóa tiếp theo, lượng dịch được truyền có thể nhanh chóng cá nhân hóa theo nhu cầu của bệnh nhân.
Điều quan trọng là ở những bệnh nhân bị tụt huyết áp nặng, nên bắt đầu thuốc vận mạch cùng với việc truyền dịch vì có mối liên hệ rõ ràng giữa cường độ và thời gian hạ huyết áp và kết cục của bệnh nhân. Ngoài ra, ở bệnh nhân sốc nhiễm trùng, hạ huyết áp phần lớn là hậu quả của giảm trương lực mạch máu, nên sẽ không thể điều chỉnh bằng cách truyền dịch đơn thuần. Thật vậy, thường rất khó để xác định quá trình sinh lý bệnh xảy ra bên dưới sự suy sụp huyết động và sốc, trong đó có thể bao gồm một số mức độ tăng tính thấm nội mô (trong trường hợp cần truyền dịch) và / hoặc giãn mạch (cần thuốc vận mạch). Các chiến lược trị liệu có thể làm giảm sự thay đổi tính thấm bằng cách bảo vệ lớp nội mạc đang được nghiên cứu, nhưng hiện tại thì việc truyền dịch là lựa chọn hiệu quả duy nhất. Vasopressin (và các dẫn xuất của vasopressin), interferon-β và thrombomodulin là những ứng viên tiềm năng để bảo vệ tế bào nội mô, nhưng rất khó để đánh giá sự thay đổi tính thấm ở bệnh nhân và từ đó nhận ra những người có thể được lợi ích từ các liệu pháp này; các kỹ thuật cân, đo cân bằng dịch bằng cách sử dụng biểu đồ xuất nhập, và dấu sinh học đều không đáng tin cậy. Khi sử dụng thuốc vận mạch, norepinephrine là thuốc vận mạch được lựa chọn ở những bệnh nhân nguy kịch.
Tối ưu hóa. Càng sớm càng tốt, ngoài việc thực hiện một đánh giá đáng tin cậy về nhịp tim và huyết áp động mạch, còn cần phải siêu âm tim để đánh giá mức độ đổ đầy và chức năng các buồng tim, bởi vì đánh giá lâm sàng về chức năng tâm thất thường không chính xác. Siêu âm nên được lặp lại định kỳ để theo dõi đáp ứng với điều trị. Mỗi bác sĩ tham gia quản lý bệnh nhân nặng cần có khả năng thực hiện siêu âm tim, và các thiết bị chăm sóc tại giường di động hiện nay đã có sẵn rộng rãi. Nồng độ lactate máu, tăng ở bệnh nhân sốc và phản ánh sự oxy hóa mô, nên được đo nhiều lần (ít nhất mỗi giờ) như là một chỉ số về hiệu quả của điều trị và giải quyết sốc.
Về mặt quản lý dịch, giai đoạn tối ưu hóa bao gồm truyền dịch với một lượng hạn chế, cùng với sự đánh giá cẩn thận về đáp ứng của bệnh nhân. Các dấu hiệu đáp ứng với bù dịch cần được đánh giá trước khi có truyền bất kỳ lượng dịch nào để tránh cung cấp dịch cho những bệnh nhân không nhận được lợi ích từ dịch. Điều quan trọng là chỉ nên sử dụng các nghiệm pháp đánh giá đáp ứng bù dịch khi không rõ liệu bệnh nhân có cần dịch hay không. Nếu một bệnh nhân rõ ràng cần dịch – chẳng hạn, nếu họ bị chảy máu cấp tính hoặc tụt huyết áp lại ngay khi tốc độ truyền dịch chậm – lại thì không nên lãng phí thời gian trong việc đánh giá đáp ứng bù dịch. Tuy nhiên, ở những bệnh nhân mà lợi ích của dịch là không rõ ràng, thì việc đánh giá đáp ứng bù dịch có thể hữu ích. Một số kỹ thuật đã được đề xuất cho mục đích này. Ở những bệnh nhân được thở máy, những thay đổi về áp lực mạch đập của động mạch (biến đổi áp lực mạch đập) trong chu kỳ hô hấp có thể phản ánh độ nhạy của đổ đầy tim. Tương tự như vậy, một số hệ thống theo dõi huyết động đánh giá sự biến đổi thể tích nhát bóp trong chu kỳ hô hấp. Tuy nhiên, các phép đo này có một số hạn chế, như được liệt kê trong Bảng 1. Hạn chế quan trọng nhất là các phép đo này chỉ đáng tin cậy trong khi thở máy có kiểm soát, khi bệnh nhân không kích hoạt máy thở. Điều này có thể xảy ra khi gây mê trong phòng mổ nhưng không phải trong các điều kiện khác, vì hiện nay người ta cố gắng tránh sử dụng các thuốc an thần càng nhiều càng tốt trong ICU. Ngoài ra, việc sử dụng thể tích khí lưu thông thấp được khuyến cáo không chỉ ở những bệnh nhân mắc hội chứng suy hô hấp cấp nguy kịch mà còn ở tất cả các bệnh nhân được thở máy, nhưng việc sử dụng thể tích khí lưu thông thấp làm giảm cường độ tín hiệu, làm cho nó kém tin cậy hơn.

Với những hạn chế của những dấu hiệu đáp ứng với bù dịch này, việc đo áp lực tĩnh mạch trung tâm (CVP) vẫn có thể hữu ích. Điều quan trọng là, một phép đo CVP duy nhất có thể không cung cấp nhiều thông tin về đáp ứng của bệnh nhân đối với bù dịch, và các thay đổi về giá trị CVP nên được đo trong khi thực hiện test nước để đánh giá đáp ứng động đối với dịch. Hướng dẫn của SSC23 khuyến cáo rằng test nước nên là phương pháp đầu tiên được sử dụng để hướng dẫn bù dịch ở bệnh nhân nhiễm trùng huyết. Tuy nhiên, nghiệm pháp test nước phải được tiến hành chính xác, với số lượng dịch được xác định trước (100 đến 200 ml) và truyền bolus chậm trong khi theo dõi đáp ứng để đảm bảo rằng các giới hạn an toàn được đặt trước, chẳng hạn như giá trị CVP cụ thể, không bị vượt quá. Ở một bệnh nhân bị giảm thể tích, test nước sẽ dẫn đến tăng cung lượng tim với mức tăng nhỏ về CVP; Tuy nhiên, ở một bệnh nhân có đã đủ hoặc đổ đầy quá mức, CVP sẽ tăng đáng kể trong khi cung lượng tim không thay đổi. Điều quan trọng là, để giải thích chính xác những thay đổi này, thì cần phải theo dõi chặt chẽ và bệnh nhân không được can thiệp gì khác trong suốt quá trình test nước.
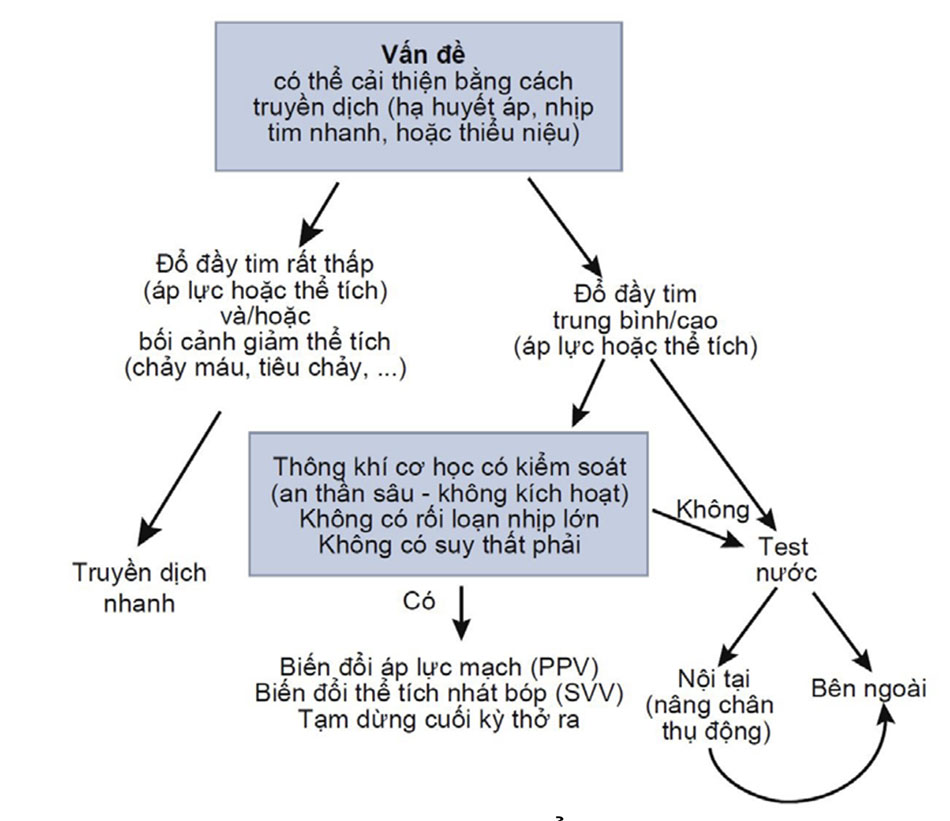
Khả năng đáp ứng bù dịch cũng có thể được đánh giá bằng một test nước “nội tại” hoặc “ngoại sinh” bằng cách sử dụng nghiệm pháp nâng chân thụ động, làm cho máu từ chân di chuyển về khoang trong lồng ngực. Kỹ thuật này phức tạp hơn là “nâng cao chân” đơn thuần. Một điều quan trọng, người ta không thể sử dụng một phép đo huyết áp động mạch duy nhất để theo dõi đáp ứng với việc nâng chân thụ động; thể tích nhát bóp cần phải được theo dõi chặt chẽ trong một môi trường yên tĩnh, bởi vì kết quả phụ thuộc vào việc phát hiện sự gia tăng tạm thời về thể tích nhát bóp.
Dù sử dụng kỹ thuật nào cũng phải nhớ rằng sự hiện diện của đáp ứng bù dịch không nhất thiết có nghĩa là phải truyền dịch (thực ra, những người khỏe mạnh có đáp ứng bù dịch), nhưng thiếu đáp ứng dịch cho thấy rằng nên ngừng truyền dịch, tương tự như tình huống mà trong đó không có đáp ứng với test nước. Một thuật toán đơn giản để đánh giá nhu cầu về dịch được trình bày trong Hình 3.
Ổn định. Điều quan trọng là các biện pháp tối ưu hóa trước đây được mô tả phục vụ tốt hơn cho việc xác định khi nào nên ngừng bù dịch so với khi nào bắt đầu bù. Một khi bệnh nhân đã ổn định, hoặc khi bệnh nhân không còn đáp ứng với dịch, thì phải ngừng truyền dịch tích cực, và chỉ cần tối thiểu, nếu phải cần truyền dịch duy trì. Quá thường xuyên, các bác sĩ lâm sàng tiếp tục cho truyền dịch khi bệnh nhân không còn được chỉ định. Cân bằng dịch dương kéo dài có liên quan đến các kết cục xấu, nhiều hơn so với cân bằng dịch dương trong quá trình hồi sức ban đầu. Trong nghiên lớn Intensive Care Over Nations trên 1808 bệnh nhân nhiễm trùng huyết trong ICU, người ta nhận thấy rằng cân bằng dịch dương tích lũy càng cao vào 72 giờ sau khi nhập ICU, nhưng không phải trong 24 giờ đầu, có liên quan độc lập với tăng nguy cơ tử vong. Nếu việc loại bỏ dịch mà không cần tăng liều thuốc vận mạch thì thực hiện, nhưng rút dịch trong khi tăng liều thuốc vận mạch thì có thể gây nguy hiểm.
Xuống thang. Khi bệnh nhân ổn định tốt, họ bước vào giai đoạn xuống thang và không nên nhận nhiều dịch; thay vào đó, cần loại bỏ dịch dư thừa để xử lý bất kỳ phù nề nào đã được hình thành. Trong giai đoạn này, thuốc lợi tiểu có thể được sử dụng nếu không đạt được sự cân bằng dịch âm một cách tự nhiên. Thuốc lợi tiểu quai, như furosemide, được sử dụng rộng rãi nhất nhưng có thể dẫn đến tăng natri máu nếu bài tiết natri không đủ. Mặc dù thuốc lợi tiểu có liên quan đến kết cục xấu hơn ở bệnh nhân tổn thương thận cấp, nhưng ở bệnh nhân thừa dịch và tổn thương thận cấp, thì việc sử dụng thuốc lợi tiểu vẫn có thể mang lại lợi ích bằng cách tạo ra sự cân bằng dịch âm. Tuy nhiên, ở những bệnh nhân bị rối loạn chức năng thận, thuốc lợi tiểu ít hiệu quả hơn và liệu pháp thay thế thận (RRT) có thể sẽ cần thiết. Trong một cuộc khảo sát gần đây ở Úc, New Zealand và Anh, RRT được ưu tiên hơn so với lợi tiểu nếu một bệnh nhân nguy kịch quá tải dịch là bị thiểu niệu hoặc vô niêu hoặc nếu họ bị tổn thương thận cấp ở mức độ đáng kể. Rất ít dữ liệu được công bố hỗ trợ việc sử dụng các phương pháp dược lý hoặc cơ học để loại bỏ dịch ở những bệnh nhân nguy kịch. Ở những bệnh nhân được điều trị bằng RRT, có thể sử dụng siêu lọc nhưng nên được thực hiện thận trọng để cho phép cân bằng giữa thể tích nội mạch và ngoại mạch. Nếu được thực hiện quá mạnh mẽ, quá trình siêu lọc có thể dẫn đến giảm thể tích tương đối với nguy cơ tưới máu mô giảm. Điều quan trọng là tác động lên tưới máu có thể không dễ dàng nhận ra trên lâm sàng vì hạ huyết áp là dấu hiệu tương đối muộn của giảm thể tích và cung lượng tim hoặc bão hòa oxy tĩnh mạch trung tâm có thể không được theo dõi thường xuyên ở những bệnh nhân đã ổn định. Thật sự rất khó khăn để theo dõi những thay đổi về thể tích máu trong RRT; một số hệ thống có sẵn trong thận nhân tạo, nhưng chúng không đáng tin cậy ở bệnh nhân nguy kịch. Thật không may, không có dấu ấn sinh học hóa học nào ngoài lactate máu (đã thảo luận trước đó) có thể đánh giá đáng tin cậy tưới máu mô hoặc trạng thái dịch. Protein natriuretic type B đã được đề xuất nhưng không đáng tin cậy trong dân số bệnh nhân nguy kịch.
Loại dịch
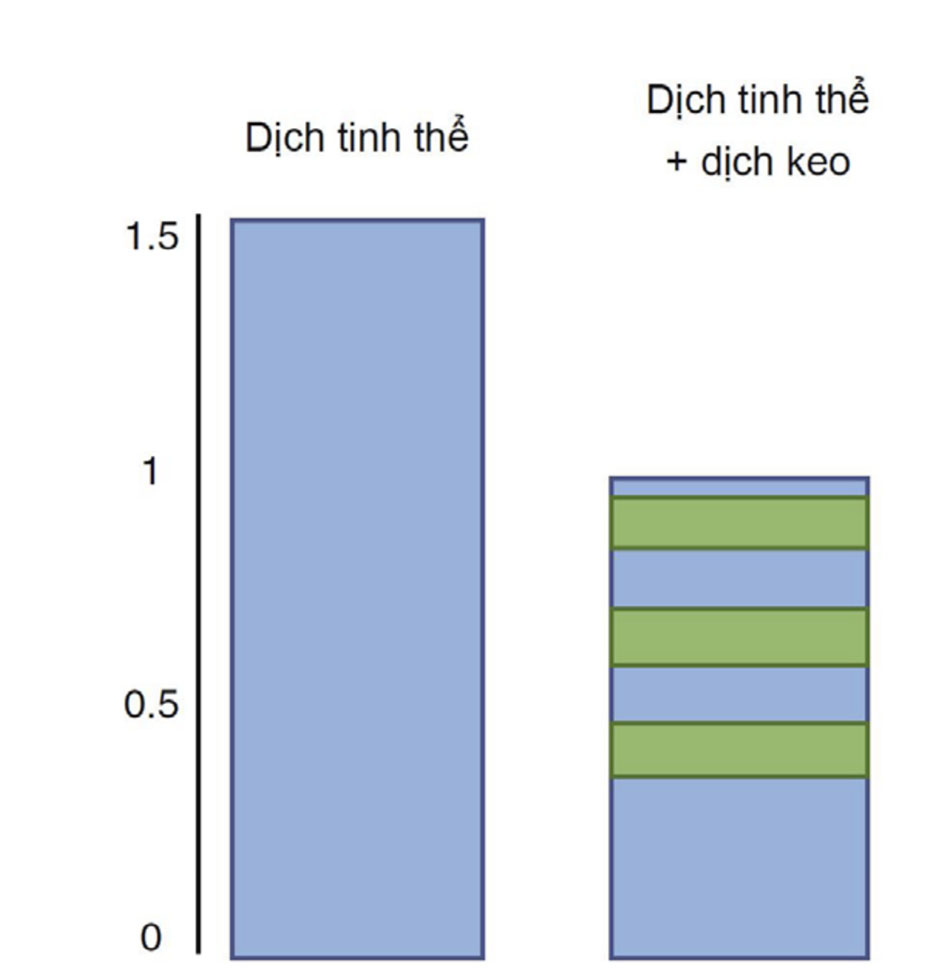
Với trọng lượng phân tử lớn, dịch keo tồn tại lâu hơn trong khoang nội mạch, và do đó, việc bổ sung dịch keo vào quản lý dịch có thể làm giảm tổng lượng dịch cần thiết và giảm nguy cơ lẫn mức độ phù. Một phân tích gộp các thử nghiệm ngẫu nhiên có đối chứng (RCTs) trong các quần thể bệnh nhân khác nhau đã chỉ ra rằng lượng dịch có thể giảm đi một phần ba nếu sử dụng dịch keo cùng với dịch tinh thể, thay vì chỉ dùng dịch tinh thể. Trong một thử nghiệm lâm sàng lớn so sánh dịch keo với dịch tinh thể, tỷ lệ 1/1.5 tương tự đã được báo cáo. Những khác biệt này được minh họa trong Hình 4 và có liên quan đến lâm sàng. Chỉ là một ví dụ, hội chứng khoang bụng hầu như luôn luôn liên quan đến việc truyền một lượng lớn dung dịch tinh thể. Trong nhiều năm qua, người ta tranh luận về “dịch tinh thể so với dịch keo”, nhưng thật ra cuộc tranh luận là “dịch tinh thể đơn thuần hay dịch tinh thể cộng với dịch keo”. Thật vậy, dịch keo hiếm khi được sử dụng một mình và sự gia tăng quá mức áp suất thẩm thấu keo có thể làm thay đổi chức năng thận, điều này hỗ trợ việc sử dụng thêm dịch tinh thể khi sử dụng chất keo.
Nhiều nghiên cứu đã cố gắng so sánh kết cục ở những bệnh nhân được điều trị bằng dịch tinh thể so với kết cục ở những bệnh nhân sử dụng dịch keo. Một phân tích gộp 59 RCT chỉ ra rằng không có nguy cơ tử vong cao hơn ở những bệnh nhân sử dụng dịch keo so với tinh thể. Ở những bệnh nhân chấn thương, dịch keo dường như làm giảm tỷ lệ suy thận cấp khoảng 50% (OR: 0.46 [95%CI: 0.23-0.90]), trong khi ở những bệnh nhân nguy kịch hoặc bệnh nhiễm trùng huyết, dịch keo có liên quan đến tăng nguy cơ suy thận cấp so với dịch tinh thể (OR: 1.24 95%CI 1.09-1.41]).
Truyền dung dịch albumin, loại dịch keo tự nhiên duy nhất, có thể có một vị trí trong quản lý dịch và thậm chí có thể làm giảm tỷ lệ tử vong ở bệnh nhân sốc nhiễm trùng. Trong thử nghiệm ngẫu nhiên nhãn mở Albumin Italian Outcome Sepsis, hiệu quả của dung dịch nước muối đẳng trương có và không kèm dung dịch albumin 20% đã được nghiên cứu ở 1818 bệnh nhân nhiễm trùng huyết. Mặc dù không có sự khác biệt đáng kể về tỷ lệ sống sót chung sau 28 hoặc 90 ngày, nhưng trong phân nhóm 1121 bệnh nhân bị sốc nhiễm trùng, albumin có liên quan đến lợi ích sống sót đáng kể sau 90 ngày (nguy cơ tử vong tương đối: 0.87; 95%CI: 0.77-0.99). Ngoài việc làm tăng thể tích, albumin còn có các thuộc tính khác, bao gồm tác dụng chống oxy hóa và có khả năng mang thuốc. Các dung dịch tinh bột hydroxyethyl (HES) có thể đại diện cho một sự thay thế rẻ hơn, mặc dù lợi thế tài chính là khá hạn chế ở Hoa Kỳ. Những nguy cơ ảnh hưởng đến thận có của các dung dịch HES đã được thảo luận, nhưng dữ liệu vẫn còn gây tranh cãi, đặc biệt là vì nghiên cứu lớn nhất, Crystalloid versus Hydroxyethyl Starch Trial, cho thấy mặc dù những bệnh nhân được truyền dung dịch HES có nhiều khả năng cần RRT hơn so với những người được truyền dung dịch muối, nhưng tỷ lệ rối loạn chức năng thận như thể hiện bằng tiêu chí RIFLE thì thấp hơn đáng kể ở nhóm HES so với nhóm dung dịch muối. Thật thú vị, nó chống lại lời khuyên của các chuyên gia của ủy ban mà họ đã lập nên, ủy ban an toàn (Pharmacovigilance Risk Assessment Committee) của Cơ quan y tế châu Âu đề xuất rằng các dung dịch HES không nên tồn tại ở châu Âu nữa. Cuộc thảo luận về sửa đổi cách đóng gói có chứa các dung dịch HES vẫn đang tiếp tục. Do trọng lượng phân tử nhỏ hơn, các dung dịch gelatin ít hiệu quả hơn và không có sẵn ở Hoa Kỳ. Một RCT đa trung tâm đang diễn ra ở châu Âu so sánh hồi sức dựa trên gelatin với hồi sức dựa trên dịch tinh thể cân bằng (ClincialTrials.gov NCT02715466). Các dung dịch Dextran đã gần như bị bỏ rơi hoàn toàn.
Trong số các dung dịch tinh thể, dung dịch muối, bao gồm một lượng lớn cloride (154 mEq/l), gây ra nhiễm toan tăng cloride máu, và bằng chứng cho thấy rằng tăng cloride máu có thể làm thay đổi chức năng thận bằng cách làm giảm huyết động bên trong thận. Điều này đã được chứng minh đầu tiên trong nghiên cứu kinh điển của Wilcox vào năm 1983. Do đó phải theo dõi nồng độ cloride trong quá trình truyền và truyền dung dịch muối nên được dừng lại nếu phát triển tăng cloride máu. Tôi tin rằng, thật không may khi các RCT lớn đang được tiến hành để so sánh dung dịch muối với các dung dịch cân bằng, vì chúng có thể khiến bệnh nhân trong nhóm dung dịch muối gặp nguy cơ quá mức. Cụ thể hơn, trong một thử nghiệm như vậy, nếu dừng dung dịch muối khi tăng cloride máu, sẽ không có sự khác biệt nào về kết cục giữa các nhánh nghiên cứu, và nếu tiếp tục, thì gần như không có nghi ngờ gì về việc dung dịch muối sẽ có hại. Thật vậy, không có bằng chứng về tăng cloride máu có liên quan đến bất kỳ ảnh hưởng lợi ích nào; thay vào đó, nó đã được chứng minh là có liên quan đến kết cục xấu hơn. Các thử nghiệm RCT gần đây, SMART và SALT-ED, cho thấy sự gia tăng các biến cố thận bất lợi lớn – một sự kết hợp của tử vong, RRT mới, hoặc rối loạn chức năng thận dai dẳng – với các dung dịch muối. Do đó loại RCT này đặt ra các câu hỏi về đạo đức vì không thực sự an toàn cho bệnh nhân.
Việc Sử dụng các dung dịch cân bằng cũng có thể bị chỉ trích. Các dung dịch Ringer’s lactate (còn gọi là dung dịch Hartmann’s) là nhược trương và nên tránh, đặc biệt ở những bệnh nhân bị tổn thương thần kinh. Dung dịch Plasma-Lyte chứa acetate, có thể có tác dụng phụ riêng. Davies và cộng sự đã chỉ ra rằng việc sử dụng Plasma-Lyte làm dịch mồi cho hoạt động của máy trong quá trình thực hiện tim phổi nhân tạo có liên quan đến nồng độ acetate trong huyết tương cao hơn mức sinh lý. Các đồng nghiệp của tôi và tôi đã chỉ ra rằng việc sử dụng bồn có chứa acetate trong quá trình lọc máu có liên quan đến việc giảm sức co bóp của cơ tim, và acetate đã được thay thế bằng bicarbonate trong bồn lọc máu từ lâu. Tuy nhiên, không rõ liệu lượng acetate nhỏ hơn được truyền khi Plasma-Lyte được sử dụng làm dịch hồi sức thì có tác dụng có hại tương tự có hại hay không.
Do đó các dịch truyền tĩnh mạch nên được xem là thuốc. Mỗi loại dịch có thể có tác dụng phụ, và không có dung dịch tối ưu nào cho mọi trường hợp. Lựa chọn kết hợp dịch ở từng bệnh nhân nên được thực hiện theo các yếu tố khác nhau, bao gồm các nhu cầu về dịch, chẩn đoán nền, tình trạng huyết động, và kết quả xét nghiệm. Điều quan trọng là phải có sẵn nhiều dung dịch và thận trọng trước khi cấm sử dụng bất kỳ loại dung dịch cụ thể nào.
KẾT LUẬN
Quản lý dịch tối ưu ở bệnh nhân bệnh cấp tính vẫn là một thách thức. Mặc dù việc truyền dịch ban đầu có vẻ đơn giản, nhưng nó thực sự khá phức tạp và phụ thuộc vào sinh lý bệnh tiềm ẩn sự mất ổn định huyết động. Dịch truyền tĩnh mạch nên được điều trị và kê đơn như là thuốc, với loại và liều lượng được điều chỉnh theo nhu cầu và khả năng dung nạp của từng bệnh nhân.
Tài liệu tham khảo
Kidney International (2019); https://doi.org/10.1016/
Fluid Management in the Critically Ill
j.kint.2018.11.047
KEYWORDS: albumin; colloid; crystalloid; fluid challenge; hypovolemia
Copyright © 2019, International Society of Nephrology. Published by
Elsevier Inc. All rights reserved.