Bài viết Sự thay đổi về tỷ lệ thất bại của rút ống nội khí quản sau phẫu thuật tim bẩm sinh ở trẻ sơ sinh tại các bệnh viện Hiệp hội chăm sóc tim mạch nhi khoa được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Variation in extubation failure rates after neonatal congenital heart surgery across Pediatric Cardiac Critical Care Consortium hospitals
TÓM TẮT
Mục tiêu
Trong một nghiên cứu đoàn hệ đa trung tâm của trẻ sơ sinh hồi phục sau phẫu thuật tim, chúng tôi đã tìm cách mô tả dịch tễ học về thất bại rút ống và sự thay đổi giữa các trung tâm, xác định các yếu tố nguy cơ và xác định tác động của nó đối với kết quả.
Phương pháp
Chúng tôi đã phân tích dữ liệu đăng ký lâm sàng thu thập tiền cứu trên tất cả trẻ sơ sinh trải qua phẫu thuật tim trong cơ sở dữ liệu của Hiệp hội chăm sóc tim mạch nhi khoa từ tháng 10 năm 2013 đến tháng 7 năm 2015. Thất bại rút ống được xác định là tái đặt lại nội khí quản dưới 72 giờ sau lần rút ống dự kiến đầu tiên. Các yếu tố nguy cơ được xác định bằng cách sử dụng hồi quy logistic đa biến với các phương trình ước lượng tổng quát để giải thích cho mối tương quan trong trung tâm.
Các kết quả
Đoàn hệ gồm 899 trẻ sơ sinh từ 14 trung tâm chăm sóc sức khỏe tim mạch nhi khoa; 14% là sinh non, 20% có bất thường về di truyền, 18% có bất thường ngoài tim lớn và 74% trải qua phẫu thuật với tuần hoàn ngoài cơ thể (CPB). Thất bại rút ống xảy ra ở 103 trẻ sơ sinh (11%), trong vòng 24 giờ ở 61%. Tỷ lệ thất bại rút ống không điều chỉnh dao động từ 5% đến 22% giữa các trung tâm; sự thay đổi này không thay đổi sau khi điều chỉnh độ phức tạp về thủ thuật và bất thường đường thở. Sau khi phân tích đa biến, chỉ có bất thường đường thở được xác định là yếu tố nguy cơ độc lập đối với thất bại rút ống (tỷ lệ chênh 3,1; KTC 95%, 1,4-6,7; P = 0,01). Trẻ sơ sinh thất bại rút ống có thời gian nằm viện sau phẫu thuật trung bình lớn hơn (33 so với 23 ngày, P <0,001) và tử vong tại bệnh viện (8% so với 2%, P = 0,002).
Kết luận
Nghiên cứu này cho thấy 11% trẻ sơ sinh hồi phục sau phẫu thuật tim thất bại trong rút ống sau phẫu thuật. Chỉ có bất thường đường thở bẩm sinh là độc lập liên quan đến thất bại rút ống. Chúng tôi đã quan sát thấy sự thay đổi 4 lần về tỷ lệ thất bại rút ống giữa các bệnh viện, cho thấy vai trò của việc cải thiện chất lượng hợp tác để tối ưu hóa kết quả.
MỞ ĐẦU
Các nhà cung cấp dịch vụ chăm sóc tim mạch cho trẻ em thường bị thách thức với các mục tiêu quan trọng không kém nhưng thường mâu thuẫn trong việc giảm thiểu phơi nhiễm của bệnh nhân đối với thở máy và ngăn ngừa suy hô hấp.[1-3] Mặc dù các giao thức rút ống sớm có thể cải thiện kết quả cho một số dân số nhất định trong các đơn vị chăm sóc đặc biệt tim mạch nhi khoa (ICU), thất bại rút ống có liên quan đến các kết quả bất lợi, bao gồm tăng thời gian nằm viện, ngừng tim và tử vong.[4,5] Mặc dù các kết quả này phần nào phản ánh mức độ nghiêm trọng của bệnh và không phải là kết quả của suy hô hấp, bệnh nhân có thể gặp phải các biến chứng của thất bại rút ống, chẳng hạn như chấn thương đường thở, thở máy kéo dài và nhiều hậu quả của việc tiếp xúc kéo dài với các liệu pháp chăm sóc tích cực. Do đó, các nỗ lực hợp tác để giảm các sự kiện thất bại rút ống bao gồm tất cả các thành viên của chương trình phẫu thuật tim bẩm sinh, bao gồm bác sĩ phẫu thuật, bác sĩ gây mê, bác sĩ chuyên khoa và bác sĩ tim mạch, có thể mang lại lợi ích lớn cho bệnh nhân. Một nghiên cứu gần đây được thực hiện bởi Pediatric Heart Network nhằm tối ưu hóa các biện pháp thở máy là một ví dụ đáng chú ý về tầm quan trọng của sự hợp tác đa ngành khi giải quyết các vấn đề liên quan đến phẫu thuật cho bệnh tim bẩm sinh.[6]
Các biện pháp đáng tin cậy về rút ống nội khí quản, mặc dù được xác nhận ở bệnh nhân trưởng thành, vẫn khó nắm bắt trong chăm sóc đặc biệt cho trẻ em và trẻ sơ sinh. Trong số các bệnh nhân nhi ở mọi lứa tuổi trong ICU tim bao gồm 2 cơ quan đăng ký đa tổ chức, các yếu tố nguy cơ dẫn đến thất bại bao gồm tuổi nhỏ, bệnh lý di truyền, phẫu thuật phức tạp, đóng xương ức muộn, nhiễm trùng hoặc biến chứng sau phẫu thuật và thời gian kéo dài thở máy.[3,5] Trẻ sơ sinh trong ICU tim liên tục chứng minh tăng nguy cơ thất bại rút ống so với các nhóm tuổi nhi khoa khác; điều tra trước đây tập trung vào những bệnh nhân này liên tục báo cáo tỷ lệ thất bại rút ống từ 17,5% đến 22,0% bệnh nhân sơ sinh so với tỷ lệ chung khoảng 6% ở tất cả các bệnh nhân trong ICU tim.[4,7,8] Những nghiên cứu này cũng cho thấy kết quả lâm sàng tồi tệ hơn liên quan đến rút ống thất bại ở trẻ sơ sinh.[7-9]
Cho đến nay, thất bại rút ống sau phẫu thuật tim bẩm sinh sơ sinh chỉ được nghiên cứu ở dân số một trung tâm hoặc là một phần của dân số nhi lớn hơn. Có thể các dịch tễ học và các yếu tố nguy cơ cho thất bại rút ống ở trẻ sơ sinh khác nhau giữa các bệnh viện. Do đó, các nghiên cứu khám phá biến chứng đe dọa tính mạng này bằng cách sử dụng bộ dữ liệu đa trung tâm lớn là vô cùng cần thiết để thiết kế các biện pháp can thiệp nhằm giảm thiểu sự xuất hiện của nó. Chúng tôi đã tìm cách sử dụng dữ liệu có sẵn trong sổ đăng ký Hiệp hội Chăm sóc Tim mạch Nhi khoa (Pediatric Cardiac Critical Care Consortium – PC^4 ) để mô tả dịch tễ học về suy hô hấp ở trẻ sơ sinh hồi phục sau phẫu thuật tim bẩm sinh ở nhiều trung tâm và xác định các yếu tố nguy cơ xảy ra.
VẬT LIỆU VÀ PHƯƠNG PHÁP
Cơ sở hạ tầng dữ liệu
PC^4 là một hợp tác cải tiến chất lượng hiện đang bao gồm các bệnh viện từ Bắc Mỹ tham gia một cách tự nguyện.[10] Sổ đăng ký chứa dữ liệu về bệnh nhân mắc bệnh tim nguyên phát được nhận vào ICU dưới sự chăm sóc của một chăm sóc tích cực về tim. Đối với phân tích dữ liệu này, dữ liệu từ 14 bệnh viện tích cực gửi các trường hợp từ ngày 1 tháng 10 năm 2013 đến ngày 31 tháng 7 năm 2015 đã được đưa vào. Sổ đăng ký thu thập nhân khẩu học của bệnh nhân, đặc điểm gặp phải của ICU tim, dữ liệu phẫu thuật, thực hành chăm sóc tích cực và kết quả. Đối với mỗi giai đoạn thở máy, ngày và thời gian bắt đầu, ngày và thời gian rút ống, và liệu rút ống được lên kế hoạch hay không có kế hoạch đã được ghi lại. Nhập dữ liệu PC^4 cho các biến phẫu thuật sử dụng các định nghĩa và thuật ngữ dữ liệu phổ biến và được tích hợp với trang web Thu thập dữ liệu cục bộ của Hiệp hội phẫu thuật lồng ngực Cơ sở dữ liệu phẫu thuật tim bẩm sinh như đã mô tả trước đây.[10]
Quản lý dữ liệu được đào tạo vượt qua kỳ thi chứng nhận hàng năm nhập dữ liệu vào sổ đăng ký. Tất cả các trường dữ liệu được xác định theo định nghĩa tiêu chuẩn. PC4 tiến hành hội nghị truyền hình nhóm thu thập dữ liệu hàng tuần để xem xét các định nghĩa khác nhau và giải quyết các câu hỏi liên quan đến nhập dữ liệu. Các trường hợp không thể được gửi đến cơ quan đăng ký trừ khi tất cả các trường dữ liệu bắt buộc đã hoàn tất và khoảng 90% các trường được yêu cầu để gửi. Không có dữ liệu bị thiếu trong đoàn nghiên cứu về các biến cần thiết cho phân tích. Trung tâm điều phối dữ liệu PC^4 kiểm tra mọi trung tâm tham gia theo lịch trình thường xuyên bằng cách sử dụng phương pháp tóm tắt biểu đồ mù của kiểm toán viên và xác minh dữ liệu nguồn bao gồm đánh giá điều tra ICU tim. Kết quả của các quá trình kiểm toán cho thấy độ chính xác tổng thể là 99,1%, tỷ lệ chênh lệch lớn là 0,62% và không có bằng chứng nào về trường hợp thiếu sót chọn lọc.[11] Việc tham gia PC4 được xem xét cải thiện chất lượng bởi hội đồng đánh giá thể chế địa phương (IRB) tại mỗi địa điểm đã tham gia vào nghiên cứu này, và như vậy, IRB địa phương đã từ bỏ nhu cầu phê duyệt. Đại học Michigan IRB cung cấp giám sát cho trung tâm điều phối dữ liệu PC4 ; nghiên cứu này đã được xem xét và phê duyệt với sự từ bỏ của sự đồng ý.
Dân số bệnh nhân
Tất cả trẻ sơ sinh đã trải qua phẫu thuật tim ở tuổi từ 30 ngày trở xuống, những người nằm ICU tim trong khoảng thời gian từ ngày 1 tháng 10 năm 2013 đến ngày 31 tháng 7 năm 2015 và những người đã gửi dữ liệu đến đăng ký PC^4 đều được đưa vào phân tích. Chỉ có trẻ sơ sinh đáp ứng chỉ số phẫu thuật dẫn đến thở máy sau phẫu thuật được đưa vào. Trẻ sơ sinh bị loại trừ nếu nặng dưới 2,5 kg và đóng ống động mạch đơn thuần, rút ống trước khi đến ICU tim, được phẫu thuật mở khí quản trước khi phẫu thuật tim, chết trước khi cố gắng rút ống theo kế hoạch hoặc được rút nội khí quản theo ý định rút trị liệu duy trì sự sống.
Biến dữ liệu và kết quả
Các biến lâm sàng của bệnh nhân, trước phẫu thuật, phẫu thuật và sau phẫu thuật được chọn là một yếu tố nguy cơ tiềm ẩn cho thất bại rút ống. Điểm z theo cân nặng theo tuổi được tính toán theo tiêu chuẩn của Tổ chức Y tế Thế giới hoặc Trung tâm Kiểm soát Bệnh theo độ tuổi của bệnh nhân.[12] Sự hiện diện của dị tật đường thở dựa trên các định nghĩa về Mã số Nhi khoa Quốc tế và Bẩm sinh[13] (International Pediatric and Congenital Cardiac Code definitions) như: bất thường lớn của thanh quản-khí quản-phế quản, hẹp khí quản bẩm sinh, nhuyễn hóa thanh quản, nhuyễn hóa khí quản, nhuyễn hóa phế quản, hoặc bất thường lớn khác của thanh quản-khí quản-phế quản. Liệt cơ hoành và rối loạn chức năng dây thanh âm cũng được đánh giá là yếu tố nguy cơ tiềm ẩn. Phân loại của Hiệp hội các bác sĩ phẫu thuật lồng ngực-Hiệp hội phẫu thuật tim mạch châu Âu (STS-EACTSCHS) đã được sử dụng để phân loại độ phức tạp của phẫu thuật. Không thể xác định được thời gian của liệu pháp thay thế thận liên quan đến suy hô hấp, vì vậy liệu pháp thay thế thận được loại trừ khỏi phân tích yếu tố nguy cơ.
Chúng tôi đã xác định thất bại rút ống là đặt lại ống nội khí quản ít hơn 72 giờ sau lần rút ống dự kiến đầu tiên. Đặt nội khí quản lại xảy ra sau 72 giờ không được coi là thất bại rút ống. Nhiều tiêu chí khác nhau đã được sử dụng để xác định thất bại rút ống ở bệnh nhân phẫu thuật tim nhi [8,9,15-17]; phân tích này tập trung vào 72 giờ đầu sau khi rút ống vì giai đoạn này dường như có liên quan nhất về mặt lâm sàng trong dân số sơ sinh và phản ánh gần nhất các hậu quả của quyết định của nhóm lâm sàng để loại bỏ bệnh nhân khỏi thở máy. Chúng tôi đã đánh giá thêm tỷ lệ tử vong tại bệnh viện, thời gian ICU tim và thời gian nằm viện (LOS) ở bệnh nhân có và không có thất bại rút ống để bối cảnh hóa kết quả của chúng tôi với tài liệu trước đó.[4,5,7,8]
Phân tích thống kê
Các đặc điểm và kết quả lâm sàng được trình bày dưới dạng tần số (phần trăm) cho các biến phân loại và trung vị (phạm vi liên vùng) cho các biến liên tục. Tỷ lệ thất bại rút ống được mô tả là tỷ lệ phần trăm. Các phép so sánh Bivariate được thực hiện với phép thử chi bình phương, phép thử chính xác của Fisher hoặc phép thử tổng thứ hạng Wilcoxon khi thích hợp. Để xác định các đặc điểm lâm sàng liên quan đến thất bại rút ống, phân tích các biện pháp lặp lại sử dụng các phương trình ước lượng tổng quát (GEE) với chức năng logit đã được sử dụng để tính toán mối tương quan giữa các kết quả của bệnh nhân tại cùng một trung tâm. Các yếu tố liên quan đến thất bại rút ống trong phân tích chưa được điều chỉnh (P <.1) sau đó đã được đưa vào phân tích đa biến để xác định liên kết độc lập. Mặc dù phân loại của Hiệp hội Phẫu thuật lồng ngực Hiệp hội Phẫu thuật Tim mạch Phẫu thuật Tim mạch Phẫu thuật Tim bẩm sinh không đạt đến ngưỡng thống kê này, những dữ liệu này được đưa vào phân tích đa biến, được nhóm thành các loại 1 đến 3 và 4 đến 5 để giảm thiểu mức độ tự do trong mô hình và phù hợp với các cách tiếp cận trước đó [18-20] Tỷ lệ chênh được điều chỉnh và khoảng tin cậy 95% của chúng đã được báo cáo.
Sự thay đổi trong tỷ lệ thất bại rút ống trên 14 trung tâm đã được đánh giá. Các trung tâm có ít hơn 20 trường hợp tại thời điểm phân tích (3 trung tâm với tổng số 33 quan sát) đã bị loại khỏi phân tích này vì kích thước mẫu nhỏ. Sau khi phân tích đa biến các yếu tố nguy cơ (và xem xét chất lượng dữ liệu và phân phối tần số trong dân số), mô hình hồi quy logistic đa biến thứ hai đã được phát triển để ước tính tỷ lệ thất bại rút ống dự kiến theo trung tâm. Mô hình thứ hai này không bao gồm các yếu tố có thể liên quan đến chất lượng bệnh viện (ví dụ, các biến chứng). GEE đã được sử dụng để tính toán cho việc phân cụm và khoảng tin cậy được hiệu chỉnh sai lệch 95% được lấy từ phương pháp lấy mẫu 1000 lần khởi động lại. Tỷ lệ thất bại rút ống được điều chỉnh theo nguy cơ được tính bằng cách chia tỷ lệ quan sát trung tâm với tỷ lệ dự kiến được tính từ mô hình và sau đó nhân với tỷ lệ thất bại rút ống được quan sát tổng thể trên tất cả các trung tâm.
Một phân tích thứ cấp đã được thực hiện để xác định xem các yếu tố nguy cơ nhất định có liên quan khác biệt với thất bại rút ống sớm (<24 giờ) so với muộn (24-72 giờ) hay không. Các yếu tố từ phân tích chính đã được đưa vào phân tích thứ cấp và GEE một lần nữa được sử dụng để kiểm soát việc phân cụm trong trung tâm. Một mô hình logit tổng quát đã được tạo ra và nhiều nhóm kết quả được phân loại là thất bại rút ống sớm (<24 giờ), thất bại rút ống muộn (24-72 giờ) và không (không thất bại rút ống trong vòng 72 giờ). Chiến lược phân tích này đã được lựa chọn trên cơ sở đánh giá lâm sàng của chúng tôi rằng không có mối quan hệ thứ tự giữa các nhóm kết quả và câu hỏi quan tâm là liệu các hiệp phương sai có liên quan đến thất bại sớm hay muộn. Chúng tôi đã khám phá một mô hình thứ hai trong đó chúng tôi tách nhóm “không rút ống” ra khỏi nhóm bệnh nhân đối với những bệnh nhân không bao giờ được đặt ống lại (nhóm tham chiếu) và những người được đặt ống lại sau 72 giờ (4 loại phản ứng cho biến phụ thuộc). Mô hình này mang lại kết quả tương tự, và để đơn giản, chúng tôi trình bày các tỷ lệ nguy cơ tương đối liên quan trong các nhóm thất bại rút ống sớm và muộn (<24 giờ và 24-72 giờ so với không xảy ra thất bại rút ống). Các phân tích đã được thực hiện bằng cách sử dụng SAS Phiên bản 9,4 hoặc STATA Version 14.
KẾT QUẢ
Đặc điểm bệnh nhân
Trong số 14 trung tâm PC4 tham gia, 899 trẻ sơ sinh đã được đưa vào. Chỉ có 10 trẻ sơ sinh bị loại khỏi phân tích trên cơ sở các tiêu chí loại trừ. Nhân khẩu học và các đặc điểm phẫu thuật được tóm tắt trong Bảng 1. Hầu hết những trẻ sơ sinh này có chỉ số phẫu thuật sau 7 ngày tuổi. Sinh non (14%), hội chứng di truyền (21%) và bất thường lớn không phải tim (18%) xảy ra phổ biến trong dân số nói chung. Các bất thường không do tim mạch phổ biến nhất là bất thường hệ thống thận (24, 2,7%), dị tật đường ruột (17, 1,9%) và dị tật cột sống (19, 1,9%), với hầu hết các bất thường khác chỉ xảy ra một hoặc hai lần. Bất thường đường thở đã có mặt ở 4% bệnh nhân nghiên cứu và được trình bày chi tiết trong Bảng 2. Nhiều bệnh nhân được thở máy trước phẫu thuật (40%) và đã được Phân loại theo STS- EACTSCHS là phẫu thuật loại 4 hoặc 5 (60%). Hở xương ức sau phẫu thuật (29%) và nitric oxide dạng hít (21%) là phổ biến. Các sự kiện hoặc biến chứng sau phẫu thuật khác, bao gồm hỗ trợ cuộc sống ngoài cơ thể, hồi sức tim phổi, rối loạn chức năng dây thanh âm và liệt cơ hoành là không phổ biến.
Dịch tễ học về thất bại rút ống
NKQ sơ sinh sau phẫu thuật Trong số 899 trẻ sơ sinh được phân tích, 103 (11%) thất bại rút ống trong vòng 72 giờ sau nỗ lực rút ống ban đầu của chúng. Có sự thay đổi đáng kể giữa các trung tâm, với tỷ lệ thất bại rút ống không được điều chỉnh từ 5% đến 22% (Hình 1). Tỷ lệ điều chỉnh theo ca hỗn hợp Phân loại theo STS- EACTSCHS và bất thường đường thở không ảnh hưởng đến tỷ lệ thất bại rút ống theo trung tâm và mức độ thay đổi tương tự (6% – 23%). Hầu hết các thất bại rút ống xảy ra sớm (trong vòng 24 giờ đầu; 61%) so với muộn hơn (39%, 24-72 giờ) (Hình 2).
Các yếu tố nguy cơ liên quan đến thất bại rút ống
Bảng 1 so sánh các đặc điểm nhân khẩu học và phẫu thuật của bệnh nhân có và không có thất bại rút ống sau 72 giờ. Sự hiện diện của bất thường đường thở và sử dụng oxit nitric dạng hít có liên quan đến thất bại rút ống trong phân tích bivariate, nhưng chỉ bất thường đường thở vẫn liên quan đến thất bại rút ống trên phân tích đa biến (tỷ lệ chênh điều chỉnh, 3,1; KTC 95%, 1,4-6,7; P = 0,01). Chi tiết về mô hình đa biến cuối cùng được trình bày trong Bảng 3. Phân tích thứ cấp, so sánh các yếu tố nguy cơ cho các thất bại rút ống sớm (<24 giờ) và muộn (24-72 giờ), được trình bày trong Bảng 4 và thường phù hợp với sơ cấp mô hình. Sự hiện diện của bất thường đường thở có liên quan đến nguy cơ tương đối tăng trong cả hai khoảng thời gian, trong khi việc sử dụng oxit nitric dạng hít có liên quan đến thất bại rút ống muộn. Giới tính nam có liên quan đến việc tăng nguy cơ thất bại rút ống sớm. Phẫu thuật phức tạp, tuần hoàn ngoài cơ thể, hở xương ức, hỗ trợ cuộc sống ngoài cơ thể và thời gian thở máy trước khi rút ống được lên kế hoạch đầu tiên không liên quan đến tăng nguy cơ thất bại rút ống ở cả hai mô hình.

Tác động của thất bại rút ống đến kết quả của bệnh nhân
Đúng như dự đoán, những bệnh nhân trải qua thất bại rút ống đã cho thấy kết quả nặng hơn (Bảng 5) so với những người không có. Tỷ lệ tử vong tăng gấp 3,4 lần, LOS ở bệnh viện tăng 1,4 lần và thời gian lưu lại ICU tim tăng gấp 2,1 lần ở những bệnh nhân bị thất bại rút ống so với những người không có.
BÀN LUẬN
Phân tích này đã sử dụng một đăng ký chăm sóc tích cực tim đa tổ chức nghiêm ngặt để mô tả dịch tễ học của thất bại rút ống sau phẫu thuật sơ sinh. Thất bại rút ống thường xảy ra ở trẻ sơ sinh sau phẫu thuật tim bẩm sinh; tần suất gần gấp đôi được báo cáo trong một nghiên cứu trước đây từ đăng ký PC4 kiểm tra thất bại rút ống ở một số lượng lớn trẻ em thở máy trong ICU tim.[4]

Nguy cơ tăng cao này có thể là do sự kết hợp của các yếu tố, bao gồm cả các hạn chế về sinh lý tim phổi của trẻ sơ sinh, các phẫu thuật phức tạp hơn với mức độ nghiêm trọng của bệnh sau phẫu thuật lớn hơn và những thách thức trong đánh giá sự sẵn sàng rút ống ở trẻ sơ sinh.[4,5]
Phân tích này là lần đầu tiên nêu bật sự khác biệt đáng kể về tỷ lệ thất bại rút ống ở trẻ sơ sinh giữa các trung tâm. Sự thay đổi là nhất quán ngay cả sau khi kiểm soát độ phức tạp của phẫu thuật và bất thường đường thở. Trong nghiên cứu duy nhất ở một trung tâm tập trung vào một nhóm trẻ sơ sinh không đồng nhất trải qua phẫu thuật tim, Laudato và cộng sự[7] đã báo cáo tỷ lệ thất bại rút ống là 17,5%, cũng nằm trong phạm vi nghiên cứu của chúng tôi. Mặc dù chưa xác định được tỷ lệ thất bại rút ống có thể chấp nhận được, những dữ liệu này xác định nhu cầu hợp tác giữa các tổ chức để tìm hiểu sâu hơn về các giải thích có thể có cho sự thay đổi này. Các cộng tác viên đa trung tâm như PC^4 cung cấp cơ sở hạ tầng để xác định các trung tâm hiệu suất cao và tạo cơ hội để chia sẻ các thực tiễn tốt nhất. Ví dụ, nghiên cứu này cho thấy rằng có ít nhất 2 trung tâm có tỷ lệ thất bại rút ống ở trẻ sơ sinh trung bình lớn hơn. Nghiên cứu sâu hơn về thực tiễn trung tâm cụ thể và học tập hợp tác với các trung tâm có tỷ lệ thất bại rút ống thấp hơn có thể kích thích thay đổi thực hành. Cụ thể, quá trình so sánh kết quả giữa các trung tâm và chia sẻ thực hành lâm sàng có thể cho phép lĩnh vực này tối đa hóa lợi ích của rút ống sớm trong khi giảm thiểu nguy cơ thất bại rút ống. PC^4 khuyến khích loại quy trình hợp tác này thông qua việc công bố hoàn toàn minh bạch về kết quả lâm sàng giữa những người tham gia.
Nghiên cứu này nhằm xác định các yếu tố nguy cơ tiềm ẩn liên quan đến thất bại rút ống sau phẫu thuật ở trẻ sơ sinh, nhưng chỉ có sự bất thường về đường thở được liên kết độc lập với sự xuất hiện của nó. Phân tích đã xem xét nhiều yếu tố (ví dụ, trẻ sinh non, các hội chứng di truyền, liệt cơ hoành sau mổ, chạy tuần hoàn ngoài cơ thể (CBP), độ phức tạp của phẫu thuật tim, hỗ trợ cuộc sống ngoài cơ thể, đóng xương ức muộn, nhiễm trùng hậu phẫu và thời gian thở máy kéo dài) đã được báo cáo là các yếu tố nguy cơ trong các phân tích trước đó.[4,5,7- 9,21,22]
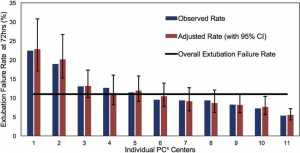
”Quan sát và điều chỉnh tỷ lệ thất bại rút ống ở trẻ sơ sinh sau phẫu thuật tim bẩm sinh của trung tâm PC^4 . Tỷ lệ thất bại rút ống được quan sát được trình bày cho 11 trung tâm với hơn 20 trường hợp (loại trừ 3 trung tâm). Tỷ lệ điều chỉnh (với khoảng tin cậy 95%) của thất bại rút ống được trình bày sau khi kiểm soát mức độ nghiêm trọng của phẫu thuật và bất thường đường thở. Tỷ lệ thất bại rút ống tổng thể cho đoàn hệ này được trình bày.”
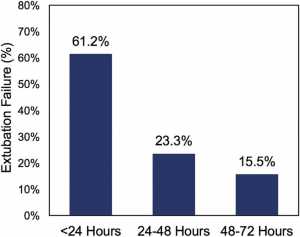
”Phân phối thời gian rút ống thất bại dưới 72 giờ cho trẻ sơ sinh sau phẫu thuật tim bẩm sinh. Phần lớn các thất bại rút ống xảy ra sớm, trong vòng 24 giờ kể từ khi thất bại rút ống.”
Nguy cơ tăng cao này có thể là do sự kết hợp của các yếu tố, bao gồm cả các hạn chế về sinh lý tim phổi của trẻ sơ sinh, các phẫu thuật phức tạp hơn với mức độ nghiêm trọng của bệnh sau phẫu thuật lớn hơn và những thách thức trong đánh giá sự sẵn sàng rút ống ở trẻ sơ sinh.[4,5]
Phân tích này là lần đầu tiên nêu bật sự khác biệt đáng kể về tỷ lệ thất bại rút ống ở trẻ sơ sinh giữa các trung tâm. Sự thay đổi là nhất quán ngay cả sau khi kiểm soát độ phức tạp của phẫu thuật và bất thường đường thở. Trong nghiên cứu duy nhất ở một trung tâm tập trung vào một nhóm trẻ sơ sinh không đồng nhất trải qua phẫu thuật tim, Laudato và cộng sự[7] đã báo cáo tỷ lệ thất bại rút ống là 17,5%, cũng nằm trong phạm vi nghiên cứu của chúng tôi. Mặc dù chưa xác định được tỷ lệ thất bại rút ống có thể chấp nhận được, những dữ liệu này xác định nhu cầu hợp tác giữa các tổ chức để tìm hiểu sâu hơn về các giải thích có thể có cho sự thay đổi này. Các cộng tác viên đa trung tâm như PC^4 cung cấp cơ sở hạ tầng để xác định các trung tâm hiệu suất cao và tạo cơ hội để chia sẻ các thực tiễn tốt nhất. Ví dụ, nghiên cứu này cho thấy rằng có ít nhất 2 trung tâm có tỷ lệ thất bại rút ống ở trẻ sơ sinh trung bình lớn hơn. Nghiên cứu sâu hơn về thực tiễn trung tâm cụ thể và học tập hợp tác với các trung tâm có tỷ lệ thất bại rút ống thấp hơn có thể kích thích thay đổi thực hành. Cụ thể, quá trình so sánh kết quả giữa các trung tâm và chia sẻ thực hành lâm sàng có thể cho phép lĩnh vực này tối đa hóa lợi ích của rút ống sớm trong khi giảm thiểu nguy cơ thất bại rút ống. PC^4 khuyến khích loại quy trình hợp tác này thông qua việc công bố hoàn toàn minh bạch về kết quả lâm sàng giữa những người tham gia.
Nghiên cứu này nhằm xác định các yếu tố nguy cơ tiềm ẩn liên quan đến thất bại rút ống sau phẫu thuật ở trẻ sơ sinh, nhưng chỉ có sự bất thường về đường thở được liên kết độc lập với sự xuất hiện của nó. Phân tích đã xem xét nhiều yếu tố (ví dụ, trẻ sinh non, các hội chứng di truyền, liệt cơ hoành sau mổ, chạy tuần hoàn ngoài cơ thể (CBP), độ phức tạp của phẫu thuật tim, hỗ trợ cuộc sống ngoài cơ thể, đóng xương ức muộn, nhiễm trùng hậu phẫu và thời gian thở máy kéo dài) đã được báo cáo là các yếu tố nguy cơ trong các phân tích trước đó.[4,5,7- 9,21,22]



Không có biến nào trong số các biến này có liên quan độc lập với thất bại rút ống trong bộ dữ liệu đa trung tâm lớn này của trẻ sơ sinh đã trải qua phẫu thuật tim. Một số yếu tố nguy cơ đã nói ở trên, đặc biệt là các yếu tố được xác định trong các nghiên cứu đơn trung tâm, có thể là duy nhất đối với các tổ chức đó. Hơn nữa, thất bại rút ống, đặc biệt ở trẻ sơ sinh, có thể xuất phát từ một số nguyên nhân (ví dụ như suy tim, tắc nghẽn đường hô hấp trên, xẹp phổi, tràn dịch màng phổi, hít sặc), có thể làm phức tạp các nỗ lực xác định các yếu tố nguy cơ phổ biến hơn ở các quần thể lớn. Các nghiên cứu trong tương lai kiểm tra các quần thể trẻ sơ sinh được phân loại theo nguyên nhân nghi ngờ thất bại rút ống (dữ liệu không có trong hầu hết các cơ quan đăng ký lâm sàng) có thể chứng minh hiệu quả hơn trong việc xác định các yếu tố nguy cơ. Tuy nhiên, bộ dữ liệu này đã cho phép phân tích các yếu tố nguy cơ khác nhau tùy thuộc vào thời điểm thất bại rút ống. Mặc dù bất thường đường thở liên quan đến thất bại rút ống sớm (<24 giờ) và muộn (24-72 giờ), việc sử dụng oxit nitric đã được tìm thấy có liên quan đến thất bại rút ống sau này. Cho dù phát hiện này sau đó phản ánh nguyên nhân sinh lý thực sự hoặc thực hành khác nhau trong việc rút ống ở trẻ sơ sinh có nguy cơ cao bị nghi ngờ tăng áp phổi và vẫn cần được nghiên cứu thêm.
Theo đề xuất của các nghiên cứu đơn trung tâm trước đây,[7,8] nhóm trẻ sơ sinh của chúng tôi gặp phải thất bại rút ống cũng cho thấy kết quả lâm sàng tổng thể kém hơn. Một số mối liên quan này có thể được giải thích bởi các yếu tố khác ngoài thất bại rút ống, bởi vì có khả năng bệnh nhân thất bại rút ống có các bệnh lý và các biến chứng bổ sung làm kéo dài LOS và tăng nguy cơ tử vong. Chúng tôi không đánh giá mức độ thất bại rút ống ảnh hưởng đến các kết quả này trong phân tích này bởi vì để làm như vậy sẽ đòi hỏi các mô hình điều chỉnh hỗn hợp trường hợp cụ thể hơn cho tử vong phẫu thuật ở trẻ sơ sinh và LOS bao gồm các sự kiện sau phẫu thuật và các dấu hiệu của rối loạn sinh lý. Những mô hình này hiện không tồn tại trong tài liệu. Tuy nhiên, kinh nghiệm của chúng tôi trong việc chăm sóc những bệnh nhân này và những người khác cho thấy rằng thất bại rút ống ảnh hưởng trực tiếp đến những kết quả này và khiến bệnh nhân có nguy cơ mắc bệnh nặng, như chấn thương đường thở, ngừng tim và các di chứng được mô tả rõ về chăm sóc đặc biệt kéo dài.[23-25] Công việc bổ sung để hiểu được sự đóng góp riêng biệt của thất bại rút ống đối với các kết quả lâm sàng khác là cần thiết hiểu trong thực hành nên cân bằng sự tích cực để cai thở máy với hậu quả có thể xảy ra khi thất bại rút ống. Bởi vì rất ít yếu tố nguy cơ liên quan đến bệnh nhân và phẫu thuật đã được xác định, công việc trong tương lai có thể sẽ tập trung vào việc xác định các yếu tố liên quan ảnh hưởng đến tỷ lệ thất bại rút ống. Tổ chức PC^4 có vị trí độc đáo để tạo điều kiện thuận lợi cho công việc đó. Đánh giá kết quả phẫu thuật tim bẩm sinh có khả năng là giống như phẫu thuật tim người lớn [26,28] và chuyển từ tỷ lệ tử vong sang các biện pháp tổng hợp của kết quả lâm sàng tổng thể, bao gồm tử vong, LOS và các biến chứng. tim mạch để tối ưu hóa việc chăm sóc hậu phẫu.
Giới hạn của nghiên cứu
Phân tích này có nhiều hạn chế phổ biến vốn có đối với việc sử dụng dữ liệu đăng ký quan sát và đa tổ chức. Dữ liệu đăng ký không thể chứa tất cả các biến tiềm năng có thể giải thích một kết quả cụ thể (ví dụ: đánh giá các tổn thương còn sót lại sau phẫu thuật). Thực hành thông khí không xâm lấn không được đánh giá vì cấu trúc dữ liệu của cơ quan đăng ký không cho phép phân tích các câu hỏi quan tâm, đáng chú ý nhất là liệu các liệu pháp này được sử dụng trong điều trị dự phòng hay cứu hộ. Dữ liệu đăng ký cũng không thể giải thích cho bất kỳ khía cạnh chủ quan nào của các bác sĩ lâm sàng quyết định giới thiệu lại, có khả năng có sự khác biệt giữa các tổ chức. Không có nỗ lực nào được thực hiện để xác định lý do cụ thể cho sự thất bại rút ống vì biến đó không có khả năng được nắm bắt chính xác từ sự trừu tượng hóa biểu đồ. Định nghĩa về thất bại rút ống trong 72 giờ được chọn cho nghiên cứu này có thể loại trừ một số sự kiện thất bại rút ống quan trọng xảy ra sau đó, nhưng nó cũng loại bỏ sự nhầm lẫn xung quanh việc đặt ống lại không liên quan đến nỗ lực rút ống dự kiến đầu tiên. Công việc tiếp theo có thể làm rõ các thất bại rút ống xảy ra sau 72 giờ, nhưng dữ liệu bổ sung xung quanh lý do đặt nội khí quản là cần thiết. Phân tích thứ cấp đánh giá thất bại rút ống sớm so với muộn bao gồm một số nhóm với số lượng nhỏ. Như vậy, các ước tính mô hình kém ổn định hơn và độ tin cậy của các phát hiện phải được xác nhận trong phân tích lặp lại với cỡ mẫu lớn hơn. Cuối cùng, nghiên cứu này phản ánh thực tiễn tại các ICU tim trong PC4 và do đó, kết quả có thể không thể khái quát đối với tất cả các ICU tim nói chung.
KẾT LUẬN
Thất bại rút ống sau phẫu thuật tim bẩm sinh sơ sinh xảy ra ở khoảng 11% bệnh nhân trong ICU tim hiện đại, với sự thay đổi rộng giữa các trung tâm (5%-22%). Mặc dù trải qua các thủ tục đòi hỏi hỗ trợ tim phổi và chăm sóc hậu phẫu đáng kể, bất thường đường thở là yếu tố nguy cơ chủ yếu dẫn đến thất bại rút ống trong dân số sơ sinh. Công việc trong tương lai nên tập trung vào việc giảm thiểu thất bại rút ống trong khi hạn chế tiếp xúc với thở máy và xác định sự khác biệt trong thực hành giữa các ICU tim ảnh hưởng đến sự thay đổi trong các biện pháp kết quả này (Video 1).





