Bài viết: Tổng kết năm 2018: Thông khí cơ học xâm lấn dành cho người lớn được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: 2018 Year in Review: Adult Invasive Mechanical Ventilation
Tóm tắt
Nghiên cứu trong lĩnh vực thở máy xâm lấn người lớn rất phong phú và đa dạng. Với hơn 3.200 bài viết về thông khí cơ học được xuất bản vào năm 2018, việc tập trung các tài liệu phù hợp nhất là một thách thức. Được tách thành 5 chủ đề (nghĩa là hỗ trợ thở máy, tăng oxygen máu, các sự kiện liên quan đến máy thở, phòng ngừa các sự kiện và cai máy thở), bài viết này sẽ mô tả các bài báo quan trọng nhất được công bố về thở máy xâm lấn người lớn năm 2018.
Giới thiệu
Bệnh nhân được thở máy xâm lấn mang lại cảm giác đau đớn, cô đơn, khó chịu, khủng bố và lo lắng.[1,2] Giảm thiểu các sự kiện bất lợi này là những thách thức chung cho nhóm ICU. Cải thiện sự đồng bộ, tối ưu hóa thuốc an thần, cử động sớm và phòng ngừa các triệu chứng là tất cả các mục tiêu trong quản lý dựa trên bằng chứng của bệnh nhân thở máy. Có 5 chủ đề phổ biến trong tài liệu được công bố gần đây về thông khí cơ học. Vì chúng liên quan đến một danh sách mong muốn tưởng tượng về thông khí cơ học, các chủ đề là hỗ trợ máy thở và tăng oxygen máu (với mục đích ngăn ngừa chấn thương), các sự kiện liên quan đến máy thở và không đồng bộ máy thở (với mục đích ngăn ngừa biến chứng do thầy thuốc) và cai máy thở (với mục đích giải phóng bệnh nhân khỏi máy thở càng sớm càng tốt). Tìm kiếm lại trong khu vực thở máy xâm lấn người lớn rất phong phú và đa dạng. Với hơn 3.200 bài báo xuất bản vào năm 2018, việc tập trung các tài liệu có liên quan nhất được xuất bản trong năm vừa qua là một thách thức. Với các chủ đề này, bài viết này sẽ xem xét các tài liệu thích hợp được công bố về thở máy xâm lấn cho người lớn vào năm 2018.
Hỗ trợ thở máy
Bệnh nhân không có ARDS
Hai thập kỷ qua đã cung cấp rất nhiều dữ liệu hỗ trợ thể tích khí lưu thông thấp (VT) ở bệnh nhân mắc ARDS.[3-6] Lợi ích hợp lý của việc sử dụng VT thấp ở bệnh nhân không mắc ARDS là ít biến chứng và giảm số ngày thở máy.[7] Để điều tra hiệu quả tiềm năng của VT thấp so với VT trung gian bằng số ngày không có máy thở, thử nghiệm thông khí bảo vệ ở bệnh nhân không có ARDS (PReVENT) đã được tiến hành.[7]
Được thiết kế như một thử nghiệm đối chứng ngẫu nhiên, kết quả chính của thử nghiệm PReVENT là số ngày không có máy thở vào ngày 28 ở những bệnh nhân không có ARDS.[7] Chiến lược VT thấp được bắt đầu ở 475 bệnh nhân và được xác định là 6 ml/kg trọng lượng cơ thể dự tính. Một cách tương đối, 480 cá thể được chỉ định vào một nhóm có chỉ số VT trung bình 10 ml/kg. Cả hai nhóm đều có 21 ngày (trung bình) không sử dụng máy thở với không có sự khác biệt đáng kể về thời gian lưu trú ICU (trung bình 6 so với 6 ngày) hoặc thời gian nằm viện (14 so với 15 ngày). Các kết quả có giá trị cao khác về tỷ lệ tử vong 28 ngày và 90 ngày cho thấy không có sự khác biệt đáng kể giữa các nhóm. Không có sự khác biệt đáng kể trong các tác dụng phụ (ví dụ: phát triển ARDS, viêm phổi, xẹp phổi nặng hoặc tràn khí màng phổi) giữa các nhóm.[7]
Phân tích quan sát post-hoc gần đây về các thử nghiệm ARDS trước đó đã hoàn thành cho thấy áp lực đẩy (ΔP) giảm có liên quan đến khả năng sống sót tăng.[8] Schmidt et al[9] chuyển trọng tâm ΔP sang các bệnh nhân không có ARDS. Một nghiên cứu tiến cứu về 622 bệnh nhân đã được thực hiện để xác định mối liên quan của ΔP với tỷ lệ tử vong trong ngày đầu tiên thở máy. Phân loại không phải ARDS so với ARDS đã được thử nghiệm bằng cách sử dụng cùng một mô hình như Amato et al.[8] Tương tự, để xác nhận tính chính xác của mô hình phân tích của họ, dữ liệu được xác thực của Schmidt et al[9] trong 543 bệnh nhân. Nghiên cứu đã xác nhận mối liên quan giữa ΔP và tỷ lệ tử vong trong ARDS. Tuy nhiên, một mối liên hệ độc lập giữa ΔP và tỷ lệ tử vong ở những người không có ARDS đã không được thiết lập. Điều này được xác nhận thêm bởi sự thiếu liên quan đến kết cục thứ phát của tỷ lệ tử vong bệnh viện, tỷ lệ tử vong ICU và tử vong 6 tháng.[9]
COPD
Do tỷ lệ tử vong cao hơn ở những bệnh nhân bị đợt cấp của COPD, các bác sĩ lâm sàng tránh thở máy xâm lấn và lựa chọn thở máy không xâm lấn. Một nghiên cứu hồi cứu của Gadre et al[10] bao gồm các bệnh nhân bị COPD nặng và suy hô hấp và tìm cách mô tả các đặc điểm và kết quả ở những bệnh nhân mắc COPD được thở máy xâm lấn. Chẩn đoán cơ bản về COPD theo tiêu chuẩn Sáng kiến Toàn cầu về Bệnh phổi tắc nghẽn đã được xác nhận bằng các xét nghiệm chức năng phổi trước bệnh viện. Tổng cộng có 670 bệnh nhân được chẩn đoán COPD đã được đưa vào nghiên cứu, 88% trong số họ được đặt nội khí quản cho các nguyên nhân khác, phổ biến nhất là viêm phổi.
Tỷ lệ tử vong chung của bệnh viện là 25%, với tỷ lệ tử vong thấp hơn đáng kể ở những người mắc đợt cấp COPD không có thêm bệnh đi kèm. Các bệnh nhân bị đợt cấp của COPD nguyên phát có nhiều khả năng được nhận trực tiếp vào ICU từ khoa cấp cứu. Thời gian thở máy trung bình là 3 ngày, thời gian lưu trú trung bình của ICU là 5 ngày và thời gian nằm viện trung bình là 12 ngày. Tỷ lệ tử vong của ICU và tỷ lệ tử vong tại bệnh viện thấp hơn ở những bệnh nhân bị đợt cấp của COPD. Hai mươi sáu phần trăm bệnh nhân đã được tái nhập viện và thở máy trong thời gian nghiên cứu 4 năm. Thời gian thở máy ngắn hơn và xuất viện về nhà là phổ biến hơn ở những bệnh nhân không có bệnh đi kèm. Việc xuất viện về nhà cũng liên quan đến khả năng sống sót được cải thiện nói chung.[10]
Việc áp dụng thở máy trong bất kỳ quá trình bệnh nào đều phức tạp và khó khăn. Việc bệnh nhân không có ARDS không có sự khác biệt đáng kể về kết quả lâm sàng đặt ra câu hỏi mới về những biến nào có thể ảnh hưởng đến thời gian thở máy khi sử dụng chiến lược VT thấp. Khi sự hiểu biết của chúng tôi về chiến lược VT thấp tiếp tục phát triển, sẽ cần nhiều nghiên cứu hơn, không chỉ ở những bệnh nhân có hoặc không có ARDS, mà còn ở những bệnh nhân mắc các nguyên nhân khác. Ví dụ, việc sử dụng các chiến lược VT thấp trong COPD có thể dẫn đến kết quả cải thiện trong dân số bệnh nhân tiếp tục tăng. Tương tự, nghiên cứu trong tương lai có thể làm sáng tỏ vai trò của ΔP trong các bệnh nhân có nguyên nhân khác với ARDS.
Tăng oxy máu
Tác dụng bất lợi của oxy đối với phổi đã được biết đến từ hơn một thế kỷ.[11] Tác hại do tăng oxy máu có thể không chỉ giống với ARDS, mà còn có thể gây tổn thương phổi nhiều hơn ở những bệnh nhân mắc ARDS.[11,12] Hai nghiên cứu gần đây đã báo cáo tình trạng tăng oxy máu phổ biến ở các bệnh nhân thở máy.[12,13]
Aggarwal et al[12] đã trích xuất dữ liệu từ một số nghiên cứu ARDSNet và xem xét các trường hợp có PaO2 > 80 mm Hg. Tăng oxygen máu, hoặc phơi nhiễm oxy trên mức mục tiêu, được định nghĩa là sự khác biệt giữa FIO2 và 0,5 và bất cứ khi nào FIO2 là > 0,5 và PaO2 là > 80 mm Hg. Tiêu chí về tăng oxygen máu đã được đáp ứng ở 2.994 bệnh nhân có FIO2 vượt quá trung bình là 0,24. Trong dân số này, tỷ lệ tử vong cao hơn và các bệnh nhân có ít ngày không thở máy hơn so với những người oxygen máu bình thường. Hơn nữa, ngày không nằm bệnh viện ít hơn đã được báo cáo, và các tác giả kết luận rằng phơi nhiễm O2 cao có liên quan đến kết quả lâm sàng tổng thể tồi tệ hơn.[12]
Một nghiên cứu quan sát thứ hai về tăng oxygen máu ở các bệnh nhân thở máy đã được thực hiện tại Nhật Bản bởi Egi et al.[13] Mục đích của nghiên cứu không chỉ là quan sát mối quan hệ của FIO2 và PaO2, mà còn để quan sát cách FIO2 được quản lý bởi các bác sĩ lâm sàng trong bối cảnh tăng oxy máu. Nghiên cứu bao gồm 454 bệnh nhân từ 28 ICU được đặt nội khí quản và thở máy trong 48 giờ. Các bệnh nhân có FIO2 được đặt ở 0,3-0,49 cho phần lớn thời gian trên máy thở của họ. Với PaO2 trung bình bằng 90 mm Hg, 47% bệnh nhân có PaO2 > 100 mm Hg trong nghiên cứu.[13]
Tăng oxygen máu và các hiệu ứng xấu kết quả rõ ràng không phải là phỏng đoán trong tự nhiên. Những nghiên cứu này cung cấp cho các bác sĩ lâm sàng ICU về cách quản lý oxy tốt hơn ở những bệnh nhân nguy kịch. Những dữ liệu này cũng dẫn đến những thay đổi trong tương lai trong hướng dẫn thực hành lâm sàng liên quan đến việc quản lý oxy trong dân số thở máy.
Các sự kiện liên quan đến máy thở
Các tác động trong hoặc trên cai máy kéo dài
Năm 2013, Trung tâm kiểm soát và phòng ngừa dịch bệnh (CDC) đã xuất bản tài liệu hỗ trợ để xác định rõ hơn các sự kiện liên quan đến máy thở (VAEs, ventilator-associated events).[14] Điều này đã dẫn đến việc tăng các ấn phẩm liên quan đến nhận dạng, phòng ngừa và điều trị các tình trạng liên quan máy thở (VAC ventilator- associated conditions), VAC nhiễm trùng (IVAC) và viêm phổi liên quan đến máy thở (VAP), ba tình trạng loại trừ lẫn nhau theo phân loại của VAEs.[15-18]
Một nhóm thuần tập, hồi cứu được thực hiện bởi Kobayashi et al[19] đã đăng ký 404 bệnh nhân để xác định kết quả lâm sàng ở bệnh nhân mắc VAC, IVAC và VAP. Các bệnh nhân ghi danh đã được thở máy trong ít nhất 4 ngày. Các bệnh nhân được phân loại là IVAC, không IVAC hoặc không VAC. Kết quả nghiên cứu đã báo cáo 54 phân nhóm với VAC và 23 với IVAC. Hai mươi mốt người được chẩn đoán mắc bệnh VAP. Những điều kiện này xác định trung bình 9,2 ngày kể từ khi bắt đầu thở máy, với trung bình là 4,5 ngày. Ngày trung bình khi thở máy xâm lấn và ở lại ICU lần lượt là 7 ngày và 11 ngày. Tử vong của bệnh viện liên quan độc lập với IVAC, trong khi VAP không liên quan đến tử vong tại bệnh viện. VAC có mối quan hệ tương tự, nhưng nó không có ý nghĩa thống kê. Nghiên cứu kết luận rằng VAP không làm tăng tỷ lệ tử vong, nhưng VAC và IVAC làm tăng tỷ lệ tử vong.
Phòng chống sự kiện liên quan máy thở
Theo dõi áp lực bóng chèn của bệnh nhân là cần thiết để ngăn chặn việc hít sặc các dịch tiết.[20] Tuy nhiên, không có tiêu chuẩn thực hành nào được chấp nhận đối với tần suất theo dõi áp lực bóng chèn. Letvin et al[21] chọn bệnh nhân ngẫu nhiên để theo dõi thường xuyên hoặc theo dõi không thường xuyên. Tổng cộng có 166 bệnh nhân được chọn ngẫu nhiên để theo dõi thường xuyên, được xác định là sau khi đặt nội khí quản, bất kể vị trí (ICU so với bệnh viện); khi được nhận vào ICU, cứ sau 8 giờ; và khi có chỉ định lâm sàng (ví dụ, rò rỉ bóng chèn). Giám sát không thường xuyên (n = 139) chỉ được thực hiện sau mỗi 8 giờ và khi có chỉ định lâm sàng. Tổng cộng, 1.531 áp lực bóng chèn được ghi lại trong nhóm thường xuyên và 336 áp lực bóng chèn được ghi lại trong nhóm giám sát không thường xuyên. VAE được theo dõi về sự xuất hiện và tần suất. Các kết quả thứ cấp bao gồm tử vong 30 ngày và 100 ngày, thời gian nằm viện, chứng kiến các sự kiện hít sặc, tỷ lệ VAP, và tái nhập viện trong 30 ngày.[21]
Số lượng VAE quan sát được không khác biệt có ý nghĩa thống kê. Tương tự, số lượng hít sặc được chứng kiến và tỷ lệ VAP là như nhau ở cả hai nhóm. Không có ý nghĩa thống kê được tìm thấy đối với tỷ lệ tử vong trong 30 ngày hoặc nằm viện. Chỉ có 30 ngày tái nhập viện được tìm thấy có sự khác biệt có ý nghĩa thống kê giữa các nhóm. Kết quả của những phát hiện này, các tác giả đã kết luận rằng việc theo dõi bóng chèn ống nội khí quản thường xuyên hơn không liên quan đến bất kỳ lợi ích kết quả nào. [21]
Khi một cơ quan như CDC thay đổi các khuyến nghị hoặc hướng dẫn, có khả năng hợp lý là nghiên cứu mới sẽ xảy ra. Xuất bản các kết quả lâm sàng ở những bệnh nhân có biểu hiệu VAE, có hoặc không có VAP, chắc chắn sẽ dẫn đến sự hiểu biết tốt hơn về cách ngăn chặn các sự kiện như vậy. Mặc dù không phải tất cả các can thiệp đều có lợi ích kết quả, các nghiên cứu về các can thiệp lâm sàng với các lợi ích tiềm năng giúp thu hẹp sự tập trung vào những can thiệp nào cần được thay đổi trong quản lý lâm sàng ở bệnh nhân thở máy xâm lấn.
Không đồng bộ máy thở
An thần
Chấn thương phổi do máy thở (VILI) có thể được gây ra bởi sự không đồng bộ của máy thở.[22] Sử dụng dữ liệu biểu đồ áp lực-thời gian, lưu lượng-thời gian và thể tích-thời gian, Sottile et al[22] đã phát triển thuật toán học máy để phát hiện 4 loại không đồng bộ máy thở. Để xác định mối liên quan giữa sự không đồng bộ của máy thở và thuốc an thần, 4,26 triệu hơi thở đã được phân tích. Ba mươi bốn phần trăm hơi thở đo được xác định là không đồng bộ. VT 10 mL/kg trọng lượng cơ thể dự đoán được tìm thấy trong các cấu hình hơi thở bị kích hoạt kép và giới hạn lưu lượng. Ngoài ra, mặc dù thuốc an thần sâu đã được tìm thấy để làm giảm tần suất của hơi thở không đồng bộ, nhưng chỉ có sử dụng thuốc phong tỏa thần kinh cơ mới loại bỏ được sự không đồng bộ của máy thở.
Nghiên cứu đoàn hệ tiền cứu này đã mô tả một lĩnh vực nghiên cứu thú vị về sự không đồng bộ của máy thở ở bệnh nhân có nguy cơ mắc ARDS.[22] Các tác giả đã thêm vào dữ liệu mô tả trước đây sử dụng các hệ thống tự động để phát hiện sự không đồng bộ. Tuy nhiên, đây là lần đầu tiên độ chính xác, độ nhạy và độ đặc hiệu được kiểm tra. Thời gian sẽ trả lời nếu trí thông minh nhân tạo và khả năng bác sĩ lâm sàng cùng xác định các điều kiện không an toàn thông qua các ứng dụng lâm sàng từ xa có thể dẫn đến sự an toàn cao hơn cho bệnh nhân.
Tần suất không đồng bộ
Nhận thấy rằng hơi thở kích hoạt kép dẫn đến VT lớn hơn dự kiến, de Haro et al[23] đã phân tích tỷ lệ, cơ chế và sinh lý của hơi thở kích hoạt kép. Nghiên cứu quan sát, tiền cứu này liên tục theo dõi 67 bệnh nhân và thu được tổng cộng 9,69 triệu hơi thở. Mặc dù kích hoạt kép xảy ra chỉ trong 0,6% hơi thở được phân tích, tất cả các bệnh nhân trong nghiên cứu đều thể hiện kích hoạt kép. Thật thú vị, kích hoạt kép xảy ra thường xuyên hơn trong thông khí kiểm soát áp lực so với thông khí kiểm soát thể tích. Điều này đúng bất kể hơi thở có kiểm soát thể tích có hoặc không có lưu lượng giảm tốc. Mặc dù có những phát hiện này, giá trị VT cao hơn trong thông khí được kiểm soát thể tích với lưu lượng không đổi và với các lưu lượng giảm tốc so với giá trị VT của hơi thở được kiểm soát áp lực.
Dữ liệu từ các bài viết này nhấn mạnh tầm quan trọng của sự cảnh giác khi quan sát bệnh nhân đối với kích hoạt kép và không đồng bộ máy thở. Cánh cửa đã được mở ra để phát triển thêm nghiên cứu về trí tuệ nhân tạo và dạy học cho máy. Nghiên cứu quy mô lớn hơn có thể dẫn đến sự hiểu biết sâu hơn về sự không đồng bộ của máy thở và khả năng của bác sĩ lâm sàng áp dụng học máy trong môi trường ICU. Hơn nữa, hiểu biết sâu hơn về tương tác của bệnh nhân với thở máy có thể hướng dẫn nghiên cứu về thời gian và phản ứng của bệnh nhân đối với các can thiệp bằng thuốc.
Cai máy thở
Mặc dù thở máy là chăm sóc hỗ trợ cần thiết, mục tiêu phải là cai máy an toàn và hiệu quả.[24] Thở tự nhiên khi phối hợp với gián đoạn an thần hàng ngày đã được chứng minh là làm giảm thời gian thở máy.[24,25] Thời gian thử nghiệm thở tự nhiên (SBT), việc sử dụng thông khí không xâm lấn và sử dụng thuốc an thần hạn chế đã được nghiên cứu gần đây.[25-27]
SBT và Giao thức an thần trong ARDS
Kallet et al[25] đã điều tra việc giảm các ngày thở máy trong ARDS sau khi thực hiện giao thức SBT và an thần. Các tác giả đã so sánh 397 bệnh nhân tiền giao thức và 656 bệnh nhân sau giao thức. Bệnh nhân mắc ARDS được quản lý với giao thức đã giảm đáng kể số ngày thở máy. Tương tự, sự sụt giảm đáng kể về mặt thống kê số ngày nằm ICU đã được nhìn thấy sau khi thực hiện giao thức. Cần có trung bình 2 SBT cho các bệnh nhân để đạt được sự cai máy thở. Cải thiện kết quả cũng liên quan đến độ giãn nở phổi cao hơn ở những bệnh nhân được quản lý với SBT và giao thức giảm an thần. Những kết quả này cho thấy, mặc dù thời gian thở máy lâu hơn, các bệnh nhân mắc ARDS không khó cai khỏi thở máy như người ta có thể giả định (Hình 1).[25]
SBT 30 phút so với SBT 120 phút
Thông khí hỗ trợ áp lực được sử dụng để thực hiện SBT trong 30 phút có thể đánh giá quá mức khả năng thở của bệnh nhân. Liang et al[26] đã mô tả điều này trong một nghiên cứu tiền cứu về 352 bệnh nhân ICU. Tất cả các bệnh nhân đã vượt qua SBT 30 phút trước khi chuyển sang SBT 120 phút; 311 bệnh nhân đã vượt qua SBT 120 phút thành công, trong khi 41 bệnh nhân thất bại. Dữ liệu sinh lý tiết lộ rằng các bệnh nhân trong nhóm thất bại có nhịp tim cao hơn và PaCO2 cao hơn trong SBT 30 phút so với các bệnh nhân trong nhóm thành công. Bệnh nhân thất bại với SBT 120 phút cũng có nhịp tim, tần số thở cao hơn, PaCO2 và chỉ số thở nông nhanh sau khi vượt qua SBT 30 phút. Dữ liệu nhân khẩu học tiết lộ rằng các bệnh nhân trong nhóm thất bại lớn tuổi, có thời gian thở máy lâu hơn và trải qua nhiều thử nghiệm (không thành công) trước khi vượt qua SBT.
Đối với những phát hiện có ý nghĩa thống kê, các tác giả đã áp dụng một hệ thống dựa trên điểm để tạo cây quyết định cho bác sĩ lâm sàng để xác định xem bệnh nhân có nên chuyển từ SBT 30 phút sang SBT 120 phút hay không. Đối với mỗi trong số 4 thông số sinh lý có ý nghĩa thống kê, các điểm được áp dụng để giúp xác định thành công hay thất bại chung của SBT. Các bệnh nhân trong nhóm SBT 30 phút với ≤ 2 điểm có tỷ lệ thất bại thấp hơn so với các bệnh nhân có > 4 điểm. Trong SBT 120 phút, nhóm 5 thông số sinh lý có ý nghĩa thống kê đã được sử dụng cho một cây ra quyết định tương tự. Giống như nhóm nghiên cứu 30 phút, các bệnh nhân có ≤ 2 điểm có tỷ lệ thất bại thấp. Các bệnh nhân trong nhóm 120 phút chỉ cần điểm > 2 điểm để xác định thất bại. Những phát hiện này phản ánh nguy cơ thất bại chung trong nhóm SBT 120 phút.[26]
Rút ống để thông khí không xâm lấn
Một số bệnh nhân gặp khó khăn khi cai máy từ thở máy xâm lấn.[24] Perkins et al[27] chọn bệnh nhân ngẫu nhiên để cai máy và rút ống sang thông khí không xâm lấn hoặc cai máy tiêu chuẩn từ thông khí xâm lấn để xác định hiệu quả. Thời gian từ ngẫu nhiên đến cai máy thở, cả xâm lấn và không xâm lấn, là kết quả chính. Kết quả thứ phát bao gồm thời gian thở máy xâm lấn, đặt lại nội khí quản hoặc mở khí quản và sống sót.
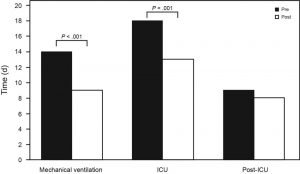
Rút ống để thông khí không xâm lấn không rút ngắn thời gian giải phóng khỏi tất cả các loại thở máy.[27] Giải phóng khỏi mọi hình thức thông khí là 4,3 ngày ở nhóm không xâm lấn so với 4,5 ngày ở nhóm cai máy xâm lấn. Đối với các bệnh nhân rút ống chuyển sang không xâm lấn, thời gian thông khí xâm lấn ít hơn (1 ngày so với 4 ngày). Tổng số ngày máy thở không khác nhau giữa các nhóm (3 ngày so với 4 ngày). Đặt lại nội khí quản, mở khí quản, tác dụng phụ và sống sót đều giống nhau giữa các nhóm nghiên cứu.[27]
Giải phóng khỏi mọi hình thức thở máy là mục tiêu cuối cùng của việc hỗ trợ các bệnh nhân thông qua quá trình bệnh tật của họ. Bất kể nguyên nhân, tất cả các bệnh nhân đáp ứng các tiêu chí lâm sàng nên được gián đoạn an thần hàng ngày và khởi động SBTs.[24] Mặc dù một số bệnh nhân có thể yêu cầu thời gian thở máy dài hơn, những khái niệm này có thể được áp dụng một cách an toàn và hiệu quả trong các quá trình bệnh. Mặc dù loại bỏ khỏi thông khí cơ học xâm lấn là một chủ đề của tổng quan này, các bệnh nhân cũng nên được giải phóng khỏi thông khí không xâm lấn kịp thời.27 Nghiên cứu dịch tễ học trong tương lai có thể cung cấp cái nhìn sâu sắc hơn về cách kết quả và ngày không thở máy có thể được cải thiện.
Tóm lược
Nghiên cứu trong lĩnh vực thở máy xâm lấn người lớn rất phong phú và đa dạng. Các nghiên cứu được tóm tắt ở đây chiếm một phần nhỏ trong các ấn phẩm từ năm 2018. Mục đích của tổng quan này là để làm nổi bật các ấn phẩm liên quan nhất trong năm dương lịch vừa qua. Các chủ đề được tìm thấy trong các bài viết này giúp tổ chức các ấn phẩm có liên quan và tóm tắt các phát hiện.





