Tác giả: Thạc sĩ – Bác sĩ Đặng Thanh Tuân – Trưởng khoa hồi sức ngoại Bệnh viện Nhi Đồng 1 – TPHCM
Thông khí cơ học thường được sử dụng trong bối cảnh cấp tính của các bệnh phổi tắc nghẽn như hen suyễn và bệnh phổi tắc nghẽn mạn tính (COPD). Những bệnh lý này được đặc trưng bởi sự gia tăng sức cản đường thở thứ phát do co thắt phế quản và viêm đường thở, xẹp và tu sửa, thường dẫn đến thở ra không hiệu quả và hạn chế lưu lượng thở ra. Bệnh nhân mắc bệnh phổi tắc nghẽn và thở ra không hiệu quả đòi hỏi thời gian thở ra lâu hơn để đạt được thở ra đầy đủ.
Nhịp thở chồng và Auto-PEEP
Thông khí cơ học ở bệnh nhân thở ra không hiệu quả có thể là thách thức vì bệnh nhân có thể không thở ra hoàn toàn trước khi kích hoạt nhịp thở khác, một hiện tượng được gọi là nhịp thở chồng (breath stacking). Trong bối cảnh nhịp thở chồng, vì không thở ra hoàn toàn, không khí bổ sung vẫn còn trong phế nang khi thở ra, một hiện tượng được gọi là bẫy khí (gas trapping). Không khí gia tăng trong phế nang khi thở ra làm tăng áp lực cuối thì thở ra, một hiện tượng được gọi là PEEP tự động (auto-PEEP) (Hình 6.1).
| Khái niệm chính # 1
• Nhịp thở chồng: kích hoạt một nhịp thở khác trước khi thở ra hoàn toàn • Bẫy khí: ứ không khí thừa trong phế nang ở cuối thì thở ra vì thở ra không hoàn toàn • Auto-PEEP: tăng áp lực phế nang cuối thì thở ra do bẫy khí |
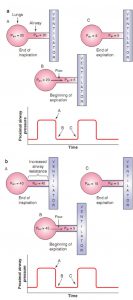
Nhịp thở chồng và bẫy khí làm tăng áp lực và thể tích phế nang cuối thì thở ra; do đó, hít vào bắt đầu ở mức cao hơn so với thể tích và áp lực phổi bình thường. Việc sử dụng một thể tích khí lưu thông đã định (như xảy ra với thông khí kiểm soát theo thể tích) đối với phổi có thể tích và áp lực cuối kỳ thở ra tăng cao dẫn đến tăng thể tích và áp lực phổi cuối thì hít vào. Nếu nhịp thở chồng và bẫy khí đủ nghiêm trọng, tổn thương khí áp (barotrauma) có thể là kết quả của việc tăng áp lực trong đường thở và phế nang. Ngoài ra, áp lực trong lồng ngực tăng lên có thể chèn ép các cấu trúc tim, làm giảm hồi lưu tĩnh mạch trở về tim và cuối cùng ảnh hưởng xấu đến huyết động và thậm chí sốc tắc nghẽn.
Như đã thảo luận trong Chương 4, áp lực bình nguyên tăng có thể gây ra sự hiện diện của tăng thể tích phổi cuối thì hít vào và siêu bơm phồng (hyperinflation) trong bối cảnh bệnh phổi tắc nghẽn. Trong các chế độ nhắm mục tiêu áp lực (thông khí được kiểm soát áp lực và thông khí hỗ trợ áp lực), trong đó lưu lượng được dùng để nhanh chóng đạt được và duy trì áp lực hít vào cài đặt, sự hiện diện của tăng thể tích và áp lực cuối thì thở ra dẫn đến giảm thể tích khí lưu thông. Cần ít hơn lưu lượng và thể tích để đạt được áp lực hít vào đã định, cuối cùng có thể dẫn đến tình trạng giảm thông khí.
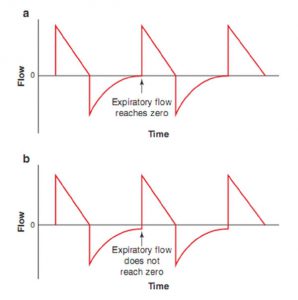
Đánh giá đường cong lưu lượng thở ra trên máy thở có thể giúp xác định tình trạng nhịp thở chồng (Hình 6.2). Trong điều kiện bình thường, phần thở ra của đường cong lưu lượng sẽ trở về 0 trước khi kết thúc thở ra, cho thấy lưu lượng thở ra đã ngừng. Nếu một nhịp thở mới được kích hoạt và được bơm vào trước khi lưu lượng thở ra về bằng không, thì nhịp thở chồng sẽ xuất hiện.
Nhịp thở chồng cũng có thể được xác định bằng cách nghe âm phổi. Để thở khò khè xảy ra, lưu lượng phải hiện diện. Thở khò khè đến tận giây phút cuối cùng trước khi nhịp thở tiếp theo được kích hoạt cho thấy lưu lượng thở ra không đạt đến mức zero cuối thì thở ra và có hiện tượng thở chồng.
| Khái niệm chính # 3
Xác định nhịp thở xếp chồng: • Lưu lượng thở không đạt đến 0 khi thở ra • Thở khò khè kéo dài đến khi bắt đầu thở ra |
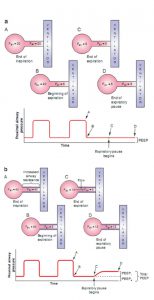
Độ lớn của PEEP tự động cũng có thể được đánh giá bằng cách sử dụng thao tác tạm dừng thở ra trên máy thở (Hình 6.3). Với thao tác này, van thở ra được đóng lại khi thở ra, không cho phép thêm không khí rời khỏi hệ hô hấp. Nếu, khi đóng van thở ra đang sử dụng, áp lực phế nang vẫn cao hơn áp lực đường thở gần (PEEP áp dụng tại máy thở), không khí sẽ tiếp tục di chuyển ra ngoài từ phế nang đến máy thở, làm tăng áp lực đường thở. Lượng áp lực đường thở tăng lên trên PEEP được áp dụng tại máy thở được gọi là PEEP tự động hoặc PEEP nội tại. Lưu ý, PEEP được áp dụng tại máy thở thường được gọi là PEEP áp dụng hoặc PEEP ngoại sinh. Tổng PEEP bằng tổng PEEP nội tại và PEEP bên ngoài. Điều quan trọng là thao tác tạm dừng thở ra được thực hiện trên bệnh nhân không thực hiện các nỗ lực hô hấp. Các nỗ lực hít vào và thở ra của bệnh nhân sẽ thay đổi áp lực đo được và sẽ không phản ánh đúng sự hiện diện hoặc mức độ PEEP tự động.
| Khái niệm chính # 4
Tầm quan trọng của PEEP tự động có thể được đánh giá bằng thao tác tạm dừng cuối thì thở ra |
Chiến lược quản lý máy thở
Nguyên tắc chính trong việc quản lý bệnh nhân bị bệnh phổi tắc nghẽn và hạn chế lưu lượng thở ra đang sử dụng máy thở là tăng thời gian thở ra cho phép và giảm thể tích khí lưu thông để thể tích cần phải thở ra ít hơn. Bằng cách tăng thời gian thở ra, có nhiều khả năng lưu lượng thở ra sẽ về 0 trước nhịp thở tiếp theo, làm giảm mức độ bẫy khí, PEEP tự động và siêu bơm phồng (Hình 6.4).
Từ quan điểm của máy thở, thì thở ra được định nghĩa là thời gian trong chu kỳ hô hấp không phải là hít vào. Cụ thể, đó là khoảng thời gian giữa khi một nhịp thở đã ngưng và nhịp thở tiếp theo được kích hoạt.
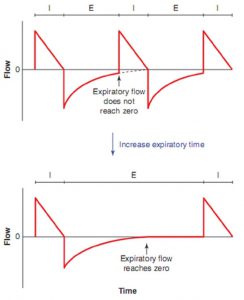
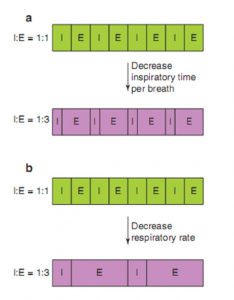
Thời gian tương đối mà bệnh nhân dành cho hít vào so với thở ra được gọi là tỷ lệ hít vào:thở ra (tỷ lệ I:E). Bệnh nhân mắc bệnh phổi tắc nghẽn và hạn chế lưu lượng thở khi được thở máy có lợi từ tỷ lệ I:E thấp để tối đa hóa thời gian thở ra. Một bệnh nhân có thể chỉ ở một trong hai giai đoạn của chu kỳ hô hấp: hít vào hoặc thở ra. Bằng cách giảm thời gian tổng thể dành cho việc hít vào, thời gian thở ra tăng và tỷ lệ I:E giảm. Thời gian dành cho hít vào có thể được giảm bằng cách giảm thời gian hít vào trên mỗi nhịp thở (nghĩa là giảm thời gian cần thiết để cung cấp mỗi nhịp thở) hoặc bằng cách giảm số lượng hít vào trên mỗi đơn vị thời gian (nghĩa là giảm tần số thở) (Hình . 6.5).
Mặc dù nhịp hô hấp thấp và thể tích khí lưu thông là tối ưu để quản lý bệnh nhân bị hạn chế lưu lượng thở, nhưng sử dụng chiến lược này thường sẽ dẫn đến tình trạng giảm thông khí và tăng CO2 máu. Tăng CO2 máu cho phép này được chấp nhận vì những lợi ích của việc ngăn chặn nhịp thở chồng, PEEP tự động và siêu bơm phồng. Tăng CO2 máu cho phép cũng được sử dụng trong việc quản lý ARDS với thông khí thể tích khí lưu thông thấp (Chương 5).
Hỗ trợ kiểm soát
Đối với các chế độ thông khí sử dụng kích hoạt hỗ trợ-kiểm soát (thông khí kiểm soát thể tích hoặc thông khí kiểm soát áp lực), giảm nhịp hô hấp đã đặt sẽ làm giảm tổng thời gian hít vào và do đó tăng thời gian thở ra. Ví dụ, nếu nhịp thở của bệnh nhân là 20 nhịp thở mỗi phút với thời gian hít vào là 1 giây mỗi nhịp, bệnh nhân sẽ dành tổng cộng 20 giây mỗi phút trong giai đoạn hít vào. Do đó, bệnh nhân đang dành 40 giây mỗi phút trong giai đoạn thở ra, tương đương với 2 giây cho mỗi chu kỳ thở. Giảm tần số hô hấp xuống 10 nhịp mỗi phút sẽ khiến bệnh nhân mất tổng cộng 10 giây mỗi phút trong giai đoạn hít vào và do đó tổng cộng 50 giây mỗi phút trong giai đoạn thở ra, tương đương với 5 giây mỗi chu kỳ thở. Chỉ có thể giảm nhịp hô hấp bằng cách sử dụng máy thở nếu nhịp thở là nhịp thở kích hoạt máy thở. Giảm nhịp hô hấp cho bệnh nhân khi mà tất cả nhịp thở đều do bệnh nhân kích hoạt sẽ không ảnh hưởng đến tần số hô hấp tổng. Trong những kịch bản này, thuốc an thần và thậm chí là thuốc giãn cơ có thể cần thiết để giảm nhịp hô hấp.
Thông khí kiểm soát thể tích
Như đã thảo luận trước đây, trong thông khí kiểm soát thể tích, mục tiêu là lưu lượng và chu kỳ là thể tích. Tăng lưu lượng làm giảm thời gian cần thiết để cung cấp thể tích khí lưu thông đã cài đặt, giúp giảm thời gian hít vào cho mỗi nhịp thở, do đó sẽ tăng thời gian thở ra. Lưu ý rằng, dựa trên phương trình từ Chương 4, tăng lưu lượng cũng sẽ làm tăng áp lực đường thở gần:
Pair= Q x R +(V/C)
C = độ giãn nở
Q = lưu lượng
Pair = áp lực đường thở gần
R = sức cản đường thở
V = thể tích
Tuy nhiên, phần lớn áp lực này bị mất trong ống nội khí quản và đường thở trung tâm, bệnh nhân có thể chịu được áp lực tăng này. Áp lực phế nang sẽ không bị ảnh hưởng nếu thể tích khí lưu thông vẫn như cũ.
Giảm thể tích khí lưu thông cũng sẽ làm tăng thời gian thở ra. Bằng cách giảm thể tích, cần ít thời gian hơn cho hít vào tại một lưu lượng nhất định, dẫn đến tăng thời gian thở ra. Ngoài ra, với thể tích khí lưu thông giảm, cần ít thời gian hơn để thở ra lượng khí lưu thông được cung cấp.
| Khái niệm chính # 5
Chiến lược để tăng thời gian thở ra trong VCV: • Giảm nhịp hô hấp • Giảm thể tích khí lưu thông • Tăng tốc độ lưu lượng |
Thông khí kiểm soát áp lực
Trong thông khí kiểm soát áp lực, mục tiêu là áp lực đường thở gần, và chu kỳ là thời gian. Thời gian hít vào có thể được giảm trực tiếp, dẫn đến tăng thời gian thở ra. Thể tích khí lưu thông có thể được giảm bằng cách giảm áp lực đường thở gần. Với thể tích khí lưu thông giảm, cần ít thời gian hơn để thở ra lượng khí lưu thông được cung cấp.
Thông khí hỗ trợ áp lực
Trong thông khí hỗ trợ áp lực, mục tiêu là áp lực đường thở gần, và chu kỳ là lưu lượng. Tương tự như thông khí được kiểm soát áp lực, áp lực đường thở gần có thể giảm, làm giảm thể tích khí lưu thông. Thời gian hít vào có thể được giảm bằng cách tăng ngưỡng chu kỳ lưu lượng, đó là tỷ lệ phần trăm của lưu lượng đỉnh mà lưu lượng hít vào phải giảm để thì hít vào bị chấm dứt. Bằng cách tăng ngưỡng này, lưu lượng không phải đạt đến mức thấp và hít vào sẽ bị chấm dứt sớm hơn, dẫn đến giảm thời gian hít vào. Làm giảm thời gian hít vào cũng sẽ dẫn đến giảm thể tích khí lưu thông.
Suggested Readings
1. Bergin S, Rackley C. Managing respiratory failure in obstructive lung disease. Clin Chest Med. 2016;37:659–67.
2. Cairo J. Pilbeam’s mechanical ventilation: physiological and clinical applications. 5th ed. St. Louis: Mosby; 2012.
3. MacIntyre N, Branson R. Mechanical ventilation. 2nd ed. Philadelphia: Saunders; 2009.
4. Broaddus V, Ernst J. Murray and Nadel’s textbook of respiratory medicine. 5th ed. Philadelphia: Saunders; 2010.
5. Tobin M. Principles and practice of mechanical ventilation. 3rd ed. Beijing: McGraw-Hill; 2013.
6. West J. Pulmonary pathophysiology: the essentials. 8th ed. Beijing: Lippincott Williams & Wilkins; 2013.





