Tác giả: Bác sĩ Nguyễn Thành Luân – ICU bệnh viện Hoàn Mỹ Cửu Long.
Định nghĩa Hen phế quản
Hen phế quản hay bệnh hen suyễn là một tình trạng bệnh lý viêm đặc trưng bởi các đợt co hẹp đường thở có hồi phục do sự co thắt cơ trơn bên trong thành đường thở. Đây là một tình trạng rối loạn hay gặp, chiếm xấp xỉ 7% đến 10% dân số. Mặc dù hen có thể xảy ra ở bất kỳ nhóm tuổi nào, nhưng nó đặc biệt hay gặp ở trẻ em và người trẻ tuổi và gần như trở thành bệnh lý mạn tính hay gặp nhất ở nhóm tuổi này.

Đặc điểm ban đầu ở những bệnh nhân hen nói chung là tăng tính phản ứng (hyperresponsiveness) của hệ thống đường thở,đó là, sự đáp ứng quá mức của hệ cơ trơn đường thở với rất nhiều các kích thích khác nhau.Hyperresponsiveness có khả năng một phần do tình trạng viêm nền của đường thở với rất nhiều loại tế bào viêm khác nhau, đặc biệt là BC ưa acid(eosinophils). Tập hợp các kích thích khởi kích nên cơn hen thay đổi theo từng bệnh nhân, nhưng mạng lưới tác động (co thắt phế quản) là tương tự nhau về mức độ. Do hen được định nghĩa là một bệnh lý có tính đảo nghịch, nên những bệnh nhân trải qua các cơn đợt cấp (các cơn hen) sẽ xen kẽ các khoảng ít triệu chứng hoặc các giai đoạn không có triệu chứng. Trong cơn hen, việc chẩn đoán là không hề khó. Nhưng trong giai đoạn không triệu chứng, việc chẩn đoán sẽ khó khăn hơn và có thể sẽ cần đến một số test kích thích hoặc test ức chế để tạo ra sự co thắt đường thở.
Hen đặc trưng bởi tính tăng phản ứng đường thở và các đợt co thắt phế quản có thể phục hồi.
Nguyên nhân và sinh bệnh học
Mặc dù tỷ lệ mắc hen trong dân số nói chung còn cao và rất nhiều biện pháp điều trị tiên tiến được đưa vào áp dụng trong điều trị, thì vẫn còn nhiều vấn đề lớn phải đối phó.
Các chất peptid trung gian đó, được phóng thích ở cơ trơn phế quản, các tuyến dưới niêm mạc, và các mạch máu, có thẻ gây nên tình trạng co thắt phế quản và phù nề đường thở.
Các chất trung gian giải phòng từ các tế bào viêm có khả năng kết tụ và hoạt hóa các tế bào viêm khác và xúc tiến gây tổn thương lớp nội mạc.
Các Phenotypes (kiểu hình) của Hen
Mối liên kết giữa hen và các chất gây dị ứng khá chặt chẽ nhưng không phải hoàn toàn. Rất nhiều bệnh nhân hen không có bằng chứng của atopy và không trải qua các đợt cấp do phơi nhiễm với các kháng nguyên. ở nhóm này,các cơn hen sẽ bị kích thích bởi các tác nhân khác,sẽ được trình bày ở phía sau. Một thuyết thường được sử dụng trong quá khứa đã phân biẹt 2 “types” của hen: (1) hen “ngoại sinh” (atopic) , thường gặp ở người trẻ và có sự hợp thành đáng kể của các chất dị ứng; và (2) hen “nội sinh” (nonatopic) , thường gặp ở người trưởng thành. Gần đây, khi thiếu những hiểu biết đáng kể về các thành phần dị ứng khác nhau trong sự biểu hiện của hen đã dẫn tới một quá trình phát triển học thuyết này và một số kiểu hình hen được đề xuất, khả năng là với các cơ chế bệnh học khác nhau (endotypes). Tuy nhiên,liệu những phenotypes này có thật sự riêng biệt vad và có endotypes khác nhau hay chúng đang đại diện cho các biểu hiện khác nhau của một phổ liên tục các bệnh lý chưa rõ ràng. Một phenotype đặc biệt hay gặp là phenotype “dị ứng” , tương ứng chắc nịch với một nhóm hen nội sinh đã được mô tả trước đó. Phenotype nội sinh có mối liên kết với atopy và sớm tiến triển trong cuộc đời. Một phenotype khác , được mô tả là hen rất nặng biểu hiện trong tuổi trưởng thành, thường đi kèm với tăng bạch cầu ưa acid ở mô và ngoại vi giống trong viêm xoang, nhưng không thể nhận diện ra chất gây dị ứng hay atopy, được gọi là kiểu hình “tăng BC acid”. Có một sự liên kết giữa béo phì và hen, đặc biệt là ở phụ nữ và đang ở độ tuổi trường thành, được gọi là kiểu hình “liên quan đến béo phì”. Các loại phenotypes hen này nhiều loại khác đều được mô tả chi tiết hơn ở phần tham khảo cuối chương này.
Mặc dù nhiều bệnh nhân hen bị dị ứng, không đồng nhất trong biểu hiện (phenotypes) ngày càng được nhận biết nhều hơn và đề xuất những con đường cơ chế khác nhau.
Các chất kích thích thường gặp
Chúng ta đã được biết một chuỗi các sự kiện xảy ra từ thời điểm phơi nhiễm với các chất kích thích đến khi biểu hiện co thắt phế quản trên lâm sàng ở những cá thể mắc hen. Có 4 types kích thích gây nên co thắt phế quản được nhắc tới ở đây: (1) phơi nhiễm các chất gây dị ứng(dị nguyên), (2) các chất kích thích hít phải, (3) nhiễm trùng hô hấp và (4) gắng sức.

Các kích thích hay gặp gây co thắt phế quản là:
- Phơi nhiễm một dị nguyên.
- Chất kích thích hít phải.
- Nhiễm trùng đường hô hấp.
- Gắng sức.
Phơi nhiễm với dị nguyên
Các cơ chế bệnh sinh dẫn tới co thắt phế quản được định nghĩa rõ nhất cho hen do dị nguyên. Những dị nguyên dễ nhạy cảm với bệnh nhân hen có thể lan tỏa khắp thiên nhiên. Mặc dù các bác sĩ và bệnh nhân đều xét đến các dị nguyên ngoài nhà theo mùa như phấn hoa, thì nhiều dị nguyên trong nhà lại đóng một vai trò rất khẩn cấp. Chúng bao gồm các kháng nguyên từ các hạt bụi nhỏ trong nhà (Dermatophagoides và những loại khác), vật nuôi trong nhà,và những con gián. Các kháng nguyên đường hô hấp được nhận diện và xử lý bởi các tế bào hiện diện kháng nguyên (dendritic cells), chúng sẽ trình diện khác nguyên cho các tế bào lympho T. Các chất trung gian hóa học được phóng thích bởi các tế bào TH2, đặc biệt là IL-4 và IL-13,các tế bào lympho B tín hiệu sẽ sản xuất ra các kháng thể IgE đặc hiệu với kháng nguyên. Khi một người mắc hen có kháng thể IgE chống lại kháng nguyên đặc hiệu, các kháng thể sẽ gắn kết với các receptor IgE có ái lực cao trên bề mặt các dưỡng bào(mast cell) và các BC ưa acid trong máu (xem Hình. 5.1). Nếu các kháng nguyên đặc hiệu bị hít phải, nó sẽ gắn kết với các kháng thể IgE (đối kháng với các kháng nguyên) trói buộc trên bề mặt các dưỡng bào trong lòng phế quản.Tế bào mast sẽ được hoạt hóa, dẫn tới việc phóng thích cả các chất trung gian tổng hợp sẵn có và mới hình thành. Các chất trung gian từ các mast cell sẽ gây co thắt phế quản và làm tăng tính thấp lớp nội mô đường thở, cho phép các kháng nguyên xâm nhập cùng số lượng lượng lớn các mast cells chứa các IgE đặc hiệu vào sâu hơn bên trong lớp nội mạc. sự gắn kết các kháng nguyên với kháng thể với một số lượng lớn các mast cells một lần nữa khởi động một chuỗi các sự kiện dẫn tới giải phóng các chất trung gian có khả năng gây co mạch và tạo viêm. Một số chất trung gian đã được nhận diện (Bảng 5.2), nhưng việc thảo luận ở đây được giới hạn trong một số chất có liên quan tới quá trinh sinh bệnh học của hen do dị ứng mà chủ yếu là histamine và leukotrienes.
| Bảng 5.2 NHỮNG CHẤT TRUNG GIAN HÓA HỌC BỔ TRỢ TRONG HEN |
| Histamine.
Leukotrienes (LTC4, LTD4, LTE4). Yếu tố hoạt hóa tiểu cầu Prostaglandins (PGD2). Các yếu tố hóa học quá mẫn với bạch cầu ưa acid. Các yếu tố hóa học quá mẫn với bạch cầu đa nhân trung tính. Bradykinin. Serotonin. Kallikrein. |
Histamine
Những hợp chất tương đối nhỏ này (trọng lượng phân tử 111) được tìm thấy bên trong các mast cell và được phóng thích khi tiếp xúc với các kháng nguyên thích hợp. Histamine có một vài tác dụng trong hen, bao gồm co thắt cơ trơn phế quản, tăng tính thấm mạch máu kèm phù nề đường hô hấp, và kích thích các receptor nhận cảm đáp ứng (chúng có thể khởi kích một vòng phản xạ thần kinh thông qua dây thần kinh phế vị, gây co thắt phế quản thứ phát). Mặc dù có những hiệu quả khác nhau, nhưng trên thực tế lâm sàng, bệnh nhân hen không đáp ứng với điều trị kháng histamine điều đó gợi ý rằng histamine không phải là hợp chất trung gian quan trọng nhất có liên quan.
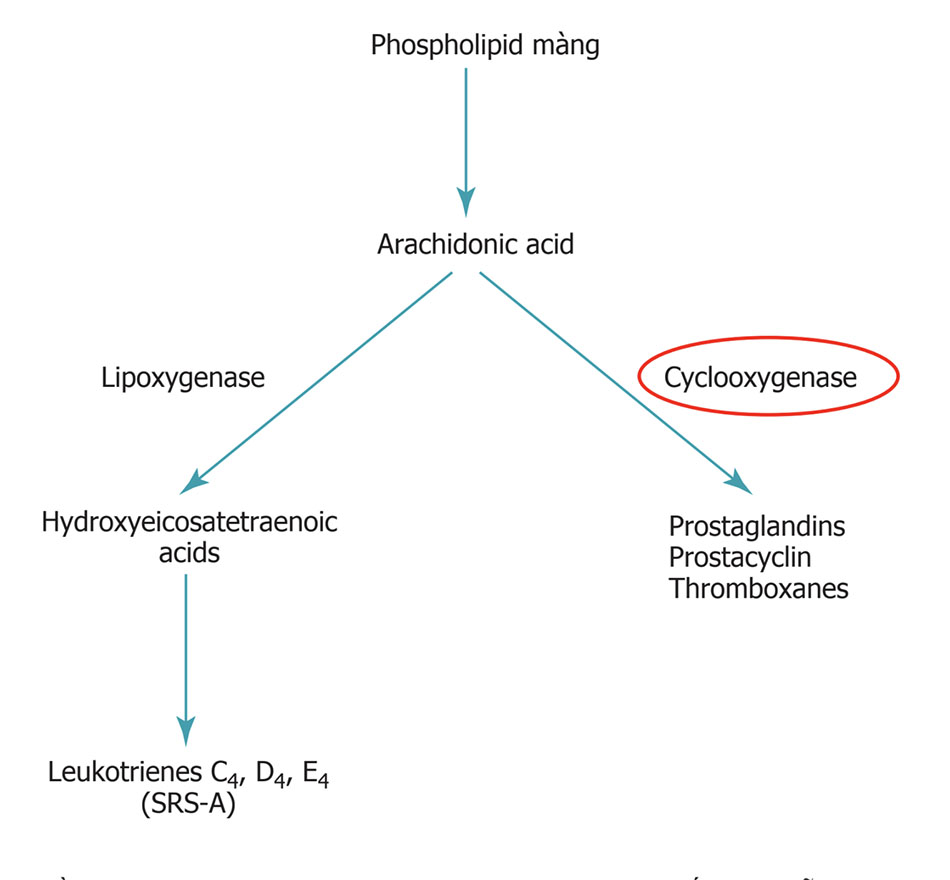
Leukotrienes
Các leukotrienes gồm một chuỗi các chất (LTC4, LTD4, và LTE4) trước đây được gọi là các chất quá mẫn phản ứng chậm (SRS-A). Khác với histamine, leukotrienes không được hình thành trong mast cell nhưng lại được tổng hợp sau khi tiếp xúc kháng nguyên và rồi được giải phóng ra. Trong một vài phạm vi, hoạt động của chúng tương tự histamine; chúng cũng gây co thắt trực tiếp cơ trơn phế quản, tăng tính thấm thành mạch và kích thích sản xuất quá mức chất nhầy đưởng thở. Leukotrienes được tổng hợp từ arachidonic acid (cũng là chất dự báo cho prostaglandins) nhưng cyclooxygenase enzyme được sử dụng để tổng hợp prostaglandin(Hình.5.2). LTC4 và LTD4 là những chất gây co thắt phế quản một cách lạ thường và có thể giữ vai trò quan trọng trong sinh bệnh học của hen phế quản. Một kiến thức đáng để lưu ý là một số bệnh nhân hen đã trải qua các đợt cấp sau khi sử dụng aspirin hoặc các thuốc chống viêm không steroid (NSAIDs). Những thuốc này được biết là ức chế cyclooxygenase enzyme và có thể dẫn đến sự thay đổi thứ tự ưu tiên các con đường Hình. 5.2 hướng tới việc sản xuất các leukotrienes gây co thắt phế quản.
Vai trò của các chất trung gian được liẹt kê trong Bảng 5.2 trong khi sinh bệnh học của hen còn chưa rõ ràng. Các yếu tố hoạt hóa tiểu cầu được cho là đóng một vài trò trong quá trình tập trung các eosinophils tại phổi, hoạt hóa và kích thích chúng giải phóng các proteins độc tố vào các tế bào nội mạc đường thở.
Đáp ứng trong phase-muộn của HEN
Đáp ứng của đường thở với các kháng nguyên thách thức, được đo bằng sự thay đổi thể tích khí thở ra gắng sức trong 1 giây (FEV1), có lẽ sẽ phức tạp hơn và liên quan nhiều hơn so với chỉ những chất trung gian gây co thắt phế quản nhanh thấy trong nửa giờ đầu sau khi phơi nhiễm. Ở nhiều bệnh nhân, việc khôi phục FEV1 về bình thường sẽ được tiếp nối bằng sự sụt giảm chậm lần thứ 2 của FEV1 xảy ra trong vài giờ sau khi phơi nhiễm (Hình. 5.3). Giai đoạn sụt giảm chậm của FEV1 này đi kèm với những thay đổi về mô học của viêm ở thành đường thở.
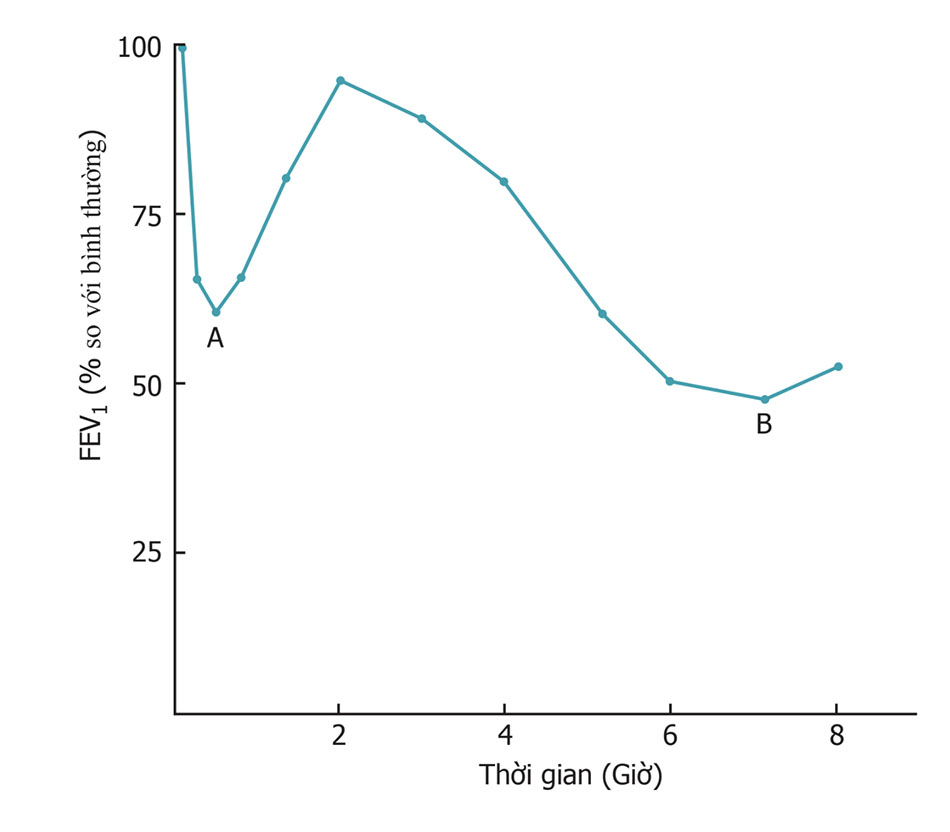
Tại cùng thời điểm, gia tăng tính phản ứng với các kích thích không đặc hiệu, như Histamine hay methacholine, có thể xuất hiện và kéo dài đến vài ngày. Dường như đó được gọi là “đáp ứng phase – muộn,” , phụ thuộc vào sự xuất hiện các IgE đặc hiệu với kháng nguyên.Có lẽ, việc giải phóng các chất trung gian sau khi kháng nguyên gắn vào các dưỡng bảo phủ IgE dẫn đến phản xạ tại các tế bào viêm, đặc biệt là eosinophils, vào trong thành của đường thở. Các dữ liệu trên thực nghiệm thấy rằng quá trình viêm dày lên của đường thở này là nguyên nhân của sự tăng tính phản ứng không đặc hiệu thấy trong đáp ứng phase – muộn.
Các chất kích thích hít phải
Các chất kích thích hít phải như khói thuốc lá, các hạt bụi vô cơ,và không khí ô nhiễm ngoài môi trường là những chất gây nên co thắt phế quản ở những bệnh nhân hen . Những vạt chất lan tỏa trong không khí sẽ kích thích các receptors nhận cảm kích thích (irritant receptors) nằm chủ yếu ở thành của thanh quản, khí quản và các phế quản lớn. Kích thích vào các receptor sẽ khởi động cung phản xạ di chuyển tới hệ thống thần kinh trung ương và quay trở lại các phế quản thông qua dây thần kinh phế vị. Việc kích thích hướng tâm dây phế vị về các phế quản sẽ giúp hoàn thiện cùng phản xạ và sinh ra sự co thắt phế quản. Như đã nhắc tới trong phần thảo luận trên về các chất trung gian hóa học, histamine có thể kích thích irritant receptors, và ít nhất về khía cạnh co thắt phế quản, có thể điều hòa thông qua việc kích thích các irritant receptors. Nhiễm trùng đường hô hấp.
Nhiễm trùng đường hô hấp là một yếu tố góp mặt ở những bệnh nhân hen do dị ứng hoặc không do dị ứng . Nhiễm virut là nguyên nhân hay gặp nhất trong nhóm này, tuy nhiên nhiễm khuẩn cây khí phế quản cũng có sự liên quan. Cơ chế về việc nhiễm trùng hô hấp gây co thắt phế quản ở những bệnh nhân hen không hoàn toàn rõ ràng nhưng có lẽ liên quan đến sự tổn thương lớp nội mô và viêm đường thở. Hệ quả từ tổn thương nội mạc bao gồm giải phóng các hoạt chất trung gian từ các tế bào viêm, kích thích các irritant receptors, và tăng tính phản ứng phế quản không đặc hiệu.
Gắng sức
Gắng sức thường xuyên gây co thắt phế quản ở những bệnh nhân có tình trạng tăng phản ứng đường thở. Yếu tố cốt yếu trong sinh bệnh học có lẽ là sự dịch chuyển nhiệt độ thành đường thở, dẫn tới việc làm khô và lạnh đường thở. Trong quá trình gắng sức, bệnh nhân thường có thông khí phút cao, và một số lượng lớn không khí thương đối lạnh và khô hít vào phải được làm ấm và làm ẩm bằng các chất nhầy của khí phế quản. Khi không khí được làm ấm và ẩm, hơi nước bốc ra khỏi bề mặt nội mô, do đó làm lạnh và khô lớp nội mạc đường thở. Hiện tượng gắng sức gây co thắt phế quản có thể lại lại ở những bệnh nhân hen tình nguyện hít thở không khí lạnh với thông khí phút cao. Hít không khí đã bão hòa độ ẩm ở mức thông khí phút giống trên không gây nên tác dụng tương tự. Cơ chế của mối liên kết giữa đường thở bị lạnh và khô với co thắt phế quản vẫn còn chưa rõ. Sự thay đổi các ions của môi trường sau khi làm khô niêm mạc, giải phóng các chất trung gian,xung huyết niêm mạc sau khi tái làm ấm đường thở, và kích thích các irritant receptors tất cả đều được đề xuất là cơ chế của nó, nhưng không một cái nào được chấp nhận 100%.
Có lẽ như mong đợt về mô tả sự co thắt về quản do gắng sức, việc hít không khí lạnh trong một số tháng mùa đông có thể là nguyên nhân của tình trạng đợt cấp nặng tăng nặng các triệu chứng ở những bệnh nhân đặc biệt. Cơ chế của sự thu hẹp đường thở sau khi hít không khí lạnh được tin là do lạnh và khô đường thở và do đó giống với cơ chế co thắt phế quản do gắng sức.
Đường thở bị lạnh và khô là yếu tố quan trọng gây nên co thắt phế quản do gắng sức.
Bệnh học Hen phế quản
Các dấu hiệu bệnh lý của hen thường được mô tả từ các nghiên cứu phẫu tích tử thi và do vậy tương ứng với bệnh lý đặc biệt nặng. Ở những trươngd hợp này, thường thấy giãn phế nang phổi quá mức, và hệ thống đường thở bị tắc do các cục nhầy lớn bám rất chắc. Tuy nhiên,thông tin về mô bệnh học của đường thở những bệnh nhân nhẹ ổn định chưa có giá trị. Khảo sát đường thở bằng kính hiển vi cho thấy các dấu hiệu dưới đây về sự thay đổi mức độ tổn thương rõ ràng giữa bệnh lý nhẹ và nặng:
- Phù nề và thâm nhiễm tế bào nằm trong thành phế quản, đặc biệt là eosinophils và lymphocytes.
- Tổn thương lớp nội mạc,kèm xuất hiện tính “dễ vỡ” của biểu mô và sự tách rời của tế bào nội mô bề mặt khỏi các tế bào cơ sở.
- Phỳ đại và tăng sản lớp cơ trơn.
- Tăng sự lắng đọng collagen ở lớp dưới biểu mô (trước đây gọi là sự dày màng cơ sở).
- Giãn rộng bộ phận bài tiết nhầy, kèm theo phì đại các tuyến bài tiết nhày và gia tăng số lượng các tế bào hình đài (goblet cells).
Như đã mô tả ở phần đầu chương này, những bất thường về mô bệnh học có thế góp phần làm tăng tính phản ứng phế quản ở nhiều bệnh nhân, thậm chí khi họ không có nhưng cơn cấp tính. Ngoài việc tăng tính phản ứng phế quản do viêm và tái cấu trúc đường thở, thì những biến đổi lâu dài về cấu trúc mô tả đặc điểm tái cấu trúc đường thở góp phần gây nên tắc nghẽn luồng khí dai dẳng cũng gặp trong một số ít bệnh nhân hen.
Sinh lý bệnh hen suyễn
Đặc điểm sinh lý bệnh của hen luôn theo sát những bất thường sinh bệnh học của nó. Sự co thắt cơ trơn các thành phế quản, viêm và phù nề niêm mạch và dưới niên mạc, và những chất tiết trong phế quản tất cả đều góp phần làm giảm đường kính đường thở, cái mà làm gia tăng trở kháng hô hấp. Những thay đổi bệnh lý tương ứng với từng mức độ co thắt của cây phế quản, từ những đường thở lớn đến các nhanh đường thở nhỏ có đường kính dưới 2mm.
Với hệ quả là bị hẹp đường thở kèm tăng trở kháng, bệnh nhân hen thở sẽ khó khăn cả 2 thì hít vào và thở ra . Tuy nhiên,đường thở trong lồng ngực lệ thuộc tương đối vào áp lực âm bên ngoài ( qua áp lực âm khoang màng phổi) trong khi hít vào, nên kích thước lòng đường thở sẽ lớn hơn trong thì hít vào của một chu kỳ hô hấp. Trong khi thở ra,áp lực khoang màng phổi tương đối dương, được truyền tiếp vào hệ thống đường thở, do đó đường kính của chúng sẽ giảm đi. Vậy nên, thở khó khăn hơn trong thì thở ra so với thì hít vào chính là đặc điểm nổi bật của bệnh nhân hen, vì nó là một trong những bệnh lý gây co thắt hoặc làm hẹp đường thở trong lồng ngực. Sự khó khăn khi thở ra xảy ra nhiều nhất khi bệnh nhân được yêu cầu thực hiện động tác thở gắng sức (i.e., thở ra nhanh và mạnh hết sức có thể). Khi thở ra gắng sức, áp lực khoang màng phổi trở nên dương tính hơn, bằng cách đó sẽ thúc đẩy sự co hẹp,đóng kín đường thở, và tạo nên các bẫy khí.
Hậu quả của tăng kháng trở đường thở ở những bệnh nhân hen sớm thấy được bằng đo chức năng hô hấp. Đo chức năng phổi thực hiện trong cơn hen thấy giảm tốc độ dòng khí thở ra gắng sức và có bằng chứng của các bẫy khí. Trong đo chức năng hô hấp thở ra gắng sức, Bệnh nhân thường thường biểu hiện giảm cả dúng tích sống gắng sức (FVC) và FEV1, với việc giảm FEV1 rõ rệt hơn so với giảm FVC. Do đó,tỷ lệ FEV1/FVC, cái mà phản ánh tỷ lệ FVC có thể thở ra trong giây đầu tiên, là giảm. Ngoài ra,tốc độ dòng khí giữa thì thở ra tối đa (còn được gọi là lưu lượng thở ra gắng sức giữa 25% và 75% của dung tích sống [FEF25–75]) cũng bị sụt giảm.
Đo thể tích phổi trong một cơn cấp cho thấy bằng chứng của bẫy khí, kèm tăng thể tích khí cặn (RV) và dung tích cặn chức năng (FRC) được xác định bằng máy đo biến đổi thê tích. Sự gia tăng rõ ràng nhất được thấy ở RV, thể tích khí còn lại trong phổi cuối thì thở ra tối đa, có thể lớn hơn 200% gia trị dự đoán. Sự tăng RV được cho là do đóng kín sớm của các đường thở nhỏ là hệ quả của sự co thắt cơ trơn phế quản, các nút nhầy và sự viêm của lớp niêm mạc.
FRC, thời điểm nghỉ của phổi cuối thì thở ra, tăng trong trường hợp bùng phát hen do bẫy khí. Bên cạnh đó, những bệnh nhân hen có thể sẽ trải qua tình trạng tăng thông khí động học bởi phải cần nhiều thời gian để thở ra hơn do đường thở bị tắc nghẽn, và bệnh nhân có thể không đủ thời gian để thở ra hết không khí trước khi đến với nhịp thở tiếp theo. Tăng thông khí động học là một vấn đề cực kỳ đặc biệt khi những bệnh nhân hen đang thở với tần số nhanh. Trong cơn hen cấp, có một giả thuyết cho rằng bệnh nhân có sự hoạt động bền bỉ các cơ hít vào trong thì thở ra, duy trì thể tích phổi cao hơn mong đợi xuyên suốt thì thở ra. Một lơị ích sinh lý của nhịp thở khiến FRC cao-hơn-bình thường chính là đường thở được mở rộng với đường kính lớn hơn. Bất lợi là phải tăng công để thở do giảm tính đàn hồi của hệ hô hấp khi ở một thể tích lớn hơn (xem Hình.1.3C) và một bất lợi về mặt cơ học đối với cơ hoành khi cơ hoành hạ thấp hơn và dẹt hơn.
Trong hen và những bệnh lý khác gây tắc nghẽn đường thở dưới, lưu lượng khí hầu như bị sụt giảm trong khi thở ra.
Các test chức năng phổi ở những bệnh nhân hen thường thường thể hiện sự giảm FEV1, FVC, và tỷ lệ FEV1/FVC. Các bẫy khí đã được minh chứng thông qua tăng RV và đo FRC.
Cho đến nay, nổi bật lên ở những cơn hen cấp vẫn là trên chức năng phổi và những bất thường về sinh lý. Giữa các cơn cấp, chức năng phổi, được đo bởi FEV1 và FVC, thường thở về bình thường. Tuy nhiên, dù một người không có một cơn hen cấp, những bất thường khó thấy được trên chức năng phổi cũng có thể xuất hiện, như giảm tốc độ dòng khí giữa thì thở ra tối đa và giảm nhẹ RV. Những bất thường này có thể phản ánh một số bệnh lý tạo nên khí cặn ở các đường thở nhỏ trong phổi, thương xuyên trở về bình thường sau một cơn cấp.
Một nhóm bệnh nhân hen, thường kèm các bệnh mạn tính, thì chức năng phổi không thể trở về bình thường. Thay vào đó, họ có những bất thường sớm về mặt sinh lý (e.g., FEV1 và FVC) kéo dài dai dẳng giữa những cơn cấp. Thậm chí dù hen có đặc điểm là các đợt tắc nghẽn phế quản có hồi phục, thì những bệnh nhân ấy dường như mang một phần bệnh lý không thể hồi phục, đặc biệt sau khi sống chung với hen khoảng 10 năm. Tuy nhiên ,họ vẫn trải qua các đợt tắc nghẽn có hồi phục và sự suy giảm tốc độ dòng thở chồng lấp lên dù các bệnh lý không hồi phục có hiện diện.
Sự gia tăng kháng trở đường thở trong hen làm tăng chi phí năng lượng cần cho trao đổi khí, cái thường gây rối loạn trong cơn cấp. Hình thái khí máu động mạch hay gặp nhất bao gồm Po2 thấp đi kèm với Pco2 thấp (kiềm hô hấp). Cơ chế của tình trạng giảm oxy máu là bất tương xứng thông khí-tưới máu. Sự tăng kháng trở đường thở trong hen phân bổ không đều nhau, mà một số đường thở lại chịu ảnh hường nhiều hơn. Do đó, không khí hít vào không được phân bố đều nhưng có xi hướng đi về các khu vực bị bệnh. Tuy nhiên, lưu lượng máu vẫn duy trì tương đối ở những khu vực được tưới máu kém. Những khu vực có tỷ lệ thông khí-tưới máu ( ̇ V/Q̇ ) thấp sẽ cung cấp máu với một Po2 thấp có thể không bù lại được bằng việc tăng tỷ lệ V/Q từ nhữnġ khu vực khác của phổi.
Bệnh nhân thông thường có thể tăng thông khí nếu một cơn hen cấp không quá nặng ,và Pco2 thường sẽ thấp. sự kích thích hoặc cơ chế tăng thông khí vẫn còn chưa rõ. Trong cơn hen cấp, hoạt hóa các irritant receptors có thể kích thích thông khí, hoặc các phản xạ khác bắt nguồn từ hệ thống đường thở, phổi, hoặc thành ngực có thể kích thích thông khí. Pco2 thường lên ở mức bình thường hoặc ở mức độ cao hơn thường phản ánh một tình trạng tắc nghẽn nặng lên hoặc mệt cơ hô hấp ở những bệnh nhân mệt nhọc mà không thể kéo dài thông khí phút bình thường hoặc cao hơn lâu hơn nữa trước một tình trạng tắc nghẽn đường thở đáng kể. Do đó,các bác sĩ nên nhìn vào mức Pco2 bình thường hoặc cao như là một dấu hiệu cảnh báo mức độ nặng của bệnh.
Hình thái khí máu thường gặp nhất trong hen là PO2 thấp (chủ yếu dó bất tương xứng V̇ /Q̇ ) và PCO2 thấp.
Đặc điểm lâm sàng
Khởi phát hen thường xảy ra ở trẻ em hoặc người trẻ tuổi, mặc dù hen có thể bộc lộ lần đầu ở những người lớn tuổi hơn. Rất nhiều bệnh nhân, đặc biệt ở những người bị hen bắt đầu trước năm 16 tuổi, thì bệnh sẽ dần thoái triển, và bệnh nhân sẽ không còn phải chịu cảnh lặp lại các đợt tắc nghẽn đường thở có hồi phục nữa.
Những triệu chứng mà bệnh nhân hay để ý nhất trong các đợt cấp là ho, khó thở, khò khè và tức nặng ngực. Bệnh nhân không nhất thiết phải có biểu hiện một phần hoặc toàn bộ các triệu chứng trên mà đơn thuần chỉ là có một tình trạng ho hoặc khó thở khi gắng sức không giải thích được. Trong một số trường hợp, bệnh nhân biết rõ các yếu tố khởi kích cơn hen, như phơi nhiễm với dị nguyên, nhiễm trùng đường hô hấp, gắng sức, nhiễm khí lạnh, stress, hoặc phơi nhiễm với bụi, khói và mùi hương. Một số case khác lại không rõ yếu tố khởi kích. Phơi nhiễm với nơi làm việc, liên quan tới các protein và mọt số chất hóa học khác mà bệnh nhân có thể nhạy cảm, là những yếu tố kích thích quan trọng ở nhóm bệnh nhân nói rằng có mắc hen nghề nghiệp. Một số bệnh nhân hen đặc biệt nhạy cảm với uống aspirin, cái mà được cho là một yếu tố sản sinh leukotrienes từ arachidonic acid. Một số bệnh nhân nhạy cảm với aspirin cũng có tình trạng polyp mũi, dẫn tới một bộ ba nhận diện rất tốt về hen, nhạy cảm aspirin , và polyp mũi (một vài nơi thì gọi là triad asthma, Samter syndrome, or aspirin-exacerbated respiratory disease). Các NSAIDs khác (cái mà ức chế cyclooxygenase enzyme) có thể gây ra tình trạng co thắt phế quản ở những bệnh nhân nhạy cảm với aspirin.
Những triệu chứng chính trong cơn hen cấp là: Ho, Khó thở, Khò khè, Nặng tức ngực.
Trên lâm sàng, bệnh nhân đang trải qua cơn hen cấp thường có biểu hiện khó thở nhanh, khi nghe phổi, thấy thì thở ra kéo dài và có bằng chứng của tiếng khò khè. Khò khè thường rõ hơn trong khi thở ra hơn là hít vào và có thể được tạo ra bằng các khiến bệnh nhân thở mạnh. Mặc dù có xu hướng ngang bằng giữa hen và tiếng khò khè, nhưng sự có mặt của tiếng khò khè không nhất thiết chỉ dấu cho một chẩn đoán hen. Khò khè chỉ phản ảnh một dòng khí đi qua một đường thở hẹp và nó không đồng nghĩa với mắc hen; nó cũng có thể gặp trong một số bệnh lý rối loạn khác như suy tim sung huyết và bệnh phổi tắc nghẽn mạn tính hoặc trong trường hợp có dị vật vào trong đường thở. Nói cách khác, không phải tất cả người khó khè đều là hen. Một quan sát thông thường thấy rằng hen nặng có thể không kèm với khò khè nếu dòng khí đi qua quá yếu để tạo ra và có thể nghe được tiếng khò khè.
Trong một số cơn hen đặc biệt không đáp ứng với điều trị ban đầu bằng các thuốc giãn phế quản, thì được gọi là Hen ác tính(status asthmaticus). Những bệnh nhân này đòi hỏi thách thức điều trị khó hơn, có thể cần đến thông khí hỗ trợ, và thậm chí có thể tử vong do một một cơn hen cấp.
Mức độ nặng toàn thể của một bệnh nhân hen có thể đặc trưng cơ bản dựa trên tần suất đợt cấp, các triệu chứng về đêm,mức độ bất thường và thay đổi chức năng hô hấp. Những đặc điểm để xác định bốn mức độ của bệnh hen (hen từng lúc, hen dai dẳng nhẹ, hen dai dẳng trung bình, và hen dai dẳng nặng) đã được liệt trong Bảng 5.3.
Mặc dù chiếm ưu thế, sự xuất hiện của khò khè không đồng nghĩa với hen và chỉ đơn thuần phản ánh tình trạng dòng khí đi qua đường thở bị hẹp.
Tiếp cận chẩn đoán bệnh hen
Một bệnh sử về các cơn co thắt phế quản có phục hồi do các chất kích thích riêng biệt là yếu tố then chốt để chẩn đoán hen. Những đặc điểm hữu ích khác về bệnh sử bao gồm atopy (e.g., sốt hoặc eczema) tiền sử gia đình bị bệnh dị ứng hoặc hen. Thăm khám thấy tiếng khò khè trong cơn hen cấp thường cung cấp những bằng chúng xác thực về sự tắc nghẽn đường thở.
Phim X – Quang ngực, dù đôi khi hữu ích để loại trừ các nguyên nhân khác gây khò khè hoặc các biến chứng của hen, nói chung không quá hữu dụng trong chẩn đoán. Nó thường cho thấy những dấu hiệu bình thường nhưng có thể minh họa một tình trạng cơ hoành dẹt gợi ý có bẫy khí.
Nếu bệnh nhân có đờm, soi dờm dưới kinh hiển vi thông thường sẽ thấy nhiều bạch cầu ưa acid. Một sự gia tăng eosinophils trong máu ngoại vi cũng tương đối hay gặp, thậm chí khi hen không có mối quan hệ rõ ràng nào với các chất gây dị ứng.
Những lợi ích trên lâm sàng của test da và test hít các dị nguyên để cố gắng nhận diện các kháng nguyên nhạy cảm với bệnh nhân vẫn còn đang tranh cãi.
| Bảng 5.3 Phân loại hen theo mức độ nặng: Các khía cạnh lâm sàng và điều trị. | ||||
| Mức độ nặng của hen | Đặc điểm lâm sàng trước khi điều trị | Triệu chứng vào ban đêm | Chức năng phổi | Điều trị |
| Từng lúc | Triệu chứng không quá 2 lần/ tuần.
Không cản trở hoạt động thường ngày. Đợt cấp ngắn. |
Không nhiều hơn 2 lần/ tháng. | FEV1 > 80% dự đoán.
FEV1 /FVC bình thường. |
Thuốc kích thích β2 tác dụng ngắn đường hít khi cần. |
| Nhẹ, dai dẳng | Triệu chứng > 2 lần/tuần nhưng < 1 lần/ngày.
Hạn chế mức độ nhẹ các hoạt động thường ngày. |
3 hoặc 4 lần/tháng. | FEV1 hoặc PEFR >80% dự đoán.
FEV1 /FVC bình thường. |
Điều trị chống viêm (corticosteroid dạng hít).
Lựa chọn khác: theophylline dạng phóng thích kéo dài, kháng leukotriene,hoặc cromoglycate. Thuốc kích thích β2 tác dụng ngắn đường hít khi cần. |
| Trung bình, dai dẳng | Triệu chứng hằng ngày.
Thường dùng thuốc cường β2 tác dụng ngắn. Một số hạn chế hoạt động thường ngày. Đợt cấp ít nhất 2 lần/tuần,có thể kéo dài vài ngày. |
Nhiều hơn 1 lần/tuần nhưng không có triệu chứng về đêm. | FEV1 >60% nhưng <80% dự đoán.
FEV1 /FVC giảm 5%. |
Liều thấp dạng hít corticosteroid cộng cường β2 tác dụng kéo dài. Hoặc
Liều trung bình dạng hít corticosteroid. |
| Nặng, dai dẳng | Triệu chứng liên tục.
Hạn chế nặng nề các hoạt động thường ngày. Các đợt cấp thường xuyên. |
Thường về đêm. | FEV1 <60% dự đoán.
FEV1 /FVC giảm >5%. |
Liều trung bình hoặc cao dang hít corticosteroid cộng cường β2 tác dụng kéo dài.
Cân nhắc liệu trình ngắn ngày corticosteroid đường uống. |
FEV1, Thể tích khí thở ra gắng sức trong 1 giây; FVC, dung tích sống gắng sức PEFR, tỷ lệ lưu lượng đỉnh thở ra. Adapted from National Asthma Education and Prevention Program. Guidelines for the diagnosis and management of asthma: Expert panel report 3, NIH publication 08-4051. Bethesda, MD: National Institutes of Health; 2007.
Test dị ứng da với kháng nguyên và test máu với kháng thể IgE đặc hiệu có giá trị giúp xác thực hoặc bác bỏ tính nhạy cảm dị ứng với các aeroallergens thông thường. Không may, nó không hữa ích để chẩn đoán hen, vì mỗi người có tính nhạy cảm với dị ứng khác nhau, và những bệnh nhân dễ nhạy cảm dị ứng có thể không bị hen những phần nào đó lại biểu hiện triệu chứng tác động tới mũi và kết mạc.
Một phương pháp đánh giá tình trạng viêm trên lâm sàng đôi khi được sử dụng là tỷ lệ nitric oxide trong hơi thở (FENO). Nitric oxide, được sản xuất và giải phóng bởi tế bào nội mạc đường thở, tăng trong hơi thở khi có mặt của tình trạng viêm đường thở, đặc biệt với eosinophils. Điều này xảy ra là do sự gia tăng nồng độ nitric oxide synthase (iNOS) enzyme trong biểu mô đường thở. Phương pháp này được sử dụng với mục đích là làm marker của sự hoạt hóa quá trình viêm, và là hướng dẫn đáp ứng điều trị với corticosteroids.
Mặc dù chẩn đoán hen được đưa ra dựa trên các đặc điểm lâm sàng cơ bản, đo chức năng phổi, và đáp ứng điều trị,các tests kích thích đôi khi được sử dụng để thiết hoặc xác thực chẩn đoán hen. Các test này dựa trên nguyên lý đó là bệnh nhân hen có hệ thống đường thở tăng tính phản ứng. Do đó, khi được test bằng việc hít methacholine (một thuốc nhóm cholinergic ) hay histamine, những bệnh nhân hen đáp ứng kèm co thắt phế quản để so sánh với liều tương đối nhỏ các thuốc khác. Hít phải không khí lạnh kèm thông khí phút cao với một Pco2 hằng định (gọi là isocapnic hyperpnea)có thể được sử dụng là một test kích thích gây co thắt phế quản thoáng qua ở những người được chẩn đoán hen không chắc chắn.
Đo chức năng hô hấp, đặc biệt là FEV1 và FVC, đặc biệt hữu ích ở những bệnh nhân nghi ngờ hoặc đã mắc hen.Tài liệu về tắc nghẽn đường thở có hồi phục, trong cơn hen hoặc trong khi test kích thích, thường là đủ để đưa ra chẩn đoán. Trong thực hành lâm sàng,việc đưa ra chẩn đoán hen thông thường được đưa ra dựa vào bệnh sử các đợt khó thở, khò khè,hoặc ho kèm các chứng cứ chứng minh có sự tắc nghẽn đường thở có hồi phục thông qua các test chức năng phổi.
Bệnh nhân có thể dễ dàng kiểm tra chức năng phổi của họ nhờ đo tỷ lệ lưu lượng đỉnh thở ra. Những test đó đặc biệt hữu dụng để theo dõi tiến biến quá trình bệnh lý và báo cho bệnh nhân biết để thay đổi chế độ dùng thuốc, tìm đến gặp bác sĩ,hoặc cả hai. Ngoài ra,hiệu quả điều trị hoặc thay đổi chế độ điều trị có thể nhanh chóng đánh giá được thông qua đo tỷ lệ lưu lượng đỉnh thở ra.
Một chẩn đoán hen bao gồm bệnh sử các đợt khó thở, khò khè,hoặc ho, cùng với chứng cứ chứng minh tắc nghẽn đường thở có hồi phục nhờ các test chức năng phổi.
Hướng dẫn điều trị bệnh Hen
Những loại thuốc chính được lựa chọn trong điều trị hen có tác dụng làm giãn cơ trơn thành phế quản và chống viêm. Những thuốc làm giảm sản xuất hoặc hoạt động của các chất trung gian đặc biệt cũng được sử dụng, và các kháng thể đơn dòng đối kháng IgE ,đối kháng IL-5 cũng có hiệu quả trên một số nhóm bệnh nhân. Những loại thuốc này đã được liệt kê trong Bảng 5.4. Một vài thuốc cũng được sử dụng cho điều trị một số types khác của bệnh lý phổi, đặc biệt là bệnh phổi tắc nghẽn mạn tính.

Các thuốc giãn phế quản
Những thuốc giãn phế quản thường được sử dụng nhất trong điều trị hen là nhóm thuốc kích thích hệ thần kinh giao cảm(sympathomimetic agents), hoạt động trên β2 receptors để hoạt hóa adenylate cyclase và làm tăng cyclic adenosine monophosphate (cAMP) nội bào. Việc tăng nồng độ cAMP trong cơ trơn phế quản, do kích thích đặc trưng lên β2 receptors, hoạt hóa protein kinase A, chất sẽ phospho hóa một số protein điều hòa làm trung giãn gây giãn phế quản. Ngoài ra,kích thích β làm tăng cAMP nội bào trong các mast cells, ức chế giải phóng các chất trung gian hóa học là nguyên nhân thứ phát gây co thắt phế quản. Một số ví dụ tiêu biểu về các sympathomimetic agents có hiệu quả được liệt trong Bảng 5.4. Để tránh một số tác dụng phụ lên tim cho tác động vào β1 receptors, các thuốc được lựa chọn sẽ hoạt động giới hạn trên các β2 receptors. Các thuốc tác dụng đặc hiệu lên β2 được sử dụng nhất là albuterol (cường β2 tác dụng ngắn) và salmeterol hoặc formoterol (cường β2 tác dụng kéo dài), và đường dùng thông thường là dạng phun,hít (inhalation). Mặc dù một số sympathomimetic agents có thể uống hoặc dùng ngoài đường ruột, thì đường phun,hít vẫn được ưu tiên hơn vì ít tác dụng phụ và phóng thích trực tiếp vào các vị trí trên đường hô hấp .
Sympathomimetic agents làm tăng cAMP nội bào thông qua hoạt hóa adenylate cyclase. Các thuốc lựa chọn ưu tiên tác dụng lên β2 receptors và giảm tác dụng phụ lên tim gây ra bởi kích thích β1 receptors.
Thuốc cường β2 tác dụng ngắn, như albuterol, thường được sử dụng khi cần thiết để phục hồi tình trạng co thắt phế quản cấp tính. Chúng là những thuốc có lẽ chỉ cần để kiểm soát cho bệnh nhân hen khi các cơn cấp tính ít xảy ra. Các thuốc cường β2 tác dụng ngắn cũng có thể dùng để đề phòng trước khi tiếp xúc với các kích thích hoặc hoạt động đã biết gây nên co thắt phế quản, như vận động. Hiệu quả của các thuốc cường β2 tác dụng kéo dài salmeterol, formoterol, và arformoterol kéo dài khoảng 12 tiếng, trong khi các thuốc thế hệ mới hơn như vilanterol có thể kéo dài tác dụng lên đến 24 tiếng; không một thuốc nào trong số chúng phù hợp để điều trị cơn hen cấp. Nếu mức độ hen nhất phải phải dùng thường xuyên thuốc cường β2 tác dụng ngắn hoặc dùng đều các thuốc cường β2 tác dụng kéo dài, thì một thuốc chống viêm (xem phần dưới) nên được thêm vào trong chế độ điều trị.
Các thuốc giãn phế quản thế hệ 2, ít được sử dụng trong điều trị hen, thường kết hợp điều trị với các thuốc cường β2 , bao gồm các thuốc có hoạt tính chống viêm. Các thuốc kháng cholinergic (Anticholinergic agents) làm giãn cơ trơn phế quản thông qua việc giảm trương lực cholinergic gây co thắt phế quản lên đường thở. Ipratropium, có thể sử dụng dang phun, hít, là ví dụ chính về các thuốc tác dụng ngắn trong nhóm này. Sử dụng chủ yếu ipratropium thường kết hợp với các thuốc cường β2 dạng phun, hít để điều trị bệnh nhân trong cơn hen cấp tính. Tiotropium, một thuốc kháng cholinergic tác dụng kéo dài thường được sử dụng ở những bệnh nhân mắc bệnh phổi tắc nghẽn mạn tính (COPD), cũng được phế duyệt dành cho những bệnh nhân hen và ngày càng được sử dụng nhiều hơn dưới dạng điều trị kết hợp ở những bệnh nhân hen nặng đã sử dụng glucocorticoid dạng hít và một cường β2 tác dụng kéo dài.
| Bảng 5.4 Thuốc điều trị trong hen | |||
| Ví dụ | Đường dùng có thể sử dụng được | Cơ chế tác động | |
| Giãn phế quản | |||
| Kích thích hệ thần kinh giao cảm | Epinephrine.
Albuterol. Salmeterol. Formoterol. Arformoterol. Vilanterol. |
Hít, uống, hoặc ngoài ruột dựa vào đặc trưng của từng thuốc. | ↑cAMP thông qua kích thích adenylate cyclase |
| Xanthines | Theophylline.
Aminophylline. |
Uống.
Uống, ngoài ruột. |
? ↑cAMP thông qua ức chế phosphodiesterase.
? chống viêm. |
| Kháng cholinergic. | Ipratropium.
Tiotropium. |
Hít. | Block tác dụng của cholinergic (co thắt phế quản) lên đường thở. |
| Thuốc chống viêm | |||
| Corticosteroids | Prednisone.
Methylprednisolone. |
Toàn thân (uống hoặc ngoài ruột dựa vào đặc tính của từng thuốc. | Giảm đáp ứng viêm của đường thở; ? một số cơ chế khác. |
| Corticosteroids | Beclomethasone.
Triamcinolone. Flunisolide. Fluticasone. Budesonide. |
Hít | Giảm đáp ứng viêm của đường thở; ? một số cơ chế khác. |
| Cromolyn | Cromolyn | Hít | Ức chế giải phóng các chất trung gian từ tế bào mast.
? Một số cơ chế khác. |
| Tác động vào mục tiêu | |||
| 5-Lipoxygenase inhibitors | Zileuton | Uống | Giảm sản xuất leukotrienes |
| Leukotriene antagonists | Zafirlukast.
Montelukast. |
Uống | Đối kháng Leukotriene D4 receptor. |
| Anti-IgE antibody | Omalizumab | Ngoài ruột | Bắt lấy các kháng thể lưu hành IgE |
| Anti-IL-5 antibody | Mepolizumab.
Reslizumab. |
Ngoài ruột | Blocks IL-5; giảm eosinophils trong đờm và trong máu. |
cAMP, Cyclic adenosine monophosphate; IgE, immunoglobulin E; IL-5, interleukin-5.
Nhóm thuốc giãn phế quản thứ 3, methylxanthines, ít được sử dụng nhiều như nhóm cường β2 hay nhóm kháng cholinergic. Theophylline, loại đầu tiên của nhóm này, thường được tin rằng hoạt đồng nhờ ức chế enzyme phosphodiesterase (PDE), chất được cho là giáng hóa cAMP.Khi quá trình giáng hóa bị ức chế, nồng độ cAMP trong cơ trơn và các Tb mast tăng lên, một lần nữa làm giãn phế quản và ức chế giải phóng các chất trung gian từ các TB mast. Tuy nhiên, nồng độ huyết thanh của methylxanthines cần để ức chế PDE cao hơn mục tiêu thực tế ở bệnh nhân, vì vậy ức chế PDE là cơ chế chủ đạo hay cơ chế riêng của theophylline làm giãn phế quản vẫn còn chưa chắc chắn. Bên cạnh đó, theophylline có thể có một phần hoạt động chống viêm, qua trung gian ức chế PDE-4 isozyme trong các tế bào viêm. Theophylline chỉ có thể hữu dụng khi dùng đường uống, ngược lại aminophylline (dạng hòa tan trong dung dịch muối của theophylline) có thể dùng được cả đường uống và đường tĩnh mạch. Do methylxanthines chỉ có thể dùng bằng đường toàn thân (trái với đường tại chỗ là đường thở), nên các tác dụng phụ toàn thân (tiêu hóa,tim mạch,thần kinh) gặp nhiều vấn đề hơn so với các thuốc cường giao cảm hay kháng cholinerdic đường hít . Bên cạnh đó, methylxanthines có sửa sổ điều trị hẹp và cần phải theo dõi nồng độ thuốc trong huyết thanh. Vì những lí do trên, methylxanthines hiện nay tương đối ít được sử dụng so với các thuốc khác.
Methylxanthines (aminophylline, theophylline) làm tăng cAMP nhờ ức chế enzyme PDE, chất mà thoái giáng cAMP. Cơ chế này được cho là nguyên nhân giúp giãn phế quản.
Thuốc chống viêm
Trái ngược với các thuốc giãn phế quản,hoạt động thông qua thư giãn cơ trơn phế quản, các thuốc chống viêm nhắm tới sự kiểm soát quá trình nền tảng của viêm đường thở, và do đó được phân thành nhóm thuốc kiểm soát . Nhóm thuốc kiểm soát chống viêm đầu tiên là corticosteroids, sử dụng lý tưởng bằng đường hít. Chúng cắt đứt các đáp ứng viêm trông qua giảm eosinophils và lymphocytes xâm nhập vào đường thở và giảm giải phóng một số chất trung gian gây viêm. Dù biết lý do căn bản để sử dụng corticosteroid ,nhưng nhiều khía cạnh về hoạt động chống viêm của chúng vẫn còn chưa rõ ràng. Glucocorticoids được cho là kết dính với cytoplasmic receptor hiện diện ở gần như tất cả cá loại tế bào. Sau đó các receptor sẽ trói buộc với các glucocorticoid ligand của nó, di chuyển vào trung tâm tế bào, nới nó sẽ tương tác với các yếu tố phiên mã như các protein hoạt (AP)-1 và yếu tố nhân (NF)-κB, những chất sẽ điều hòa sự phiên mã ra các genes đích. Quá trình phiên mã những genes đích quan trọng sẽ bị chặn lại bởi hoạt động của glucocorticoids bao gồm rất nhiều các cytokine chống viêm (e.g., IL-1, IL-3, IL-4, IL-5, IL-6, và yếu tố hoại tử u [TNF]-α), yếu tố tổng hợp nitric oxide(iNOS),và một yếu tố có thể sản sinh ra cyclooxygenase.
Do viêm đường thở được tin rằng đóng một vài trò quan trọng trong sinh bệnh học của hen, đặc biệt ở những bệnh nhân thường xuyên có những cơn cấp hoặc tắc nghẽn đường thở dai dẳng, corticosteroids được cho rằng đóng vai trò trung tâm trong vấn đề quản lý những bệnh nhân hen. Thông qua tác dụng giảm tình trạng viêm đường thở, corticosteroids được cho làm cải thiện quá trình bệnh nền trong hen, không chỉ là co thắt phế quản do viêm đường đường thở.
Corticosteroids có một vị trí quan trọng cả trong xử trí những cơn hen cấp tính và cả trong điều trị dự phòng về mức độ cần thiết nhiều hơn so với sử dụng thuốc giãn phế quản cường β2 .Thông thường, các thuốc corticoids hay sử dụng như là prednisone hoặc methylprednisolone được bắt đầu dùng ở liều cao trong cơn hen cấp và sau đó được giảm liều dần tương đối nhanh. Do nguy cơ các tác dụng phụ tiềm ẩn khi dùng lâu dài corticosteroids (uống) đường toàn thân, nên việc chỉ định dùng corticosteroids kéo dài nên được tránh nếu như bệnh nhân hen được quản lý tốt bằng các biện pháp điều trị khác. Đường dùng đầu tiên đầu tiên được ưu tiên sử dụng là đường phun,hít corticosteroids, phương pháp mà đưa thuốc đến tại chỗ trên đường thở nhưng lại được hấp thu vào hệ thống cơ thể một cách tối thiểu và do đó hạn chế được các tác dụng không mong muốn. Corticosteroids dạng hít hiện là đường dùng được ưu tiên trong điều trị hoặc phòng ngừa ở những bệnh nhân hen không được quản lý một cách tối ưu bởi một thuốc cường β dạng hit.
Một thuốc có tác dụng chống viêm khác hiếm khi được sử dụng là disodium cromoglycate (cromolyn). Phương thức hoạt động của nó được cho là ức chế giảip hóng các chất trung gian từ các mast cells, nhưng cơ chế này đến nay vẫn còn đang tranh cãi. Một cơ chế khác được đề xuất bao gồm sự ức chế các loại tế bào chống viêm khác hoặc trên sự hoạt động của tachykinins. Cromolyn có sẵn ở hầu hết những nước mà chỉ có dung dịch hòa tan dùng cho nebulizer; nó không phải một thuốc giãn phế quản nên không có hiệu quả trong điều trị các cơn hen cấp. Đúng hơn, nó được dùng điều trị liên tục, với mục tiêu ngăn ngừa các đợt cấp trong tương lai.
Corticosteroid đường toàn thân và đường phun hít đều có một vai trò quan trọng trong điều trị và quản lý dự phòng cơn hen cấp.
Điều trị chống viêm có vai trò quan trọng khi điều trị hen cần nhiều hơn ngoài việc sử dụng thường xuyên một thuốc cường β2.
Thuốc hoạt động theo mục tiêu riêng
Những thuốc ức chế quá trình tổng hay hoạt động của các chất trung gian đang ngày càng phát triển. Nhận diện các phenotypes đặc trưng trong hen là một tiêu điều trị các chất trung gian trên từng bệnh nhân có một vài trò trung tâm của các endotypes nền tảng . Vai trò này được ủng hộ bằng các quan sát và thấy rằng những thuốc này thường chỉ có hiệu quả trên những phân nhóm bên nhân hen riêng. Chúng tôi sẽ xem xét đến nhóm thứ 3 trong các chất trung gian hóa học hiện là mục tiêu điều trị của các thuốc hiện nay—leukotrienes, IgE, và IL-5.
Những thuốc có xu hướng hướng trực tiếp làm giảm leukotrienes hoặc tác động lên các con đường leukotriene bao gồm zafirlukast và montelukast, sẽ đối kháng với hoạt động của leukotrienes trên các receptor của chúng , và zileuton, sẽ ức chế enzyme 5-lipoxygenase, do đó sẽ hạn chế sản xuất leukotriene. Dựa trên phương thức hoạt động cơ bản của chúng, các thuốc block quá trính tổng hợp leukotriene hoặc đối kháng lại hoạt động của chúng sẽ có một vai trò cực kỳ quan trọng trên những bệnh nhân hen nhạy cảm với aspirin hoặc các thuốc NSAIDs.
Kháng thể đơn dòng với IgE, omalizumab, đã được phát triển để ngắn ngừa sự gắn kết của IgE với các receptors trên các TB mast, và dựa trên nguyên tắc cơ bản IgE là một thành phần quan trọng trong sinh bệnh học của hen do dị ứng. Omalizumab được dùng mỗi 2 đến 4 tuần bằng tiếp dưới da ở những đơn vị chăm sóc sức khỏe (e.g.,cơ quan y tế ngoại trú) và vô cùng đắt đỏ. Nó được sử dụng hạn chế ở những bệnh nhân hen đặc biệt nặng,những người có nồng độ IgE tăng và tiếp tục có các triệu chứng hướng đến các cơn hen cấp tính dù đã nhận được các phương pháp điều trị khác.
Gần đây nhất,hai thuốc—mepolizumab và reslizumab—là các kháng thể đơn dòng đối kháng với IL-5, có mục đích làm giảm viêm do BC ưa acid thông qua việc block tác dụng của IL-5 trên quá trình kết tụ và hoạt hóa các eosinophils. Giống nhứ omalizumab, những thuốc này vô cùng đắt. Chúng được dùng tiêm dưới da (mepolizumab) hoặc tiêm tĩnh mạch (reslizumab) và được sử dụng rất hạn chế, nhưng có thểdđặc biệt hiệu quả trên phân nhóm bệnh nhân hen nặng kèm tăng BC ưa acid, đặc biệt khi kháng trị với corticosteroids. Chú ý, mepolizumab và reslizumab có hiệu lực rất hạn chế trên phân nhóm bệnh nhân hen có phenotype không tăng BC ưa acid.
Tạo hình phế quản bằng nhiệt (Bronchial Thermoplasty)
Trong bronchial thermoplasty, một thủ thuật tương đối mới được thực hiện thông qua một ống nội soi mềm, năng lượng nhiệt tác động vào đường thở để cố gắng làm giảm khối lượng cơ trơn ở đây. Các nghiên cứu thấy rằng,phương pháp này mang lại những lợi ích lâu dài trên những bệnh nhân hen trung bình đến nặng, nhưng kinh nghiệm thực hiện vẫn còn hạn chế. Những thử nghiệm trong tương lai nên xác định vai trò tối ưu của phương pháp này trong quản lý bệnh hen.
Chiến lược quản lý
Hiện tại,toàn bộ chiến lược quản lý hen thường cẫn tiếp tục theo phương pháp dưới đây. Một bệnh nhân tương đối hiếm gặp các cơn hen cấp,kèm theo không có triệu chứng trước đó cùng với chức năng phổi bình thường giữa các cơn được quản lý bằng chấtkích thích thần kinh giao cảm tác dụng ngắn đường phun hít(cường β2 ). Những thuốc này được sử dụng chỉ khi cần thiết,cả để xử trí co thắt phế quản một khi nó xảy ra và trước đó phơi nhiễm với các chất kích thích đã biết gây nên cơn hen(e.g.,gắng sức hoặc phơi nhiễm với dị nguyên). Những hướng dẫn chung đã được tóm tắt trong Bảng 5.3 theo phân tầng mức độ nặng của bệnh hen trên lâm sàng.
Một khi cơn hen của bệnh nhân không được quản lý thành công với việc sử dụng không thường xuyên một thuốc cường β2 dạng hít,thì một thuốc chông viêm sẽ được thêm vào để điều trị duy trì (liên tục) nhằm chấm dứt tình trạng viêm đường thở nền tảng. Các corticosteroids đường hít ngày càng được sử dụng thường xuyên và dường như là thuốc hiệu quả nhất,dù thuốc kháng leukotriene là những lựa chọn thay thế.
Nếu điều trị phải kéo dài do kiểm soát không đầy đủ,thì việc sử dụng thêm thường xuyên một thuốc cường β2 tác dụng kéo dài đường hít (e.g.,salmeterol hay formoterol) là lựa chọn ưu tiên. Những chọn lựa khác gồm thêm thuốc antileukotriene, tăng liều corticosteroids dạng hít, hoặc thêm methylxanthine theophylline. Những thuốc nhắm tới mục tiêu đối kháng các IgE hay IL-5 được để dành cho những nhóm bệnh nhân đặc biệt, thường ở những người mà IgE hay IL-5 được cho là một chất trung gian quan trọng và bị bệnh nặng kháng với các phép trị liệu truyền thống.
Khi bệnh nhân có một cơn hen nặng hoặc cơn hay xảy ra dù được điều trị đầy đủ như kể trên,thì điều trị giãn phế quản chuyên sâu cộng một liệu trình ngắn corticosteroids toàn thân thường sẽ hiệu quả. Đặc biệt những đợt cấp hen năng (i.e., status asthmaticus) thường cần liều cao corticosteroids toàn thân cùng với điều trị giãn phế quản thường xuyên. Trong tình trạng nguy kịch, bệnh nhân có thể cần phải đặt ống nội khí quản và thở máy.
Với những bệnh nhân mà phơi nhiễm dị nguyên là một yếu tố làm nặng bệnh, thì việc tránh xa các dị nguyên là một yếu tố nền tảng trong quản lý bệnh. Các phương pháp hạn chế phơi nhiễm dị nguyên ngoài môi trường bao gồm:thay các tấm thảm, bọc đệm và gối để dị nguyên không ”xuyên” qua được (hạn chế phơi nhiễm các hạt bụi nhỏ), và đưa vật nuôi ra khỏi nhà (hạn chế phơi nhiễm với dị nguyên động vật). Điều trị miễn dịch bằng cách tiêm lặp lại các kháng thể được chiết tách thi thoảng được sử dụng để giảm tính nhạy cảm của bệnh nhân với các dị nguyên. Mặc dù phương pháp miễn dịch chỉ hiệu quả ở những bệnh nhân viêm mũi dị ứng,nhưng hiệu quả của nó trên bệnh nhân hen hiện còn đang tranh cãi và vai trò của nó cũng chưa chắc chắn.
Nhờ vào hiệu quả của các biện pháp điều trị, những bệnh nhân hen đến với các đơn vị chăm sóc y tế tốt thường mang lại cuộc sống bình thường với tương đối ít hoặc không thay đổi các hoạt động hằng ngày. Tuy nhiên, không phải tất cả những bệnh nhân hen đều may mắn như vậy. Thậm chí khi đã được điều trị, một vài bệnh nhân vẫn trải qua tình trạng bệnh lý kháng trị, tắc nghẽn đường thở dai dẳng, và tiến triển nhanh đến các cơn hen cấp đe dọa tính mạng đưa ra những thách thức liên tục cho các bác sĩ lâm sàng đối với bệnh nhân của họ.
Tài liệu tham khảo
Tạp chí:
- Chung KF, Wenzel SE, Brozek JL, et al. International ERS/ATS guidelines on definition, evaluation and treatment of severe asthma. Eur Respir J. 2014;43:343–373.
- Martinez FD, Vercelli D. Asthma. Lancet. 2013;382:1360–1372.
- McCracken JL, Veeranki SP, Ameredes BT, et al. Diagnosis and management of asthma in adults. A review. JAMA. 2017;318:279–290.
- National Asthma Education and Prevention Program. Guidelines for the Diagnosis and Management of Asthma. Expert Panel Report 3, NIH publication 08-4051 Bethesda, MD: National Institutes of Health; 2007.
Nguyên nhân và sinh bệnh học:
- Barnes PJ. Neurogenic inflammation in the airways. Respir Physiol. 2001;125:145–154.
- Busse WW, Lemanske RF Jr, Gern JE. Role of viral respiratory infections in asthma and asthma exacerbations. Lancet. 2010;376:826–834.
- Feldman AS, He Y, Moore ML, et al. Toward primary prevention of asthma. Reviewing the evidence for early-life respiratory viral infections as modifiable risk factors to prevent childhood asthma. Am J Respir Crit Care Med. 2015;191:34–44.
- Fixman ED, Stewart A, Martin JG. Basic mechanisms of development of airway structural changes in asthma. Eur Respir J. 2007;29:379–389.
- Gauthier M, Ray A, Wenzel SE. Evolving concepts of asthma. Am J Respir Crit Care Med. 2015;192:660– 668.
- Gauvreau GM, El-Gammal AI, O’Byrne PM. Allergen-induced airway responses. Eur Respir J. 2015;46:819–831.
- Holgate ST. Innate and adaptive immune responses in asthma. Nat Med. 2012;18:673–683.
- Holt PG, Sly PD. Viral infections and atopy in asthma pathogenesis: new rationales for asthma prevention and treatment. Nat Med. 2012;18:726–735.
- Holtzman MJ. Asthma as a chronic disease of the innate and adaptive immune systems responding to viruses and allergens. J Clin Invest. 2012;122:2741–2748.
- Martinez FD. New insights into the natural history of asthma: primary prevention on the horizon. J Allergy Clin Immunol. 2011;128:939–945.
- Meyers DA, Bleecker ER, Holloway JW, et al. Asthma genetics and personalised medicine. Lancet Respir Med. 2014;2:405–415.
- Mitchell PD, O’Byrne PM. Epithelial-derived cytokines in asthma. Chest. 2017;151:1338–1344.
- Moldaver DM, Larché M, Rudulier CD. An update on lymphocyte subtypes in asthma and airway disease. Chest. 2017;151:1122–1130.
- Paul G, Brehm JM, Alcorn JF, et al. Vitamin D and asthma. Am J Respir Crit Care Med. 2012;185:124–132.
- Saglani S, Lloyd CM. Novel concepts in airway inflammation and remodelling in asthma. Eur Respir J. 2015;46:1796–1804.
- Thomson NC, Chaudhuri R, Livingston E. Asthma and cigarette smoking. Eur Respir J. 2004;24:822–833.
Đặc điểm lâm sàng và tiếp cận chẩn đoán:
- Anderson SD. Indirect challenge tests: airway hyperresponsiveness in asthma: its measurement and clinical significance. Chest. 2010;138:25S–30S.





