Tác giả: Bác sĩ Đặng Thanh Tuấn
TÓM TẮT
Mục đích đánh giá
Ở những bệnh nhân mắc hội chứng suy hô hấp cấp tính (ARDS, acute respiratory distress syndrome), thông khí giải phóng áp lực đường thở (APRV, airway pressure release ventilation) đã được dự định có một số lợi ích sinh lý. Đánh giá này tổng hợp nghiên cứu gần đây đánh giá chế độ APRV và cung cấp quan điểm về tiện ích của chế độ này ở trẻ em với ARDS.
Những phát hiện gần đây
Hai thử nghiệm lâm sàng đơn trung tâm về APRV, một người lớn và một trẻ em, đã được công bố trong năm nay. Hai thử nghiệm này không chỉ gợi ra các bài xã luận và thư nêu bật một số điểm mạnh và điểm yếu của họ mà còn gợi lại cuộc tranh luận về một số khía cạnh của APRV. Mặc dù kết quả trái ngược nhau, cả hai thử nghiệm đều cung cấp những hiểu biết đáng kể về các chiến lược APRV hoạt động và những chiến lược có thể không. Đánh giá này đặt bằng chứng mới hơn trong bối cảnh của tài liệu hiện có và cung cấp một phân tích toàn diện về việc sử dụng APRV ở trẻ em.
Tóm lược
Đã có những tiến bộ đáng kể gần đây trong sự hiểu biết của chúng tôi về tiện ích lâm sàng của APRV ở trẻ em mắc ARDS. Thử nghiệm gần đây nhấn mạnh sự cần thiết cấp bách để phát triển sự đồng thuận về định nghĩa của APRV và xác định các chiến lược hoạt động. Trong khi chờ nghiên cứu thêm, các bác sĩ lâm sàng nên tránh sử dụng chiến lược APRV được cá nhân hóa-PLOW bằng 0 như một phương thức thông khí chính ở trẻ em bị ARDS nặng vừa phải.
NHỮNG ĐIỂM CHÍNH
- Thử nghiệm ngẫu nhiên có kiểm soát ở trẻ em gần đây sử dụng chiến lược APRV được cá nhân hóa với zero-PLOW và TLOW được chuẩn độ để chấm dứt giải phóng ở 75% lưu lượng thở ra đỉnh cho thấy xu hướng tử vong cao hơn so với thông khí thể tích khí lưu thông thấp thông thường.
- APRV có khả năng phơi nhiễm phổi với áp lực xuyên phổi cao, mất huy động theo chu kỳ và thể tích khí lưu thông thay đổi cùng với khả năng tự tin thái quá khi đối mặt với quá trình oxy hóa được cải thiện.
- Các ứng dụng nghiên cứu và lâm sàng trong tương lai của APRV phải xem xét sự thiếu đồng thuận trong định nghĩa của nó, tính biến đổi liên quan đến hệ thống phân phối APRV, các chiến lược cụ thể được sử dụng, sự phụ thuộc của một số chiến lược vào các cài đặt độ chính xác cao và cân nhắc duy nhất áp dụng cho trẻ em.
- Trong khi chờ nghiên cứu sâu hơn, những người theo chủ nghĩa chuyên sâu nên tránh sử dụng chiến lược APRV (P-APRV) được cá nhân hóa với zero-PLOW như một chiến lược thông khí chính ở trẻ em bị ARDS nặng vừa phải.
GIỚI THIỆU
Mặc dù có những tiến bộ trong hiểu biết của chúng tôi về thông khí thể tích thấp bảo vệ phổi, những trẻ mắc hội chứng suy hô hấp cấp tính (ARDS) vẫn tiếp tục gặp phải tỷ lệ mắc bệnh và tử vong cao (25 – 45%) [1]. Các chế độ thay thế, chẳng hạn như thông khí giải phóng áp lực đường thở (APRV) đã được báo cáo có liên quan đến một số lợi ích sinh lý, như cải thiện sự thoải mái của bệnh nhân, giảm sử dụng thuốc an thần, cải thiện huyết áp, giảm áp lực đường thở trung bình (MAP) và oxy hóa tốt hơn [2, 3]. Đánh giá này nhằm mục đích tóm tắt các tài liệu gần đây về APRV ở trẻ em và giải thích nó trong bối cảnh các lỗ hổng hiện có trong cách hiểu của chúng tôi về APRV. Đầu tiên, bài đánh giá này sẽ giới thiệu cho người đọc về APRV, những tranh cãi xung quanh định nghĩa của nó, phân loại các chiến lược APRV và các tiến bộ sinh lý có mục đích của nó. Sau đó, chúng tôi sẽ tập trung vào thử nghiệm kiểm soát được điều hành đầu tiên về APRV trong ARDS ở trẻ em [2] và thử nghiệm APRV dành cho người lớn gần đây [4]. Cuối cùng, đánh giá này sẽ thảo luận về tầm quan trọng của cài đặt APRV và hệ thống phân phối, đánh giá các mối quan tâm liên quan đến APRV, phác thảo theo cách hiểu của chúng tôi và đề xuất các hướng đi trong tương lai.
LỊCH SỬ APRV
Khi APRV được mô tả lần đầu tiên vào năm 1987, mục tiêu là sử dụng dòng khí liên tục để mang lại hơi thở cơ học mà không làm tăng áp lực đường thở quá mức và cho phép thông khí tự nhiên không bị hạn chế [5]. APRV được hình dung là một chế độ để tăng cường hỗ trợ ở những bệnh nhân mắc ARDS, những người ban đầu sẽ nhận được hỗ trợ áp lực đường thở dương liên tục (CPAP) [6,7]. Với phương pháp này, họ có thể chứng minh áp lực hít vào tối đa (PIP) thấp hơn trong APRV so với thông khí áp lực dương ngắt quãng (IPPV) [8].
ĐỊNH NGHĨA VÀ PHÂN LOẠI
Mặc dù đã có 30 năm nghiên cứu về APRV, định nghĩa của nó vẫn tiếp tục mơ hồ. APRV được định nghĩa là chế độ thông khí bắt buộc không theo chu kỳ, được kiểm soát áp lực, không liên tục với tỷ lệ hít vào:thở ra nghịch đảo, cho phép thở tự nhiên trong suốt chu kỳ hô hấp [7], và thay vào đó, là việc duy trì CPAP cho thở tự nhiên và một giai đoạn giải phóng (xả) theo chu kỳ ngắn để thông khí hiệu quả [3]. Các định nghĩa mơ hồ này đã dẫn đến việc sử dụng nhiều thông số APRV [3, 9] và, sự không đồng nhất này trong việc lựa chọn cài đặt APRV ban đầu và các chiến lược chuẩn độ tiếp theo đã dẫn đến những thách thức trong việc so sánh các kết quả nghiên cứu [9].
Nhìn rộng ra, các cách tiếp cận APRV có thể được phân thành hai: APRV cài đặt cố định (F-APRV, Fixed-setting APRV) [3] trong đó thời gian giải phóng (TLOW) được giữ không đổi với PLOW không bằng 0 để tránh làm trống phổi hoàn toàn khi hết hạn và hết hạn thời gian hít vào (THIGH) chiếm ít hơn 90% tổng thời gian chu kỳ, thường là khoảng 60% [2]. APRV cài đặt được cá nhân hóa (P-APRV, Personalized-setting APRV) [10] trong đó T được đặt dựa trên cơ học phổi, thường để đạt được tỷ lệ lưu lượng cuối thì thở ra:lưu lượng thở ra đỉnh (PEF) khoảng 50 – 75% và PLOW được đặt ở số không; TLOW ngắn ngăn chặn sự xẹp xuống hoàn toàn của phổi và áp lực cuối thì thở ra đạt đến không. THIGH chiếm hơn 90% tổng thời gian chu kỳ của mỗi hơi thở và áp lực hô hấp (PHIGH) được đặt bằng áp lực cao nguyên mong muốn [10].
CÁC LỢI ÍCH CỦA APRV
Một số lợi ích sinh lý đã được quy cho APRV. Trong lần sử dụng đầu tiên ở chó, APRV cung cấp trao đổi khí tương tự ở phổi bình thường và oxy hóa tốt hơn ở phổi bị tổn thương mà không tăng PIP [5]. Sau đó, một số nghiên cứu chéo nhỏ ở người cho thấy F-APRV có thể tạo ra oxygen hóa tương tự với PIP thấp hơn, thường lớn hơn 50% [6,11-15]. Tuy nhiên, PIP có thể không phải là yếu tố thay thế cho nguy cơ tổn thương phổi do máy thở khi có thở tự nhiên [16].
Về mặt lý thuyết, chế độ APRV thông khí bằng cách tăng dung tích cặn chức năng trong phần lớn chu kỳ hô hấp, giúp tăng cường oxy hóa động mạch [5, 8]. Trong các nghiên cứu trên động vật, APRV đã cải thiện việc huy động phế nang và trao đổi khí, tăng tính đồng nhất, ổn định phế nang và ngăn chặn sự phát triển của ARDS [3,17,18]. APRV đã được chứng minh là làm giảm thời gian thở máy, duy trì nhịp thở tự nhiên và cần ít thuốc an thần hơn các chế độ thông khí thông thường [19]. Trong số 13 chế độ thông khí do bệnh nhân kích hoạt, APRV có nguy cơ thể tích khí lưu thông thấp nhất lớn hơn 6 ml/kg trọng lượng cơ thể lý tưởng (IBW) và khả năng đạt được thể tích khí lưu thông thấp hơn 4 ml/kg IBW [20]. Điều này có thể được coi là thuận lợi trong bối cảnh duy trì thông khí phổi mở với volutrauma tối thiểu.
APRV có thể ít gây ức chế tim cho nhịp thở tự nhiên không bị hạn chế. Hầu hết các nghiên cứu báo cáo không có tác dụng phụ đối với huyết áp hoặc lượng nước tiểu trong khi một số báo cáo cải thiện huyết động học, tăng lưu lượng máu thận và tốc độ lọc cầu thận [3,21]. Không có thay đổi đáng kể về mức độ cường độ trị liệu và áp lực nội sọ khi sử dụng APRV ở những bệnh nhân chấn thương sọ não nặng [22]. APRV đã được sử dụng thành công để hỗ trợ thở tự nhiên ở người lớn bị ARDS trong quá trình oxy hóa qua màng ngoài cơ thể (ECMO, extracorporeal-membrane oxygenation) trong khi giữ thể tích khí lưu thông trong phạm vi siêu bảo vệ, không có biến chứng [23]. Mặc dù những lợi ích sinh lý này đã báo cáo ở các nghiên cứu trên động vật thực nghiệm và các nghiên cứu chéo, kích thước nhỏ cũng như nghiên cứu chéo của con người tiền cứu, một số nghiên cứu, cho đến gần đây, đã đánh giá các kết quả ngắn hạn và dài hạn có liên quan trên lâm sàng ở bệnh nhân dùng APRV.
THỬ NGHIỆM LÂM SÀNG APRV TRÊN NGƯỜI LỚN
Trong một thử nghiệm ngẫu nhiên có kiểm soát ở một trung tâm (RCT), Zhou et al. [4] chọn ngẫu nhiên 138 bệnh nhân mắc ARDS sớm để nhận APRV hoặc thông khí bảo vệ phổi theo giao thức ARDSnet [24]. Chiến lược P-APRV đã được sử dụng trong đó TLOW được đặt ở mức 1-1,5 hằng số thời gian thở ra, và sau đó được điều chỉnh để đạt được mức giải phóng ở mức khoảng 50% PEF trong khi PLOW được đặt ở mức 5 cmH2O. Tần số giải phóng được giữ ở mức 10-14 lần xả/phút. Nghiên cứu này cho thấy thời gian thông khí ngắn hơn, oxygen hóa được cải thiện, độ giãn nở hệ hô hấp tốt hơn, giảm áp lực cao nguyên và giảm yêu cầu an thần với APRV [4]. Mặc dù nghiên cứu này đã bị chỉ trích vì quản lý dưới mức tối ưu của nhóm kiểm soát, cỡ mẫu nhỏ và tiềm năng sai lệch [25], những đóng góp của nghiên cứu này để thúc đẩy kiến thức về APRV của chúng tôi không thể bỏ qua.
THỬ NGHIỆM LÂM SÀNG APRV TRÊN TRẺ EM
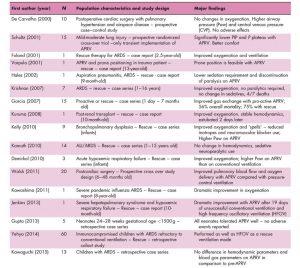
Cho đến năm 2018, nghiên cứu nhi khoa về APRV đã bị giới hạn trong các báo cáo trường hợp, loạt trường hợp và nghiên cứu chéo tiền cứu (Bảng 1). Nghiên cứu gần đây của Lalgudi Ganesan et al. [2] là RCT đầu tiên của APRV trong ARDS nhi. Thứ hai, chiến lược APRV được sử dụng là một hỗn hợp được xem xét cẩn thận của tài liệu tại thời điểm thiết kế nghiên cứu. Cuối cùng, bằng cách áp dụng một phương pháp phương pháp nghiêm ngặt, một số sai lệch phổ biến với các thử nghiệm đơn trung tâm có khả năng được giảm nhẹ. Một cách tiếp cận P-APRV đã được sử dụng, trong đó PLOW được giữ ở mức 0 cmH2O và TLOW được chuẩn độ để chấm dứt ở khoảng 75% PEF để tạo ra một số áp lực dương cuối thì thở ra (PEEP) và ngăn chặn sự xẹp phổi trong giai đoạn giải phóng. Nhánh kiểm soát sử dụng các giao thức thông khí từ thử nghiệm thông khí nằm sấp nhi khoa [26,27]. Các tác giả đã bắt buộc sử dụng HFOV ở cả hai nhóm vượt quá ngưỡng giảm oxy máu được xác định trước. Tỷ lệ PaO2:FiO2 cơ bản, chỉ số oxygen hóa và tỷ số giới tính không thuận lợi ở nhánh APRV so với nhánh đối chứng. Trong một phân tích tạm thời được đặt trước với tỷ lệ ghi danh 50%, có xu hướng tỷ lệ tử vong cao hơn với APRV (53,8 so với 26,9% trong kiểm soát), mặc dù không có sự khác biệt đáng kể nào trong số ngày không có máy thở. Mặc dù điều chỉnh các khác biệt cơ bản, vẫn có xu hướng nguy cơ tử vong (RR) cao hơn trong APRV [RR điều chỉnh: 2.02; Khoảng tin cậy 95% (CIs) 0,99-4.12)] và do đó, thử nghiệm đã kết thúc. Một số cân nhắc ảnh hưởng đến tính tổng quát của những phát hiện này. Đầu tiên, nghiên cứu này được cung cấp năng lượng để chấm dứt sớm và có ngẫu nhiên hóa chưa được phân loại [28]. Thứ hai, các kết quả chỉ áp dụng cho chiến lược P-APRV cụ thể được thử nghiệm; F-APRV hoặc chiến lược P- APRV với cách tiếp cận TLOW/PLOW khác nhau có thể mang lại kết quả rất khác nhau [29-31]. Cuối cùng, nguyên nhân chính gây tử vong ở gần một nửa số bệnh nhân là tình trạng thiếu oxy ngày càng trầm trọng, và trong khoảng nửa còn lại, đó là rối loạn chức năng đa cơ quan [7]; tuy nhiên, trẻ em bị ARDS ở các nước phát triển chết vì suy hô hấp hơn là vì suy đa cơ quan [7,32]. Mặc dù có những hạn chế, nghiên cứu này rất quan trọng để thúc đẩy sự hiểu biết của chúng ta về APRV ở trẻ em.
MA QUỶ Ở TRONG CHI TIẾT
APRV là một chế độ thông khí động, rất tinh vi. Như với thông khí được kiểm soát áp lực có liên quan, trong đó chiến lược PEEP cao + thể tích khí lưu thông thấp có lợi hơn so với chiến lược PEEP thấp + thể tích khí lưu thông cao, chiến lược APRV nhất định có thể tốt hơn các chiến lược khác. Thật không may, hiện tại, chúng tôi không có hiểu biết rõ ràng về những gì cài đặt APRV ban đầu và phương pháp chuẩn độ có hiệu quả.
Hầu hết các nghiên cứu APRV ở người là các thí nghiệm chéo có ý định chứng minh việc thực hiện dung nạp tốt chủ yếu liên quan đến chức năng phổi và ổn định huyết động [3]. Các thử nghiệm trên người đã khám phá các kết quả lâm sàng liên quan đến bệnh nhân là tương đối ít [4, 20,33,34]. Trong số này, Zhou et al. [4] sử dụng cách tiếp cận P-APRV với P là 5 cmH2O trong khi hai RCT của Varpula et al. [33] và Putensen đã sử dụng cách tiếp cận F-APRV với phương pháp khác zero-PLOW [20]. RCT người lớn duy nhất [34] sử dụng phương pháp P-APRV với PLOW bằng 0 tương tự như được sử dụng trong thử nghiệm nhi khoa gần đây [2], cho thấy xu hướng về kết quả thứ phát tồi tệ hơn ở nhánh APRV với số ngày không thở máy, tăng thời gian nằm ICU, và viêm phổi liên quan đến máy thở. Mặc dù không có bằng chứng trực tiếp từ hai thử nghiệm này, có thể giả thuyết rằng sự xuất hiện tồi tệ hơn với phương pháp P-APRV sử dụng zero-PLOW có thể được điều hòa thông qua sự sụp đổ phế nang lặp đi lặp lại hoặc rối loạn chức năng thất phải thứ phát do phổi xẹp xuống đột ngột. Do đó, nghiên cứu lâm sàng trong tương lai nên đánh giá P-APRV bằng chiến lược không-PLOW hoặc F- APRV trong ARDS.
HỆ THỐNG CUNG CẤP APRV
Một trong những khía cạnh tương đối kém của APRV là sự phụ thuộc vào hệ thống đang được sử dụng để phân phối [3,35]. Stock and Downs đã sử dụng một thiết bị venturi được cung cấp bởi nguồn oxy 50 psi cung cấp lưu lượng khí không đổi vượt quá 90 l/phút [6]. APRV không chỉ được dán nhãn khác nhau bởi các nhà sản xuất máy thở khác nhau – BiLevel (Covidien, Dub-lin, Ireland), APRV (Drager, Lubeck, Đức), Bivent (Maquet, Rastatt, Đức), Biphasic (Care-Fusion, San Diego, USA ) và DuoPAP (Hamilton Medical, Bonaduz, Thụy Sĩ) – nhưng hồ sơ cơ học của hơi thở APRV có thể thay đổi đáng kể [10,36-39]. Có sự khác biệt trong việc áp dụng hỗ trợ áp lực và bù ống tự động giữa các máy thở [37,38] dẫn đến việc áp dụng thêm áp lực có khả năng góp phần gây ra áp lực xuyên phổi nguy hiểm. Ngoài ra, một số nhà sản xuất đã kết hợp giao diện đồng bộ hóa để chuyển từ PHIGH sang PLOW để tránh sự không đồng bộ [10,38,39].
Không rõ hệ thống phân phối APRV ảnh hưởng như thế nào đến hồ sơ cơ học của hơi thở APRV, sự ổn định của phế nang, trải nghiệm bệnh nhân chủ quan, tổn thương phổi do máy thở hoặc kết quả lâm sàng. Nhiều nhà nghiên cứu APRV ban đầu đã sử dụng máy thở Drager. Thử nghiệm nhi khoa gần đây đã sử dụng Hamilton Galileo (Hamilton Med- ical, Bonaduz, Thụy Sĩ) và Servo I (Maquet, Rastatt, Đức) [2] trong khi Zhou et al. [4] đã sử dụng máy thở Puritan Bennett 840 (Covidien, Dublin, Ireland). Như một trường hợp cụ thể, sử dụng Puritan Bennett để phân phối APRV có thể có nghĩa là: không thể đo PEFR và các mức TLOW biến đổi thứ cấp so với tính năng đồng bộ hóa được xây dựng [35].
Ý TƯỞNG LIÊN QUAN ĐẾN APRV
1. APRV được cá nhân hóa phụ thuộc vào các cài đặt có độ chính xác cao (TLOW rất ngắn), trong đó các biến thiên rất nhỏ có thể dẫn đến sự mất huy động hoặc quá căng phổi động với PEEP nội tại quá mức. Sự thay đổi này trong đó sự giải phóng chấm dứt ở đâu trên đường cong lưu lượng thở ra, mặc dù TLOW không đổi, có thể ảnh hưởng xấu đến sự biến dạng phế nang động (dynamic alveolar strain). Ngoài ra, có một sự phụ thuộc đáng kể vào bác sĩ lâm sàng để chọn các cài đặt phù hợp và liên tục chuẩn độ chúng để đạt được các lợi ích không thể chối cãi [35] có khả năng phải tăng yêu cầu nguồn lực ở đầu giường để thực hiện phù hợp.
![HÌNH 1. So sánh áp suất đường thở trung bình, chỉ số oxy hóa và tỷ lệ PaO2:FiO2 giữa thông khí giải phóng áp lực đường thở và nhánh thông khí thể tích thủy triều thấp trong thử nghiệm nhi khoa gần đây của Lacheudi Ganesan et al. [2].](https://www.healcentral.org/wp-content/uploads/2020/10/thong_khi_giai_phong_ap_luc_duong_tho_o_tre_em_2-220x300.jpg)
3. Biến động giữa hơi thở trong thể tích khí lưu thông là một điều quan trọng trong APRV. Hơi thở giải phóng có thể tích lớn hơn nhiều so với hơi thở tự phát, thường nhỏ hơn 1-2 ml/kg. Mặc dù thể tích giải phóng có thể nằm trong phạm vi bảo vệ phổi: 4-8 ml/kg, nhưng có sự thay đổi đáng kể giữa hơi thở và nguy cơ mắc chứng atelectrauma [2,21]. Điều này có thể ít nhất một phần là do sự biến động động trong sức cản đường thở và làm trống phổi.
4. Lượng PEEP nội tại phụ thuộc vào thể tích phổi ban đầu khi bắt đầu xẹp xuống, hằng số thời gian thở ra và tính chất đàn hồi của ngực, bụng và phổi [2,7]. Trong bối cảnh này, PEEP nội tại có thể khác nhau đáng kể giữa các bệnh nhân và trong cùng một bệnh nhân giữa các thời điểm. Sự thay đổi này trong PEEP nội tại được thêm vào bởi sự khác biệt trong cách máy thở chấm dứt giải phóng.
5. Các nghiên cứu ban đầu của con người về APRV báo cáo MAP thấp hơn và PIP thấp hơn (giảm > 50%) đã so sánh APRV với IPPV nhắm mục tiêu thể tích khí lưu thông 12 ml/kg IBW [6]. Thứ nhất, trong bối cảnh thở tự phát, PIP là một đại diện kém về nguy cơ tổn thương phổi do máy thở [16,40]. Thứ hai, trong thử nghiệm nhi khoa gần đây [2], MAP ở nhánh APRV cao hơn, mặc dù các tác giả cố gắng hạn chế giải phóng trong nhánh APRV (Hình 1).
6. Có sự không chắc chắn về khái niệm phổ biến rằng giai đoạn giải phóng ngắn (TLOW) chỉ cho phép giảm thể tích phổi một phần, tránh sự sụp đổ theo chu kỳ và cung cấp tính đồng nhất động [35]. Có bằng chứng cho thấy sự xuất hiện nhanh chóng trong các mô hình phổi của ARDS [18,44], đôi khi trong vòng 0,2 giây. Không có tùy chọn để đặt TLOW < 0,2 giây trong nhiều máy thở [45], APRV có thể trở nên không an toàn.
Tóm lại, APRV có khả năng phơi nhiễm phổi với áp lực xuyên phổi cao, mất huy động theo chu kỳ và thể tích khí lưu thông thay đổi cùng với khả năng quá tự tin khi đối mặt với quá trình oxy hóa được cải thiện [34,46].
XEM XÉT SỬ DỤNG APRV Ở TRẺ EM
Những cân nhắc tiềm năng này đã được rút ra từ kinh nghiệm của tác giả trong thử nghiệm nhi khoa gần đây [2] và có thể khó nắm bắt khách quan trong các thử nghiệm lâm sàng:
1. Ở trẻ sơ sinh không hợp tác và trẻ nhỏ, việc đảm bảo thở tự nhiên đều đặn, đồng bộ trong khi giữ cho chúng được đặt nội khí quản an toàn có thể là một thách thức. Điều này có thể tác động đến khối lượng công việc điều dưỡng và thay đổi nhận thức của phụ huynh về sự thoải mái của trẻ con.
2. Trẻ nhỏ hơn, đặc biệt là trẻ sơ sinh bị APRV có thể biểu hiện mệt mỏi với nhịp thở và nỗ lực tự phát không nhất quán và thay đổi.
3. Với sức cản đường thở cao hơn và tính đàn hội thành ngực thấp gây ra lực đàn hồi và lưu lượng thở ra thấp hơn, trẻ sơ sinh và trẻ nhỏ có khả năng gặp PEEP nội tại cao hơn và biến đổi cao với APRV.
4. Ở trẻ nhỏ, các kênh thông khí bàng hệ, như lỗ Kohn có thể không được phát triển tốt. Điều này có thể cản trở việc huy động và phân phối lại thể tích phế nang (và chắc chắn) trong toàn bộ phổi.
CON ĐƯỜNG PHÍA TRƯỚC
Tất cả các nghiên cứu APRV ở trẻ em đều có quy mô nhỏ, một trung tâm, không mù đôi, với khả năng sai lệch trong việc ra quyết định lâm sàng. Ngoài ra, thử nghiệm nhi khoa gần đây có một tỷ lệ đáng kể trẻ em mắc ARDS nặng – vừa phải và hội chứng rối loạn chức năng đa cơ quan. Nghiên cứu trong tương lai nên nghiên cứu P-APRV bằng cách sử dụng nonzero-PLOW hoặc F-APRV ở trẻ em bị ARDS nhẹ – vừa phải mà không bị rối loạn chức năng đa cơ quan. Nghiên cứu APRV trong tương lai phải tìm cách phân phối thể tích khí lưu thông khu vực và ước tính áp lực xuyên phổi cũng như tổn thương phổi do máy thở (VILI) trong các phần phụ thuộc và không phụ thuộc của phổi. Chúng ta cũng cần nghiên cứu lâm sàng và tiền lâm sàng để hiểu tác động của xẹp xuống đột ngột ở APRV đối với động lực học của phế nang và strain thất phải.
Để làm cho P-APRV ít phụ thuộc vào việc chuẩn độ TLOW thường xuyên, các nỗ lực phải được thực hiện để cấu hình lại chế độ để cho phép người vận hành chọn kết thúc giải phóng với tỷ lệ lưu lượng thở ra đỉnh; điều này sẽ đảm bảo tự động chuẩn độ TLOW để duy trì PEEP nội tại tương đương trong quá trình thở ra. Ngoài ra, APRV dựa vào các nỗ lực hô hấp tự phát để loại bỏ carbon dioxide và điều quan trọng là phải nghiên cứu sự đánh đổi giữa “ít an thần và thở tự nhiên hơn trên APRV” với “an thần nhiều hơn, liệt thần kinh-cơ sớm khi thở máy thông thường [47,48].
PHẦN KẾT LUẬN
Sự quan tâm mà chế độ thông khí tương đối mới này tạo ra không tương xứng với bằng chứng ủng hộ việc sử dụng nó. Đã có những tiến bộ đáng kể gần đây trong sự hiểu biết của chúng tôi về tiện ích lâm sàng của APRV ở trẻ em mắc ARDS. Điều này đã nhấn mạnh nhu cầu cấp thiết để phát triển sự đồng thuận về định nghĩa của chế độ và xác định các chiến lược hoạt động. Trong khi chờ nghiên cứu sâu hơn, những người theo chủ nghĩa chuyên sâu nên tránh sử dụng chiến lược APRV được cá nhân hóa với zero-PLOW như một chiến lược thông khí chính ở trẻ em bị ARDS nặng vừa phải.





