Bài viết Trị liệu các thuốc dạng hít trong thở máy được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Inhalation therapy in mechanical ventilation
TÓM TẮT
Bệnh nhân mắc bệnh phổi tắc nghẽn thường cần hỗ trợ thở máy xâm lấn hoặc không xâm lấn, tùy thuộc vào mức độ nghiêm trọng của đợt cấp. Việc sử dụng thuốc giãn phế quản dạng hít có thể làm giảm đáng kể sức cản đường thở, góp phần cải thiện cơ học hô hấp và đồng bộ bệnh nhân – máy thở. Mặc dù các nghiên cứu khác nhau đã được công bố về chủ đề này, nhưng ít ai biết được hiệu quả của thuốc giãn phế quản được chỉ định thường xuyên cho bệnh nhân thở máy hoặc về sự lắng đọng của các thuốc đó trong phổi. Thuốc giãn phế quản dạng hít được sử dụng phổ biến nhất trong ICU là thuốc chủ vận beta-adrenergic và thuốc kháng cholinergic. Các yếu tố khác nhau có thể ảnh hưởng đến tác dụng của thuốc giãn phế quản, bao gồm chế độ thông khí, vị trí của buồng đệm trong bộ dây máy thở, kích thước ống nội khí quản, công thức thuốc, liều thuốc, mức độ nghiêm trọng của bệnh và mức đồng bộ bệnh nhân – máy thở. Kiến thức về các tính chất dược lý của thuốc giãn phế quản và các kỹ thuật thích hợp cho cách sử dụng thuốc là cơ bản để tối ưu hóa việc điều trị cho những bệnh nhân này.
GIỚI THIỆU
Bệnh nhân mắc bệnh phổi tắc nghẽn, chẳng hạn như COPD và hen phế quản, thường cần hỗ trợ thở máy thông qua thở máy xâm lấn (MV) hoặc MV không xâm lấn (NIMV), tùy thuộc vào mức độ nghiêm trọng của đợt cấp. Nhiều bệnh nhân như vậy đã tăng sức cản đường thở và do đó, tắc nghẽn đường thở, dẫn đến tăng PEEP và do đó, PEEP nội sinh (còn được gọi là quá căng phổi động). PEEP nội sinh dẫn đến tăng nỗ lực hô hấp, góp phần gây mỏi cơ ở những bệnh nhân này. (1) Do đó, việc sử dụng MV áp lực dương có thể cải thiện chức năng hô hấp, cải thiện kết quả của các bệnh nhân mất bù. (2) Việc sử dụng thuốc giãn phế quản dạng hít có thể làm giảm đáng kể. giảm sức cản đường thở, góp phần cải thiện cơ học hô hấp và đồng bộ bệnh nhân – máy thở.
Những lợi ích chính của việc sử dụng liệu pháp thuốc dạng hít ở những bệnh nhân này là điều trị chọn lọc tại phổi và nồng độ thuốc cao trong đường thở. Ngoài ra, thuốc hít có tác dụng khởi phát nhanh hơn và tác dụng phụ toàn thân ít hơn so với thuốc dùng theo đường khác. Tuy nhiên, kỹ thuật hít đúng và sử dụng thuốc thường xuyên là cần thiết để cải thiện hiệu quả của thuốc, do thuốc hít có thời gian bán hủy ngắn hơn.
Trong một nghiên cứu được công bố gần đây, các thực hành của bác sĩ liên quan đến việc kê đơn thuốc hít đã được phân tích ở 70 quốc gia. Trong 854 BS khoa ICU có trả lời đã được phân tích, 99% có chỉ định trị liệu bằng khí dung cho bệnh nhân trên MV, bao gồm cả những người dùng NIMV và 43% sử dụng máy phun khí dung (nebulizers). Trong quá trình phun khí dung, cài đặt máy thở không thay đổi bởi 77% số người được hỏi; Ngoài ra, 87% cho rằng máy phun khí dung siêu âm (ultrasonic nebulizers) vượt trội hơn máy phun khí dung phản lực (jet nebulizers). Nghiên cứu nói trên cung cấp bằng chứng về sự không đồng nhất trong việc kê đơn thuốc hít, cho thấy kiến thức khoa học hiện tại được áp dụng kém.
Mặc dù các nghiên cứu khác nhau đã được công bố về chủ đề này, nhưng ít ai biết được hiệu quả của thuốc giãn phế quản được kê toa thường xuyên cho bệnh nhân trên MV hoặc về sự lắng đọng của các loại thuốc đó trong phổi. Việc sử dụng thuốc hít ở bệnh nhân cần NIMV đặt ra một thách thức lớn hơn.
TRỊ LIỆU CÁC THUỐC DẠNG HÍT TRONG THỞ MÁY
Việc sử dụng thuốc hít có ưu điểm là cho phép điều trị chọn lọc tại phổi bằng cách đưa nồng độ thuốc cao vào đường thở, khởi phát nhanh chóng và ít tác dụng phụ toàn thân. Người ta tin rằng tác dụng có lợi của thuốc hít ở bệnh nhân trên MV nhỏ hơn so với những người tự thở. Trong một nghiên cứu ban đầu, chỉ 2,9% liều dùng được đưa vào đường thở xa (so với 11,9% khi dùng liều mà không dùng đường thở nhân tạo) (3); điều này có thể là do mất thuốc đáng kể do lưu lượng hỗn loạn (turbulent flow) do bộ phận trên máy thở tạo ra. Tuy nhiên, các biện pháp được áp dụng tại thời điểm dùng thuốc có thể cải thiện sự lắng đọng thuốc ở phổi, (4) như trong Bảng 1.
| Bảng 1. Chiến lược cải thiện lắng đọng thuốc tại phổi trong thở máy. |
| Chiến lược liên quan đến máy thở |
|
| Chiến lược liên quan đến bộ dây máy thở |
|
| Chiến lược liên quan đến thiết bị |
Thuốc hít đồng hồ đo liều:
Máy phun khí dung:
|
Đối với các thiết bị phân phối khí dung, ban đầu người ta tin rằng lắng đọng thuốc ở phổi tốt hơn khi sử dụng thuốc hít định liều (MDI) so với sử dụng máy phun khí dung thông thường. (5) Tuy nhiên, khi hai loại thiết bị được sử dụng đúng cách, kết quả tương tự nhau.(6,7) Nhìn chung, MDI kinh tế hơn và có nguy cơ viêm phổi bệnh viện thấp hơn. (4,7) Các nghiên cứu lâm sàng đã chỉ ra rằng máy phun khí dung và MDI có tác dụng tương tự đối với chức năng phổi, cả hai loại thiết bị dẫn đến những thay đổi tương đương trong FEV1. (6)
Thuốc giãn phế quản, corticosteroid, kháng sinh, prostaglandins, oxit nitric, thuốc chống đông máu và heliox có thể được dùng qua đường hô hấp. Tuy nhiên, thuốc dạng hít được sử dụng phổ biến nhất cho quản lý thuốc giãn phế quản, cải thiện các thông số máy thở và đồng bộ bệnh nhân – máy thở trong các trường hợp co thắt đường thở. (8) Thuốc giãn phế quản làm giãn cơ trơn đường thở, đảo ngược tắc nghẽn đường thở và ngăn ngừa co thắt phế quản. Bệnh nhân phụ thuộc máy thở, bệnh nhân COPD và hen suyễn thường xuyên được điều trị bằng thuốc giãn phế quản dạng hít.
CÁC THUỐC DẠNG HÍT
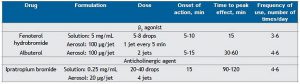
Các thuốc giãn phế quản dạng hít được sử dụng phổ biến nhất trong ICU là thuốc chủ vận beta-adrenergic và thuốc kháng cholinergic. (8) Thuốc chủ vận beta adrenergic cũng có thể được tiêm tĩnh mạch, tiêm dưới da hoặc uống; tuy nhiên, dạng hít là cách dùng ưu tiên vì cung cấp cho phổi trực tiếp, cần liều thấp hơn, khởi phát nhanh và giảm hấp thu toàn thân, do đó làm giảm tác dụng phụ. (6,8,9) Một nghiên cứu đã đánh giá điều trị tại phòng cấp cứu ở những bệnh nhân bị hen suyễn và cho thấy không có bằng chứng nào hỗ trợ việc sử dụng thuốc chủ vận β2 tiêm tĩnh mạch, ngay cả ở những bệnh nhân kháng trị khi hít thuốc chủ vận β2. (10) Bảng 2 cho thấy thuốc giãn phế quản dạng hít được sử dụng phổ biến nhất trong ICU, bao gồm cả liều và đặc điểm dược lý như khởi phát tác dụng, thời gian đạt hiệu quả cao nhất và thời gian tác dụng.
SỬ DỤNG LÂM SÀNG CỦA THUỐC GIÃN PHẾ QUẢN
Ở những bệnh nhân mắc COPD, các chất chủ vận β2 và corticosteroid dạng hít được sử dụng để làm giảm các triệu chứng, cải thiện chất lượng cuộc sống, cải thiện chức năng phổi và ngăn ngừa mất bù. (8) Ở bệnh nhân bị đợt cấp do COPD hoặc hen suyễn nặng, điều trị phế quản cấp tính bắt buộc. Thuốc được lựa chọn là chất chủ vận β2 tác dụng ngắn (ví dụ albuterol), vì thuốc chủ vận β2 tác dụng ngắn có tác dụng khởi phát nhanh hơn và tác dụng giãn phế quản lớn hơn và vì chúng có thể được lặp lại trong khoảng thời gian ngắn trong các cơn co thắt phế quản. (6) Sự cần thiết phải dùng liều cao ở những bệnh nhân nguy kịch đã dẫn đến các nghiên cứu về việc phun khí dung liên tục ở những bệnh nhân được chọn. Tuy nhiên, kết quả là mâu thuẫn, cho thấy không có bằng chứng nào cho thấy chiến lược này có lợi. (6,11)
Nói chung, mức độ nghiêm trọng của hen suyễn hoặc đợt cấp của COPD có thể được đánh giá tốt nhất bởi mức độ nghiêm trọng của đợt cấp và đáp ứng giãn phế quản so với chức năng phổi trước đó.
CÁC YẾU TỐ ẢNH HƯỞNG ĐẾN CUNG CẤP THUỐC DẠNG HÍT TRONG MV
Ở những bệnh nhân trên MV, thuốc giãn phế quản có thể được phân phối bằng máy phun khí dung phản lực, máy phun khí dung siêu âm hoặc MDI. Trong trường hợp máy phun khí dung phản lực, khí nén tạo ra các hạt aerosol được phân phối với thể tích khí lưu thông. Điều này nhất thiết làm tăng thể tích khí lưu thông được cung cấp trong mỗi chu kỳ hô hấp. Máy phun khí dung siêu âm có sẵn cho một số máy thở. Họ cung cấp thuốc bằng cách sử dụng các rung động tần số cao để chuyển đổi chất lỏng thành hạt khí dung và không làm tăng thể tích khí lưu thông của bệnh nhân trong quá trình hít vào.
Cho đến nay, không có sự khác biệt lâm sàng nào được tìm thấy giữa máy phun khí dung phản lực và siêu âm. (6) Nhược điểm của máy phun khí dung thông thường bao gồm nhu cầu nguồn lưu lượng khí bên ngoài độc lập với máy thở, nhu cầu lắp đặt thiết bị và cần vệ sinh kỹ lưỡng. Máy phun khí dung siêu âm có thể cung cấp tỷ lệ khí dung cao hơn trong một khoảng thời gian ngắn hơn; tuy nhiên, tính khả dụng của chúng bị giới hạn bởi chi phí cao. (6)
Các nghiên cứu điều tra sự khác biệt lâm sàng giữa máy phun khí dung và MDI đã mang lại kết quả không nhất quán. Hiệu quả của thuốc điều trị MDI phụ thuộc đặc biệt vào vị trí của ống trong bộ dây máy thở. Trong trường hợp thuốc giãn phế quản do MDI cung cấp, một buồng đệm là rất cần thiết và có thể làm tăng sự lắng đọng khí dung trong đường thở lên bốn đến sáu lần. (12-14) Có sẵn nhiều loại buồng đệm. Hiện tại người ta tin rằng MDI với buồng đệm có hiệu quả tương đương với máy phun khí dung, thực tế hơn và nhanh hơn để sữ dụng và không yêu cầu ngắt kết nối với bộ dây máy thở sau mỗi liều.
Nhiều yếu tố khác ảnh hưởng đến sự lắng đọng aerosol ở đường hô hấp dưới, như trong Bảng 3. Các yếu tố này bao gồm các đặc tính liên quan đến thuốc (bao gồm cả tính chất vật lý và hóa học), đặc điểm của máy tạo khí dung, vị trí của máy tạo khí dung trong mạch máy thở, cài đặt máy thở, chế độ thông khí, cách sưởi ấm và làm ẩm không khí hít vào, đặc điểm của ống nội khí quản, giải phẫu đường thở và sự hiện diện của dịch tiết đường hô hấp. (15-17)
Ngay cả ở những bệnh nhân phụ thuộc máy thở, tốt nhất nên dùng thuốc giãn phế quản với đầu giường nâng cao, với tư thế ngồi giúp cải thiện việc cung cấp thuốc. (16) Thiết bị sưởi ấm và làm ẩm không khí hít vào rất cần thiết trong quá trình hỗ trợ thở máy để giảm nguy cơ của viêm phổi liên quan đến máy thở. Tuy nhiên, chúng làm tăng lực hạt trong bộ dây máy thở, làm giảm lắng đọng aerosol ở đường thở xa hơn tới 40%. (12,13)
| Bảng 3. Các yếu tố ảnh hưởng đến sự lắng đọng khí dung trong đường thở trong quá trình thở máy. | ||
| Yếu tố | Các thông số | Ảnh hưởng trên lắng đọng hạt khí dung |
| Yếu tố liên quan máy thở |
|
|
| Yếu tố liên quan bộ dây |
|
Một ống nội khí quản lớn hơn tạo thành một lưu lượng hỗn loạn hơn và vận chuyển thuốc tồi tệ hơn. |
| Yếu tố liên quan khí dung |
|
Lưu lượng cao, hỗn loạn làm tăng lắng đọng thuốc trong đường thở gần, do đó làm giảm hiệu quả của thuốc. |
| Yếu tố liên quan MDI |
|
Thất bại trong việc phối hợp xịt với hít dẫn đến giảm lắng đọng thuốc ở phổi. |
| Yếu tố liên quan đến thuốc |
|
Trong khi thở máy, cần dùng thuốc giãn phế quản liều cao hơn. |
| Yếu tố liên quan bệnh nhân |
|
Tắc nghẽn đường thở nghiêm trọng và PEEP nội sinh làm giảm lắng đọng thuốc giãn phế quản ở đường thở xa hơn, do đó làm giảm hiệu quả của thuốc. |
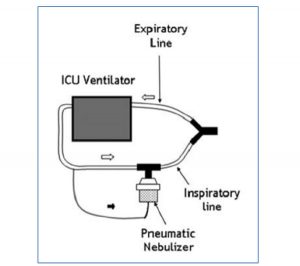
Máy tạo khí dung phải được đặt trên nhánh hít vào của bộ dây máy thở, ở khoảng cách 20-30 cm so với đoạn nối chữ Y và ống nội khí quản, (16,18,19) như trong Hình 1. Điều này là do thực tế là các nhánh hít vào của bộ dây máy thở hoạt động như một buồng đệm khí dung trong quá trình hô hấp. Đồng bộ hóa bơm xịt thuốc (MDI) và bắt đầu hít phải làm tăng lắng đọng thuốc ở phổi tới 30% khi so sánh với việc không đồng bộ hóa bơm xịt thuốc với hít thuốc. Sự chậm trễ 1-1,5 giây giữa việc bơm xịt thuốc và hít thuốc vào có thể làm giảm hiệu quả của việc cung cấp thuốc. (13)
Cài đặt máy thở cũng đóng một vai trò quan trọng trong việc cung cấp thuốc hít. Thể tích khí lưu thông ít nhất 500 mL, (20) tăng thời gian hít vào và lưu lượng hít vào thấp (30-50 L/ phút) được khuyến nghị để tối ưu hóa lắng đọng thuốc ở phổi. (16,18,20) Cần chú ý tác dụng phụ của thể tích khí lưu thông cao (> 500 mL) ở bệnh nhân mắc bệnh phổi tắc nghẽn, do nó có thể làm nặng thêm tình trạng căng quá mức phổi động hoặc gây ra barotrauma. Theo các tác giả của một nghiên cứu in vitro, việc phân phối thuốc bằng máy phun khí dung có thể thay đổi tùy theo chế độ thông khí (tức là thông khí được kiểm soát áp lực hoặc thông khí kiểm soát thể tích). (21) Tuy nhiên, chưa có nghiên cứu lâm sàng nào cho thấy tác dụng có lợi của bất kỳ chế độ thông khí cụ thể nào đối với việc sử dụng thuốc dạng hít. (6)
Lưu lượng cao và hỗn loạn có thể làm tăng sự xung động của hạt, làm tăng sự lắng đọng hạt trong đường dẫn khí gần. (17) Mật độ của khí hít vào cũng ảnh hưởng đến việc vận chuyển thuốc. Dạng hít một loại khí ít đậm đặc hơn, chẳng hạn như hỗn hợp helium và oxy 70/30, làm cho luồng không khí ít bị xáo trộn và nhiều tầng hơn, tạo điều kiện cho việc vận chuyển thuốc qua đường hô hấp tốt. (22,23)
ĐÁP ỨNG VỚI THUỐC GIÃN PHẾ QUẢN TRONG MV
Cho rằng không thể đánh giá FEV1 và FVC ở bệnh nhân trên MV, đáp ứng điều trị được đánh giá dựa trên các thông số cơ học hô hấp. Điều trị nhằm mục đích giảm sức cản đường hô hấp. Giảm sức cản đường thở có thể được xác nhận bằng cách giảm áp lực đỉnh hoặc chênh lệch giữa áp lực đỉnh và cao nguyên trong thời gian tạm dừng hít vào. Việc giảm hơn 10% trong mức độ sức cản đường thở (resistance) cho thấy đáp ứng giãn phế quản là đáng kể. (6) Điều quan trọng là phải phân tích các đường cong lưu lượng trước và sau giãn phế quản, có thể cho thấy giảm PEEP nội tại, nghĩa là giảm auto-PEEP. (6)
SỬ DỤNG THUỐC GIÃN PHẾ QUẢN TRONG NIMV
Đưa ra bằng chứng khoa học về việc sử dụng NIMV ở bệnh nhân mắc COPD hoặc hen suyễn, cần nghiên cứu sử dụng thuốc giãn phế quản trong thời gian NIMV. Hiện tại, trong thực hành hàng ngày, đối với việc sử dụng thuốc giãn phế quản ở bệnh nhân dùng NIMV, mặt nạ được loại bỏ và thuốc được phân phối như bình thường (tức là, bằng máy phun khí dung hoặc MDI), hoặc thiết bị được kết nối với mặt nạ hoặc bộ dây máy thở. Hiện tại không có hệ thống thương mại nào được thiết kế dành riêng cho trị liệu dạng hít trong NIMV. (24)
Như trường hợp với MV xâm lấn, tác dụng của thuốc hít trong khi dùng NIMV phụ thuộc vào đặc tính dược lý của thuốc và sự lắng đọng của thuốc phổi. Để phân phối thuốc tốt hơn, các hạt aerosol phải đủ nhỏ để xâm nhập qua đường hô hấp trên nhưng đủ lớn để tránh bị loại bỏ bởi dòng thở. Các thiết bị sản xuất hạt khí có kích thước nhỏ hơn 2 m sẽ hiệu quả hơn cho việc lắng đọng phổi trong NIMV. (17)
Ở những bệnh nhân phụ thuộc NIMV, MDI với spacer được tìm thấy có hiệu quả cao hơn từ 4 đến 6 lần đối với việc điều trị thuốc giãn phế quản so với MDI mà không có spacer. (17) Nava et al. so sánh việc sữ dụng albuterol MDI trên bệnh nhân thở NIMV và ở những người không dùng. Các tác giả đã tìm thấy sự gia tăng đáng kể trong FEV1 sau khi dùng albuterol, bất kể phương pháp được sử dụng. (25)
Lắng đọng aerosol trong mặt nạ và khoang mũi làm giảm đáng kể lắng đọng thuốc ở phổi, (17,26-28) có thể làm giảm hiệu quả của thuốc. Tuy nhiên, cần có mặt nạ để hỗ trợ thở máy ở một số bệnh nhân bị co thắt phế quản, trong đó nó có thể tránh được đặt nội khí quản. (29-32) Để tăng hiệu quả, mặt nạ phải được bảo vệ tốt. Rò rỉ có thể làm giảm đáng kể việc cung cấp thuốc. (33)
Máy thở được thiết kế đặc biệt cho NIMV có mạch đơn, và vị trí van thở ra có thể ảnh hưởng đến hiệu quả của việc cung cấp khí dung; điều này không xảy ra khi MDI được sử dụng. (17) Branconnier & Hess (34) đã sử dụng mô hình thử nghiệm trong đó cổng thoát được kết hợp vào bộ dây máy thở hoặc vào mặt nạ để xác định xem albuterol được phân phối trong NIMV có bị ảnh hưởng bởi việc sử dụng máy phun khí dung hay MDI hay không. Các tác giả nhận thấy rằng, với máy phun khí dung, albuterol được cung cấp nhiều hơn đáng kể khi cổng thoát trong bộ dây so với khi ở trong mặt nạ. (34) Calvert và cộng sự (35) báo cáo rằng việc cung cấp albuterol hiệu quả hơn khi máy phun khí dung được đặt giữa cổng thở ra và máy thở cho NIMV so với khi máy phun khí dung được đặt giữa cổng thở ra và mặt nạ. Ngược lại, Abdelrahim và cộng sự (36) đã quan sát sự lắng đọng aerosol cao hơn khi máy phun khí dung được đặt giữa cổng thở ra và mặt nạ. Các kết quả khác nhau cho thấy đây là một vấn đề gây tranh cãi và cho thấy sự cần thiết phải nghiên cứu thêm.
Vị trí của máy phun khí dung liên quan đến mặt nạ cũng đóng một vai trò quan trọng trong việc lắng đọng aerosol, máy phun khí dung được nạp phía trước hiệu quả hơn máy phun khí dung dưới đáy trong việc cung cấp thuốc cho bệnh nhân. (37) Một nghiên cứu in vitro điều tra tác dụng của máy thở, cài đặt và vị trí máy phun khí dung khi cung cấp albuterol trong NIMV cho thấy rằng việc cung cấp albuterol thay đổi đáng kể tùy thuộc vào vị trí máy phun khí dung trong mạch máy thở, mức áp lực hít vào/thở ra và nhịp thở. Việc cung cấp Albuterol là lớn nhất (với 25% liều danh nghĩa được phân phối) khi đặt máy phun khí dung giữa mặt nạ và bộ dây, khi áp lực hít vào cao nhất (20 cmH2O) và khi áp lực thở ra thấp nhất (5 cmH2O) (38)
Mức độ bệnh phổi và khả năng dung nạp mặt nạ của bệnh nhân cũng đóng vai trò quyết định trong thành công của điều trị bằng NIMV và liệu pháp dạng hít. Đồng bộ máy thở-bệnh nhân cải thiện lắng đọng thuốc phổi. Việc trì hoãn 1- 1,5 giây giữa thời gian sử dụng thiết bị và bắt đầu hít có thể làm giảm đáng kể hiệu quả của việc cung cấp thuốc. (13,17)
XEM XÉT CUỐI CÙNG
Nhiều bệnh nhân bị COPD yêu cầu hỗ trợ thở máy thông qua MV hoặc NIMV xâm lấn. Cung cấp thuốc hít là phức tạp trong bối cảnh này. Nhiều yếu tố ảnh hưởng đến hiệu quả của thuốc giãn phế quản dạng hít dùng trong MV. Để cải thiện hiệu quả của thuốc, cần chỉ định liều lượng và công thức thích hợp. Các biện pháp có thể cải thiện hiệu quả của thuốc giãn phế quản bao gồm sử dụng buồng đệm, đồng bộ bệnh nhân – máy thở, khoảng cách thích hợp giữa các liều và điều chỉnh cài đặt máy thở trong khi dùng.
Mặc dù các khuyến nghị cho việc cung cấp thuốc qua đường hô hấp, một số can thiệp như vậy được thực hiện trong thực hành lâm sàng hàng ngày. Kiến thức về các yếu tố ảnh hưởng đến sự lắng đọng thuốc phổi là cơ bản để tối ưu hóa việc điều trị cho những bệnh nhân này.





