Bài viết Yếu tố nguy cơ của thai ngoài tử cung: phân tích ca lâm sàng được biên dịch bởi Bs Quản Anh Dũng từ Sách “Chửa ngoài tử cung: Tiếp cận dựa trên ca lâm sàng” của tác giả Ali Ardehali, Ishwari Casikar và George Condous.
1. Trường hợp lâm sàng
Bệnh nhân nữ 29 tuổi gốc Phi đến khoa cấp cứu (ED) với biểu hiện đau vùng bụng dưới và buồn nôn. Cơn đau bắt đầu khoảng 20 giờ trước, đau bụng và buồn nôn tăng dần, lan lên vai hai bên. Qua khai thác bệnh sử ghi nhận cô có ra máu âm đạo và bị tiêu chảy trong khoảng 2-3 ngày nay. Cô nghĩ rằng mình đến chu kỳ kinh vì mấy ngày nay đều có cảm giác căng tức ngực. Trước đó không xuất hiện dịch bất thường âm đạo.
Cô ấy hút khoảng 30 điếu thuốc mỗi ngày và là một người nghiện rượu. Hiện tại cô không dùng biện pháp tránh thai nào vì cô đang cố gắng thụ thai. Cô bắt đầu hoạt động tình dục ở tuổi 16, với người chồng đầu tiên, trải qua hai lần sinh thường ở tuổi 17 và 20. Cô thừa nhận đã có nhiều bạn tình từ 21 đến 26 tuổi khi đã ly hôn với người chồng đầu tiên và trong khoảng thời gian này đã can thiệp đình chỉ thai nghén 2 lần vì mang thai ngoài ý muốn. Năm 23 tuổi cô có phẫu thuật nội soi ổ bụng điều trị u nang bì bên phải, tại thời điểm này cũng ghi nhận chẩn đoán bệnh lý viêm vùng chậu (PID). Xét nghiệm dịch cổ tử cung (+) clamydia và bệnh nhân đã được điều trị khỏi. Cô di cư đến Úc từ Châu Phi năm 21 tuổi, tị nạn cùng chồng và hai con.
Thăm khám: Da xanh, niêm nhợt, cảm giác khó chịu trong người với nhịp mạch 102 l/p, huyết áp 98/54, không sốt và Sp02 97%. BMI =19. Ngoài 3 vết sẹo sau phẫu thuật nội soi ổ bụng, bệnh nhân xuất hiện phản ứng dội và đề kháng thành bụng khi khám hố chậu phải. Đặt mỏ vịt khám thấy có 1 ít máu đọng ở cổ tử cung. Khám phần phụ hai bên, ấn điểm buồng trứng bên phải đau.
Hemoglobin (Hgb) = 100 g / L, thiếu máu nhược sắc hồng cầu nhỏ, bạch cầu (WBC) 11,6 × 109 / L và số lượng tiểu cầu 286 × 109 / L. Kết quả phân tích nước tiểu có máu, xeton và hormone hướng sinh dục nhau thai ở người (hCG).
2. Hướng xử trí
- Hướng quản lý dựa trên kết quả khám lâm sàng hiện tại mà không phụ thuộc vào yếu tố nguy cơ sẵn có trên bệnh nhân.
- Xác định các yếu tố nguy cơ trên bệnh nhân để hướng tới chẩn đoán thai ngoài tử cung (EP hoặc GEU)
- Nắm được các yếu tố nguy cơ cho EP chỉ có giá trị trên lý thuyết mà không thể ứng dụng trên lâm sàng
3. Chẩn đoán và đánh giá
Trong ba thập kỷ qua, chúng ta đã chứng kiến những thay đổi đáng kể trong chẩn đoán và điều trị EP. Các yếu tố chính góp phần vào sự thay đổi này là nâng cao nhận thức về EP, sự ra đời của các đơn vị tư vấn trước sinh, sự cải tiến của các đầu dò siêu âm qua ngã âm đạo và sự sẵn có của các test hCG nhanh và chính xác. Tuy nhiên, EP vẫn là nguyên nhân phổ biến nhất gây tử vong và bệnh tật liên quan đến thai nghén trên toàn thế giới, và chiếm 54% các ca tử vong ở mẹ trong ba tháng đầu ở Anh, và 3-4% tổng số ca tử vong liên quan đến thai nghén. May mắn thay, tỷ lệ tử Trong ba thập kỷ qua, chúng ta đã chứng kiến những thay đổi đáng kể trong chẩn đoán và điều trị EP. Các yếu tố chính góp phần vào sự thay đổi này là nâng cao nhận thức về EP, sự ra đời của các đơn vị tư vấn trước sinh, sự cải tiến của các đầu dò siêu âm qua ngã âm đạo và sự sẵn có của các test hCG nhanh và chính xác. Tuy nhiên, EP vẫn là nguyên nhân phổ biến nhất gây tử vong và bệnh tật liên quan đến thai nghén trên toàn thế giới, và chiếm 54% các ca tử vong ở mẹ trong ba tháng đầu ở Anh, và 3-4% tổng số ca tử vong liên quan đến thai nghén. May mắn thay, tỷ lệ tử vong do EP đã giảm đáng kể trong vài thập kỷ qua, với tổng cộng 6–16% phụ nữ đến khoa cấp cứu do xuất huyết/đau âm đạo trong 3 tháng đầu thai kỳ có chẩn đoán EP. Do diễn biến bệnh phức tạp của EP và không có xét nghiệm chẩn đoán xác định, việc chẩn đoán sớm có thể khó khăn trong các cơ sở cấp cứu ban đầu. Trong một cuộc điều tra bí mật gần đây nhất về tử vong mẹ ở Anh trong giai đoạn 2006–2008, các triệu chứng tiêu hóa, đặc biệt là tiêu chảy và chóng mặt trong thời kỳ đầu mang thai, là những chỉ điểm quan trọng cho EP. Những đặc điểm này cần được nhấn mạnh đối với tất cả bác sĩ lâm sàng trong cơ sở chăm sóc sức khỏe ban đầu. Mặc dù với sự cải tiến của siêu âm qua ngả âm đạo (TVS) với sự sẵn có của các test định lượng hCG huyết thanh hiện nay đã cải thiện đáng kể chẩn đoán sớm và điều trị EP, các yếu tố nguy cơ và diễn biến lâm sàng phù hợp vẫn luôn là chìa khóa để chẩn đoán và điều trị sớm, giúp đạt kết quả tối ưu.
4. Điều trị
Khai thác tiền sử cùng với khám lâm sàng tỉ mỉ và xét nghiệm nhanh tại phòng cấp cứu có thể hướng dẫn bác sĩ lâm sàng chẩn đoán sớm EP. TVS do bác sĩ có kinh nghiệm thực hiện sau đó có thể xác nhận chẩn đoán.
Khởi phát ban đầu bởi đau bụng, từ từ tăng dần, và sau đó lan lên vai, cùng với nhịp nhanh nhẹ, xanh xao và khám bụng thấy xuất huyết khoang phúc mạc là những đặc điểm cơ bản. Quan trọng hơn, sự xuất hiện của tiêu chảy trong 2-3 ngày trước đó là một dữ kiện lâm sàng quan trọng. Tiền sử bệnh lý và phẫu thuật trước đó của bệnh nhân cho thấy cô ấy có một số yếu tố nguy cơ, điều này đã đủ để hướng tới chẩn đoán EP.
Các yếu tố nguy cơ của EP bao gồm hút thuốc, nhiều bạn tình trong cùng thời điểm, nội soi ổ bụng phát hiện PID, clamydia dịch cổ tử cung (+) và ít nhất hai lần can thiệp đình chỉ thai nghén (Hình 1.1).
5. Chẩn đoán phân biệt
- Thai ngoài tử cung
- Dọa sảy hoặc sảy thai không hoàn toàn
- Viêm ruột thừa
- Nhiễm khuẩn đường tiết niệu
- Xoắn vòi trứng
- Bệnh lý viêm vùng chậu (PID)
- Sỏi đường niệu
- Viêm ruột
- U nang buồng trứng xuất huyết/vỡ
Bệnh nhân của chúng tôi đã cố gắng thụ thai trong 6 tháng qua và hiện đã có kết quả thử thai trong nước tiểu (+). Vì vậy, tất cả các bất thường của thai kỳ trong 3 tháng đầu bao gồm thai ngoài tử cung và sẩy thai cần được nghĩ đến đầu tiên. Định lượng hCG huyết thanh sẽ giúp khẳng định kết quả que thử thai và cũng là một công cụ để ước tính tuổi thai cùng với TVS. Quan trọng hơn, có thể đo nồng độ hCG huyết thanh liên tiếp cũng như kiểm tra bằng TVS trong thời gian theo dõi bệnh nhân EP.
Nhịp tim nhanh nhẹ và huyết áp tương đối thấp, đau bụng, biểu hiện viêm phúc mạc, ra máu âm đạo, và đau phần phụ, là dấu hiệu cho thấy lâm sàng không ổn định, có nguy cơ vỡ khối EP. Lúc này cần gấp rút hoàn thiện chẩn đoán và điều trị cấp cứu.
Yếu tố nguy cơ .Có một số nghiên cứu được công bố liên quan đến EP và các yếu tố nguy cơ của nó. Tuy nhiên, chỉ khoảng 50% phụ nữ được chẩn đoán EP có các yếu tố nguy cơ có thể xác định được. Nhận biết các yếu tố nguy cơ này có thể hỗ trợ các bác sĩ lâm sàng không chỉ trong việc chẩn đoán sớm EP mà còn giảm nguy cơ biến chứng và tử vong do ngập máu ổ bụng. Hầu hết các bài báo đã phân loại các yếu tố nguy cơ thành nguy cơ cao, trung bình và thấp. Dưới đây, chúng tôi đã xem xét các yếu tố được chấp nhận rộng rãi nhất cho EP.
Tiền sử EP và phẫu thuật vòi tử cung Tiền sử EP là một trong những yếu tố nguy cơ cao, làm tăng tỉ lệ xuất hiện EP trong lần mang thai kế tiếp. Một phụ nữ có hai lần EP trước đó sẽ tăng nguy cơ xuất hiện EP trong tương lai lên gấp 10 lần. Điều này có thể do rối loạn chức năng vòi tử cung, là bệnh lý chính hoặc thứ phát sau điều trị EP ở các lần trước. Tỷ lệ tái phát EP sau điều trị phẫu thuật hoặc không phẫu thuật đã được báo cáo từ 8 đến 15% và 15% sau điều trị bảo tồn. Nguy cơ EP cũng tăng lên ở những phụ nữ từng có tiền sử phẫu thuật vùng chậu. Ví dụ, cắt ruột thừa trước đó làm tăng nguy cơ EP lên gấp đôi. Trong số nhóm phụ nữ triệt sản thắt ống dẫn trứng không thành công, việc mang thai sau đó có thể dẫn đến tỷ lệ EP cao tới 33%. Trong số những bệnh nhân này, nguy cơ EP cao hơn ở những người dưới 30 tuổi.
PID, nhiễm khuẩn và nhiều bạn tình Tần suất EP có liên quan chặt chẽ với tốc độ gia tăng của PID. Tỷ lệ mắc EP tăng hơn hai lần từ năm 1970 đến năm 1985 từ 7 lên 16 trên 1000 và sau đó giảm 30% từ năm 1985 đến 1997. Điều này được giải thích là do sự gia tăng và suy giảm của PID trong những giai đoạn đó. Ngoài ra, có nhiều bạn tình là một yếu tố nguy cơ cao của EP với tỷ suất chênh là 2.1; nhưng mối liên hệ giữa PID và số lượng bạn tình cần được nghiên cứu nhiều hơn mới có thể kết luận. Trong một nghiên cứu ở châu Âu, 65% phụ nữ bị EP đã bị viêm vòi trứng. Tiền sử bệnh lý ống dẫn trứng hoặc phẫu thuật ống dẫn trứng đã được chứng minh là làm tăng nguy cơ EP với tỷ suất chênh tương ứng là 3,8–21,0 và 21,0. Nhìn chung, tiền sử nhiễm trùng bộ phận sinh dục, bao gồm bệnh lây truyền qua đường tình dục, PID và / hoặc bất kỳ bệnh lý hoặc phẫu thuật ống dẫn trứng nào, là một yếu tố nguy cơ cao đối với EP trong vòi tử cung.
Hút thuốc Có một số nghiên cứu đã xác nhận nguy cơ EP tăng ở những người hút thuốc. Nguy cơ mắc EP tăng gấp 3 – 4 lần ở những phụ nữ hút nhiều hơn một gói thuốc lá mỗi ngày. Tần suất xuất hiện EP thay đổi tùy thuộc vào số lượng điếu thuốc hút. Hút hơn 20 điếu thuốc mỗi ngày làm tăng nguy cơ EP hơn hút 1-5 điếu mỗi ngày với tỷ suất chênh là 1,7–3,5.
Vô sinh Người ta đã chứng minh rằng thời gian vô sinh có liên quan đến tăng nguy cơ EP với một tỷ suất chênh hiệu chỉnh là 2,7 ở bệnh nhân vô sinh trên 2 năm. Tỷ lệ EP cao hơn 2-3% ở bệnh nhân làm thụ tinh trong ống nghiệm (IVF). Ngoài ra, điều trị bằng gonadotropin và các thuốc khác như clomiphene trong khi làm IVF làm tăng tỷ lệ EP. Điều này cũng có thể là do rối loạn chức năng của ống dẫn trứng. Tỷ lệ mang thai cả trong lẫn ngoài tử cung trong số người được thực hiện hỗ trợ sinh sản có thể lên tới 1:100 đến 1:45.
Yếu tố khác Có các yếu tố nguy cơ khác đã được chứng minh đối với EP như phơi nhiễm với diethylstilbestrol (DES), dụng cụ tránh thai trong tử cung, phẫu thuật đình chỉ thai nghén và tuổi. Tiếp xúc với DES làm tăng (tỉ số) nguy cơ tương đối lên 3,84. Dụng cụ tránh thai trong tử cung (IUCD) như IUCD bằng đồng hay vòng Mirena (IUS) làm giảm nguy cơ EP, nhưng nếu mang thai khi vẫn còn dụng cụ tránh thai, nguy cơ EP cao hơn. Có khoảng 0,5 trên 100 người dùng Mirena IUS mang thai sau 5 năm sử dụng (cộng dồn), thì một nửa là EP. Thụt rửa âm đạo thường xuyên ba đến bốn lần mỗi tháng có thể làm tăng nguy cơ PID, là một yếu tố nguy cơ cao của EP lên ba đến bốn lần. Phụ nữ từ 35–44 tuổi có nguy cơ mắc EP cao gấp ba lần so với phụ nữ trẻ. Phá thai bằng phẫu thuật, sẩy thai tự nhiên và tuổi cao cũng được chứng minh là làm tăng nguy cơ EP.
Loại EP Hơn 90–98% EP là mang thai trong vòi tử cung. EP cũng có thể được tìm thấy ở cổ tử cung, buồng trứng, mô kẽ, sẹo mổ lấy thai, sừng tử cung hoặc trong ổ bụng. Khoảng 2-3% EP xuất hiện ở mô kẽ vòi tử cung. Trong tất cả các EP, 1% là ở cổ tử cung, 1–3% là buồng trứng, và 1–2% là thai trong ổ bụng. EP sẹo mổ là một loại EP hiếm gặp, nhưng tỷ lệ mắc ngày càng tăng.
6. Kết quả
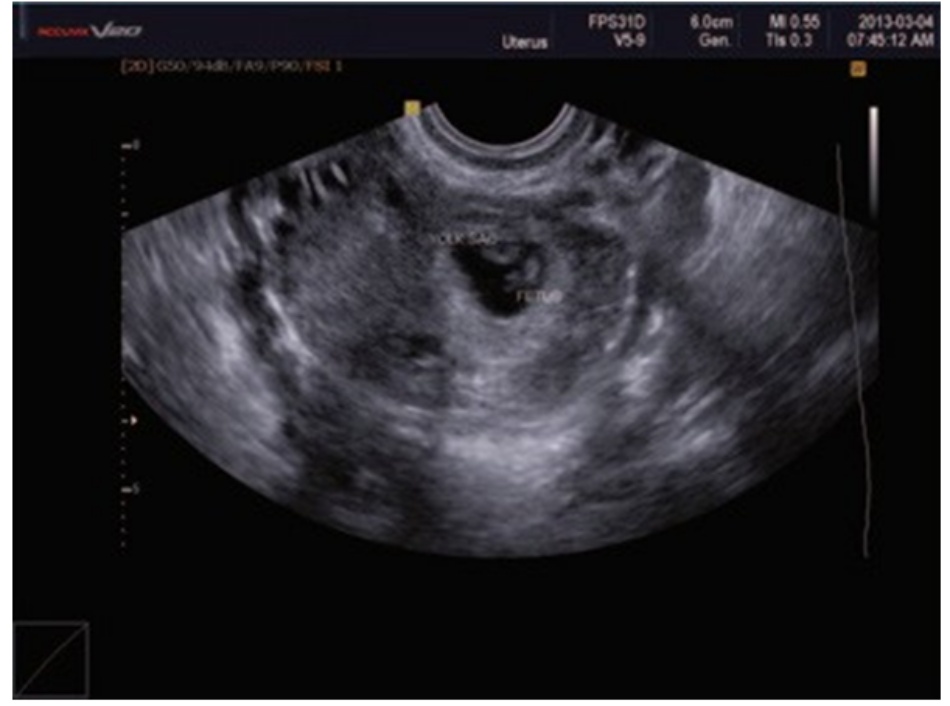
TVS xác nhận chẩn đoán EP vòi tử cung bên phải bị vỡ, máu tràn vào túi cùng Douglas và khoang Morison. Bệnh nhân được phẫu thuật nội soi cắt bỏ khối EP khẩn cấp.
7. Đúc kết lâm sàng
- Không nhận biết được các triệu chứng của EP có thể làm tăng tỷ lệ biến chứng và thậm chí tử
- Xác định các yếu tố nguy cơ EP cho phép phát hiện và điều trị sớm.
- Các yếu tố nguy cơ cao bao gồm EP trước đó, phẫu thuật ống dẫn trứng trước đó, tổn thương ống dẫn trứng và đang sử dụng vòng tránh thai.
8. TÀI LIỆU THAM KHẢO
- Casikar I, Condous G. How to effectively diagnose ectopic pregnancy using ultrasound? Expert Rev Obstet 2013;8(6):493–5.
- Cantwell R, Clutton-Brock T, Cooper G, Dawson A, Drife J, Garrod D, et Saving mothers’ lives: reviewing maternal deaths to make mother- hood safer: 2006–2008. The eighth report of the confidential enquiries into maternal deaths in the United Kingdom. BJOG. 2011;118:1–203.
- Centers for Disease Control and Prevention (CDC). Ectopic pregnan- cy—United States, 1990–1992. JAMA 1995;7:533
- Creanga AA, Shapiro-Mendoza CK, Bish CL, et al. Trends in ectopic pregnancy mortality in the United States: 1980–2007. Obstet 2011;117:837–43.
- Murray H, Baakdah H, Bardell T, Tulandi Diagnosis and treatment of ectopic pregnancy. CMAJ. 2005;173:905.
- Condous The management of early pregnancy complications. Best Pract Res Clin Obstet GynaecoI. 2004;lB:37–57.
- Condous G, Okaro E, Bourne The conservative management of early pregnancy complications: a review of the literature. Ultrasound Obstet GynecoI. 2003;22:420–30.
- Condous G, Okaro E, Bourne The management ofectopic pregnancies and pregnancies of unknown location. Gynecol Surg. 2004;1:81–6.
- Condous G, Okaro E, Khalid A, et The accuracy of transvaginal ultra- sonography for the diagnosis of ectopic pregnancy prior to surgery. Hum Reprod. 2005;20:1404–9.
- Condous, G. Ectopic pregnancy: risk factors and diagnosis [online]. Aust Fam 2006 Nov;35(11):854–7.
- Farquhar Ectopic pregnancy. Lancet 2005;366:583–91.
- Ankum WM, Mol BW, van der Veen F, Bossuyt PM. Risk factors for ectopic pregnancy: a meta-analysis. Fertil 1996;65:1093–9. (Com- ment in Fertil Steril 1997;67:791–2).
- Michalas S, Minaretzis D, Tsionou C, Maos G, Kioses E, Aravantinos Pelvic surgery, reproductive factors and risk of ectopic pregnancy: a case controlled study. Int J Gynaecol Obstet. 1992;38:101–5.
- Bouyer J, Coste J, Shojaei T, Pouly J, Fernandez H, Gerbaud L, Job-Spira
- Risk factors for ectopic pregnancy: a comprehensive analysis based on a large case-control, population-based study in France. Am J Epidemiol. 2003;157(3):185.
- Yao M, Tulandi Current status of surgical and nonsurgical manage- ment of ectopic pregnancy. Fertil Steril. 1997;67:421.
- Peterson HB, Xia Z, Hughes JM, et The risk of ectopic pregnancy af- ter tubal sterilization. U.S. Collaborative Review of Sterilization Working Group. N Engl J Med. 1997;336:762.
- Kamwendo F, Forslin L, Bodin L, Danielsson Epidemiology of ecto- pic pregnancy during a 28-year period and the role of pelvic inflamma- tory disease. Sex Transm Infect. 2000;76:28
- Kriebs JM, Fahey Ectopic pregnancy. J Midwifery Womens Health. 2006;51:431–9.
- Coste J, Job-Spira N, Fernandez H, et al. Risk factors for ectopic preg- nancy: a case-control study in France, with special focus on infectious Am J Epidemiol. 1991;133:839–49.
- Weström Influence of acute pelvic inflammatory disease on fertili- ty. Am J Obstet Gynecol. 1975;121:707–13.
- Pisarska MD, Carson SA, Buster Ectopic pregnancy. Lancet. 1998;351:1115–20.
- Saraiya M, Berg CJ, Kendrick JS, et al. Cigarette smoking as a risk fac- tor for ectopic Am J Obstet Gynecol.1998;178:493.
- Chow WH, Daling JR, Cates W Jr, et Epidemiology of ectopic preg- nancy. Epidemiol Rev. 1987;9:70–94.
- Job-Spira N, Bouyer J, Pouly JL, et Fertility after ectopic pregnancy: first results of a population-based cohort study in France. Hum Reprod. 1996;11:99–104.
- Cohen J, Mayaux MJ, Guihard-Moscato ML, Schwartz In-vitro fertil- ization and embryo transfer: a collaborative study of 1163 pregnancies on the incidence and risk factors of ectopic pregnancies. Hum Reprod. 1986;1:255.
- Gemzell C, Guillome J, Wang Ectopic pregnancy following treat- ment with human gonadotropins. Am J Obstet Gynecol. 1982;143:761.
- McBain JC, Evans JH, Pepperell RJ, et al. An unexpectedly high rate of ectopic pregnancy following the induction of ovulation with human pi- tuitary and chorionic Br J Obstet Gynaecol. 1980;87:5.
- Molloy D, Deambrosis W, Keeping D, Hynes J, Harrison K, Hennessey
- Multiple-sited (heterotopic) pregnancy after in vitro fertilization and gamete intrafallopian transfer. Fertil Steril. 1990;53:1068–71.
- Talbot K, Simpson R, Price N, Jackson Heterotopic pregnancy. J Obstet Gynaecol. 2011;31(1):7–12.
- Goldberg JM, Falcone Effect of diethylstilbestrol on reproductive function. Fertil Steril. 1999;72:1.
- Backman T, Rauramo I, Huhtala S, Koskenvuo Pregnancy during the use of levonorgestrel intrauterine system. Am J Obstet Gynecol. 2004;190:50.
- Xiong X, Buekens P, Wollast IUD use and the risk of ectopic pregnan- cy: a meta-analysis of case-control studies. Contraception. 1995;52:23.
- Wølner-Hanssen P, Eschenbach DA, Paavonen J, et al. Association between vaginal douching and acute pelvic inflammatory JAMA. 1990;263:1936.
- Nybo Andersen AM, Wohlfahrt J, Christens P, et al. Maternal age and fetal loss: population based register linkage BMJ. 2000;320:1708.
- Storeide O, Veholmen M, Eide M, et The incidence of ectopic preg- nancy in Hordaland County, Norway 1976–1993. Acta Obstet Gynecol Scand. 1997;76:345.
- Backman T. Levonorgestrel-releasing intrauterine system in contra- Expert Rev Obstet Gynecol. 2009;4(3):239–44.
- Fylstra Ectopic pregnancy within a cesarean scar: a review. Ob- stet Gynecol Survey. 2002;57:537–43.
- Flystra Ectopic pregnancy not within the (distal) fallopian tube: eti- ology, diagnosis, and treatment. Am J Obstet Gynecol. 2012;206(4):289– 99.
- Zhang Y, Chen YS, Wang JJ, Lu ZY, Hua KQ. Analysis of 96 cases with cesarean scar Zhonghua Fu Chan Ke Za Zhi. 2010;45:664–8.
- Bouyer J, Coste J, Fernandez H, Pouly JL, Job-Spira Site of ectopic pregnancy: a 10-year population-based study of 1800 cases. Hum Re- prod. 2002;17:3224–30.
Tham khảo thêm một số bài viết cùng chủ đề
- Định lượng nồng độ hCG huyết thanh trong chẩn đoán EP
- Thai không rõ vị trí: chẩn đoán, điều trị và đúc kết lâm sàng