Trên thị trường hiện nay có rất nhiều thuốc gerneric có hoạt chất là Cefixime tuy nhiên lại rất ít thông tin liên quan đến hoạt chất này. Ở bài này HealCentral.org xin được chia sẻ các thông tin như: Cơ chế tác dụng của Cefixime là gì? Cefixime có tác dụng gì? Tác dụng phụ của Cefixime là gì?… Dưới đây là thông tin chi tiết.
Lịch sử nghiên cứu và phát triển
Cefixime là 1 kháng sinh cephalosporin thế hệ thứ 3. Đây là một trong số ít thuốc thuộc thế hệ này mà bền với acid dạ dày và có thể uống được.
Cephalosporin có 5 thế hệ tất cả (thế hệ 5 chưa được chính thức công nhận), theo chiều tăng dần các thế hệ thì độ bền của thuốc với enzyme β-lactamase càng cao. Thế hệ ba có khả năng kháng men khá tốt và khó bị phân hủy bởi các β-lactamase thông thường.
Cefixime được cấp bằng sáng chế năm 1979. Nó được phê duyệt cho sử dụng trong y tế tại Hoa Kỳ năm 1989. Bằng sáng chế của cefixime hết hạn năm 2003.
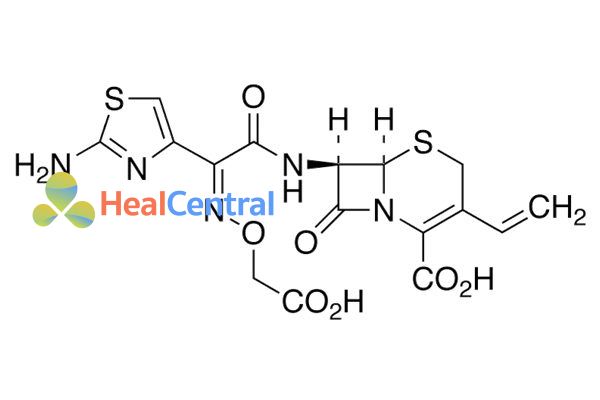
Dược lực học
Cefixime nói riêng và các kháng sinh nhóm β-lactam nói chung đều có chung 1 cơ chế tác dụng – đó là ức chế tổng hợp thành tế bào vi khuẩn, cụ thể là lớp peptidoglycan.
Peptidoglycan của vi khuẩn là 1 polymer được được cấu tạo từ N-acetyl glucosamine (NAG) và N-acetyl muramic acid (NAM), chúng được nối với nhau và nối với các đơn phân khác nhờ cầu nối là chuỗi các amino acid (Hình dưới).
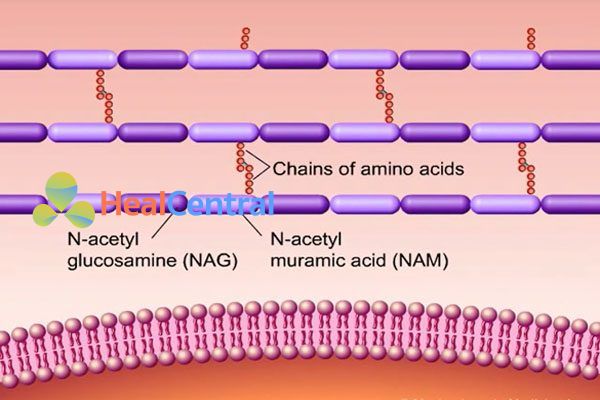
Chuỗi aminoacid sẽ được gắn với NAM trước, sau đó phức hợp này mới gắn với NAG tạo thành 1 monomer. Các monomer này được nối với nhau theo chiều ngang gọi là quá trình “transglycosylation”. Tuy nhiên để hình thành peptidoglycan dạng mạng lưới như hình trên thì cần phải nối các mạch ngang với nhau. Và cần có 1 enzyme xúc tác cho quá trình này, đó là transpeptidase, hay tên gọi khác là Penicilline Binding Protein (PBP). Có nhiều loại PBP khác nhau.
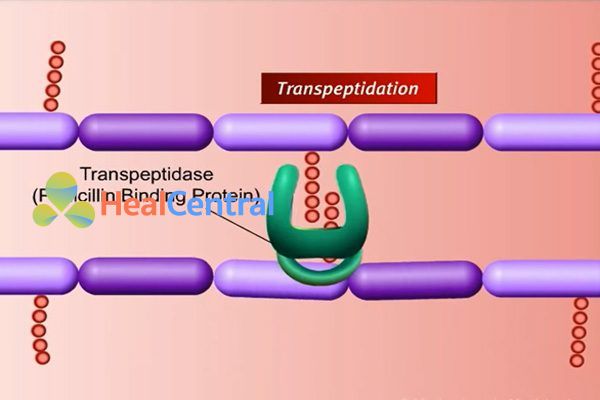
Các kháng sinh nhóm β-lactam đều có cơ chế tác dụng chung đó là ức chế PBP của vi khuẩn. Do PBP bị ức chế nên peptidoglycan của vi khuẩn không thể hình thành được. Vi khuẩn vỡ ra và chết do không có gì để chịu được áp suất thẩm thấu nội bào cao. Kháng sinh nhóm này chỉ tác động lên các tế bào đang nhân lên. Đây là nhóm kháng sinh diệt khuẩn.
Do có nhiều loại PBP nên đích tác dụng cụ thể của mỗi thuốc tùy thuộc vào từng loại kháng sinh.
Ngoài ra phức hợp của thuốc với PBP cũng hoạt hóa autolysin làm tăng phân giải peptidoglycan của vi khuẩn.
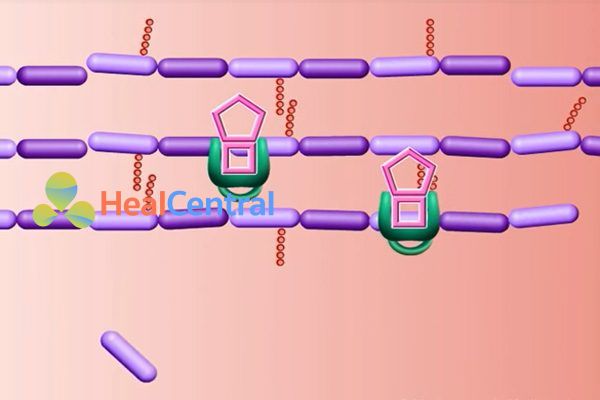
Cơ chế đề kháng của vi khuẩn:
Vi khuẩn có nhiều cơ chế để chống lại sự tấn công của kháng sinh. Ở đây ta sẽ nói 2 cơ chế hay gặp nhất:
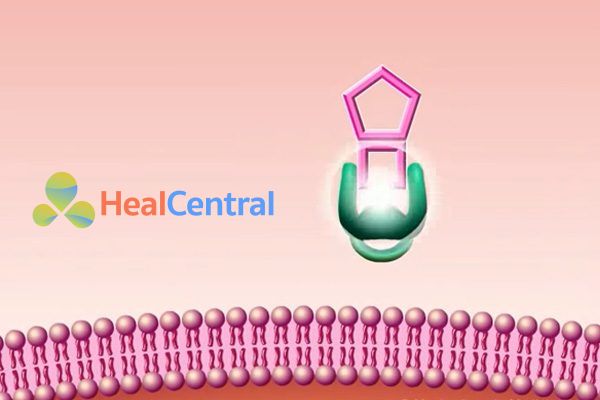
Cơ chế thứ nhất đó là đột biến đích tác dụng của kháng sinh. Gen quy định cấu trúc của PBP bị đột biến, làm thay đổi cấu trúc của PBP theo hướng giảm ái lực gắn của nó với các kháng sinh, nhưng không ảnh hưởng lên hoạt động nối các monomer của peptidoglycan của nó (Hình minh họa dưới).
Gen đề kháng này thường được thu thập từ những vi khuẩn khác có gen đề kháng bị chết đi. Trường hợp đặc biệt rất hay gặp đó là ở phế cầu (S.pneumoniae).
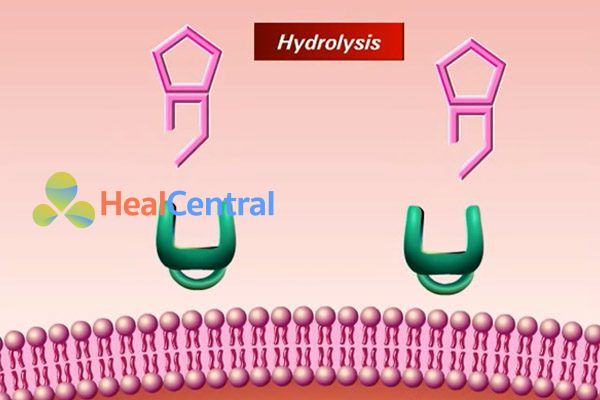
Cơ chế thứ hai đó là tiết ra enzyme phá hủy vòng β-lactam làm bất hoạt kháng sinh. Đây là 1 cơ chế vô cùng nổi tiếng. Enzyme phá hủy vòng β-lactam được đặt tên là β-lactamase. Gen quy định tổng hợp β-lactamase được phát hiện thấy trên plasmide của vi khuẩn và có thể truyền từ vi khuẩn này qua vi khuẩn khác thông qua tiếp hợp.
Vi khuẩn gram dương tiết enzyme β-lactamase ra không gian xung quanh nó và chỉ được tổng hợp khi có mặt β-lactam, trong khi vi khuẩn gram âm thì sản xuất enzyme liên tục và lưu giữ enzyme tại không gian chu chất của nó, do đó nó có khả năng tự bảo vệ tốt hơn vi khuẩn gram dương.
Mặc dù cefixime là 1 cephalosporin thế hệ ba rất bền với β-lactamase, tuy nhiên hiện nay tỉ lệ kháng kháng sinh này là không nhỏ. Các vi khuẩn có thể tiết ra ESBL (β-lactamase phổ rộng) là 1 vấn đề cực kì nan giải, khi nó có thể thủy phân nhiều vòng β-lactam rất bền, kể cả vòng β-lactam của kháng sinh carbapenem.
Các vi khuẩn nhạy cảm với cefixime:
Streptococcus pneumoniae, Streptococcus pyogenes, Haemophilus influenzae, Moraxella catarrhalis, E.coli, Neisseria gonorrhoeae, Proteus mirabilis, Enterobacteriaceae, Salmonella spp., Serratia spp., Shigella spp..
Một số thử nghiệm lâm sàng
Thử nghiệm lâm sàng so sánh azithromycin, cefixime đường uống và không sử dụng kháng sinh trong điều trị viêm ruột do Salmonella không biến chứng cấp tính ở trẻ em.
Các tác giả: Chiu CH, Lin TY và Ou JT đến từ Bộ phận Bệnh truyền nhiễm Nhi khoa, Khoa Y, Bệnh viện Nhi đồng Chang Gung, Đào Viên, Đài Loan.
Mục tiêu của nghiên cứu này là thực hiện một nghiên cứu đối chứng ngẫu nhiên, có triển vọng để đánh giá vai trò của azithromycin và cefixime trong điều trị viêm ruột do Salmonella không gây thương hàn không biến chứng ở trẻ em.
Phương pháp: Bệnh nhân bị viêm ruột do Salmonella được chọn ngẫu nhiên để nhận azithromycin đường uống (10 mg/kg/ngày 1 lần/ngày), cefixime (10 mg/kg/ngày chia 2 lần/ngày) hoặc không dùng kháng sinh trong 5 ngày. Các bệnh nhân được theo dõi trong thời gian có các triệu chứng. Các mẫu phân được gửi đi nuôi cấy hàng tuần sau khi điều trị cho đến khi thu được 2 kết quả âm tính liên tiếp. Độ nhạy cảm của các chủng phân lập với kháng sinh được kiểm tra bằng phương pháp khuếch tán đĩa.
Kết quả: 42 bệnh nhân bị viêm ruột do Salmonella cấp tính, không biến chứng, được xác nhận nuôi cấy đã được nghiên cứu. Thời gian tiêu chảy và thời gian hạ sốt sau khi điều trị không có sự khác biệt đáng kể với bệnh nhân điều trị bằng azithromycin, cefixime hoặc không dùng kháng sinh, cũng không có sự khác biệt đáng kể về tốc độ thanh thải Salmonella khỏi phân giữa ba nhóm. Salmonella typhimurium là kiểu huyết thanh phổ biến nhất được phân lập. Tất cả 42 chủng phân lập đều nhạy cảm với cefixime, trong khi 2 chủng (5%) kháng azithromycin.
Kết luận: Azithromycin hoặc cefixime không đem lại lợi ích cho bệnh nhân nhi bị viêm ruột do Salmonella không biến chứng.
Dược động học
Hấp thu: Sinh khả dụng (F) đạt 40-52%. Nồng độ đỉnh trong huyết tương (Cmax) là 2 µg/mL (liều đơn viên nén 200 mg) và 3.7 µg/mL (liều đơn viên nén 400 mg). Thời gian đạt nồng độ đỉnh trong huyết tương (Tmax) là 2-6 giờ (liều đơn viên nén 200 mg, 400 mg hoặc hỗn dịch 400 mg), 2-5 giờ (liều đơn hỗn dịch 200 mg) và 3-8 giờ (liều đơn viên nang 400 mg). Thức ăn làm giảm 15% AUC (diện tích dưới đường cong) và 25% Cmax (viên nang).
Phân bố: Thuốc được phân bố rộng khắp cơ thể và đạt nồng độ trị liệu ở hầu hết các mô và dịch cơ thể, bao gồm hoạt dịch, màng ngoài tim, màng phổi và màng bụng; mật, đờm và nước tiểu; xương, cơ tim, túi mật, da và mô mềm. Tỉ lệ liên kết protein huyết tương là 65%.
Chuyển hóa: Thuốc được chuyển hóa ở gan.
Thải trừ: Thời gian bán thải (t1/2) là 3-4 giờ. Ở bệnh nhân suy thận nặng (CrCl 5-20 mL/phút), t1/2 tăng lên trung bình 11.5 giờ. Bài xuất qua nước tiểu (50% dưới dạng không đổi) và phân (10%).
Chỉ định và liều dùng
Viêm họng hoặc viêm amidan do S.pyogenes:
400 mg/ngày PO 1 lần hoặc chia 2 lần/ngày cách nhau 12 giờ.
Viêm tai giữa do H.influenzae, M.catarrhalis và S.pyogenes:
400 mg/ngày PO 1 lần hoặc chia 2 lần/ngày cách nhau 12 giờ.
Đợt cấp của viêm phế quản mạn tính do H.influenzae hoặc S.pneumoniae:
400 mg/ngày PO 1 lần hoặc chia 2 lần/ngày cách nhau 12 giờ.
Nhiễm trùng tiết niệu không biến chứng do E.coli hoặc P.mirabilis:
400 mg/ngày PO 1 lần hoặc chia 2 lần/ngày cách nhau 12 giờ.
Lậu không biến chứng:
Sử dụng thay thế ceftriaxone, không phải chỉ định đầu tay.
400 mg PO 1 lần cộng với azithromycin (ưu tiên) 1 g PO 1 lần hoặc doxycycline (thay thế) 100 mg PO mỗi 12 giờ trong 7 ngày.
Sốt thương hàn (Chỉ định ngoại nhãn):
15-20 mg/kg/ngày PO chia 2 lần/ngày cách nhau 12 giờ trong 7-14 ngày.
Chú thích: PO: đường uống.
Chỉnh liều ở bệnh nhân suy thận:
- CrCl > 60 mL/phút: Không cần chỉnh liều.
- CrCl 21-60 mL/phút: 260 mg/ngày PO.
- CrCl ≤ 20 mL/phút hoặc thẩm phân phúc mạc liên tục: 200 mg/ngày PO.
Tác dụng phụ
Rất thường gặp (> 10%): Tiêu chảy (16%).
Tần số không xác định:
Rối loạn tiêu hóa: Đau bụng, khó tiêu, đầy hơi, buồn nôn, nôn, viêm đại tràng giả mạc.
Rối loạn thần kinh trung ương: Chóng mặt, đau đầu.
Xét nghiệm bất thường: Tăng transaminase, tăng urea nitrogen máu (BUN), tăng creatinine.
Rối loạn máu và hệ tạo máu: Tăng bạch cầu ái toan, giảm bạch cầu, thời gian prothrombin kéo dài, giảm tiểu cầu.
Phản ứng dị ứng và quá mẫn nghiêm trọng: Sốt, ngứa, phát ban, mày đay, hồng ban đa dạng, phản ứng giống bệnh huyết thanh, hội chứng Stevens-Johnson.
Bệnh nấm Candida, viêm âm đạo.
Lưu ý và thận trọng
Thuốc có tác dụng yếu trên vi khuẩn kị khí.
Thận trọng với bệnh nhân suy thận nặng. Cần chỉnh liều. Thuốc có thể gây suy thận cấp bao gồm cả viêm thận kẽ.
Thận trọng với bệnh nhân có tiền sử dị ứng penicilline.
Thận trọng với bệnh nhân có tiền sử bệnh tiêu hóa.
Sử dụng kéo dài hoặc lặp lại nhiều lần có thể gây bội nhiễm vi khuẩn, nấm.
Thiếu máu tan huyết qua trung gian miễn dịch đã được báo cáo. Ngưng dùng thuốc nếu thiếu máu tan huyết xảy ra trong quá trình điều trị.
Thận trọng với bệnh nhân bị phenylketone niệu với viên chứa aspartame.
Tiêu chảy liên quan đến Clostridium difficile (CDAD) đã được báo cáo. Nếu đã nghi ngờ hoặc xác nhạn CDAD, dừng thuốc ngay lập tức và điều trị bằng kháng sinh nhạy với C.difficile (metronidazole, vancomycin), bù nước, điện giải và protein thích hợp.
Theo dõi thời gian prothrombin ở bệnh nhân có nguy cơ và bổ sung vitamin K ngoại sinh nếu cần.
Phản ứng da nghiêm trọng bao gồm hội chứng Stevens-Johnson, hoại tử thượng bì và phát ban do thuốc với tăng bạch cầu ái toan và các triệu chứng toàn thân (DRESS) được báo cáo. Ngừng điều trị và thực hiện biện pháp hỗ trợ nếu xảy ra các phản ứng này.
Phụ nữ mang thai: Không có nghiên cứu đối chứng tốt và đầy đủ ở phụ nữ mang thai. Sử dụng thận trọng.
Phụ nữ đang cho con bú: Không rõ cefixime có được bài tiết qua sữa mẹ hay không. Cân nhắc ngừng cho bú khi đang điều trị tạm thời.
Tương tác thuốc
Dùng cùng vaccin tả, vaccin BCG sống, vaccin thương hàn sống: Làm giảm hiệu lực của vaccin.
Dùng cùng các thuốc tránh thai đường uống: Làm giảm hiệu quả tránh thai do thuốc ảnh hưởng đến hệ vi sinh đường ruột, làm ảnh hưởng đến chu trình gan – ruột của thuốc tránh thai, giảm tái hấp thu thuốc.
Dùng cùng probenecid: Làm tăng nồng độ trong huyết tương và tác dụng của cefixime do cạnh tranh thài trừ với cefixime ở ống thận.
Dùng cùng natri pico sulfate / magie oxide và acid citric khan: Làm giảm tác dụng của thuốc này.
Dùng cùng warfarin: Làm tăng tác dụng của wafarin, tăng nguy cở chảy máu.
Dùng cùng các kháng sinh diệt khuẩn (aminoside, co-trimoxazole…) hoặc với β-lactam khác không cùng đích tác dụng: Có thể phối hợp để tạo ra tác dụng hiệp đồng. Cặp phối hợp β-lactam + aminoside là phối hợp kinh điển tạo tác dụng hiệp đồng tăng mức “1+1=3”.
Dùng cùng các kháng sinh kìm khuẩn (macrolide, tetracycline…): Tạo ra tác dụng đối kháng làm giảm tác dụng từng thuốc.
Chống chỉ định
Quá mẫn cảm với cefixime hoặc bất cứ thành phần nào của thuốc.
Tài liệu tham khảo:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6124830/
https://www.ncbi.nlm.nih.gov/pubmed/1906097
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5663337/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3327925/
https://www.ncbi.nlm.nih.gov/pubmed/9797418





