Phản vệ ở trẻ em là một tình trạng vô cùng nguy hiểm, có thể xuất hiện rất nhanh và gây ra các hậu quả nặng nề mà các bậc cha mẹ không thể lường trước được. Vì vậy, việc trang bị cho mình những kiến thức cần thiết về hiện tượng này là điều vô cùng quan trọng, giúp ba mẹ bình tĩnh xử lý kịp thời khi con mình rơi vào tình trạng này. Dưới đây là những kiến thức cơ bản về hiện tượng phản vệ ở trẻ em, nguyên nhân, triệu chứng, cách phòng ngừa và cách xử lý khi hiện tượng này xảy ra.
Phản vệ ở trẻ em là gì?
Phản vệ (hay còn gọi là chứng quá mẫn) là hiện tượng dị ứng được khởi phát một cách nhanh chóng và rầm rộ, có thể xuất hiện sau vài giờ, vài phút thậm chí là vài giây ngay sau khi tiếp xúc dị nguyên. Phản vệ là một phản ứng thường xuất hiện ở trẻ em.
Phản vệ ở trẻ em xảy ra sau khi trẻ tiếp xúc với các dị nguyên gây dị ứng với cơ thể. Các dị nguyên này khi vào cơ thể sẽ tiếp xúc với kháng thể IgE có nhiều ở bạch cầu basophil, tế bào Mast, gây ra các đáp ứng cấp tính ở các hệ hô hấp, da, tim mạch tùy từng tác nhân. Biểu hiện của các đáp ứng này có thể là triệu chứng dị ứng nhẹ hoặc cũng có thể dẫn đến tử vong nhanh chóng.
Hiện tượng phản vệ ở mức độ nặng nhất được gọi là sôc phản vệ, có nguy cơ lớn dẫn đến tử vong. Sốc phản vệ là tình trạng giãn mạch đột ngột ở tất các các hệ thống mạch kèm theo co thắt cơ trơn phế quản dẫn đến thiếu oxy ở các cơ quan và có thể gây tử vong trong vòng vài phút
Nguyên nhân phản vệ ở trẻ em
Chứng phản vệ có thể xảy ra trước bất cứ kích thích lạ nào mà cơ thể trẻ bị dị ứng. Nguyên nhân gây ra phản vệ có thể xuất phát từ đồ ăn, thực phẩm hàng ngày, từ vết đốt của côn trùng, các loại thuốc dược phẩm hoặc các yếu tố kích thích từ môi trường, các yếu tố rủi ro có sẵn
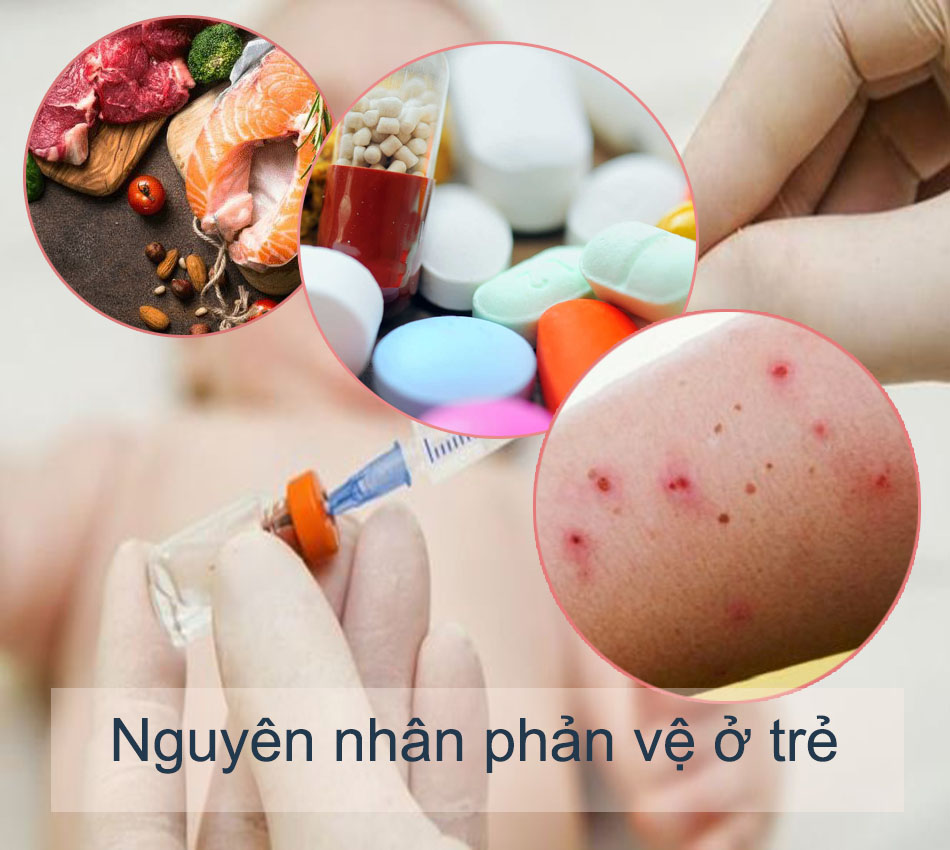
Do thực phẩm
Thực phẩm gây dị ứng với cơ thể trẻ thông qua việc tiếp xúc và kích thích kháng thể Immunoglobulin E (IgE) để giải phóng tế bào Mast và các chất trung gian hóa học, các yếu tố gây viêm. Các loại thực phẩm gây phản vệ phổ biến ở trẻ là:
- Sữa bột, bột mì, lúa mì
- Các thực phẩm giàu đạm như: trứng, cá, các loại hải sản như sò, mực…
- Đậu nành và đậu phộng cũng là những loại dị nguyên mạnh. Trẻ có thể bị phản vệ ngay cả khi ăn phải một lượng nhỏ đậu phộng còn sót lại trong các loại kẹo, bánh
Sốc phản vệ do thuốc
Đây thường là nguyên nhân của các tình trạng phản vệ nặng ở trẻ em. Các loại dược phẩm đều có nguy cơ gây ra các kích thức quá mẫn ở trẻ. Đặc biệt, dị ứng kháng sinh là tình trạng phản vệ thường gặp nhất trong nguyên nhân này.
Các loại thuốc thường gây sốc phản vệ bao gồm:
- Các loại thuốc kháng sinh: nhóm Beta – Lactan (tiêu biểu là Penicillin), các kháng sinh Sulfa
- Các thuốc chống viêm thuộc nhóm NSAIDS (thuốc chống viêm phi Steroid): tiêu biểu là các thuốc Aspirin, Ibuprofen
Nguyên nhân do nọc độc, vết đốt của các loại côn trùng
Hiện tượng phản vệ có thể xảy ra khi trẻ bị các loại côn trùng có nọc độc chích, đốt như: các loại ong (ví dụ: ong vàng, ong bắp cày, ong mật) và các loại kiến (kiến lửa, kiến ba khoang). Các vết đốt này có thể gây phản ứng xung quanh vị trí bị đốt, đồng thời cũng là một tác nhân nguy cơ gây nên các sốc phản vệ nặng hơn trong tương lai
Do các yếu tố môi trường tác động
Phấn hoa, bụi nhà, nấm mốc là các tác nhân có thể gây ra dị ứng ở trẻ nhỏ, đặc biệt có thể gây ra các hiện tượng quá mẫn nặng đối với những trẻ có tiền sử bị hen phế quản hoặc viêm mũi dị ứng
Triệu chứng phản vệ ở trẻ em
Các triệu chứng phản vệ ở trẻ em thường xuất hiện ngay sau khi tiếp xúc dị nguyên và có thể biểu hiện đồng thời ở rất nhiều các cơ quan như da, miệng, phổi, ruột, tim, não. Càng nhiều triệu chứng thì tình trạng bệnh nhân càng nghiêm trọng và càng cần phải xử lí ngay lập tức.
Các triệu chứng thường gặp khi bị phản vệ ở trẻ em gồm:
- Các biểu hiện ở da và niêm mạc: phát ban, nổi mày đay, ngứa, sưng môi và lưỡi, nổi mạch máu, phù mạch nhanh.
- Biểu hiện ở đường hô hấp: tắc nghẽn đường hô hấp trên, khó thở, thở khò khè, thở rít, tức ngực, nặng hơn là suy hô hấp
- Các phản ứng ở đường tiêu hóa: đau bụng, ói mửa buồn nôn, tiêu chảy
- Ảnh hưởng đến hệ thần kinh gây: buồn ngủ, khó chịu, dễ cáu gắt. Nặng hơn có thể gây vật vã, co giật sau đó dẫn đến hôn mê, mất đi ý thức
- Ở hệ tim mạch, sốc phản vệ khiến hệ thống mạch giãn, huyết áp tụt và các hậu quả của hạ huyết áp: chân tay lạnh, rối loạn ý thức, ngất, tiểu tiện đại tiện không tự chủ
Chẩn đoán phản vệ ở trẻ em

Dựa vào các triệu chứng lâm sàng, các loại dị nguyên gây phản vệ và các xét nghiệm, người ta có thể chẩn đoán và phân loại các loại sốc phản vệ ở trẻ em. Có 2 loại chẩn đoán được áp dụng là chẩn đoán phân biệt và chẩn đoán mức độ
Chẩn đoán phân biệt
Gồm các loại phản vệ:
- Theo các trường hợp sốc: gồm sốc do giảm thể tích tuần hoàn, sốc tim (tim bị kích thích đột ngột), sốc do nhiễm khuẩn
- Bị phản vệ do các nguyên nhân liên quan đến đường hô hấp: trẻ lên cơn hen phế quản cấp, bị tắc nghẽn đường thanh quản dẫn đến khó thở do dị vật đường thở hoặc bị viêm
- Trường hợp bệnh lý ở da và niêm mạc như: nổi mề đay, phù mạch
- Các bệnh lý liên quan đến tuyến nội tiết như: hội chứng carcinoid (là hội chứng xuất hiện các khối u Carcinoid tiết ra serotonin quá mức), cơn bão giáp trạng (hormon T3, T4 bị tăng tiết quá mức), hạ đường máu…
- Các bệnh lý do ngộ độc: Opiat, Histamin
Chẩn đoán mức độ
Hiện tượng phản vệ ở trẻ em được phân loại thành 4 mức độ, bao gồm mức độ nhẹ (độ I), nặng (độ II), nguy kịch (độ III) và ngừng tuần hoàn (độ IV)
- Mức độ nhẹ (độ I): là hiện tượng phản vệ mà các triệu chứng chỉ biệt hiện trên da, trên các tổ chức ở da và niêm mạc như: các hiện tượng ngứa, nổi mề đay, phát ban, phù mạch
- Mức độ nặng (độ II), cơ thể của trẻ sẽ xuất hiện từ 2 triệu chứng trở lên và biểu hiện ở nhiều cơ quan khác nhau
Trên các tổ chức da, tình trạng nổi mề đay và phù mạch xuất hiện nhanh chóng
Ở đường hô hấp: trẻ bắt đầu xuất hiện các triệu chứng khó thở, thở nhanh và nông, bị đau tức ngực, khàn tiếng và có thể chảy nước mũi
Trẻ có các biểu hiện rối loạn tiêu hóa như đau bụng, buồn nôn, tiêu chảy
Ở hệ tuần hoàn, tim đập nhanh dần hoặc loạn nhịp, tuy nhiên lúc này huyết áp chưa tụt mà có thể tăng
- Mức độ nguy kịch (độ III) xảy ra khi các triệu chứng xuất hiện ở nhiều cơ quan với mức độ, biểu hiện nặng và nguy kịch hơn
Ở đường thở, trẻ không còn chỉ bị thở nhanh nông và đau tức ngực nữa mà có thể còn xuất hiện hiện tượng phù thanh quản và nghe thấy tiếng rít ở thanh quản
Da trẻ bắt đầu tím tái lại. Trẻ có thể bị rối loạn ý thức như co giật, vật vã, sau đó rơi vào hôn mê
Biểu hiện của hệ tim mạch: mạch nhanh và nhỏ, có thể sốc tim dẫn đến tụt huyết áp và suy giảm thể tích tuần hoàn
- Ngừng tuần hoàn: Ở mức độ này, hệ tuần hoàn và hệ hô hấp của trẻ bắt đầu ngừng hoạtđộng dẫn đến nguy cơ tử vong rất cao
Hướng dẫn cách cấp cứu phản vệ ở trẻ
Nguyên tắc chung
Các nguyên tắc chung và cần ghi nhớ khi xử lý bất kì trường hợp phản vệ nào ở trẻ em đó là:
Nguyên tắc đầu tiên là xử lý nhanh và kịp thời: tất cả các trường hợp trẻ bị phản vệ khi được phát hiện đều phải xử lý khẩn cấp ngay tại chỗ và cần theo dõi trong suốt 24h sau điều trị
Thời gian vàng để cấp cứu phản vệ là 30 phút đầu sau khi xuất hiện các triệu chứng đầu tiên. Vì vậy, các nhân viên y tế ngay sau khi phát hiện ra trẻ có các triệu chứng của hiện tượng phản vệ cần thực hiện cấp cứu phản vệ ngay lập tức (cấp cứu phản vệ bằng cách: cho bệnh nhân nằm thoải mái, nâng cao chân trẻ để máu lưu thông về não và các cơ quan quan trọng, tiến hành cấp cứu hô hấp tuần hoàn nếu bệnh nhân ngừng thở và tiêm Epinephrin càng sớm càng tốt)
Sử dụng Adrenalin (hay có tên khác là Epinephrin) tiêm bắp cho tất cả các bệnh nhân sốc phản vệ từ độ II trở lên để nâng và duy trì ổn định huyết áp cho trẻ
Xử lý phản vệ nhẹ (độ I)
Phản vệ ở mức độ I khiến trẻ có các biểu hiện của dị ứng, tuy không nguy kịch nhưng vẫn cần phải xứ lý sớm và kịp thời để tránh biến chứng sang các cấp độ nặng hơn
Cách xử lý như sau:
- Xác định được các yếu tố là dị nguyên và dừng tiếp xúc, sử dụng chúng (ví dụ không tiếp xúc với phấn hoa, bụi nhà hoặc không tiếp tục sử dụng các loại thuốc có thành phần gây dị ứng)
- Điều trị các triệu chứng dị ứng bằng cách sử dụng một số loại thuốc có hoạt chất là diphenhydramin hoặc methylprednisolon (là các thuốc chứa Corticoid) tùy tình trạng của người bệnh
- Sau khi sử dụng thuốc, tiếp tục theo dõi tình trạng của trẻ trong vòng ít nhất 24h để phòng ngừa các biến chứng có thể xảy ra
Xử lý phản vệ nặng (độ II, độ III)
Trong thực tế, khi trẻ bắt đầu bị phản vệ ở mức độ nặng (độ II), trẻ có thể nhanh chóng chuyển sang trạng thái nguy kịch (độ III) và rất có thể xảy ra hiện tượng ngừng tuần hoàn và hô hấp. Vì vậy, khi phát hiện một trẻ đang bị sốc phản vệ ở mức độ nặng, phải xử lý một cách nhanh chóng và kịp thời để tránh các hậu quả đáng tiếc
Các bước trong phác đồ xử lý cấp cứu phản vệ mức độ nặng và nguy kịch như sau:
- Loại bỏ các yếu tố dị nguyên (nếu có)
- Sử dụng Adrenalin cho bệnh nhân bằng đường tiêm bắp hoặc truyền tĩnh mạch
- Khi phát hiện trẻ bị sốc phản vệ, đặt trẻ ở tư thế nằm thấp, nâng cao chân, nếu trẻ có biểu hiện nôn mửa thì đặt nghiêng trẻ sang phía bên trái để thuận lợi nôn ra ngoài mà không cản trở đường thở
- Đối với trẻ em khó thở, phù thanh quản, cho trẻ thở oxy bằng mặt nạ thở
- Nếu trẻ có biểu hiện ngừng hô hấp hoặc tuần hoàn, thực hiện bóp bóng và ép tim ngoài lồng ngực cho bệnh nhân
- Thực hiện mở khí quản và đặt nội khí quản tại chỗ cho bệnh nhân khi bệnh nhân có triệu chứng khó thở thanh quản
- Đặt Catheter tĩnh mạch cho bệnh nhân. Có thể thiết lập thêm 1 đường truyền tĩnh mạch Adrenalin với mũi kim to để tăng tốc độ truyền dịch cho bệnh nhân, từ đó tăng phục hồi huyết áp và thiết lập lại tuần hoàn
- Sau khi thực hiện hết các cấp cứu khẩn cấp, tiến hành hội chẩn với các bác sĩ khoa cấp cứu, hồi sức và chuyên khoa dị ứng để đưa ra các biện pháp điều trị ổn thỏa nhất
Phác đồ sử dụng Adrenalin và truyền dịch

Mục tiêu của biện pháp này là sử dụng Adrenalin để nâng huyết áp bị tụt, duy trì được huyết áp ổn định trên 70mmHg, từ đó khắc phục các triệu chứng về hô hấp và tiêu hóa
Adrenalin được sử dụng tiêm bắp với liều lượng như sau:
Đối với trẻ sơ sinh hoặc các bé có cân nặng nhỏ hơn 10kg: sử dụng 0,2ml Adrenalin trong một lần tiêm (tương đương với 1/5 ống thuốc 1ml)
Đối với trẻ có cân nặng trong khoảng 10-20kg: tiêm ¼ ống – 0,25ml Adrenalin
Đối với những trẻ có cân nặng trong khoảng 20- 30kg: tiêm 0,3 ml – tương đương với khoảng 1/3 ống
Đối với trẻ cóc cân nặng trên 30kg: sử dụng 0,5ml Adrenalin – tương đương 1/5 ống
Theo dõi huyết áp của trẻ cứ 3 – 5 phút/ lần sau khi tiêm. Nếu huyết áp vẫn thấp và chưa ổn định, tiến hành tiêm nhắc lại Adrenalin liều như trên sau khi đo (3 – 5 phút/lần) cho đến khi tình trạng huyết áp của trẻ trở về bình thường
Trong trường hợp trẻ có các dấu hiệu nặng lên về đường hô hấp và tiêu hóa sau khi tiêm 2 – 3 lần, mạch tượng của trẻ vẫn chưa ổn định, không bắt mạch được và huyết áp không đo được, hoặc nhận thấy trẻ có nguy cơ ngừng tuần hoàn, cần phải lập tức tiến hành thiết lập đường truyền tĩnh mạch Adrenalin. Adrenalin được truyền tĩnh mạch như sau:
Adrenalin được pha với dung dịch Natri Clorid 0,9% (dung dịch nước muối sinh lý) và truyền dung dịch đã pha này theo đường tĩnh mạch vào máu của bệnh nhân
Liều lượng truyền vào cơ thể khi bắt đầu truyền là 0,1 μg/kg/phút và tăng dần đến khi có tác dụng, tối đa là 0,5μg/kg/phút. Theo dõi đáp ứng của người bệnh sau 3 – 5 phút để tiến hành điều chỉnh liều lượng
Ngoài ra, trong lúc truyền dung dịch Adrenalin liên tục, tiến hành song song truyền Natri Clorid 0,9% cho bệnh nhân với liều lượng 10 – 20 ml/kg trong 10 – 20 phút. Có thể thực hiện truyền nhắc lại nếu thấy cần thiết cho bệnh nhân
Khi huyết áp đã được duy trì ổn định bằng việc thiết lập đường truyền tĩnh mạch, theo dõi tình trạng mạch và huyết áp của bệnh nhân trong 24h, mỗi giờ kiểm tra một lần
Tìm hiểu thêm: Các thuốc được dùng trong điều trị ngừng tim
Theo dõi
Các chỉ số cần theo dõi khi trẻ xảy ra phản vệ bao gồm:
Khi trẻ đang trong trạng thái cấp cứu, nguy kịch: theo dõi nhịp đập của tim, chỉ số huyết áp, SpO2 (độ bão hòa oxy trong máu), nhịp thở của trẻ và ý thức, tri giác trong 3 – 5 phút/ lần cho đến khi ổn định
Khi trẻ đã được cấp cứu và dần ổn định: theo dõi các thông số trên với tần suất 1 – 2 giờ/lần trong vòng ít nhất 24h sau cấp cứu
Trẻ bị phản vệ cần được theo dõi ở cơ sở y tế tỏng vòng ít nhất 24h, không tự ý đưa trẻ về nhà ngay để phòng tránh phản vệ pha 2 xảy ra
Đối với các trường hợp bệnh nhân bị ngừng tuần hoàn, sau khi cấp cứu ngừng tuần hoàn tích cực không có kết quả, ngừng cấp cứu.
Phòng ngừa sốc phản vệ ở trẻ nhỏ
Phương pháp phòng ngừa sốc phản vệ ở trẻ em có hiệu quả nhất là tránh cho chúng tiếp xúc với các dị nguyên. Để làm được điều này, ba mẹ cần phải biết được cơ địa của con mình có dị ứng với các sản phẩm nào, từ đó tránh cho trẻ ăn và dạy trẻ không được tiếp xúc với các dị nguyên đó
- Về thực phẩm:
Ba mẹ nên đọc kĩ các thành phần có trong sản phẩm trước khi mua một loại đồ ăn nào đó. Chỉ nên cho trẻ ăn khi đã xác định không có thành phần nào dị ứng với trẻ có trong thực phẩm. Ngoài ra, bố mẹ cũng nên dặn dò trẻ không nên tùy tiện ăn các thực phẩm không rõ ràng về thành phần, không trao đổi thức ăn với bạn nếu trẻ đã có tiền sử dị ứng với một vài loại thực phẩm
- Dị ứng côn trùng:
Ba mẹ có thể giữ cho con không bị các loại côn trùng đốt chích bằng cách: đi cho trẻ giày kín ngón chân, mặc quần áo kín và không quá rộng khi đi ra ngoài, thoa thuốc chống côn trùng mỗi khi đi ra công viên hoặc khi đi cắm trại.
- Đối với các loại thuốc
Nếu con bạn có dấu hiệu dị ứng với một loại kháng sinh nào đó khi sử dụng, nên đưa trẻ đến bệnh viện để làm test dị ứng với các loại kháng sinh khác, từ đó có thể tránh sử dụng các loại thuốc này mỗi khi bị bệnh.
Các bác sĩ trước khi kê đơn thuốc cho trẻ cần tham khảo về tiền sử dị ứng thuốc ở trẻ, nhất là những trẻ có cơ địa dị ứng. Ngoài ra, các cơ sở y tế ở tuyến cơ sở cần trang bị sẵn sàng hộp chống sốc và các kiến thức cấp cứu chống sốc cơ bản để xử lý ngay khi trẻ xảy ra sốc phản vệ
Tìm hiểu thêm: Thuốc Adrenoxyl 10mg (Carbazochrom) Sanofi là thuốc chữa bệnh gì?





benh soc phan ve rat nguy hiem. cam on ve chia se cua ban