Tác giả: Bác sĩ Nguyễn Thành Luân – ICU bệnh viện Hoàn Mỹ Cửu Long.
SINH BỆNH HỌC
Sốc nhiễm khuẩn là hậu quả khi vi khuẩn trong dòng máu gây ra một đáp ứng viêm quá mức dẫn đến rối loạn huyết động nặng nề. Sinh bệnh học liên quan đến một đáp ứng phức tạp của hoạt động tế bào dẫn đến kích thích sự phóng thích vô số chất trung gian tiền viêm. Đáp ứng viêm này dẫn đến kích hoạt bạch cầu, tế bào nội mô (endothelial cell) và cả hệ thống đông máu. Chịu trách nhiệm chính cho phản ứng viêm quá mức này là TNF-α và Interleukin 1 (IL-1) được sản xuất bởi monocyte khi đáp ứng với nhiễm trùng. Mặc dù TNF-α và Interleukin 1 đóng vai trò trung tâm trong cơ chế sinh lý bệnh của sốc nhiễm khuẩn và hoạt động hiệp đồng với nhau gây nên tụt huyết áp trong các mô hình thực nghiêm , còn có một số hóa chất trung gian chiếm vị trí quan trọng trong cơ chế bệnh sinh của sốc nhiễm khuẩn như là protein high-mobility group box 1 (HMG1). Một sự hiểu biết quan trọng mới gần đây của chúng tôi về sốc nhiễm khuẩn đó là đã xác định được mối liên quan mật thiết giữa các hóa chất trung gian tiền viêm và hoạt hóa hệ thống đông máu. Đáp ứng viêm hệ thống gây nên bởi nhiễm khuẩn huyết làm rối loạn cả đại tuần hoàn và vi tuần hoàn gây suy giảm tưới máu mô. Một nguyên nhân khác chiếm vai trò quan trọng trong sự tiến triển cấp tính của tình trạng rối loạn chức năng đa cơ quan là Apoptosis ( chết tế bào theo chương trình). Trong sốc nhiễm khuẩn, có sự gia tăng tốc độ apoptosis của tế bào.
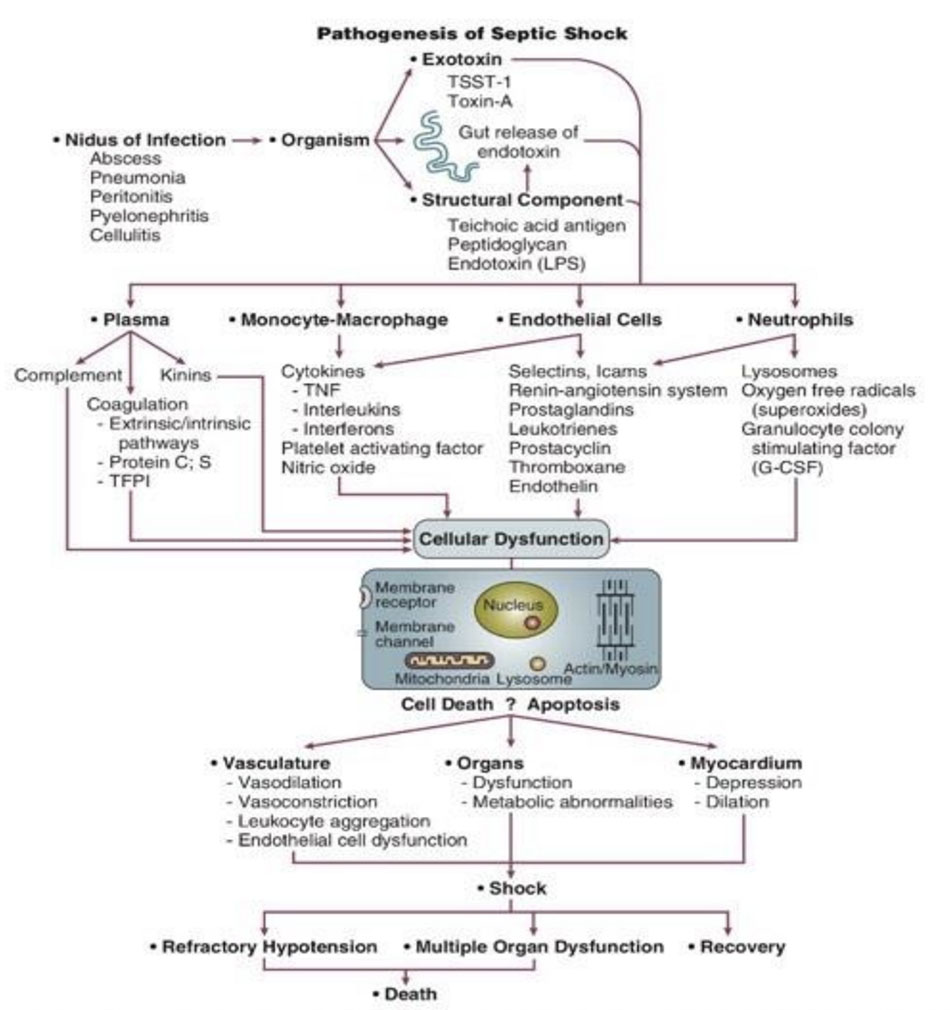
Ngày nay, yếu tố gen đa hình ( genetic polymorphisms) dần được nhìn nhận như là một yếu tố quyết định trong việc gia tăng nhạy cảm đối với nhiễm trùng, cũng như là yếu tố nguy cơ gia tăng tử vong ở bệnh nhân sốc nhiễm khuẩn. Những thành phần chính trong cơ chế sinh bệnh của nhiễm khuẩn huyết được trình bày trong Hình 23.4.
HUYẾT ĐỘNG HỌC TRONG SỐC NHIỄM KHUẨN
Huyết động học trong sốc nhiễm khuẩn là những thay đổi phức tạp nhất trong các loại shock. Vì nó mang tính chất của tất cả các loại shock. Sốc nhiễm khuẩn có đặc điểm của shock giảm thể tích ( giảm đổ đầy thất thứ phát sau thoát mạch hệ thống và ứ trệ máu tĩnh mạch) , shock phân bố (giãn mạch hệ thống dẫn đến giảm tưới máu mô dù cho cung lượng tim vẫn bình thường) và shock tim ( nhiễm trùng gây ra suy giảm chức năng cơ tim).
THIẾU HỤT THỂ TÍCH
Sự giải phóng ồ ạt của hóa chất trung gian vào tuần hoàn làm tổn thương liên kết giữa các tế bào nội mô của toàn bộ hệ thống vi mạch hậu quả là sự thoát mạch nghiêm trọng, tích tụ dịch vào khoảng kẽ. Ngoài ra sự giãn tĩnh mạch cũng làm giảm hồi lưu tĩnh mạch. Những yếu tố này đóng vai trò chính trong việc gây nên giảm thể tích ở bệnh nhân sốc nhiễm khuẩn. Bệnh nhân sốc nhiễm khuẩn có tình trạng giảm tiền tải của tim nặng nề, đặc biệt trong giai đoạn đầu của sốc. Hồi sức tích cực bằng dịch truyền sẽ điều chỉnh mạnh mẽ huyết động của bệnh nhân, thậm chí có khả năng đạt được trạng thái tăng động tuần hoàn- hyperdynamic ( tức là cung lượng tim cao). Sự kết hợp giữa giảm tiền tải và ức chế cơ tim dẫn đến trong giai đoạn sớm của hồi sức nhiễm khuẩn huyết, bệnh nhân có thể có trạng thái giảm động tuần hoàn – hypodynamic ( tức là cung lượng tim thấp) trước khi được hồi sức dịch đầy đủ . Rò rỉ mao mạch là một quá trình diễn tiến trong suốt quá trình điều trị sốc nhiễm khuẩn. Vì vậy sự thiếu hụt thể tích có thể tái diễn trong giai đoạn muộn, kể cả khi đổ đầy thất đã đạt được mục tiêu.
Cân bằng dịch ( lượng dịch vào – IV fluid và lượng dịch ra – nước tiểu) không phải là một chỉ số đáng tin cậy để đánh giá việc hồi sức dịch trên bệnh nhân sốc nhiễm khuẩn.
SỐC PHÂN BỐ
Sốc nhiễm khuẩn được đặc trưng bởi sự rối loạn phân bố của dòng chảy đến mô hậu quả là suy giảm tưới máu mô dai dẳng dù cho cung lượng tim có cao hay bình thường. Sự rối loạn phân bố này xảy ra ở cả đại tuần hoàn và vi tuần hoàn. Vai trò của rối loạn vi tuần hoàn sẽ được đề cập chi tiết ở phần tiếp theo. Đối với mức độ đại tuần hoàn, khả năng tự điều hòa dòng máu đến các cơ quan giúp duy trì sự tưới máu mô hiệu quả với một khoảng thay đổi huyết áp hệ thống lớn ( thông thường huyết áp trung bình (MAP) từ 50mmHg cho đến 150mmHg) ở một người bình thường. Tuy nhiên , có sự hiện diện của tình trạng không đồng nhất dòng máu chảy trong cơ thể ở bệnh nhân sốc nhiễm khuẩn liên quan tới việc tạo shunt ưu tiên dòng máu tới các cơ quan quan trọng ( vd não và cơ tim). Ống tiêu hóa thường là hệ cơ quan bị ảnh hưởng do giảm tưới máu mô sớm nhất, bởi vì dòng máu bị dịch chuyển khỏi tuần hoàn tạng để bảo tồn lưu lượng máu đến não, cơ tim, và cơ xương. Tổn thương do thiếu máu cục bộ của ống tiêu hóa có thể trở thành nguồn nhiễm khuẩn tiếp diễn trong quá trình của sốc nhiễm khuẩn.
RỐI LOẠN CHỨC NĂNG CƠ TIM
Sốc nhiễm khuẩn làm suy giảm phân suất tống máu của cả 2 tâm thất. Cơ chế bù trừ sớm của cơ tim là tâm thất dãn ra để tăng thể tích cuối tâm trương do đó thể tích nhát bóp được duy trì theo định luật Starling. Khi rối loạn chức năng cơ tim xảy ra, trạng thái cung lượng tim cao vẫn có thể đạt được ở một số tình huống nhờ vào sự giãn của 2 tâm thất, nhịp nhanh, dãn động mạch, miễn là bệnh nhân được hồi sức dịch đầy đủ và cơ tim không bị ức chế quá mức ( liên quan đến rối loạn chức năng cơ tim đã có từ trước hoặc ức chế cơ tim do nhiễm khuẩn huyết). Các hóa chất trung gian gây viêm đóng vai trò chính trong việc ức chế cơ tim là TNF-α , IL-1 và có lẽ là cả NO. Lưu lượng mạch vành thường bình thường hoặc tăng trong sốc nhiễm khuẩn. Mặc dù lưu lượng mạch vành có thể giảm dần do sự tụt huyết áp hệ thống quá mức dẫn đến giảm áp lực tưới máu mạch vành (đặc biệt nếu bệnh nhân có bệnh lý mạch vành trước đó), thiếu máu cục bộ cơ tim dường như không phải là nguyên nhân chính gây ra ức chế cơ tim. Có gần một nửa số bệnh nhân được báo cáo có bằng chứng suy giảm chức năng tâm thu trên siêu âm tim, ngay cả khi không có tiền sử bệnh tim mạch trước đây. Tuy nhiên ức chế chức năng cơ tim không phải là đặc trưng ưu thế trong huyết động học sốc nhiễm khuẩn. Đối với phần lớn bệnh nhân, hồi sức dịch tích cực đầy đủ để phục hồi áp lực đổ đầy là đủ để đạt được một cung lượng tim hợp lý.
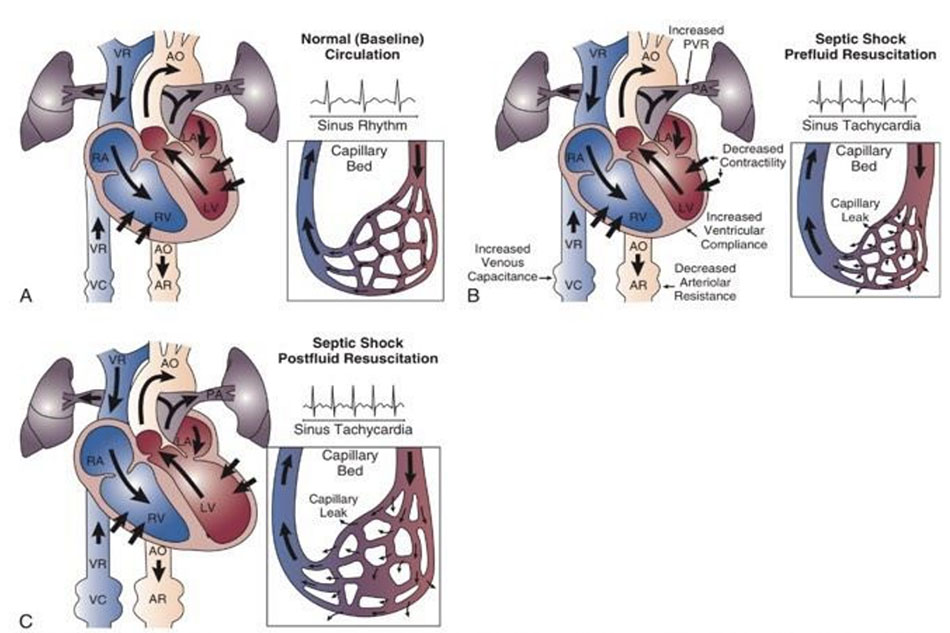
Ba thành phần chính của tình trạng huyết động trong sốc nhiễm khuẩn được trình bày trong Hình 23.6
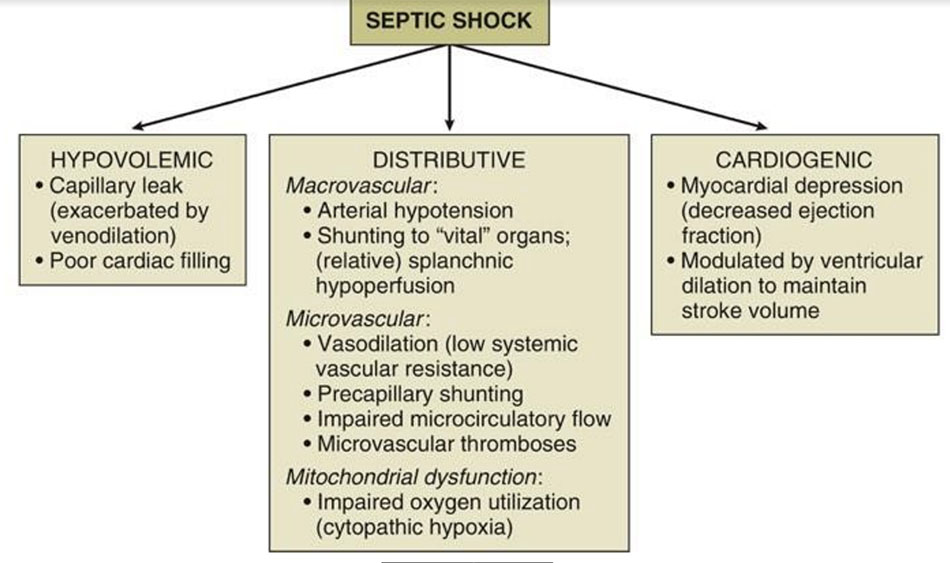
RỐI LOẠN VI TUẦN HOÀN VÀ CHỨC NĂNG TY THỂ
Sau khi khôi phục áp lực đổ đầy thất và đạt được cung lượng tim hợp lý, thiếu oxy mô vẫn có thể xảy ra. Cơ chế của tình trạng thiếu oxy mô dù cung lượng tim bình thường hoặc trên mức bình thường do 1 hoặc cả 2 nguyên nhân sau: (1) rối loạn chức năng vi tuần hoàn, (2) rối loạn chức năng ty thể. Những cơ chế này làm suy yếu cách thức mà từng tế bào riêng lẽ nhận hoặc sử dụng oxy.
RỐI LOẠN CHỨC NĂNG VI TUẦN HOÀN
Rối loạn chức năng vi tuần hoàn chiếm vị trí then chốt trong cơ chế bệnh sinh của nhiễm khuẩn huyết. Trong khi đại tuần hoàn ( tim và các động mạch lớn) điều hòa phân phối dòng máu khắp cơ thể, vi tuần hoàn có vai trò kiểm soát dòng máu cung cấp cho mô. Sử dụng công nghệ “intravital videomicroscopy” , các mô hình thực nghiệm đã chứng minh có sự suy yếu tốc độ dòng chảy trong vi tuần hoàn, „„stopped-flow‟‟ của các vi mạch, gia tăng sự không đồng nhất trong tưới máu vùng và giảm mật độ các mao mạch được tưới máu. Những rối loạn này có thể làm thay đổi rõ rệt vận chuyện oxy bao gồm cả khả năng tách oxy để sử dụng của mô. Suy chức năng vi tuần hoàn dường như là một trong những cơ chế sinh bệnh quan trọng có liên quan đến rối loạn chức năng đa cơ quan cấp tính và tử vong. Những thay đổi của lưu lượng vi tuần hoàn trong nhiễm khuẩn huyết có thể xảy ra ngay cả khi không có rối loạn huyết động hệ thống (nghĩa là không có tụt huyết áp hoặc cung lượng tim thấp).
Nguyên nhân của sự rối loạn vi tuần hoàn (Hình 23.7) do nhiều yếu tố hợp thành như rối loạn chức năng tế bào nội mô, tăng kết dính bạch cầu, hình thành vi huyết khối, bất thường lưu biến, thay đổi áp lực tưới máu vùng do tái phân bố dòng chảy và hình thành các shunt chức năng. Cytokine tiền viêm hoạt hóa hàng loạt các tế bào nội mô dẫn đến kích hoạt neutrophil, bộc lộ các phân tử kết dính nội mô ( integrin và selectin) và khu trú các tế bào bạch cầu ở các vi mạch tổn thương. Toàn bộ các tế bào nội mô bị tổn thương làm gia tăng tính thấm thành mạch với sự tràn vào (influx) của các tế bào tiền viêm vào mô, đây là giả thuyết quan trọng về sự phát triển của rối loạn chức năng đa cơ quan cấp tính trong nhiễm khuẩn huyết thoát mạch của các tế bào tiền viêm vào mô. Sự kết dính bạch cầu tại bề mặt nội mô vi mạch ( chủ yếu ở tiểu tĩnh mạch hậu mao mạch) làm nặng thêm tình trạng cản trở lưu lượng máu vi tuần hoàn. Tổn thương tế bào nội mô cũng kích hoạt hoạt động của thác đông má thông qua sự biểu hiện của yếu tô mô trên tế bào nội mô vi mạch, kết quả là lắng đọng fibrin và hình thành huyết khối vi mạch làm nặng thêm tình trạng suy giảm lưu lượng vi tuần hoàn.
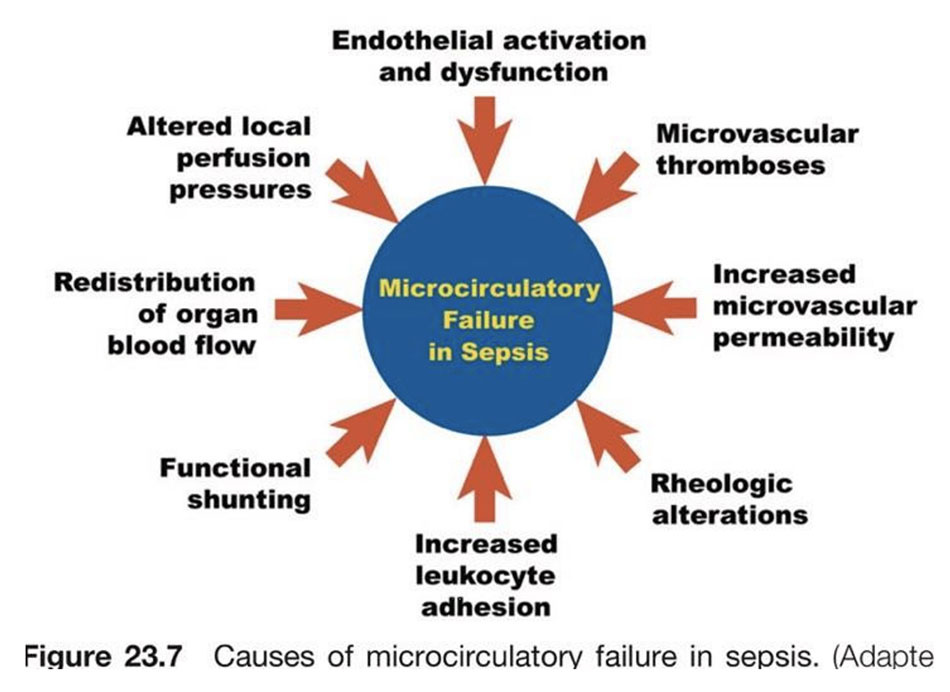
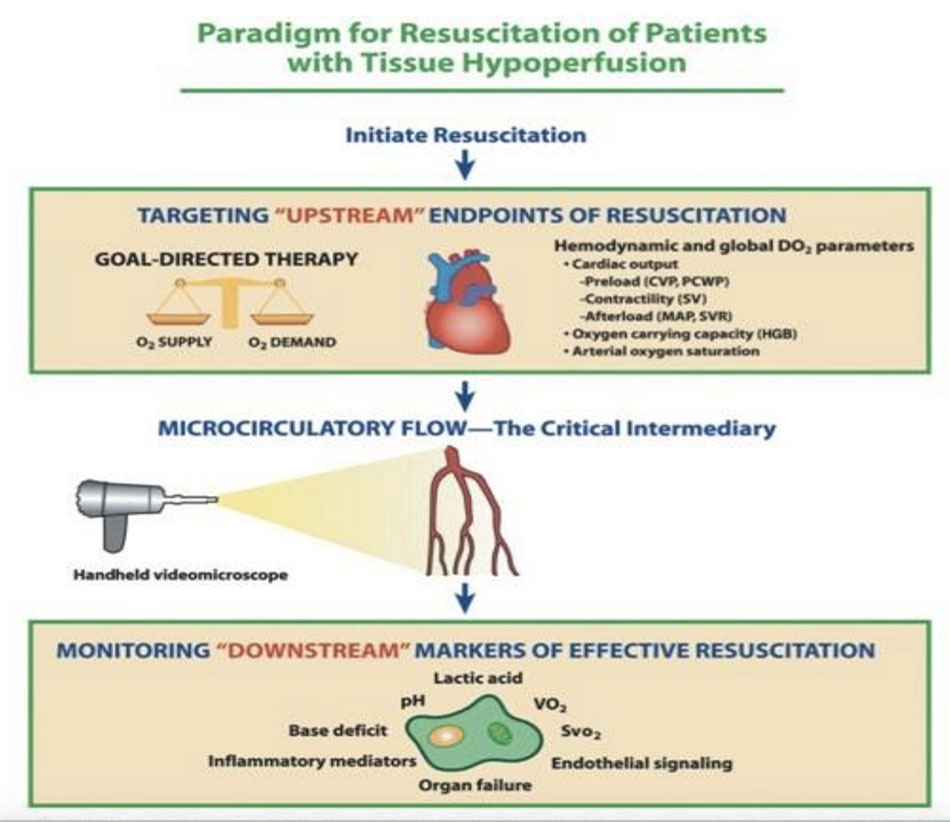
Mặc dù các nghiên cứu sốc nhiễm khuẩn, theo một hướng cổ điển là tập trung vào các thông số huyết động học của đại tuần hoàn phản ánh sự phân phối lưu lượng máu toàn cơ thể, ngày nay vi tuần hoàn chức năng là một thành phần quan trọng của hệ thống tim mạch, cần thiết cho lưu lượng máu hiệu quả đến mô. Khái niệm này được mô tả trong Hình 23.8. Sự thay đổi trọng tâm nghiên cứu từ huyết động đại tuần hoàn đến các chỉ số của tưới máu vi mạch có thể được xem như là một thay đổi lớn trong hướng nghiên cứu sốc nhiễm khuẩn, vi tuần hoàn đại diện cho sự phát triển về hiểu biết của chúng ta về suy tuần hoàn trong các trạng thái sốc. Mặc dù hiện tại không có liệu pháp nào nhắm mục tiêu cụ thể đến rối loạn chức năng vi tuần hoàn trong nhiễm khuẩn huyết, hướng đi tiếp tục đó là tối ưu hóa huyết động đại tuần hoàn và phát triển các chiến lược cải tiến mới để đảo ngược suy chức năng vi tuần hoàn trong tương lai có khả năng đại diện cho một phương pháp tiên tiến để tăng cường tưới máu mô trong nhiễm khuẩn huyết.
Hình 23.8: Mô hình hồi sức cho bệnh nhân có giảm tưới máu mô.
RỐI LOẠN CHỨC NĂNG TY THỂ
Có bằng chứng mạnh mẽ chứng minh rằng có sự suy giảm nặng nề khả năng sử dụng oxy của tế bào. Sự suy giảm năng lượng sinh học ( bioenergetic failure) có thể xảy ra ngay cả khi dòng máu tới mô được phục hồi, tình trạng này gọi là “thiếu oxy tế bào – cytopathic hypoxia‟‟. Mặc dù hiện tại không có phương pháp điều trị để đảo ngược tình trạng thiếu oxy tế bào, hiện tượng này có một số liên quan đến thực hành lâm sàng, vì khả năng khai thác (tách) và sử dụng oxy của tế bào bị suy yếu có thể biểu hiện trên lâm sàng bằng suy chức năng cơ quan cấp tính có độ bão hòa oxy máu tĩnh mạch trộn hoặc tĩnh mạch trung tâm tăng cao rõ rệt. Tình trạng tăng oxy (hyperoxia) máu tĩnh mạch này phản ánh sự suy giảm năng lượng sinh học , đồng thời cũng chỉ ra dân số có nguy cơ tử vong cao đặc biệt.
Rối loạn chức năng vi tuần hoàn và ty thể cùng tồn tại trong sốc nhiễm khuẩn. Cả hai cơ chế gây bệnh này có thể làm giảm việc cung cấp và sử dụng oxy mô, nhưng sự đóng góp tương đối của một trong hai cơ chế là khó phân biệt và có thể thay đổi đáng kể.