Trong gần 100 năm qua, các bác sĩ lâm sàng đã cố gắng đánh giá chính xác những sự xáo trộn acid-base và làm sáng tỏ các cơ chế liên quan.[1,2] Nhiều mô hình chẩn đoán đã được giới thiệu để mô tả các rối loạn acid-base. Ba phương pháp thường được sử dụng nhất để xác định các rối loạn này là tiếp cận theo sinh lý học, dựa trên tương tác acid-base giữa thận và phổi [3] ; tiếp cận theo hóa-lý (còn gọi là phương pháp Stewart), dựa trên các ion mạnh và các thay đổi liên quan đến pH đối với các ion yếu như albumin và phosphorus [4,5]; và cách tiếp cận theo kiềm dư (base excess – BE) dựa trên định mức của sự thay đổi trạng thái chuyển hóa acid-base khi được cung cấp bởi máy xét nghiệm khí máu.[6-12] BE tiêu chuẩn là một trong những dấu hiệu tiên lượng được nghiên cứu rộng rãi nhất được sử dụng để đánh giá bệnh nhân trong bối cảnh điều trị chấn thương cấp tính.6 Mặc dù BE tiêu chuẩn được cung cấp trên toàn thế giới bởi các máy phân tích khí máu thương mại,[6,9-12] nhưng nhiều bác sĩ không nhận ra giá trị của nó và làm thế nào để sử dụng dấu hiệu này. Tổng quan này thảo luận về giá trị của BE tiêu chuẩn và đưa vào một vài trường hợp minh họa cho thấy lợi ích của cách tiếp cận dựa theo BE trong thực hành lâm sàng.
GÓC NHÌN LỊCH SỬ
Để hiểu được sự phát triển của BE tiêu chuẩn, ta phải làm biết về lịch sử đánh giá acid-base trong những năm 1950 và 1960.[13-23] Năm 1952, một dịch bệnh viêm tủy bại liệt tàn phá xảy ra ở Copenhagen. Khoảng 3000 bệnh nhân bị ảnh hưởng phải nhập viện trong khoảng thời gian hơn 4 tháng; hầu hết được nhập viện ở Bệnh viện Blegdam, một bệnh viện bệnh truyền nhiễm. Khoảng 345 bệnh nhân viêm tủy hành não bị ảnh hưởng đến các cơ hô hấp và cơ nuốt. Chỉ có một xét nghiệm acid-base có sẵn khi dịch bệnh bắt đầu: nồng độ carbon dioxide toàn phần trong máu. Vì không thể xác định được áp suất riêng phần của carbon dioxide (PCO2), giá trị carbon dioxide – hoặc bicarbonate cao được cho rằng để chỉ ra một tình trạng nhiễm kiềm có nguồn gốc không rõ ràng hơn là nhiễm toan hô hấp mạn tính. Trong khoảng thời gian hơn 1 tháng, ở đỉnh điểm của đại dịch, 27 trong số 31 bệnh nhân bị viêm tủy hành não đã tử vong.
Một cuộc họp đã được tổ chức để thảo luận về thảm họa này; trong số những người tham dự có Bjørn Ibsen, một bác sĩ gây mê; và Poul Astrup, trưởng phòng xét nghiệm bệnh viện. Ibsen nhận thấy dấu hiệu của giữ lại carbon dioxide đã kích hoạt nồng độ bicarbonate trong máu cao và những giá trị này không chỉ ra một tình trạng nhiễm kiềm không rõ nguồn gốc. Trên cơ sở kinh nghiệm trước đây của Ibsen tại bệnh viện đa khoa Massachusetts, nơi một đứa trẻ bị uốn ván được điều trị bằng nhựa cây Cura và được thông khí thủ công thông qua mở khí quản, ông cho rằng sự thông khí nhân tạo có thể giúp bệnh nhân bị viêm tủy bại liệt. Tại bệnh viện Blegdam, Ibsen đã sử dụng túi thông khí thủ công để điều trị một bé gái 12 tuổi bị bại liệt các chi và tím tái, thở hổn hển.[13] Cô được thông khí thành công thông qua một ống nội khí quản sau khi trải qua một thủ thuật mở khí quản. Sau đó, 1500 sinh viên y khoa và nha khoa được huy động để hỗ trợ thông khí cho bệnh nhân bị viêm tủy bại liệt ở Bệnh viện Blegdam, với tổng số 165.000 giờ hỗ trợ thông khí, và kết quả là cứu được sự sống của khoảng 100 bệnh nhân.
Việc lựa chọn các bệnh nhân để thông khí hỗ trợ phần lớn dựa trên việc đo lường PCO2 trong máu. Một thiết bị đo pH nhỏ được cung cấp bởi một công ty địa phương, và bằng cách áp dụng phương trình Henderson–Hasselbalch, sử dụng pH và bicarbonate, PCO2 có thể được ngoại suy với việc sử dụng phương trình này,[14] mở ra một kỷ nguyên mới cho acid-base lâm sàng. Năm 1958, trong một nỗ lực tìm ra một phương pháp đơn giản để đánh giá thành phần chuyển hóa của trạng thái acid-base, Astrup và Siggaard- Andersen, từ Copenhagen, đã phát triển mô hình BE sau khi kiểm tra kết quả chuẩn độ trong máu người.[24,25] Suy nghĩ của họ dựa trên mô hình kiềm đệm máu toàn phần, được phát triển bởi Singer và Hastings năm 1948 để mô tả các rối loạn chuyển hóa của cân bằng acid-base.[26] Kiềm đệm được xem là tổng của anions acid yếu (đệm) trong huyết tương, bao gồm hemoglobin, protein huyết tương, phosphate, và bicarbonate.[25-30] BE được coi là một đo lường độc lập với các thành phần liên quan hô hấp, cũng như một phép đo có thể thay thế bicarbonate huyết tương. BE là lượng acid mạnh (mmol/l) cần được thêm vào để oxy hóa toàn bộ 1 lít máu toàn phần trong phòng thí nghiệm để phục hồi tình trạng tiêu chuẩn của mẫu máu thí nghiệm (pH 7,40, PCO2 40 mmHg, và nhiệt độ 37oC).[7,25-27] Với các điều kiện tiêu chuẩn này, mức BE sẽ là 0 mmol/lít theo định nghĩa.
BE được giả định là chỉ số chính xác đầu tiên của thành phần không liên quan hô hấp của cân bằng acid-base. Tuy nhiên, tính hữu ích của BE được đặt dấu hỏi bởi một nhóm người Mỹ, đứng đầu là Schwartz và Relman, dẫn đến một sự việc được gọi là “hơn cả cuộc tranh luận acid-base xuyên Đại Tây Dương.”[29,30] Họ lập luận rằng vì trong cơ thể huyết tương có tính liên tục với dịch kẽ, làm hạn chế khả năng đệm, do đó BE huyết tương lấy từ các mẫu máu trong phòng thí nghiệm là không chính xác. Siggaard-Andersen đã trả lời thách thức này bằng cách ước lượng một nồng độ hemoglobin 50 g/lít để tính toán, điều này sẽ làm giảm rõ khả năng đệm của một mẫu máu trong thí nghiệm. Sự cơ động này cung cấp một đánh giá BE được biết hiện nay như BE tiêu chuẩn,[1,15,27] nó phản ánh vai trò của hemoglobin như một chất đệm trong dịch ngoại bào. Tùy thuộc vào thuật toán được sử dụng, BE tiêu chuẩn được tính từ 30 đến 50 g/lít hemoglobin, là nồng độ hemoglobin cơ bản được ước tính trong dịch ngoại bào (một phần ba nồng độ hemoglobin trong máu).[27] Ngược lại, nhóm người Mỹ cung cấp sáu bước để tính toán những thay đổi nồng độ PCO2 hoặc bicarbonate đối với những thay đổi tương ứng mức bicarbonate hoặc PCO2 (Bảng 1) và hỗ trợ loại bỏ BE tiêu chuẩn từ bản in ra của xét nghiệm khí máu.[30] Tuy nhiên, BE tiêu chuẩn vẫn được cung cấp bởi hầu hết máy khí máu và được sử dụng rộng rãi trong các nghiên cứu lâm sàng và thực hành lâm sàng trên toàn thế giới.[6,15]
DANH PHÁP VÀ PHƯƠNG TRÌNH TÍNH TOÁN KIỀM DƯ Danh pháp BE có thể gây nhầm lẫn [1,7,15,25,27,32-40] (Bảng 2 và Bảng S1 trong Phần Phụ lục, có sẵn với toàn văn bài viết này tại NEJM.org). Thuật ngữ “kiềm dư” (BE) được sử dụng trong thực hành lâm sàng nhưng các thiết bị xét nghiệm khí máu có sẵn tính toán mức BE tiêu chuẩn (SBE), còn được gọi là BE của dịch ngoại bào (BEECF), hoặc BE của máu (BEB). Bản in khí máu của máy xét nghiệm cung cấp BEECF, BEB hoặc cả hai. Thật không may, kết quả BEECF và BEB có thể thay đổi đáng kể trong các rối loạn acid-base nghiêm trọng, và nó có thể ảnh hưởng đến thực hành lâm sàng nếu cơ sở nào đó sử dụng hai thiết bị khác để báo cáo BEECF và BEB. Ủy ban quốc gia về các tiêu chuẩn phòng thí nghiệm lâm sàng khuyến cáo sử dụng các thiết bị tính toán BE tiêu chuẩn với một thuật toán đơn giản và lưu ý rằng BE tiêu chuẩn (SBE) không nên bị nhầm lẫn với BE máu (BEB). Một thuật ngữ phổ biến khác trong tài liệu là kiềm thiếu hụt (BD),[27,32] là phiên bản âm của BE và được tính bằng −1 × SBE hoặc −1 × BEB.
Thuật ngữ “kiềm thiếu hụt” (base deficit – BD) và “BE” thường được sử dụng thay thế cho nhau, nhưng ta phải nhận ra rằng ở bệnh nhân toan chuyển hóa, kiềm thiếu (BD) là 6 mmol/lít bằng với BE tiêu chuẩn là −6 mmol /lít. Vì máy khí máu không cung cấp kiềm thiếu, nên BE tiêu chuẩn
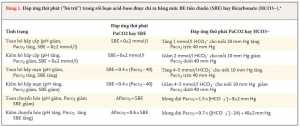
* Đối với áp suất riêng phần carbon dioxide động mạch (PaCO2) hoặc đáp ứng thứ phát của SBE và đáp ứng thứ cấp của PaCO2 hoặc HCO3−, những thay đổi nhất định được mong đợi trong các rối loạn cơ bản của acid-base theo các tính toán được thể hiện. Rối loạn hỗn hợp có thể được chẩn đoán nếu đáp ứng thứ phát với rối loạn đầu tiên nằm ngoài phạm vi mong đợi [31] (ví dụ, trong trường hợp toan hô hấp, kiềm hoặc toan chuyển hóa đồng thời có thể được chẩn đoán nếu SBE hoặc HCO3− được tính toán lớn hơn hoặc ít hơn dự đoán, tương ứng). Các đáp ứng thứ phát đối với toan hô hấp và kiềm hô hấp là chuyển hóa, và đáp ứng thứ phát cho toan chuyển hóa và kiềm chuyển hóa là hô hấp. Để chuyển đổi các giá trị cho PaCO2 từ mmHg sang kilopascal, chia cho 7.5006. Biểu tượng delta biểu thị “thay đổi bên trong”.

*Thiết bị đo khí máu cung cấp SBE, BE của máu (BEB), hoặc cả hai. SBE và BEB có thể khác nhau đáng kể.40 Ủy ban quốc gia về tiêu chuẩn phòng xét nghiệm khuyến cáo sử dụng một phương trình chuẩn cho SBE – đó là, SBE = HCO3− (hoạt động) – 24,8 + 16,2 × (pH – 7,40) – và không nhầm lẫn SBE với BEB.33 BD biểu thị kiềm thiếu, tctHb là nồng độ toàn phần của hemoglobin, Hb là hemoglobin, HCO3−(hoạt động) là bicarbonate thực tế, và PCO2 là áp suất riêng phần của carbon dioxide.
được sử dụng trong bài tổng quan này. Để tính toán BE tiêu chuẩn, các máy phân tích khí máu động mạch thường được sử dụng trên thị trường sử dụng các thuật toán hơi khác nhau tùy theo nhà sản xuất nhưng chủ yếu dựa trên phương trình Van Slyke (Bảng 2).[1,25]
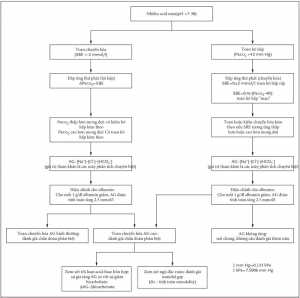
SỬ DỤNG KIỀM DƯ
Để chẩn đoán một rối loạn toan-kiềm, một cách tiếp cận ba bước có thể thực hiện với phương pháp kiềm dư. Bước đầu tiên là để đánh giá BE tiêu chuẩn trong mối tương quan với pH và PCO2 (Hình 1 và 2 và Bảng 1). Với chủ ý của bài tổng quan này, các giá trị tham khảo là pH 7.40, áp suất riêng phần carbon dioxide máu động mạch (PaCO2) 40mmHg, và 0±2 mmol/l cho BE tiêu chuẩn. Những phép đo lường cơ bản này có thể là khác nhau cho một bệnh nhân cụ thể.
Bước tiếp theo là xác định đáp ứng thứ phát (Hình 1 và 2 và Bảng 1).[3,31,38] Bốn rối loạn acid- base cơ bản (toan hô hấp, kiềm hô hấp, toan chuyển hóa và kiềm chuyển hóa) được thể hiện
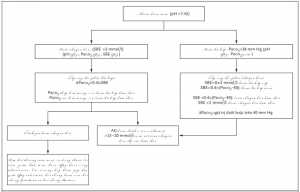
trong Bảng 1. Sự hiện diện của một rối loạn acid- base làm thay đổi pH, các quá trình sinh lý xảy ra có xu hướng khôi phục lại pH bình thường. Những thay đổi này được xem là sự bù trừ. Ví dụ, toan chuyển hóa gây ra tăng thông khí ngay tức khắc, và một trạng thái ổn định mới của PaCO2 đạt được trong vòng vài giờ. Khi bất thường về hô hấp dai dẳng, sự bù trừ chuyển hóa xảy ra chậm và phải mất từ 2 đến 5 ngày để nồng độ bicarbonate trong huyết tương hoặc mức BE tiêu chuẩn đạt được trạng thái ổn định mới. Một thay đổi hô hấp được gọi là “cấp tính” hoặc “mãn tính” trên cơ sở liệu sự thay đổi thứ phát trong BE tiêu chuẩn có đáp ứng các tiêu chí cụ thể hay không (Bảng 1 và Hình 1 và 2).3,31,38 Những rối loạn acid- base hỗn hợp là rối loạn mà trong đó sự đáp ứng thứ phát khác với sự đáp ứng được mong đợi.3 Ví dụ, một bệnh nhân nhiễm toan ceton do đái tháo đường và nôn mửa nặng có nhiễm toan chuyển hóa và kiềm chuyển hóa hỗn hợp.
Những rối loạn hô hấp nên được phân biệt là rối loạn cấp tính, mãn tính hoặc hỗn hợp. Bệnh sử của bệnh nhân đặc biệt quan trọng đối với khía cạnh này (ví dụ: một phụ nữ mang thai sẽ có kiềm hô hấp mãn tính), nhưng thường không thể xác định được khung thời gian cụ thể từ mô tả của bệnh nhân. Trong những trường hợp như vậy, chúng tôi giả định rằng các tính toán sẽ giúp xác định thời khoảng của rối loạn hô hấp, mặc dù các tính toán này có thể không phải lúc nào cũng luôn đúng.[3]
Bước thứ ba là phân vùng (phân chia) BE tiêu chuẩn hoặc đánh giá anion gap, để xem xét các rối loạn acid-base hỗn hợp (Hình 1 và 2 và Bảng 3).[10,31,41-44] Cách tiếp cận phân vùng được giải thích trong trường hợp minh họa đi kèm với Bảng 3. Một cách tiếp cận chẩn đoán dễ dàng hơn, có thể thay thế các tính toán phân vùng toàn diện, là đánh giá anion gap. Rối loạn acid-base hỗn hợp xảy ra thường xuyên, và do đó phải luôn loại trừ các rối loạn acid-base chuyển hóa hỗn hợp nếu anion gap tăng lên.[3,38]

* SBE có thể được phân vùng thành bốn thành phần riêng biệt của nó để xác định các rối loạn acid-base kết hợp.10,41,42 Trong phương trình phân vùng, ta giả định rằng bệnh nhân ban đầu có mức natri 140 mmol/l, mức cloride 104 mmol/l và mức albumin là 40 g/l. Cách tiếp cận phân vùng được giải thích bằng trường hợp minh họa sau. Một người đàn ông 48 tuổi mắc đái tháo đường type 1 nhập viện vì nôn mửa. Mức natri máu là 144 mmol/l và mức cloride là 93 mmol/l. Giá trị khí máu động mạch như sau: pH, 7.53; PaCO2, 32 mm Hg; HCO3−, 27 mmol/l; và SBE, 4.7 mmol/l. Các giá trị huyết tương khác bao gồm mức glucose là 448 mg/dl (24,9 mmol/l) và mức albumin 30 g/l. Giá trị của ketone tiết niệu vượt quá 80 mg/dl. Anion gap (Na+ − Cl− − HCO3− ), được hiệu chỉnh cho albumin là 26.5 mmol/l. Sự gia tăng pH và SBE gợi ý một tình trạng kiềm chuyển hóa. Tuy nhiên, anion gap cao cho thấy một tình trạng toan chuyển hóa kèm theo, mặc dù pH trên 7,4. Trong trường hợp này, hai rối loạn chuyển hóa cùng tồn tại: nhiễm toan ketone do đái tháo đường và kiềm chuyển hóa do nôn mửa. Bởi vì thành phần kiềm mạnh hơn, pH vượt quá 7,4, chỉ ra tình trạng kiềm chuyển hóa.43,44 Ở bệnh nhân này, các thành phần của SBE như sau: SBEFW = 0,3 × (Na – 140) = 0,3 x (144 – 140) = 1,2; SBECl = 104 -(Cl × 140 ÷ Na) = 104 – (93 × 140 ÷ 144) = 13,6; SBEalb = 0,266 × (40 – albumin (g/l)) = 0,266 × (40 – 30) = 2,96; SBE do anion không đo được = 4,7 – 1,2 – 13,6 – 2,96 = −13,06 mmol/l. Giá trị âm lớn cho thấy mức cao anion, gợi ý toan chuyển hóa kèm theo với kiềm chuyển hóa, mặc dù pH trên 7.4 và SBE dương. Việc đánh giá anion gap có thể được thay thế cho các tính toán bao quát này. Anion gap được hiệu chỉnh cho albumin là 26,5 mmol/l. Nếu anion gap ban đầu ở bệnh nhân ước tính là 12 mmol/l, thì sự tăng lên 14,5 mmol/l (gần với mức -13.06 mmol/l được tính toán ở trên cho SBE bởi các anion không đo được); sự gia tăng này rất có thể là do sự gia tăng nồng độ beta-hydroxybutyrate trong nhiễm toan ketone trong đái tháo đường.
HAI TRƯỜNG HỢP VÍ DỤ
Bệnh nhân 1, một người đàn ông 54 tuổi bị xơ gan, được đưa vào bệnh viện để rút dịch ổ bụng. Nồng độ natri huyết tương là 129 mmol/lít, cloride 101 mmol/lít và albumin 3,0 g/dl. pH máu động mạch là 7,44, và PaCO2 là 30 mmHg. Nồng độ bicarbonate là 19,7 mmol/lít, và BE tiêu chuẩn là −3,8 mmol/lít, với áp suất riêng phần của oxy động mạch (PaO2) là 80 mmHg.
Ở bệnh nhân này, pH cao, PaCO2 thấp và BE tiêu chuẩn dưới −2 mmol/l gợi ý kiềm hô hấp mạn tính (Bảng 1). Khoảng trống anion được hiệu chỉnh cho albumin là 10,8 mmol/l. Những kết quả này có thể chỉ ra một tình trạng kiềm hô hấp mãn tính vì khoảng trống anion là bình thường và BE tiêu chuẩn là – 4 mmol/l, được tính bằng 0,4 × (PaCO2 – 40), gần với mức dư thừa tiêu chuẩn đo được là – 3,8 mmol/l.
Sự tăng thông khí mạn tính có lẽ là ảnh hưởng của việc giảm chuyển hóa progesterone ở gan, với các thụ thể progesterone bị hoạt hóa trong hệ thần kinh trung ương dẫn đến tăng thông khí.[45-47] Tình trạng thiếu oxy có thể là do hội chứng gan-phổi, đặc biệt nếu các triệu chứng khó thở tư thế và tình trạng thiếu oxy xảy ra khi bệnh nhân đứng thẳng và được giải quyết khi nằm nghiêng (platypnea- khó thở khi ngồi hoặc khi đứng và orthodeoxia- thiếu oxy khi ngồi hoặc khi đứng).[47]
Bệnh nhân 2, một phụ nữ 86 tuổi, nhập viện vì suy hô hấp do đột quỵ. pH là 7,33, PaCO2 là 86 mmHg và mức bicarbonate là 43,3 mmol/l. Mức BE tiêu chuẩn là 16,6 mmol/l. Natri máu là 146 mmol/ lít, và cloride là 96 mmol/l.
pH thấp, PaCO2 cao và BE tiêu chuẩn trên 2 mmol/l gợi ý tình trạng toan hô hấp mãn tính (Bảng 1). Do đó, mức BE tiêu chuẩn mong đợi được tính bằng 0,4 × (PaCO2 – 40), là 0,4 × (86 – 40), hoặc 18,4 mmol/l. BE tiêu chuẩn của bệnh nhân là 16,6 mmol/l là gần với giá trị này, nhưng BE tiêu chuẩn thấp hơn mong đợi có thể là kết quả của một tình trạng toan chuyển hóa đi cùng.
KIỀM DƯ TRONG BỐI CẢNH CHĂM SÓC CẤP TÍNH
Sự phát hiện sớm sốc giảm thể tích ở bệnh nhân chấn thương là một trong những nhiệm vụ khó khăn nhất trong bối cảnh chăm sóc cấp tính. Trong quá trình sốc, chuyển hóa yếm khí được phản ánh bởi mức lactate máu cao. Ngược lại, BE tiêu chuẩn là một giá trị tính toán, nó không chỉ bị ảnh hưởng bởi nhiễm toan lactic mà còn bởi các yếu tố khác, chẳng hạn như thông khí phút và các phương pháp điều trị khác, bao gồm việc sử dụng sodium bicarbonate và dịch truyền tĩnh mạch.48 Mức lactate máu và BE tiêu chuẩn là các dấu hiệu tuần hoàn thường được sử dụng nhất của tình trạng toan chuyển hóa toàn thân sau chấn thương. Vẫn còn một tranh cãi về biện pháp nào hữu ích hơn trong bối cảnh chăm sóc cấp tính,9,12,48,49 nhưng điều đó có thể không quan trọng lắm đối với việc điều trị bệnh nhân, vì máy khí máu thường cung cấp cả hai đo lường để chúng có thể được đánh giá đồng thời.
Có rất nhiều tài liệu về giá trị của BE tiêu chuẩn là một trong những công cụ quan trọng nhất trong việc xác định mức độ nghiêm trọng của bệnh trong bối cảnh chăm sóc cấp tính.48-64 Một nghiên cứu, với hơn 16.000 bệnh nhân, so sánh BE tiêu chuẩn với phân loại sốc giảm thể tích theo ATLS (Advanced Trauma Life Support), trong đó kết hợp nhịp tim, huyết áp tâm thu, và điểm số trên Glasgow Coma Scale.50 BE tiêu chuẩn đã được cho thấy là tốt hơn để phát hiện sốc giảm thể tích và phân tầng bệnh nhân sốc mất máu có liên quan với sự cần thiết phải truyền máu sớm. Hơn nữa, ở bệnh nhân chấn thương, BE tiêu chuẩn tiên đoán nguy cơ tử vong tốt hơn đáng kể so với cả dấu hiệu sinh tồn hoặc chỉ số sốc.[51] Việc sử dụng BE tiêu chuẩn hình như cũng vượt trội hơn so với đo lường các dấu hiệu sinh tồn để đánh giá nhanh tình trạng sinh lý của bệnh nhân chấn thương xuyên thấu.[51] Những phát hiện này cho thấy giá trị của BE tiêu chuẩn có thể là một chỉ điểm của giảm tưới máu và một tình trạng không ổn định tiềm ẩn ở bệnh nhân không có hạ huyết áp khi nhập viện; hơn nữa, nó có thể là một yếu tố dự đoán độc lập về nhu cầu truyền máu nhiều ở bệnh nhân chấn thương đụng dập nặng.[52]
Trong một tổng quan hệ thống gần đây của các nghiên cứu về chấn thương đã được tiến hành trong khoảng thời gian 25 năm, giá trị âm đối với BE tiêu chuẩn máu động mạch có liên quan đến chấn thương lâm sàng quan trọng, biến chứng lớn và tăng tỷ lệ tử vong.[6] Tỷ số chênh của nguy cơ tử vong trong thời gian nhập viện tăng 8 đến 14% cho mỗi đơn vị giảm trong giá trị BE tiêu chuẩn máu động mạch. Mặc dù có nhiều sự tiến bộ trong điều trị chấn thương trong 20 năm qua, BE tiêu chuẩn máu động mạch vẫn hữu ích ở những bệnh nhân bị chấn thương.[6] Hơn nữa, ở những bệnh nhân như vậy, BE tiêu chuẩn mà âm hoặc ngày càng âm được xem là yếu tố tiên đoán về nhu cầu truyền máu,[53,54] cũng như nhiều biến chứng liên quan đến sốc, bao gồm kéo dài thời gian nằm ICU, suy thận, ARDS, suy đa cơ quan và tổn thương phổi cấp.[27,54-58] Trong bối cảnh cấp tính, BE tiêu chuẩn cũng có thể tương quan với nguy cơ rối loạn đông máu có khả năng gây tử vong ở bệnh nhân chấn thương.[58] Đo lường BE tiêu chuẩn ở bệnh nhân có nhiều chấn thương đã trở thành thực hành phổ biến trong phòng cấp cứu, vì nhiều chuyên gia chấn thương coi nó là tiên đoán và rất quan trọng để hướng dẫn những cố gắng hồi sức.[60] Ở bệnh nhân bỏng, BE tiêu chuẩn có thể hữu ích cả về mặt tiên lượng và trong việc xác định điểm kết thúc của nỗ lực hồi sức.[27,61] Chìa khóa cho việc sử dụng BE tiêu chuẩn là một đánh giá về thành phần chuyển hóa của bất thường acid-base thông qua việc ước tính mức độ toan chuyển hóa. Giá trị âm dưới −6 mmol/l chỉ ra tình trạng toan chuyển hóa nghiêm trọng.[6,57,62]
Thật không may, các nghiên cứu về BE tiêu chuẩn ở bệnh nhân chấn thương có một số hạn chế. Đầu tiên, các thử nghiệm lâm sàng ngẫu nhiên có đối chứng chưa được thực hiện; do đó, bằng chứng chỉ có sẵn từ các nghiên cứu quan sát.[6] Thứ hai, hầu hết các nghiên cứu đều có một xu hướng lựa chọn thiên vị; ví dụ, BE tiêu chuẩn máu động mạch thường được đo trong ít hơn 30% bệnh nhân.[6,63,64] Ngoài ra, các giá trị BE tiêu chuẩn bị ảnh hưởng bởi nhiễm toan có tăng cloride máu sau khi truyền saline đẳng trương, cũng như bởi suy thận, nhiễm toan ceton do đái tháo đường và giữ lại carbon dioxide kéo dài.[54] Ở những bệnh nhân đã được hồi sức dịch trong xe cứu thương và ở những người có suy thận từ trước, những rối loạn hô hấp mãn tính hoặc rối loạn acid-base hỗn hợp rất dễ phân tích sai. Ví dụ, một bệnh nhân bị toan hô hấp mạn tính sẽ có BE tiêu chuẩn là 4 mmol/l khi PaCO2 tăng thêm 10 mmHg trong một vài ngày. Nếu sốc và toan chuyển hóa tiến triển, BE tiêu chuẩn có thể trở thành khoảng 0 mmol/l, gợi ý không có một vấn đề chuyển hóa acid-base. Trong những trường hợp như vậy, anion gap tăng lên có thể hướng bác sĩ chẩn đoán một tình trạng toan chuyển hóa anion gap cao kết hợp với nhiễm toan hô hấp. Do đó, nếu rối loạn acid- base được đánh giá cẩn thận trong từng trường hợp cụ thể, các nghiên cứu gợi ý BE tiêu chuẩn và chấn thương có thể hữu ích trong việc hướng dẫn đưa ra quyết định lâm sàng.
Việc sử dụng BE tiêu chuẩn cũng đã được nghiên cứu rộng rãi ở trẻ sơ sinh và trẻ em, kể cả trẻ sơ sinh có bệnh não liên quan đến ngạt [65] và trẻ em bị chấn thương.[33,50,66] Những điểm lưu ý về BE tiêu chuẩn trong bối cảnh nhi khoa nằm ngoài phạm vi của tổng quan này.
Tóm lại, BE tiêu chuẩn vẫn còn là một trong những dấu hiệu thường được sử dụng nhất trong các đơn vị chăm sóc tích cực, để chẩn đoán toan chuyển hóa, và hướng dẫn hồi sức hoặc điều trị.[67] Trong điều trị chấn thương, BE tiêu chuẩn có thể được xác định nhanh chóng, được nghiên cứu nhiều, và dường như tốt hơn các dấu hiệu sinh tồn hoặc pH như là một điểm dừng hồi sức; tuy nhiên, không thể sử dụng bất kỳ một giá trị acid-base đơn lẻ nào làm điểm cuối. Với sự gia tăng phân tích khí máu tại giường, BE tiêu chuẩn có thể được đánh giá đơn giản và trong vòng vài phút sau khi bệnh nhân được nhập vào phòng cấp cứu.[50,51] Đo lường BE tiêu chuẩn thường yêu cầu máu động mạch, nó có thể khó đạt được trong bối cảnh chăm sóc cấp tính. Máu tĩnh mạch có thể lấy được dễ dàng hơn và nhanh hơn, và giá trị của BE tiêu chuẩn máu tĩnh mạch thường tương quan tốt với các giá trị máu động mạch.[11,68] Lý do cho mối tương quan chặt chẽ này là mức bicarbonate máu động mạch chỉ thấp hơn một chút so với mức bicarbonate máu tĩnh mạch và sự khác biệt giữa pH máu động mạch và tĩnh mạch quá nhỏ để gây ra những thay đổi đáng kể trong BE tiêu chuẩn.
KẾT LUẬN
BE tiêu chuẩn là một cấu thành hữu ích để đánh giá các rối loạn acid-base. BE tiêu chuẩn có sẵn từ hầu hết các bản in khí máu, và bốn tính toán của PaCO2 và BE tiêu chuẩn được sử dụng để đánh giá đáp ứng thứ phát trong các rối loạn acid-base rất dễ nhớ và dễ thực hiện hơn so với tính toán trong phương pháp sinh lý. Tính hữu ích của phương pháp BE tiêu chuẩn trong đánh giá acid- base được cải thiện khi kết hợp với anion gap. BE tiêu chuẩn có thể có vai trò trong đánh giá ban đầu và tiên lượng cho bệnh nhân nặng. Thuật ngữ xung quanh BE có thể gây nhầm lẫn, nhưng với một số kiến thức cơ bản, mô hình này rất dễ áp dụng trong thực hành lâm sàng. Các bác sĩ lâm sàng nên nhớ rằng các phép tính BE tiêu chuẩn là chính xác, nhưng các nhà sản xuất thiết bị khí máu cần chuẩn hóa phương trình tính toán BE tiêu chuẩn và chỉ sử dụng phép tính BE tiêu chuẩn do Ủy ban quốc gia về tiêu chuẩn phòng xét nghiệm lâm sàng khuyến cáo.[33]