Bài viết Hiệu quả và sự an toàn của huy động phổi ở bệnh nhân nhi bị tổn thương phổi cấp tính được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Efficacy and safety of lung recruitment in pediatric patients with acute lung injury
TÓM TẮT
Mục tiêu:
Để đánh giá sự an toàn và hiệu quả của thủ thuật huy động, Công cụ phổi mở, ở bệnh nhân nhi bị tổn thương phổi cấp tính và hội chứng suy hô hấp cấp tính.
Thiết kế:
Nghiên cứu đoàn hệ triển vọng sử dụng thiết kế các biện pháp lặp đi lặp lại.
Cài đặt:
Đơn vị chăm sóc đặc biệt nhi khoa tại một bệnh viện nhi đại học đô thị.
Bệnh nhân:
Hai mươi mốt bệnh nhân thở máy bị tổn thương phổi cấp tính.
Can thiệp:
Thủ thuật huy động sử dụng áp lực dương cuối kỳ thở ra tăng lên.
Các phép đo và kết quả chính:
Tỷ lệ PaO2/FIO2 tăng 53% ngay sau khi thủ thuật huy động. Tỷ lệ PaO2/FIO2 trung vị tăng từ 111 (phạm vi liên vùng IQR, 73-266) trước thủ thuật huy động lên 170 (IQR, 102-341) ngay lập tức sau thủ thuật (p <0,01). Cải thiện tỷ lệ PaO2/FIO2 vẫn tồn tại với mức tăng 80% so với đường cơ sở lúc 4 giờ và 40% vào lúc 12 giờ sau thủ thuật huy động. Tỷ lệ PaO2/FIO2 trung vị là 200 (IQR, 116- 257) 4 giờ sau thủ thuật (p <.05) và 156 (IQR, 127-236) 12 giờ sau thủ thuật (p <.01). So với trước khi thủ thuật, PaCO2 đã giảm đáng kể sau 4 giờ sau thủ thuật nhưng không ngay sau khi thủ thuật huy động. Giá trị trung bình PaCO2 là 49 torr (IQR, 44-60) so với 48 torr (IQR, 43-50) ngay lập tức sau thủ thuật (p = 0,69), 45 torr (IQR, 41-50) 4 giờ sau thủ thuật (p <0,01) và 43 torr (IQR, 38-51) vào lúc 12 giờ sau thủ thuật. Các thủ thuật huy động được dung nạp tốt ngoại trừ sự gia tăng đáng kể PaCO2 ở ba bệnh nhân. Không có sự kiện bất lợi nghiêm trọng nào liên quan đến việc thủ thuật huy động.
Kết luận:
Sử dụng công cụ huy động công cụ phổi mở đã được sửa đổi, bệnh nhân nhi bị tổn thương phổi cấp tính có thể đạt được sự cải thiện oxy và thông khí một cách an toàn với những lợi ích này có khả năng kéo dài đến 12 giờ sau thủ thuật huy động.
Chấn thương phổi cấp tính (ALI, Acute lung injury) và dạng nặng nhất, hội chứng suy hô hấp cấp tính (ARDS, acute respiratory distress syndrome), chiếm 1-4% trong tất cả các ca nhập viện tại khoa chăm sóc đặc biệt cho trẻ em. Tỷ lệ tử vong ước tính là 8-28% ở hầu hết các nhóm bệnh nhân (1-3). ALI được đặc trưng bởi sự sụp đổ phế nang phổi, giảm độ giãn nở và giảm oxy máu do tăng shunt trong phổi (4). Các nghiên cứu ở người lớn đã chứng minh rằng chiến lược thể tích khí lưu thông thấp làm giảm đáng kể tỷ lệ tử vong trong ALI (5-8).
Chiến lược thông khí thể tích khí lưu thông thấp có liên quan đến xẹp phổi tiến triển. Thủ thuật huy động phế nang (RMs, Recruitment maneuvers) có thể ngăn ngừa xẹp phổi bằng cách tăng tạm thời áp lực xuyên phổi (9). Các nghiên cứu trên động vật cho thấy các RM cải thiện quá trình oxy hóa và có thể làm giảm chấn thương phổi liên quan đến mất huy động (10, 11). Tuy nhiên, hiệu quả của RM ở người lớn và nhi khoa vẫn còn gây tranh cãi (9). Một số nghiên cứu cho thấy lợi ích về tỷ lệ tử vong và các thông số sinh lý như oxy hóa và độ giãn nở hệ hô hấp động (6, 12-28). Các nghiên cứu khác chỉ gợi ý một lợi ích thoáng qua hoặc không có lợi ích nào cả (29, 30).
Phương pháp huy động phổi đa dạng đã được mô tả trong tài liệu y khoa (9). RM có thể được áp dụng bằng cách tăng thể tích hoặc áp lực theo thời gian. Một kỹ thuật bơm phồng áp lực cao được duy trì (sustained high-pressure inflation technique) sử dụng áp lực từ 35 đến 50 cm H2O trong thời gian 20-40 giây. Kỹ thuật thở sâu không liên tục sử dụng ba nhịp thở sâu liên tiếp được đặt ở áp lực 45 cm H2O. Các phương pháp huy động khác là tăng PEEP không liên tục hoặc áp lực hít vào tối đa trong thời gian ngắn. Không có sự đồng thuận về hiệu suất tối ưu của các RM (31).
Chúng tôi không biết về bất kỳ nghiên cứu nào được công bố về các RM ở bệnh nhân nhi được thở máy với ALI. Mục tiêu của nghiên cứu này là đánh giá sự an toàn và hiệu quả của một RM, Công cụ phổi mở (OLT, Open Lung Tool), ở bệnh nhân nhi mắc ALI. OLT gần đây đã được chứng minh là hữu ích trong việc lựa chọn PEEP ngăn ngừa sự sụp đổ phế nang cuối thở ra (end- expiratory alveolar collapse) (PEEP tối ưu) trong nghiên cứu trên động vật và người lớn (32, 33). Chúng tôi đã đưa ra giả thuyết rằng việc huy động phổi có thể giúp cải thiện oxy và thông khí mà không có biến chứng ở bệnh nhân nhi mắc ALI.
Vật liệu và phương pháp
Hội đồng Đánh giá Thể chế tại Bệnh viện và Trung tâm Nghiên cứu Trẻ em ở Oakland cũng như Ủy ban Nghiên cứu Con người tại Trung tâm Y tế Đại học California San Francisco đã phê duyệt nghiên cứu này.
Các bệnh nhân liên tiếp trong khoa chăm sóc đặc biệt nhi khoa tại Bệnh viện Nhi đồng và Trung tâm nghiên cứu Oakland đã được sàng lọc trong nghiên cứu. Nhận được sự đồng ý cho tất cả những người tham gia nghiên cứu. Các tiêu chí thu nhận là: bệnh nhân nhi từ 1 tháng đến 18 tuổi trong vòng 72 giờ sau khi đáp ứng các định nghĩa về tiêu chí của Hội nghị đồng thuận châu Âu của Mỹ về ALI hoặc ARDS (34). Tiêu chí loại trừ ban đầu là: phẫu thuật cắt bỏ phổi gần đây (< 7 ngày), mất ổn định huyết động (được xác định là cần dopamine > 20 μg/kg/phút hoặc epinephrine > 0,1 μg/kg/phút hoặc nhiễm toan chuyển hóa kháng trị), thất thoát qua ống nội khí quản > 25% thể tích khí lưu thông hít vào, tràn khí màng phổi chưa đặt ống dẫn lưu ngực, lỗ rò phế quản – màng phổi, tăng áp lực nội sọ (> 20 mm Hg), chấn thương đầu nghiêm trọng, bệnh tim bẩm sinh tím tái, nhóm bác sĩ lâm sàng coi bệnh nhân không chấp nhận, hoặc thân nhân không đồng ý. Kết quả chính là sự cải thiện oxy hóa được đo bằng tỷ lệ PaO2/FiO2. Kết quả thứ phát là: cải thiện thông khí khi đo bằng PaCO2, rò rỉ không khí, hạ huyết áp (huyết áp tâm thu < 55 mm Hg ở trẻ sơ sinh, < 65 mm Hg ở trẻ nhũ nhi, < 70 mm Hg ở những trẻ 1-4 tuổi, < 80 mm Hg ở trẻ 5-12 tuổi, và < 90 mm Hg ở những người > 12 tuổi), giảm oxy máu (bão hòa oxy < 84%), nhịp tim chậm (nhịp tim < 60 nhịp/phút), chứng tăng CO2 máu (PaCO2 > 80) hoặc rối loạn nhịp tim.
Có tình trạng tăng CO2 máu thoáng qua liên quan đến RM ở ba trong số năm bệnh nhân đầu tiên tham gia nghiên cứu. Nghiên cứu đã tạm dừng và ban giám sát an toàn dữ liệu đã triệu tập. Do kết quả của đánh giá tạm thời, chúng tôi đã sửa đổi giao thức như sau: 1) tăng tần số máy thở trong thời gian sử dụng RM (xem sau đó); 2) loại trừ bệnh nhân bị nhiễm toan nặng (pH động mạch bắt đầu < 7,25; 3) dừng RM nếu có sự gia tăng carbon dioxide end-tidal; và 4) đảm bảo thể tích khí lưu thông ít nhất 4 mL/kg trong thời gian RM.
Bệnh nhân tham gia nghiên cứu được thở máy bằng máy thở Servo-I (Servo-I; Maquet Critical Care, Solna, Thụy Điển). Phần mềm OLT có sẵn trên máy thở Servo-I đã được sử dụng để hiển thị độ giãn nở động thời gian thực (Cdyn) trong quá trình áp dụng RM (35). Thuật toán OLT ban đầu không được thiết kế để sử dụng ở trẻ em. Do đó, chúng tôi đã quyết định sử dụng chương trình OLT được sửa đổi trong quá trình áp dụng RM của chúng tôi. Chúng tôi đã sử dụng chiến lược thông khí bảo vệ phổi để hạn chế áp lực tối đa xuống < 35 cm H2O và thể tích khí lưu thông xuống còn 6-8 mL/kg trọng lượng cơ thể lý tưởng. PEEP đã được điều chỉnh để giữ độ bão hòa oxy 88-93%.
Thủ thuật huy động
Một nhà trị liệu hô hấp với sự tham dự và/hoặc giám sát điều tra viên đồng nghiệp đã thực hiện các RM (Hình 1). Bệnh nhân đã được giảm đau, an thần và giãn cơ với vecuronium trước khi RM. Dấu hiệu sinh tồn đã được theo dõi liên tục trong quá trình thủ thuật. Các RM được chia thành hai phần riêng biệt. Phần đầu tiên của thủ thuật bao gồm tìm áp lực mở tới hạn (critical opening pressure). Áp lực mở tới hạn được xác định là PEEP mang lại Cdyn cao nhất. Các RM đã được thực hiện trong chế độ kiểm soát hỗ trợ/kiểm soát áp lực. Áp lực trên PEEP được đặt ở mức 15 cm H2O và FiO2 ở mức 100%. Tỷ lệ hít vào/thở ra được đặt ở mức 1: 1. Tần số máy thở không thay đổi nếu nhịp thở của bệnh nhân trước thủ thuật huy động dưới 30 nhịp thở/phút hoặc tần số máy thở được đặt ở mức 30 nhịp thở/phút nếu nhịp thở của bệnh nhân trước khi bắt đầu thủ thuật huy động > 30 nhịp thở/phút. PEEP được đặt ở mức 8 cm H2O và tăng thêm 2 cm H2O cứ sau 1 phút cho đến khi giảm Cdyn hoặc áp lực cực đại đạt tới 45 cm H2O, tùy theo trường hợp nào xảy ra trước.
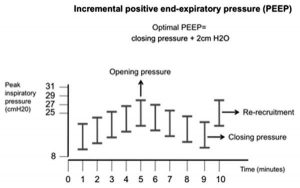
Phần thứ hai của RM bao gồm chuẩn độ PEEP giảm dần để tìm áp lực đóng tới hạn (critical closing pressure). Chúng tôi đã xác định áp lực đóng tới hạn là PEEP mang lại Cdyn cao nhất trong thử nghiệm PEEP giảm dần. Chúng tôi đã xác định PEEP tối ưu là áp lực đóng tới hạn cộng với 2 cm H2O. Bắt đầu ở áp lực mở quan trọng, chúng tôi đã giảm PEEP 2 cm H2O cứ sau 1 phút cho đến khi xác định được mức giảm Cdyn. Sau khi kết thúc chuẩn độ PEEP giảm dần, chúng tôi đã tuyển lại phổi trong 2 phút ở áp lực mở và điều chỉnh máy thở với cùng thông số được sử dụng khi bắt đầu RM nhưng thay đổi thành PEEP tối ưu được xác định trong quá trình điều khiển. Chúng tôi đã thực hiện thủ thuật huy động cho mỗi bệnh nhân trong tất cả các đối tượng nghiên cứu. Sau RM, FiO2 đã được điều chỉnh để giữ SpO2 88-93% và PEEP tối ưu được đặt trên máy thở. Nhóm lâm sàng đã được thông báo về việc xác định PEEP tối ưu. Khí máu động mạch được thu thập trước, ngay sau RM, lúc 4 giờ và lúc 12 giờ sau khi RM.
RM đã bị chấm dứt ngay lập tức nếu bệnh nhân bị hạ huyết áp (huyết áp tâm thu < 55 mm Hg ở trẻ sơ sinh, < 65 mm Hg ở trẻ nhũ nhi, < 70 mm Hg ở những trẻ 1-4 tuổi, < 80 mm Hg ở trẻ 5- 12 tuổi, và < 90 mm Hg ở những người > 12 tuổi), giảm oxy máu (bão hòa oxy < 84%), nhịp tim chậm (nhịp tim < 60 nhịp/phút), nếu khí máu động mạch đầu tiên sau khi bệnh nhân được đặt vào cài đặt RM ban đầu cho thấy nhiễm toan nặng (pH động mạch < 7,25) hoặc nếu CO2 end- tidal tăng đáng kể so với giá trị trước nghiên cứu: > 20 torr nếu pH động mạch 7,25-7,35, > 30 torr nếu pH động mạch 7,36-7,45 và > 40 torr nếu pH động mạch > 7,46 . Nếu RM bị dừng thứ phát do mức tăng cao không thể chấp nhận được của CO2 end-tidal, một khí máu động mạch được rút ra ngay lập tức để ghi nhận áp lực một phần của carbon dioxide động mạch (PaCO2).
Dựa trên dữ liệu tỷ lệ PaCO2 và PaO2/FIO2 thu được từ Gattinoni et al (36), một phân tích công suất đã được thực hiện trước khi thu thập dữ liệu, sử dụng phép thử t cặp, p < 0,05.
Chúng tôi ước tính cỡ mẫu của 22 bệnh nhân sẽ có 80% năng lượng để phát hiện sự khác biệt từ điểm này đến điểm khác về PaO2/FIO2 trung bình là 22 torr và sự khác biệt về PaCO2 trung bình là 2,9 torr với giả định là SD 68 torr và 9 torr, tương ứng.
Phân tích dữ liệu
Phân tích thống kê được thực hiện bằng cách sử dụng SAS (phiên bản 9.2, Cary, NC). Thống kê mô tả được tính toán trên các đặc điểm của bệnh nhân và dữ liệu lâm sàng và sinh lý, bao gồm cả phương tiện, trung bình và tỷ lệ phần trăm. Chúng tôi đã sử dụng các thử nghiệm không theo tỷ lệ để so sánh các thay đổi theo thời gian do kích thước mẫu nhỏ. Các xét nghiệm tổng xếp hạng Wilcoxon và xét nghiệm của Friedman cho các biện pháp lặp đi lặp lại với nhiều phép so sánh đã được áp dụng để kiểm tra các thay đổi theo thời gian trước pre-RM, post-RM, 4 giờ sau RM và 12 giờ sau RM RM trong các biến số sinh lý. Một mức ý nghĩa 0,05 đã được sử dụng cho tất cả các bài kiểm tra thống kê.
Các kết quả
Hai mươi mốt bệnh nhân được tham gia vào nghiên cứu từ tháng 12 năm 2007 đến tháng 3 năm 2009 (Bảng 1). RM được thực hiện một lần ở mỗi bệnh nhân và trong vòng 72 giờ sau khi đáp ứng tiêu chí ALI/ARDS.
Tác dụng của việc huy động phổi đối với quá trình oxy hóa
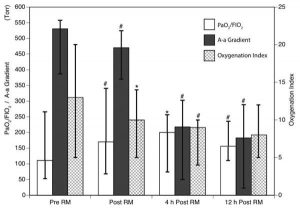
Tỷ lệ PaO2/FIO2 tăng 53% ngay sau RM (p <.01; Hình 2). Cải thiện tỷ lệ PaO2/FIO2 vẫn tồn tại với mức tăng 80% so với đường cơ sở lúc 4 giờ (p <0,05) và 40% vào lúc 12 giờ sau khi RM (p <0,01). Độ dốc oxy hóa phế nang giảm 12% ngay sau RM (p <.01, Hình 2), giảm 59% lúc 4 giờ và 66% lúc 12 giờ sau RM (p <0,01). So với đường cơ sở, chỉ số oxy hóa được cải thiện 24% ngay sau RM (p <0,05, Hình 2) và 31% vào 4 giờ sau RM (p <0,05).

Ảnh hưởng của RM đến thông khí
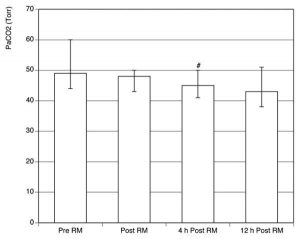
So với đường cơ sở, PaCO2 không thay đổi đáng kể ngay sau RM và 12 giờ sau RM, nhưng nó đã giảm đáng kể 4 giờ sau RM (p <.01; Hình 3).
Ảnh hưởng của RM đến biến hô hấp
Áp lực hít vào tối đa giảm 17% so với đường cơ sở lúc 4 giờ và 12 giờ sau khi RM (p <0,05; Bảng 2). FiO2 không thay đổi đáng kể vào 4 giờ và 12 giờ sau khi RM. Độ giãn nở động và áp lực đường thở trung bình không thay đổi đáng kể sau RM.
PEEP tối ưu được tìm thấy bởi RM khác biệt về mặt thống kê so với PEEP được chọn bởi bác sĩ lâm sàng để giữ SpO2 88-93%. PEEP tăng từ trung bình 8 cm H2O (IQR, 6-8) trước thủ thuật huy động lên 10 cm H2O (IQR, 8-12) sau RM (p = 0,02).
An toàn
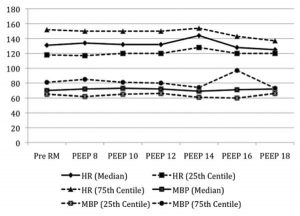
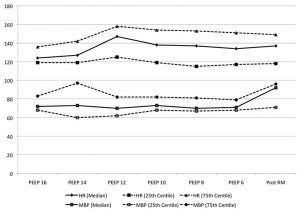
Tất cả các bệnh nhân dung nạp RM mà không có sự ảnh hưởng xấu lên huyết động (hạ huyết áp và/hoặc nhịp tim chậm) (Hình 4 và 5). Chúng tôi không tìm thấy sự khác biệt có ý nghĩa thống kê về nhịp tim tại các thời điểm được chọn trong các RM so với trước-RM. Chúng tôi đã tìm thấy một sự khác biệt có ý nghĩa thống kê về huyết áp động mạch trung bình tại các thời điểm được chọn trong các RM so với trước-RM. Sự khác biệt về huyết áp động mạch trung bình không có ý nghĩa lâm sàng và không có RM nào bị chấm dứt sớm thứ phát do hạ huyết áp. Không có trường hợp barotrauma, giảm oxy máu hoặc rối loạn nhịp tim. Có ba trường hợp tăng CO2 máu thoáng qua xảy ra trong thời gian RM và đã được giải quyết hoàn toàn vào cuối đợt huy động. Một trong ba RM này đã bị chấm dứt sớm thứ phát do chứng tăng CO2 máu thoáng qua. Các tiêu chí về giao thức và loại trừ đã được thay đổi tương ứng (xem phần Phương pháp).
Thảo luận
Nghiên cứu của chúng tôi cho thấy rằng trong một nhóm bệnh nhân nhi được thở máy có ALI/ARDS được lựa chọn, OLT RM đã sửa đổi: 1) cải thiện quá trình oxy hóa kéo dài đến 12 giờ sau khi RM; 2) không có tác dụng đáng kể về mặt lâm sàng đối với thông khí; và 3) là an toàn và dung nạp tốt.

Với các nghiên cứu nhi khoa ít ỏi, phương pháp huy động mà chúng tôi chọn dựa trên tài liệu dành cho người lớn, nghiên cứu trên động vật và khuyến nghị của nhà sản xuất Servo-I (12, 32, 35, 37, 38). Việc theo dõi liên tục độ giãn nở năng động bằng chương trình OLT là một công cụ hữu ích để xác định bắt đầu xẹp phổi sau một RM trong mô hình động vật của ARDS (32).
Các nghiên cứu ở người lớn cho thấy cải thiện oxy và độ giãn nở hệ hô hấp bằng chương trình OLT trong thời gian trị liệu RM ở bệnh nhân mắc ARDS (33). Thuật toán OLT ban đầu không được thiết kế để sử dụng ở trẻ em (35). Do đó, chúng tôi đã quyết định sử dụng chương trình OLT đã được sửa đổi để theo dõi liên tục Cdyn để xác định bắt đầu quá tải và xẹp phổi ở ALI/ARDS ở trẻ em.
Có rất ít nghiên cứu liên quan đến RM ở trẻ em. Marcus và các đồng nghiệp đã chứng minh rằng một RM cải thiện Cdyn ở trẻ em được gây mê toàn thân (39). Hai nghiên cứu được thực hiện ở trẻ em không có bệnh phổi đã được gây mê toàn thân để chụp cắt lớp vi tính hoặc chụp cộng hưởng từ cho thấy sự giảm chọn lọc khi đo bằng chụp cắt lớp ngực tính toán hoặc chụp cộng hưởng từ với các RM gián đoạn (40, 41). Duff et al (42) cho thấy giảm đáng kể nhu cầu oxy kéo dài đến 6 giờ sau khi các bác sĩ nhi khoa thở máy ở bệnh viện nhi khoa. Chúng tôi đã chứng minh sự cải thiện oxy hóa sớm và kéo dài đến 12 giờ sau khi một bệnh nhân nhi mắc bệnh ALI.
Sự cải thiện bền vững về oxy hóa sau các RM phụ thuộc vào tối ưu hóa PEEP sau khi hoàn thành RM (15). Trong một nghiên cứu trước đây của ARDSNet, các RM đã cải thiện quá trình oxy hóa, mặc dù những cải thiện về oxy hóa chỉ kéo dài 1 giờ sau khi các RM (29). Nghiên cứu ARDSNet kêu gọi cai PEEP nếu quá trình oxy hóa được cải thiện sau thủ thuật, điều này có thể phủ nhận lợi ích từ việc huy động ở một số bệnh nhân và chỉ tạo ra sự cải thiện ngắn về oxy trong những người phản ứng. Borges và đồng nghiệp (21), sử dụng áp lực RM cao hơn, đã có thể huy động phổi ở phần lớn bệnh nhân mắc ALI/ARDS. Hơn nữa, việc sử dụng mức PEEP cao sau khi thử nghiệm PEEP được hoàn thành cho phép lợi ích oxy hóa được duy trì ít nhất 6 giờ sau khi RM.
Các nghiên cứu khác đã duy trì các lợi ích oxy hóa đáng kể trong ít nhất 4 giờ bằng cách sử dụng thử nghiệm PEEP giảm dần để xác định mức độ tối ưu của các PEEP sau RM (20). Có thể là PEEP tối ưu do bác sĩ lâm sàng lựa chọn trong một số nghiên cứu có thể không đủ để duy trì các lợi ích oxy hóa của RM. Khả năng này được đề xuất bởi Sivan et al (42), người đã phát hiện ra rằng PEEP được lựa chọn lâm sàng ở trẻ em bị suy hô hấp cấp thứ phát do bệnh phổi hạn chế có liên quan đến thể tích phổi dưới FRC; tăng mức PEEP cho đến khi đạt được FRC dẫn đến việc độ giãn nở cải thiện sau huy động. Chúng tôi cũng nhận thấy rằng PEEP trước RM thấp hơn đáng kể so với PEEP sau RM, cho thấy các bác sĩ lâm sàng đánh giá thấp các yêu cầu PEEP ở trẻ em bị bệnh phổi hạn chế.
Nhìn chung, các RM được dung nạp tốt trong nghiên cứu của chúng tôi. Không có trường hợp thiếu oxy máu, barotrauma, rối loạn nhịp tim, hoặc ảnh hưởng xấu huyết động. Trong nghiên cứu duy nhất được công bố về các RM ở bệnh nhân nằm ngửa thở máy trong khoa chăm sóc đặc biệt ở trẻ em, 14% số RM phải ngừng thứ phát do kích động và nhịp tim chậm, cả hai đều được giải quyết ngay sau khi ngừng sử dụng RM (42). Trong nghiên cứu của chúng tôi, bệnh nhân đã được an thần và tê liệt trước RM. Không có thay đổi về nhịp tim hoặc huyết áp trong bất kỳ phần nào của RM sẽ gợi ý rằng các bệnh nhân gặp phải sự khó chịu với RM. Chúng tôi đã có ba trường hợp ứ PaCO2 thoáng qua liên quan đến RM. Chỉ có một trong ba RM này bị chấm dứt sớm thứ phát do chứng tăng CO2 máu thoáng qua. Các tác giả khác cũng đã báo cáo sự lưu giữ PaCO2 thoáng qua liên quan đến các RM mà không có ý nghĩa lâm sàng (21, 30). Cả trong nghiên cứu của chúng tôi và những người khác, những thay đổi này không được duy trì sau khi hoàn thành RM. Những thay đổi này được dự kiến vì RM liên quan đến việc mở rộng phổi, do đó tạm thời ảnh hưởng đến tưới máu. Bệnh nhân có khả năng nhạy cảm với những bất thường thông khí này có thể không phải là ứng cử viên tốt cho một RM.
Nghiên cứu của chúng tôi có một vài hạn chế. Đây là một nghiên cứu đơn trung tâm liên quan đến một số ít bệnh nhân. Do đó, chúng tôi chỉ có thể kiểm tra kết quả sinh lý ngắn hạn và không thể xác định ảnh hưởng đến kết quả lâu dài như ngày không thở máy và sống sót. Sự thay đổi oxy hóa, thước đo kết cục chính của chúng tôi, có thể bị ảnh hưởng bởi cả việc huy động phổi thực tế cũng như các yếu tố khác như cung lượng tim hoặc phân phối lại lưu lượng máu trong phổi bị tổn thương (37, 43) Cả tối ưu hóa RM và PEEP đều có thể cải thiện oxy hóa huy động phế nang sụp đổ. Bởi vì chúng tôi đã làm cả hai, cho dù RM và/hoặc thay đổi PEEP góp phần huy động phế nang và cải thiện oxy hóa không thể được xác định. Chúng tôi đã nghiên cứu tác động của một RM ở bệnh nhân nhi mắc ALI/ARDS sớm (ví dụ: < 72 giờ). Các RM không được lặp lại trong ALI/ARDS muộn. Điều này nên được xem xét trong các thử nghiệm trong tương lai.
Kết luận
Chiến lược tối ưu hóa OLT RM và PEEP được sửa đổi có thể cải thiện quá trình oxy hóa và dường như an toàn để sử dụng ở hầu hết bệnh nhân nhi mắc ALI/ARDS. Lợi ích oxy hóa có thể kéo dài đến 12 giờ sau RM. Có thể là lợi ích này phụ thuộc vào việc xác định và duy trì PEEP tối ưu sau RM. Các nghiên cứu tiếp theo cần làm sáng tỏ khía cạnh nào trong hai khía cạnh này là quan trọng hơn cho huy động phổi. Tương quan với quét chụp cắt lớp điện toán có thể giúp làm sáng tỏ câu hỏi này. Cuối cùng, các cuộc điều tra trong tương lai nên đánh giá lợi ích hoặc tác hại tiềm tàng của các RM lặp đi lặp lại. Các bác sĩ lâm sàng phải cẩn thận để xem xét các thuật toán máy thở được đề xuất bởi vì chúng có thể không được thiết kế cho hoặc thử nghiệm ở trẻ em.





