Bài viết Nhau bong non: Sinh lý bệnh, đặc điểm lâm sàng, chấn đoán,hậu quả được biên dịch bởi Bs Vũ Tài từ sách “Nhau bong non: Sinh lý bệnh, đặc điểm lâm sàng, chấn đoán, và hậu quả” của tác giả Cande V Ananth, PhD, MPH, Wendy L Kinzler, MD, FACOG.
1. GIỚI THIỆU
Nhau bong non là tình trạng bánh nhau bong một phần hoặc toàn bộ trước khi thai sổ. Chẩn đoán thường dành cho các thai kỳ trên 20 tuần tuổi. Các dấu hiệu lâm sàng chính là chảy máu âm đạo và đau bụng, thường đi kèm với các cơn co tử cung tăng trương lực, đaư tử cung khi sờ nắn và các dạng nhịp tim thai không an toàn. Nhau bong non là nguyên nhân đáng kề gây bệnh tật và tử vong cho cả mẹ và trẻ sơ sinh, đặc biệt khi nó xảy ra ở thai kỳ thiếu tháng.
Chú đề này sẽ thảo luận về sinh lý bệnh, căn nguyên, đặc điếm lâm sàng, chấn đoán và hậu quả của nhau bong non. Quản lý bệnh nhân bị nhau bong non được xem xét ở chủ đề riêng. (See “Placental abruption: Management and long-term prognosis”.)
2.TỶ LỆ MẮC MỚI
Nhau bong non làm phức tạp khoảng 2 đến 10 trên 1000 ca sinh. Hoa Kỳ và Canada ở giới giạn trên của khoảng này, trong khi Hà Lan, Tây Ban Nha, Phần Lan, Thụy Điên, Đan Mạch và Na Uy ở giới hạn dưới của khoảng này. Tỷ lệ mắc mới dường như đang gia tăng ở Hoa Kỳ, Canada và một số nước Bắc Âu, có thề do gia tăng sự lưu hành các yếu tố nguy cơ của rối loạn và / hoặc thay đổi trong việc xác nhận ca bệnh.
Hai phần ba số ca nhau bong non được phân loại là nặng, dựa trên sự hiện diện của bệnh tật / tử vong mẹ, thai nhi và trẻ sơ sinh. (See ‘Severe abruption’ below.).
Trong một loạt ca bệnh lớn gồm hơn 500 ca nhau bong non với thai sống, 60,4% xảy ra khi đủ tháng, 25,3% xảy ra ở tuần thứ 32-36 và 14,3% xảy ra trước 32 tuần. Tuy nhiên, tỷ lệ mắc mới theo tuổi thai thay đổi đáng kể phụ thuộc vào căn nguyên.
3.SINH LÝ BỆNH
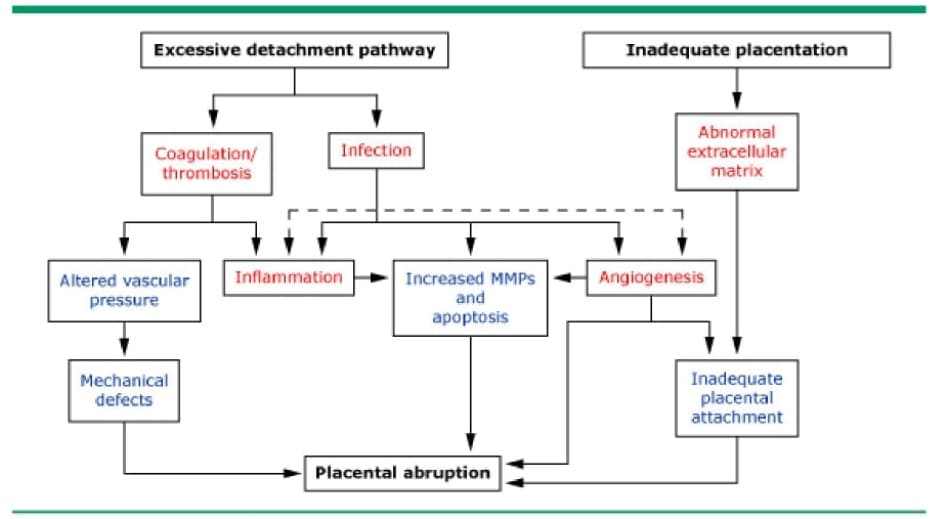
Nguyên nhân gây nhau bong non ngay lập tức là vỡ các mạch ở màng rụng nền của mẹ. Hiếm khi, chảy máu có nguồn gốc từ các mạch máu của tử cung-thai. Máu tích tụ chia tách màng rụng, bong lớp màng rụng có nhau thai bám.
Mạch máu mẹ bị vỡ có thể là động mạch hoặc tĩnh mạch. Bánh nhau bong hoàn toàn hoặc gần như hoàn toàn là do chảy máu động mạch áp lực cao ở khu vực trung tâm của bánh nhau gây lóc tách diện rộng qua mặt phân cách nhau thai-màng rụng. Điều này dẫn đến sự xuất hiện nhanh chóng của các biểu hiện lâm sàng có thể đe dọa tính mạng (ví dụ: chảy máu nặng, đông máu rải rác trong lòng mạch ở mẹ (DIC), bất thường nhịp tim thai). Chảy máu tĩnh mạch áp lực thấp, thường ở ngoại vi của bánh nhau (nhau bong non ở mép), có xu hướng tự giới hạn và dẫn đến bong một vùng nhau nhỏ. Các biểu hiện lâm sàng xảy ra theo thời gian (ví dụ: chảy máu nhẹ ngắt quãng, thiểu ối, và thai chậm tăng trưởng liên quan đến sự tái phân bố lưu lượng máu não giảm chỉ số xung động mạch não giữa ).
Thrombin đóng một vai trò quan trọng trong các hậu quả lâm sàng của nhau bong non và cũng có thể quan trọng trong cơ chế bệnh sinh của nó. Nó được hình thành thông qua hai con đường: ở một con đường, chảy máu màng rụng đến giải phóng yếu tố mô (thromboplastin) từ các tế bào màng rụng, tạo ra thrombin. Ở một con đường khác, tình trạng thiếu oxy mô màng rụng gây sản xuất các yếu tố tăng trưởng nội mô mạch máu, yếu tố này tác động trục tiếp lên các tế bào nội mô màng rụng gây ra biểu hiện bất thường của yếu tố mô, sau đó tạo ra thrombin. Việc sản xuất thrombin có thể dẫn đến các hậu quả lâm sàng sau:
• Các cơn co và tăng trương lực tử cung, vì thrombin là một tác nhân gây tăng trương lực tử cung mạnh, trực tiếp [ 12 ].
• Tăng cường biểu hiện metalloproteinase của chất nền, tăng số lượng các gen tham gia vào quá trình chết theo chương trình [ 11 ], và gây ra biểu hiện của các cytokine gây viêm (chủ yếu là interleukin-8), dần đến hoại tử mô và thoái hóa chất nền ngoại bào. Một vòng luẩn quẩn sau đó xảy ra, dẫn đến vỡ thêm nhiều mạch máu và thường dẫn đến khởi phát chuyển dạ và vỡ ối .
Ở những phụ nữ bị vỡ ối trước chuyển dạ, nguy cơ nhau bong non tăng lên khi thời gian tiềm tàng kéo dài, điều này gợi ý rằng tình trạng viêm sau khi vỡ màng ối có thể khởi phát nhau bong non chứ không phải là kết quả của một loạt các sự kiện dẫn đến bong nhau.
• Kích hoạt đông máu. Nếu một lượng lớn yếu tố mô (thromboplastin) được giải phóng, một lượng lớn thrombin sẽ được tạo ra và đi vào hệ tuần hoàn mẹ trong một khoảng thời gian ngắn. Điều này vượt quá các cơ chế kiểm soát cầm máu, không cho phép đủ thời gian để phục hồi các cơ chế bù trừ. Hậu quả lâm sàng là tình trạng chảy máu dữ dội toàn thân và do lắng đọng fibrin lan tỏa trong lòng mạch, tổn thương mô do thiếu máu cục bộ và thiếu máu tan máu vi mạch (ví dụ, DIC).
• Không còn progesterone chức năng do giảm biểu hiện của các thụ thể progesterone ở các tế bào màng rụng, dẫn đến khởi phát hoặc góp phần vào các cơn co tử cung.
4.NGUYÊN NHÂN
Nguyên nhân gây chảy máu ở màng rụng nền vẫn còn mang tính suy đoán trong hầu hết các trường hợp, mặc dù đã có nhiều nghiên cứu lâm sàng và dịch tề. Hầu hết các trường hợp nhau bong non dường như đều liên quan đến quá trình bệnh lý nhau thai mạn tính. Trong những trường hợp này, nhũng bất thường trong quá trình phát triển sớm các động mạch xoắn dẫn đến hoại tử màng rụng, viêm nhau thai và có thể nhồi máu, cuối cùng là vỡ mạch máu và chảy máu.
Một tỷ lệ nhỏ của tất cả trường hợp nhau bong non có liên quan đến các biến cố cơ học đột ngột (ví dụ như chấn thương bụng bàng vật tù) hoặc giải chèn ép tử cung nhanh (ví dụ sau khi sinh song thai đầu tiên). Sự căng giãn hoặc co đột ngột của thành tử cung bên dưới do các biến cố này gây rách nhau thai không đàn hồi [ 7,8 ]. Trong các vụ va chạm xe mô tô, một yếu tố bổ sung là quá trình tăng-giảm tốc nhanh của tử cung, gây ra sự căng giãn của tử cung mà không có sự căng giãn nhau thai đồng thời với, dẫn đến một lực cắt giữa nhau thai và thành tử cung. Chấn thương nặng ở mẹ có liên quan đến sự gia tăng nguy cơ nhau bong non gấp sáu lần, nhưng thậm chí ngay cả những chấn thương nhẹ cũng có thể dẫn đến nhau bong non.
5.YẾU TỐ NGUY CƠ
5.1.Lâm sàng
Nhau bong non trước đó là yếu tổ nguy cơ mạnh nhất, với nguy cơ tái phát cao hơn gấp 10 đến 15 lần [ 28 1 và cao hơn đến 93 lần (CI 95% 62-139) so với nhũng phụ nữ không bị nhau bong non trước đó, Các yếu tố nguy cơ chính khác được mô tả trong bảng (B table 1 ).
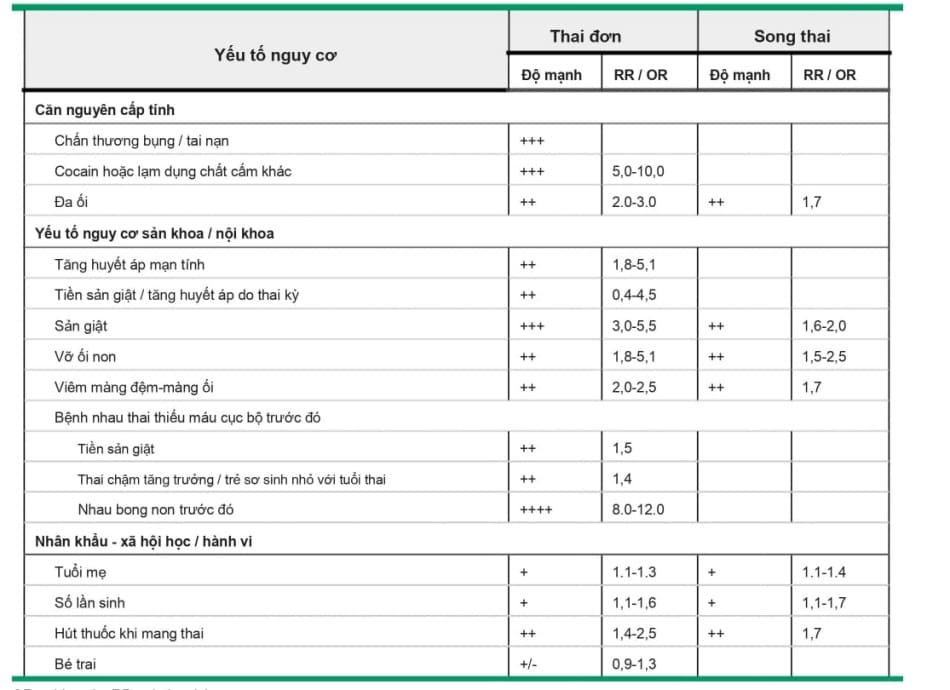
Sử dụng cocaine và hút thuốc là những yếu tố nguy cơ quan trọng nhưng ít phổ biến hơn đối với nhau bong non. Tác dụng sinh lý bệnh của cocaine trong việc gây ra nhau bong chưa được biết rõ, nhung có the liên quan đến sự co mạch do cocaine dẫn đến thiếu máu cục bộ, giãn mạch phản xạ và phá vỡ tính toàn vẹn của mạch máu. Có tới 10% phụ nữ sử dụng cocaine trong ba tháng cuối sẽ bị nhau bong non.
Hút thuốc là một trong sổ ít các yếu tổ nguy cơ có thể thay đổi được đổi với nhau bong non. Hút thuốc có liên quan đến tăng nguy cơ nhau bong non 2,5 lần, đú nghiêm trọng để dẫn đến tử vong thai nhi, và nguy cơ tăng 40% khi hút mỗi gói thuổc/ngày. (Các) cơ chế làm cơ sở cho mối quan hệ giữa hút thuốc và nhau bong non thì không rõ ràng. Một giả thuyết cho rằng tác dụng co mạch của việc hút thuốc lá gây giảm tưới máu nhau thai, có thể dẫn đến thiếu máu cục bộ, hoại tử và xuất huyết màng rụng dẫn đến nhau bong non [ 35,36 ]. Trong một nghiên cứu, bổ sung vitamin C-E dường như làm giảm nguy cơ nhau bong non trong số những người hút thuốc [ 37], nhưng phát hiện này phải được phiên giải một cách thận trọng với sổ lượng biến cổ nhỏ và khoảng tin cậy rộng.
Phụ nừ tăng huyết áp có nguy cơ bị nhau bong non nặng tăng gấp 5 lần so với phụ nữ có huyết áp bình thường. Liệu pháp hạ huyết áp dường như không làm giảm nguy cơ này ở phụ nữ bị tăng huyết áp mạn tính I 38 ]. Sự kết hợp giừa hút thuốc lá và tăng huyết áp có tác dụng hiệp đồng đối với nguy cơ .
Dị tật tử cung (ví dụ, tử cung hai sừng), dính tử cung và u xơ tử cung là những yếu tố nguy cơ yếu đối với nhau bong non. Chúng đại diện cho các vị trí không ổn định về mặt cơ học và sinh học để nhau thai làm tổ; nhau bong non ở các vị trí này có thể là do quá trình màng rụng hóa không đầy đủ và / hoặc xé rách.
Các yếu tố nguy cơ yếu khác đối với nhau bong non bao gồm hen, chị/em gái từng bị nhau bong non [ 43 1, dị tật bẩm sinh lớn ở thai nhi (đặc biệt khi thai bị chậm tăng trưởng), mổ lấy thai trước đó [ 45 ], tổn thương thận cấp liên quan đến thai kỳ[ 46 ], và thụ thai nhờ công nghệ hỗ trợ sinh sản. Ngoài ra, những bà mẹ có vóc dáng thấp và những bà mẹ sinh ra thai nhỏ so với tuổi thai (SGA) dễ bị nhau bong non nặng hơn; nguy cơ còn tăng hơn nữa nếu anh chị em ruột của cô ấy cũng bị SGA (relative risk 2,4, CI 95% 1,7-3,3), ủng hộ một gia đình dễ mắc bệnh nhau thai thiếu máu cục bộ.
Không có đủ dữ liệu để hỗ trợ khuyến nghị hạn chế hoạt động thể chất nhằm mục đích giảm nguy cơ nhau bong non, mặc dù những phụ nữ có tiền sử nhau bong non thường tránh hoạt động gắng sức vì sợ tái phát. Một nghiên cứu bắt chéo-ca bệnh về những phụ nữ sinh ở bệnh viện Peru báo cáo nguy cơ nhau bong non tăng ở thời điểm sau khi gắng sức vừa hoặc nặng (odds ratio 7,8, CI 95% 5,5-11,0), đặc biệt ở nhừng người có lối sống tĩnh tại [ 50]. Gắng sức thể chất được đánh giá thông qua thang điểm Borg tương tự trực quan 15 điểm, với điểm số từ 6 đến 20. Phụ nữ được yêu cầu xác định mức độ gắng sức dựa trên cường độ của các đợt hoạt động thể chất được phân loại là nhẹ (ví dụ: lau nhà), trung bình (ví dụ: khiêu vũ), hoặc nặng (ví dụ: chạy nước rút). Mặc dù có mối liên quan chặt chẽ giữa gắng sức thể chất rất gần với thời điểm sinh và nhau bong non, nhiều yếu tố gây nhiễu trong nghiên cứu này vẫn chưa được biết (như độ cao, thói quen ăn uống và các hình thức gắng sức khác). Các nghiên cứu tiến cứu nên được thực hiện để xác nhận phát hiện này ở các quần thể khác và nếu được thực hiện, để xác định loại gắng sức nào có thể liên quan đến nhau bong non.
5.2.Cận lâm sàng
Sự bất thường của các dấu ấn sinh hóa huyết thanh mẹ được sử dụng để sàng lọc hội chứng Down hoặc khiếm khuyết ống thần kinh làm tăng nguy cơ nhau bong non sau đó lên đến 10 lần. Các dấu ấn này bao gồm tăng alpha fetoprotein hoặc hCG, giảm protein A huyết tương liên quan đến thai kỳ hoặc estriol không liên họp, và inhibin A < bách phân vị thứ 5 hoặc > bách phân vị thứ 95, không giải thích được bởi nhũng bất thường của thai nhi. Phụ nữ có nhiều dấu ấn sinh hóa bất thường có nguy cơ cao nhất.
Ở những phụ nữ đã thực hiện sàng lọc hội chứng Down bằng cell-free DNA ở tam cá nguyệt thứ nhất, tỷ lệ cell-free DNA của thai nhi thấp có liên quan đến tăng nguy cơ bệnh tật sản khoa chung gấp 2,5 lần, bao gồm cả nhau bong non, trong một nghiên cứu.
Các nghiên cứu khoa học cũng cho thấy các chất chuyển hóa sớm ttong huyết thanh mẹ, các microRNA đặc hiệu nhau thai và suy giáp cận lâm sàng như là các dấu ấn sinh học của nhau bong non trong tương lai.
6.ĐẶC ĐIỀM LÂM SÀNG
6.1.Nhau bong non cấp tính
Biểu hiện của bệnh nhân – Phụ nữ bị nhau bong non cấp tính thường có các triệu chứng kinh điển như chảy máu âm đạo khởi phát đột ngột , đau bụng và / hoặc lưng từ nhẹ đến trung bình và cơn co tử cung. Đau lưng chiếm iru thế khi bánh nhau nằm ở thành sau của tử cung. Tử cung thường cứng, có thể cứng và đau khi sờ nắn.
Các cơn co thường có tần số cao và biên độ thấp, nhưng có thể có dạng cơn co điển hình của chuyển dạ và chuyển dạ có thể diễn ra nhanh chóng.
Chảy máu âm đạo từ nhẹ và không đáng kể về mặt lâm sàng đến nặng và đe dọa tính mạng. Lượng máu mất có thể được đánh giá thấp vì máu có thể bị giữ lại sau bánh nhau và do đó khó khăn trong việc định lượng. Lượng máu chảy ra âm đạo tương quan kém với mức độ nhau bong và không được dùng như một dấu hiệu hữu ích về nguy cơ sắp xảy ra đối với thai nhi hoặc mẹ.
Ngược lại, đau bụng, hạ huyết áp và bất thường nhịp tim thai gợi ý nhau bong non đáng kể trên lâm sàng có thể dẫn đến tử vong thai nhi và bệnh tật nặng cho mẹ. Khi triệu chứng biểu hiện là đau bụng, tỷ lệ bị tiền sản giật, sinh non, xuất huyết ở mẹ và tổn thương ở trẻ sơ sinh tăng so với những phụ nữ có triệu chứng biểu hiện là chảy máu âm đạo, nhấn mạnh rằng mức độ chảy máu tương quan kém với kết cục.
Khi bánh nhau bong > 50%, đông máu rải rác trong lòng mạch cấp tính (DIC) và thai chết là phổ biến.
Trong 10 đến 20% trường hợp nhau bong non, bệnh nhân chỉ có chuyển dạ sinh non và không có hoặc chảy máu âm đạo rất ít. Trong những trường họp này, được gọi là “nhau bong non thể ẩn”, toàn bộ hoặc phần lớn máu bị giữ lại giừa các màng thai và màng rụng,
thay vì thoát ra ngoài qua cổ tử cung và âm đạo [ 64 Ị. Do đó, ở nhũng thai phụ bị đau bụng và có cơn co tử cung, dù chỉ ra một ít máu âm đạo, cần nhanh chóng đánh giá kỹ luỡng thai nhi và mẹ xem có bong nhau thai không. Trong các trường hợp khác, nhau bong non nhỏ thể ẩn có thể không có triệu chứng và chỉ được nhận biết là một phát hiện tình cờ trên siêu âm.
Đôi khi, các dấu hiệu và triệu chứng của nhau bong non xuất hiện sau khi giải chèn ép tử cung nhanh, như sau khi vỡ ối không kiểm soát trong trường hợp đa ối hoặc sau khi sinh song thai đầu tiên. Các dấu hiệu và triệu chúng của nhau bong non cũng có thể xảy ra sau khi mẹ bị chấn thương bụng hoặc va chạm xe mô tô. Trong những trường hợp này, nhau bong non thường xuất hiện trong vòng 24 giờ sau khi xảy ra biến cố khởi phát và có xu hướng nặng. Biểu hiện lâm sàng và đánh giá sản khoa các nạn nhân chấn thương đang mang thai được mô tả chi tiết ở chủ đề riêng. (See “Initial evaluation and management of pregnant women with major trauma”, section on ‘Initial evaluation and management of major trauma’.)
Các dấu hiệu cận lâm sàng – Nhau bong / chảy máu nhẹ có thể không liên quan đến bất kỳ bất thường nào của các xét nghiệm cầm máu thường dùng.
Nhau bong nặng có thể dẫn đến Die. DIC xảy ra ở 10 đến 20% các ca nhau bong nặng với thai chết lưu (See “Disseminated intravascular coagulation (PIC) in adults: Evaluation and management”, section on ‘Diagnostic evaluation’.)
Nồng độ fibrinogen có mối tương quan tốt nhất với mức độ chảy máu , sự hiện diện của DIC quá mức, và cần truyền nhiều sản phẩm từ máu [ 67 1. Nồng độ fibrinogen ban đầu < 200 mg/dL được báo cáo có giá trị tiên đoán dương là 100% đối với băng huyết sau sinh nặng, trong khi mức >400 mg/dL có giá trị dự đoán âm là 79%. Chẩn đoán DIC ở phụ nữ mang thai được xem xét riêng. (See “Disseminated intravascular coagulation during pregnancy”, section on ‘Criteria for diagnosis’.)
Xét nghiệm Kleihauer-Betke hoặc phân tích tế bào theo dòng chảy dương tính ở một tỷ lệ nhỏ các trường hợp bị nhau bong non. Có mối tương quan kém giữa kết quả của các xét nghiệm này và có hoặc không có nhau bong non; độ nhạy chỉ 4%.
6.2.Hình ảnh
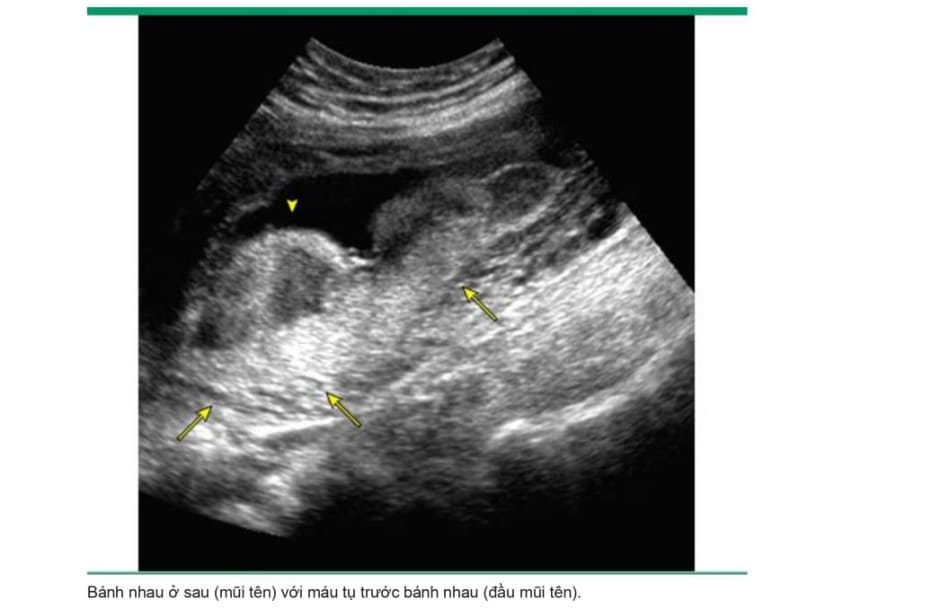
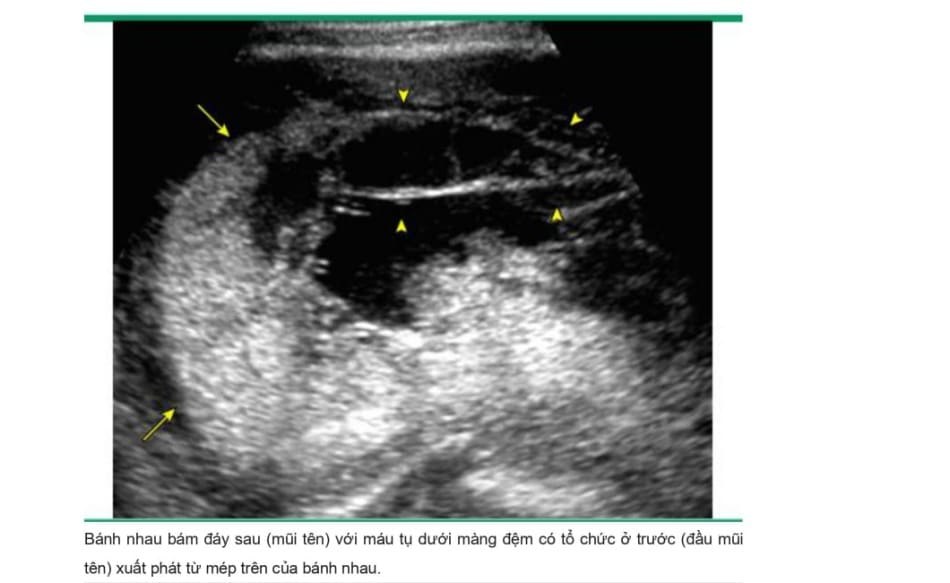
• Siêu âm – Xác định máu tụ sau bánh nhau là dấu hiệu siêu âm kinh điển của nhau bong non ( image 1), Máu tụ sau bánh nhau có hình dạng thay đổi; chúng có thể xuất hiện đồng nhất, hỗn họp và giảm âm, tăng âm hoặc đồng âm so với nhau thai. Giảm âm và trổng âm là các đặc điểm của tình trạng thoái triển chứ không phải là máu tụ cấp tính .
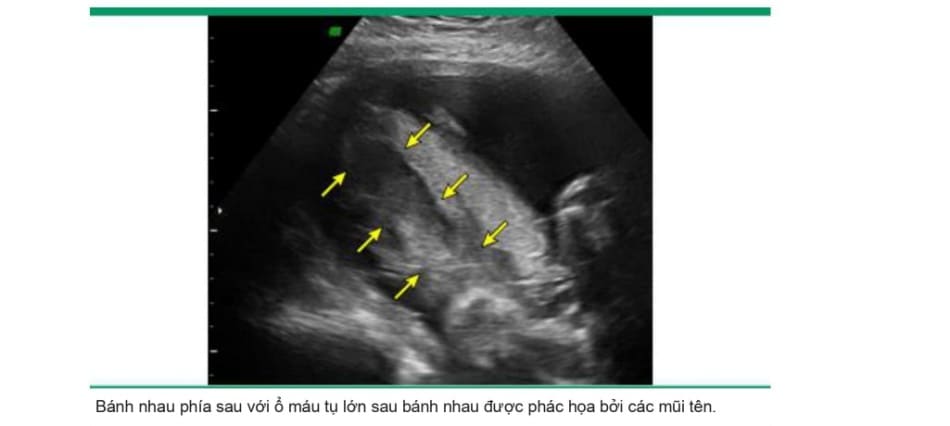
Độ nhạy của các dấu hiệu trên siêu âm để chẩn đoán nhau bong non chỉ từ 25 đến 60%, nhưng giá trị tiên đoán dưong tính cao (88%) khi các dấu hiệu siêu âm gợi ỷ nhau bong non ở bệnh nhân có triệu chứng. Tìm kiếm kỳ lường các dấu hiệu khác ở bệnh nhân có triệu chứng có thế cải thiện độ nhạy và độ đặc hiệu của siêu âm. Những dấu hiệu này bao gồm tụ dịch dưới màng đệm (thậm chí ở xa vị trí bám của bánh nhau), các mảnh vụn phản âm trong nước ổi, hoặc nhau thai dày lên, đặc biệt nếu nó lập lờ khi mẹ cử động (dấu hiệu “Jello”).
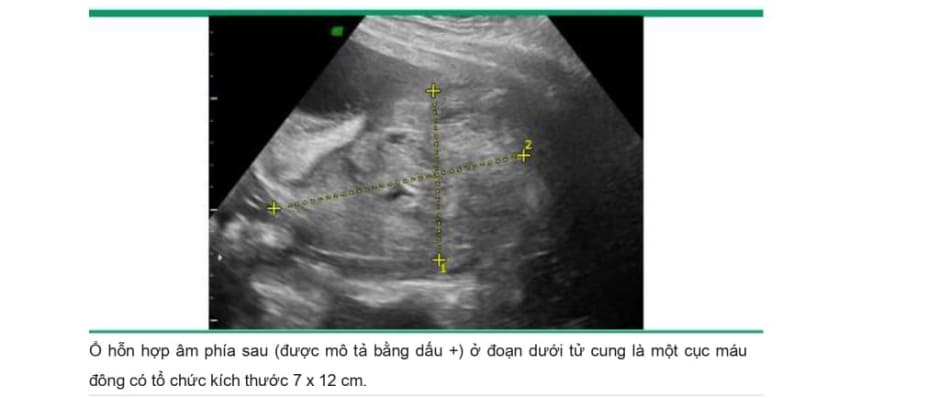
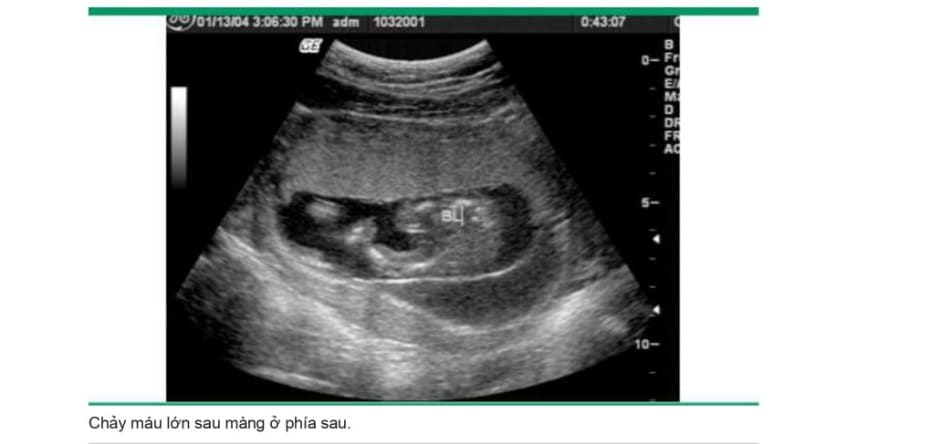
Các phát hiện trên siêu âm phù họp với nhau bong non có liên quan đến kết cục mẹ và chu sinh tồi nhất. Tuy nhiên, việc xác định có tụ máu hay không còn phụ thuộc vào mức độ chảy máu, tính chất mạn tính của tình trạng chảy máu và mức độ máu thoát ra ngoài qua cổ tử cung (image 3A-B and image 4A-B). Mặc dù kết cục tồi nhất dường như xảy ra khi có bằng chứng máu tụ sau bánh nhau trên hình ảnh siêu âm , nhưng khi không có tụ máu sau bánh nhau cũng không loại trừ khả năng xảy ra nhau bong non nặng vì máu có thể không tụ lại phía sau bánh nhau.
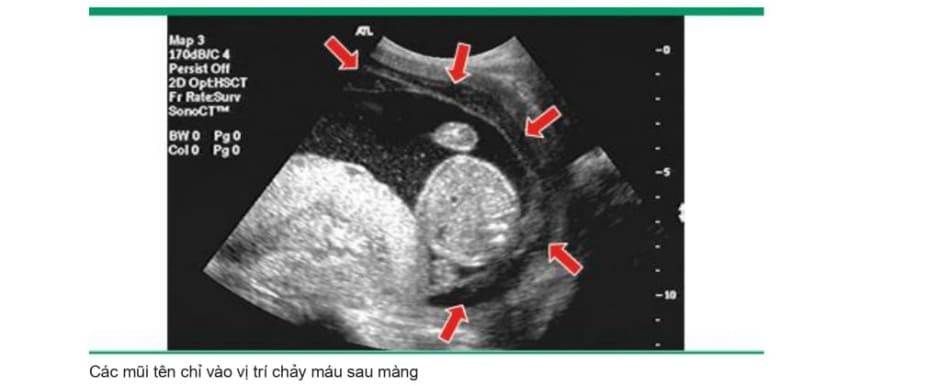
• Chụp cộng hưởng từ – Chụp cộng hưởng từ có thề phát hiện nhau bong non bị bỏ sót khi khám siêu âm, nhưng gia tăng tính chắc chắn trong chấn đoán không có khả năng thay đối việc quản lý hoặc hiệu quả về mặt chi phí.
• Chụp cắt lóp vi tính (CT) – Mặc dù CT có tiêm thuốc cản quang hiếm khi được sử dụng như một xét nghiệm hình ảnh đầu tiên trong thai kỳ, nó có thể được thực hiện sau chấn thương của mẹ để loại trừ tổn thương bên trong. Trong trường họp này, nó có độ nhạy cao nhưng độ đặc hiệu thấp đề xác định nhau bong non. CT cũng có thể ước tính mức độ (< 25% , 25 đến 50% , > 50% ) nhau bong.
Hậu quả – Đổi với mẹ, hậu quả tiềm tàng của nhau bong non chủ yếu liên quan đến mức độ nhau bong, trong khi các nguy cơ đổi với thai nhi liên quan đến cả mức độ nhau bong và tuổi thai khi mà cuộc sinh nở xảy ra. Với nhau bong non nhẹ, có thể không bị ảnh hưởng bất lợi đáng kể. Khi mức độ nhau bong tăng lên, nguy cơ đối với mẹ và chu sinh cũng tăng theo . Trong một nghiên cứu đoàn hệ hồi cứu, tần suất các biến chứng mẹ nghiêm trọng ở những phụ nữ không bị nhau bong non, nhau bong non nhẹ và nhau bong non nặng lần lượt là 15, 33 và 142 trên 10.000 phụ nữ .
• Hậu quả đối vói mẹ – Hậu quả nghiêm trọng đối với mẹ do nhau bong non bao gồm:
• Mất máu quá mức và DIC, thường cần truyền máu và có thể dẫn đến sốc giảm thể tích, suy thận, hội chúng suy hô hấp ở người lớn, suy đa cơ quan, cắt tủ’ cung chu sản và hiếm khi, tử vong.
• Mổ lấy thai cấp cứu vì chỉ định của thai nhi hoặc mẹ.
Ngoài nhũng hậu quả cấp tính này, người mẹ gia tăng nguy cơ mắc bệnh tim mạch sớm lâu dài và tăng gấp đôi nguy cơ tử vong sau tái thông động mạch vành. Những nguy cơ gia tăng này có thể phản ánh nhũng bất thường mạch máu nền của mẹ biểu hiện trong quá trình mang thai như nhau bong non. Tăng tỷ lệ tử vong chung và ở độ tuổi sớm hơn so với phụ nữ không bị nhau bong non cũng đã được ghi nhận.
• Hậu quả đối vói thai nhi / trẻ sơ sinh – Hậu quả nghiêm trọng đối với thai nhi và trẻ sơ sinh do nhau bong non bao gồm:
• Tăng tỷ lệ bệnh tật và tử vong chu sinh liên quan đến giảm oxy máu, ngạt, cân nặng khi sinh thấp và / hoặc sinh non.
• Thai chậm tăng trưởng (với nhau bong non mạn tính). (See ‘Chronic abruption’ below.)
Trong các nghiên cứu quần thể, tỷ lệ tử vong chu sinh dao động từ 3 đến 12% (so với 0,6% ở các trường hợp sinh không bị nhau bong non). Hơn 50% trường họp tử vong chu sinh liên quan đến nhau bong non là thai chết do ngạt trong tử cung, thường xảy ra khi bánh nhau bong > 45%, đặc biệt là nhau bong ở trung tâm . Tử vong ở giai đoạn sau sinh chủ yếu liên quan đến sinh non.
Nhau bong non có liên quan đến 10% số ca sinh non. Sinh non có thể là do tình trạng của thai nhi hoặc mẹ không đảm bảo, hoặc có thể liên quan đến chuyển dạ sinh non hoặc vỡ ối non thiếu tháng. Đáng chú ý, tỷ lệ tử vong chu sinh liên quan đến nhau bong non dường như đang giảm.
Thai nhi bị ngạt, sinh non và chậm tăng trưởng có thể liên quan đến các di chứng ngắn hạn và dài hạn, và nhau bong non dường như làm tăng nguy cơ. Một nghiên cứu trên 29 trẻ sơ sinh với thai kỳ phức tạp do nhau bong non ở trung bình 29 tuần tuổi đã báo cáo gia tăng gấp 10 lần bệnh hoại tử trắng quanh não thất so với trẻ sơ sinh phù họp với thai kỳ không bị nhau bong non; tỷ lệ hoại tử trắng quanh não thất là 34% . Sự khiếm khuyết phát triển thần kinh lâu dài trong số nhũng trẻ sinh ra sau khi bị nhau bong non dường như chủ yếu là do sinh non. (See “Short-term complications of the preterm infant” and “Perinatal asphyxia in term and late preterm infants” and “Infants with fetal (intrauterine) growth restriction” and “Long-term outcome of the preterm infant”.)
Bệnh lý nhau thai – Nhau bong non được xem là một chẩn đoán lâm sàng: Chỉ một nửa số ca bong nhau cấp tính, được phát hiện sẽ được xác nhận về mô học. Các phát hiện phổ biến nhất là lõm vào bề mặt bánh nhau của mẹ và xuất huyết trong nhung mao.
Trong những trường hợp ít cấp tính hơn, có thể thấy tổ chức máu tụ lõm vào nhu mô. Có thể có các ổ nhồi máu gần đây và được đặc trưng bởi sự bảo tồn cấu trúc đệm nhung mao, sự thoái hóa lá nuôi hợp bào tăng bạch cầu ái toan, và sự kết dính nhung mao với các bạch cầu trung tính rải rác gian nhung mao. Những ổ nhồi máu này cần khoảng bốn đến sáu giờ để phát triển. Tuy nhiên, dường như không có sự tiến triển rõ ràng tìmg bước của các tổn thương mô học cho phép xác định thời điểm chính xác của tình trạng nhau bong.
Các phát hiện mô học, như xuất huyết trong màng rụng và / hoặc sau màng lan tỏa, tế bào sắc tố, huyết khối gian nhung mao nền không đều và xuất huyết mô đệm nhung mao gần đây, không đặc hiệu để chẩn đoán. Bằng chứng mô học của xuất huyết màng rụng được ghi nhận ở 2-4% các ca sinh; hầu hết các trường hợp có liên quan đến vỡ ối non thiếu tháng hoặc chuyển dạ và sinh non hơn là chẩn đoán nhau bong non trên lâm sàng.
Trong một loạt ca bệnh lớn, kiểm tra đại thể bánh nhau khi sinh cho thấy tần suất bánh nhau bong ước tính như sau: bánh nhau bong < 25% (54%); bánh nhau bong từ 25 đến 49% (16%); bánh nhau bong từ 50 đến 74% (13%); bánh nhau bong > 75% (17% ).
Tái phát – Phụ nữ bị nhau bong non có nguy cơ bị nhau bong non cao hơn gấp vài lần và các biểu hiện khác của bệnh nhau thai thiếu máu cục bộ ở lần mang thai tiếp theo. (See “Placental abruption: Management and long-term prognosis”, section on ‘Recurrence risk’ and “Placental abruption: Management and long-term prognosis”, section on ‘Other pregnancy-related risks’.)
Nhau bong non mạn tính – Phụ nữ bị nhau bong non mạn tính có biểu hiện chảy máu tương đối nhẹ, mạn tính, ngắt quãng. Họ có nguy cơ xuất hiện các biểu hiện lâm sàng của bệnh nhau thai thiếu máu cục bộ theo thời gian, như thiểu ối (gọi là chuỗi nhau bong non mạn tính-thiểu ối , thai chậm tăng trưởng và tiền sản giật . Họ cũng có nguy cơ bị vỡ ối non thiếu tháng.
Các xét nghiệm đông máu thường bình thường. Kiểm tra siêu âm có thể xác định máu tụ bánh nhau (sau màng, rìa hoặc trung tâm), và kiểm tra siêu âm liên tiếp có thể cho thấy thai chậm tăng trưởng và / hoặc thiểu ối.
Nhau bong non ở tam cá nguyệt thứ hai kèm theo thiểu ối có tiên lượng xấu, bao gồm tỷ lệ thai chết, sinh non và bệnh tật sơ sinh nghiêm trọng hoặc tử vong cao .
Kiểm tra mô học nhau thai có thể thấy các tổn thương mạn tính, như viêm màng rụng mạn tính (tế bào lympho có hoặc không có tương bào), hoại tử màng rụng, viêm nhung mao, bệnh mạch máu màng rụng (đặc biệt, ở các mạch máu của cuộn màng ngoài nhau thai), nhồi máu nhau thai, huyết khối gian nhung mao, nhung mao kém phát triển, và lắng đọng hemosiderin.
7.CHẨN ĐOÁN
Chẩn đoán nhau bong non chủ yếu dựa vào lâm sàng, nhưng các phát hiện từ các nghiên cứu hình ảnh, cận lâm sàng và bệnh lý sau sinh có thể được sử dụng để hỗ trợ chẩn đoán lâm sàng. Phụ nữ bị nhau bong non cấp tính có biểu hiện kinh điển với khởi phát đột ngột chảy máu âm đạo từ nhẹ đến trung bình và đau bụng và / hoặc lưng, kèm theo các cơn co tử cung. Tử cung tăng trương lực / cứng và có thể đau khi sờ nắn cả trong và giữa các cơn co. Ở những bệnh nhân có các triệu chứng kinh điển, bất thường nhịp tim thai hoặc thai chết lưu trong tử cung và / hoặc đông máu rải rác trong lòng mạch ở mẹ (DIC) hỗ trợ mạnh cho chẩn đoán lâm sàng và gợi ý nhau bong non diện rộng. (See ‘Patient presentation’ above and ‘Chronic abruption’ above.)
Kiểm tra siêu âm hữu ích trong việc xác định máu tụ sau bánh nhau và loại trừ các rối loạn khác liên quan đến chảy máu âm đạo và đau bụng (see ‘Differential diagnosis’ below). Máu tụ sau bánh nhau là dấu hiệu siêu âm kinh điển và hỗ trợ mạnh cho chẩn đoán lâm sàng, nhung dấu hiệu này không có ở nhiều bệnh nhân bị nhau bong non. (See imaging’ above.) Sau sinh, không có các dấu hiệu đặc trưng của nhau thai không loại trừ chẩn đoán. Trong một nghiên cúu bệnh- chứng đa trung tâm, đánh giá đại thể và mô bệnh học nhau thai được chuẩn hóa chỉ có thể xác nhận một chẩn đoán lâm sàng mạnh ở 30% trường hợp (49/162). (See ‘Placental pathology’ above.)
Nhau bong non nặng – Nhau bong non nặng được định nghĩa là nhau bong non với > 1 trong số các biến chứng sau đây ở mẹ, thai nhi hoặc trẻ sơ sinh :
• Mẹ – DIC, sốc giảm thể tích, truyền máu, cắt tử cung, suy thận, tử vong trong bệnh viện.
• Thai nhi – Tình trạng không đảm bảo, thai chậm thăng trưởng, tử vong.
• Trẻ sơ sinh – Sinh non, nhỏ so với tuổi thai, từ vong.
8.CHẨN ĐOÁN PHÂN BIỆT
Ở những thai phụ bị nghi ngờ nhau bong non, chẩn đoán phân biệt chảy máu âm đạo kèm theo đau và các cơn co tử cung bao gồm chuyển dạ, nhau tiền đạo, vỡ tử cung và tụ máu dưới màng đệm.
Các dấu hiệu và triệu chúng của chuyển dạ khởi phát từ từ hơn so với nhau bong non. Khởi phát chuyển dạ (sinh non hoặc đủ tháng) được đặc trưng bởi các cơn co tử cung nhẹ, thưa và / hoặc không đều; các cơn co trở nên thường xuyên và đau hơn theo thời gian và kèm theo xóa và / hoặc mở cổ tử cung. Dịch nhầy tích tụ trong cổ tử cung có thể chảy ra ngoài dưới dạng chất tiết trong, màu hồng hoặc hơi có máu (tức là nút nhầy, có máu), đôi khi vài ngày trước khi bắt đầu chuyển dạ. Chuyển dạ sớm thường ít chảy máu hơn, tử cung ít cứng hơn, ít đau bụng hơn và ít cơn co tần số cao hơn so với nhau bong non; tuy nhiên, có sự trùng lặp về các triệu chứng vì nhau bong non có thể gây chuyển dạ hoặc xảy ra trong khi sinh. (See “Preterm labor: Clinical findings, diagnostic evaluation, and initial treatment”.)
Biểu hiện lâm sàng đặc trưng của nhau tiền đạo là chảy máu âm đạo không đau sau 20 tuần tuổi thai; tuy nhiên, 10 đến 20% phụ nữ có các cơn co tử cung kèm theo chảy máu. Vì vậy, có thể khó phân biệt nhau bong non và nhau tiền đạo trên lâm sàng vì nhau bong non có thể không đi kèm với đau đáng kể và nhau tiền đạo có thể không đau. Ở thai phụ bị chảy máu âm đạo, nên thực hiện siêu âm để xác định xem nhau tiền đạo có phải là nguồn gốc gây chảy máu hay không. (See “Placenta previa: Epidemiology, clinical features, diagnosis, morbidity and mortality”, section on ’Diagnosis’.)
Vỡ tử cung phổ biến nhất ở nhũng phụ nữ có phẫu thuật tử cung trước đó, và thường xảy ra trong khi chuyển dạ. Các dấu hiệu của vỡ tử cung có thể bao gồm các bất thường nhịp tim thai khởi phát đột ngột, chảy máu âm đạo, đau bụng liên tục, ngùng các cơn co tử cung, sự thụt vào của phần ngôi thai, mẹ bị hạ huyết áp và nhịp tim nhanh. Nhiều triệu chứng trong số này cũng được thấy với nhau bong non vì vỡ tử cung thường dẫn bong nhau; tuy nhiên, ngùng các cơn co tử cung, sự thụt vào của phần ngôi thai, khi xuất hiện, có liên quan mạnh với vỡ tử cung và sẽ là bất thường trong khi nhau bong non. (See “Uterine rupture: After previous cesarean delivery” and “Uterine rupture: Unscarred uterus”.)
Tụ máu dưới màng đệm được cho là kết quả của tình trạng bong một phần màng đệm khỏi thành tử cung, ngược lại với nhau bong non, đó là do bánh nhau bong ra khỏi thành tử cung. Bệnh nhân không có triệu chúng hoặc chảy máu âm đạo nhẹ. Ngược lại với nhau bong non, thường không có đau bụng, một số ít bệnh nhân đau quặn hoặc có các cơn co tử cung, và chẩn đoán thường được đưa ra trước thay vì sau 20 tuần tuổi thai. Chẩn đoán dựa vào những phát hiện trên siêu âm về vùng trống âm hoặc giảm âm hình lưỡi liềm sau màng thai, vùng này cũng có thể nâng cao rìa bánh nhau. Phụ nữ có máu tụ dưới màng đệm gia tăng nguy cơ nhau bong non gấp hơn 5 lần cũng như các biến chứng thai kỳ khác (ví dụ, chuyển dạ sinh non, vỡ ối non).
9.XÁC ĐỊNH NGUYÊN NHÂN GÂY NHAU BONG NON
Trong trường hợp không có sự kiện chấn thương hoặc cơ học xảy ra trước đó, không thể xác định chắc chắn nguyên nhân của hầu hết các trường họp nhau bong non. (See ’Etiology1 above.)
Hỏi bệnh kỹ lưỡng và khám lâm sàng có thể xác định các yếu tố nguy cơ của rối loạn (see ‘Risk factors’ above). Mặc dù sử dụng cocaine hoặc methamphetamine có thể dẫn đến nhau bong non, nhưng chúng tôi không thực hiện sàng lọc độc chất thường quy ở tất cả các bệnh nhân bị nhau bong non không rõ nguyên nhân. Chúng tôi thực hiện xét nghiệm độc chất trong nước tiểu ở những bệnh nhân có yếu tố nguy cơ sử dụng chất gây nghiện. Society for Maternal-Fetal Medicine đề nghị cân nhắc xét nghiệm chất cấm đối với cocaine và amphetamine ở những bệnh nhân có các biến chứng lâm sàng cấp tính như nhau bong non hoặc tăng huyết áp nặng không rõ nguyên nhân . (See “Clinical assessment of substance use disorders” and “Substance use during pregnancy: Screening and prenatal care”.)
Việc tầm soát cận lâm sàng đối với các tình trạng nền, như suy giáp cận lâm sàng, tại thời điểm biểu hiện nhau bong non không được khuyến cáo, vì nó cung cấp rất ít sự hỗ trợ trong việc đánh giá cấp tính hoặc quản lý nhau bong non.
10.QUẢN LÝ
(See “Placental abruption: Management and long-term prognosis”.)
11.TÓM TẮT VÀ KHUYẾN CÁO
• Nhau bong non là tình trạng bánh nhau bong một phần hoặc toàn bộ trước khi thai sổ (See ‘Introduction’ above.)
• Hầu hết nhau bong non có liên quan đến quá trình mạch máu bệnh lý mạn tính, nhưng một số là do các biến cố cấp tính, như chấn thương hoặc co mạch. Nguyên nhân gây nhau bong non ngay lập tức là do vỡ các mạch máu mẹ ở màng rụng nền. Sự giải phóng yếu tố mô và tạo ra thrombin sau đó dẫn đến nhiều hậu quả lâm sàng của nhau bong non cấp tính. (See ‘Etiology’ above.)
• Nhau bong non trước đó là yếu tố nguy cơ chính. Các yếu tố nguy cơ của nhau bong non được liệt kê trong bảng (5 Table 1). (See ‘Risk factors’ above.)
• Các triệu chứng và dấu hiệu kinh điển của nhau bong non cấp tính là chảy máu âm đạo, đau bụng, cơn co tử cung, từ cung cứng và đau khi sờ nắn, và có thể có biểu đồ nhịp tim thai (FHR) không an toàn. Ở 10 đến 20% trường hợp nhau bong non, bệnh nhân chỉ có chuyển dạ sinh non và không có chảy máu âm đạo. Một số nhau bong non không có triệu chứng. Lượng máu chảy ra không tương quan tốt với mức độ chảy máu của mẹ và không thể được sử dụng như một dấu ấn để đánh giá mức độ nhau bong non. Các bất thường nhịp tim thai (FHR) gợi ý nhau bong đáng kể ưên lâm sàng có thể dẫn đến tử vong thai nhi. (See ‘Patient presentation’ above.)
• Cục máu đông sau bánh nhau là dấu hiệu siêu âm kinh điển của nhau bong non, nhưng không phải lúc nào cũng có. (See ‘Imaging’ above.)
• Khi bánh nhau bong > 50%, đông máu rải rác trong lòng mạch (DIC) và thai chết lưu là phổ biến. (See ‘Laboratory findings’ above and ‘Consequences’ above.)
• Ngược lại với nhau bong non cấp tính, bệnh nhân bị nhau bong non mạn tính có chảy máu tương đối nhẹ, mạn tính, ngắt quãng và có các biểu hiện lâm sàng phát triển theo thời gian, như thiểu ối, thai chậm tăng trưởng và tiền sản giật. (See ‘Chronic abruption’ above.)
• Chẩn đoán nhau bong non cấp tính là chẩn đoán lâm sàng và dựa vào sự khởi phát đột ngột của chảy máu âm đạo từ nhẹ đến trung bình và đau bụng và / hoặc lưng, kèm theo các cơn co tử cung. Cục máu đông sau bánh nhau là dấu hiệu siêu âm kinh điển và hỗ trợ mạnh cho chẩn đoán lâm sàng, nhung không có ở nhiều bệnh nhân nhau bong non. Ở những bệnh nhân có các triệu chúng kinh điển, các bất thường nhịp tim thai (FHR) hoặc thai chết lưu trong tử cung và / hoặc DIC hỗ trợ mạnh cho chẩn đoán lâm sàng và gợi ý nhau bong non diện rộng. (See ‘Diagnosis’ above.)
• Nhau bong non nặng được định nghĩa là nhau bong non với > 1 biến chứng ở mẹ (DIC, sốc giảm thể tích, truyền máu, cắt tử cung, suy thận, tử vong trong bệnh viện), biến chứng thai nhi (tình trạng không an toàn, chậm tăng trưởng, tủ’ vong) hoặc biến chúng trẻ sơ sinh (sinh non, nhỏ so với tuổi thai, tử vong). (See ‘Severe abruption’ above.)
• Phụ nữ bị nhau bong non có nguy cơ bị nhau bong non cao hơn gấp vài lần ở lần mang thai sau đó, đặc biệt nếu nhau bong non mức độ nặng. (See ‘Recurrence’ above.)
12.THAM KHẢO
1. Ananth cv, Keyes KM, Hamilton A, et al. An international contrast of rates of placental abruption: an aqe-period-cohort analysis. PLoS One 2015; 10:e0125246.
2. Ruiter L, Ravelli AC, de Graaf IM, et al. Incidence and recurrence rate of placental abruption: a longitudinal linked national cohort study in the Netherlands. Am J Obstet Gynecol 2015; 213:573.e1.
3. Ananth cv, Oyelese Y, Yeo L, et al. Placental abruption in the United States, 1979 through 2001: temporal trends and potential determinants. Am J Obstet Gynecol 2005; 192:191.
4. Pariente G, Wiznitzer A, Sergienko R, et al. Placental abruption: critical analysis of risk factors and perinatal outcomes. J Matern Fetal Neonatal Med 2011; 24:698,
5. Ananth cv, Lavery JA, Vintzileos AM, et al. Severe placental abruption: clinical definition and associations with maternal complications. Am J Obstet Gynecol 2016; 214:272.e1.
6. Tikkanen M. Placental abruption: epidemiology, risk factors and conseguences. Acta Obstet Gynecol Scand 2011; 90:140.
7. Ananth cv, Getahun D, Peltier MR, Smulian JC. Placental abruption in term and preterm gestations: evidence for heterogeneity in clinical pathways. Obstet Gynecol 2006; 107:785.
8. Ananth cv, Oyelese Y, Prasad V, et al. Evidence of placental abruption as a chronic process: associations with vaginal bleeding early in pregnancy and placental lesions. Eur J Qbstet Gynecol Reprod Biol 2006; 128:15.
9. Morales-Roselló J, Khalil A, Akhoundova F, et al. Fetal cerebral and umbilical Doppler in pregnancies complicated by late-onset placental abruption. J Matern Fetal Neonatal Med 2017; 30:1320.
10. Mackenzie AP, Schatz F, Krikun G, et al. Mechanisms of abruption-induced premature rupture of the fetal membranes: Thrombin enhanced decidual matrix metalloproteinase-3 (stromelysin-1) expression. Am J Obstet Gynecol 2004; 191:1996.
11. Krikun G, Huang ST, Schatz F, et al. Thrombin activation of endometrial endothelial cells:
a possible role in intrauterine growth restriction. Thromb Haemost 2007; 97:245.
12. Elovitz MA, Ascher-Landsberg J, Saunders T, Phillippe M. The mechanisms underlying the stimulatory effects of thrombin on myometrial smooth muscle. Am J Obstet Gynecol 2000; 183:674.
13. Incebiyik A, Uyanikoglu H, Hilali NG, et al. Does apoptotic activity have a role in the development of the placental abruption? J Matern Fetal Neonatal Med 2017; :1.
26. Melamed N, Aviram A, Silver M, et al. Pregnancy course and outcome following blunt trauma. J Matern Fetal Neonatal Med 2012; 25:1612.
27. Cheng HT, Wang YC, Lo HC, et al. Trauma during pregnancy: a population-based analysis of maternal outcome. World J Surg 2012: 36:2767.
28. Ananth cv, Savitz DA, Williams MA. Placental abruption and its association with hypertension and prolonged rupture of membranes: a methodologic review and meta¬analysis, Obstet Gynecol 1996; 88:309,
29. Ananth cv, Smulian JC, Demissie K, et al. Placental abruption among singleton and twin births in the United States: risk factor profiles. Am J Epidemiol 2001; 153:771.
30. Bauer CR, Shankaran s, Bada HS, et al. The Maternal Lifestyle study: drug exposure during pregnancy and short-term maternal outcomes. Am J Obstet Gynecol 2002; 186:487.
31. Hoskins IA, Friedman DM, Frieden FJ, et al. Relationship between antepartum cocaine abuse, abnormal umbilical artery Doppler velocimetry, and placental abruption. Obstet Gynecol 1991; 78:279.
32. Mbah AK, Alio AP, Fombo DW, et al. Association between cocaine abuse in pregnancy and placenta-associated syndromes using propensity score matching approach. Early Hum Dev 2012; 88:333.
33. Shobeiri F, Masoumi sz, Jenabi E. The association between maternal smoking and placenta abruption: a meta-analysis. J Matern Fetal Neonatal Med 2017; 30:1963.
34. Kramer MS, Usher RH, Pollack R, et al. Etiologic determinants of abruptio placentae. Obstet Gynecol 1997; 89:221.
35. Suzuki K, Minei LJ, Johnson EE. Effect of nicotine upon uterine blood flow in the pregnant rhesus monkey. Am J Obstet Gynecol 1980; 136:1009.
36. Kaminsky LM, Ananth cv, Prasad V, et al. The influence of maternal cigarette smoking on placental pathology in pregnancies complicated by abruption. Am J Obstet Gynecol 2007; 197:275.e1.
37. Abramovici A, Gandley RE, Clifton RG, et al. Prenatal vitamin c and E supplementation in smokers is associated with reduced placental abruption and preterm birth: a secondary analysis. BJOG 2015; 122:1740.
38. Sibai BM, Mabie wc, Shamsa F, et al. A comparison of no medication versus methyldopa or labetalol in chronic hypertension during pregnancy. Am J Obstet Gynecol 1990; 162:960.
39. Ananth cv, Savitz DA, Bowes WA Jr, Luther ER. Influence of hypertensive disorders and cigarette smoking on placental abruption and uterine bleeding during pregnancy. Br J Obstet Gynaecol 1997; 104:572.
40. Jenabi E, Ebrahimzadeh Zagami s. The association between uterine leiomyoma and placenta abruption: A meta-analysis. J Matern Fetal Neonatal Med 2017; 30:2742.
41. Mendola p, Laughon SK, Mãnnistõ Tl, et al. Obstetric complications among US women with asthma. Am J Obstet Gynecol 2013: 208:127.e1.
42. Baghlaf H, Spence AR, Czuzoi-Shulman N, Abenhaim HA. Pregnancy outcomes among women with asthma. J Matern Fetal Neonatal Med 2019; 32:1325.
43. Rasmussen s, Irgens LM. Occurrence of placental abruption in relatives. BJOG 2009; 116:693.
44. Riihimaki 0, Metsãranta M, Ritvanen A, et al. Increased prevalence of major congenital anomalies in births with placental abruption. Obstet Gynecol 2013; 122:268.
45. Jackson s, Fleege L, Fridman M, et al. Morbidity following primary cesarean delivery in the
Danish National Birth Cohort. Am J Obstet Gynecol 2012; 206:139,e1,
46. Liu Y, Ma X, Zheng J, et al. Pregnancy outcomes in patients with acute kidney injury during pregnancy: a systematic review and meta-analysis. BMC Pregnancy Childbirth 2017; 17:235.
47. Vermey BG, Buchanan A, Chambers GM, et al. Are singleton pregnancies after assisted reproduction technology (ART) associated with a higher risk of placental anomalies compared with non-ART singleton pregnancies? A systematic review and meta-analysis. BJOG 2019; 126:209.
48. Ogawa K, Morisaki N, Saito s, et al. Association of Shorter Height with Increased Risk of Ischaemic Placental Disease. Paediatr Perinat Epidemiol 2017; 31:198.
49. Rasmussen s, Ebbing c, Linde LE, Baghestan E. Placental abruption in parents who
were born small: registry-based cohort study. BJOG 2018; 125:667.
50. Chahal HS, Gelaye B, Mostofsky E, et al. Physical Exertion Immediately Prior to Placental Abruption: A Case-Crossover study. Am J Epidemiol 2018; 187:2073.
51. Katz VL, Chescheir NC, Cefalo RC. Unexplained elevations of maternal serum alpha¬fetoprotein. Obstet Gynecol Surv 1990; 45:719.
52. Tikkanen M, Hamalainen E, Nuutila M, et al. Elevated maternal second-trimester serum alpha-fetoprotein as a risk factor for placental abruption. Prenat Diaqn 2007; 27:240.
53. van Rijn M, van der Schouw YT, Hagenaars AM, et al. Adverse obstetric outcome in low- and high- risk pregnancies: predictive value of maternal serum screening. Obstet Gynecol 1999; 94:929.
54. Chandra s, Scott H, Dodds L, et al. Unexplained elevated maternal serum alpha¬fetoprotein and/or human chorionic gonadotropin and the risk of adverse outcomes. Am J Obstet Gynecol 2003: 189:775.
55. Blumenfeld YJ, Baer RJ, Druzin ML, et al. Association between maternal characteristics, abnormal serum aneuploidy analytes, and placental abruption. Am J Obstet Gynecol 2014; 211:144.e1.
56. Ananth cv, Wapner RJ, Ananth s, et al. First-Trimester and Second-Trimester Maternal
Serum Biomarkers as Predictors of Placental Abruption. Obstet Gynecol 2017, 129:465.
57. Yefet E, Kuzmin o, Schwartz N, et al. Predictive Value of Second-Trimester Biomarkers and Maternal Features for Adverse Pregnancy Outcomes. Fetal Diagn Ther 2017; 42:285.
58. Krishna I, Badell M, Loucks TL, et al. Adverse perinatal outcomes are more frequent in pregnancies with a low fetal fraction result on noninvasive prenatal testing, Prenat Diaqn 2016; 36:210.
59. Gelaye B, Sumner SJ, McRitchie s, et al. Maternal Early Pregnancy Serum Metabolomics Profile and Abnormal Vaginal Bleeding as Predictors of Placental Abruption: A Prospective Study. PLoS One 2016; 11:e0156755.
60. Miura K, Hiqashijima A, Murakami Y, et al. Circulating Levels of Pregnancy-Associated, Placenta-Specific microRNAs in Pregnant Women With Placental Abruption. Reprod Sci 2016.
61. Breathnach FM, Donnelly J, Cooley SM, et al. Subclinical hypothyroidism as a risk factor for placental abruption: evidence from a low-risk primiqravid population. Aust N z J Obstet Gynaecol 2013; 53:553.
62. Kasai M, Aoki s, Ogawa M, et al. Prediction of perinatal outcomes based on primary symptoms in women with placental abruption. J Obstet Gynaecol Res 2015; 41:850.
63. Mei Y, Lin Y. Clinical significance of primary symptoms in women with placental abruption. J Matern Fetal Neonatal Med 2018; 31:2446.
64. Oyelese Y, Ananth cv. Placental abruption. Obstet Gynecol 2006; 108:1005.
65. Ananth cv, Berkowitz GS, Savitz DA, Lapinski RH. Placental abruption and adverse perinatal outcomes. JAMA 1999; 282:1646.
66. de Lloyd L, Bovinqton R, Kaye A, et al. Standard haemostatic tests following major obstetric haemorrhage. Int J Obstet Anesth 2011; 20:135.
67. Wang L, Matsunaga s, Mikami Y, et al. Pre-delivery fibrinogen predicts adverse maternal or neonatal outcomes in patients with placental abruption. J Obstet Gynaecol Res 2016; 42:796.
68. Charbit B, Mandelbrot L, Samain E, et al. The decrease of fibrinogen is an early predictor of the severity of postpartum hemorrhage. J Thromb Haemost 2007; 5:266.
69. Emery CL, Morway LF, Chung-Park M, et al. The Kleihauer-Betke test. Clinical utility, indication, and correlation in patients with placental abruption and cocaine use. Arch Pathol Lab Med 1995; 119:1032.
70. Dhanrai D, Lambers D. The incidences of positive Kleihauer-Betke test in low-risk pregnancies and maternal trauma patients. Am J Obstet Gynecol 2004; 190:1461.
71. Cahill AG, Bastek JA, stamilio DM, et al. Minor trauma in pregnancy–is the evaluation unwarranted? Am J Qbstet Gynecol 2008; 198:208.e1.
72. Atkinson AL, Santolaya-Forgas J, Matta p, et al. The sensitivity of the Kleihauer-Betke test for placental abruption. J Obstet Gynaecol 2015; 35:139,
73. Glantz c, Purnell L. Clinical utility of sonography in the diagnosis and treatment of placental abruption. J Ultrasound Med 2002; 21:837.
74. Sholl JS. Abruptio placentae: clinical management in nonacute cases. Am J Obstet Gynecol 1987: 156:40.
75. Jaffe MH, Schoen wc, Silver TM, et al. Sonography of abruptio placentae. AJR Am J Roentgenol 1981; 137:1049.
76. Shinde GR, Vaswani BP, Patange RP, et al. Diagnostic Performance of Ultrasonography for Detection of Abruption and Its Clinical Correlation and Maternal and Foetal Outcome. J Clin Diagn Res 2016; 10:QC04.
77. Yeo L, Ananth cv, Vintzileos AM. Placental abruption, Lippincott, Williams & Wilkins, Ha gerstown, Maryland 2003.
78. Nyberg DA, Mack LA, Benedetti TJ, et al. Placental abruption and placental hemorrhage: correlation of sonographic findings with fetal outcome. Radiology 1987; 164:357.
79. Masselli G, Brunelli R, Di Tola M, et al. MR imaging in the evaluation of placental
abruption: correlation with sonographic findings. Radiology 2011; 259:222.
80. Linduska N, Dekan s, Messerschmidt A, et al. Placental pathologies in fetal MRI with pathohistological correlation. Placenta 2009; 30:555.
81. Jha p, Melendres G, Biịan B, et al. Trauma in pregnant women: assessing detection of post- traumatic placental abruption on contrast-enhanced CT versus ultrasound. Abdom Radiol (NY) 2017; 42:1062.
82. Ananth cv, Wilcox AJ. Placental abruption and perinatal mortality in the United States. Am J Epidemiol 2001; 153:332.
83. Ananth cv, Smulian JC, Srinivas N, et al. Risk of infant mortality among twins in relation to placental abruption: contributions of preterm birth and restricted fetal growth. Twin Res Hum Genet 2005; 8:524.
84. Raymond EG, Mills JL. Placental abruption. Maternal risk factors and associated fetal conditions. Acta Obstet Gynecol Scand 1993; 72:633.
85. Rasmussen s, Irgens LM, Bergsjo p, Dalaker K. Perinatal mortality and case fatality after placental abruption in Norway 1967-1991. Acta Obstet Gynecol Scand 1996; 75:229,
86. Ananth cv, Demissie K, Hanley ML. Birth weight discordancy and adverse perinatal outcomes among twin gestations in the United States: the effect of placental abruption. Am J Obstet Gynecol 2003; 188:954.
87. Chang YL, Chang SD, Cheng PJ. Perinatal outcome in patients with placental abruption with and without antepartum hemorrhage. Int J Gynaecol Obstet 2001; 75:193.
88. Sheiner E, Shoham-Vardi I, Hadar A, et al. Incidence, obstetric risk factors and pregnancy outcome of preterm placental abruption: a retrospective analysis. J Matern Fetal Neonatal Med 2002; 11:34.
89. DeRoo L, Skịaerven R, Wilcox A, et al. Placental abruption and long-term maternal cardiovascular disease mortality: a population-based registry study in Norway and Sweden. Eur J Epidemiol 2016; 31:501.
90. Ray JG, Booth GL, Alter DA, Vermeulen MJ. Prognosis after maternal placental events
and revascularization: PAMPER study. Am J Qbstet Gynecol 2016; 214:106.e1.
91. Pariente G, Shoham-Vardi I, Kessous R, et al. Placental abruption as a significant risk factor for long-term cardiovascular mortality in a follow-up period of more than a decade. Paediatr Perinat Epidemiol 2014; 28:32.
92. Ananth cv, Hansen AV, Williams MA, Nybo Andersen AM. Cardiovascular Disease in Relation to Placental Abruption: A Population-Based Cohort study from Denmark. Paediatr Perinat Epidemiol 2017; 31:209.
93. Riihimaki 0, Paavonen J, Luukkaala T, et al. Mortality and causes of death among women with a history of placental abruption. Acta Obstet Gynecol Scand 2017; 96:1315.
94. Tikkanen M, Luukkaala T, Gissler M, et al. Decreasing perinatal mortality in placental abruption. Acta Obstet Gynecol Scand 2013; 92:298.
95. Faiz AS, Demissie K, Rich DQ, et al. Trends and risk factors of stillbirth in New Jersey 1997-2005. J Matern Fetal Neonatal Med 2012; 25:699.
96. Brailovschi Y, Sheiner E, Wiznitzer A, et al. Risk factors for intrapartum fetal death and trends over the years. Arch Gynecol Obstet 2012; 285:323.
97. Downes KL, Shenassa ED, Grantz KL. Neonatal Outcomes Associated With Placental Abruption. Am J Epidemiol 2017; 186:1319.
98. Rasmussen s, Irgens LM, Dalaker K. A history of placental dysfunction and risk of placental abruption. Paediatr Perinat Epidemiol 1999; 13:9,
99. Ananth cv, VanderWeele TJ. Placental abruption and perinatal mortality with preterm delivery as a mediator: disentangling direct and indirect effects. Am J Epidemiol 2011; 174:99.
100. Aliyu MH, Salihu HM, Lynch o, et al. Placental abruption, offspring sex, and birth outcomes in a large cohort of mothers. J Matern Fetal Neonatal Med 2012; 25:248.
101. Nkwabong E, Tiomela Goula G. Placenta abruption surface and perinatal outcome. J Matern Fetal Neonatal Med 2017; 30:1456.
102. Atkinson AL, Santolaya-Forgas J, Blitzer DN, et al. Risk factors for perinatal mortality in patients admitted to the hospital with the diagnosis of placental abruption. J Matern Fetal Neonatal Med 2015; 28:594.
103. Gibbs JM, Weindling AM. Neonatal intracranial lesions following placental abruption. Eur J Pediatr 1994; 153:195.
104. Ananth cv, Friedman AM, Lavery JA, et al. Neurodevelopmental outcomes in children in relation to placental abruption. BJOG 2017; 124:463.
105. Chen AL, Goldfarb IT, Scourtas AO, Roberts DJ. The histologic evolution of revealed, acute abruptions. Hum Pathol 2017; 67:187.
106. Salafia CM, Lopez-Zeno JA, Sherer DM, et al. Histologic evidence of old intrauterine bleeding is more freguent in prematurity. Am J Obstet Gynecol 1995; 173:1065.
107. Elliott JP, Gilpin B, Strong TH Jr, Finberg HJ. Chronic abruption-oligohydramnios seguence. J Reprod Med 1998; 43:418.
108. Shenker L, Reed KL, Anderson CF, Borjon NA. Significance of oligohydramnios complicating pregnancy. Am J Obstet Gynecol 1991; 164:1597.
109. Shipp TD, Bromley B, Pauker s, et al. Outcome of singleton pregnancies with severe oligohydramnios in the second and third trimesters. Ultrasound Obstet Gynecol 1996; 7:108.
110. Kobayashi A, Minami s, Tanizaki Y, et al. Adverse perinatal and neonatal outcomes in patients with chronic abruption-oligohydramnios seguence. J Obstet Gynaecol Res 2014; 40:1618.
111. Maso G, D’Ottavio G, De Seta F, et al. First-trimester intrauterine hematoma and outcome of pregnancy. Obstet Gynecol 2005; 105:339.
112. Seki H, Kuromaki K, Takeda s, Kinoshita K. Persistent subchorionic hematoma with clinical symptoms until delivery. Int J Gynaecol Obstet 1998; 63:123.
113. Tuuli MG, Norman SM, Odibo AO, et al. Perinatal outcomes in women with subchorionic hematoma: a systematic review and meta-analysis, Obstet Gynecol 2011; 117:1205,
114. Gorman MC, Orme KS, Nguyen NT, et al. Outcomes in pregnancies complicated by methamphetamine use. Am J Obstet Gynecol 2014; 211:429.e1.
115. Cressman AM, Natekar A, Kim E, et al. Cocaine abuse during pregnancy. J Obstet Gynaecol Can 2014; 36:628.
116. Kerker BD, Horwitz SM, Leventhal JM. Patients’ characteristics and providers’ attitudes: predictors of screening pregnant women for illicit substance use. Child Abuse Negl 2004; 28:209.
117. Ecker J, Abuhamad A, Hill w, et al. Substance use disorders in pregnancy:
clinical, ethical, and research imperatives of the opioid epidemic: a report of a joint workshop of the Society for Maternal-Fetal Medicine, American College of Obstetricians and Gynecologists, and American Society of Addiction Medicine. Am J Obstet Gynecol 2019;
221 :B5.