Bài viết Ống thông mũi lưu lượng cao trong điều trị suy hô hấp cấp giảm oxy máu ở bệnh nhân COVID-19: Đánh giá hệ thống về hiệu quả và các nguy cơ tạo khí dung, phân tán và lây truyền nhiễm trùng được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc High-flow nasal cannula for acute hypoxemic respiratory failure in patients with COVID-19: systematic reviews of effectiveness and its risks of aerosolization, dispersion, and infection transmission
Tóm tắt
Mục đích
Chúng tôi đã tiến hành hai cuộc đánh giá do Tổ chức Y tế Thế giới ủy quyền để thông báo về việc sử dụng ống thông mũi lưu lượng cao (HFNC, high-flow nasal cannula) ở những bệnh nhân bị bệnh coronavirus (COVID-19). Chúng tôi đã tổng hợp các bằng chứng liên quan đến tính hiệu quả và an toàn (đánh giá 1), cũng như các nguy cơ phát tán giọt bắn (droplet), tạo hạt khí dung (aerosol) và lây truyền liên quan (đánh giá 2) của các tác nhân vi rút.
Nguồn
Tìm kiếm tài liệu đã được thực hiện trong Ovid MEDLINE, Embase, Web of Science, cơ sở dữ liệu Trung Quốc và medRxiv. Đánh giá 1: chúng tôi tổng hợp kết quả từ các thử nghiệm ngẫu nhiên có đối chứng (RCT, randomized-controlled trials) so sánh HFNC với liệu pháp oxy thông thường (COT, conventional oxygen therapy) ở những bệnh nhân nặng suy hô hấp giảm oxy máu cấp. Đánh giá 2: chúng tôi đã tóm tắt các phát hiện từ các nghiên cứu đánh giá sự phân tán giọt bắn, tạo hạt khí dung hoặc lây truyền nhiễm trùng liên quan đến HFNC. Đối với cả hai đánh giá, các chuyên gia đánh giá được ghép nối tiến hành sàng lọc, trích xuất dữ liệu và đánh giá sai lệch một cách độc lập. Chúng tôi đánh giá tính chắc chắn của bằng chứng bằng phương pháp GRADE.
Những phát hiện chính
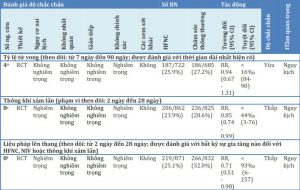
Không có nghiên cứu đủ điều kiện bao gồm bệnh nhân COVID-19. Đánh giá 1: 12 RCT (n = 1.989 bệnh nhân) cung cấp bằng chứng có độ chắc chắn thấp rằng HFNC có thể làm giảm thông khí xâm lấn (nguy cơ tương đối [RR], 0,85; khoảng tin cậy 95% [CI], 0,74 đến 0,99) và sự leo thang của liệu pháp oxy (RR , 0,71; CI 95%, 0,51 đến 0,98) ở bệnh nhân suy hô hấp. Kết quả không hỗ trợ cho sự khác biệt về tỷ lệ tử vong (độ chắc chắn trung bình), hoặc thời gian nằm viện hoặc thời gian nằm chăm sóc đặc biệt (độ chắc chắn trung bình và thấp, tương ứng). Đánh giá 2: bốn nghiên cứu đánh giá sự phân tán giọt bắn và ba nghiên cứu đánh giá sự tạo và phân tán của hạt khí dung cung cấp bằng chứng chắc chắn rất thấp. Hai nghiên cứu mô phỏng và một nghiên cứu chéo cho thấy những phát hiện hỗn hợp về ảnh hưởng của HFNC đối với sự phân tán giọt bắn. Mặc dù hai nghiên cứu mô phỏng báo cáo không có sự gia tăng liên quan đến sự phân tán của hạt khí dung, nhưng một nghiên cứu báo cáo rằng tốc độ lưu lượng cao hơn có liên quan đến việc tăng mật độ hạt khí dung ở các vùng.
Kết luận
Ống thông mũi lưu lượng cao có thể làm giảm nhu cầu thông khí xâm lấn và lên thang điều trị so với COT ở bệnh nhân COVID-19 bị suy hô hấp cấp giảm oxy máu. Lợi ích này phải được cân bằng với nguy cơ lây truyền qua đường không khí (airborne).
Vào tháng 12 năm 2019, các nhà điều tra đã xác định được một loại coronavirus mới, sau đó được Tổ chức Y tế Thế giới (WHO) đặt tên là coronavirus hội chứng hô hấp cấp tính nghiêm trọng (SARS-CoV-2), là nguyên nhân gây ra các ca viêm phổi không điển hình ở Vũ Hán, Trung Quốc. Kể từ đó, căn bệnh do SARS-CoV-2 (tên là COVID-19) gây ra đã nổi lên như một đại dịch toàn cầu. Tính đến ngày 15 tháng 5, SARS-CoV-2 đã lây nhiễm cho hơn 4 triệu người tại 200 quốc gia và gây ra hơn 290.000 các trường hợp tử vong, phần lớn xảy ra ở bên ngoài Trung Quốc. Mặc dù hầu hết bệnh nhân có các triệu chứng hô hấp nhẹ, một số bị viêm phổi nặng và một tỷ lệ nhỏ trở thành bệnh nặng. Số ca bệnh nặng đã tạo ra gánh nặng chưa từng có đối với hệ thống chăm sóc sức khỏe, nêu bật tính cấp thiết trong việc xác định các liệu pháp an toàn, hiệu quả cho COVID-19.
COVID-19 nặng thường tiến triển thành suy hô hấp giảm oxy máu cấp tính đòi hỏi nồng độ oxy (FIO2) cao và xem xét các chiến lược thông khí không xâm nhập (NIV). Ống thông mũi lưu lượng cao đã xuất hiện như một chiến lược không xâm lấn – cải thiện quá trình oxygen hóa và thanh thải carbon dioxide, so với các chiến lược NIV khác, phù hợp hơn với nhu cầu hô hấp của bệnh nhân bằng cách cung cấp dòng khí lên đến 60 L/phút với FIO2 lên đến 100%, và do đó làm giảm các kết quả bất lợi. Một đánh giá có hệ thống gần đây cho thấy bằng chứng có độ chắc chắn thấp cho lợi ích của HFNC trong việc giảm nhu cầu thông khí xâm lấn hoặc leo thang liệu pháp oxy so với liệu pháp oxy thông thường (COT), và bằng chứng chắc chắn vừa phải cho thấy không khác biệt lớn về tỷ lệ tử vong. Tuy nhiên, HFNC có thể làm giảm nhu cầu thông khí xâm nhập và các tác dụng phụ liên quan như viêm phổi liên quan đến máy thở, và cũng làm giảm bớt căng thẳng cho hệ thống chăm sóc sức khỏe trong đại dịch COVID-19.
COVID-19 lây lan qua các giọt bắn và vật chủ truyền bệnh qua đường hô hấp. Tuy nhiên, có mối lo ngại rằng sự lây truyền trong không khí có thể xảy ra trong các quy trình tạo ra hạt khí dung. Sự lây truyền trong không khí liên quan đến các hạt nhỏ hơn (nhân giọt bắn), thường có đường kính < 5 μm, có thể vẫn lơ lửng trong không khí trong thời gian dài, truyền qua khoảng cách lớn hơn 1 m và được hít vào đường hô hấp dưới. Giảm các hạt hô hấp xuống < 5 μm bao gồm việc khử nước của các giọt lớn hơn và các vi khuẩn chứa chúng, và bù nước lại sau khi lắng đọng vào đường thở; do đó, sự lây truyền qua đường không khí là đặc trưng cho từng sinh vật và đòi hỏi sinh vật đó phải tồn tại trong quá trình hút ẩm và phun sương với số lượng đủ để gây nhiễm trùng.
Vào ngày 29 tháng 3 năm 2020, WHO đã ban hành một bản tóm tắt khoa học khuyến cáo các biện pháp phòng ngừa tiếp xúc và giọt bắn để chăm sóc bệnh nhân COVID-19 và các biện pháp phòng ngừa trong không khí trong quá trình tạo khí dung. Hướng dẫn COVID-19 của Surviving Sepsis Campaign đưa ra một khuyến nghị yếu về việc ưu tiên sử dụng HFNC so với các chiến lược NIV khác ở những bệnh nhân không đáp ứng COT. Tuy nhiên, các hướng dẫn đã không xem xét các trường hợp khác nhau có thể thay đổi sự cân bằng giữa nguy cơ và lợi ích của HFNC như thế nào, và chỉ xem xét hai nghiên cứu trong việc đánh giá nguy cơ lây truyền bệnh.
Những hạn chế nghiêm trọng về nguồn lực trong các cơ sở chăm sóc sức khỏe phải đối mặt với số lượng lớn bệnh nhân COVID-19 dẫn đến nhu cầu cấp thiết về việc tổng hợp bằng chứng cập nhật và hướng dẫn về việc sử dụng HFNC ở những bệnh nhân này. Chúng tôi đã tiến hành hai đánh giá nhanh có hệ thống do WHO ủy quyền để tóm tắt bằng chứng về hiệu quả, tính an toàn và nguy cơ tạo khí dung và lây truyền nhiễm trùng trong quá trình sử dụng HFNC ở những bệnh nhân bị suy hô hấp cấp giảm oxy máu do COVID-19.
Phương pháp
Trước khi bắt đầu, nhân viên của WHO đã xem xét và phê duyệt các quy trình nội bộ cho cả đánh giá hệ thống; các hạn chế về thời gian của các đánh giá được ủy quyền (bảy ngày để hoàn thành), không có giao thức nào được đăng ký cũng như được xuất bản.
Đánh giá hệ thống # 1: hiệu quả và tính an toàn của HFNC trong suy hô hấp cấp giảm oxy máu
Tìm kiếm tài liệu
Một đánh giá có hệ thống trước đó đã tìm kiếm Ovid MEDLINE, Embase và Web of Science để tìm các thử nghiệm ngẫu nhiên có đối chứng (RCT) đủ điều kiện từ ngày 1 tháng 1 năm 2007 đến ngày 25 tháng 10 năm 2018. Với đầu vào từ một chuyên gia thông tin y tế, chúng tôi đã cập nhật bài đánh giá có hệ thống này, tìm kiếm Ovid MEDLINE, Embase và Web of Science từ ngày 1 tháng 10 năm 2018 đến ngày 14 tháng 5 năm 2020 mà không có giới hạn về ngôn ngữ (xem Phụ lục 1).
Tiêu chí lựa chọn
Chúng tôi đưa vào các RCT so sánh HFNC với COT ở những bệnh nhân nặng bị suy hô hấp cấp giảm oxy máu. Chúng tôi định nghĩa COT là oxy thở qua ngạnh mũi (nasal prongs), mặt nạ đơn giản (simple face mask), mặt nạ có túi dự trữ (face masks with reservoir bags) hoặc mặt nạ Venturi. Các nghiên cứu đủ điều kiện đã báo cáo một hoặc nhiều kết quả được chỉ định trước sau: tử vong (sử dụng thời gian theo dõi lâu nhất hiện có), thông khí xâm lấn, leo thang điều trị (chuyển sang HFNC trong nhóm chứng, bắt đầu NIV hoặc thông khí xâm lấn ở một trong hai nhóm), thời gian nằm đơn vị chăm sóc đặc biệt (ICU) và thời gian nằm viện (LOS), sự thoải mái và khó thở do bệnh nhân báo cáo, và các biến chứng liên quan đến điều trị.
Để xác định các RCT đủ điều kiện bổ sung tiềm năng, chúng tôi đã xem xét các đánh giá có hệ thống có liên quan. Chúng tôi đã loại trừ các báo cáo trường hợp, loạt trường hợp và nghiên cứu quan sát cũng như các nghiên cứu (i) sử dụng NIV hoặc thông khí xâm lấn làm phương pháp so sánh duy nhất không có nhánh COT, (ii) đánh giá vai trò của HFNC trước đặt nội khí quản, hoặc (iii) đánh giá vai trò của HFNC đối với hỗ trợ hô hấp sau rút nội khí quản. Những loại trừ này phù hợp với chỉ định phổ biến nhất cho HFNC — tức là, thay thế cho COT ở bệnh nhân suy hô hấp giảm oxy máu không cần đặt nội khí quản ngay lập tức.
Lựa chọn nghiên cứu
Những người đánh giá theo cặp (D.C.1, D.G., M.H., D.C.2) đã sàng lọc tiêu đề và tóm tắt của các trích dẫn đã xác định, sau đó là đánh giá toàn văn về các nghiên cứu có khả năng đủ điều kiện. Người đánh giá thứ ba (A.A.) đã giải quyết những bất đồng. Chúng tôi đã nắm bắt các lý do loại trừ ở giai đoạn xem xét toàn văn. Những người đánh giá đơn lẻ (D.C.1, M.H., D.G.) đã sàng lọc danh sách tham khảo về các đánh giá có hệ thống liên quan để xác định các RCT bổ sung đáp ứng tiêu chí đủ điều kiện.
Khai thác dữ liệu và đánh giá chất lượng
Những người đánh giá theo cặp (D.G., D.C.2) đã thực hiện trích xuất dữ liệu một cách độc lập và trùng lặp bằng cách sử dụng các biểu mẫu được thiết kế sẵn phù hợp với những biểu mẫu được sử dụng cho đánh giá ban đầu. Chúng tôi đã tóm tắt dữ liệu liên quan đến các đặc điểm nghiên cứu, dữ liệu nhân khẩu học, chi tiết can thiệp và kiểm soát, dữ liệu kết quả và nguy cơ của đánh giá sai lệch (RoB) bằng cách sử dụng công cụ Cochrane RoB đã được sửa đổi.
Nguy cơ sai lệch được phân loại là “thấp”, “có thể thấp”, “có thể cao” hoặc “cao” đối với các lĩnh vực sau: tạo trình tự, che giấu trình tự phân bổ, làm mù, báo cáo kết quả có chọn lọc và các sai lệch khác. Chúng tôi đánh giá RoB tổng thể là nguy cơ cao nhất theo bất kỳ tiêu chí nào. Chúng tôi đánh giá mức độ chắc chắn tổng thể về bằng chứng cho mỗi kết quả bằng cách sử dụng khung GRADE, bao gồm các lĩnh vực sau: RoB, không chính xác, không nhất quán, gián tiếp và sai lệch công bố. Mức độ chắc chắn chung của bằng chứng là “rất thấp”, “thấp”, “trung bình” hoặc “cao”. Chúng tôi đã xem xét đánh giá hạ mức độ chắc chắn của bằng chứng đối với RoB dựa trên sự thiếu mù quáng đối với các kết quả chủ quan. Tính chắc chắn của bằng chứng không được đánh giá thấp vì tính gián tiếp nếu bệnh nhân bị suy hô hấp cấp giảm oxy máu đáp ứng các tiêu chí hội đủ điều kiện ngoài nhiễm SARS-CoV-2. Người đánh giá đã giải quyết những bất đồng liên quan đến xếp hạng RoB và GRADE bằng thảo luận.
Phân tích dữ liệu
Các mô hình hiệu ứng ngẫu nhiên DerSimonian và Laird được sử dụng để tiến hành các phân tích tổng hợp. Tất cả các phân tích được thực hiện trong RevMan 5.3 (Cochrane Collaboration, Oxford). Trọng số nghiên cứu được tạo bằng phương pháp phương sai nghịch đảo. Các kết cục lưỡng tính được trình bày dưới dạng tỷ lệ nguy cơ, và các kết cục liên tục được trình bày dưới dạng khác biệt trung bình hoặc khác biệt trung bình chuẩn hóa, tất cả đều có khoảng tin cậy (CI) 95%. Chúng tôi giả định phân phối chuẩn cho các kết quả liên tục và chuyển đổi phạm vi liên phần tư sang độ lệch chuẩn (SD) theo hướng dẫn của Cochrane Collaboration. Một bộ số hóa biểu đồ trực tuyến đã được sử dụng để thu được các ước tính cho các nghiên cứu trong đó các kết quả liên tục chỉ được báo cáo bằng đồ thị.
Chúng tôi đánh giá sự không đồng nhất giữa các nghiên cứu bằng phép thử χ2 về tính đồng nhất, phép đo I2 và kiểm tra trực quan các lô rừng (forest plot). Chúng tôi đánh giá sự không nhất quán dựa trên độ lớn và hướng của sự không đồng nhất. Dựa trên hiệu suất hạn chế của nhiều phân tích nhóm con được thực hiện trong tổng quan hệ thống trước đó, chúng tôi hạn chế phân tích nhóm con trong các nghiên cứu RoB cao so với các nghiên cứu RoB thấp (giả thuyết rằng HFNC sẽ có lợi hơn trong các nghiên cứu RoB cao).
Đánh giá hệ thống # 2: nguy cơ tạo khí dung liên quan đến HFNC
Tìm kiếm tài liệu
Với sự hỗ trợ của chuyên gia thông tin y tế (RC) và sử dụng kết hợp các tiêu đề chủ đề và từ khóa liên quan đến COVID-19, các coronavirus khác và HFNC, chúng tôi đã tiến hành tìm kiếm toàn diện Ovid MEDLINE và Embase từ khi thành lập đến ngày 14 tháng 5 năm 2020. Chúng tôi đã bổ sung điều này bằng một tìm kiếm trong cùng cơ sở dữ liệu sử dụng kết hợp các tiêu đề chủ đề và từ khóa liên quan đến HFNC, tạo hạt khí dung và lây truyền nhiễm trùng. Chúng tôi không giới hạn việc tìm kiếm đối với nhiễm COVID-19 hoặc coronavirus (xem Phụ lục 2). Chúng tôi giới hạn tìm kiếm trong các tài liệu được xuất bản từ ngày 1 tháng 1 năm 2007 đến ngày 14 tháng 5 năm 2020. Để xác định các nghiên cứu hoặc đánh giá nhanh của Trung Quốc giải quyết câu hỏi nghiên cứu, chúng tôi cũng tìm kiếm trên Cơ sở hạ tầng tri thức quốc gia Trung Quốc (CNKI) và Mạng Tạp chí Y khoa Trung Quốc (CMJN) bằng cách sử dụng tương tự chiến lược tìm kiếm đến ngày 28 tháng 3 năm 2020. Để xác định các bản in trước đủ điều kiện, chúng tôi đã tìm kiếm medRxiv từ khi bắt đầu đến ngày 14 tháng 5 năm 2020 với các cụm từ tìm kiếm liên quan đến HFNC, tạo hạt khí dung và phân tán giọt bắn. Chúng tôi không áp dụng bất kỳ hạn chế nào về ngôn ngữ hoặc chất lượng.
Tiêu chí lựa chọn
Chúng tôi bao gồm tất cả các nghiên cứu so sánh và không so sánh đánh giá sự phân tán của giọt bắn hoặc quá trình tạo khí dung của các sinh vật sống trong không khí hoặc sự lây truyền nhiễm trùng liên quan đến việc sử dụng HFNC. Dự đoán sự thiếu hụt của bằng chứng trực tiếp từ COVID-19 và bệnh nhân nhập viện, chúng tôi bao gồm tất cả các thiết kế nghiên cứu và quần thể đánh giá sự tạo hoặc phân tán hạt khí dung liên quan đến HFNC. Chúng tôi bao gồm các nghiên cứu về bệnh nhân nhập viện và không nhập viện có hoặc không nhiễm SARS-CoV-2 đã được xác nhận về mặt vi sinh, nghiên cứu mô phỏng không có người tham gia và nghiên cứu mô tả sự phân tán của các hạt không khí hoặc giọt chất lỏng không lây nhiễm. Chúng tôi bao gồm các nghiên cứu đánh giá các kết quả sau: phát hiện các giọt bắn hoặc các sinh vật sống trong không khí thông qua phân tích mẫu, hoặc ghi nhận sự lây truyền nhiễm trùng liên quan đến việc tiếp xúc với những người bị nhiễm HFNC, có hoặc không so sánh với phương thức thông khí thay thế.
Lựa chọn nghiên cứu
Những người đánh giá theo cặp (J.B., F.M.) đã sàng lọc tất cả các trích dẫn đã xác định, tiến hành đánh giá toàn văn các nghiên cứu có khả năng đủ điều kiện và sàng lọc danh sách tham khảo của các đánh giá để xác định các nghiên cứu đủ điều kiện bổ sung. Người đánh giá thứ ba (A.A.) đã giải quyết những bất đồng. Những người đánh giá theo cặp (X.Y., N.Y., X.L.) đã sàng lọc các trích dẫn được xác định từ CNKI và CMJN và giải quyết các bất đồng bằng thảo luận.
Khai thác dữ liệu và đánh giá chất lượng
Những người đánh giá theo cặp (J.B., F.M.) đã tóm tắt dữ liệu (đặc điểm nghiên cứu, đặc điểm của người tham gia, mô tả về sự can thiệp và kiểm soát, kết quả và những hạn chế chung trong thiết kế và tiến hành nghiên cứu) một cách độc lập và trùng lặp bằng cách sử dụng các hình thức trừu tượng hóa dữ liệu chuẩn hóa. Người đánh giá thứ ba (A.A.) đã giải quyết những bất đồng khi cần thiết.
Được cung cấp bởi hướng dẫn GRADE, chúng tôi đã đánh giá mức độ chắc chắn chung của bằng chứng dựa trên sự không chính xác, gián tiếp và không nhất quán.
Phân tích dữ liệu
Với những khác biệt được dự đoán trước trong các thiết kế nghiên cứu được đưa vào, chúng tôi đã tóm tắt những phát hiện của mình một cách tường thuật.
Các kết quả
Đánh giá hệ thống # 1: hiệu quả và tính an toàn của HFNC trong suy hô hấp cấp giảm oxy máu
Kết quả tìm kiếm và đặc điểm nghiên cứu
Trong số 2.439 trích dẫn được xác định trong tìm kiếm của chúng tôi, 1.814 trích dẫn đã được sàng lọc để đủ điều kiện sau khi loại bỏ các trích dẫn trùng lặp. Đánh giá toàn văn về 38 nghiên cứu đủ điều kiện tiềm năng đã xác định 20 nghiên cứu đủ điều kiện. Trong số này, 17 là đánh giá có hệ thống (SRs) và ba là RCTs (Hình 1). Chúng tôi không xác định được các RCT bổ sung từ danh sách tham chiếu của các SR đủ điều kiện. Do đó, 12 RCT với 1.989 bệnh nhân được đưa vào phân tích, bao gồm chín RCT từ đánh giá ban đầu và ba RCT từ tìm kiếm cập nhật. Không có thử nghiệm nào đánh giá trực tiếp HFNC ở bệnh nhân bị COVID-19 hoặc các bệnh nhiễm trùng coronavirus khác.
Bảng 1 tóm tắt các đặc điểm nghiên cứu. Thử nghiệm ngẫu nhiên từ 14 đến 776 bệnh nhân; hai thử nghiệm được sử dụng thiết kế chéo. Năm thử nghiệm được thực hiện trong ICU, sáu thử nghiệm được thực hiện tại khoa cấp cứu (ED), và một được thực hiện ở các cơ sở ICU/ED hỗn hợp. Một thử nghiệm chỉ bao gồm bệnh nhân phù phổi do tim, hai thử nghiệm chỉ bao gồm bệnh nhân suy giảm miễn dịch, và một thử nghiệm chỉ bao gồm bệnh nhân giảm nhẹ. Tiêu chí giảm oxy máu khác nhau, bao gồm độ bão hòa oxy ngoại vi (SpO2) ngưỡng (chủ yếu < 90–95%), ngưỡng áp suất riêng phần động mạch của oxy (PaO2) (< 55–60 mmHg), tỷ số P/F (< 300), hoặc kết hợp các tiêu chí bao gồm tần số hô hấp cao (phổ biến nhất > 22–25/phút). Tất cả các nghiên cứu đủ điều kiện đều bắt đầu dòng khí ở 35 L/phút hoặc cao hơn trong nhóm HFNC với một ngoại lệ sử dụng tốc độ dòng ban đầu là 19,5 đến 30 L/phút (Bảng 1).
Đánh giá chất lượng
Không có RCT nào bị mù. Hầu hết được đánh giá là có RoB thấp do tạo chuỗi ngẫu nhiên, che giấu phân bổ, dữ liệu không đầy đủ, báo cáo chọn lọc và các nguồn sai lệch khác. Ngoài mù, bảy trong số 12 thử nghiệm được thu nhận được coi là có RoB tổng thể thấp (Bảng 2).
Kết cục
Bảng 3 trình bày tóm tắt GRADE của các phát hiện cho tất cả các kết cục được chỉ định trước ngoại trừ các biến chứng liên quan đến điều trị (tóm tắt bên dưới), với các tác dụng dự đoán của HFNC và bằng chứng chắc chắn khi áp dụng cho bệnh nhân suy hô hấp cấp.
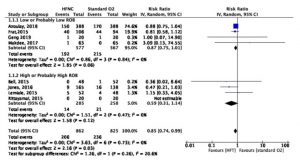
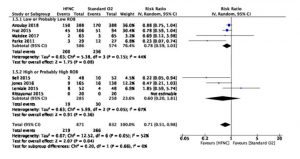
Việc sử dụng HFNC có thể làm giảm nhu cầu thông khí xâm nhập so với COT (tám RCT; nguy cơ tương đối [RR], 0,85; KTC 95%, 0,74 đến 0,99; chênh lệch nguy cơ [RD], 4,4%; KTC 95%, 0,3 đến 7,6 ; số lượng cần thiết để điều trị [NNT], 23; KTC 95%, 13 đến 333; độ chắc chắn thấp, đánh giá thấp đối với RoB và không chính xác; I2, 0%) (Hình 2). Không có hiệu ứng phân nhóm đáng tin cậy nào so sánh các nghiên cứu RoB cao và thấp (Hình 2).
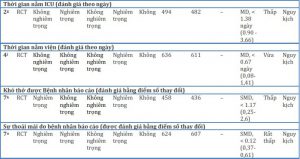
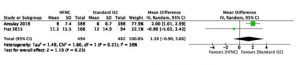
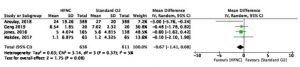
Việc sử dụng HFNC cũng có thể làm giảm nhu cầu điều trị (tức là NIV khác hoặc đặt nội khí quản) so với COT (tám RCT; RR, 0,71; KTC 95%, 0,51 đến 0,98; RD, 9,3%; KTC 95%, 0,6 đến 15,7; NNT, 11; KTC 95%, 6 đến 167; độ chắc chắn thấp, đánh giá thấp đối với RoB và không chính xác; I2, 52%) (Hình 2). Không có hiệu ứng phân nhóm đáng tin cậy nào dựa trên nghiên cứu riêng lẻ RoB (Hình 3). Kết quả không hỗ trợ cho sự khác biệt về tỷ lệ tử vong (độ chắc chắn trung bình), LOS tại bệnh viện hoặc chăm sóc đặc biệt (độ tin cậy trung bình và độ tin cậy thấp), và chứng khó thở hoặc thoải mái do bệnh nhân báo cáo (độ tin cậy thấp và rất thấp, tương ứng) (Bảng 3, Hình. 4, 5, 6, 7, 8).
Các nghiên cứu đủ điều kiện đã báo cáo các biến chứng liên quan đến điều trị khác nhau, loại trừ các phân tích gộp. Trong số các biến chứng được báo cáo với HFNC, khó chịu vùng ngực-cổ, khó chịu do nóng và mức độ ý thức thay đổi nhẹ là phổ biến nhất. Một thử nghiệm đã báo cáo các biến chứng nghiêm trọng, bao gồm rối loạn nhịp tim, sốc nhiễm trùng, ngừng tim-ngừng thở và viêm phổi bệnh viện; tỷ lệ mắc các biến chứng này tương tự hoặc thấp hơn ở HFNC so với COT. Các nghiên cứu nói chung không cho thấy nguy cơ biến chứng với HFNC tăng đáng kể so với COT (Bảng 4).
| Bảng: 1 Đặc điểm của các nghiên cứu bao gồm để xem xét về HFNC đối với suy hô hấp cấp giảm oxy máu | |||||||
| Nghiên cứu | Quốc gia | Số BN | Dân số | Nhóm can thiệp: HFNC | Nhóm chứng: oxy gen | Thời gian đánh giá | Kết cục |
| Azoulay, 2018 | Pháp | 778 | Đưa vào: Bệnh nhân ICU, PaO2 <60 mmHg hoặc SpO2 <90% trên khí phòng, ức chế miễn dịch.
Loại trừ: ↑ CO2, CPE, phẫu thuật gần đây |
Flow: 50 L/phút FIO2: 100% Thời gian: không được chỉ định | hoặc mask. Flow: nhằm đạt SpO2 ≥ 95% | 28 ngày | Tỷ lệ tử vong (chính), cần IMV, lên thang, thời gian ICU và nằm viện, sự dễ chịu và khó thở |
| Bell, 2015 | Úc | 100 | Đưa vào: bệnh nhân ED, RR ≥ 25 lần/ph, SpO2 ≤ 93%. Loại trừ: Bệnh nhân cần NIV hoặc IMV ngay lập tức | Lưu lượng: 50 L/phút FIO2: 30%
Thời gian: 2h |
Cannula hoặc mask. O2 cả 2 nhóm chuẩn độ trong 2 h | N/A | Cần IMV, lên thang, sự dễ chịu |
| Frat, 2015 | Pháp và Bỉ | 313 | Đưa vào: bệnh nhân ICU, ARF với RR> 25 lần/ph, PF ≤ 300, trên ≥ 10 L • tối thiểu-1 O2 trong ≥ 15 phút. Loại trừ: hen suyễn, dz phổi mãn tính, ↑ CO2, CPE, CV không ổn định, cần IMV | Lưu lượng: 50 L/phút FIO2: 100% Thời gian: không được chỉ định | Mask không thở lại.
Flow: ≥ 10 L/phút |
90 ngày | Tỷ lệ tử vong (chính), cần IMV, lên thang, thời gian ICU, sự dễ chịu |
| Geng, 2020 | Trung Quốc | 36 | Đưa vào: ICU, ED, hoặc bệnh nhân tại khoa, hen suyễn cấp tính, PaO2 <60 mmHg trên khí phòng có hoặc không có ↑ CO2. Loại trừ: IMV khẩn cấp, không ổn định tim mạch, aLOC, RR> 45 lần/ph pH <7,30 | Lưu lượng: 30-40 L/phút FIO2: không ghi Thời gian: không được chỉ định | Cannula, Venturi mask, hoặc mask có túi dự trữ Flow: 2–6 L/phút, để đạt SpO2 92– 96% | N/A | Cần IMV, lên thang, thời gian nằm viện |
| Jones, 2016 | Tân Tây Lan | 322 | Đưa vào: bệnh nhân ED, SpO2 ≤ 92% trên R/A, RR ≥ 22 lần/ph. Loại trừ: Cần có NIV hoặc IMV khẩn cấp | Lưu lượng: 40 L/phút FIO2: 28%
Thời gian: không được chỉ định |
Mask hoặc cannula | 90 ngày | Tỷ lệ tử vong, cần IMV, lên thang (chính), thời gian nằm viện |
| Lemiale, 2015 | Pháp | 102 | Đưa vào: bệnh nhân ICU, suy giảm miễn dịch,> 6 L/ph O2 để duy trì SpO2> 95% hoặc suy hô hấp.
Loại trừ: ↑ CO2, yêu cầu NIV hoặc IMV khẩn cấp |
Lưu lượng: 40-50 L/phút FIO2: 100% Thời gian: 2h | Venturi mask Flow: 15 L/phút FIO2: 60% | N/A | Cần IMV, lên thang (chính), khó thở, sự dễ chịu |
| Makdee, 2017 | Thái Lan | 136 | Đưa vào: bệnh nhân ED, CPE, SpO2 <95% trên khí phòng, RR> 24 lần/ph.
Loại trừ: Yêu cầu NIV hoặc IMV khẩn cấp, tim mạch không ổn định, RR> 35 lần/ph, SpO2 <90%, ESRD |
Lưu lượng: 35 L/phút FIO2: không ghi
Thời gian: 2h |
Cannula or Mask không thở lại | 7 ngày | Tỷ lệ tử vong, cần IMV, l6n thang, thời gian nằm viện, khó thở, sự dễ chịu |
| Parke, 2011 | Tân tây lan | 60 | Đưa vào: bệnh nhân ICU, ≥ 4 L/phút O2 qua cannula trong> 4 giờ hoặc ≥ 6 L/phút O2 qua mặt nạ trong> 2 giờ và/hoặc RR ≥ 25 lần/phút và/hoặc ↑ WOB.
Loại trừ: Cần có NIV hoặc IMV khẩn cấp |
Lưu lượng: 35 L/phút FIO2: không ghi
Thời gian: không được chỉ định |
Mark | N/A | Lên thang |
| Raeisi, 2019 | Iran | 40 | Đưa vào: bệnh nhân ED hoặc trong khoa, cơn hen kịch phát vừa đến nặng.
Loại trừ: Mang thai có tiền sử hút thuốc và hen nghề nghiệp, ↑ CO2, thâm nhiễm trên X quang phổi |
Lưu lượng: 19,5-30 L/phút FIO2: không ghi
Thời gian: không được chỉ định |
Cannula Flow: 2–5 L/phút | N/A | Khó thở |
| Rittayamai, 2015 | Thái Lan | 40 | Đưa vào: bệnh nhân ED, RR> 24 lần/ph, SpO2 <94% trên khí phòng.
Loại trừ: Cần IMV, tim mạch không ổn định, CRF |
Lưu lượng: 35 L/phút FIO2: không ghi
Thời gian: 1h |
Cannula hoặc mask không thở lại | N/A | Cần IMV, lên thang, khó thở (chính), sự dễ chịu |
| Ruang-somboon, 2019 | Thái Lan | 40 | Đưa vào: bệnh nhân ED giảm nhẹ, SpO2 <90%, RR ≥ 30 lần/ph, khó thở.
Loại trừ: aLOC, không thể giao tiếp, chống chỉ định thiết bị áp lực dương |
Lưu lượng: 35 L/phút FIO2: không ghi
Thời gian: 1h |
Cannula hoặc mask không thở lại: để đạt SpO2 > 95% | N/A | Khó thở |
| Schwab-bauer, 2014 (crossover) | Đức | 14 | Đưa vào: bệnh nhân ICU, PaO2 < 55 mmHg trên khí phòng
Loại trừ: CPE, tim mạch không ổn định |
Lưu lượng: 55 L/phút FIO2: 60%
Thời gian: 30ph |
Venturi mask Flow: 15 L/phút FIO2: 60% | N/A | Khó thở và sự dễ chịu |
| Bảng 2: Nghiên cứu cá nhân về nguy cơ sai lệch để xem xét về HFNC đối với suy hô hấp cấp giảm oxy máu | |||||||
| Tạo chuỗi ngẫu nhiên | Che giấu phân bổ | Làm mù | Dữ liệu kết quả không đầy đủ | Báo cáo chọn lọc | Sai lệch khác | RoB tổng thể | |
| Azoulay, 2018 | Thấp | Thấp | Cao | Thấp | Thấp | Thấp | Thấp |
| Bell, 2015 | Thấp | Thấp | Cao | Cao | Thấp | Thấp | Cao |
| Frat, 2015 | Thấp | Thấp | Cao | Thấp | Thấp | Thấp | Thấp |
| Geng, 2020 | Thấp | Thấp | Cao | Thấp | Thấp | Thấp | Thấp |
| Jones, 2016 | Thấp | Thấp | Cao | Cao | Thấp | Thấp | Cao |
| Lemiale, 2015 | Có lẽ thấp | Thấp | Cao | Thấp | Có lẽ cao | Thấp | Cao |
| Makdee, 2017 | Có lẽ thấp | Thấp | Cao | Thấp | Thấp | Có lẽ thấp | Thấp |
| Parke, 2011 | Thấp | Thấp | Cao | Có lẽ thấp | Có lẽ thấp | Thấp | Thấp |
| Raeisi, 2019 | Có lẽ thấp | Có lẽ cao | Cao | Cao | Cao | Thấp | Cao |
| Rittayamai, 2015 | Có lẽ thấp | Thấp | Cao | Cao | Có lẽ thấp | Thấp | Cao |
| Ruangsomboon, 2019 | Thấp | Thấp | Cao | Có lẽ thấp | Thấp | Thấp | Thấp |
| Schwabbauer, 2014 | Có lẽ thấp | Có lẽ thấp | Cao | Có lẽ thấp | Có lẽ thấp | Thấp | Thấp |



| Bảng 4: Các biến chứng từ các nghiên cứu bao gồm để xem xét hệ thống 1 về HFNC đối với suy hô hấp cấp giảm oxy máu | ||
| HFNC | Standard O2 | |
| Makdee, 2017 | n = 63 | n = 65 |
| Khó chịu ở ngực và cổ | 2 | 0 |
| Cảm thấy nóng | 4 | 0 |
| Jones, 2016 | n = 165 | n = 138 |
| Ngưng thở | 0 | 1 |
| Giảm GCS từ 2 điểm trở lên | 1 | 6 |
| Giảm GCS do lưu giữ CO2 | 0 | 3 |
| Raeisi, 2019 | n = 20 | n = 20 |
| Nhiệt do thiết bị gây ra | 2 | 0 |
| Kích ứng mũi | 2 | 0 |
| Hen suyễn / thiếu oxy | 0 | 1 |
| Rittayamai, 2015 | n = 20 | n = 20 |
| Mùi khó chịu | 1 | 0 |
| Nhiệt độ quá ấm | 1 | 0 |
| Khó chịu ở ngực | 1 | 0 |
| Ruangsomboon, 2019 | n = 44 | n = 44 |
| Khó chịu | 5 | 0 |
| Cảm thấy nóng | 2 | 0 |
| Không thể dung nạp HFNC | 1 | 0 |
| Frat, 2015 | n = 106 | n = 94 |
| Rối loạn nhịp tim | 11 | 16 |
| Sốc nhiễm trùng | 19 | 26 |
| Ngừng tim | 5 | 7 |
| Viêm phổi bệnh viện | 4 | 8 |
| Azoulay, 2018 | n = 388 | n = 388 |
| Nhiễm trùng mắc phải ICU | 39 | 41 |
Đánh giá hệ thống # 2: nguy cơ tạo khí dung liên quan đến HFNC
Kết quả tìm kiếm và đặc điểm nghiên cứu
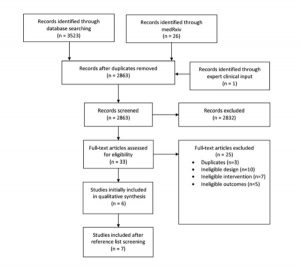
Chúng tôi đã xác định được 3.523 trích dẫn duy nhất bằng cách sử dụng các tìm kiếm điện tử của chúng tôi, bản in trước từ medRxiv và một trích dẫn bổ sung do một nhà tham luận chuyên gia đề xuất. Chúng tôi đã hoàn thành đánh giá toàn văn về 33 nghiên cứu có khả năng đủ điều kiện và bao gồm sáu nghiên cứu, và xác định một nghiên cứu bổ sung thông qua sàng lọc danh sách tham khảo, trong tổng số bảy nghiên cứu đủ điều kiện (Hình 9).
Trong số bảy nghiên cứu đủ điều kiện, sáu nghiên cứu mô phỏng và một nghiên cứu chéo. Không có nghiên cứu nào đánh giá trực tiếp nguy cơ tạo khí dung hoặc lây truyền nhiễm trùng liên quan đến việc sử dụng HFNC ở bệnh nhân COVID-19. Ba nghiên cứu mô phỏng bao gồm tình nguyện viên trưởng thành khỏe mạnh, và ba nghiên cứu bao gồm mô phỏng bệnh nhân mô hình. Nghiên cứu chéo bao gồm 19 bệnh nhân người lớn bị bệnh nặng được điều trị oxy bổ sung và chuyển sang HFNC. Ba nghiên cứu đánh giá HFNC ở 30 L/phút, một nghiên cứu đánh giá HFNC ở 40 L/phút, và sáu nghiên cứu đã đánh giá HFNC ở 60 L/phút. Một nghiên cứu so sánh HFNC với áp lực đường thở dương liên tục (CPAP) mang lại áp lực 5–20 cmH2O, nghiên cứu khác so sánh HFNC với COT bằng mặt nạ, nghiên cứu khác so sánh HFNC với COT bằng ngạnh mũi ở 6 L/phút, và một nghiên cứu so sánh HFNC với mặt nạ không thở lại với không khí không được làm ẩm ở 15 L/phút, Ba nghiên cứu còn lại không bao gồm chiến lược hỗ trợ thở oxy hoặc thở oxy thay thế như một so sánh. Kết quả nghiên cứu bao gồm số lượng, đường kính, tốc độ bay hơi và vận tốc của hạt khí dung thở ra vùng có mật độ hạt khí dung cao, khoảng cách phân tán giọt bắn, và số lượng khuẩn lạc vi sinh trong không khí và mẫu bề mặt (Bảng 5).
Kết quả nghiên cứu
Phân tán khí dung thở ra
Sử dụng thiết bị mô phỏng bệnh nhân ở người được lập trình cho các mức độ tổn thương phổi khác nhau trong một phòng áp suất âm với hơn 20 chu kỳ thở ở mỗi tốc độ lưu lượng nhất định, Hui và cộng sự đã so sánh CPAP qua gối mũi và mặt nạ mũi, cung cấp áp lực từ 5 đến 20 cmH2O so với HFNC làm ẩm với tốc độ lưu lượng 10, 30 và 60 L/phút. Trong điều kiện phổi bình thường, tốc độ lưu lượng HFNC tăng có liên quan đến khoảng cách lớn hơn của mật độ khí dung cao (kích thước tối đa 6,5 ± 1,5 cm ở 10 L/phút đến 17,2 ± 3,3 cm ở 60 L/phút; P <0,001) . Tương tự, mặc dù nhỏ hơn, sự gia tăng được ghi nhận ở mức độ nhẹ mô phỏng (4,3 ± 1,0 cm ở 10 L/phút đến 7,2 ± 1,8 cm ở 60 L/phút) và bệnh phổi nặng (3,0 ± 0,8 cm ở 10 L/phút đến 4,8 ± 1,6 cm ở 60 L/phút). Vùng này không đồng nhất, với độ mở rộng về bên không đáng kể với một ống thông được định vị tốt và vừa vặn, mặc dù khoảng cách bên với ống thông được định vị lỏng lẻo trong mũi là 62 cm.
Roberts và cộng sự đã thực hiện một nghiên cứu mô phỏng bao gồm những người tình nguyện trưởng thành khỏe mạnh. Họ so sánh sự phân tán của khí dung thở ra có và không có HFNC ở mũi ở 30 và 60 L/phút trong hai lần thở ra “mạnh” (hít thở) và lúc nghỉ bằng hình ảnh (số lượng mô phỏng và phương pháp hình ảnh không được mô tả). Trong quá trình thở ra mạnh, có ít phân tán với HFNC hơn so với không, mặc dù tốc độ lưu lượng 60 L/phút có liên quan đến sự phân tán lớn hơn tốc độ dòng 30 L/phút. Khi có và không có HFNC, các hạt khí dung 25–250 μm di chuyển đến 4,4 m và duy trì trong không khí trong tối đa 43 giây (không rõ là khi nghỉ ngơi hay khi thở ra mạnh). Các tác giả kết luận rằng HFNC không làm tăng nguy cơ phân tán khí dung hơn so với bệnh nhân thở điển hình với thở ra mạnh bạo.
Tạo khí dung thở ra
Iwashyna et al. đã thực hiện một nghiên cứu mô phỏng trên bốn tình nguyện viên trưởng thành khỏe mạnh. Họ đánh giá các biến thể trong quá trình tạo khí dung thở ra với nhịp thở tự phát kèm theo ho có chủ ý, so sánh HFNC ở 30 L/phút và 60 L/phút, ống thông mũi ở 6 L/phút và mặt nạ không thở lại không tạo ẩm không khí ở 15 L/phút. Nghiên cứu được thực hiện trong một phòng bệnh mô phỏng dành cho một người ở với tất cả thiết bị, màn hình và máy tính đạt tiêu chuẩn này. Các điều tra viên đeo mặt nạ phẫu thuật tiêu chuẩn. Các phép đo được thực hiện ở hai vị trí: cách miệng bệnh nhân mô phỏng 10 cm và được gắn vào thanh chắn giường bên cạnh đầu. Mức độ sản xuất hạt khí dung tương tự và nồng độ số lượng hạt đã được tìm thấy với cả tốc độ lưu lượng của HFNC so với ngạnh mũi, mặt nạ không thở lại và thở tự phát.
| Bảng 5: Đặc điểm của các nghiên cứu bao gồm để xem xét hệ thống 2 về tạo khí dung liên quan đến HFNC | |||||
| Nghiên cứu | n | Mẫu | Can thiệp/chứng | Kết cục | Kết quả |
| Roberts, 2015 | N/A | Người lớn khỏe mạnh | HFNC ở 30 và 60 L/phút so với không HFNC khi nghỉ và khi thở ra mạnh | Sự phân tán hạt khí dung của các hạt có đường kính 25– 250 μm | HFNC không làm tăng sự phân tán của hạt khí dung lên trên nguy cơ của nhịp thở điển hình với thở ra mạnh bạo Có và không có HFNC, hạt khí dung 25– 250 μm di chuyển đến 4,4 m và duy trì trong không khí trong tối đa 43 giây |
| Hui, 2019 | N/A | Mô phỏng bệnh nhân | HFNC ở 10–60 L/phút đến CPAP ở 5–20 cm H2O | Khu vực có mật độ khí dung thở ra cao sau khi phun khói vào phế quản mô phỏng | Khu vực gia tăng mật độ bình phun cao đã được ghi nhận với tốc độ lưu lượng tăng (Kích thước tối đa 6,5 ± 1,5 cm lúc 10 L/phút -17,2 ± 3,3 cm ở 60 L/phút; P <0,001) và tăng áp lực tích cực sử dụng CPAP. |
| Leung, 2018 | 19 | BN nặng với VP do VK Gram âm | HFNC ở 60 L/phút đến mặt nạ O2 | Sự phân tán giọt bắn do ho tạo ra dựa trên mức độ ô nhiễm vi khuẩn trong môi trường | Không có sự khác biệt về số lượng GNB giữa HFNC và mặt nạ O2 đối với các mẫu không khí, các tấm lắng ở 0,4 m hoặc 1,5 m (P = 0,119–0.500) |
| Kotoda, 2019 | N/A | Mô phỏng | HFNC ở 60 L/phút so với HFNC ở 0 L/phút | Sự phân tán giọt bắn được xác định bằng cách đo khoảng cách của nước trên giấy nhạy cảm với nước và sự phân tán của men sống | Sự hình thành khuẩn lạc nước và nấm men được phát hiện trên tấm đặt cách mặt ma-nơ-canh 30 cm (3,7 ± 1,2 điểm và 2,3 ± 0,5 CFU nấm men) trong quá trình sử dụng HFNC. |
| Loh, 2020 | 5 | Người lớn khỏe mạnh | HFNC ở 60 L/phút so với không HFNC | Sự phân tán giọt bắn do ho tạo ra được xác định bằng cách đo khoảng cách của giọt màu thực phẩm | Khoảng cách phân tán giọt bắn tương tự (2,91 ± 1,09 m) với HFNC so với không HFNC (2,48 ± 1,03 m).
Khoảng cách phân tán giọt bắn ho được tạo ra cao nhất với các cơn ho mô phỏng là 450 cm và 390 cm khi có và không có HFNC, tương ứng. |
| Leonard, 2020 | N/A | Mô phỏng | HFNC ở 40 L/phút so với ngạnh mũi ở 6 L/phút và thở tự phát (tất cả đều có mặt nạ) | Rò rỉ mặt nạ có chủ ý, chụp giọt bằng mặt nạ, phân tán giọt bắn từ điểm gốc. | Rò rỉ nhiều hơn (16,5%) với HFNC so với ngạnh mũi (12,6%) và thở tự phát (11,6%).
Các giọt được chụp bằng khẩu trang thay đổi theo HFNC (85,9%), ngạnh mũi (75,9%) và thở tự phát (89,9%). Tỷ lệ thay đổi của các hạt thoát ra từ điểm xuất phát lớn hơn 1 mét với HFNC (15,9%) so với ngạnh mũi (6,9%) và thở tự phát (31%). |
| Iwashyna, 2020 | 4 | Người lớn khỏe mạnh | HFNC ở 30 L/phút và 60 L/phút so với ống thông mũi 6 L/phút và mặt nạ không bơm lại (không làm ẩm) ở 15 L/phút. | Các mức khí dung của các hạt có kích thước 10–500 nm với nhịp thở tự phát và ho có chủ đích, được đo ở thanh chắn giường bên cạnh đầu bệnh nhân và cách miệng bệnh nhân 10 cm | Mức độ khí dung tương tự với HFNC ở 30 L/phút và 60 L/phút, ngạnh mũi ở 6 L/phút, 15 L/phút mặt nạ không bơm lại và thở tự phát trong không khí trong phòng.
Nồng độ số lượng hạt tương tự (trên tất cả các kích thước hạt) với HFNC so với các biện pháp can thiệp khác. |
Khoảng cách phân tán giọt bắn thở ra
Loh và cộng sự đã đánh giá khoảng cách phân tán giọt bắn ho do ho tạo ra với hai lần ho cho mỗi người tham gia trên năm tình nguyện viên khỏe mạnh, sử dụng nước súc miệng có chứa thuốc nhuộm màu. Nghiên cứu cho thấy khoảng cách phân tán giọt bắn ho do ho trung bình (SD) tối đa tương tự ở mức ban đầu [248 (103) cm] và khi áp dụng HFNC ở 60 L/phút [291 (109) cm]. Khoảng cách phân tán giọt bắn cao nhất do ho tạo ra với các cơn ho mô phỏng là 450 cm và 390 cm khi có và không áp dụng HFNC.
Kotoda et al. đã đánh giá khoảng cách phân tán chất lỏng đậm đặc có và không có HFNC ở 60 L/phút bằng cách sử dụng một mô hình ma- nơ-canh thực nghiệm với ba mô phỏng sử dụng nước. Sự phân tán của nước được phát hiện bằng cách sử dụng 18 tờ giấy nhạy cảm với nước được đặt cách nhau 30 cm. Nước chỉ được phát hiện trên tấm đầu tiên (30 cm) từ mặt của ma-nơ- canh với điểm trung bình (SD) là 3,7 (1,2). Việc định vị lại bằng tay của ống dẫn đã dẫn đến sự gia tăng đáng kể về mặt thống kê trong phân tán chất lỏng trên ba tấm đầu tiên (P = 0,0032).
Leonard et al. đã tiến hành một mô phỏng silico bằng cách sử dụng đầu ba chiều, so sánh sự rò rỉ mặt nạ có chủ ý, thu giữ giọt bằng mặt nạ và sự phân tán từ điểm gốc với HFNC ở 40 L/phút, ngạnh mũi ở 6 L/phút, và nhịp thở tự nhiên. Một khẩu trang phẫu thuật cấp độ 1 đã được đặt trên khuôn mặt cho tất cả các can thiệp. Tỷ lệ các hạt thoát ra khi đeo khẩu trang phẫu thuật di chuyển trên 1 m cao hơn với HFNC (15,9%) so với ngạnh mũi (6,9%), mặc dù thấp hơn so với thở tự nhiên không đeo mặt nạ (31%). Đã có sự giảm đáng kể về vận tốc dòng khí thở ra và sự phân tán hạt khi sử dụng khẩu trang phẫu thuật tại chỗ, mặc dù có cả sự rò rỉ mặt nạ và bắt giọt bằng khẩu trang với HFNC so với mặt nạ ngạnh mũi. Trong khi đó, nhịp thở khi tự nhiên có độ rò rỉ mặt nạ thấp hơn và khả năng bắt giọt cao hơn.
Sự phân tán của các sinh vật sống
Kotoda et al. đã tiến hành ba mô phỏng bằng cách sử dụng nấm men tươi (Sacchromyces cerevisiae), đánh giá sự phân tán có và không có HFNC ở 60 L/phút trong một mô hình ma-nơ- canh thử nghiệm. Sự phân tán của nấm men được đánh giá bằng cách sử dụng 18 đĩa Petri đặt cách hình nộm 30 cm và bốn đĩa đặt cách 5 m. Các khuẩn lạc chỉ được phát hiện trong đĩa gần nhất với giá trị trung bình (SD) là 2,3 (0,5) đơn vị hình thành khuẩn lạc, và có sự phân tán gia tăng kéo dài đến hai đĩa phía trước và phía sau của hình nộm với việc định vị lại cannula bằng tay (P = 0,039). Các nhà điều tra không quan sát thấy sự hình thành khuẩn lạc trên các đĩa cách ma nơ canh 5 m.
Leung và cộng sự đã thực hiện một nghiên cứu tiền cứu trên 19 người lớn bị bệnh nặng nhận COT vì viêm phổi do vi khuẩn gram âm. Họ đánh giá mức độ ô nhiễm vi khuẩn trong môi trường bằng HFNC so với mặt nạ oxy đơn giản. Nghiên cứu đã đo các chất gây ô nhiễm trong không khí và bề mặt bằng cách sử dụng thiết bị lấy mẫu không khí kiểu tác động Andersen và đĩa Petri. Không tìm thấy sự khác biệt đáng kể nào về số lượng vi khuẩn gram âm giữa HFNC và mặt nạ oxy đơn giản trong các mẫu không khí, đĩa Petri cách mũi bệnh nhân 0,4 m (giá đỡ cạnh giường) hoặc 1,5 m (khoảng cách xa nhất có thể đạt được trong phòng), hoặc với thay đổi không khí khác nhau mỗi giờ (P = 0,119 đến 0,500 qua các so sánh).
Đánh giá chất lượng
Có mối quan tâm đối với RoB đáng kể trong thiết kế và tiến hành trong tất cả bảy nghiên cứu. Bằng chứng sẵn có bị hạn chế đáng kể bởi kích thước mẫu nhỏ với những người tình nguyện khỏe mạnh hoặc mô phỏng, và không có bất kỳ nghiên cứu nào trực tiếp bao gồm bệnh nhân COVID-19 hoặc đánh giá quá trình khí dung của các vi khuẩn tương tự, bằng cách gián tiếp áp dụng các phát hiện đối với khí dung SARS-CoV-2 và xử trí COVID- 19. Dựa trên hướng dẫn của GRADE, có rất ít độ chắc chắn trong các ước tính do không thống nhất về độ lớn và hướng của mối liên hệ giữa HFNC với hạt khí dung và sự phân tán giọt bắn trong các nghiên cứu, cũng như tính gián tiếp và không chính xác.
Thảo luận
Các SR của chúng tôi — cả hai nghiên cứu đều không xác định được bằng chứng trực tiếp về COVID-19 — cung cấp hạn chế nhưng tuy nhiên, tổng hợp bằng chứng tốt nhất hiện tại về lợi ích, tác hại và nguy cơ lây truyền SARS-CoV-2 qua HFNC. Trong khi HFNC được áp dụng trong suy hô hấp giảm oxy máu cấp tính có thể làm giảm đáng kể nhu cầu thông khí xâm lấn và điều trị chuyển sang NIV khác hoặc đặt nội khí quản, chúng tôi không tìm thấy sự khác biệt rõ ràng về tỷ lệ tử vong, ICU/LOS bệnh viện, khó thở và thoải mái do bệnh nhân báo cáo, hoặc sự khác biệt trong điều trị và các biến chứng liên quan. Trong bài đánh giá hệ thống thứ hai về tạo khí dung liên quan đến HFNC, chúng tôi không tìm thấy nghiên cứu nào liên quan trực tiếp đến COVID-19. Dữ liệu thực nghiệm và quan sát có độ chắc chắn rất thấp gợi ý những phát hiện hỗn hợp về sự phân tán giọt bắn đáng kể và tạo hạt khí dung với HFNC.
Phát hiện của chúng tôi có liên quan trực tiếp đến tất cả các quốc gia và hệ thống chăm sóc sức khỏe và bệnh viện bị ảnh hưởng bởi đại dịch COVID-19, trong đó nhiều người hiện buộc phải xem xét việc sử dụng HFNC ở bệnh nhân suy hô hấp cấp do COVID-19 trong điều kiện tiếp cận hạn chế đến các chiến lược thông khí xâm lấn.
Các nghiên cứu được xác định bởi tìm kiếm của chúng tôi không cung cấp dữ liệu có thể ngoại suy về nguy cơ lây truyền SARS-CoV-2 trong không khí. Trong số các nghiên cứu bao gồm, bốn nghiên cứu đã kiểm tra sự phân tán của các hạt có kích thước nhỏ giọt hoặc lớn hơn. Hai nghiên cứu không thể cho thấy sự phân tán của vi khuẩn sống và nấm men đến một khoảng cách tương thích với sự phân tán trong không khí; tuy nhiên, điều này có thể phản ánh sự không có khả năng sống sót của những sinh vật này trong quá trình mất nước và bù nước,18 trong khi SARS-CoV2 được biết là sống sót qua khí dung. Một nghiên cứu đã xác định một vùng nhỏ hơn có mật độ khí dung cao xung quanh HFNC so với CPAP ở mũi nhưng không định lượng tổng lượng aerosol tạo ra bởi HFNC; một nghiên cứu khác cho thấy mức sản xuất khí dung có thể so sánh với HFNC so với chiến lược COT ở khoảng cách gần đầu, nhưng môi trường thử nghiệm bao gồm nhiều nguồn tiềm năng tạo ra khí dung, có thể đã che khuất bất kỳ sự gia tăng nào do HFNC.
Về khả năng phân tán của giọt bắn, một nghiên cứu cho thấy ho trong khi tiếp nhận HFNC có thể dẫn đến sự phân tán của các giọt xa hơn 2 mét (tức là vượt ra ngoài khoảng cách thường được coi là mức độ phân tán của giọt bắn), cho thấy rằng khu vực xung quanh bệnh nhân mà các biện pháp phòng ngừa giọt bắn được áp dụng có thể cần được tăng lên khi sử dụng HFNC. Khả năng áp dụng các phát hiện ở người lớn khỏe mạnh trong quá trình thở ra mạnh cho những bệnh nhân bị bệnh nặng là không chắc chắn.
Gánh nặng của suy hô hấp liên quan đến COVID đang làm căng thẳng nguồn lực ICU và bằng chứng giai thoại cho thấy máy thở cơ học có thể không đủ cho những bệnh nhân cần đến chúng. Trong bối cảnh này, việc giảm đáng kể nhu cầu thông khí xâm nhập với HFNC có thể mang lại lợi ích đáng kể. Tuy nhiên, chống lại lợi ích này là nguy cơ lây truyền bệnh viện chưa biết của SARS-CoV-2, và do đó bất kỳ khuyến cáo mạnh mẽ nào về việc sử dụng HFNC rõ ràng là không phù hợp. Thay vào đó, các quyết định phải theo ngữ cảnh cụ thể, có tính đến sự sẵn có của thông khí xâm nhập và sự hiện diện của các yếu tố khác làm giảm nguy cơ lây truyền nhiễm trùng. Chúng bao gồm thông khí trong phòng đầy đủ, hạn chế nhân viên y tế tiếp xúc với bệnh nhân, tải lượng vi-rút và sử dụng mặt nạ phòng độc được thử nghiệm độ lọc cao (ví dụ: N95, FFP2) cho nhân viên y tế. Sử dụng khẩu trang phẫu thuật cho bệnh nhân đang điều trị HFNC có thể cũng mang lại lợi ích. Các thí nghiệm thực địa đang diễn ra và các nghiên cứu lâm sàng trong thời kỳ đại dịch hiện nay có thể cung cấp thêm thông tin.
Nguy cơ và lợi ích của HFNC cũng phải được cân bằng với nguy cơ và lợi ích của các giải pháp thay thế, khi có sẵn. Một hướng dẫn gần đây không đưa ra khuyến cáo nào về việc sử dụng NIV cho suy hô hấp giảm oxy máu hoặc bệnh do virus đại dịch. Cả NIV và thông khí xâm lấn đều liên quan đến việc lây truyền bệnh SARS tại bệnh viện, mặc dù một số dữ liệu mô phỏng cho thấy NIV không phải là dạng quy trình tạo ra khí dung. Do đó, cách quản lý tối ưu có thể khác nhau giữa các cài đặt, tùy thuộc vào sự sẵn có của máy thở và các phương thức NIV khác.
Điểm mạnh của hai SR đầu tiên của chúng tôi được báo cáo ở đây bao gồm tìm kiếm tài liệu toàn diện với việc bao gồm các bằng chứng thử nghiệm gần đây nhất. Chúng tôi đã đánh giá một cách có hệ thống và minh bạch tính chắc chắn và phù hợp của các bằng chứng đã xác định thông qua việc sử dụng GRADE. Các hạn chế cố hữu trong các bằng chứng sẵn có bao gồm thiếu dữ liệu đủ để khám phá các hiệu ứng nhóm con nhất định, không chính xác và RoB cao do thiếu mù. Không có RCT đủ điều kiện bao gồm bệnh nhân COVID-19; tuy nhiên, chúng tôi không đánh giá thấp về tính gián tiếp, do có khả năng các nguyên tắc xử trí tương tự có thể áp dụng cho bệnh nhân COVID-19 bị suy hô hấp cấp giảm oxy máu. Mặc dù có sự không đồng nhất về mặt lâm sàng trong các quần thể nghiên cứu và các định nghĩa về giảm oxy máu, hầu hết các kết cục không cho thấy sự không đồng nhất về mặt thống kê (tức là tính nhất quán). Một thử nghiệm đã đóng góp khoảng một phần ba dữ liệu cho hầu hết các kết quả chính và có thể ảnh hưởng đến tính tổng quát của các phát hiện. Cuối cùng, do báo cáo có sự thay đổi, các biến chứng liên quan đến điều trị không thể được gộp chung cho các phân tích định lượng.
Điểm mạnh của tổng quan hệ thống thứ hai bao gồm tìm kiếm tài liệu toàn diện kết hợp các nghiên cứu tiếng Anh và Trung Quốc và bản in trước, và bao gồm đầu vào của chuyên gia lâm sàng liên quan đến tạo khí dung và HFNC. Các hạn chế bao gồm các vấn đề RoB đáng kể, sự gián tiếp trong việc áp dụng các phát hiện vào quá trình tạo khí dung SARS-CoV-2 và quản lý COVID- 19, không chính xác với các nghiên cứu hạn chế liên quan đến các mẫu nhỏ của các cá thể khỏe mạnh hoặc mô phỏng, và các điều kiện thực nghiệm không nhất quán và các tác động được quan sát thấy qua các nghiên cứu.
Kết luận
Chúng tôi nhận thấy rằng HFNC áp dụng cho bệnh nhân suy hô hấp về cơ bản có thể làm giảm đáng kể nhu cầu thông khí xâm lấn và lên thang liệu pháp NIV hoặc đặt nội khí quản (độ chắc chắn thấp), không có ảnh hưởng rõ ràng đến tỷ lệ tử vong hoặc các triệu chứng bệnh nhân báo cáo. Các biến chứng của liệu pháp có thể so sánh với các phương thức COT. Bằng chứng có độ chắc chắn rất thấp cho thấy những phát hiện không chắc chắn liên quan đến sự phân tán giọt bắn và tạo hạt khí dung với HFNC. Không có bằng chứng trực tiếp áp dụng cho COVID-19 về hiệu quả hoặc nguy cơ liên quan đến nhiễm trùng.
Tổng hợp lại, lợi ích của HFNC khi đối mặt với đại dịch COVID-19 phải được cân bằng cẩn thận với nguy cơ lây nhiễm bệnh qua đường không khí cho nhân viên y tế và các bệnh nhân khác. Do đó, và cho đến khi có thêm dữ liệu cụ thể về COVID, hướng dẫn và các quyết định chăm sóc tiếp theo sẽ cần phải dựa trên bối cảnh cụ thể, bao gồm các cân nhắc về tính sẵn có của thiết bị bảo vệ cá nhân, môi trường an toàn để cung cấp HFNC, nguồn máy thở và cá nhân giá trị và sở thích của bệnh nhân. Các nghiên cứu về COVID- 19 với việc áp dụng HFNC cho những bệnh nhân thích hợp là cần thiết để đánh giá đầy đủ nguy cơ lây truyền nhiễm trùng này bằng cách sử dụng máy lấy mẫu virus, thử nghiệm phản ứng chuỗi polymerase sao chép ngược và nuôi cấy virus.





