Tác giả: Bác sĩ Đặng Thanh Tuấn
Tóm tắt
Biến chứng phổi và ngoài phổi sau phẫu thuật ảnh hưởng xấu đến kết cục lâm sàng và việc sử dụng các tiện ích chăm sóc sức khỏe, do đó phòng ngừa đã trở thành thước đo chất lượng chăm sóc phẫu thuật. Thông khí cơ học là một liệu pháp hỗ trợ thiết yếu để duy trì trao đổi khí đầy đủ trong quá trình gây mê toàn thân cho phẫu thuật. Thông khí cơ học sử dụng thể tích khí lưu thông (VT) cao (từ 10 đến 15 mL/kg) trong lịch sử đã được khuyến khích để ngăn ngừa tình trạng thiếu oxy và hình thành xẹp phổi ở bệnh nhân gây mê trải qua phẫu thuật bụng và ngực. Tuy nhiên, có bằng chứng tích lũy từ cả nghiên cứu thực nghiệm và lâm sàng rằng thở máy, đặc biệt là sử dụng VT và áp lực cao nguyên cao, có thể có khả năng làm nặng thêm hoặc thậm chí khởi phát tổn thương phổi. Tổn thương phổi liên quan đến máy thở có thể là kết quả của quá căng phế nang theo chu kỳ của vùng mô phổi không phụ thuộc, và mở và đóng lập đi lập lại mô phổi phụ thuộc dẫn đến tổn thương siêu nhỏ tại ngã ba của phế nang đóng và mở. Thông khí bảo vệ phổi, trong đó đề cập đến việc sử dụng VT thấp hơn và áp lực cao nguyên hạn chế để giảm thiểu quá căng và áp lực dương cuối kỳ thở ra (PEEP) để ngăn chặn sự sụp đổ phế nang khi thở ra, đã được chứng minh là cải thiện kết quả ở những bệnh nhân với hội chứng nguy kịch hô hấp cấp tính (ARDS). Gần đây đã có đề xuất rằng phương pháp này cũng có thể có lợi trong một dân số rộng hơn, đặc biệt là ở những bệnh nhân bị bệnh nghiêm trọng không có ARDS khi bắt đầu thở máy. Tuy nhiên, rất ít bằng chứng liên quan đến tác dụng có lợi của thông khí bảo vệ phổi trong phẫu thuật, đặc biệt là ở những bệnh nhân có phổi khỏe mạnh. Mặc dù bệnh nhân phẫu thuật thường xuyên phải tiếp xúc với thời gian thở máy ngắn hơn nhiều, đây là một lỗ hổng quan trọng về kiến thức với số lượng bệnh nhân được thở máy trong phòng mổ. Bài tổng quan này nhằm xem xét những lợi ích của thông khí bảo vệ phổi trong phẫu thuật và gây mê toàn thân và đưa ra một số khuyến nghị cho thở máy trong bối cảnh phẫu thuật.
Mở đầu
Hơn 230 triệu bệnh nhân được gây mê toàn thân trong phẫu thuật lớn đòi hỏi phải thở máy hàng năm trên toàn thế giới.[1] Có báo cáo rằng 5% đến 10% của tất cả các bệnh nhân phẫu thuật và lên đến 30% và 40% trong số những người trải qua phẫu thuật ngực hoặc bụng phát triển các biến chứng phổi sau phẫu thuật.[2] Biến chứng phổi sau phẫu thuật ảnh hưởng xấu đến kết quả lâm sàng và sử dụng các tiện ích chăm sóc sức khỏe, do đó phòng ngừa đã trở thành thước đo chất lượng chăm sóc phẫu thuật.[3] Thông khí cơ học là một liệu pháp hỗ trợ thiết yếu để duy trì sự thay đổi khí đầy đủ trong quá trình gây mê toàn thân cho phẫu thuật. Thông khí cơ học sử dụng thể tích khí lưu thông (VT) cao (từ 10 đến 15 mL/kg) trong lịch sử đã được khuyến khích để ngăn ngừa thiếu oxy và hình thành xẹp phổi ở bệnh nhân được gây mê trải qua phẫu thuật bụng và ngực.[4,5] Tuy nhiên, có bằng chứng tích lũy từ thử nghiệm và các nghiên cứu lâm sàng cho thấy thông khí thông thường, đặc biệt là sử dụng VT và áp lực cao nguyên cao, có khả năng làm nặng thêm hoặc thậm chí khởi phát tổn thương phổi.[6-8] Chấn thương phổi liên quan đến máy thở (VALI) có thể do quá căng phế nang theo chu kỳ của mô phổi không phụ thuộc và thay đổi sục khí chu kỳ dẫn đến tổn thương siêu nhỏ tại ngã ba của vùng phế nang bị xẹp và thông khí.[9] Thông khí bảo vệ phổi, trong đó đề cập đến việc sử dụng VT thấp hơn và áp lực cao nguyên hạn chế để giảm thiểu quá căng phế nang và PEEP để ngăn chặn việc huy động và mất huy động theo chu kỳ của các đơn vị phổi ở phần xa, đã được chứng minh là cải thiện kết quả trong điều trị bệnh nghiêm trọng với hội chứng suy hô hấp cấp tính (ARDS).[10] Gần đây đã có thông tin rằng phương pháp này cũng có thể có ích trong một dân số rộng hơn, đặc biệt là ở những bệnh nhân bị bệnh nghiêm trọng không có ARDS khi bắt đầu thở máy.[11] Tuy nhiên, rất ít bằng chứng liên quan đến tác dụng có lợi của thông khí bảo vệ phổi trong phẫu thuật, đặc biệt ở những bệnh nhân có phổi khỏe mạnh. Mặc dù bệnh nhân phẫu thuật thường xuyên tiếp xúc với thời gian thở máy ngắn hơn nhiều, đây là một lỗ hổng kiến thức quan trọng với số lượng bệnh nhân được thở máy trong phòng mổ (OR) và câu hỏi về vấn đề này ngày càng nhiều.
Mục đích của bài viết này là 1) để xem xét kiến thức hiện tại hỗ trợ việc sử dụng thông khí bảo vệ phổi trong phẫu thuật và gây mê toàn thân; 2) để trình bày các kết quả thu được khi sử dụng dự phòng thở máy bảo vệ phổi ở cả phẫu thuật lồng ngực và bụng; và 3) để đưa ra một số khuyến nghị cho thở máy trong bối cảnh phẫu thuật.
Thông khí cơ học trong phòng mổ: hiện trạng là gì?
Khái niệm về thông khí bảo vệ phổi sử dụng thông khí VT thấp được phổ biến bằng việc công bố hai nghiên cứu ARDS mang tính bước ngoặt trên Tạp chí Y học New England.[10,12] về thể tích khí lưu thông thấp,[10] kết hợp VT 6 ml/kg trọng lượng cơ thể dự đoán và áp lực cao nguyên không quá 30 cmH2O, đã chứng minh giảm 22% về tỷ lệ tử vong và số ngày không thở máy nhiều hơn so với bệnh nhân điều trị bằng VT truyền thống. Thông khí bảo vệ phổi hiện được coi là thực hành tiêu chuẩn ở bệnh nhân mắc ARDS. Ngược lại, gần 15 năm sau, thông khí không bảo vệ, có thể được định nghĩa là thông khí thể tích khí lưu thông cao (VT> 10 mL/kg PBW) và/hoặc áp suất cuối kỳ thở ra bằng zero (ZEEP), vẫn được áp dụng rộng rãi trong môi trường phòng mổ (OR), mặc dù giảm dần theo thời gian. Một nghiên cứu gây mê quan sát gần đây của nhóm chúng tôi đã báo cáo rằng gần 25% bệnh nhân được thở máy bằng VT > 10 mL/kg PBW.[13] Thật thú vị, dữ liệu của chúng tôi cũng tiết lộ rằng việc sử dụng PEEP hiện không phải là một thực hành phổ biến trong phòng mổ, vì nhiều hơn hơn 80% bệnh nhân vẫn được thở máy khi sử dụng PEEP bằng 0, trong khi 90% bệnh nhân nhận được PEEP < 4 cmH2O.[13] Việc sử dụng thông khí với VT thấp và PEEP ≥ 5 cmH2O trong phòng mổ thì thỉnh thoảng và ít hơn 4% số bệnh nhân. Dữ liệu này sau đó đã được xác nhận trong một nghiên cứu quan sát khác từ Bệnh viện Đa khoa Massachusetts liên quan đến 45.550 bệnh nhân từ năm 2006 đến 2011, trong đó các tác giả nhận thấy khoảng 30% bệnh nhân vẫn nhận được thông khí không bảo vệ.[14] Phải nhấn mạnh rằng những kết quả này không làm cho chúng ta lạc quan vì không có nghiên cứu nào trong hai nghiên cứu này báo cáo dùng trọng lượng cơ thể dự đoán thay vì trọng lượng cơ thể thực tế, trong khi nghiên cứu sau có thể dẫn đến điều trị quá mức và do đó, không nên được sử dụng để tính VT. [10]
Phát hiện tương tự cho bệnh nhân phẫu thuật thiếu oxy được thở máy. Trong một phân tích hồi cứu của 1286 bệnh nhân bị thiếu oxy trước phẫu thuật (242 trong số họ được chẩn đoán tổn thương phổi cấp tính), Blum et al. không tìm thấy sự khác biệt trong việc sử dụng VT trong phẫu thuật cho bệnh nhân mắc và không mắc ALI, cho thấy thông khí bảo vệ phổi chỉ được sử dụng ít ngay cả ở những bệnh nhân có thể có lợi nhất.[15] Mặc dù sự phát triển của ARDS trong giai đoạn hậu phẫu là một tình trạng hiếm gặp (tỷ lệ mắc chung là 0,2%), bằng cách xem xét 50.367 bệnh nhân được gây mê trong OR mà không có ARDS, sử dụng áp lực đẩy trong phẫu thuật cao (được định nghĩa là sự khác biệt giữa áp lực hít vào đỉnh và PEEP) được liên kết độc lập với ARDS sau phẫu thuật (tỷ lệ chênh lệch 1,17, khoảng tin cậy 95% [CI]: 1,09-1,31).[16] Không có sự khác biệt có ý nghĩa thống kê về VT và PEEP trong phẫu thuật (PEEP trung bình 4 cmH2O ở cả hai nhóm) giữa các bệnh nhân đã phát triển ARDS và những người không. Đáng chú ý, tỷ lệ tử vong sau phẫu thuật cao hơn ở những bệnh nhân mắc ARDS (22% so với 7%, P <0,001).[16] Những phát hiện tương tự được tìm thấy trong một nghiên cứu gần đây trên 101 bệnh nhân bị bệnh nghiêm trọng với ARDS và cần phẫu thuật trong khoảng 24 giờ đến 14 ngày sau khi chẩn đoán ARDS.[17] Các tác giả nhận thấy rằng 47% bệnh nhân được thở máy bảo vệ phổi trước phẫu thuật (được định nghĩa là VT 6 ml/kg PBW và áp lực cao nguyên không vượt quá 30 cmH2O) không tiếp tục được thông khí bảo vệ phổi trong khi và sau phẫu thuật.
Cơ sở sinh lý để sử dụng thông khí bảo vệ phổi trong phẫu thuật
Không có lý do sinh lý hỗ trợ không sử dụng thông khí bảo vệ phổi trong OR. Cần phải nhấn mạnh rằng thông khí VT thấp đại diện cho thông khí bình thường ở hầu hết các loài động vật có vú.[18] Điều tương tự cũng áp dụng cho PEEP vì dữ liệu hiện tại không chứng minh được các tác động hô hấp hoặc huyết động có hại khi sử dụng PEEP ở mức độ vừa phải. Những lý do có thể cho việc ít áp dụng thông khí bảo vệ phổi trong môi trường OR có thể như sau. Đầu tiên, bệnh nhân trong OR thường trải qua thời gian thở máy ngắn hạn. Thứ hai, trái ngược với cài đặt ICU, cai thở máy thường được thực hiện dễ dàng sau khi gây mê toàn thân. Thứ ba, mối liên hệ nhân quả giữa cài đặt máy thở trong phẫu thuật và các biến chứng phổi sau phẫu thuật, có tỷ lệ mắc cao nhất là 3 đến 7 ngày sau phẫu thuật.[19] Tuy nhiên, trước đây đã chứng minh rằng tổn thương viêm phổi có thể xảy ra chỉ sau vài giờ sau khi bắt đầu thở máy.[20,21] Ngoài ra, có bằng chứng rõ ràng rằng, ở những bệnh nhân có phổi bình thường trước đó, gây mê toàn thân thúc đẩy giảm thể tích phổi, là yếu tố chính quyết định sự hình thành của xẹp phổi.[22] Xẹp phổi xảy ra ở các phần phụ thuộc của phổi trong hơn 90% bệnh nhân được gây mê, cho dù sử dụng thuốc mê tĩnh mạch hay đường hô hấp. Cơ chế chính xác của xẹp phổi sau mổ chưa được hiểu rõ, nhưng có liên quan đến 1) sự không phù hợp giữa hình dạng biến đổi của thành ngực được gây ra bởi thuốc mê và hình dạng của phổi;[25-27] và 2) với hiện tượng tái hấp thụ khí do sử dụng nồng độ oxy hít vào cao.[28] Xẹp phổi phát triển trong quá trình gây mê toàn thân vẫn còn trong giai đoạn hậu phẫu, và suy giảm cả oxygen hóa và độ giãn nở phổi có tương quan với kích thước của vùng xẹp phổi.[27] Trong một mô hình thí nghiệm của chuột gây mê, Tsuchida et al. đã chỉ ra rằng tổn thương phổi liên quan đến việc xẹp phổi không chỉ liên quan đến chấn thương đường dẫn khí phần xa ở cả hai vùng phổi xẹp và không xẹp, mà còn dẫn đến tổn thương phế nang ở vùng phế nang không xẹp phổi từ xa. Mặc dù tổn thương ban đầu là sự sụp đổ đơn giản của phế nang, các cơ chế có khả năng mà việc xẹp phổi có thể thúc đẩy tổn thương phổi có thể xuất phát từ việc căng quá mức các vùng phổi thể tích thấp được thông khí tốt (và có độ giãn nở tốt hơn), từ việc áp dụng lực cắt lên ranh giới giữa các vùng xẹp phổi và vùng thông khí dẫn đến tổn thương siêu cấu trúc do kéo căng và sự gián đoạn biểu mô và nội mô mạch máu,[22,30] và từ việc sản xuất tại chỗ và giải phóng vào tuần hoàn hệ thống các chất trung gian gây viêm.[31] Trong bối cảnh của một khái niệm nhiều cú đấm, người ta đã đề xuất rằng phẫu thuật lớn có thể gây ra tác dụng hiệp đồng hoặc phụ thêm với sự không đầy đủ phương thức thông khí cơ học sử dụng VT cao có thể khuếch đại phản ứng sinh học với lực cơ học và sự nhạy cảm giác của phổi dẫn đến các biến chứng sau phẫu thuật.[32] Rõ ràng là một số chiến lược máy thở có thể làm xấu đi hoặc thậm chí gây tổn thương phổi (còn gọi là tổn thương phổi liên quan đến máy thở), và bệnh nhân phẫu thuật có thể được hưởng lợi từ thông khí bảo vệ phổi. Tóm lại, các yếu tố quyết định cơ học của VALI bao gồm quá căng có tính chu kỳ của các khu vực phổi còn thông khí (volutrauma), huy động và mất huy động theo chu kỳ các đơn vị phổi xa (atelectrauma), và áp dụng áp lực cao nguyên quá mức (barotrauma), tất cả các cơ chế này chịu trách nhiệm sản xuất và ly giải các chất trung gian gây viêm.[33] Người ta cũng đề xuất rằng các lực cơ học tác động lên phổi có thể tạo ra sự mất khoang hóa (decompartmentalization) (tổn thương của các lớp biểu mô và nội mô) và tác động trực tiếp lên hệ thống mạch máu, được nghi ngờ là thúc đẩy sự giải phóng vào hệ thống của các chất trung gian gây viêm và rối loạn chức năng của các cơ quan xa phổi.[34] Mặc dù việc sử dụng thông khí VT lớn có thể khiến các vùng phổi không xẹp phổi liền kề bị căng quá mức, việc sử dụng thông khí VT thấp hoặc cả PEEP bằng zero (hoặc mức PEEP quá thấp) sẽ làm mất khả năng thông khí của phổi và hình thành xẹp phổi.[4] Nhiều nghiên cứu đã chứng minh một cách thuyết phục rằng ứng dụng PEEP vừa phải, lý tưởng nhất là ngay khi bắt đầu oxygen hóa, có hiệu quả để duy trì thể tích phổi cuối thì thở ra và làm giảm sự hình thành xẹp phổi.[26,35-37] Phải nhấn mạnh rằng một mình PEEP không thể mở lại phổi bị xẹp, việc sử dụng một cách hiệu quả của thủ thuật huy động (đó là sự gia tăng tạm thời áp lực xuyên phổi) là cần thiết để mở lại hoàn toàn việc xẹp phổi. Hiệu quả của việc huy động được thể hiện đặc biệt tốt ở những người béo phì và trong phẫu thuật nội soi.[38-41] Bởi vì hiệu quả của việc huy động là nhất thời, một thao tác huy động duy nhất có thể không đủ trong quá trình phẫu thuật kéo dài và PEEP là cần thiết để ngăn ngừa xẹp phổi tái phát.
Áp dụng thông khí bảo vệ phổi dự phòng trong các loại phẫu thuật.
Chiến lược tìm kiếm
Với mục đích của tổng quan này, chúng tôi đã tìm kiếm một cách có hệ thống MEDLINE và EMBASE từ năm 2000 đến 2013, giới hạn tìm kiếm trong các thử nghiệm ngẫu nhiên có kiểm soát, so sánh “thông khí bảo vệ phổi” bằng cách sử dụng thông khí VT thấp và PEEP có hoặc không có thủ thuật huy động so sánh với “thông khí không bảo vệ” sử dụng thông khí VT lớn hơn với PEEP thấp hoặc không có và không thực hiện huy động ở bệnh nhân phẫu thuật trong các báo cáo kết quả lâm sàng và sinh lý. Các nghiên cứu trên động vật, nghiên cứu hồi cứu và quan sát (nghiên cứu đoàn hệ, trước/sau và phân tích cắt ngang) không được đưa vào. Key-words: phẫu thuật bụng, phẫu thuật lồng ngực, phẫu thuật ngực-bụng, thông khí thông thường và thông khí truyền thống.
Phẫu thuật bụng
Dữ liệu sinh lý
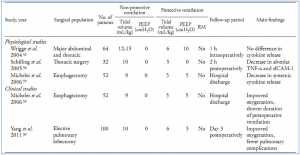
Hầu hết các nghiên cứu hiện có so sánh thông khí bảo vệ phổi với thông khí không bảo vệ phổi trong bối cảnh phẫu thuật bụng bao gồm số lượng bệnh nhân hạn chế được thực hiện ở các nhóm bệnh nhân không đồng nhất [42,43] và tập trung vào các điểm cuối đại diện khác nhau của phổi và viêm hệ thống (Bảng I).[42-45] Trong 40 bệnh nhân có phổi khỏe mạnh khi bắt đầu thở máy, Choi et al.[45] đã chứng minh rằng thời gian thở máy ngắn có thể dẫn đến thay đổi đáng kể tình trạng đông máu phế quản – phế nang (bronchoalveolar hemostasis). Họ nhận thấy rằng hoạt động tiền đông máu cục bộ đã giảm khi áp dụng chiến lược thông khí bảo vệ phổi dự phòng. Cùng nhóm đó đã báo cáo mức độ viêm phổi thấp hơn, bằng chứng là mức độ myelo- peroxidease và elastase thấp hơn trong dịch rửa phế quản phế nang, khi thông khí bảo vệ phổi được áp dụng trong quá trình phẫu thuật từ 5 giờ trở lên.[44]


Thử nghiệm ngẫu nhiên có đối chứng
Tổng cộng có 3 RCT đã so sánh thông khí bảo vệ phổi với thông khí không bảo vệ trong bối cảnh phẫu thuật bụng. Weingarten et al.[46] đã báo cáo ở 44 bệnh nhân cao tuổi (tuổi > 65 tuổi) trải qua phẫu thuật mở bụng lớn, thông khí bảo vệ phổi, sử dụng VT 6 ml/kg trọng lượng cơ thể lý tưởng, PEEP 12 cmH2O và thủ thuật huy động (tăng tuần tự PEEP) lặp đi lặp lại hàng giờ trong toàn bộ quá trình phẫu thuật, cải thiện oxygen hóa trong phẫu thuật và cơ học hô hấp so với VT cao hơn và PEEP bằng không. Trong một nghiên cứu bao gồm 101 bệnh nhân, Treschan et al.[47] không tìm thấy sự khác biệt đáng kể về chức năng phổi đo bằng phế ký trong 5 ngày sau phẫu thuật, cũng như thời gian nằm viện sau phẫu thuật bụng lớn. Điều thú vị là các tác giả đã tìm thấy xẹp phổi nhiều hơn đáng kể ở những bệnh nhân được thông khí VT thấp (6 mL/kg PBW) so với những người được chỉ định thông khí nhóm VT cao hơn (12 ml/kg PBW) (88% so với 66%, P = 0,017 tương ứng). Tuy nhiên, những kết quả này phải được thêm mức PEEP cao hơn (> 5 cmH2O) nên được yêu cầu ngoài việc giảm VT, và nên áp dụng thao tác huy động trước đó để ngăn ngừa và/hoặc mở lại việc xẹp phổi đông đặc. Ngược lại, ở 55 bệnh nhân trải qua phẫu thuật mở bụng lớn, Severgnini et al.[48] báo cáo rằng, so với thông khí không bảo vệ, sử dụng chiến lược thông khí bảo vệ phổi kết hợp VT thấp, PEEP 10 cmH2O và thao tác huy động lặp đi lặp lại đã cải thiện tình trạng nhiễm trùng phổi lâm sàng đã được sửa đổi điểm số (mCPIS) vào ngày hậu phẫu 1 và 3, và cải thiện các xét nghiệm chức năng phổi và oxygen hóa sau phẫu thuật. Một sự khác biệt quan trọng với nghiên cứu trước đó là các thao tác huy động đã được thực hiện ngay khi bắt đầu thở máy và được lặp lại sau khi ngừng sử dụng máy thở (đó là nguyên nhân hàng đầu gây ra bệnh phổi). Thật không may, nghiên cứu không cho thấy sự khác biệt đáng kể trong thời gian nằm viện, nhưng rõ ràng là không đủ sức mạnh để phát hiện bất kỳ sự khác biệt.
Mặc dù các nghiên cứu này đóng vai trò là một bản tóm tắt thuyết phục rằng kiến thức hiện tại từ dữ liệu sinh lý là chính xác và có thể giúp thay đổi thực hành hiện tại trong môi trường phòng mổ, các thử nghiệm ngẫu nhiên có kiểm soát được hỗ trợ tốt để thiết lập tốt hơn hiệu quả lâm sàng của phổi trong phẫu thuật thông khí bảo vệ trong phẫu thuật lớn. Do đó, rõ ràng là kết quả từ hai thử nghiệm đa trung tâm lớn “IMPROVE” và “PROVHILO” [49,50] liên quan đến 400 và 900 bệnh nhân, sẽ có tầm quan trọng lâm sàng quan trọng.
Khuyến nghị cho thực hành lâm sàng
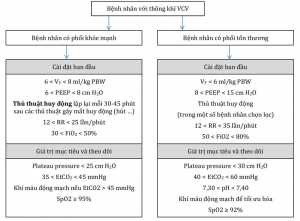
Để khuyến cáo thở máy bảo vệ phổi dự phòng cho tất cả các bệnh nhân thở máy có thể không được chứng minh từ cơ sở dữ liệu có sẵn. Tuy nhiên, theo ý kiến chuyên gia của các tác giả, bệnh nhân có thể hưởng lợi nhiều nhất từ thông khí bảo vệ phổi là những người trải qua phẫu thuật có nguy cơ cao và/hoặc có nguy cơ trước phẫu thuật cao hơn đối với các biến chứng phổi sau phẫu thuật.51-54 Trong khi chờ kết quả từ những thử nghiệm RCT lớn, chúng tôi khuyên bạn nên sử dụng VT thấp hơn, PEEP và, ở một số bệnh nhân, việc sử dụng các thao tác huy động lặp đi lặp lại (Hình 1) ở những bệnh nhân trải qua phẫu thuật bụng.
Phẫu thuật ngực
Thông khí một phổi (OLV) là một thủ thuật được thiết lập trong quá trình phẫu thuật lồng ngực để phẫu thuật cắt bỏ phổi và cắt bỏ thực quản. Một số nghiên cứu đã chỉ ra mối tương quan giữa thông khí một phổi và stress oxy hóa,[55] giải phóng cytokine viêm [56] và tổn thương mô khi kiểm tra mô bệnh học.[57]
Dữ liệu sinh lý
Chỉ có một vài nghiên cứu ở người so sánh thông khí bảo vệ phổi với thông khí không bảo vệ trong bối cảnh phẫu thuật lồng ngực và hầu hết trong số họ đã tập trung vào các dấu hiệu thay thế của viêm (Bảng II). Một nghiên cứu trên 32 bệnh nhân được lên kế hoạch phẫu thuật lồng ngực mở chọn lọc đã cung cấp bằng chứng thuyết phục rằng thông khí một phổi bắt đầu phản ứng viêm trong khoang phế nang của phổi phụ thuộc và ngược lại với thông khí VT cao, sử dụng thông khí VT thấp làm giảm đáng kể nồng độ của các chất trung gian gây viêm phế nang.[58] Trong một nghiên cứu bao gồm 64 bệnh nhân trải qua phẫu thuật lớn (trong đó 34 người đã phẫu thuật lồng ngực bằng OLV), Wrigge et al.[42] đã không chứng minh được sự khác biệt đáng kể về nồng độ của cytokine trong phổi và toàn thân tùy thuộc vào việc bệnh nhân có hay không nhận được phương thức thông khí bảo vệ hoặc không bảo vệ trong OLV. Tuy nhiên, cần lưu ý rằng việc tiếp xúc với thời gian thở máy rất ngắn và sử dụng dịch hút khí quản hơn là dịch trong phế nang có thể ảnh hưởng đến kết quả.
Thử nghiệm ngẫu nhiên có đối chứng
Theo hiểu biết của chúng tôi, tại thời điểm viết bài, chỉ có hai RCT được công bố ở những bệnh nhân thông khí một phổi. Trong 52 bệnh nhân được phẫu thuật cắt bỏ thực quản theo kế hoạch cho bệnh ung thư, Michelet và cộng sự đã báo cáo rằng thông khí bảo vệ phổi, sử dụng VT 5 ml/kg PBW và PEEP 5 cmH2O trong thông khí một phổi, có liên quan đến oxygen hóa trong phẫu thuật và sau phẫu thuật tốt hơn, và thời gian thở máy sau phẫu thuật ngắn hơn từ khi nhập viện ICU đến rút ống so với thở máy không bảo vệ bằng VT cao hơn và PEEP bằng không. Tuy nhiên, không có sự khác biệt về bệnh suất sau phẫu thuật và thời gian nằm viện. Trong một nghiên cứu gần đây, Yang et al.60 đã báo cáo ở 100 bệnh nhân được phẫu thuật cắt thùy phổi tự chọn rằng sự bảo vệ phổi bao gồm VT 6 mL/kg PBW và PEEP 5 cmH2O có liên quan đến rối loạn chức năng phổi sau phẫu thuật thấp hơn so với thông khí VT cao hơn và PEEP bằng không. Cả hai nghiên cứu này đều không sử dụng thao tác huy động trong quá trình thông khí một phổi dù là phụ thuộc (thở máy) hay phổi không phụ thuộc.
Khuyến nghị cho thực hành lâm sàng
Mặc dù những dữ liệu này có vẻ hấp dẫn, các kết quả của các nghiên cứu ngẫu nhiên nói trên hỗ trợ nhu cầu tiến hành các nghiên cứu tiến cứu lớn hơn để hỗ trợ dứt khoát việc sử dụng thông khí bảo vệ phổi trong phẫu thuật lồng ngực.
Kết luận
Có bằng chứng tích lũy rằng thở máy có thể gây tổn thương phổi và biến chứng phổi sau phẫu thuật. Trong trường hợp không có áp lực cao nguyên quá mức, việc giảm thiểu tổn thương phổi có thể được thực hiện bằng cách cài đặt máy thở đầy đủ để tránh mất huy động phổi và quá căng. Tuy nhiên, cho đến khi có kết quả của các nghiên cứu ngẫu nhiên có đối chứng lớn, chúng tôi khuyên bạn nên sử dụng thông khí cơ học bảo vệ phổi dự phòng, nên kết hợp VT thấp, PEEP và thủ thuật huy động, ở hầu hết bệnh nhân được thở máy trong phẫu thuật bụng. Cần thêm dữ liệu lâm sàng trước khi đưa ra khuyến nghị ở bệnh nhân thở máy trong phẫu thuật lồng ngực. Các tác giả tin rằng một gói phẫu thuật bao gồm sử dụng thông khí cơ học bảo vệ phổi, quản lý dịch truyền đầy đủ bằng cách sử dụng liệu pháp nhắm mục tiêu cá nhân và quản lý đau tối ưu hóa nên được xem xét và có thể hữu ích trong việc cải thiện kết quả phẫu thuật.
Thông điệp chính
• Thông khí cơ học là một liệu pháp hỗ trợ thiết yếu để duy trì trao đổi khí trong quá trình gây mê toàn thân. Tuy nhiên, ngày càng có nhiều bằng chứng cho thấy thở máy không đầy đủ có thể làm nặng thêm hoặc thậm chí gây tổn thương phổi ở bệnh nhân phổi khỏe mạnh trước đây và có thể thúc đẩy các biến chứng phổi sau phẫu thuật.
• Sử dụng thở máy bảo vệ phổi trong phẫu thuật kết hợp VT thấp hơn, PEEP vừa phải và thao tác huy động có thể giúp giảm các biến chứng phổi sau phẫu thuật ở bệnh nhân trải qua phẫu thuật lớn.





