Lịch sử nghiên cứu và phát triển
Thuốc chẹn thụ thể angiotensin (Angiotensin Receptor Blockers – ARBs) hay còn gọi là các “sartan” là một nhóm thuốc điều trị tăng huyết áp được kê đơn phổ biến trên lâm sàng. Các thuốc này đều cơ cơ chế tác dụng chung là ức chế thụ thể AT1 của angiotensin II.
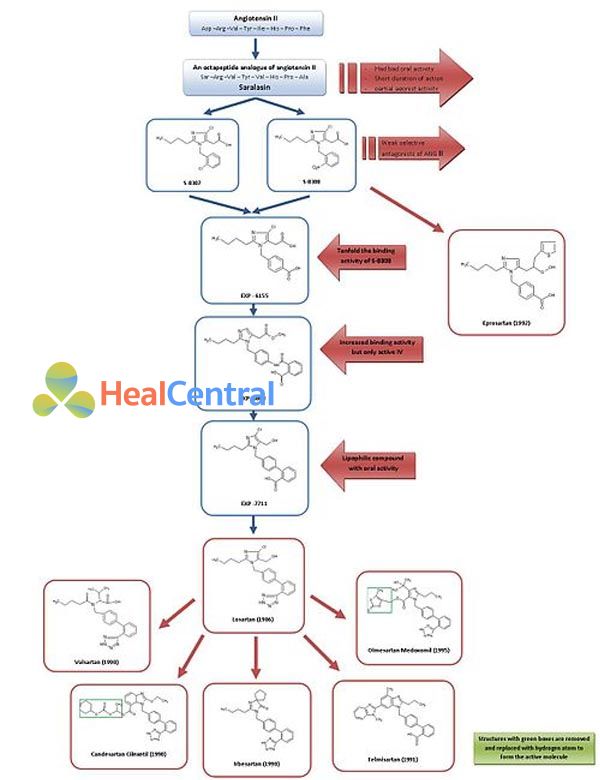
Saralasin là chất ức chế thụ thể AT1 đầu tiên được phát triển vào đầu những năm 1970 và có cấu trúc octapeptide tương tự Ang II, trong đó các acid amin Asp1, Ile5 và Phe8 được thay thế tương ứng bằng Ser1, Val5 và Ala8. Saralasin không hấp thu được qua đường uống, thời gian tác dụng ngắn và có hoạt tính chủ vận từng phần. Do đó nó không phù hợp cho sử dụng trên lâm sàng.
Mục tiêu của các nhà khoa học là phát triển những chất có cấu trúc non-peptide nhỏ hơn và có tác dụng mạnh hơn.
Các điều tra viên nghiên cứu tại Takeda vào năm 1982 đã phát hiện ra các hợp chất non-peptide đối kháng angiotensin II yếu là S-8307 và S-8308 từ một nhóm của các dẫn chất acid 1-benzylimidazole-5-acetic. S-8307 và S-8308 có thời gian tác dụng ngắn, hiệu lực vừa phải và sinh khả dụng đường uống hạn chế. Tuy nhiên, chúng đối kháng thụ thể AT1 chọn lọc theo cơ chế cạnh tranh mà không có hoạt tính chủ vận từng phần.
Sử dụng phổ NMR nghiên cứu cấu trúc không gian của angiotensin II, các nhà khoa học tại DuPont đã phát hiện ra rằng các cấu trúc của Takeda phải được mở rộng một vị trí cụ thể để tương đồng với angiotensin II hơn. Người ta đưa ra giả thuyết rằng phải thêm các nhóm acidic vào các hợp chất này. Dẫn chất 4-carboxy EXP-6155 có hoạt tính ức chế thụ thể AT1 lớn gấp 10 lần so với S-8308 đã củng cố giả thuyết này.
Hợp chất EXP-6803 đã được tổng hợp bằng cách thay thế nhóm 4-carboxy bằng nhóm 2-carboxy-benzamido. Nó có ái lực với thụ thể AT1 cao hơn nhưng lại chỉ có thể sử dụng đường tĩnh mạch.
Thay nhóm 2-carboxy-benzamido bằng nhóm 2-carboxy-phenyl đã tạo ra EXP-7711 có chứa nhóm biphenyl thân dầu, nó hấp thu tốt qua đường uống nhưng lại ít ức chế đến thụ thể AT1.
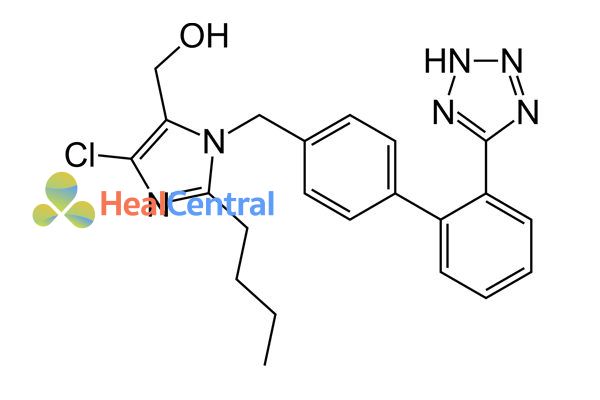
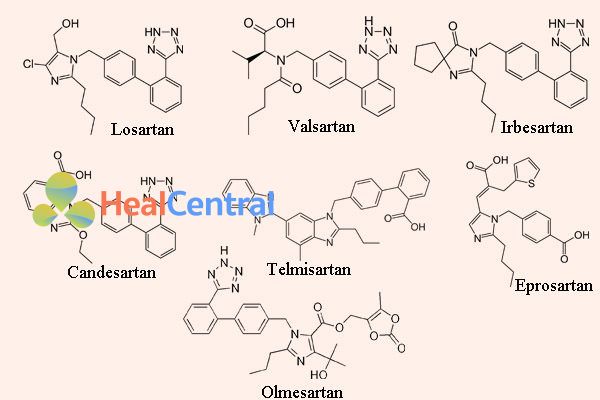
Sau đó, nhóm carboxyl phân cực đã được thay thế bằng nhóm tetrazole thân dầu nhiều hơn để tăng sinh khả dụng đường uống và thời gian tác dụng. Hợp chất mới hình thành được đặt tên là losartan (1986). Losartan đã trở thành thuốc chẹn thụ thể agiotensin II được chấp thuận đầu tiên trên thế giới, nó được phê duyệt tại Hoa Kỳ năm 1995 và được tiếp thị bởi Merck.
Đây thực sự là một loại thuốc tuyệt vời khi một nghiên cứu gần đây ước tính rằng việc sử dụng losartan tại Liên minh Châu Âu có thể giảm tới 2.5 tỷ euro chi phí cung cấp dịch vụ chăm sóc sức khỏe trong 3.5 năm.
Sử dụng con đường khác để tối ưu hóa từ S-8308, eprosartan đã được SmithKline Beecham phát triển vào năm 1992. Eprosartan không có cấu trúc biphenyl-methyl nhưng để bắt chước đầu C của angiotensin II, nhóm acid 5-acetic đã được thay thế bằng acid 2-thienylacrylic và nhóm 4-carboxy. Eprosartan là một chất đối kháng thụ thể AT1 chọn lọc mạnh và theo cơ chế ức chế cạnh tranh. Nó có ái lực cao với thụ thể AT1 và liên kết rất nhanh chóng.
Losartan được chuyển hóa một phần thành acid 5-carboxylic EXP 3174, đây là chất đối kháng thụ thể AT1 mạnh hơn chất mẹ và là mô hình cho sự phát triển một số ARBs khác.
Valsartan, candesartan và irbesartan đều được phát triển vào năm 1990.
Valsartan, lần đầu được tiếp thị bởi Novartis, là một ARB không có dị vòng, trong đó nhân imidazole của losartan đã được thay thế bằng một acid amin đã acyl hóa.
Candesartan cilexetil (TCV 116) là một benzimidazole được phát triển bởi Takeda và là một tiền thuốc có cấu trúc ester carbonate. Trong cơ thể, nó nhanh chóng được chuyển thành acid 7-carboxylic tương ứng có tác dụng mạnh hơn nhiều là candesartan. Trong sự tương tác của candesartan với thụ thể AT1, nhóm carboxyl của vòng benzimidazole đóng vai trò quan trọng. Candesartan và tiền thuốc của nó có tác dụng hạ huyết áp mạnh hơn EXP 3174 và losartan.
Telmisartan được phát hiện và phát triển năm 1991 bởi Boehringer Ingelheim, có nhóm acid carboxylic trong nhóm acidic biphenyl. Nó có thời gian bán hủy dài nhất trong số các ARBs, khoảng 24 giờ.
Olmesartan medoxomil được phát triển bởi Sankyo năm 1995 và là ARB mới nhất trên thị trường, được tiếp thị năm 2002. Nó là một tiền thuốc ester như candesartan cilexetil. Trong cơ thể, tiền thuốc bị thủy phân hoàn toàn và nhanh chóng chuyển thành dạng acid hoạt động, olmesartan (RNH-6270). Ngoài nhóm carboxyl, nó có một nhóm hydroxyisopropyl liên kết với vòng imidazole.

Dược lực học
Hệ thống renin – angiotensin – aldosterone (RAA) là một trong những phát hiện quan trọng nhất của y học hiện đại thế kỉ XX. Nhờ sự phát hiện ra hệ thống này cũng như cơ chế điều hòa huyết áp của cơ thể thông qua angiotensin II, một loạt các thuốc hạ huyết áp đã được nghiên cứu, phát triển và ra đời dựa trên ức chế hoạt động của hệ này, cải thiện cuộc sống của hàng tỉ người mắc bệnh tim mạch trên khắp thế giới.
Sinh lý học:
Khi huyết áp trong cơ thể giảm xuống dưới mức bình thường vì một lí do nào đó, hệ RAA sẽ được kích hoạt. Các tế bào cạnh cầu thận (Macula densa), vừa là các tế bào nhận cảm vừa là các tế bào chế tiết, khi nhận thấy điều này sẽ tiết ra renin. Trong máu có sẵn một protein gọi là angiotensinogen do gan sản xuất. Renin cắt 1 acid amin của protein này và tạo thành một protein thứ hai được gọi là angiotensin I. Tuy nhiên angiotensin I chưa có tác dụng ngay. Đi qua tuần hoàn phổi, nó được men ACE ở đó cắt tiếp 2 acid amin nữa tạo thành angiotensin II. Đây mới là chất có hoạt tính.
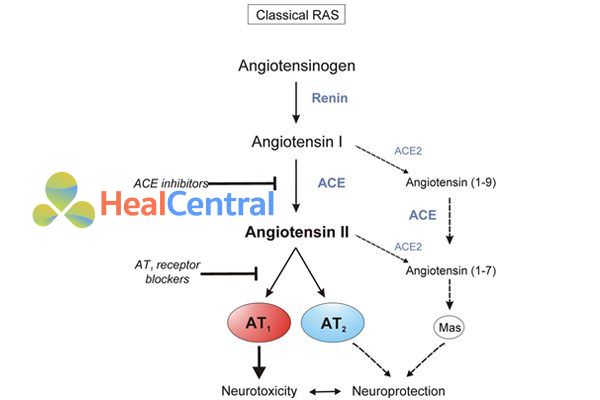
Nó liên kết với thụ thể AT1 ở mạch máu, mô cơ tim, thận, vỏ thượng thận và cả não. Nó gây ra các đáp ứng: co mạch ngoại vi, giảm dòng máu đến thận, giảm mức lọc cầu thận, tăng tiết aldosterone từ vỏ thượng thận, tăng tiết ADH tuyến yên gây giữ muối và nước, tăng tiết noradrenaline, hoạt hóa giao cảm ngoại vi, kích thích sự phì đại tâm thất. Các hiệu ứng này của angiotensin II làm nâng huyết áp. Ngoài ra angiotensin II còn liên kết với một số thụ thể khác nữa nhưng vai trò thực sự của chúng còn chưa được hiểu rõ.
Khi liên kết với thụ thể AT1 của angiotensin II theo cơ chế ức chế cạnh tranh, các sartan làm mất tác dụng của angiotensin II. Cụ thể:
- Giãn mạch ngoại vi trực tiếp nên làm giảm sức cản ngoại vi.
- Giãn mạch do giảm đáp ứng của mạch với ADH và noradrenaline.
- Giảm giải phóng noradrenaline từ tủy thượng thận và và tăng tái thu hồi vào các bọc dự trữ, làm giảm nhịp tim và giảm trương lực giao cảm ngoại vi.
- Giảm giải phóng ADH từ tuyến yên, giảm giữ nước.
- Giảm giải phóng aldosterone từ vỏ thượng thận nên giảm giữ natri và nước.
- Tăng dòng máu đến thận nên tăng sức lọc cầu thận.
- Ức chế kênh calci trong tế bào cơ tim nên giảm co bóp cơ tim.
- Giảm phì đại và xơ hóa tâm thất.
Các hiệu ứng trên làm giãn mạch, giảm thể tích tuần hoàn nên làm hạ huyết áp. Ngoài ra bradykinin không bị giáng hóa (do men ACE không bị ức chế) nên làm tăng tác dụng giãn mạch và thải natri, giúp hạ huyết áp hiệu quả hơn.
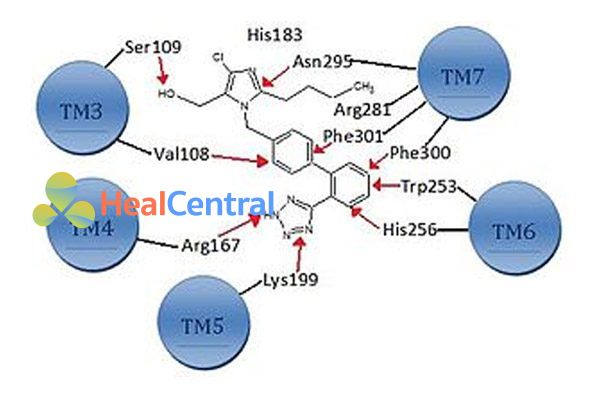
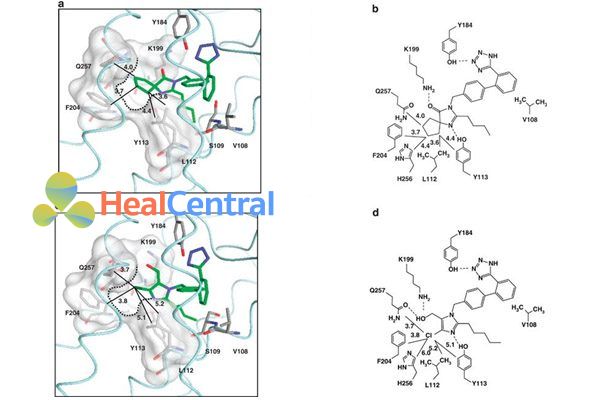
Một số thử nghiệm lâm sàng
|
Tác dụng phụ |
Losartan n = 1075 |
Valsartan n = 2316 |
Irbesartan n = 1965 |
Candesartan n = 2350 |
Telmisartan n = 1455 |
Eprosartan n = 1202 |
Olmesartan n = 3278 |
| Chóng mặt |
3.5 |
_ | _ | 4 | _ | _ |
3 |
| Mệt mỏi |
_ |
2 | 4 | _ | _ | 2 |
_ |
| Tiêu chảy |
2.4 |
_ | 3 | _ | 3 | _ |
_ |
| Khó tiêu |
1.3 |
_ | 2 | _ | _ | _ |
_ |
| Đau bụng |
_ |
2 | _ | _ | _ | 2 |
_ |
| Đau khớp |
_ |
_ | _ | _ | _ | 2 |
_ |
| Đau cơ xương khớp |
_ |
_ | _ | 3 | 1-3 | _ |
_ |
| URTI |
7.9 |
_ | 9 | 6 | 7 | 8 |
_ |
| Ho |
3.4 |
_ | 2.8 | _ | _ | 4 |
_ |
| Viêm xoang |
_ |
_ | _ | _ | 3 | _ |
_ |
| Nhiễm virus |
_ |
3 | _ | _ | _ | 2 |
_ |
Giải thích: URTI là nhiễm trùng đường hô hấp trên.
Số liệu biểu diễn dưới dạng phần trăm (%).
Bảng trên là thử nghiệm nghiên cứu các tác dụng phụ của các thuốc chẹn thụ thể angiotensin II đang lưu hành trên thị trường.
Một thử nghiệm khác ngẫu nhiên, song song, mù đôi diễn ra trong 8 tuần so sánh giữa irbesartan 300 mg (trên 142 bệnh nhân), irbesartan 150 mg (trên 142 bệnh nhân), losartan 100 mg (trên 141 bệnh nhân) và giả dược (trên 142 bệnh nhân). Có 3 kết quả được rút ra: Irbesartan 300 mg vượt trội hơn cả irbesartan 150 mg và losartan 100 mg trong việc hạ huyết áp tâm trương khi ngồi (P = 0.05); irbesartan 150 mg và losartan 100 mg không có sự khác nhau về đáp ứng và irbesartan được dung nạp tốt hơn losartan.
Một thử nghiệm lâm sàng khác ngẫu nhiên, mù đôi diễn ra trong 6 tuần so sánh giữa telmisartan 40 mg (trên 57 bệnh nhân), telmisartan 80 mg (trên 54 bệnh nhân) và losartan 50 mg (trên 57 bệnh nhân) cho thấy telmisartan 40 mg và 80 mg đã giảm đáng kể tình trạng huyết áp cấp cứu (từ đường cơ sở) so với losartan (P < 0.05). Telmisartan 80 mg có mức giảm huyết áp tâm trương và tâm thu cao hơn so với losartan ở tất cả các giai đoạn đánh giá.
Một số kết quả khác thu được từ các thử nghiệm lâm sàng khác nhau:
- Candesartan và losartan làm giảm huyết áp tâm thu và tâm trương so với giả dược. Sự khác biệt giữa candesartan 8 mg và losartan 50 mg là không đáng kể. Candesartan 16 mg hạ huyết áp tâm thu hiệu quả hơn so với losartan 50 mg (P < 0.05).
- Huyết áp tâm trương trung bình trong 24 giờ khi sử dụng valsartan 80 mg thấp hơn đáng kể so với losartan 50 mg hoặc telmisartan 40 mg (P < 0,001). Nhịp tim không bị ảnh hưởng bởi bất kỳ tác nhân.
- Olmesartan 20 mg làm giảm huyết áp tâm trương khi ngồi với lớn hơn so với losartan 50 mg (P = 0.0002), valsartan 80 mg (P < 0.0001) hoặc irbesartan 150 mg (P = 0.0412). Giảm huyết áp tâm thu không có khác biệt đáng kể. Olmesartan cũng làm giảm huyết áp tâm trương và huyết áp tâm thu trung bình 24 giờ lớn hơn đáng kể so với losartan và valsartan (P = 0.05)
…
Dược động học
Hấp thu: Các thuốc đều hấp thu nhanh qua đường tiêu hóa. Thức ăn làm giảm hấp thu valsartan nhưng không hoặc ít ảnh hưởng đến các thuốc còn lại. Sinh khả dụng đường uống nhìn chung không cao (losartan 33%, valsartan 25%, candesartan 15%, eprosartan 13%…, ngoại lệ ibersartan 60-80%).
Phân bố: Hấu hết có tỉ lệ liên kết protein huyết tương cao (đều lớn hơn 90%). Hầu hết không qua được hàng rào máu não (trừ telmisartan).
Chuyển hóa: Hầu hết các sartan được chuyển hóa bởi hệ enzym gan cytochrom p450 CYP2C9 (trừ valsartan và olmesartan).
Thải trừ: Thời gian bán thải (t1/2) thay đổi nhiều (losartan 1.5-2.5 giờ, chất chuyển hóa của losartan 9 giờ, candesartan 9 giờ, ibersartan 11-15 giờ, telmisartan 24 giờ…). Thải trừ qua gan và thận với tỉ lệ khác nhau và thường thì qua gan nhiều hơn. Losartan thải trừ qua mật (58%) và nước tiểu (35%). Ibersartan thải trừ 80% qua mật. Valsartan thải trừ qua thận…
Chỉ định và liều dùng
Chỉ định giống hệt thuốc ức chế men chuyển angiotensin:
Tăng huyết áp, đặc biệt hay dùng ở bệnh nhân có tổn thương cơ quan đích như tổn thương thận, đái tháo đường.
Sau nhồi máu cơ tim.
Suy tim sung huyết mạn tính (thuốc làm giảm cả tiền gánh và hậu gánh, giảm sự phì đại và xơ hóa tâm thất nên làm chậm tiến triển của bệnh).
Liều dùng phụ thuộc vào từng thuốc và tình trạng nặng của bệnh.
Tác dụng phụ
Tác dụng phụ tương tự thuốc ức chế men chuyển angiotensin (tuy nhiên vì không ức chế men ACE nên bradykinin vẫn được giáng hóa bình thường, thuốc ít gây ho):
Hạ huyết áp (thường gặp sau liều đầu tiên), tuy nhiên không nhiều, hạ nhiều ở bệnh nhân mất nước do dùng thuốc lợi tiểu.
Tăng kali máu, nhất là khi dùng với lợi tiểu giữ kali, thuốc chẹn β-adrenergic, thuốc kháng viêm không steroid (NSAIDs).
Có thể gây suy thận cấp (đặc biệt ở những bệnh nhân hẹp động mạch thận một hoặc hai bên gây giảm mức lọc cầu thận).
Các phản ứng dị ứng có thể xảy ra.
Lưu ý và thận trọng
Thận trọng với bệnh nhân suy gan, suy thận, tăng kali huyết.
Thận trọng với bệnh nhân có kali máu cao.
Dùng thuốc lâu dài làm tăng nồng độ renin, angiotensin I và II trong huyết tương. Lượng angiotensin II tăng có thể đẩy thuốc ra khỏi trung tâm hoạt động và làm giảm hiệu quả của thuốc.
Tương tác thuốc
Không sử dụng cùng với các thuốc ức chế men chuyển angiotensin do không thấy bất cứ lợi ích nào.
Dùng cùng thuốc lợi tiểu giữ kali, thuốc chẹn β-adrenergic, thuốc kháng viêm không steroid (NSAIDs): Nguy cơ gây tăng kali huyết quá mức.
Các thuốc này thường phối hợp cùng thuốc lợi tiểu thiazide, đem lại 2 lợi ích:
- Lợi tiểu thiazide làm giảm kali huyết, giảm bớt tác dụng gây tăng kali huyết của thuốc chẹn thụ thể angiotensin.
- Lợi tiểu thiazide gây hoạt hóa hệ RAA (cơ chế nâng huyết áp bù trừ), dùng cùng thuốc ức chế hệ RAA như các thuốc chẹn thụ thể angiotensin sẽ giúp ngăn chặn vấn đề này.
Dùng cùng các thuốc ức chế tim (thuốc chẹn β-adrenergic, verapamil, diltiazem…): Nguy cơ ức chế tim quá mức.
Dùng cùng cimetidine, thuốc kháng nấm azole (ức chế CYP3A4, CYP2C9): Làm tăng nồng độ losartan trong máu.
Dùng cùng phenobarbital, rifampicin (cảm ứng CYP3A4, CYP2C9): Giảm nồng độ losartan trong máu. Riêng phenobarbital còn làm giảm nồng độ chất chuyển hóa hoạt động của losartan.
Dùng cùng digoxin: Tăng nồng độ digoxin trong máu, nguy cơ gây ngộ độc.

Chống chỉ định
Chống chỉ định tương tự thuốc ức chế men chuyển:
Quá mẫn cảm bất cứ thành phần nào của thuốc.
Phụ nữ có thai và cho con bú (do có thể gây quái thai).

Hạ huyết áp.
Bệnh nhân tăng kali máu, nồng độ kali máu quá 5.5 mmol/L.
Bệnh nhân có hẹp động mạch thận một bên hoặc hai bên.
Bệnh nhân có hẹp động mạch chủ nặng.
Tài liệu tham khảo:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1200815/#B2
https://www.medscape.com/viewarticle/406959_4