Tác giả: Thạc sĩ – Bác sĩ Đặng Thanh Tuấn – Trưởng khoa hồi sức ngoại bệnh viện Nhi Đồng 1.
NỘI DUNG:
Từ ngữ và khái niệm sinh lý liên quan đến thông khí cơ học
- Cơ học thông thường của thông khí tự nhiên
- Thông khí và hô hấp
- Lưu lượng khí và áp lực trong quá trình thông khí
- Đơn vị áp lực
- Định nghĩa về áp lực và độ chênh lệch áp lực trong phổi
- Áp lực xuyên đường thở
- Áp lực xuyên lồng ngực
- Áp lực xuyên phổi
- Áp lực xuyên hô hấp
Đặc điểm của phổi
- Độ giãn nở
- Sức cản
- Đo sức cản đường thở
Hằng số thời gian
Các loại máy thở và thuật ngữ được sử dụng trong thông khí cơ học
- Các loại thông khí cơ học
- Thông khí áp lực âm
- Thông khí áp lực dương
- Thông khí tần số cao
- Định nghĩa áp lực trong thông khí áp lực dương
- Áp lực nền
- Áp lực đỉnh
- Áp lực cao nguyên
- Áp lực cuối thì thở ra
Tóm lược
MỤC TIÊU HỌC TẬP:
Khi hoàn thành chương này, người đọc sẽ có thể làm được:
1. Xác định thông khí, hô hấp bên ngoài và hô hấp bên trong.
2. Vẽ biểu đồ cho thấy áp lực trong màng phổi và phế nang (trong phổi) thay đổi như thế nào trong thông khí tự nhiên và trong nhịp thở áp lực dương.
3. Xác định các thuật ngữ áp lực xuyên phổi, áp lực xuyên hệ hô hấp, áp lực xuyên đường thở, áp lực xuyên lồng ngực, độ đàn hồi, độ giãn nở và sức cản.
4. Cung cấp giá trị cho áp lực trong phế nang trong suốt hít vào và thở ra trong khi thở bình thường, yên tĩnh.
5. Viết các công thức tính toán độ giãn nở và sức cản.
6. Giải thích sự thay đổi của độ giãn nở phổi ảnh hưởng đến áp lực đỉnh đo được trong khi hít vào với máy thở cơ học.
7. Mô tả những thay đổi trong điều kiện đường thở có thể dẫn đến tăng sức cản.
8. Tính toán sức cản đường thở với áp lực hít vào đỉnh, áp lực cao nguyên và tốc độ lưu lượng.
9. Sử dụng hình ảnh cho thấy độ giãn nở hoặc sức cản đường thở bất thường, xác định đơn vị phổi nào sẽ lấp đầy nhanh hơn hoặc với thể tích lớn hơn.
10. So sánh một số hằng số thời gian và giải thích các hằng số thời gian khác nhau sẽ ảnh hưởng đến cung cấp thể tích trong khi hít vào.
11. Đưa ra tỷ lệ phần trăm lấp đầy (hoặc làm trống) thụ động cho các hằng số thời gian là một, hai, ba và năm.
12. Thảo luận ngắn gọn về nguyên lý hoạt động của máy thở áp lực âm, áp lực dương và tần số cao.
13. Xác định áp lực hít vào đỉnh, áp lực đường cơ sở, áp lực dương cuối thì thở ra và áp lực cao nguyên.
14. Mô tả phép đo áp lực cao nguyên.
Từ ngữ và khái niệm sinh lý liên quan đến thông khí cơ học
Mục đích của chương này là cung cấp một đánh giá ngắn gọn về sinh lý của nhịp thở và mô tả về các sự kiện áp lực, thể tích và lưu lượng xảy ra trong chu kỳ hô hấp. Tác động của những thay đổi trong đặc điểm phổi (ví dụ, độ giãn nở hô hấp và sức cản đường thở) đối với cơ học của nhịp thở cũng được thảo luận.
Cơ học thông thường của thông khí tự nhiên
Thông khí và hô hấp
Thông khí tự nhiên (spontaneous ventilation) đơn giản là sự chuyển động của không khí vào và ra khỏi phổi. Một nhịp thở tự nhiên được thực hiện bằng cách co các cơ hít vào, gây ra sự mở rộng của ngực. Trong một thì hít vào yên tĩnh, cơ hoành hạ xuống và mở rộng kích thước dọc của khoang ngực trong khi các cơ liên sườn bên ngoài nâng nhẹ xương sườn, làm tăng chu vi của ngực. Sự co thắt của cơ hoành và các cơ liên sườn bên ngoài cung cấp năng lượng để di chuyển không khí vào phổi và do đó thực hiện “công” cần thiết để khắc phục trở kháng (impedance) do phổi và thành ngực tạo ra. Trong một hít vào tự nhiên tối đa, các cơ hô hấp phụ cũng được sử dụng để tăng thể tích của ngực.
Khi thở ra yên tĩnh bình thường, các cơ hít vào chỉ cần thư giãn, cơ hoành di chuyển lên trên và xương sườn trở về vị trí nghỉ ngơi. Thể tích của khoang ngực giảm và không khí bị đẩy ra khỏi phế nang. Để đạt được sự thở ra tối đa (dưới mức thở ra bình thường), các cơ phụ của thở ra phải được sử dụng để ép lồng ngực. Hộp 1.1 liệt kê các cơ hô hấp phụ khác nhau.
Hô hấp (respiration) liên quan đến việc trao đổi oxy và carbon dioxide giữa một sinh vật và môi trường của nó. Hô hấp thường được chia thành hai thành phần: hô hấp bên ngoài và hô hấp bên trong. Hô hấp bên ngoài liên quan đến sự khuếch tán oxy và carbon dioxide giữa phế nang và mao mạch phổi. Máu đã được oxygen hóa ra khỏi mao mạch phổi theo các tĩnh mạch phổi đến tim trái và cung cấp đến các tế bào của cơ thể thông qua các động mạch và mao mạch hệ thống. Hô hấp bên trong xảy ra ở cấp độ tế bào và liên quan đến việc trao đổi oxy và carbon dioxide giữa các mao mạch hệ thống và các tế bào của cơ thể. Ở cấp độ tế bào, oxy khuếch tán vào các tế bào, nơi nó được sử dụng trong quá trình oxy hóa các chất nền có sẵn (ví dụ, carbohydrate và lipid) để tạo ra năng lượng.
Carbon dioxide, một sản phẩm phụ chính của quá trình chuyển hóa hiếu khí, khuếch tán ra khỏi tế bào vào các mao mạch hệ thống. Máu từ các mao mạch hệ thống được đưa trở lại bởi lưu lượng lớn qua các tĩnh mạch hệ thống trở về tim phải, động mạch phổi và mao mạch phổi.
| HỘP 1.1 Cơ hô hấp phụ |
Hít vào:
|
Thở ra:
|
Lưu lượng khí và áp lực trong quá trình thông khí
Để không khí lưu thông qua ống hoặc đường thở, phải có độ chênh lệch áp lực (nghĩa là áp lực ở một đầu của ống phải cao hơn áp lực ở đầu kia của ống). Không khí sẽ luôn di chuyển từ điểm áp lực cao đến điểm áp lực thấp.
Xem xét những gì xảy ra trong một nhịp thở yên tĩnh bình thường. Thể tích phổi thay đổi do kết quả của dòng khí vào và ra khỏi đường thở gây ra bởi sự thay đổi độ chênh lệch áp lực giữa cửa đường thở và phế nang. Trong một hít vào tự nhiên, sự co thắt của các cơ hít vào gây ra sự mở rộng của ngực dẫn đến giảm (âm tính hơn) của áp lực trong màng phổi và phế nang. Do đó, áp lực phế nang trở nên nhỏ hơn áp lực cửa đường thở (tức là miệng và mũi) và khí di chuyển vào phổi. Ngược lại, trong khi thở ra yên tĩnh, thư giãn các cơ hít vào làm giảm thể tích lồng ngực (tức là cơ hoành và cơ liên sườn ngoài trở về vị trí nghỉ ngơi) và tăng áp lực phế nang. Khí di chuyển ra khỏi phổi trong khi thở ra vì áp lực trong phế nang cao hơn áp lực ở cửa đường thở. Điều quan trọng là khi áp lực ở cửa đường thở và áp lực trong phế nang là như nhau, như xảy ra ở cuối thì thở ra, không có dòng khí di chuyển vì áp lực trên đường dẫn khí bằng nhau (nghĩa là không có độ chênh lệch áp lực).
Đơn vị áp lực
Áp lực thông khí thường được đo bằng áp lực centimet nước (cm H2O). Những áp lực này được tham chiếu đến áp lực khí quyển, được đưa ra một giá trị cơ bản bằng không. Nói cách khác, mặc dù áp lực khí quyển là 760 mm Hg hoặc 1034 cm H2O (1 mm Hg = 1.36 cm H2O) ở mực nước biển, áp lực khí quyển được chỉ định là 0 cm H2O. Ví dụ, khi áp lực đường thở tăng +20 cm H2O trong nhịp thở áp lực dương, áp lực thực sự tăng từ 1034 đến 1054 cm H2O. Các đơn vị đo khác đang được sử dụng rộng rãi hơn cho áp lực khí, như áp lực oxy động mạch (PaO2) và áp lực carbon dioxide động mạch (PaCO2), là torr (1 torr = 1 mm Hg) và kilopascal ([kPa]; 1 kPa = 7,5 mm Hg). Kilopascal được sử dụng trong Hệ thống đơn vị quốc tế. (Hộp 1.2 cung cấp tóm tắt về các đơn vị đo áp lực phổ biến.)
| HỘP 1.2 Chuyển đổi đơn vị áp lực |
| 1 mm Hg = 1,36 cm H2O
1 kPa = 7,5 mm Hg 1 Torr = 1 mm Hg 1 atm = 760 mm Hg = 1034 cm H2O |
Định nghĩa về áp lực và độ chênh lệch trong phổi
Áp lực cửa đường thở (Pawo) thường được gọi là áp lực miệng (PM) hoặc áp lực đường thở (Paw) (Hình 1.1). Các thuật ngữ khác thường được sử dụng để mô tả áp lực cửa đường thở bao gồm áp lực đường thở trên, áp lực mặt nạ và áp lực đường thở gần. Trừ khi áp lực được áp dụng khi cửa đường thở, Pawo bằng zero hoặc áp lực khí quyển.
Một trị số tương tự là áp lực ở bề mặt cơ thể (Pbs). Giá trị này bằng 0 (áp lực khí quyển) trừ khi người đó được đặt trong buồng điều áp (ví dụ: buồng áp lực cao) hoặc máy thở áp lực âm (ví dụ: phổi sắt).
Áp lực trong màng phổi (Ppl) là áp lực trong khoang ảo giữa màng phổi thành và màng phổi tạng. Ppl thường khoảng – 5 cm H2O khi thở ra trong quá trình thở tự nhiên. Ở khoảng −10 cm H2O cuối thì hít vào. Bởi vì Ppl thường khó đo ở bệnh nhân, một phép đo liên quan được sử dụng, đó là áp lực thực quản (Pes), thu được bằng cách đặt một quả bóng được thiết kế đặc biệt vào thực quản; thay đổi áp lực bóng được sử dụng để ước tính áp lực và thay đổi áp lực trong khoang màng phổi. (Xem Chương 10 để biết thêm thông tin về các phép đo áp lực thực quản.)
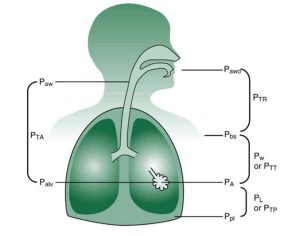
Một áp lực thường được đo khác là áp lực phế nang (Palv). Áp lực này còn được gọi là áp lực trong phổi hoặc áp lực phổi. Áp lực phế nang thường thay đổi khi áp lực trong màng phổi thay đổi. Trong hít vào tự nhiên, Palv là khoảng – 1 cm H2O, và trong khi thở ra, nó là khoảng + 1 cm H2O.
Bốn độ chênh lệch áp lực cơ bản được sử dụng để mô tả thông khí bình thường: áp lực xuyên đường thở, áp lực xuyên lồng ngực, áp lực xuyên phổi (hoặc áp lực xuyên phế nang) và áp lực xuyên hệ hô hấp (Bảng 1.1; cũng xem Hình 1.1).
Áp lực xuyên đường thở
Áp lực xuyên đường thở (PTA) là chênh lệch áp lực giữa cửa đường thở và phế nang:
PTA = Pawo – Palv
Do đó, nó là độ chênh lệch áp lực cần thiết để tạo ra luồng không khí di chuyển trong đường dẫn khí. Nó đại diện cho áp lực phải được tạo ra để vượt qua sức cản đối với dòng khí trong đường thở (tức là sức cản đường thở).
Áp lực xuyên lồng ngực
Áp lực xuyên lồng ngực (PW hoặc PTT) là chênh lệch áp lực giữa khoang phế nang hoặc phổi và bề mặt cơ thể (Pbs):
PW (hoặc PTT) = Palv – Pbs
Nó đại diện cho áp lực cần thiết để mở rộng hoặc co bóp phổi và thành ngực cùng một lúc.
Áp lực xuyên phổi
Áp lực xuyên phổi hoặc áp lực xuyên phế nang (PL hoặc PTP) là chênh lệch áp lực giữa khoang phế nang và khoang màng phổi (Ppl):
PL (hoặc PTP) = Palv – Ppl
PL là áp lực cần thiết để duy trì sự bơm phồng phế nang và do đó đôi khi được gọi là áp lực căng phế nang.2-4. (LƯU Ý: Một phép đo áp lực đường thở được gọi là áp lực cao nguyên [Pplat] đôi khi được thay thế cho Palv. Pplat được đo trong thủ thuật giữ hơi thở trong khi thở máy và giá trị được đọc từ áp kế máy thở. Pplat sẽ được thảo luận chi tiết hơn sau trong chương này.)
BẢNG 1.1 Từ ngữ, từ viết tắt và áp lực cho hệ hô hấp.
| Viết tắt | Từ ngữ |
| C | Compliance |
| R | Resistance |
| Raw | Airway resistance |
| PM | Pressure at the mouth (same as Pawo) |
| Paw | Airway pressure (usually upper airway) |
| Pawo | Pressure at the airway opening; mouth pressure; mask pressure |
| Pbs | Pressure at the body surface |
| Palv | Alveolar pressure (also PA) |
| Ppl | Intrapleural pressure |
| Cst | Static compliance |
| Cdyn | Dynamic compliance |
| Pressure Gradients | |
| Transairway pressure (PTA)
PTA = Paw – Palv |
Airway pressure – alveolar pressure |
| Transthoracic pressure (PW)
PW (or PTT) = Palv – Pbs |
Alveolar pressure – body surface pressure |
| Transpulmonary pressure (PL)
PL (or PTP) = Palv – Ppl |
Alveolar pressure – pleural pressure (also defined as the transalveolar pressure) |
| Transrespiratory pressure (PTR)
PTR = Pawo – Pbs |
Airway opening pressure – body surface pressure |
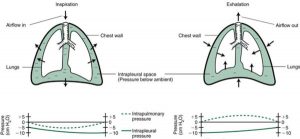
Tất cả các chế độ thông khí đều làm tăng PTP trong khi hít vào, bằng cách giảm Ppl (máy thở áp lực âm) hoặc tăng Palv bằng cách tăng áp lực ở đường hô hấp trên (máy thở áp lực dương). Trong quá trình thông khí áp lực âm, áp lực ở bề mặt cơ thể (Pbs) trở nên âm tính và áp lực này được truyền đến khoang màng phổi, dẫn đến giảm (âm tính nhiều hơn) áp lực trong màng phổi (Ppl) và tăng áp lực xuyên phổi (PL). Trong quá trình thông khí áp lực dương, Pbs vẫn giữ ở áp lực khí quyển, nhưng áp lực ở cửa đường thở (Pawo) và trong đường dẫn khí (áp lực đường thở, hoặc Paw) trở nên dương tính. Áp lực phế nang (Palv) sau đó trở nên dương tính, và áp lực xuyên phổi (PL) được tăng lên.
Áp lực xuyên hệ hô hấp
Áp lực xuyên hệ hô hấp (PTR) là chênh lệch áp lực giữa cửa đường thở và bề mặt cơ thể:
PTR = Pawo – Pbs
Áp lực xuyên hệ hô hấp được sử dụng để mô tả áp lực cần thiết để làm phồng phổi trong quá trình thông khí áp lực dương. Trong tình huống này, áp lực bề mặt cơ thể (Pbs) là không khí và thường được cho giá trị bằng 0; do đó, Pawo trở thành chỉ số áp lực trên đồng hồ áp lực máy thở (Paw).
Áp lực xuyên hệ hô hấp có hai thành phần: áp lực xuyên lồng ngực (áp lực cần thiết để vượt qua độ co giãn đàn hồi của phổi và thành ngực) và áp lực xuyên đường thở (áp lực cần thiết để vượt qua sức cản đường thở). Do đó, áp lực xuyên hệ hô hấp có thể được mô tả bằng các phương trình:
PTR = PTT + PTA và
(Pawo – Pbs) = (Palv – Pbs) + (Paw – Palv)
Xem xét những gì xảy ra trong một hít vào bình thường, tự nhiên (Hình 1.2). Khi thể tích của khoang lồng ngực tăng lên, áp lực trong khoang màng phổi (áp lực trong màng phổi) trở nên âm tính hơn so với áp lực khí quyển. (Đây là kết quả dự kiến theo định luật Boyle, đối với nhiệt độ không đổi, khi thể tích tăng, áp lực giảm.) Áp lực trong màng phổi giảm từ khoảng – 5 cm H2O ở cuối thì thở ra xuống còn khoảng −10 cm H2O ở cuối thì hít vào. Áp lực trong màng phổi âm tính được truyền đến khoang phế nang, và áp lực trong phổi, hoặc áp lực phế nang (Palv), trở nên âm hơn so với áp lực khí quyển. Áp lực xuyên phổi (PL), hoặc độ chênh lệch áp lực xuyên phổi, mở rộng ra (Bảng 1.2). Kết quả là, phế nang có một áp lực âm tính trong hít vào tự nhiên.
Áp lực tại cửa đường thở hoặc bề mặt cơ thể vẫn còn ở mức áp lực khí quyển, tạo ra một dải áp lực giữa miệng (zero) và phế nang khoảng −3 đến – 5 cm H2O. Độ chênh lệch áp lực xuyên đường thở (PTA) xấp xỉ (0 – [- 5]), hoặc 5 cm H2O. Không khí di chuyển từ miệng hoặc mũi vào phổi và phế nang mở rộng. Khi thể tích khí tích tụ trong phế nang và áp lực trở về 0, luồng không khí dừng lại. Điều này đánh dấu sự kết thúc của hít vào; không còn khí di chuyển vào phổi vì áp lực ở miệng và trong phế nang bằng zero (nghĩa là áp lực khí quyển) (xem hình 1.2).
Trong thời gian thở ra, các cơ thư giãn và sự co giãn đàn hồi của mô phổi dẫn đến giảm thể tích phổi. Thể tích lồng ngực giảm xuống khi nghỉ ngơi, và áp lực trong màng phổi trở về khoảng −5 cm H2O. Lưu ý rằng áp lực bên trong phế nang trong quá trình thở ra tăng lên và trở nên hơi dương (+5 cm H2O). Kết quả là, áp lực bây giờ thấp hơn ở miệng so với bên trong phế nang và độ chênh lệch áp lực xuyên đường thở làm cho không khí di chuyển ra khỏi phổi. Khi áp lực trong phế nang và trong miệng bằng nhau, thì thở ra kết thúc.
Đặc điểm phổi
Thông thường, hai loại lực chống lại sự bơm phồng của phổi: lực đàn hồi và lực ma sát. Lực đàn hồi phát sinh từ tính chất đàn hồi của phổi và thành ngực.

Lực ma sát là kết quả của hai yếu tố: sức cản của các mô và cơ quan khi chúng bị dịch chuyển trong quá trình thở và sức cản chống lại dòng khí đi qua đường thở.
Hai thông số thường được sử dụng để mô tả các tính chất cơ học của hệ hô hấp và lực đàn hồi và lực ma sát chống lại sự bơm phồng phổi là: độ giãn nở và sức cản.
Độ giãn nở
Độ giãn nở (C) (compliance) của bất kỳ cấu trúc nào có thể được mô tả là sự dễ dàng tương đối mà cấu trúc đó căng phồng lên. Nó có thể được định nghĩa là nghịch đảo của độ đàn hồi (e) (elastance), trong đó độ đàn hồi là xu hướng của cấu trúc trở về dạng ban đầu sau khi bị kéo căng hoặc tác động bởi một lực bên ngoài. Do đó C = 1/e hoặc e = 1/C. Các ví dụ sau minh họa cho nguyên tắc này. Một quả bóng dễ phồng lên được cho là rất giãn nở (nó thể hiện độ đàn hồi giảm), trong khi đó một quả bóng khó phồng lên được coi là kém giãn nở (nó có độ đàn hồi tăng). Theo cách tương tự, hãy xem xét việc so sánh một quả bóng golf và một quả bóng tennis. Quả bóng golf đàn hồi hơn quả bóng tennis vì nó có xu hướng giữ nguyên hình dạng ban đầu; một lượng đáng kể lực phải được áp dụng cho quả bóng golf để nén nó. Mặt khác, một quả bóng tennis có thể được nén dễ dàng hơn quả bóng golf, vì vậy nó có thể được mô tả là kém đàn hồi và dễ giãn nở hơn.
Trong môi trường lâm sàng, các phép đo độ giãn nở được sử dụng để mô tả các lực đàn hồi chống lại sự bơm phồng phổi. Cụ thể hơn, độ giãn nở của hệ hô hấp được xác định bằng cách đo sự thay đổi (Δ) thể tích (V) xảy ra khi áp lực (P) được áp dụng cho hệ thống: C = ΔV/ΔP. Thể tích thường được đo bằng lít hoặc mililít và áp lực tính bằng áp lực centimet nước. Điều quan trọng là phải hiểu rằng độ giãn nở của hệ hô hấp là tổng hợp độ giãn nở của cả nhu mô phổi và các cấu trúc ngực xung quanh. Ở một cá nhân thở tự nhiên, tổng độ giãn nở hệ hô hấp là khoảng 0,1 L/cm H2O (100 mL/cm H2O); tuy nhiên, nó có thể thay đổi đáng kể, tùy thuộc vào tư thế, tư thế của một người, và liệu người đó có chủ động hít vào hoặc thở ra trong khi đo hay không. Nó có thể dao động từ 0,05 đến 0,17 L/cm H2O (50 đến 170 mL/cm H2O). Đối với bệnh nhân được đặt nội khí quản và thở máy có phổi bình thường và thành ngực bình thường, mức độ độ giãn nở thay đổi từ 40 đến 50 mL/cm H2O ở nam giới và 35 đến 45 mL/cm H2O ở phụ nữ, có thể cao tới 100 ml/cm H2O ở cả hai giới ( Điểm chính 1.1).
| Điểm chính 1.1 |
| Độ giãn nở bình thường ở bệnh nhân thở tự nhiên: 0,05 đến 0,17 L/cm H2O hoặc 50 đến 170 mL/cm H2O
Độ giãn nở bình thường ở bệnh nhân đặt nội khí quản: Nam: 40 đến 50 mL/cm H2O, lên đến 100 mL/cm H2O; Nữ: 35 đến 45 mL/cm H2O, lên đến 100 mL/cm H2O |
Những thay đổi trong tình trạng của phổi hoặc thành ngực (hoặc cả hai) ảnh hưởng đến độ giãn nở toàn bộ hệ hô hấp và áp lực cần thiết để làm phồng phổi. Các bệnh làm giảm độ giãn nở của phổi hoặc thành ngực làm tăng áp lực cần thiết để làm phồng phổi. Hội chứng suy hô hấp cấp tính và gù vẹo cột sống (kyphoscoliosis) là những ví dụ về tình trạng bệnh lý liên quan đến việc giảm độ giãn nở phổi và độ giãn nở lồng ngực, tương ứng. Ngược lại, khí phế thũng là một ví dụ về tình trạng phổi trong đó độ giãn nở phổi tăng lên do mất độ đàn hồi của phổi. Với khí phế thũng, cần ít áp lực hơn để làm phồng phổi.
Khái niệm chăm sóc tích cực 1.1 trình bày một bài tập trong đó học sinh có thể kiểm tra sự hiểu biết của mình về phương trình độ giãn nở.
| Khái niệm chăm sóc tích cực 1.1 Tính áp lực |
| Tính toán áp lực cần thiết để đạt được thể tích khí lưu thông 0,5 L (500 mL) cho bệnh nhân độ giãn nở hệ hô hấp bình thường là 0,1 L/cm H2O. |
Đối với bệnh nhân được thở máy, các phép đo độ giãn nở được thực hiện trong điều kiện tĩnh hoặc không có lưu lượng (đây là áp lực đường thở được đo ở cuối thì hít vào; nó được xem là áp lực cao nguyên). Do đó, các phép đo độ giãn nở này được gọi là độ giãn nở tĩnh hoặc độ giãn nở hiệu quả tĩnh. Thể tích khí lưu thông được sử dụng trong tính toán này được xác định bằng cách đo thể tích thở ra của bệnh nhân gần đầu nối bệnh nhân (Hình 1.3). Hộp 1.3 cho thấy công thức tính toán độ giãn nở tĩnh (CS) cho bệnh nhân thở máy. Lưu ý rằng mặc dù tính toán này về mặt kỹ thuật bao gồm độ giãn nở của phổi và lồng ngực, nhưng độ giãn nở lồng ngực thường không thay đổi đáng kể ở bệnh nhân thở máy. (LƯU Ý: Điều quan trọng: nếu bệnh nhân chủ động hít vào hoặc thở ra khi đo áp lực cao nguyên, giá trị kết quả sẽ không chính xác. Thở chủ động có thể là một vấn đề đặc biệt khó khăn khi bệnh nhân bị thở nhanh, chẳng hạn như khi bệnh nhân suy hô hấp.)
| HỘP 1.3 Phương trình tính toán độ giãn nở tĩnh |
| CS = (Thể tích khí lưu thông thở ra)/(Áp lực cao nguyên – EEP*)
CS = VT/(Pplat – EEP) |
*EEP là áp lực cuối thì thở ra, mà một số bác sĩ lâm sàng gọi là áp lực nền; đó là đường cơ bản mà bệnh nhân thở trên nền đó. Khi áp lực dương cuối thì thở ra (PEEP) được sử dụng, đó là giá trị EEP được sử dụng trong tính toán này.
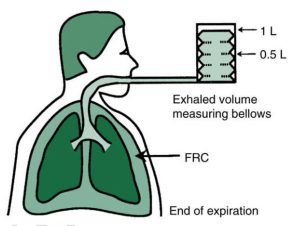
”Máy thở thường sử dụng đầu dò lưu lượng để đo thể tích khí lưu thông thở ra. Dung tích cặn chức năng (FRC) là lượng không khí còn lại trong phổi sau khi thở ra bình thường.”
Sức cản
Sức cản là một phép đo lực ma sát phải được khắc phục trong quá trình thở. Các lực ma sát này là kết quả của cấu trúc giải phẫu của đường thở và sức cản nhớt mô (tissue viscous resistance) được cung cấp bởi phổi và các mô và cơ quan lân cận.
Khi phổi và ngực di chuyển trong quá trình thông khí, sự di chuyển và dịch chuyển của các cấu trúc như phổi, cơ quan trong ổ bụng, khung xương sườn và cơ hoành tạo ra sức cản chống lại nhịp thở.
Sức cản nhớt mô vẫn không đổi trong hầu hết các trường hợp. Ví dụ, một bệnh nhân béo phì hoặc một người bị bệnh xơ nang bị tăng sức cản mô, nhưng sức cản mô thường không thay đổi đáng kể khi những bệnh nhân này được thở máy. Mặt khác, nếu một bệnh nhân bị cổ trướng, hoặc tích tụ dịch trong khoang màng bụng, sức cản mô tăng lên. Sức cản chống lại luồng không khí đi qua đường dẫn khí (sức cản đường thở) phụ thuộc vào độ nhớt của khí, mật độ khí, chiều dài và đường kính của ống và tốc độ dòng khí qua ống, theo định nghĩa của định luật Poiseuille. Trong quá trình thông khí cơ học, độ nhớt, mật độ và chiều dài ống hoặc đường thở vẫn không đổi. Ngược lại, đường kính của ống dẫn khí có thể thay đổi đáng kể và ảnh hưởng đến dòng khí vào và ra khỏi phổi. Đường kính của ống dẫn khí và dòng khí vào phổi có thể giảm do co thắt phế quản, tăng tiết, phù niêm mạc hoặc xoắn trong ống nội khí quản. Tốc độ khí di chuyển vào phổi cũng có thể được kiểm soát trên hầu hết các máy thở cơ học.
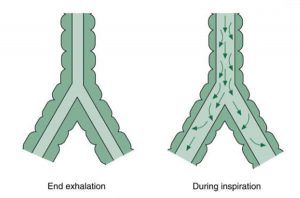
Vào cuối chu kỳ thở ra, trước khi máy thở chuyển chu kỳ thành hít vào, thông thường không có dòng khí nào xảy ra; áp lực phế nang và miệng bằng nhau. Vì không có lưu lượng, sức cản chống lại lưu lượng cũng không có. Khi máy thở chuyển chu kỳ thành hít vào và tạo ra một áp lực dương ở miệng, khí sẽ cố gắng di chuyển vào các vùng áp lực thấp hơn trong phế nang. Tuy nhiên, chuyển động này bị cản trở hoặc thậm chí bị chặn bằng cách phải đi qua ống nội khí quản và đường dẫn khí trên. Một số phân tử bị chậm lại khi chúng va chạm với ống và thành phế quản; khi làm điều này, chúng tác động năng lượng (áp lực) vào đường thở, khiến đường thở bị giãn nở (Hình 1.4); kết quả là một số phân tử khí (áp lực) vẫn còn trong đường thở và không đến được phế nang. Ngoài ra, khi các phân tử khí di chuyển qua đường thở và các lớp khí di chuyển qua nhau, sức cản chống lại lưu lượng, được gọi là sức cản nhớt (viscous resistance), xảy ra.
Mối quan hệ của lưu lượng khí, áp lực và sức cản trong đường thở được mô tả bằng phương trình của sức cản đường thở, Raw = PTA/lưu lượng, trong đó Raw là sức cản đường thở và PTA là chênh lệch áp lực giữa miệng và phế nang hoặc áp lực xuyên đường thở (Điểm chính 1.2). Lưu lượng là lưu lượng khí đo được trong khi hít vào. Sức cản có đơn vị là centimet nước mỗi lít mỗi giây (cm H2O/[L/s]). Ở những người bình thường, những người tỉnh với lưu lượng khí 0,5 L/s, sức cản khoảng 0,6 đến 2,4 cm H2O/(L/s) (Hộp 1.4). Con số thực tế thay đổi trong toàn bộ chu kỳ hô hấp. Sự thay đổi xảy ra bởi vì lưu lượng trong quá trình thông khí tự nhiên thường chậm hơn ở đầu và cuối chu kỳ và nhanh hơn ở phần giữa của chu kỳ.
| Điểm chính 1.2 |
| Raw = (PIP – Pplat)/lưu lượng (trong đó PIP là áp lực hít vào đỉnh); hoặc Raw = PTA/lưu lượng; thí dụ:
Raw = (40-25 cm H2O) / 1(L/sec)= 15cmH2O/L/Sec |
| HỘP 1.4 Giá trị sức cản thông thường |
| Bệnh nhân không đặt nội khí quản
0,6 đến 2,4 cm H2O/(L/s) ở lưu lượng 0,5 L/s |
| Bệnh nhân đặt nội khí quản
Khoảng 6 cm H2O/(L/s) hoặc cao hơn (sức cản đường thở tăng khi kích thước ống nội khí quản giảm) |
Sức cản đường thở tăng lên khi đường thở nhân tạo được đặt vào. Đường kính trong nhỏ hơn của ống tạo ra sức cản chống lại lưu lượng lớn hơn (sức cản có thể tăng lên 5 đến 7 cm H2O/[L/s]). Như đã đề cập, điều kiện bệnh lý cũng có thể làm tăng sức cản đường thở bằng cách giảm đường kính của đường thở. Ở những bệnh nhân tỉnh táo, không đặt nội khí quản với khí phế thũng và hen suyễn, sức cản có thể dao động từ 13 đến 18 cm H2O/(L/s). Vẫn có giá trị cao hơn có thể xảy ra với các loại rối loạn tắc nghẽn nghiêm trọng khác.
Một số thách thức có liên quan đến việc tăng sức cản đường thở. Với sức cản lớn hơn, giảm áp lực lớn hơn xảy ra trong đường dẫn khí và ít áp lực hơn để mở rộng phế nang. Kết quả là, một thể tích khí nhỏ hơn được cung cấp để trao đổi khí. Sức cản lớn hơn cũng đòi hỏi phải có nhiều lực hơn để duy trì lưu lượng khí đầy đủ. Để đạt được lực này, bệnh nhân thở tự nhiên sử dụng các cơ hô hấp phụ của hít vào. Điều này tạo ra nhiều áp lực trong màng phổi âm hơn và độ chênh lệch áp lực lớn hơn giữa đường thở trên và khoang màng phổi để đạt được lưu lượng khí. Điều tương tự xảy ra trong quá trình thở máy; máy thở phải tạo ra nhiều áp lực hơn để cố gắng bơm khí vào phổi bệnh nhân thông qua đường thở bị tắc nghẽn hoặc qua ống nội khí quản nhỏ.
Đo sức cản đường thở
Áp lực sức cản đường thở không dễ đo; tuy nhiên, áp lực xuyên đường thở có thể được tính: PTA = PIP – Pplat. Điều này cho phép xác định bao nhiêu áp lực được đưa đến đường thở và bao nhiêu để đến phế nang. Ví dụ, nếu áp lực cực đại trong nhịp thở cơ học là 25 cm H2O và áp lực cao nguyên (nghĩa là áp lực ở cuối thì hít vào sử dụng để giữ nhịp thở) là 20 cm H2O, áp lực bị mất cho đường thở vì sức cản của đường thở là 25 cm H2O – 20 cm H2O = 5 cm H2O. Trên thực tế, 5 cm H2O là khoảng áp lực bình thường (PTA) bị mất đối với sức cản đường thở (Raw) với ống nội khí quản có kích thước phù hợp tại chỗ. Trong một ví dụ khác, nếu áp lực cực đại trong nhịp thở cơ học là 40 cm H2O và áp lực cao nguyên là 25 cm H2O, thì áp lực bị mất đối với sức cản đường thở là 40 cm H2O – 25 cm H2O = 15 cm H2O. Giá trị này cao và biểu thị mức tăng Raw (xem Hộp 1.4).
Nhiều máy thở cơ học cho phép nhà trị liệu chọn một cài đặt lưu lượng hằng định. Máy theo dõi được tích hợp vào giao diện người dùng để hiển thị áp lực đường thở đỉnh, áp lực cao nguyên và lưu lượng khí thực tế trong khi hít vào. Với thông tin bổ sung này, sức cản đường thở có thể được tính toán. Ví dụ, chúng ta giả sử rằng lưu lượng được đặt ở mức 60 L/phút, áp lực hít vào đỉnh (PIP) là 40 cm H2O và Pplat là 25 cm H2O. Do đó PTA là 15 cm H2O. Để tính toán sức cản đường thở, lưu lượng được chuyển đổi từ lít mỗi phút sang lít mỗi giây (60 L/phút = 60 L/60 s = 1 L/s). Các giá trị sau đó được thay thế vào phương trình cho sức cản đường thở, Raw = (PIP – Pplat)/Flow:
Raw = (40-25cmH2O) / 1(L/sec) = 15cmH2O/L/sec
Đối với một bệnh nhân đặt nội khí quản, đây là một ví dụ về tình trạng sức cản đường thở cao. Raw tăng có thể được gây ra bởi sự tăng tiết, phù niêm mạc, co thắt phế quản hoặc ống nội khí quản quá nhỏ.
Máy thở với bộ vi xử lý có thể cung cấp các tính toán thời gian thực về sức cản đường thở. Điều quan trọng là phải nhận ra rằng nơi áp lực và lưu lượng được đo có thể ảnh hưởng đến các giá trị sức cản đường thở. Các phép đo được thực hiện bên trong máy thở có thể kém chính xác hơn so với các phép đo thu được tại cửa đường thở. Ví dụ, nếu máy thở đo lưu lượng ở van thở ra và áp lực ở phía hít vào của máy thở, các giá trị này kết hợp với sức cản chống lại lưu lượng qua bộ dây máy thở và không chỉ là sức cản đường thở của bệnh nhân. Do đó, các bác sĩ lâm sàng phải biết làm thế nào máy thở có được các phép đo để hiểu đầy đủ tính toán sức cản được báo cáo.
Nghiên cứu trường hợp 1.1 cung cấp một bài tập để kiểm tra sự hiểu biết của bạn về sức cản đường thở và các phép đo độ giãn nở hô hấp.
| Nghiên cứu trường hợp 1.1 Xác định độ giãn nở tĩnh (CS) và sức cản đường thở (Raw) |
| Một phụ nữ 36 tuổi có đặt nội khí quản, được chẩn đoán viêm phổi, đang thở máy với thể tích 0,5 L (500 mL). Áp lực hít vào đỉnh là 24 cm H2O, Pplat là 19 cm H2O và áp lực nền (PEEP) là 0. Lưu lượng khí hít vào không đổi ở mức 60 L/phút (1 L/s).
Độ giãn nở tĩnh và sức cản đường thở là bao nhiêu? Đây có phải là giá trị bình thường? |
Hằng số thời gian
Sự khác biệt khu vực về độ giãn nở và sức cản tồn tại trong toàn bộ phổi. Đó là, các giá trị độ giãn nở và sức cản của một đơn vị hô hấp cuối (acinus) có thể khác biệt đáng kể so với các đơn vị khác. Do đó, đặc điểm của phổi là không đồng nhất. Thật vậy, một số đơn vị phổi có thể có các đặc điểm độ giãn nở và sức cản bình thường, trong khi các đơn vị khác có thể có các thay đổi sinh lý bệnh, chẳng hạn như tăng sức cản, giảm độ giãn nở hoặc cả hai.
Sự thay đổi trong C và Raw ảnh hưởng đến việc các đơn vị phổi lấp đầy và trống rỗng nhanh như thế nào. Mỗi đơn vị nhỏ của phổi có thể được hình dung như một quả bóng bơm hơi nhỏ gắn vào ống hút ngắn. Thể tích mà quả bóng nhận được liên quan đến các đơn vị nhỏ khác phụ thuộc vào độ giãn nở và sức cản của nó, giả sử rằng các yếu tố khác bằng nhau (ví dụ, áp lực trong màng phổi và vị trí của các đơn vị so với các vùng phổi khác nhau).
Hình 1.5 cung cấp một loạt các biểu đồ minh họa việc lấp đầy phổi trong một nhịp thở yên tĩnh. Một đơn vị phổi có độ giãn nở và sức cản đường thở bình thường sẽ lấp đầy trong một khoảng thời gian bình thường và với một thể tích bình thường (xem hình 1.5, A). Nếu đơn vị phổi có sức cản bình thường nhưng cứng (độ giãn nở thấp), nó sẽ lấp đầy nhanh chóng (xem hình 1.5, B). Ví dụ, khi một quả bóng bay mới được bơm căng lần đầu tiên, cần có nỗ lực đáng kể để bắt đầu sự bơm phồng (tức là, áp lực cao là cần thiết để vượt qua áp lực mở quan trọng của quả bóng để cho phép nó bắt đầu làm đầy). Khi quả bóng bay phồng lên, nó làm rất nhanh lúc đầu. Nó cũng xì hơi rất nhanh. Tuy nhiên, lưu ý rằng nếu áp lực đã cho được áp dụng cho đơn vị phổi cứng và đơn vị bình thường trong cùng một khoảng thời gian, một thể tích nhỏ hơn nhiều sẽ được cung cấp cho đơn vị phổi cứng (độ giãn nở bằng thể tích chia cho áp lực) so với thể tích cung cấp cho đơn vị bình thường.
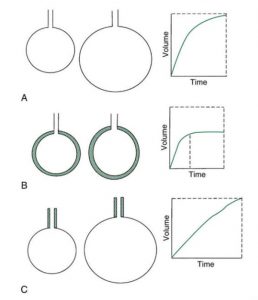
Bây giờ hãy xem xét một quả bóng (đơn vị phổi) có độ giãn nở bình thường nhưng ống hút (đường thở) rất hẹp (sức cản đường thở cao) (xem hình 1.5C). Trong trường hợp này, bóng (đơn vị phổi) lấp đầy rất chậm. Khí mất nhiều thời gian hơn để lưu lượng đi qua lối đi hẹp và đến được quả bóng (acinus). Nếu lưu lượng khí được áp dụng trong cùng một khoảng thời gian như trong một tình huống bình thường, thì thể tích kết quả sẽ nhỏ hơn.
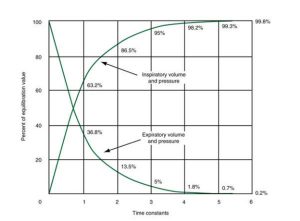
Độ dài của đơn vị phổi thời gian cần thiết để lấp đầy và làm trống có thể được xác định. Tích số của độ giãn nở (C) và sức cản (Raw) được gọi là hằng số thời gian (time constant). Đối với bất kỳ giá trị nào của C và Raw, hằng số thời gian luôn bằng với khoảng thời gian (tính bằng giây) cần thiết để phổi phồng lên hoặc xì hơi đến một lượng nhất định (phần trăm) thể tích của chúng. Hộp 1.5 cho thấy việc tính hằng số một lần cho một đơn vị phổi có độ độ giãn nở 0,1 L/cm H2O và sức cản đường thở là 1 cm H2O/(L/s). Hằng số thời gian bằng với lượng thời gian cần thiết cho 63% thể tích được hít vào (hoặc thở ra), hai hằng số thời gian biểu thị lượng thời gian đó cho khoảng 86% thể tích được hít vào (hoặc thở ra), ba hằng số thời gian bằng thời gian cho khoảng 95% được hít vào (hoặc thở ra) và bốn hằng số thời gian là thời gian cần thiết để 98% thể tích được hít vào (hoặc thở ra) (Hình 1.6).4-6 Trong ví dụ trong Hộp 1.5, với hằng số thời gian là 0,1 s, 98% thể tích lấp đầy (hoặc trống) phổi trong bốn hằng số thời gian, hoặc 0,4 giây.
| HỘP 1.5 Tính toán hằng số thời gian |
| Hằng số thời gian = C × Raw
Hằng số thời gian = 0,1 L/cm H2O × 1 cm H2O/(L/s) Hằng số thời gian = 0,1 s Ở một bệnh nhân có hằng số thời gian là 0,1 s, 63% hít vào (hoặc thở ra) xảy ra trong 0,1 s; nghĩa là, 63% thể tích được hít vào (hoặc thở ra) trong 0,1 giây và 37% thể tích vẫn được thay đổi. |
Sau năm hằng số, phổi được coi là chứa 100% thể tích khí lưu thông được hít vào hoặc 100% thể tích khí lưu thông đã được thở ra. Trong ví dụ trong Hộp 1.5, hằng số năm lần sẽ bằng 5 × 0,1 s hoặc 0,5 s. Do đó, trong nửa giây, một đơn vị phổi bình thường, như được mô tả ở đây, sẽ được mở rộng hoàn toàn hoặc xì hơi đến thể tích cuối thì thở ra của nó (Điểm chính 1.3).
| Điểm chính 1.3 |
| Hằng số thời gian xấp xỉ lượng thời gian cần thiết để đổ đầy hoặc làm trống một đơn vị phổi. |
Tính toán hằng số thời gian rất quan trọng khi cài đặt thời gian hít vào và thời gian thở ra của máy thở. Một thời gian hít vào ít hơn ba hằng số thời gian có thể dẫn đến việc cung cấp không đủ thể tích khí lưu thông. Kéo dài thời gian hít vào cho phép cung cấp thông khí và cung cấp đủ lượng thể tích khí lưu thông. Năm hằng số thời gian nên được xem xét cho thời gian hít vào, đặc biệt là trong thông khí áp lực, để đảm bảo cung cấp đủ thể tích (xem Chương 2 để biết thêm thông tin về thông khí áp lực). Tuy nhiên, điều quan trọng là nếu thời gian hít vào quá dài, nhịp thở có thể quá thấp để đạt được thông khí phút hiệu quả.
Thời gian thở ra dưới ba hằng số thời gian có thể dẫn đến việc làm trống phổi không hoàn toàn. Điều này có thể làm tăng dung tích cặn chức năng và gây ra bẫy khí trong phổi. Một số bác sĩ lâm sàng nghĩ rằng sử dụng mức làm trống thể tích 95% đến 98% (hằng số ba hoặc bốn lần) là đủ để thở ra.5,6 Cài đặt thời gian chính xác yêu cầu quan sát cẩn thận bệnh nhân và đo áp lực cuối thì thở ra để xác định thời gian dung nạp tốt nhất.
Tóm lại, các đơn vị phổi có thể được mô tả là nhanh hay chậm. Các đơn vị phổi nhanh có hằng số thời gian ngắn và mất ít thời gian hơn để lấp đầy và làm trống. Hằng số thời gian ngắn có liên quan đến sức cản đường thở bình thường hoặc thấp và giảm độ giãn nở, chẳng hạn như xảy ra ở một bệnh nhân bị xơ hóa mô kẽ. Tuy nhiên, điều quan trọng là các đơn vị phổi này thường sẽ yêu cầu tăng áp lực để đạt được thể tích bình thường. Ngược lại, các đơn vị phổi chậm có hằng số thời gian dài, đòi hỏi nhiều thời gian hơn để lấp đầy và làm trống so với đơn vị phổi bình thường hoặc nhanh. Các đơn vị phổi chậm có tăng sức cản hoặc tăng độ giãn nở, hoặc cả hai, và thường được tìm thấy ở bệnh nhân khí phế thũng phổi.
Cần phải nhớ rằng phổi hiếm khi các đơn vị thông khí đồng đều. Một số đơn vị đổ đầy và làm trống nhanh chóng, trong khi những đơn vị khác chậm hơn. Trên lâm sàng, các phép đo độ giãn nở và sức cản đường thở phản ánh chức năng phổi tổng thể của bệnh nhân và các bác sĩ lâm sàng phải nhận ra thực tế này khi sử dụng những dữ liệu này để hướng dẫn quyết định điều trị.
Các loại máy thở và thuật ngữ được sử dụng trong thông khí cơ học
Nhiều loại máy thở cơ học được sử dụng lâm sàng. Phần sau đây cung cấp một mô tả ngắn gọn về các thuật ngữ thường được áp dụng cho thở máy.
Các loại thông khí cơ học
Ba phương pháp cơ bản đã được phát triển để bắt chước hoặc thay thế các cơ chế thở bình thường: thở áp lực âm, thở áp lực dương và thở cao tần.
Thông khí áp lực âm
Thông khí áp lực âm (NPV, Negative pressure ventilation) cố gắng bắt chước chức năng của cơ hô hấp để cho phép thở thông qua các cơ chế sinh lý bình thường. Một ví dụ điển hình của máy thở áp lực âm là máy thở thùng (tank ventilator), hay phổi sắt. Với thiết bị này, đầu và cổ của bệnh nhân ở áp lực khí quyển trong khi phần ngực và phần còn lại của cơ thể được đặt trong một hộp kín chịu áp lực âm (tức là, áp lực thấp hơn áp lực khí quyển). Áp lực âm được tạo ra xung quanh vùng ngực được truyền qua thành ngực, vào khoang trong màng phổi và cuối cùng vào khoảng trong phế nang.
Với máy thở áp lực âm, khi khoang trong màng phổi trở nên âm tính, khoang trong phế nang ngày càng âm tính liên quan đến áp lực ở cửa đường thở (áp lực khí quyển). Độ chênh lệch áp lực này dẫn đến sự di chuyển của không khí vào phổi. Theo cách này, máy thở áp lực âm giống như cơ học phổi bình thường. Thở ra xảy ra khi áp lực âm xung quanh thành ngực được loại bỏ. Độ co giãn đàn hồi bình thường của phổi và thành ngực khiến không khí di chuyển ra khỏi phổi một cách thụ động (Hình 1.7).
Thông khí áp lực âm cung cấp một số lợi điểm. Đường thở trên có thể được duy trì mà không cần sử dụng ống nội khí quản hoặc mở khí quản. Bệnh nhân được thở máy áp lực âm có thể nói chuyện và ăn trong khi được thở máy. Thông khí áp lực âm có ít nhược điểm sinh lý ở bệnh nhân có chức năng tim mạch bình thường hơn so với thông khí áp lực dương.7-10 Tuy nhiên, ở những bệnh nhân bị giảm thể tích máu, đáp ứng tim mạch bình thường không phải lúc nào cũng xuất hiện. Kết quả là, bệnh nhân có thể ứ đọng một lượng máu đáng kể trong bụng và giảm trở lại tĩnh mạch về tim.9,10 Ngoài ra, khó tiếp cận bệnh nhân có thể làm phức tạp các hoạt động chăm sóc (ví dụ: tắm và xoay trở).
Việc sử dụng máy thở áp lực âm đã giảm đáng kể vào đầu những năm 1980, và hiện tại chúng hiếm khi được sử dụng trong bệnh viện. Các phương pháp khác để tạo áp lực âm (ví dụ, cuirass ngực, Poncho wrap và Porta-Lung) đã được sử dụng trong chăm sóc tại nhà để điều trị cho bệnh nhân bị suy hô hấp mãn tính liên quan đến các bệnh về thần kinh cơ (ví dụ, bại liệt và xơ cứng teo cơ cột bên).8-13 Gần đây, các thiết bị này đã được thay thế bằng máy thở áp lực dương không xâm lấn (NIV) sử dụng mặt nạ, thiết bị mũi hoặc ống mở khí quản làm giao diện cho bệnh nhân. Chương 19 và 21 cung cấp thêm thông tin về việc sử dụng NIV và NPV.
Thông khí áp lực dương
Thông khí áp lực dương (PPV, Positive pressure ventilation) xảy ra khi sử dụng máy thở cơ học để đưa không khí vào phổi bệnh nhân bằng ống nội khí quản hoặc mặt nạ áp lực dương. Ví dụ, nếu áp lực ở miệng hoặc đường thở trên là +15 cm H2O và áp lực trong phế nang bằng zero (cuối thì thở ra), độ chênh lệch giữa miệng và phổi là PTA = Pawo – Palv = 15 – (0) = 15 cm H2O. Do đó, không khí sẽ di chuyển vào phổi (xem Bảng 1.1).
Tại bất kỳ thời điểm nào trong khi hít vào, áp lực thổi phồng ở đường thở trên (gần nhất) bằng tổng áp lực cần thiết để vượt qua sức cản của đường thở và độ đàn hồi của phổi và thành ngực.
Trong khi hít vào, áp lực trong phế nang tăng dần và trở nên dương tính hơn. Áp lực phế nang dương tính kết quả được truyền qua màng phổi nội tạng, và khoang trong màng phổi có thể trở nên dương tính khi kết thúc hít vào (Hình 1.8).
Khi hết hít vào, máy thở ngừng cung cấp áp lực dương. Áp lực miệng trở về áp lực khí quyển (zero hoặc khí quyển). Áp lực phế nang vẫn dương, tạo ra một độ chênh lệch giữa phế nang và miệng, và không khí di chuyển ra khỏi phổi. Xem Bảng 1.2 để so sánh sự thay đổi độ chênh lệch áp lực đường thở trong quá trình thông khí tự nhiên thụ động.
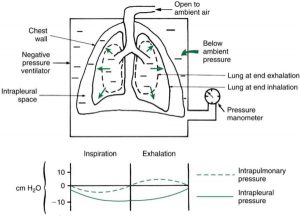
”Trong khi hít vào, áp lực trong màng phổi giảm từ khoảng −5 đến −10 cm H2O và áp lực phế nang (trong phổi) giảm từ 0 đến – 5 cm H2O; kết quả là không khí di chuyển vào phổi. Áp lực phế nang trở về 0 khi phổi được lấp đầy. Lưu lượng dừng lại khi áp lực giữa miệng và phổi bằng nhau. Trong quá trình thở ra, áp lực trong màng phổi tăng từ khoảng −10 đến −5 cm H2O và áp lực phế nang (trong phổi) tăng từ 0 đến khoảng 5 cm H2O khi thành ngực và mô phổi co lại về vị trí nghỉ ngơi bình thường; kết quả là không khí di chuyển ra khỏi phổi. Áp lực phế nang trở về 0 và lưu lượng dừng lại.”
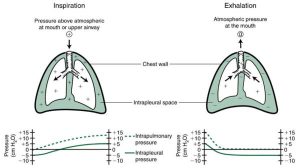
”Trong khi hít vào, khi áp lực đường thở trên tăng lên khoảng +15 cm H2O (không hiển thị), áp lực phế nang (trong phổi) bằng không; kết quả là, không khí di chuyển vào phổi cho đến khi áp lực phế nang tăng lên khoảng +9 đến +12 cm H2O. Áp lực trong màng phổi tăng từ khoảng −5 cm H2O trước khi hít vào lên khoảng +5 cm H2O khi hết hít vào. Lưu lượng dừng lại khi máy thở chuyển chu kỳ sang thở ra. Trong quá trình thở ra, áp lực đường thở trên giảm xuống bằng zero khi máy thở ngừng cung cấp lưu lượng. Áp lực phế nang (trong phổi) giảm từ khoảng +9 đến +12 cm H2O xuống zero khi thành ngực và mô phổi co lại về vị trí nghỉ ngơi bình thường; kết quả là không khí di chuyểnra khỏi phổi. Áp lực trong màng phổi trở về −5 cm H2O trong khi thở ra.”
Thông khí tần số cao
Thông khí tần số cao sử dụng tần số thông khí trên mức bình thường với thể tích thông khí dưới mức bình thường. Có ba loại chiến lược thông khí tần số cao: thông khí áp lực dương tần số cao (HFPPV), sử dụng nhịp thở khoảng 60 đến 100 nhịp thở/phút; thông khí phản lực tần số cao (HFJV), sử dụng tần số trong khoảng từ 100 đến 400 đến 600 nhịp thở/phút; và thông khí dao động tần số cao (HFOV), sử dụng tần số khoảng hàng ngàn, lên tới khoảng 4000 nhịp thở/phút. Trong thực hành lâm sàng, các loại thông khí tần số cao khác nhau được xác định tốt hơn bởi loại máy thở được sử dụng thay vì tỷ lệ cụ thể của từng loại.
HFPPV có thể được thực hiện với một máy thở áp lực dương thông thường được đặt ở tần số cao hơn và thể tích khí lưu thông thấp hơn so với bình thường. HFJV liên quan đến việc đưa các vòi phun khí điều áp vào phổi với tần số rất cao (tức là, 4 đến 11 Hz hoặc chu kỳ mỗi giây). HFJV được thực hiện bằng cách sử dụng bộ chuyển đổi ống nội khí quản được thiết kế đặc biệt và vòi phun hoặc kim phun; ống có đường kính nhỏ tạo ra luồng khí có tốc độ cao hướng vào phổi. Thở ra là thụ động. Máy thở HFOV sử dụng một pít-tông nhỏ hoặc một thiết bị tương tự như loa âm thanh nổi để cung cấp khí trong chuyển động rung, chuyển khí trong khi hít vào và rút khí ra trong khi thở ra. Thông khí với dao động tần số cao đã được sử dụng chủ yếu ở trẻ sơ sinh bị suy hô hấp và ở người lớn, hoặc trẻ sơ sinh bị rò rỉ khí, chẳng hạn như lỗ rò phế quản. Chương 22 và 23 cung cấp thêm chi tiết về bản chất độc đáo của chế độ thông khí này.
Định nghĩa áp lực trong thông khí áp lực dương
Tại bất kỳ thời điểm nào trong chu kỳ thở trong khi thở máy, bác sĩ lâm sàng có thể kiểm tra áp kế (manometer), hoặc áp kế của máy thở để xác định áp lực đường thở tại thời điểm đó. Chỉ số này được đo hoặc rất gần với miệng (áp lực đường thở gần) hoặc ở bên trong máy thở, nơi nó ước tính chặt chẽ áp lực cửa đường thở. Một biểu đồ có thể được vẽ đại diện cho từng điểm trong thời gian trong chu kỳ nhịp thở cho thấy áp lực khi nó xảy ra theo thời gian. Trong phần sau, từng phần của biểu đồ áp lực hoặc đường cong thời gian được xem xét. Những điểm áp lực này cung cấp thông tin về chế độ thông khí và có thể được sử dụng để tính toán nhiều thông số khác nhau để theo dõi bệnh nhân được thở máy.
Áp lực nền
Áp lực đường thở được đo tương đối so với giá trị cơ bản. Trong hình 1.9, áp lực nền bằng zero (hoặc áp lực khí quyển), điều này cho thấy rằng không có áp lực bổ sung nào được áp dụng khi cửa đường thở trong khi thở ra và trước khi hít vào.
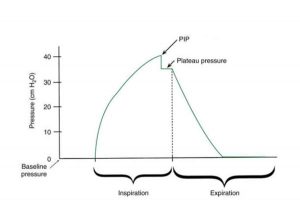
”Áp lực tăng trong khi hít vào đến áp lực hít vào đỉnh (PIP). Với một nhịp thở, áp lực cao nguyên có thể được đo. Áp lực giảm trở lại đường nền trong khi thở ra.”
Đôi khi áp lực nền cao hơn 0, chẳng hạn như khi người vận hành máy thở chọn áp lực cao hơn để có mặt khi kết thúc thở ra. Điều này được gọi là áp lực dương cuối thì thở ra (PEEP) (Hình 1.10). Khi đặt PEEP, máy thở sẽ ngăn bệnh nhân thở ra bằng zero (áp lực khí quyển). Do đó PEEP làm tăng thể tích khí còn lại trong phổi khi kết thúc thở ra bình thường; đó là, PEEP làm tăng dung tích cặn chức năng. PEEP được áp dụng bởi người sử dụng được gọi là PEEP bên ngoài. Auto- PEEP (hoặc PEEP nội tại), một tác dụng phụ tiềm tàng của thông khí áp lực dương, là không khí vô tình bị mắc kẹt trong phổi. PEEP nội tại thường xảy ra khi bệnh nhân không có đủ thời gian để thở ra hoàn toàn trước khi máy thở cung cấp nhịp thở khác.
Áp lực đỉnh
Trong quá trình thông khí áp lực dương, áp kế tăng dần đến áp lực cực đại (đỉnh) (PPeak). Đây là áp lực đỉnh được ghi nhận vào cuối hít vào. PPeak còn được gọi là áp lực hít vào đỉnh (PIP) hoặc áp lực đường thở đỉnh (xem hình 1.9).
Áp lực đo được trong khi hít vào là tổng của hai áp lực: áp lực cần thiết để di chuyển khí qua lực cản của đường thở (PTA) và áp lực của thể tích khí khi nó lấp đầy phế nang (Palv).
Áp lực cao nguyên
Một phép đo áp lực có giá trị khác là áp lực cao nguyên. Áp lực cao nguyên được đo sau khi nhịp thở được cung cấp đến bệnh nhân và trước khi thở ra bắt đầu. Thở ra được ngăn chặn bởi máy thở trong một thời gian ngắn (0,5 đến 1,5 giây). Để có được phép đo này, người sử dụng máy thở thường chọn một phím điều khiển bơm phồng, “inflation hold” hoặc “inspiratory pause”.
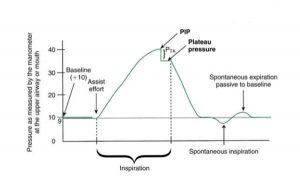
”Cả hai đều cho thấy đường nền tăng (áp lực dương cuối thì thở ra [PEEP] là +10 cm H2O). Để hỗ trợ nhịp thở, máy thở giảm áp lực xuống dưới đường cơ sở thêm 1 cm H2O. Nỗ lực hỗ trợ được đặt ở mức +9 cm H2O.”
Đo áp lực cao nguyên tương tự như giữ nhịp thở ở cuối thì hít vào. Tại điểm giữ nhịp thở, áp lực bên trong phế nang và miệng bằng nhau (không có dòng khí). Tuy nhiên, sự thư giãn của các cơ hô hấp và độ co giãn đàn hồi của các mô phổi đang tác động lực lên phổi đang bơm phồng. Lực này tạo ra một áp lực dương, có thể được nhìn thấy trị số trên áp kế dưới dạng áp lực dương. Bởi vì nó xảy ra trong quá trình giữ nhịp thở hoặc tạm dừng hít vào, trị số áp kế vẫn ổn định và áp lực cao nguyên có một giá trị nhất định (xem Hình 1.9 đến 1.11). Lưu ý rằng trị số áp lực cao nguyên sẽ không chính xác nếu bệnh nhân thở chủ động trong quá trình đo.
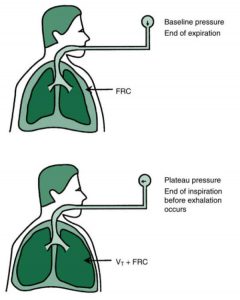
Áp lực cao nguyên thường được sử dụng thay thế cho nhau với áp lực phế nang (Palv) và áp lực trong phổi. Mặc dù các thuật ngữ này có liên quan, nhưng chúng không đồng nghĩa. Áp lực cao nguyên phản ánh ảnh hưởng của độ đàn hồi đến thể tích khí bên trong phế nang và bất kỳ áp lực nào gây ra bởi thể tích trong bộ dây máy thở được tác động bởi độ đàn hồi của bộ dây nhựa.
Áp lực cuối thì thở ra
Như đã đề cập trước đó, không khí có thể bị giữ lại trong phổi khi thở máy nếu không đủ thời gian cho phép thở ra. Cách hiệu quả nhất để ngăn ngừa biến chứng này là theo dõi áp lực trong bộ dây máy thở khi kết thúc thở ra. Nếu không có PEEP bên ngoài được thêm vào và áp lực nền lớn hơn 0 (tức là áp lực khí quyển), bẫy khí hoặc PEEP tự động, sẽ xuất hiện (khái niệm này được đề cập chi tiết hơn trong Chương 17).
Tóm lược:
• Thông khí tự nhiên được thực hiện bằng cách co các cơ của hít vào, gây ra sự mở rộng của lồng ngực hoặc khoang ngực. Trong quá trình thở máy, máy thở cơ học cung cấp một phần hoặc toàn bộ năng lượng cần thiết để mở rộng lồng ngực.
• Để không khí lưu thông qua ống hoặc đường thở, phải có độ chênh lệch áp lực (nghĩa là áp lực ở một đầu của ống phải cao hơn áp lực ở đầu kia của ống). Không khí sẽ luôn di chuyển từ điểm áp lực cao đến điểm áp lực thấp.
• Một số thuật ngữ được sử dụng để mô tả áp lực cửa đường thở, bao gồm áp lực miệng, áp lực đường thở trên, áp lực mặt nạ hoặc áp lực đường thở gần. Trừ khi áp lực được áp dụng tại cửa đường thở, Pawo bằng không, hoặc áp lực khí quyển.
• Áp lực trong màng phổi là áp lực trong khoang ảo giữa màng phổi thành và màng phổi tạng.
• Áp lực cao nguyên, đôi khi được thay thế cho áp lực phế nang, được đo trong quá trình giữ nhịp thở khi thở máy và giá trị được đọc từ áp kế máy thở.
• Bốn độ chênh lệch áp lực cơ bản được sử dụng để mô tả thông khí bình thường: áp lực xuyên đường thở, áp lực xuyên lồng ngực, áp lực xuyên phổi và áp lực xuyên hệ hô hấp.
• Hai loại lực chống lại sự bơm phồng của phổi: lực đàn hồi và lực ma sát.
• Lực đàn hồi phát sinh từ độ đàn hồi của phổi và thành ngực.
• Lực ma sát là kết quả của hai yếu tố: sức cản của các mô và cơ quan khi chúng bị dịch chuyển trong quá trình thở; và sức cản chống lại lại dòng khí qua đường thở.
• Độ giãn nở và sức cản thường được sử dụng để mô tả các tính chất cơ học của hệ hô hấp. Trong môi trường lâm sàng, các phép đo độ giãn nở được sử dụng để mô tả các lực đàn hồi chống lại sự bơm phồng phổi; sức cản đường thở là một phép đo lực ma sát phải được khắc phục trong quá trình thở.
• Sức cản chống lại lại luồng không khí qua đường thở (sức cản của lưu lượng) phụ thuộc vào độ nhớt của khí, mật độ khí, chiều dài và đường kính của ống và tốc độ dòng khí qua ống.
• Tích số của độ giãn nở (C) và sức cản (R) được gọi là hằng số thời gian. Đối với bất kỳ giá trị nào của C và R, hằng số thời gian xấp xỉ thời gian tính bằng giây cần thiết để làm phồng hoặc xẹp phổi.
• Tính toán hằng số thời gian rất quan trọng khi cài đặt thời gian hít vào và thời gian thở ra của máy thở.
• Ba phương pháp cơ bản đã được phát triển để bắt chước hoặc thay thế các cơ chế thở bình thường: thở áp lực âm, thở áp lực dương và thở cao tần.





