Tác giả: Thạc sĩ, Bác sĩ: Hồ Hoàng Kim – Bệnh viện Nguyễn Tri Phương
Bệnh gan mãn tính và chức năng gan bị suy yếu là những yếu tố nguy cơ quan trọng làm tăng tỷ lệ mắc và tử vong do các biến chứng phổi cấp tính bao gồm hội chứng suy hô hấp cấp tính biểu hiện ở khoảng 8% bệnh nhân xơ gan được nhập viện một đơn vị chăm sóc đặc biệt (ICU) [1, 2]. Trong khi hít sặc nhỏ liên quan đến bệnh não và phù thủy tĩnh mất bù là tác nhân nổi tiếng của biến chứng phổi [3], thì hậu quả đặc biệt hơn của bệnh gan giai đoạn cuối đối với vi tuần hoàn phổi, như hội chứng gan phổi (HPS-heptopulmonary syndrome) và tăng áp phổi-cửa (PoPH-portppulmonary hypertension) , là kết quả của việc tăng sản xuất sản xuất cũng như thất bại trong việc loại bỏ một loạt các chất trung gian gây viêm, vận mạch hoặc các chất trung gian tăng sinh/angiogen [4]. Tác động của mô hình axit mật bị thay đổi gây ra sự thay đổi trong hệ vi sinh vật đường ruột [5] làm sáng tỏ cơ sở phân tử của trục “ruột-gan- phổi” đã được thừa nhận từ lâu như là “động cơ của suy đa cơ quan”.
Hai thực thể riêng biệt ảnh hưởng đến giường mạch máu phổi Hội chứng gan phổi và Tăng áp Cửa-phổi
Ngoài các tương tác cơ quan – cơ quan cấp tính này, sự kích thích kéo dài bởi các chất trung gian vận mạch và tăng sinh có nguồn gốc từ gan thúc đẩy các quá trình tái tạo ở giường mạch máu phổi trong bệnh gan mạn tính thông qua dãn mạch máu lan tỏa hoặc cục bộ (trong HPS) hay các sang thương tăng sinh từ mức tiểu động mạch ( trong PoPH) [6]. Chức năng hô hấp cần được đánh giá ở tất cả các ứng cử viên được liệt kê hoặc xem xét ghép gan (LT), vì các rối loạn tiên phát ảnh hưởng đến tuần hoàn phổi có liên quan đến tình trạng chức năng, chất lượng cuộc sống và tỷ lệ sống sót trong danh sách chờ đợi và kết quả sau LT [7, 8 ].
HPS và PoPH, một dạng tăng huyết áp phổi thứ phát (PAH), cũng có thể khiến bệnh nhân mắc bệnh gan giai đoạn cuối nhập viện bất thình lình vì khó thở hoặc rối loạn chức năng tim phải và cần được chăm sóc ngay lập tức tại ICU để ngăn chặn nagy lập tức tình trạng xấu đi vốn dĩ chức năng gan đã hạn chế.
Hội chứng gan phổi được đặc trưng bởi tình trạng thiếu oxy máu với chênh áp O2 bất thường của động mạch- phế nang và bằng chứng của shunt trong phổi khi có bệnh gan [6, 9]. Oxy hóa máu bất thường được xác định bằng độ chênh áp oxy động mạch – phế nang tăng cao (> 15 mmHg hoặc > 20 mmHg ở bệnh nhân> 64 tuổi) trong khi hít thở không khí trong tư thế ngồi và mức độ nghiêm trọng của HPS được phân loại theo mức độ thiếu oxy [6 ]. Sự giãn mạch máu bên trong phổi tiềm ẩn có thể được chẩn đoán tốt nhất bằng siêu âm tim tăng cường tương phản, và những phát hiện đặc trưng trên hình ảnh CT. Trong trường hợp nghiêm trọng, các đặc điểm lâm sàng của thiếu oxy máu như tím tái và ngón tay dùi trống có thể có mặt. Mức độ nghiêm trọng của HPS có thể bị nặng thêm do tư thế thẳng đứng (platypnea – orthodeoxia) và không liên quan đến mức độ nghiêm trọng của bệnh gan. Nhìn chung, tuần hoàn phổi bị ảnh hưởng nặng nề bởi các tổn thương dãn mạch, nhưng các shunt được xác định về mặt giải phẫu đủ khả năng để điều trị can thiệp thì ít hơn (Hình 1) [6].
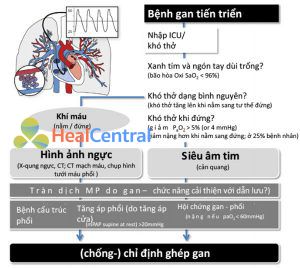
”Bệnh gan mạn tính thúc đẩy quá trình tái cấu trúc ở giường mạch máu phổi đặc trưng bởi hiện tượng dãn mạch (trong HPS) hoặc tổn thương tăng sản ở động mạch phổi đoạn tiểu động mạch (PoPH). Công việc chẩn đoán bao gồm khí máu ở tư thế nằm ngửa và thẳng đứng và siêu âm tim tương phản tăng cường. Bằng chứng về tăng áp phổi thứ phát hoặc shunt phải sang trái cần tiến hành thêm. HPS và PoPH được liên kết với tình trạng chức năng, chất lượng cuộc sống và sự sống còn trong danh sách chờ đợi và kết quả sau LT với tác động mạnh mẽ đến việc lên danh sách cho LT.”
Hội chứng gan phổi có ở 10 – 30% bệnh nhân xơ gan được đánh giá cho ghép gan, nhưng cũng đã được báo cáo trong tăng áp cửa không xơ gan và tổn thương gan cấp tính trong bệnh nặng, ví dụ, ở những bệnh nhân sau khi bị sốc có dấu hiệu viêm gan do thiếu oxi [9]. Như vậy, HPS cấp tính có thể là hậu quả của suy tim cấp và mãn tính, đặc biệt là suy thất phải có sung huyết gan, có thể làm phức tạp quá trình ICU thông qua việc gây ra các shunt trong phổi (ví dụ, HPS). Cuộc “trò chuyện” chéo hai chiều của phổi và gan này có thể được xem là một ví dụ nổi bật về các tương tác cơ quan – cơ quan , mở đường cho nhiều trường hợp suy nội tạng và tử vong.
Các phương pháp điều trị hỗ trợ bằng oxy bổ sung và ghép gan vẫn là phương pháp điều trị duy nhất có lợi ích đã được chứng minh trong các trường hợp mắc HPS liên quan đến bệnh gan giai đoạn cuối và Mô hình bệnh gan giai đoạn cuối (MELD) có thể được cấp phép để ghép gan để đảo ngược tình trạng rối loạn chức năng 2 tạng có khả năng gây tử vong [7, 10, 11]. Bệnh nhân mắc HPS có nguy cơ thở máy kéo dài với thời gian nằm ICU dài hơn so với những người nhận ghép gan khác [12]. Hầu hết các báo cáo tài liệu đề cập đến việc quản lý các biến cố quan trọng này phản ánh các báo cáo trường hợp hoặc loạt ca bệnh nhỏ, trong đó thuốc giãn mạch dạng hít, đáng chú ý nhất là oxit nitric và oxy hóa màng ngoài cơ thể (ECMO), đã được áp dụng như chiến lược giải cứu [13, 14]. Mặc dù hít NO có thể làm giãn một cách có chọn lọc các phế nang được sục khí tốt, việc sử dụng thuốc giãn mạch trong HPS nói chung vẫn còn gây tranh cãi và nên được hạn chế sử dụng NO tác dụng ngắn trong các trường hợp đặc biệt và sử dụng thật sự trắc ẩn.
Sự suy giảm thanh thải của các chất trung gian vận mạch do gan bị suy yếu đóng một vai trò quan trọng trong sinh bệnh học của HPS, và kết quả là shunt từ phải sang trái, mất tương hợp giữa thông khí và tưới máu và tình trạng oxy hóa động mạch bị suy yếu này nhìn chung có thể cải thiện khi chức năng gan hồi phục [7, 8 , 10]. Do đó, tình trạng thiếu oxy nghiêm trọng kéo dài và các đặc điểm của HPS mặc dù chức năng gan được cải thiện có thể phản ánh và nên nhanh chóng tìm kiếm shunt giải phẫu đồng thời. Tuy nhiên, trong những trường hợp nghiêm trọng của HPS, việc tái cấu trúc mạch máu phổi và đảo ngược tình trạng shunt trong phổi do dãn mạch lan tỏa có thể mất vài tuần hoặc vài tháng. Đánh giá rủi ro trước ghép và phân loại mức độ nghiêm trọng của HPS là bắt buộc, vì bệnh nhân có PaO2 < 60 mmHg không hồi phục được với oxy 100% có thể bị suy hô hấp kéo dài trong giai đoạn sau ghép [10, 11].
Ngược lại, PoPH là một dạng tăng huyết áp động mạch phổi thứ phát chỉ xảy ra ở 2 – 8% bệnh nhân xơ gan [15] và như ở HPS, nó cũng có thể gặp ở bệnh nhân tăng áp cửa không do xơ gan. Các triệu chứng bao gồm khó thở và mệt mỏi và các dấu hiệu tăng ghánh của tim phải, chẳng hạn như mạch máu tĩnh mạch cảnh phồng to và trào ngược van ba lá. Các nguyên nhân khác gây ra PAH phải được loại trừ và bệnh nhân mắc PoPH đòi hỏi phải tối ưu hóa tỉ mỉ các liệu pháp dành riêng cho PAH trước khi chỉ định điều trị LT. Điều trị PoPH bao gồm các thuốc dạng hít/tiêm Prostaglandins và/hoặc tiêm tĩnh mạch như sildenafil hoặc bosentan, là những lựa chọn để kiểm soát tăng áp phổi và cho phép LT thành công trong dân số có nguy cơ cao này. Điều cần thiết là chẩn đoán tăng áp động mạch hay tĩnh mạch được xác định mà cái thứ 2 có thể được điều trị thành công bằng cách giải quyết tình trạng thể tích. Đặt ống thông tim phải là một thành phần thiết yếu của đánh giá sau siêu âm tim. Bệnh nhân mắc PoPH có tỷ lệ sống kém hơn khi trải qua LT, nhưng chỉ nên cân nhắc ghép ở những bệnh nhân bị PoPH nhẹ hoặc những người đáp ứng với điều trị nội khoa bằng thuốc giãn mạch phổi và MPAP < 35 mmHg [10].
Tóm lại, các biến chứng phổi rất quan trọng trong các phân nhóm được xác định rõ về bệnh gan giai đoạn cuối. Những bệnh nhân này yêu cầu đánh giá tỉ mỉ trước khi liệt kê và phản ánh bệnh nhân có nguy cơ cao trong môi trường chu phẫu của ghép gan do nguy cơ phát triển suy tim phải hoặc cia máy thở thất bại. Ngược lại, suy giảm chức năng gan và viêm gan do thiếu oxy trong suy tim (phải) có thể làm nặng thêm tình trạng shunt trong phổi do HPS phát triển, một hiện tượng bị đánh giá thấp trong dân số ICU nói chung.
Bài viết dịch từ: Pulmonary complications in liver disease





