Biên dịch: Khoa điều trị rối loạn nhịp Bệnh viện Chợ Rẫy
1. Giới thiệu và tổng quan
Thông liên nhĩ (ASD) có thể không được chẩn đoán cho đến lúc trưởng thành. ASD có các loại:
• Thông liên nhĩ lỗ thứ phát (80%)
• Thông liên nhĩ lỗ nguyên phát (15%)
• Thông liên nhĩ lỗ xoang tĩnh mạch chủ trên (5%)
• Thông liên nhĩ lỗ xoang tĩnh mạch chủ dưới (<1%)
• Thông liên nhĩ lỗ xang vành (<1%)
Các tổn thường đi kèm gồm:
• Bất thường hồi lưu tĩnh mạch phổi
• Tồn tại tĩnh mạch chủ trên trái
• Hẹp van động mạch phổi
• Sa van 2 lá
• Khiếm khuyết trong tâm nhĩ thường liên quan đến các khiếm khuyết trong bệnh tim bẩm sinh Ebstein
Thể tích shunt phụ thuộc vào:
• Tỉ lệ đàn hồi của RV/LV
• Kích thước lỗ thông
• Chênh áp LA/RA
ASD đơn thuần dẫn đến L – R shunt bởi vì khả năng đàn hồi cao của RV so với LV và dẫn đến quá tải thể tích thất phải và quá tải tuần hoàn phổi.
• Giảm khả năng đàn hồi của LV, hoặc các tình trạng tăng áp lực LV (tăng huyết áp, bệnh tim thiếu máu cục bộ, bệnh cơ tim, bệnh van động mạch chủ và van hai lá), làm tăng L – R shunt. Hậu quả là ASD có thể trở nên trầm trọng hơn về huyết động học theo tuổi tác.
• Giảm khả năng đàn hồi của RV (hẹp van động mạch phổi, tăng áp động mạch phổi, hoặc các bệnh lý RV khác) hoặc bệnh lý van ba lá có thể làm giảm L – R shunt và dẫn đến đảo shunt, hậu quả gây tím.
2. Biểu hiện lâm sàng và bệnh sử:
Bệnh nhận thường không có triệu chứng đến trưởng thành.
Các triệu chứng thường biểu hiện nhiều vào những năm 40 tuổi gồm:
• Hạn chế hoạt động
• Khó thở khi gắng sức
• Hồi hộp đánh trống ngực (nhịp nhanh trên thất) Những triệu chứng ít gặp hơn gồm viêm phổi và suy tim phải.
• Tuổi thọ trung bình giảm, nhưng khả năng sống tốt hơn giả định trước đây.
• Áp lực động mạch phổi có thể bình thường nhưng tăng so với trung bình trong độ tuổi.
• Lớn tuổi, cùng với PAP tăng, nhịp nhanh có thể trở nên phổ biến (flutter nhĩ, rung nhĩ).
• Huyết khối mạch hệ thống có thể được tạo ra bởi huyết khối nghịch (hiếm) hoặc rung nhĩ và flutter nhĩ.
3. Work-up để chẩn đoán
Dấu hiệu lâm sàng gồm:
• Tách đôi cố định tiếng tim thứ hai
• Âm thổi động mạch phổi
ECG điển hình cho thấy block nhánh phải không hoàn toàn và trục lệch phải (trục lệch trái trên trong kênh nhĩ thất bán phần).
Tăng tuần hoàn phổi trên phim X-quang ngực thường không được nhận thấy.
Siêu âm tim là công cụ chẩn đoán đầu tay, cung cấp chẩn đoán và định lượng.
• Quá tải thể tích thất phải: quan trọng và đặc trưng cho huyết động học của tổn thương (liên quan để tỉ lệ shunt).
• Tổn thương ở xoang tĩnh mạch phổi thường cần đến TOE để chẩn đoán chính xác. TOE cũng cần thiết cho việc đánh giá chính xác thông liên nhĩ thứ phát trước khi đóng bằng dụng cụ.
• Siêu âm tim 3D cho thấy trực quan hình thái tổn thương của vách liên nhĩ.
• Các thông tin khác: Áp lức động mạch phổi, Hở van ba lá.
CMR hiếm khi bắt buộc nhưng có thể hữu ích để:
• Đánh giá quá tải thể tích thất phải
• Xác định tổn thương lỗ xoang tĩnh mạch chủ dưới
• Định lượng tỉ lệ Qp:Qs
• Đánh giá các kết nối tĩnh mạch phổi
Thông tim cần thiết trong trường hợp có các dấu hiệu tăng áp động mạch phổi (PAP ước tính > 40mmHg hoặc các dấu hiệu gián tiếp khi PAP không ước tính được) để xác định kháng lực mạch máu phổi.
Nghiệm pháp gắng sức nên được thực hiện trên bệnh nhân tăng áp động mạch phổi để loại trừ giảm độ bão hòa.
4. Điều trị can thiệp phẫu thuật/catheter
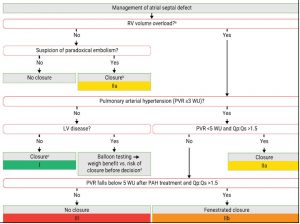
• Khuyến cáo can thiệp trong thông liên nhĩ (tự nhiên và còn tồn tại)
| Khuyến cáo | Class | Level |
| Trên bệnh nhân có bằng chứng quá tải thể tích RV và không tăng áp động mạch phổi (không có dấu hiệu không xâm lấn của tăng áp động mạch phổi hoặc xác định bằng can thiệp PVR < 3 WU trong trường hợp có triệu chứng) hoặc bệnh lý LV, đóng ASD được khuyến cáo bất kể có triệu chứng hay không. | I | B |
| Đóng bằng dụng cụ được khuyến cáo như là một phương pháp lựa chọn cho đóng ASD thứ phát khi kỹ thuật phù hợp. | I | C |
| Trên bệnh nhân lớn tuổi không phù hợp với đóng bằng dụng cụ, khuyến cáo cân nhắc cẩn trọng nguy cơ phẩu thuật so với lợi ích của việc đóng ASD. | I | C |
| Trên bệnh nhân có dấu hiệu không xâm lấn của tăng áp động mạch phổi, đo lường PVR bằng can thiệp là bắt buộc. | ||
| Trên bệnh nhân có bệnh lý LV, khuyến cáo thực hiện balloon testing và đánh giá cẩn thận lợi ích của việc tăng L – R shunt so với tác động tiêu cực tiềm tàng của kết quả việc đóng ASD do tăng áp lực đổ đầy (xem xét đóng toàn bộ, đóng một phần, và không đóng) | I | C |
| Trên bệnh nhân nghi ngờ huyết khối nghịch (loại trừ cá nguyên nhân khác), đóng ASD nên được xem xét bất kể kích thước cho thấy không có PAH và bệnh lý LV. | IIa | C |
| Trên bệnh nhân với PRV 3 – 5 WU, đóng ASD nên được xem xét khi L – R shunt hiện diện rõ (Qp:Qs > 1.5). | IIa | C |
| Trên bệnh nhân với PVR ≥ 5 WU, đóng ASD một phần có thể được xem xét khi PVR giảm dưới 5 WU sau khi điều trị PAH và L – R shunt hiện diện rõ (Qp:Qs > 1.5). | IIb | C |
| Đóng ASD không được khuyến cáo ở những bệnh nhân có hội chứng Eisenmenger, bệnh nhân có PAH và PVR ≥ 5 WU dù đã điều trị PAH, hoặc giảm độ bảo hòa oxy máu khi vận động. | III | C |
• Sửa chữa bằng phẫu thuật có tỉ lệ tử vong thấp (<1% ở những bệnh nhân không có bệnh đi kèm nặng) và kết quả lâu dài tốt khi được thực hiện lúc sớm (trẻ em, vị thành niên) và không có tăng áp phổi.
• Dù phẫu thuật có thể thực hiện với nguy cơ thấp, các thương tổn đồng thời kèm theo có thể ảnh hưởng đến nguy cơ phẫu thuật cần được xem xét và sau đó đánh giá nguy cơ so với lợi ích.
• Đóng bằng dụng cụ là lựa chọn đầu tay cho việc đóng lỗ thứ phát, khi khả thi, dựa vào hình thái (gồm đường kính lúc căng ≤ 38 mm và vòng xung quanh đủ 5 mm cách động mạch chủ). Đây là trường hợp gặp ở khoảng 80% bệnh nhân.
• Các nghiên cứu gần đây cho thấy không có tử vong. Biến chứng nghiêm trọng được quan sát trên ≤ 1% bệnh nhân.
• Nhịp nhanh nhĩ xảy ra sau can thiệp thường là tạm thời.
• Thủng vách liên nhĩ, lá trước van hai lá, hoặc động mạch chủ, cũng như huyết khối rất hiếm xảy ra.
• Liệu pháp kháng tiểu cẩu cần thiết trong vòng ít nhất 6 tháng (tối thiểu aspirin 75 mg o.d).
• Nghiên cứu so sánh phẫu thuật và can thiệp catheter có tỉ lệ thành công và tử vong như nhau. Nhưng tình trạng bệnh tật nhẹ hơn và thời gian nằm viện ngắn hơn trong can thiệp catheter trong khi tỉ lệ tái can thiệp cao hơn nhẹ.
• Kết quả tốt nhất với sửa chữa lúc < 25 tuổi.
• Đóng ASD sau 40 tuổi cho thấy không ảnh hưởng đến tần suất phát sinh rối loạn nhịp trong quá trình theo dõi.
• Tuy nhiên, tình trạng bệnh tật của bệnh nhân được cải thiện khi đóng ở bất kỳ tuổi nào (khả năng gắng sức, khó thở, suy tim phải), đặc biệt khi được đóng bằng can thiệp catheter.
• Trên những bệnh nhân giảm chức năng LV (tâm thu và tâm trương), đóng ASD có thể làm tệ hơn tình trạng suy tim.
• Bệnh nhân có tăng áp phổi cần được đánh giá cẩn thận. Tính toán PRV là bắt buộc.
• Trên bệnh nhân với PVR < 5 WU, đóng ASD là an toàn, giảm PAP và cải thiện triệu chứng.
• Bệnh nhân với PVR ≥ 5 WU có vẻ không cải thiện và có kết cục xấu khi đóng ASD hoàn toàn.
• Vasoreactivity testing không được khuyến cáo khi quyết định có đóng ASD hay không ở các bệnh nhân có PVR ≥ 5 WU.
• Sẽ an toàn khi điều trị PAH, tái đánh giá huyết động học trong quá trình theo dõi, và cân nhắc đóng một phần chỉ khi PVR giảm dưới 5 WU trong trường hợp L – R shunt rõ rệt.
• Nếu không, nên tránh đóng ASD.
• Trên bệnh nhân flutter nhĩ/ rung nhĩ, cryo- hoặc radiofrequency ablation nên được cân nhắc vào thời điểm phẫu thuật. Đóng bằng dụng cụ có thể hạn chế khả năng tiếp cận LA của những can thiệp điện sinh lý sau này.
• Trên những bệnh nhân lớn tuổi có các loại ASD không phù hợp với đóng bằng dụng cụ, từng nguy cơ phẫu thuật cụ thể dựa vào các thương tổn đồng thời cần được lượng giá kỹ so với lợi ích của đóng ASD.
5. Những khía cạnh riêng của bất thường hồi lưu tĩnh mạch phổi
6. Khuyến cáo Follow-up
Gồm:
• Đánh giá shunt còn tồn lưu
• Kích thước và chức năng RV, TR và PAP bằng siêu âm tim
• Đánh giá rối loạn nhịp bằng bệnh sử, ECG và nếu có chỉ định – Holter monitoring.
• Bệnh nhân được sửa chửa lúc < 25 tuổi không có di chứng hoặc các tồn lưu (không có shunt tồn lưu, PAP bình thường, RV bình thường, không rối loạn nhịp) không cần theo dõi thường xuyên. Tuy nhiên, bệnh nhân và nhà lâm sàng nên được thông tin về khả năng khởi phát nhịp nhanh sau này.
• Bệnh nhân với shunt tồn lưu, PAP tăng, hoặc rối loạn nhịp (trước hoặc sau sửa chữa) và những bệnh nhân được sửa chữa vào tuổi trưởng thành (đặc biệt > 40 tuổi) nên được theo dõi thường xuyên, gồm đánh giá ở các trung tâm chuyên biệt về bệnh tim bẩm sinh cho người trưởng thành.
• Sau khi đóng bằng dụng cụ, theo dõi định kỳ trong 2 năm, sau đó tùy thuộc vào kết quả, mỗi 3 – 5 năm nếu hợp lý.
• Hẹp SVC có thể xảy ra sau sửa chữa khiếm khuyết của xoang tĩnh mạch vành, cũng như hẹp các tĩnh mạch chủ được chuyển vị trí.
7. Những điều cần cân nhắc thêm:
• Vận động/thể thao: không hạn chế ở những bệnh nhân không có triệu chứng trước và sau can thiệp không có tăng áp phổi, rối loạn nhịp, hoặc rối loạn chức năng RV; hạn chế hoặc thể thao nhẹ nhàng ở những bệnh nhân tăng áp phổi.
• Mang thai: nguy cơ thấp ở những bệnh nhân không tăng áp phổi, tuy nhiên có thể tăng nguy cơ huyết khối nghịch. Những bệnh nhân tăng áp phổi trước mao mạch nên được tư vấn không mang thai.
• Dự phòng viêm nội tâm mạc: khuyến cáo trong 6 tháng sau đóng bằng dụng cụ.





