Tác giả: Thạc sĩ – Bác sĩ Đặng Thanh Tuân – Trưởng khoa hồi sức ngoại Bệnh viện Nhi Đồng 1 – TPHCM
Chỉ định chính cho thở máy là suy hô hấp, được định nghĩa là phổi không đủ khả năng để thực hiện trao đổi khí đầy đủ. Máy thở cơ học sử dụng áp lực dương để hỗ trợ trao đổi khí và dỡ bỏ tải các cơ hô hấp. Chương này sẽ xem xét một số nguyên nhân phổ biến của suy hô hấp.
Tăng công thở
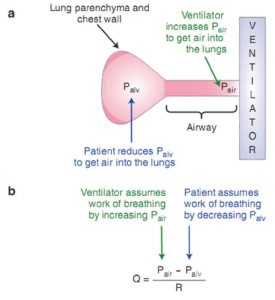
Như được mô tả trong Chương 4, hệ hô hấp có thể được chia thành hai thành phần: thành phần sức cản và thành phần đàn hồi. Ở những bệnh nhân thở tự nhiên, các cơ hô hấp phải làm cho áp lực phế nang âm tính để hút không khí qua thành phần sức cản (đường thở) cũng như làm phồng thành phần đàn hồi (phổi và thành ngực). Nếu có sự gia tăng sức cản đường thở hoặc độ cứng của phổi hoặc ngực, cơ hô hấp phải làm việc nhiều hơn để đạt được cùng một lưu lượng khí. Công việc tăng lên này cuối cùng có thể dẫn đến mệt mỏi cơ hô hấp và suy hô hấp. Khái niệm này có thể được xem xét một cách toán học bằng cách sử dụng phương trình chuyển động cho hệ hô hấp, như được mô tả trong Chương 1:
Q = (Pair – Palv) / R
Pair = áp lực đường thở gần
Palv = áp lực phế nang
Q = lưu lượng
R = sức cản
Trong quá trình thở tự nhiên, các cơ hô hấp co lại, gây giảm áp lực màng phổi, làm giảm áp lực phế nang. Một khi áp lực phế nang nhỏ hơn áp lực đường thở gần, không khí sẽ di chuyển vào bệnh nhân (thể hiện bằng Q dương trong phương trình trên). Suy yếu thần kinh cơ và tăng độ cứng của phổi hoặc thành ngực làm cho việc tạo áp lực phế nang thấp trở nên khó khăn hơn. Sự hiện diện của sức cản đường thở tăng đòi hỏi áp lực phế nang thậm chí thấp hơn để đạt được lưu lượng hít vào tương tự. Nếu một bệnh nhân không thể giảm đủ áp lực phế nang để đạt được lưu lượng hít vào đầy đủ, thì quá trình thông khí và suy hô hấp có thể phát triển.
Áp lực dương từ thở máy làm giảm công hô hấp bằng cách tăng áp lực đường thở gần. Khi tăng áp lực đường thở gần, bệnh nhân cần giảm áp lực phế nang ít hơn để đạt được lưu lượng hít vào tương tự (Hình 8.1).
| Khái niệm chính # 1
Thông khí cơ học làm giảm công hô hấp bằng cách cung cấp áp lực đẩy cho hít vào |
Tăng sức cản đường thở có thể xảy ra không chỉ từ các rối loạn đường hô hấp dưới như hen suyễn và bệnh phổi tắc nghẽn mạn tính (COPD) mà còn do các rối loạn đường hô hấp trên như phù thanh quản. Tăng độ cứng của phổi có thể xảy ra với sự tích tụ dịch trong nhu mô phổi (phù phổi do tim hoặc không do tim), nhiễm trùng phổi, xuất huyết phổi và xơ phổi. Tăng độ cứng của thành ngực có thể phát triển trong bệnh gù vẹo cột sống. Đáng chú ý, chướng bụng, cho dù là do cổ trướng khổng lồ, béo phì hoặc mang thai, sẽ làm tăng công việc hô hấp vì cơ hoành phải tiêu tốn nhiều năng lượng hơn để hạ xuống trong khi hít vào.
Nhu cầu gia tăng
Bệnh nhân có thể biểu hiện suy hô hấp khi tăng nhu cầu thông khí. Tổng thông khí phút (Total minute ventilation), được định nghĩa là tổng lượng không khí trên một đơn vị thời gian đi vào phổi, bằng với tích số của thể tích khí lưu thông và tần số hô hấp:
V’E = VT x RR
V’E: thông khí phút
VT: thông khí phế nang
RR: tần số hô hấp
Một lý do phổ biến cho nhu cầu thông khí gia tăng bao gồm nhiễm toan chuyển hóa nghiêm trọng, trong đó tăng thông khí là cần thiết để bù toan. Nhu cầu thông khí gia tăng này đặc biệt có vấn đề đối với những bệnh nhân bị suy hô hấp cơ bản như COPD hoặc bệnh phổi kẽ. Trong những trường hợp như vậy, những bệnh nhân này có thể không thể đáp ứng các yêu cầu thông khí cao, mệt mỏi cơ hô hấp phát triển tối đa và suy hô hấp.
Một nguyên nhân khác của nhu cầu thông khí tăng là sự gia tăng thông khí khoảng chết (dead-space ventilation). Thể tích khí lưu thông có thể được chia thành thể tích không khí tham gia trao đổi khí (thể tích phế nang) và thể tích không khí không tham gia trao đổi khí (thể tích khoảng chết):
VT = VA + VD
VT: thể tích khí lưu thông
VA: thể tích phế nang
VD: thể tích khoảng chết
Tương tự, tổng thông khí phút có thể được chia thành thể tích khí trên một đơn vị thời gian tham gia trao đổi khí (thông khí phế nang) và thể tích khí trên mỗi đơn vị thời gian không tham gia trao đổi khí (thông khí khoảng chết):
V’E = V’A = V’D
V’E: tổng thông khí phút ̇
V’A : thông khí phế nang ̇
V’D : thông khí khoảng chết
Trong bối cảnh bệnh lý làm tăng thông khí khoảng chết, như tắc mạch phổi, bệnh nhân sẽ phải tăng tổng thông khí phút bằng cách tăng tần số hô hấp hoặc tăng thể tích khí lưu thông, để đạt được thông khí phế nang bình thường. Thông khí cơ học cũng được chỉ định cho những bệnh nhân bị sốc tuần hoàn nghiêm trọng, tình trạng giảm cung cấp oxy toàn phần. Các cơ hô hấp đòi hỏi lưu lượng máu giàu oxy để hoạt động đúng. Với nhịp thở nghỉ ngơi yên tĩnh, các cơ hô hấp nhận được khoảng 5% cung lượng tim; tuy nhiên, trong tình trạng bệnh hiểm nghèo như sốc, họ có thể nhận được tới 20% cung lượng tim. Với thở máy, công hô hấp được đảm nhiệm bởi máy thở và các cơ hô hấp không tải. Với việc không tải này, các cơ hô hấp sẽ đòi hỏi tỷ lệ cung lượng tim thấp hơn và lưu lượng máu sẽ được chuyển đến các cơ quan thiết yếu hơn, như não, tim và thận.
| Khái niệm chính # 2
Thông khí cơ học được chỉ định trong sốc tuần hoàn nghiêm trọng để giảm tiêu thụ oxy cơ hô hấp |
Suy yếu thần kinh cơ
Suy yếu thần kinh cơ dẫn đến suy hô hấp có thể phát triển thứ phát sau các tình trạng cấp tính như hội chứng Guillain-Barre, các tình trạng mãn tính và tái phát như bệnh nhược cơ, hoặc các tình trạng tiến triển như xơ cứng teo cơ cột bên. Máy thở cung cấp hỗ trợ bằng cách giảm công việc thở trong những tình huống này.
Tăng thông khí phế nang
Như mô tả ở trên, thông khí phế nang được định nghĩa là thể tích không khí trên một đơn vị thời gian tham gia trao đổi khí. Áp lực riêng phần của carbon dioxide (PaCO2) tỷ lệ nghịch với thông khí phế nang. Khi thông khí phế nang cao, PaCO2 thấp (dưới 40 mm Hg). Khi thông khí phế nang thấp, PaCO2 cao (trên 40 mm Hg):
PaCO2 ∝ (1/V’A)
Giảm thông khí phế nang được định nghĩa là giảm thông khí của các đơn vị trao đổi khí. Tình trạng này phát triển ở những bệnh nhân không thở (“won’t breathe”) hoặc không thể thở (“can’t breathe”).
Không thở (“won’t breathe”) đề cập đến giảm thông khí vì vì giảm kiểm soát trung tâm hô hấp (decrease in respiratory drive). Những lý do phổ biến cho việc giảm kiểm soát trung tâm hô hấp bao gồm an thần do thuốc, rối loạn hệ thống thần kinh trung ương hoặc rối loạn hệ thống sâu sắc như sốc tuần hoàn và bệnh não do chuyển hóa. Ngưng thở (apnea), được định nghĩa là sự chấm dứt hoàn toàn của nhịp thở, là hình thức cực đoan của việc không thở. Trong bối cảnh ngưng thở, máy thở cơ học đảm nhận tất cả các công việc của nhịp thở.
Không thể thở (“can’t breathe”) đề cập đến tình trạng giảm thông khí thứ phát do yếu cơ thần kinh hoặc các tình trạng làm tăng công hô hấp. Đối với những bệnh nhân có dạng giảm thông khí này, việc thông khí rất khó khăn vì tăng sức cản đường thở, phổi hoặc thành ngực cứng, hoặc suy yếu thần kinh cơ, dẫn đến giảm thông khí và cuối cùng là tăng CO2 máu. Điều quan trọng cần lưu ý là PaCO2 tăng mạnh từ việc “không thể thở” có thể làm giảm nghịch lý kiểm soát trung tâm hô hấp, nó thêm một phần vào thành phần “không thở”. Sự giảm thông khí phế nang bổ sung này từ tăng CO2 máu được gọi là chứng gây mê bằng CO2 (CO2 narcosis).
| Khái niệm chính # 3
Nguyên nhân gây giảm thông khí phế nang: “không thở” hoặc “không thể thở” |
Giảm thông khí phế nang là một trong những nguyên nhân gây bệnh lý của thiếu oxy máu. Ngoài ra, PaCO2 tăng dẫn đến nhiễm toan máu, một tình trạng được gọi là nhiễm toan hô hấp. Thông khí cơ học có thể điều chỉnh giảm thông khí phế nang bằng cách kích hoạt nhịp thở để thông khí đầy đủ trong các trường hợp của “không thở” và bằng cách giảm bớt công thở của bệnh nhân trong các trường hợp “không thể thở”.
Giảm oxy máu
Giảm oxy máu được định nghĩa là áp lực một phần của oxy máu động mạch (PaO2) thấp. Năm nguyên nhân sinh lý bệnh của giảm oxy máu gồm áp lực một phần của oxy hít vào (PIO2) thấp, giảm thông khí phế nang, bất tương xứng thông khí- tưới máu (V/Q), shunt và bất thường khuếch tán.
| Khái niệm chính # 4
5 nguyên nhân sinh lý bệnh của thiếu oxy máu: • Giảm thông khí phế nang • PIO2 thấp • Bất tương xứng V/Q • Shunt • Bất thường khuếch tán |
PIO2 là tích số của áp lực khí quyển (Patm) và tỷ lệ riêng phần của oxy khí hít vào (FIO2):
PO2 = FIO2 x Patm
PIO2 thấp là nguyên nhân gây thiếu oxy rất hiếm gặp ở bệnh nhân lâm sàng do không có kịch bản lâm sàng nào trong đó bệnh nhân được thở dưới 21% FIO2 và giảm oxy máu do áp lực khí quyển thấp chỉ xảy ra ở độ cao rất cao. Giảm thông khí phế nang, được định nghĩa là PaCO2 cao, được mô tả ở trên. Sự không tương xứng thông khí- tưới máu tạo ra tình trạng thiếu oxy trong các khu vực của phổi nơi thông khí thấp liên quan đến tưới máu, do đó máu thoát ra khỏi phần đó của phổi có áp lực oxy riêng phần thấp. Shunt là điểm cực trị và số ít của sự không tương xứng V/Q, nơi máu đi từ tuần hoàn tĩnh mạch vào tuần hoàn động mạch mà không nhận được bất kỳ thông khí hoặc trao đổi khí. Shunt có thể xảy ra thông qua tim (ví dụ, tồn tại lỗ bầu dục) hoặc phổi (ví dụ, viêm phổi). Bất thường khuếch tán xảy ra khi cần oxy lâu hơn bình thường để khuếch tán từ phế nang vào máu vì phế nang chứa đầy một chất (ví dụ, phù, tế bào viêm) hoặc do màng phế nang bị dày lên.
Thông khí cơ học là hữu ích vì khả năng cung cấp oxy nồng độ cao (FIO2 cao). Ngoài ra, áp lực dương có thể hỗ trợ cải thiện trao đổi khí bằng cách duy trì sự thông thoáng của phế nang.
Bảo vệ đường thở
Đường thở nằm ở vị trí rất gần với thực quản, một đường dẫn qua đó thức ăn và dịch tiết vào miệng. Hầu họng có một số cơ chế tinh vi ngăn chặn thức ăn và dịch tiết vào phổi. Khi các cơ chế này bị tổn thương, dịch tiết có thể xâm nhập vào phổi, dẫn đến viêm phổi do hít, viêm phổi và nút nhầy gây ra xẹp phổi. Ho, một trong những cơ chế phòng thủ quan trọng nhất của phổi, gây ra việc trục xuất các vật thể và dịch tiết. Bệnh nhân có thể được coi là không thể bảo vệ đường thở nếu có suy giảm cảm giác và kiểm soát chất tiết hoặc không có khả năng tạo ra ho hiệu quả. Những yếu tố này cho thấy nguy cơ suy hô hấp sắp xảy ra. Đặt nội khí quản có thể cần thiết để hỗ trợ giải phóng chất tiết và để tiếp tục bảo vệ đường thở ra khỏi nguy cơ hít sặc và chất tiết bổ sung.
Điều quan trọng cần lưu ý là nhiều bệnh nhân bị suy hô hấp do sự kết hợp của các nguyên nhân trên. Ví dụ, một bệnh nhân mắc bệnh nhược cơ tiềm ẩn phát triển sốc nhiễm trùng và hội chứng rối loạn hô hấp cấp tính có thể sẽ có các thành phần của bệnh suy yếu thần kinh cơ, tăng công thở, tăng nhu cầu thông khí, giảm oxy máu và giảm thông khí, sự cần thiết của thở máy để hỗ trợ trao đổi khí và giảm công hô hấp.
Suggested Readings
1. Costanzo L. Physiology. 5th ed. Beijing: Saunders; 2014.
2. MacIntyre N, Branson R. Mechanical ventilation. 2nd ed. Philadelphia: Saunders; 2009.
3. Broaddus V, Ernst J. Murray and Nadel’s textbook of respiratory medicine. 5th ed. Philadelphia: Saunders; 2010.
4. Rhoades R, Bell D. Medical physiology: principles for clinical medicine. 4th ed. Philadelphia: Lippincott Williams & Wilkins; 2013.
5. Tobin M. Principles and practice of mechanical ventilation. 3rd ed. Beijing: McGraw-Hill; 2013.
6. West J. Respiratory physiology: the essentials. 9th ed. Beijing: Lippincott Williams & Wilkins; 2012.
7. West J. Pulmonary pathophysiology: the essentials. 8th ed. Beijing: Lippincott Williams & Wilkins; 2013.





