Bài viết Giải phẫu bình thường và mô hình dòng chảy trên siêu âm tim Transthoracic được dịch bởi Thạc sĩ, Bác sĩ Hồ Hoàng Kim – Bệnh viện Nguyễn Tri Phương từ bài viết gốc: Normal Anatomy and Flow Patterns on Transthoracic Echocardiography
NGUYÊN TẮC HÌNH ẢNH CƠ BẢN:
Hình ảnh cắt lớp
Siêu âm tim cung cấp một hình ảnh của cấu trúc tim và dòng máu, tương tự với một “mặt căt” đi qua quả tim. Hình ảnh siêu âm tim 2D cung cấp chi tiết dữ liệu hình ảnh giải phẫu trong những mặt cắt, nhưng để đánh giá chính xác các buồng tim và van tim cần kết hợp nhiều thông tin từ nhiều mặt cắt khác nhau. Các cấu trúc nhỏ truyền qua nhiều mặt phẳng cắt (như hệ thống động mạch vành) thì khó để đánh giá được một cách đầy đủ. Ngoài ra, những cấu trúc có thể di động đi vào và đi ra mặt cắt như với những chuyển động do buồng tim co bóp hay chuyển động theo nhịp hô hấp của tim trong lồng ngực. Sự thay đổi khác nhau trong tư thế của tim được ghi lại một cách dễ dàng với thời gian thực của nó, nhưng chuyển động này trong suốt thời gian của một chu chuyển tim có nhiều vấn đề hơn vì nó có thể không quan sát được trên hình ảnh 2D. Chuyển động của tim có liên quan đến các cấu trúc xung quanh được mô tả trên hình ảnh siêu âm 3D như:
- Sự dịch chuyển (chuyển động của tim toàn thể trong lồng ngực)
- Sự xoay (chuyển động tuần hoàn quanh trục của thất trái [LV])
- Sự xoắn (chuyển động xoay không tương ứng nhau của mỏm tim so với nền của thất trái [LV])
| BẢNG 2-1: Hình ảnh siêu âm tim qua thành ngực Danh pháp định hướng |
| Cửa sổ (Vị trí của đầu dò) |
|
| Hình ảnh mặt cắt |
|
| Điểm tham chiếu |
|
Khi mặt cắt hình ảnh 2D được đặt đúng, vị trí của những cấu trúc bên có thể thay đổi giữa tâm thu và tâm trương. Ví dụ, trong mặt cắt 4 buồng tại mỏm tim, những đoạn kế tiếp của thất trái (có thể được nuôi bởi những nhánh động mạch vành khác nhau) có thể được nhìn thấy ở thì tâm thu với tâm trương. So với hình ảnh từ mặt cắt, hình ảnh siêu âm 3D cung cấp một trường quan sát rộng hơn, nhưng ở thời điểm hiện tại vẫn có khả năng sử lí kém hơn và tốc độ khung hình còn nhỏ, và vẫn bị ảnh hưởng bởi nhịp thở và chuyển động của tim (xem Chương 4). Do đó, các phương thức được sử dụng một cách thích hợp trong nghiên cứu hình ảnh siêu âm tim.
Danh pháp các mặt cơ bản
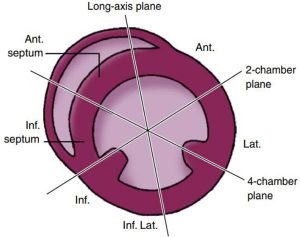
Mỗi hình ảnh mặt cắt được định nghĩa bởi những của sổ âm của nó-window (vị trí của đầu dò) và view (hình ảnh mặt cắt) (Bảng 2-1). Ba mặt phẳng hình ảnh siêu âm tim được xác định bởi chính trục của tim (với thất trái được xem như là điểm tham chiếu chính) thay vì các mốc xương hay điểm mốc bên ngoài cơ thể (Hình 2-1). Điểm tham chiếu trước nhất trên quả tim chính là mỏm tim, được xem như là đỉnh của thất trái, và mặt cắt của van tại nền tim. Bốn mặt cắt cơ bản bao gồm:
- Mặt phẳng trục dọc: Song song với trục dài của thất trái, với mặt cắt giao điểm từ mỏm thất trái và điểm giữa của van động mạch chủ, căn chỉnh với đường kính trước sau của vòng van hai lá.
- Mặt căt trục ngắn: những hình ảnh mặt cắt khác nhau vuông góc với trục dọc của thất, dẫn đến hình ảnh có dạng tròn cắt ngang qua thất trái, van hai lá, van động mạch chủ.
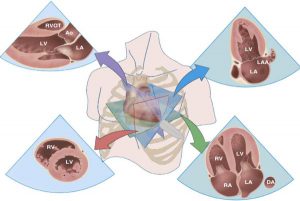
”Mặt cắt trục dài (mũi tên màu tím) kéo dài từ mỏm thất trái qua mặt phẳng van động mạch chủ. Mặt cắt trục ngắn (mũi tên màu đỏ) là mặt cắt vuông góc với mắt cắt trục dọc dẫn đến một góc nhìn có dạng tròn của thất trái. Mặt cắt 2 buồng (mũi tên màu xanh) và mặt cắt bốn buồng (mũi tên xanh lá) đều xoay một góc khoảng 60º từ trục dọc và đều vuông góc với trục ngắn. Mặt cắt bốn buồng tim bao gồm cả hai thất và hai nhĩ. Mặt căt hai buồng từ mỏm bao gồm nhĩ trái và thất trái.”
- Mặt cắt 4 buồng: mặt cắt từ mỏm đến nền tim, vuông góc với mặt cắt trục ngắn, bao gồm cả nhĩ và thất, được căn chỉnh bởi đường kính giữa ngoài của cả vòng van ba lá và hai lá.
- Mặt cắt 2 buồng: hình ảnh mặt cắt từ mỏm đến nền tim bao gồm thất trái, nhĩ trái, vuông góc với mặt cắt trục ngắn, được xoay đến đường giữa giữa mặt phẳng trục dọc và mắt cắt 4 buồng.
Ngoài định hướng mỏm với nền tim, những định hướng chuẩn khác bao gồm trung gian với bên (trục ngang trong mặt cắt trục ngắn và mắt cắt bốn buồng). Những thuật ngữ chuẩn này cũng được áp dụng khi khảo sát cấu trúc giải phẫu tim với siêu âm tim 3D.
Cửa sổ siêu âm là những vị trí của đầu dò mà cho phép tia siêu âm đi đến quả tim. Các xương của lồng ngực và các khoảng phổi đầy khí làm giới hạn việc tiếp cận của sóng siêu âm, làm cho tư thế của bệnh nhân cũng như yêu cầu những yếu tố kinh nghiệm của thầy thuốc để tiếp cận được việc chẩn đoán hình ảnh. Hình ảnh của siêu âm qua thành ngực thường đạt được từ các cửa sổ cạnh ức, mỏm, dưới sườn, và trên hõm ức. Chuyển động của đầu dò được sử dụng để đạt được một góc nhìn như ý muốn được mô tả sau đây:
- Di chuyển đầu dò đến những vị trí khác trên thành ngực
- Nghiêng hoặc lia (Tilt or point) đầu dò với những chuyển động rung động để lấy được hình ảnh cấu trúc khác nhau trong cùng một mặt cắt.
- Quét (Angle) đầu dò qua những mặt căt khác nhau để đạt được những mặt phẳng khác nhau song song với mặt phẳng ban đầu.
- Xoay (Rotate) mặt phẳng hình ảnh tại tại một vị trí để được các mặt cắt giao nhau.
Định hướng hình ảnh
Hầu hết các phòng thử nghiệm theo Hội Tim mạch Hoa Kỳ (ASE) hướng dẫn định hướng hình ảnh ở người lớn, mặc dù một vài nhà siêu âm tim trẻ em sử dụng các định dạng thay thế. Định hướng được khuyến cáo với vị trí của đầu dò (thu hẹp các phần của chùm tia siêu âm) phía trên của màn hình và cấu trúc xa hơn từ đầu dò mà hiển thị ở phía dưới của màn hình. Do đó, mặt căt bốn buồng trong siêu âm qua thành ngực được hiển thị với mỏm tim ở phía trên của hình ảnh (do gần hơn với đầu dò), trong khi với siêu âm qua ngã thực quản (TEE) thì mặt căt bốn buồng được hiển thị mỏm tim ở phía dưới của hình ảnh (do đây là phần có vị trí xa đầu dò nhất). Định hướng này giúp nhanh chóng ghi nhận ảnh giả siêu âm, bóng âm và phản xạ âm do hiển thị của tín hiệu siêu âm ban đầu giống nhau cho tất cả cửa sổ và mặt cắt.
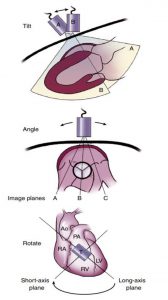
”Ví dụ trên, sử dụng vị trí của đầu dò tại đường cạnh ức trái chứng minh: Lia: đầu dò “lắc” để cung cấp hình ảnh (A hoặc B) trong cùng một mặt phẳng cắt. Quét: mặt cắt khác nhau (vuông góc với mặt cắt trong hình tại đường A, B hay C) đạt được do sự gập góc khác nhau của đầu dò. Xoay: Đầu dò được “chuyển đổi” theo chuyển động hình tròn để cung cấp những mặt cắt khác nhau trong khi vẫn giữ nguyên định hướng ban đầu của đầu dò và thành ngực.”
Phía ngoại biên (trong mặt cắt trục ngắn) và phía nền (trong mặt cắt trục dài) cấu trúc tim được hiển thị ở bên phải của mản hình, tương tự với định dạng cho các kỹ thuật hình ảnh mặt cắt khác. Mặt cắt trục ngắn có thể được nghĩ là một người quan sát nhìn từ phía mỏm tim về phía nền tim; mặt cắt trục dọc như một người quan sát nhìn từ phía bên trái sang phải của quả tim. Mặt cắt bốn buồng được hiển thị là các cấu trúc ngoại biên phía bên phải và các cấu trúc trung gian ở phía bên trái của màn hình (như mặt cắt trục ngắn).
Kỹ thuật thăm khám
Kỹ thuật thăm khám siêu âm tim được thực hiện bởi bác sĩ hoặc các chuyên gia siêu âm tim được đào tạo và giám sát bởi một bác sĩ có trình độ. Khuyến cáo và hướng dẫn cho đào tạo và huấn luyện chẩn đoán hình ảnh siêu âm tim cho cả các nhà chẩn đoán hình ảnh và bác sĩ đã được phổ cập, như tài liệu tham khảo được viết tại chương 5.
Ở thời kì của siêu âm tim qua thành ngực, dữ liệu bệnh lí lâm sàng, những nghiên cứu hình ảnh trước đó, và những chỉ định của nghiên cứu cũng được xem xét. Huyết áp được ghi theo tuổi, chiều cao, cân nặng. Bệnh nhân ở tư thế thoải mái cho mỗi góc nhìn cả khi nghiêng trái hoặc nằm ngửa. Điện tâm đồ (ECG) cần được ghi đính kèm theo hiển thị một đạo trình (thường là DII) để hỗ trợ thêm cho các sự kiện của tim. Thiết kế đặc biệt của đầu dò siêu âm tim cho phép cung cấp những mặt cắt tối ưu tại mỏm tim. Đầu dò được áp dụng cho siêu âm qua thành ngực và cả phần trên của bụng sử dụng gel siêu âm để tạo sự tương tác tốt mà tránh được sự can thiệp của không khí. Thời gian cần thiết để thực hiện siêu âm tim phụ thuộc vào từng trường hợp- từ vài phút ở những bệnh nhân mắc bệnh thông thường để ghi nhận tình trạng chèn ép tim đến hơn một giờ để đánh giá ở những ca có nhiều tổn thương về van hoặc những bệnh tim bẩm sinh.
Kỹ thuật đánh giá
Chất lượng hình ảnh phụ thuộc vào độ xuyên thấu mô của tia siêu âm, và kỹ thuật của người làm siêu âm. Độ xuyên thấu mô của tia siêu âm đối với các cấu trúc tim được xác định rộng rãi bởi dạng của cơ thể, đặc biệt là vị trí của tim có liên quan đến thành ngực và phổi. Trong điều kiện tăng khoảng cách từ đầu dò đến tim (e.g, mô mỡ), giảm độ xuyên thấu của siêu âm (e.g, mô sẹo), hoặc có sự tham gia của không khí giữa những mô có không khí và đầu dò và tim (e.g, bệnh phổi mạn tín, phẫu thuật tim mới) đều dẫn đến làm chất lượng hình ảnh kém. Siêu âm tim qua thực quản (TEE) có xu hướng cho hình ảnh hiển thị tốt hơn các cấu trúc tim bởi một khoảng cách ngắn hơn giữa đầu dò và tim, sự góp mặt của phổi, và sử dụng đầu dò có tần số cao hơn. Trong các nghiên cứu siêu âm tim qua thành ngực, tối ưu hoá tư thế của bệnh nhân cho mỗi cửa sổ siêu âm mang đến các cấu trúc tim chống lại với sự cản trở thành ngực. Ngoài ra, sự thay đổi của hô hấp có thể được sử dụng cho người siêu âm mở rộng bằng cách cho bệnh nhân nằm ngửa và tạm thởi ngừng thở tại bất cứ pha nào của chu kì hô hấp sẽ cho chất lượng hình ảnh tốt nhất. Không may mắn thay, dù đã có những kỹ thuật thăm khám cẩn thận nhưng hình ảnh siêu âm tim ổ một vài bệnh nhân vẫn còn chưa được tối ưu nhất.
Giải thích hình ảnh siêu âm tim
Thầy thuốc sử dụng hình ảnh siêu âm tim 2D để xây dựng hình ảnh 3D tái hiện lại cấu trúc các buồng tim và van tim hoặc sử dụng dữ liệu siêu âm tim 3D để khảo sát giải phẫu trong một số mặt cắt đặc biệt (Xem chương 4). Để làm điều này, sự hiểu biết về hình ảnh mặt cắt và định hướng và khía cạnh kỹ thuật thu thập hình ảnh (e.g, ghi nhận ảnh giả) là cần thiết, với sự hiểu biết chi tiết về giải phẫu của tim (Bảng 2- 2). Ghi nhận hình ảnh mặt phẳng cắt được di chuyển giữa mặt cắt chuẩn là quan trọng cho phân tích này và chắc rằng những bất thường đang nằm bền ngoài hoặc giữa những “tiêu chuẩn” tuỳ ý ư. Hình ảnh 3D có thể sẽ hữu ích cho việc làm rõ những cấu trúc giải phẫu có liên quan trong những ca phức tạp và có thể là bước đầu để xác định mặt căt tối ưu cho hiển thị của những phát hiện bất thường. Thông tin đạt được từ hình ảnh giải phẫu sau khi được kết hợp với dữ liệu Doppler và thông tin lâm sàng cuối cùng sẽ giải thích cho hình ảnh siêu âm tim.
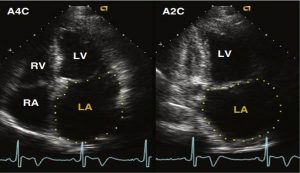
Mặt cắt siêu âm qua thành ngực
Giải phẫu siêu âm tim bình thường được mô tả bên dưới cho mỗi mặt cắt. Những góc nhìn tốt nhất cho mỗi cấu trúc được chỉ ra trong Bảng 2-3.
Mặt cắt cửa sổ cạnh ức
Mặt cắt trục dọc
Với bệnh nhân có tư thế nằm nghiêng trái và đầu dò được đặt ở khoảng gian sườn 3 hoặc 4 bên trái, kế tiếp với xương ức, mặt cắt trục dài của tim đạt được chia đôi theo trục dài của cả động mạch chủ và van hai lá (Hình 2-3 và 2- 4). Trong mặt cắt chuẩn này, xoang động mạch chủ, xoang nối và ở đầu gần khoảng 3 đến 4cm của động mạch chủ lên được nhìn thấy; đoạn ngoài của động mạch chủ lên có thể quan sát được bằng cách di chuyển đầu dò lên một hoặc hai khoang gian sườn. Giới hạn bình thường trên của kích thước động mạch chủ ở người lớn là 1.6cm/m2 tại vị trí vòng van và 2.1 cm/m2 tại xoang.
Trong mặt cắt trục dọc, lá vành phải của van động mạch chủ ở phía trước và lá không vành thường ở phía sau (lá vành trái nằm phía bên của mặt cắt). Trong thì tâm thu, những lá van mỏng của van động mạch chủ mở rộng ra được xem là song song với thành của động mạch chủ. Trong thì tâm trương, các lá van đóng lại, với một góc đóng kín mờ tối giữa hai lá van. Các lá van xuất phát thẳng và gần sát với vòng van động mạch chủ do dạng hình bán nguyệt của các lá van đóng (thẳng theo chiều dài của hình trụ, phủ dọc theo trục ngắn của nó). Ở những người trẻ bình thường, các lá van mỏng đến mức chỉ có thể nhìn thấy chúng tại phần đường đóng của các lá. Giải phẫu 3D của đường đính của các lá van động mạch chủ đến gốc động mạch chủ có dạng giống như một vương miệng với ba bông hoa gắn gần đỉnh của xoang Valsalva và phần giữa của mỗi lá van đóng ở gần đáy của mỗi xoang (Hình 2- 5). Xơ liên tiếp giữa gốc động mạch chủ và và lá trước của van hai lá (không có can thiệp cơ tim) giúp xác định giải phẫu của thất trái trong các bệnh tim bẩm sinh phức tạp.
| BẢNG 2-2: Danh từ của giải phẫu siêu âm tim bình thường | |
| Vị trí | Giới hạn |
| Gốc động mạch chủ |
|
| Van động mạch chủ |
|
| Van hai lá |
|
| Thất trái |
|
| Thất phải |
|
| Van ba lá |
|
| Nhĩ phải |
|
| Nhĩ trái |
|
| Màng tim |
|
| ICV, inferior vena cava; SVC, Superior vena cava | |
| BẢNG 2-3: Siêu âm tim qua thành ngực: Mặt cắt cho các cấu trúc tim cụ thể | |
| Cấu trúc giải phẫu | Mặt cắt tối ưu |
| Van động mạch chủ |
|
| Van hai lá |
|
| Van động mạch phổi |
|
| Van ba lá |
|
| Thất trái |
|
| Thất phải |
|
| Nhĩ trái |
|
| Nhĩ phải |
|
| Động mạch chủ |
|
| Vách liên nhĩ |
|
| Xoang vành |
|
| MV, mitral valve; PLAX, parasternal long axis; PSAX, parasternal short axis | |
”Mặt cắt trục dọc cạnh ức trong thì tâm trương cho thấy: lá van vành phải và không vành của động mạch chủ đóng; xoang động mạch chủ; chỗ giao nhau hình sin, đoạn gần động mạch chủ lên; lá trước và lá sau của van hai lá mở; nền và đoạn giữa của thành trước và thành sau thất trái; đường ra thất phải ở trên và xoang vành ở phía rãnh nhĩ thất. Cơ nhú có thể được nhìn thấy, tuy nhiên cần phải quét nhẹ đầu dò để có thể nhìn thấy rõ hơn cấu trúc trên trong mặt cắt trục dọc (From Otto CM: Echocardiographic evaluation of valvular heart disease. In Otto CM, Bonow R [eds]: Valvular Heart Disease: A Companion to Braunwald’s Heart Disease. Philadelphia: Saunders, 2009.)”
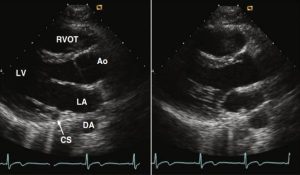
”Hình ảnh cuối tâm trương (trái) và cuối tâm thu (phải) cho thấy các đặc điểm giải phẫu có thể nhìn thấy trong Hình 2-3. Ngoài ra, động mạch chủ ngực xuống (DA) được nhìn thấy ở phía sau của nhĩ trái.”
Các lá van trước và sau của van hai lá xuất hiện có dạng mỏng và đồng đều về độ vang âm, với các dây chẳng đính kèm về phía các cơ nhú trung gian (hoặc sau đó) được nhìn thấy ở mặt cắt trục dọc, mặc dù cơ nhú thì mỏng ở mặt cắt trục dọc này. Lá van trước của van 2 lá thì dài hơn lá sau nhưng lại có độ dài vòng van nhỏ hơn vì thế diện tích bề mặt của hai lá là gần tương tự nhau (Hình 2-6). Khi các lá van của van 2 lá mở ra trong thì tâm trương, đỉnh của lá trước tách ra và có thể chạm vào hoặc rất gần vách liên thất. Trong thì tâm thu, các lá van, với một số sự chồng lấp giữa lá van (vùng được định vị) và một góc che khuất nhỏ (>180 độ) có liên quan đến mặt phẳng vòng van. Các dây chằng van bình thường vẫn ở phía sau của mặt phẳng lá van trong thì tâm thu. Một vài cá nhân bình thường có chuyển động trước tâm thu của các dây chẳng do sự thừa nhẹ của mô dây chẳng mà không liên quan đến sự bất thường về huyết động. Điều này phải được phân biệt với các chuyển động trước tâm thu bất thường của các lá van 2 lá được thấy ở trường hợp bệnh lí cơ tim phì đại. Vòng can 2 lá (đính kèm giữa các lá van, nhĩ trái, thất trái) là một cấu trúc dạng sợi được xác định rõ ràng về mặt giải phẫu có dạng giống như một đường elip, với trục chính chia đôi nhiều hơn về mỏm ở mặt cắt 4 buồng và trục phụ chia đôi nhiều hơn về nền tim ở mặt cắt trục dọc.
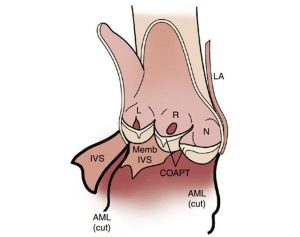
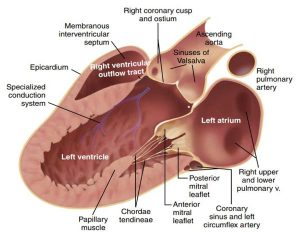
”Sơ đồ trên với góc nhìn từ phía trước với gốc của động mạch mạch chủ được cắt tại vị trí giữa lá vành trái và lá không vành bởi một mặt cắt đi qua lá trước van 2 lá để chứng minh dạng vòng van hình vương miện. Mép van thì gần ở đỉnh của mỗi xoang, và mỗi lá van có một dạng hình bán nguyệt vì thế khi đóng chúng có dạng hình của một đường thẳng trong mặt cắt trục dọc. Mỗi lá van có một vùng đồng hoá, với sự chồng lấp giữa những lá van liền kề và vùng dày hơn, nốt Arantius ở chính giữa của mỗi lá van.”
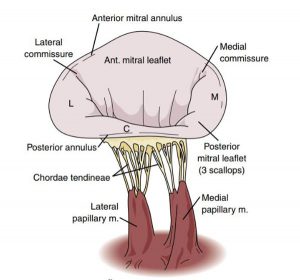
”Một phức bộ của van hai lá bao gồm các lá van, vòng van, dây chằng, và các cơ nhú. Lá van trước của van đóng ở một phần bé hơn ở vòng van so với lá van sau nhưng lá van trước lại dài hơn. Lá sau của van 2 lá bao gồm ba đoạn được mô tả là trung gian (M), trung tâm (C) và bên (L). Cả 2 lá van đều được đính kèm theo các cơ nhú trung gian và bên.”
Nhĩ trái được nhìn thấy ở phía sau của động mạch chủ và có kích thước trước sau tương tự với kích thước của xoang động mạch chủ ở những người trưởng thành bình thường. Động mạch phổi phải nằm giữa đoạn gần của động mạch chủ lên và ở phía trên của nhĩ trái nhưng nó khó có thể nhìn thấy tốt qua hình ảnh siêu âm qua thành ngực. Xoang vành được nhìn thấy ở rãnh nhĩ thất phía sau vòng van hai lá. Sự giãn rộng của xoang vành có thể là kết quả của tĩnh mạch chủ trên trái (có thể được xác nhận bằng siêu âm cản âm tiêm đường tĩnh mạch cánh tay nếu cần thiết) được thấy ở khoảng 0.4% các nghiên cứu; nó được phân lập một cách ngẫu nhiên ở khoảng một nửa số ca và có liên quan với các bệnh tim bẩm sinh vẫn trong phần còn lại.
Ở sau của nhĩ trái, động mạch chủ ngực xuống được nhìn thấy ở thiết đồ ngang. Mặt cắt trục dọc của động mạch chủ ngực có thể đạt được bằng cách xoay đầu dò ngược chiều kim đồng hồ. Xoang ngang qua của màng ngoài tim và nhĩ trái và động mạch chủ xuống vì thế khi có tràn dịch màng ngoài tim sẽ có thể nhìn thấy ở giữa những cấu trúc trên, trong khi tràn dịch màng phổi sẽ chỉ có thể nhìn thấy ở phí sau của động mạch chủ ngực xuống.
Vách của thất trái và thành sau được nhìn thấy ở mức phía nền và giữa của tâm thất trong mặt cắt trục dọc, cho phép đánh giá độ dày của thành, kích thước các buồng tim, chuyển động của nội tâm mạc. Tính toán độ dày của thành thất trái ở cuối tâm trương và cuối tâm thu và kích thước trong được thực hiện trong bằng hình ảnh 2D trong mặt cắt trục dọc từ vách đến giao diện máu mô thành sau hoặc sử dụng chỉ dẫn 2D M-mode thu nhận khi có thể căn chỉnh vuông góc được (Xem chương 6). Từ cửa sổ cạnh ức, mỏm thất trái có thể không được nhìn thấy, “mỏm” rõ ràng thường phải là mặt phẳng hình ảnh xiên qua thành trước bên.
Một phần của phần cơ của đường về thất phải được nhìn thấy ở phía trước. Không giống như hình dạng elip cân xứng của thất trái, thất phải (RV) không được quan sát một cách dễ dàng ở mặt cắt trục dọc hoặc ngắn. Trên thực tế, thất phải “viền xung quanh” thất trái, với khu vực dòng chảy về, khu vực mỏm và khu vực dòng chảy đi tạo thành một cấu trúc có dạng hình hình chữ U hơi phẳng ở phía trước. Hầu hết các mặt cắt hình ảnh tiêu chuẩn là kết quả từ các mặt cắt xiên qua thất phải, vì thế kích thước thất phải và chức năng tâm thu được đánh giá tốt nhất từ nhiều mặt cắt khác nhau, được thảo luận đầy đủ trong Chương 6.
Đường về thất phải và đường ra thất phải
Trong mặt cắt trục dọc, đầu dò di chuyển về phía mỏm và sau đó quét về phía trung gian để có được góc nhìn của nhĩ phải (RA), van ba lá và thất phải (Hình 2-7). Trong mặt cắt này, van ba lá được quan sát một cách tốt nhất. Thất phải ở phía mỏm thì sần sùi, trong khi đường ra thất phải thì có bề mặt nội tâm mạc trơn mịn hơn. Các cầu cơ, bó cơ đi ngang qua mỏm thất phải và bao gồm nhánh phải của đường dẫn truyền, có thể được nhìn thấy ở cả mặt cắt cạnh ức và mặt cắt tại mỏm (Hình 2-8). Các cơ nhú thì khó xác định hơn trong thất phải so với thất trái. Thông thường, sẽ có 2 cơ nhú chủ yếu (cơ trước và cơ sau) với các cơ nhú cơ mào trên thất (hoặc nón động mạch) thì nhỏ hơn. Dải băng điều hoà đính kèm gần ở nền của cơ nhú trước thất phải.
Xoang vành được xác định trong nhĩ phải ở vị trí kế tiếp với vòng van 3 lá. Bằng cách quét một cách từ từ đầu dò trở về phía sau đến trục dọc của thất trái, xoang vành có thể được cắt theo trục dài của nó.
Một đặc điểm giải phẫu khác của thất phải (Hình 2-9) đó là một sườn cơ chạy ở phía trước dọc từ tĩnh mạch chủ trên đến tĩnh mạch chủ dưới và phân chia các bè cơ ra phần phía trước của nhĩ phải từ phía sau có đoạn xoang vành có thành trơn nhẵn. Tiểu nhĩ phải thường hiếm khi quan sát được trong hình ảnh siêu âm tim qua thành ngực, nó là phần nhô ra của nhĩ phải mở rộng trước thành tự do của nhĩ phải và phần nền của động mạch chủ.
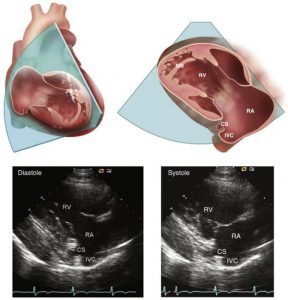
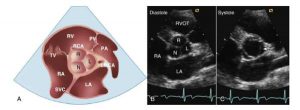
”Vị trí của mặt cắt trên được thể hiện qua hình ảnh 3D (ở phía trên), được mở ra và xoay đến vị trí tương ứng của mặt cắt hình ảnh siêu âm (phía trên phải). Hình ảnh 2D ở thì tâm thu (phía dưới phải) và tâm trương (dưới trái) trong định hướng chuẩn cho thấy nhĩ phải và thất phải, van 3 lá (TV), và lỗ của các xoang vành và tĩnh mạch chủ trên. Trong mắt cắt trên, hai lá van của van 3 lá được nhìn thấy, thường là lá trước và lá vách , nhưng lá sau vẫn có thể nhìn thấy tuỳ thuộc vào mặt cắt thực tế và đặc điểm khác nhau. MB, moderator band.”
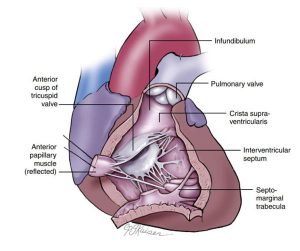
”Mào trên tâm thất tách biệt với đường về của thất phải từ phễu hay nón động mạch. Đánh dấu một khoảng cách lớn giữa lá vách của van 3 lá và van động mạch phổi.”
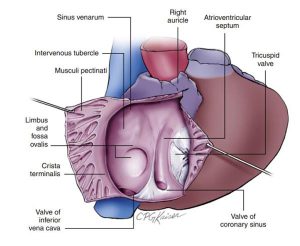
Tĩnh mạch chủ trên được nhìn thấy từ nhĩ phải phía trên xoang vành. Ở một vài cá nhân, van Eustachian nổi lên được nhìn thấy ở chỗ nối tĩnh mạch chủ trên và nhĩ phải ở cả góc nhìn này và mặt cắt dưới sườn. Khi có càng nhiều các van thoái hoá, nó tạo nên hệ thống mạng lưới Chiari mở rộng hơn từ tĩnh mạch chủ dưới đến tĩnh mạch chủ trên, đi kèm với mào tận cùng phía sau và hố bầu dục ở giữa, với cấu trúc như mạng lưới xuất hiện như một tín hiệu cường độ âm cao ở nhĩ phải. Những phát hiện này đều được xem là những biến thể bình thường. Vách liên nhĩ thì không được quan sát rõ từ mặt cắt đường về thất phải, do nằm xa và song song với mặt cắt. Tuy nhiên, bằng cách quét một cách cẩn thận giữa trục dọc và mặt cắt đường về thất phải cho phép khảo sát vách nhĩ với ghi nhận của sự dày lên đầu tiên của vách ở vị trí nối với dãy trung tâm, hố bầu dục ở phần giữa của vách liên nhĩ, sườn nằm phía trên hố bầu dục và sườn nằm kế tiếp với xoang vành.
”A, Mặt cắt trục ngắn cạnh ức trái ngang mức động mạch chủ cho thấy được mối liên quan của ba lá van động mạch chủ- lá vành phải (R), lá không vành (N), lá vành trái (L), đường thoát thất phải (RVOT) và động mạch phổi. Vị trí của động mạch vành phải (RCA), mánh chính động mạch vành trái (LMCA), tĩnh mạch chủ trên (SCV), van động mạch phổi (PV), van 3 lá (TV) đều được nhìn thấy. Hình ảnh siêu âm 2D ngang mức van động mạch chủ trong thì tâm trương (B) và thì tâm thu (C). Đánh dẫu bởi sự mở ra của ba lá van động mạch chủ trong thì tâm thu.”
Chuyển đầu dò hướng về phía nền và sau đó quét góc nghiêng về phía ngoại vi, mặt cắt trục dọc của đường thoát thất phải, van động mạch phổi và động mạch phổi đạt được. Mặt cắt này đặc biệt hữu ích cho việc ghi nhận vận tốc của đường thoát thất phải và động mạch phổi.
Mặt cắt trục ngắn
Mặt cắt trục ngắn đạt được từ cửa sổ cạnh ức bằng cách xoay đầu dò 90 độ theo chiều kim đồng hồ và sau đó quét đầu dò lên trên hoặc xuống dưới để đạt được mặt cắt ở các mức khác nhau.
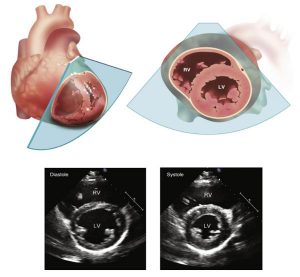
Ở mặt cắt ngang mức van động mạch chủ (Hình 2-10), mặt cắt trục ngắn giúp xác định tất cả các lá van của van đông mạch chủ bao gồm: lá phải, lá trái và lá không vành.Trong thì tâm thu, các lá van mở ra và gần với đường khẩu kính của động mạch chủ. Trong thì tâm trương, thường sẽ có hình dạng Y của đường đóng của các lá van được nhìn thấy với 3 điểm liên kết nhau hay mép van. Xác định số lượng lá van của van động mạch chủ (hoặc mép van) được làm chính xác nhất trong thì tâm thu, từ lúc van hai lá có thể xuất hiện 3 lá van trong thì tâm trương như là kết quả của rãnh từ lá van to nhưng chỉ là hiện diện của 2 mép van trong thì tâm thu. Các lá van bình thường thì mỏng ở phía nền với phần dày lên ở mặt thất ở giữa của cạnh tự do của mỗi lá van, thứ giúp cho việc lắp đầy khoảng không gian ở giữa van khi van đóng. Các nốt thường mở rộng ra theo độ tuổi (Nốt Arantius) có thể có một phần di động nhỏ đính kèm ở phía mặt thất ( Bứu Lambl’s)
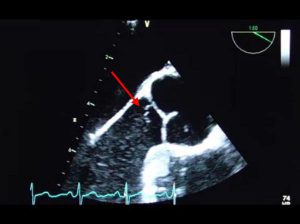
Lambls’s . Những cấu trúc bình thường này có kích thước nhỏ và có thể được nhìn thấy khi hình ảnh siêu âm tim có chất lượng cao và không nên được xem là một tình trạng bệnh lí. Nơi xuất phát của động mạch vành phải và trái thường có thể xác định được trong mặt cắt này.
Mặt phẳng qua van động mạch chủ và van động mạch phổi bình thường nằm vuông góc với nhau. Do đó, khi van động mạch chủ nhìn thấy trong mặt cắt trục ngắn, thì van động mạch phổi được nhìn thấy ở mặt cắt trục dọc. Ở người lớn, đánh giá các lá van của van động mạch phổi thường bị hạn chế; thông thường chỉ có một hoặc hai lá van được nhìn thấy rõ ràng, và mặt cắt trục ngắn thường sẽ khó để có thể đạt được. Sự liên quan mật thiết giữa van động mạch chủ và các cấu trúc trong tim khác là rõ ràng trong mặt cắt trục ngắn này (Hình 2-11). Van động mạch phổi và đường ra thất phải được nhìn thấy ở phía trước bên và hơi gần ở giữa, liên tiếp với lá vành phải. Ở phía sau, nhĩ phải, vách liên nhĩ và nhĩ trái nằm gần với lá không vành của van động mạch chủ. Phần còn lại của nhĩ trái cố thể được nhìn thấy rõ hơn ở mặt cắt này bằng cách hơi quét đầu dò về phía trước hoặc phía sau một ít. Vị trí trung tâm của van động mạch chủ giải thích cho việc bệnh lí có thể diễn biến và lan rộng từ va động mạch chủ hoặc gốc động mạch chủ đến đường ra thất phải, nhĩ phải hoặc nhĩ trái. Sự lan rộng của bệnh đến vách thất hoặc lá trước của van 2 lá cũng có thể và rõ ràng hơn trong mặt căt trục dọc.
Mặt cắt trục ngắn ngang mức van 2 lá (Hình 2-12), lá van trước vá sau được nhìn thấy mở gần như toàn bộ mặt cắt ngang của thất trái trong thì tâm trương và đóng lại trong thì tâm thu. Lá sau của van 2 lá bao gồm 3 vùng chính – vùng bên, trung tâm và trung gian (còn được gọi là P1, P2, P3) – mặc dù có một vài biến thể mang tính cá nhân. Mép van của van 2 lá (điểm ở trên vòng van 2 lá nơi mà 2 lá van gặp nhau) có vị trí ở giữa và bên. Lưu ý rằng do song song với bố trí của các cơ nhú nên các dây chằng van ở giữa bao gồm cả phía trước và phía sau được đính kèm với cơ nhú ở giữa (hay sau giữa), và dây chằng từ phía bên đính kèm và các cơ nhú phía bên (hoặc trước bên). Các nhánh của dây chằng van ở ba bậc (thứ nhất thứ hai và thứ ba) giữa đỉnh cơ nhú và lá van với sự giảm mạnh về đường kính dây chằng và tăng về số lượng từ khoảng 12 ở phía cơ nhú đến 120 ở phía lá van. Hầu hết các dây chằng đính vào phần cạnh tự do của các lá van (được gọi là dây chằng mép van-marginal chordae), nhưng một số khác (được gọi là dây chằng sở sở – basal chordae) đính vào bề mặt phía thất trái của các lá van. Đôi lúc có những dây chằng khác thường đến vách thất hoặc các cấu trúc khác được thấy trong những cá nhân bình thường khác.
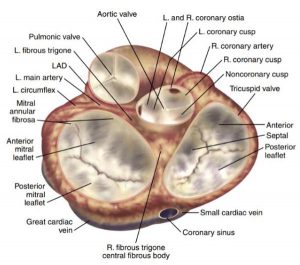
”Hình ảnh giải phẫu góc nhìn từ nền về phía mỏm tim trong góc nhìn của phẫu thuật viên chứng minh một liên quan mật thiết giữa 4 van tim. Van động mạch chủ và van động mạch phổi có mặt phẳng vuông góc nhau.”
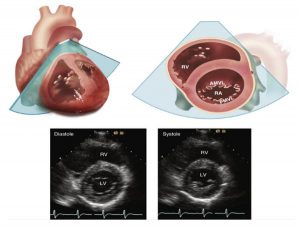
Tại vị trí giữa thất trái (hay mức ngang cơ nhú) (Hình 2-13), thì thất trái có dạng hình tròn ở mặt cắt trục ngắn cạnh ức trái. Sự xuất hiện dạng hình elip của buồng tim thường do một mặt cắt không vuông góc với trục dọc của thất trái. Di chuyển đầu dò lên phía trên và hơi quét góc đầu dò về mỏm tim sẽ giúp giải quyết vấn đề này. Thực tế, hình dạng tròn này cơ thể bị làm méo mó có thể nhìn thấy ở những bệnh nhân có bệnh tim thiếu máu, trước khi có nhồi máu cơ tim và dạng phình. Mặc dù việc tính toán đường kính của buồng tim được thực hiện trong mặt cắt trục dọc, việc xoay đầu dò giữa mặt cắt trục dọc và mặt cắt trục ngắn ở ngang mức này đảm bảo rằng sự tính toán ở mặt cắt trục ngắn đều ở trung tâm của buồng tim và vuông góc với trục dọc. Một sự đo đạc ở góc xiên sẽ dẫn đến kết quả đánh giá quá mức về độ dày thành và đường kính của thất.
Mặt cắt trên cũng cho phép đánh giá vận động của nội tâm mạc và sự dày lên của thành tim ở ngang mức giữa của tâm thất. Danh pháp của các đoạn nội tâm mạc thất trái dựa trên cơ sở giải phẫu của động mạch vành sẽ được bàn kỹ hơn trong Chương 8. Thông thường, tâm thất được chia ra bao gồm đoạn phía trước (vách và thành tự do), và đoạn phía sau (thành tự do và vách) cho việc thống nhất mô tả vị trí của cá bất thường. Các đoạn trên còn được xác định bởi vị trí của chúng dọc theo chiều dài của tâm thất là ở phía nền, ở giữa hay phía mỏm tim. Vận động của thành thất có thể phản ánh một bất thường khác ngoài bệnh mạch vành khác, bao gồm quá tải thể tích thất phải, quá tải áp lực hoặc cả hai; bất thường trong dẫn truyền; và trạng thái tim sau phẫu thuật (Hình 6-22).
Cơ nhú giữa và cơ nhú bên được nhìn thấy trong mặt cắt trục ngắn này và đóng vai trò để xác định mức giữa của tâm thất. Hiếm khi, một trong hai cơ nhú bị chia đôi ra, dẫn đến sự xuất hiện của 3 cơ nhú khác nhau. Lưu ý rằng màng tim của đoạn mỏm thất trái không được nhìn thấy ở mặt cắt cạnh ức tiêu chuẩn. Tuy nhiên, ở một vài bệnh nhân, một mặt cắt trục ngắn gần mỏm có thể đạt được bằng cách di chuyển đầu dò ra phía bên và hơi quét về phía giữa.
Cửa sổ tại mỏm
Cửa sổ tại mỏm được xác định ban đầu bằng cách sờ xác định mỏm tim ở bệnh nhân nằm tư thế nghiêng bên trái. Một cách thăm khám nhanh mỏm tim như vậy cho phép tối ưu hoá tư thế của bệnh nhân và vị trí của đầu dò ở mỏm tim. Ví trí của đầu dò sau đó có thể được điều chỉnh đến khi đạt được mặt cắt tối ưu nhất. Mối liên quan giữa ba mặt cắt cơ bản tại mỏm tim và mặt cắt trục ngắn được thể hiện trong Hình 2- 14.
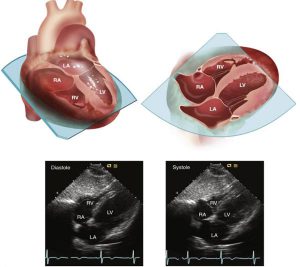
Mặt cắt 4 buồng
Trong mặt cắt 4 buồng từ mỏm, độ dài của thất trái được nhìn thấy trong mặt phẳng vuông góc với cả mặt cắt trục ngắn và mặt cắt trục dọc (Hình 2-15). Thành trước bên, mỏm, và vách sau đều nằm trong mặt cắt này. Thất trái xuất hiện có dạng hình elip bị cắt cụt với chiều dài lớn hơn rộng nhỏ dần và tròn ở đỉnh. Nếu đầu dò không được đặt đúng vị trí của mỏm tim, thất trái sẽ xuất hiện nhỏ hơn, với dạng như hình cầu và hẹp ở đỉnh. Sự cắt sai lệch của mặt cắt trục dọc cần phải phân biệt với một diễn biến bệnh lí khác như hở van động mạch chủ mạn tính, kết quả dẫn đến dạng hình cầu của thất trái. Mặc dù thất phải có nhiều các dải cầu cơ hơn thất trái, các cầu cơ nổi bậc có thể được nhìn thấy ở mỏm thất trái và cần được phân biệt với huyết khối ở mỏm. Các trụ cơ bất thường nằm ngang qua buồng thất là một phát hiện ngẫu nhiên và thường được gọi là “chord” thất trái. Thất phải có dạng hình tam giác với diện tích buồng thất bằng khoảng một nửa thất trái. Thất phải thì không tròn và gần về nền hơn thất trái, dải băng điều hoà nằm ngang qua buồng thất phải ở gần phía mỏm. Thất phải có thể được đánh giá thêm bằng cách di chyển đầu dò về phía mỏm thất phải. Cân nhắc những biến thể mang tính cá nhân trong hình dạng và chuyển động của thành thất phải, đặc biệt là ở mỏm, được thấy ở các ca nhân bình thường, vì thế nên thật thận trọng khi chẩn đoán những bất thường ở thất phải từ bất cứ mặt cắt nào.
Mặt cắt 4 buồng cũng cho thấy vòng van 2 lá ở đường kính chính của nó, và phần lá van trước (nối tiếp phía vách liên thất), lá van sau (tiếp nối phía thành bên), cùng với sự đính kèm của các dây chằng van với các cơ nhú. Đỉnh của các lá van tách biệt xa nhau trong thì tâm trương. Trong thì tâm thu, các lá van có thể đóng trên mặt phẳng (góc đóng là 180 độ), mặt cắt 4 buồng chia đôi vòng van ở vị trí gần mỏm hơn so với đoạn gần nền hơn ở mặt cắt trục dọc.
Vòng van 3 lá thì nằm hơi gần về phía mỏm hơn so với vòng van 2 lá (khoảng đến 1cm). Các lá van 3 lá mở rộng trong kì tâm trương; mỏng và đồng âm. Lá vách thì liên tiếp với vách liên thất, và đồng nhất với nhau trong thì tâm thu. Lá van 3 lá liên tiếp với thành tự do có thể là cả lá van trước và lá van sau, nó phụ thuộc vào góc quét và xoay thực tế của mỗi mặt cắt.
Nhĩ trái và nhĩ phải thì nằm xa so với vị trí của đầu dò. Mặt cắt tại mỏm thường sẽ hưu ích cho việc đo đạc thể tích nhĩ trái (Hình 2-16) nhưng độ phân giải của tia siêu âm thường khá kém, vì thế việc đánh giá các khối u hay loại trừ huyết khối là không phù hợp. Vách liên nhĩ ở mặt cắt này thì song song với chùm tia siêu âm, vì thế nó có thể bị bỏ qua – “dropout” – không có tín hiệu phản hồi về – từ vùng của hố bầu dục là thường được thấy. Không được lầm tưởng đây là có lỗ thông liên nhĩ. Động mạch chủ xuống có thể được nhìn thấy ở phía bên của nhĩ trái. Tĩnh mạch phổi nằm phía sau nhĩ trái nhưng thường sẽ khó có được hình ảnh ở độ sâu này trên người trưởng thành. Nếu quét đầu dò về phía sau từ mặt cắt 4 buồng, nhiều phần ở phía sau bên và phần sau của vách liên thất sẽ được nhìn thấy. Ngoài ra, độ dài của xoang vành cũng có trong mặt cắt này ở rãnh nhĩ thất.
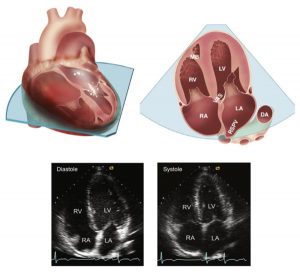
”Mặt cắt 4 buồng đạt được với đầu dò được đặt tại mỏm tim, cho thấy sự liên quan giữa thất phải và thất trái (LV and RV) cũng như nhĩ phải và nhĩ trái (LA and RA) ở một quả tim nguyên vẹn (phía trên trái). Mặt cắt 2D được định hướng với đầu dò ở vị trí phía trên của hình ảnh (trên phải). Trong thất trái, cơ nhú, dây chằng van, lá trước và lá sau van 2 lá được nhìn thấy. Động mạch chủ xuống (DA) cũng nhìn thấy ở phần đi ngang qua mặt cắt ở phía bên của nhĩ trái trong khi tĩnh mạch phổi phải trên (RSPV) dẫn vào nhĩ trái liên tiếp với vách liên nhĩ. Trong thất phải, dải băng điều hoà (MB), lá trước và lá vách của van 3 lá cũng được nhìn thấy. Lưu ý rằng vách nhĩ thất (VAS) tách biệt thất trái và nhĩ phải trong một liên quan bình thường, vòng van 3 lá có vị trí hơi gần phía mỏm tim hơn so với vòng van 2 lá. Hình ảnh siêu âm 2D ở mặt cắt 4 buồng tại mỏm ở cuối thì tâm trương và tâm thu được thể hiện ở trên.”
Quét đầu dò về phía trước, van động mạch chủ và gốc động mạch chủ sẽ được nhìn thấy trong một mặt cắt dọc giao nhau khác. Mặt cắt này có khi sẽ được gọi là mặt cắt “5 buồng”. Phần phía trước vách và thành bên sẽ được nhìn thấy, đặc biệt là ở phía nền tim. Mặt cắt của lá trước van 2 lá, đường ra thất trái và van động mạch chủ ở góc khoảng 60 đến 90 độ từ mặt cắt trục dọc. Ở một số người lớn, hơi quét đầu dò về trước nhiều hơn có thể cho phép ta quan sát được động mạch phổi xuất phát từ thất phải. Mặt cắt của van động mạch phổi từ của sổ tại mỏm tim sẽ dễ đạt được hơn ở trẻ em.
Mặt cắt 2 buồng
Từ mặt cắt 4 buồng, đầu dò được xoay một góc 60 độ ngược chiều kim đồng hồ để đạt được mặt cắt 2 buồng tại mỏm thất trái, van 2 lá và nhĩ trái (Hình 2-17). Mặt cắt 2 buồng tại mỏm được dùng để đánh giá thành trước thất trái (phía bên phải màn hình) và thành sau hay thành sau bên thất trái (phía bên trái màn hình). Một sự điều chỉnh phù hợp vị trí của đầu dò có thể là cần thiết để quan sát được nội mạc của thành trước do sự che khuất của mô phổi ở kế bên. Để chắc chắn rằng một góc xoay phù tốt nhất đã được thực hiện để đạt được mặt cắt 2 buồng, đầu dò hơi quét về phía sau để cắt được các cơ nhú một cách đối xứng. Sau đó đầu dò được quét một ít về phía trước nên các các cơ nhú đều được nhìn thấy ở mặt cắt này theo trục dọc của chúng. Lá van trước van 2 lá được nhìn thấy trên mặt, vì thế mặt phẳng đóng rõ ràng của van có liên quan đến vòng van có thể bị hiểu nhầm. Tiểu nhĩ trái có thể quan sát thấy liên tiếp với thành trước.
Mặt cắt trục dọc của động mạch chủ ngực xuống có thể đạt được bằng cách quét đầu dò về phía sau và xoay ngược chiều đồng hồ từ mặt cắt 2 buồng.
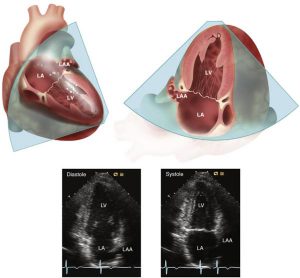
”Vị tri của mặt cắt được thể hiện ở hình ảnh tim 3D ở trên, được mở và chỉ ra tương ứng với vị trí của mặt cắt 2D. Hình ảnh 2D trong thì tâm thu và tâm trương trong định hướng chuẩn cho thấy phần cắt ngang của nhĩ trái và tâm thất với tiểu nhĩ trái (LAA), xoang vành ở rãnh nhĩ thất và van 2 lá. Trong mặt cắt 2 buồng, một phần nhỏ của lá sau van 2 lá được nhìn thấy ở bên và giữa với lá trước của van 2 lá chiếm phần lớn diện tích vòng van. Một phần của cơ nhú được chỉ ra trong định hướng này nhưng các cơ nhú thì nằm đối xứng ở phía sau của mặt cắt trên. Trong mặt cắt này, thành trước và thành sau của thất trái đều được nhìn thấy. Tương ứng với hình ảnh 2D trong thì tâm trương và tâm thu được chỉ ra.”
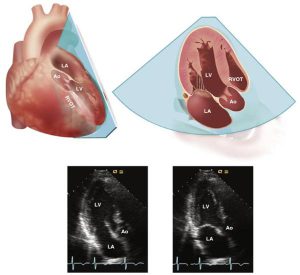
Mặt cắt trục dọc
Xoay đầu dò một góc 60 độ từ mặt cắt 2 buồng tại mỏm (120 độ từ mặt cắt 4 buồng) sẽ cho ta mặt cắt tương tự như mặt cắt trục dọc cạnh ức trái (Hình 2- 18). Van động mạch chủ, đường ra thất trái và van 2 lá cũng được nhìn thấy ở đây. Thành thất trái có thể quan sát được ở mặt cắt này là thành trước vách (phía phải màn hình) và thành sau hay sau bên (bên trái màn hình). So với mặt cắt trục dọc cạnh ức thì ở đây ta có thể thấy được mỏm thất trái, nhưng động mạch chủ và van 2 lá thì ở một độ sâu lớn hơn (với hậu quả là độ phân giải hình ảnh thấp hơn).
Mặt cắt khác tại mỏm
Mặt cắt trục ngắn của mỏm thất trái sử dụng một tần số siêu âm cao (thường từ 5 đến 7 MHz) có hữu ích trong trường hợp nghi ngờ có huyết khối của thất trái. Một mặt cắt khá hữu ích có thể đạt được bằng cách lướt đầu dò sang bên từ mỏm thất trái và sau đó xoay về phía giữa.
Mặt cắt dưới sườn
Với bệnh nhân nằm ngửa và gối hơi gấp nhẹ (nếu cần thiết) để làm thư giãn các cơ thành bụng, hình ảnh mặt cắt dưới sườn các cấu trúc của tim sẽ đạt được. Mặt cắt của cả 4 buồng tim cho ta thấy thành tự do của thất phải, phần giữa vách liên nhĩ và thành trước bên thất trái (Hình 2-19). Trong mặt cắt này, vách liên nhĩ vuông góc với hướng của chùm tia siêu âm, cho phép ta có thể phát hiện và đánh giá lỗ thông liên nhĩ. Mặt cắt trục ngắn dưới sườn của thất trái cho phép đo đạc dày thành thất trái và kích thước và so sánh với kích thước đo được từ mặt cắt cạnh ức trục ngắn, mặc dù ở một độ sâu lớn hơn và đi qua đoạn màng tim khác. Mặt cắt dưới sườn cung cấp một công cụ khá tốt cho việc lượng giá và đánh giá thất trái khi mà của sổ cạnh ức không đầy đủ.
Xoay đầu dò về sau từ mặt cắt 4 buồng dưới sườn, mặt cắt trục dọc của tĩnh mạch chủ xuống đổ về nhĩ phải (Hình 6-26). Kích thước của tĩnh mạch chủ dưới (1-2cm từ chỗ nối với nhĩ phải) trong khi nghỉ và thay đổi kích thước theo chu kì hô hấp thường được sử dụng để ước lượng áp lực của nhĩ phải (xem Bảng 6-9). Tĩnh mạch gan (đặc biệt là tĩnh mạch gan giữa, song song với chùm tia siêu âm trong mặt cắt này) thường sẽ hữu ích cho việc đánh giá áp lực của nhĩ phải và cho việc ghi dạng Doppler đổ đầy nhĩ phải. Đoạn gần của động mạch chủ bụng cũng được thấy trong mặt cắt trục dọc giữa của tĩnh mạch chủ dưới.
Cửa sổ trên hõm ức
Bệnh nhân nằm ngửa và bộc lộ rộng vùng cổ, đầu dò được đặt ở trên hõm ức hoặc trên xương đòn bên phải để đạt được mặt cắt của quai động mạch chủ trong mặt cắt trục dọc và trục ngắn. Mặt cắt dọc (với quai động mạch chủ) cho thấy động mạch chủ lên, quai động mạch chủ và đoạn gần của động mạch chủ ngực xuống và chỗ chia ra nhánh động mạch cánh tay đòn phải và động mạch cảnh trái và động mạch dưới đòn trái (Hình 2-20). Các tĩnh mạch tương ứng nằm ở phía trên của quai động mạch chủ, với tĩnh mạch chủ dưới thì nằm kế tiếp với động mạch chủ lên. Động mạch phổi phải nhìn có vẻ là “dưới” đoạn cong của quai động mạch chủ và có thể theo điểm phân nhánh này bằng cách xoay đầu dò vào giữa.
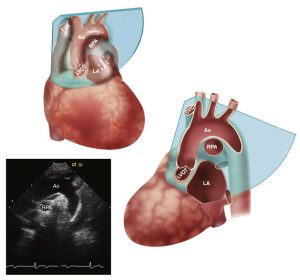
Mặt cắt trục ngắn cho thấy quai động mạch chủ ở đoạn cắt ngang. Động mạch phổi trái có thể được thấy bằng cách xoay đầu dò một tí về phía bên. Nhĩ trái nằm phía trên của động mạch phổi ở cả mặt cắt dọc và ngang, vì vậy nó có thể được đánh giá những bệnh lí của nhĩ hay sự rối loạn của dòng chảy ở cửa sổ này.
Các mặt cắt khác
Ở một số trường hợp đặc biệt, các cửa sổ mặt cắt khác có thể sẽ cần thiết. Ví dụ như, quả tim có vị trí đảo ngược sẽ cần thiết một cửa sổ siêu âm đối chiếu. Khi có tình trạng tràn dịch màng ngoài tim mức độ nhiều, một hình ảnh chất lượng tốt cần phải đạt được ở một số trường hợp là từ thành ngực phía sau đi qua nơi tràn dịch khi bệnh nhân ở tư thế ngồi.
GHI M-MODE
Mặc dù việc ghi M-Mode đã được thay thế một phần lớn bởi siêu âm 2D, M- Mode vẫn còn đóng một vai trò khá quan trọng trong việc đánh giá các cấu trúc tim có chuyển động nhanh vì tốc độ lấy mẫu lên đến 1800 khung hình trên giây so với tốc độ khoảng từ 30 đến 60 khung hình của siêu âm 2D. Việc có tốc độ lấy mẫu nhanh cũng giúp xác định các cấu trúc mỏng có chuyển động, như nội mạc của thất trái, tái lập một cách chính xác hơn bằng các chuyển động được hiển thị cũng như độ sâu các tổ chức được khảo sát. Những bất tiện có thể có của M-Mode, định hướng không vuông góc với tổ chức khảo sát có thể được tránh bằng việc sử dụng siêu âm 2D trong 2 mặt cắt giao nhau để đặt được đúng vị trí của đường M-Mode.
Sử dụng M-Mode là một điểm rất hữu ích khi nó được dẫn đường bằng hình ảnh 2D và được dùng cho:
- Các cấu trúc có chuyển động tức thì.
- Đo đạc tỉ mỉ các kích thước của tim
- Đánh giá mở rộng các cấu trúc trên hình ảnh 2D (như nghi ngờ tăng sản) để hỗ trợ việc xác định chúng
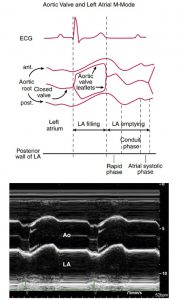
Van động mạch chủ và nhĩ trái
Ghi M-mode đi qua gốc động mạch chủ ở đỉnh của lá van cho ta một đường song song của thành động mạch di chuyển ra trước trong thì tâm thu và ra sau trong thì tâm trương (Hình 2-21). Nhĩ phải ở phía sau gốc động mạch chủ và và thấy đầy trong khi thì tâm nhĩ dãn (tâm thất thu) và trở nên trống hơn trong khi nhĩ thu (tâm thất trương). Đổ đầy nhĩ là một cơ chế lớn ảnh hưởng đến sự di chuyển ra trước của gốc động mạch chủ, vì thế “chuyển động” của gốc động mạch chủ trong hình ảnh M- mode được phản ánh qua những kích thước khác nhau của nhĩ trái. Sự tăng chuyển động của gốc động mạch chủ được nhìn thấy khi có sự tăng thể tích đổ đầy và thể tích làm trống của nhĩ trái (e.g, khi có hở 2 lá). Sự giảm chuyển động của gốc động mạch chủ được thấy khi bệnh nhân có tình trạng cung lượng tim thấp tương ứng với thể tích đổ đầy và tống của nhĩ trái thấp. Điểm đóng của van động mạch chủ là một đường mỏng trong thì tâm trương. Trong thì tâm thu, các lá van tách biệt nhau nhanh chóng và hoàn toàn, tạo dạng hình hộp rõ ràng trên hình ảnh M- mode. Sự rung tâm thu của van động mạch chủ có thể thấy được ở các cá thể bình thường.
Van 2 lá
Hình ảnh M-mode ghi tại mức van 2 lá căt ngang qua thành trước và buồng thất phải, vách liên thất, lá trước và lá sau van 2 lá, thành sau thất trái, và màng tim (Hình 2-22). Điểm đóng của van 2 lá trong thì tâm thu là một đường mỏng mà di hơi di chuyển về trước trong suốt tâm thu, song song với chuyển động của thành sau. Ở thời kì sớm của thì tâm trương, các lá van tách biệt rộng, và chuyển động lớn nhất của lá van trước trong giai đoạn sớm của thì tâm trương sẽ tạo ra điểm E. Bình thường, chỉ có một khoảng cách nhỏ giữa điểm E và chuyển động ra sau lớn nhất của vách liên thất – Tách biệt giữa điểm E và vách (EPSS). Khi có tình trạng hẹp van 2 lá, sự tăng của EPSS chỉ ra có thể có sự dãn của thất trái, suy chức năng tâm thu thất trái, hoặc hở van động mạch chủ.
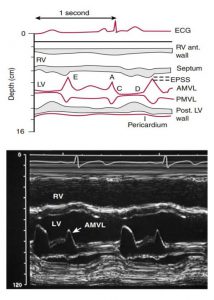
Các lá van di chuyển về về phía nhau trong giữa thì tâm trương (diastasis) và sau đó tách biệt nhau một lần nữa khi nhĩ thu gây ra một đỉnh cuối tâm trương, điểm A. Dốc của lá trước van 2 lá từ điểm A đến điểm đóng C là một đường thẳng nếu không có sự tăng áp lực cuối tâm trương của thất trái khi điểm B hay đoạn A-C có thể được nhìn thấy trong hình ảnh ghi M-mode vận động van 2 lá. Sự rung của lá trước không được nhìn thấy trong các cá nhân bình thường và thường lá chỉ điểm của hở van động mạch chủ.
Tâm thất trái
Ghi M-mode theo chỉ dẫn của hình ảnh 2D vuông góc với trục dọc và đi qua giữa thất trái ngang mức cơ nhú cung cấp một đo đạc tiêu chuẩn độ dày thành thất ở tâm thu và tâm trương cũng như đường kính của buồng tim (Hình 2-23). Các phép tính này bị giới hạn do chỉ là sự hiện diện của một đường thẳng nhỏ đi qua thất trái do đó chúng không mô tả một cách đầy đủ và chính xác thất trái nhất là khi các bệnh lí thất trái tiến triển một cách không đối xứng, như trước khi xảy ra nhồi máu cơ tim. Tuy nhiên, nhiều bệnh lí phát triển dẫn đến biểu hiện sự thay đổi đối xứng của thất trái (quá tải thể tích, tăng gánh thất), và khả năng tái lập chính xác của các đo đạc trên làm chúng hữu ích trong các thử nghiệm lâm sàng và quản lí bệnh nhân. Ví dụ của sự tiện ích bao gồm sự đánh giá liên tục của đường kính thất trái cuối tâm thu ở các bệnh nhân hở van mạn tính và đánh giá tăng gánh thất trái ở những bệnh nhân tăng huyết áp.
Nội tâm mạc của thành sau được xác định là một đường liên tục với độ dốc lớn nhất ở kì đầu thì tâm thu, nhưng cần phải cẩn thận để phân biệt màng tim với phản xạ của các cấu trúc dây chằng của van 2 lá. Tương tự. màng trong tim của vách được xác định là một đường liên tục với chuyển động vào trong ở thì tâm thu. Đo đạc được tính màng tim ở phía vách đến màng trong tim của thành sau thất.
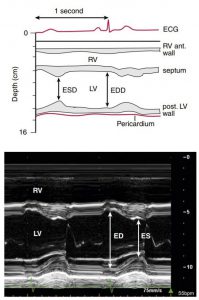
Việc ghi M-mode ở ngang mức này sẽ hữu ích cho chuyển động theo thời gian của thành tự do thất phải khi nghi ngờ có sự chèn ép tim hoặc để phát hiện có tràn dịch màng ngoài tim số lượng ít.
Các bản ghi M-mode khác
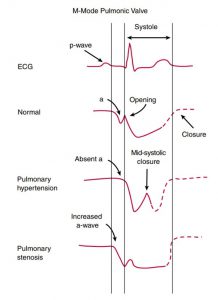
M-mode có thể được ghi qua van động mạch phổi tương tự như với việc ghi M- mode của van động mạch chủ ngoại trừ là chỉ thường có một lá van được ghi nhận trên người trưởng thành. Sự dịch chuyển nhẹ của lá van trong thì tâm trương (sau khi tâm nhĩ co), gọi là sóng A, tăng lên (>7mm) khi có hẹp van động mạch phổi và giảm đi (<2mm) khi có hiện diện của tăng áp phổi. Sự đóng van thoáng qua ở giữa kì tâm thu (gọi là “notching”) của van động mạch phổi trên hình ảnh M-mode được thấy khi có tăng áp động mạch phổi (Hình 2-24). Dịch chuyển vòng van 3 lá về mỏm trong thì tâm thu (TAPSE) được đo đạc trên hình ảnh M-mode là một công cụ khá hữu ích cho việc đánh giá chức năng tâm của thất phải (xem Chương 6).
HÌNH DẠNG DÒNG CHẢY BÌNH THƯỜNG TRONG TIM
Những nguyên tắc cơ bản
Dòng chảy lớp và dòng chảy rối
Dạng bình thường của dòng chảy trong tim được đặc trưng bởi các dòng chảy lớp. Dòng chảy lớp được định nghĩa là sự dịch chuyển của máu song song với chiều của dòng chảy với vận tốc giống nhau. Trong không gian, dòng chảy lớp bao gồm các lớp của dòng chảy, với hướng và vận tốc tương đồng và có thể dự đoán được.
Dòng chảy lớp sẽ trở nên rối loạn khi số Reynolds vượt quá 2000 đến 2500. Chỉ số Reynolds (Rc) có liên quan trực tiếp đến vận tốc dòng máu V, độ dày của lớp d và tỉ trọng của máu p, tỉ lệ nghịch với độ nhớt y: Rc=(Vdp)/y (2-1)
Khi có dòng máu rối, các tế bào máu di chuyển với nhiều hướng và nhiều vận tốc khác nhau ngoài sự di chuyển đồng nhất, song song với chiều dòng chảy. Dòng chảy rối, theo thuật ngữ huyết động học, là một tình trạng dòng chảy có dạng gồm các thành phần dịch không dự đoán được. Trong khi dòng chảy rối trong tim hiếm khi là một dòng chảy rối thật sự, thuật ngữ nên được dùng trên lâm sàng để biểu thị một dòng chảy không thành lớp.
”Ví dụ về hình ảnh M-mode của van động mạch phổi ở một vài trạng thái lâm sàng khác nhau. Chuyển động bình thường của van động mạch phổi khá tương tự với van động mạch chủ nhưng chỉ có một lá van được nhìn thấy ở đây, tốc độ đóng và mở van nhỏ hơn.”
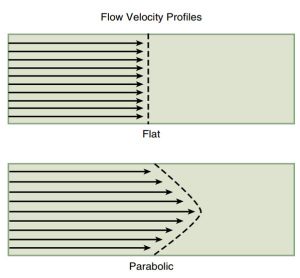
Trắc diện vận tốc dòng chảy
Sự phân bố vận tốc trong không gian qua một mặt cắt tại một vị trí nào đó trong tim ở một thời điểm trong một chu kì tim được biết là trắc diện của vận tốc dòng chảy – flow velocity profile (Hình 2-26). Nếu tất cả các đường dòng chảy song song ở các lớp có cùng vận tốc, khi đó trắc diện dòng chảy là phẳng “flat”. Nếu dòng chảy có vận tốc lớn hơn ở phía trung tâm mạch máu và có vận tốc nhỏ hơn ở phía thành mạch, trắc diện dòng chảy sẽ có dạng tròn “curved” (thường là dạng parabol). Trong khi các dòng chảy bình thường ở mạch máu ngoại vi có dạng tròn, nhiều dòng chảy trong tim có sự liên quan với dạng phẳng của trắc diện dòng chảy.
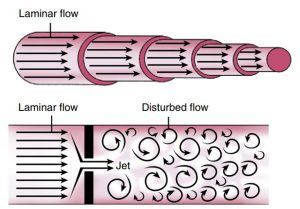
”Dòng chảy lớp được đặc trưng bởi các lớp dòng chảy song song đồng dạng về hướng và vận tốc với sự đồng tâm của các lớp, có thể dự đoán được về sự cùng hướng và vận tốc (phía trên). Dòng rối xuất hiện khi dòng chảy đi qua một chỗ hẹp (lỗ hẹp, hở hay shunt trong tim) với dòng máu chảy ở nhiều hướng và vận tốc khác nhau (phía dưới). Trong các lỗ hẹp, xuất hiện một dòng chảy lớp khác có tốc độ cao.”
Các yếu tố có xu hướng cân đối phân phối của vận tốc qua các mặt cắt của dòng chảy bao gồm sự thu nhỏ dòng chảy, tăng tốc dòng chảy và hình dạng dòng chảy đi vào. Do đó, đoạn gần của động mạch chủ, động mạch phổi và vòng van 2 lá, 3 lá là hợp lí có trắc diện dòng chảy phẳng ở chỗ đi vào của nó. Dòng chảy phía sau, có sự thay đổi về sự phân bố, ví dụ động mạch chủ lên, trắc diện dòng chảy trở nên xiên, với một vận tốc cao hơn dọc theo cung động mạch chủ và sẽ có vận tốc thấp hơn khi qua khỏi vòng cung này. Nhiều phương pháp lượng giá Doppler tạo ra các giả định về trắc diện phân bố dòng chảy tại một vị trí trong tim. Ở một số trường hợp, các giả định có thể được xác nhận lại bằng việc đánh giá cẩn thận hơn bằng Doppler xung hoặc Doppler màu.
Phương pháp đánh giá Doppler trên lâm sàng
Có một vài nguyên tắc cơ bản chung cho việc sử dụng siêu âm Doppler trên lâm sàng để đánh giá các bệnh lí tim mạch. Những nguyên tắc sẽ được trình bày một cách tóm tắc sau đây và chi tiết hơn bao gồm kỹ thuật, những khó khăn tiềm năng sẽ được trình bày trong những chương tiếp theo:
- Liên quan giữa vận tốc và chênh áp trong Chương 11
- Phân bố dòng chảy qua một lỗ hẹp (e.g, hở van) trong Chương 12
Đo đạc thể tích dòng chảy
Khi dòng máu chảy thành lớp với dạng phẳng của trắc diện vận tốc dòng chảy, có thể tính toán được một cách trực quan và tức thời tần suất của dòng chảy qua một diện tích mặt cắt hay CSA (theo cm2 ), vận tốc theo thời gian (cm/s). Tương tự, bằng việc tích phân vận tốc trong thời gian của dòng chảy, thể tích nhát bóp hay SV (cm3 ), có thể được tính như sau:
SV(cm³)=CSA(cm²)xVTI(cm) (2-2)
VTI là tích phân vận tốc theo thời gian (cm) của đường cong Doppler vận tốc. Phương pháp này được sử dụng trên lâm sàng để đo đạc thể tích nhát bóp và cung lượng tim khi nghỉ hoặc sau khi vận động hoặc can thiệp thuốc, để tăng mức độ nặng của hở van, như là thành phần trong phương trình tính toán diện tích van, và phương trình tỉ số dòng máu từ hệ phổi đến hệ chủ ở những bệnh nhân có shunt nội tim.
Liên hệ vận tốc và áp lực
Ở mỗi vị trí hẹp của dòng chảy như khi hẹp van, thông liên thất, hoặc các lỗ hở – vận tốc của dòng chảy tăng lên và có liên quan với mức dộ của lỗ hẹp, khi độ mở càng nhỏ, vận tốc sẽ càng cao để đảm bảo được thể tích. Ở hầu hết các trạng thái lâm sàng, vận tốc trong các trường hợp phổ hẹp (“jet”) qua các lỗ hẹp có liên quan đến việc lượng giá độ chênh áp lực giữa 2 bên chỗ hẹp, được thể hiện qua phương trình Bernoulli đơn giản sau:
SV(cm³)=CSA(cm²)xVTI(cm) (2-2)
Với ΔP chênh áp tức thời (mmHg) và v là vận tốc tức thời (m/s). Sự liên quan giữa vận tốc và chênh áp là điểm quan trọng cho việc lượng giá mức độ hẹp của van, là biện pháp xác đinh áp lực động mạch phổi không can thiệp cũng như đánh giá các tình trạng huyết động khác trong tim (xem Bảng 2-8) sử dụng siêu âm Doppler liên tục.
Hình dạng không gian của dòng chảy
Dòng chảy đi qua cấu trúc lỗ nhỏ được đặc trưng bởi:
- Vùng hội tụ dòng chảy ở phía gần
- Vùng dòng chảy hẹp qua lỗ, còn được gọi là vena contrata
- Dòng chảy rối loạn phía sau.
Mỗi thành phần trên của dạng dòng chảy trong không gian có thể được đánh giá với hình ảnh màu dòng chảy, cho phép xác nhận ở thời gian thực của dòng chảy ở mỗi hình ảnh cắt, ví dụ như với hở van. Vùng dòng chảy hội tụ ở phía gần cho phép tính toán tần suất thể tích dòng. Vena contrata cung cấp một cách tính toán đơn giản độ nặng của hở van. Dòng chảy rối sau lỗ hẹp cho phép phát hiện các hở van và shunt trong tim và xác nhận mức độ giải phẫu tắc nghẽn của dòng chảy đường ra thất phải hoặc thất trái. Ngoài ra, hình dạng 3D của dòng chảy rối có thể là manh mối của nguyên nhân gây hở van.
Dòng chảy thuận chiều bình thường trong tim (Antegrade)
Dòng chảy thuận chiều (forward moving) có thể được đánh giá thông qua siêu âm Doppler xung hoặc Doppler liên tục (Bảng 2-4 và 2-5). Việc đo đạc chính xác vận tốc của dòng chảy xuôi chiều phụ thuộc vào một vài yếu tố kỹ thuật. Một trong những yếu tố quan trọng nhất là sự vuông góc giữa chùm tia siêu âm và hướng của dòng máu chảy. Thiết bị siêu âm tính toán sự dịch chuyển tần số Doppler. Vận tốc được hiển thị được tính toán quan phương trình Doppler trên cơ sở tần số của đầu dò, tốc độ của âm thanh trong dòng máu, góc giữa tia siêu âm và dòng chảy được khảo sát. Với những dòng chảy trong tim, hướng 3D của chúng khó để xác định, đặc biệt là các dòng bất thường, và việc quá cố gắng để đạt được một góc cắt “chính xác” có lẽ sẽ làm tăng lên thay vì giảm được các lỗi về đo lường. Thay vào đó, người khám đặt vị trí của chùm tia siêu âm song song nhất có thể với dòng chảy khảo sát trên cơ sở đạt được khả năng tính toán cao nhất vận tốc với việc cẩn thận đặt và quét đầu dò. Trong phương trình Doppler, cosθ = 1 (do đó có thể bỏ qua) khi dòng chảy có định hướng trực tiếp ra xa (góc cắt bằng 0o ) hoặc thằng về (góc mặt phẳng 180o ) phía đầu dò siêu âm. Một sự lệch nhẹ với hướng mặt cắt song song (trên 200 ) dẫn đến sự sai lệch khoảng 6% vận tốc được tính toán (xem Hình 1-25). Trong khi việc tiếp cận này gần như là chính xác trong dữ liệu vận tốc, khả năng của việc không xác định được vận tốc là kết quả của một góc cắt không song song nên cần được cân nhắc trong tất cả các thăm khám siêu âm tim. Các hạn chế tiềm tàng trở nên đáng kể khi việc ghi vận tốc dòng chảy trong hẹp van, hở van hoặc các shunt nội tim khác.
Các yếu tố kỹ thuật khác thích hợp cho việc ghi nhận các dòng chảy thuận chiều bao gồm sử dụng các thang điểm vận tốc thích hợp, bộ lọc thành, hoặc điểu chỉnh gain. Định dạng vận tốc chuẩn là hiển thị dòng máu hướng về đầu dò ở phía trên và dòng chảy hướng ra xa đầu dò ở phía dưới đường chuẩn. Đường chuẩn có thể được di chuyển đến vận tốc lớn nhất được khảo sát và thang vận tốc được điều chỉnh và vì thế đường cong vận tốc sử dụng toàn bộ trong phạm vi hiển thị. Bộ lọc thành được cài đặt thấp nhất có thể, để không gây âm quá mức, cho phép đo đạc chính xác các khoảng thời gian. Cài đặt gain được điều chỉnh để chỉ ra đỉnh vận tốc và đường cong vận tốc một cách rõ ràng mà không tạo ra âm quá mức. Một mẫu thể tích có độ dài 2 đến 4mm thường được sử dụng để ghi các vận tốc dòng chảy thuận chiều vì độ dài này cung cấp một vị trí hợp lí trong tim với đầy đủ cường độ của tín hiệu. Tín hiệu aliasing (như đã bàn trong Chương 1) xuất hiện khi vận tốc dòng chảy bình thường trong tim. Sử dụng việc điều chỉnh đường chuẩn có thể giải quyết được hầu hết các vấn đề này trong các trường hợp. Nếu vẫn còn aliasing, sử dụng xung độ lặp cao hoặc siêu âm Doppler liên tục là việc cần thiết để không hiển thị mơ hồ vận tốc lớn nhất của dòng chảy.
| BẢNG 2-4: Mặt cắt siêu âm qua thành ngực cho vận tốc dòng chảy thuận chiều | |
| Dòng chảy | Mặt cắt |
| Đường ra thất trái |
|
| Động mạch chủ lên |
|
| Động mạch chủ xuống (đến đoạn gần ĐMC bụng) |
|
| Đường vào thất trái (van 2 lá) | Mặt cắt 4 buồng tại mỏm hoặc trục dọc |
| Đường ra thất phải |
|
| Đường vào thất phải (van 3 lá) |
|
| Đường vào nhĩ trái (tĩnh mạch phổi) | Mắt cắt 4 buồng tại mỏm |
| Đường vào nhĩ phải |
|
| SSN, suprasternal notch | |
| BẢNG 2-5: Doppler vận tốc dòng chảy thuận chiều bình thường | |
| Giới hạn bình thường (m/s) | |
| Động mạch chủ lên | 1.0-1.7 |
| Đường ra thất trái | 0.7-1.1 |
| Đường vào thất trái
E-vận tốc Độ dốc giảm tốc A-vận tốc |
0.6-1.3 (0.72±0.14) 5.0±1.4 m/s 0.2-0.7 (0.47±0.4) |
| Động mạch phổi | 0.5-1.3 |
| Đường vào thất phải
E-vận tốc |
0.3-0.7 |
| Đổ đầy nhĩ phải (SVC,HV)
Tâm thu Tâm trương |
0.32-0.69 (0.46±0.08)
0.06-0.45 (0.27±0.08) |
| Đổ đầy nhĩ trái (tĩnh mạch phổi)
Tâm thu Tâm trương Dòng dội ngược nhĩ |
0.56±0.130. 44±0.160. 32±0.07 |
| A, đỉnh tâm trương (nhĩ) muộn; E, đỉnh tâm trương nhĩ sớm; HV, tĩnh mạch gan; SVC, tĩnh mạch chủ trên. Nguồn dữ liệu:Wilson et al: Br Heart J 53:451, 1985; Hatle, Angelsen:Doppler Ultrasound in Cardiology, 2nd ed. Philadelphia: Lea & Febiger, 1985; Van Dam et al: Eur Heart J 8:1221,1987; 9:165, 1988; Jaffe et al: AJC 68:550, 1991; Appleton et al:JACC 10:1032, 1987 | |
Với công cụ phù hợp được cài đặt và các kỹ thuật chi tiết chuyên sâu, vận tốc dòng xuôi chiều với Doppler xung xuất hiện như một hình dạng mềm mại và được xác định rõ ràng về điểm bắt đầu và kết thúc, xác định tốt hơn về vận tốc lớn nhất và dải vận tốc mỏng tại mỗi thời điểm. Khu vực phía dưới đường cong vận tốc là “rõ ràng” vì vận tốc dòng chảy tại một vị trí trong tim là đồng nhất. Doppler liên tục ghi nhận khác biệt là đường cong vận tốc được “đổ đầy” do những thành phần có vận tốc thấp hơn xung quanh và dọc theo toàn bộ chiều dài của chùm tia siêu âm cũng được ghi nhận.
Đường ra thất trái
Cửa sổ tại mỏm hoặc dưới sườn được sử dụng để đạt được góc cắt song song giữa chùm tia siêu âm và hướng của dòng máu trong đường ra thất trái và đoạn động mạch chủ lên.
Nhìn chung, vận tốc dòng chảy đường ra thất trái sẽ được đo đạc chính xác hơn khi tiếp cận siêu âm tim qua thành ngực bởi vì sẽ khó khăn hơn để tiếp cận được một góc cắt song song bằng siêu âm tim qua thực quản. Trong một vài trường hợp, việc tiếp cận cửa sổ mỏm tim bằng siêu âm qua thực quản dạ dày có thể sẽ hữu ích, nhưng tiềm năng ước lượng dưới mức vận tốc từ việc góc cắt không song song cần phải luôn được lưu ý.
Với thể tích mẫu của Doppler xung ở vị trí phía van động mạch chủ của thất trái, đường cong vận tốc tống được ghi lại với dốc tăng tốc, có đỉnh cao của vận tốc lớn nhất trong pha sớm của kì tâm thu và một dốc giảm tốc thấp (Hình 2.27). Vận tốc bình thường của dòng máu ra thất trái vào khoảng 0.7 đến 1.1m/s. Chú ý dải hẹp của vận tốc tại mỗi thời điểm tức thì trong suốt quá trình tăng tốc phản ánh các vận tốc dòng chảy không đồng nhất ở đường ra thất trái. Trong quá trình tăng tốc, phạm vi của vận tốc dòng chảy tại mỗi thời điểm tức thì có một chút mở rộng (mở rộng phổ) vì sự không ổn định của dạng dòng chảy trong quá trình tăng tốc gây ra một sự biến đổi nhỏ trong vận tốc của dòng chảy. Điểm đóng van động mạch chủ được nhìn thấy ngay theo kì cuối tống máu. Ghi nhận dòng chảy bằng Doppler xung ở phía động mạch chủ của van xuất hiện tương tự, ngoại trừ khi van động mạch chủ mở được nhìn thấy nhiều hơn là khi đóng, vận tốc lớn nhất thường hơi cao hơn vận tốc đường ra thất trái vì có sự hẹp nhẹ tại mặt cắt ngang qua ở vị trí đỉnh các lá van động mạch chủ.
Việc sử dụng Doppler liên tục để thăm vấn van động mạch chủ, cả lúc đóng và mở van đều được ghi nhận. Phần diện tích phía dưới đường cong vận tốc được làm đầy với các tín hiệu có vận tốc thấp hơn bắt đầu từ thất trái, dọc suốt chiều dài của chùm tia siêu âm được hiển thị khá tốt. Với một van động mạch chủ bình thường, phần diện tích phía dưới đường cong vận tốc này (tích phân vận tốc – thời gian) phản ánh thể tích nhát bóp, có thể tích được bằng cộng nhiều diện tích mặt cắt ngang. Vận tốc tối đa của dòng máu thuận chiều đi qua van có giá trị khoảng giữa 1.0 và 1.7m/s và giống như giá trị được tính toán bằng phương pháp Doppler liên tục.
Sự liên quan giữa vận tốc và chênh áp qua van không hẹp khá phức tạp và không được mô tả đầy đủ qua phương trình Bernouli (được áp dụng cho những diện tích hẹp). Giai đoạn tăng áp tương ứng với một chênh áp nhỏ giữa thất trái và động mạch chủ, với chênh áp tối đa tương ứng với tăng tốc tối đa. Áp lực thất trái giảm thấp hơn động mạch chủ ở giữa của thì tâm thu, và ở thời điểm này, sự giảm tốc dòng chảy xảy ra. Do đó, đối với van bình thường, vận tốc tối đa xuất hiện tại điểm chéo áp lực (xem Hình 6.1). Trong quá trình giảm tốc, áp lực động mạch chủ vẫn suy trì hơi cao hơn một ít so với áp lực thất trái cho đến khi vận tốc dòng chảy giảm xuống 0 và van động mạch chủ đóng. Tại thời điểm đó, áp lực thất trái tiếp tục suy yếu nhanh chóng.
Đường ra thất phải
Đường ra thất phải và vận tốc dòng máu trong động mạch phổi được ghi từ mặt cắt trục ngắn cạnh ức trái hoặc mặt cắt đường ra thất phải (Hình 2-28). Ở người thường, đường cong tống máu của thất phải tương tự với thất trái, ngoại trừ là đỉnh vận tốc có nhỏ hơn một ít (0.5 đến 1.3m/s), thời gian tống máu kéo dài hơn, và đường con đường cong vận tốc tròn hơn, với đỉnh vận tốc xuất hiện ở giữa thì tâm thu. Hình dạng của thất phải và đường cong tống máu thất trái xuất hiện liên quan đến kháng lực mạch của dòng máu phía sau. Kháng trở nhỏ trong động mạch phổi dẫn đến một tần xuất tăng tốc nhỏ hơn của dòng máu, với vận tốc tối đa (và điểm cắt áp lực) xuất hiện muộn hơn trong chu kỳ. Khi sức cản động mạch phổi tăng, đường cong tống máu thất phải sẽ giống thất trái với đường cong vận tốc lớn và đỉnh vận tốc sớm hơn.
Đường về thất trái
Dòng máu tâm trương đi qua van 2 lá cho ta 2 đỉnh: đỉnh tâm trương sớm (sóng E) phản ánh đổ đầy thụ động trong thì tâm trương sớm và đỉnh vận tốc tâm trương muộn là kết quả của tâm nhĩ co (sóng A) (Hình 2-29). Một sóng E bình thường ở người khoẻ mạnh, người trẻ khoảng 1 m/s, với vận tốc đỉnh A khoảng từ 0.2 đến 0.4 m/s, phản ánh một đóng góp nhỏ của nhĩ trong quá trình đổ đầy thất trái.
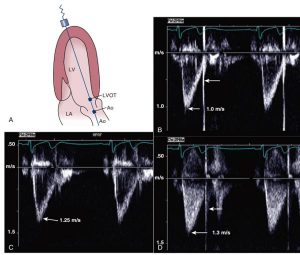
”(A) vận tốc đường ra thất trái (LVOT) được ghi bằng Doppler xung từ mặt cắt 4 buồng tại mỏm và hơi nghiêng ra trước (như ở trên) hoặc mặt cắt trục dọc tại mỏm. (B) Vị trí chính xác để ghi vận tốc đường ra thất trái với mẫu thể tích tại vị trí gần mặt phẳng đóng của van động mạch chủ. Tín hiệu Doppler xung cho ta một đường cong vận tốc trơn nhẵn và xác định rõ đỉnh vận tốc giữa 0.8 và 1.2 m/s với đường thẳng sáng là khi van động mạch chủ đóng (mũi tên). Vận tốc dòng chảy đồng dạng trong quá trình tâm thu nhưng biến đổi trong quá trình giảm tốc do đó gây ra một phổ mở rộng trong nữa còn lại của thì tâm thu. (C) Độ sâu của mẫu thể tích chỉ tăng quá điểm mở của lá van trong thì tâm thu để ghi nhận vận tốc cao hơn của dòng chảy lớp trong động mạch chủ (Ao) mà không có điểm đóng của van. (D) ghi Doppler liên tục cho một vận tốc cao hơn như dòng máu đi qua mặt phẳng van, với cả khi đóng và mở van và dạng đầy của đường cong vận tốc do ghi nhận các thành phần vận tốc trên toàn bộ chiều dài của chùm tia siêu âm.”
Nếu thì tâm trương đủ dài, giai đoạn không có dòng chảy, hay diastasis giữa 2 đường cong dòng chảy được nhìn thấy. Hình dạng của tâm trương thất trái thay đổi theo lứa tuổi, điều kiện tải, nhịp tim và khoảng hở phổi (PR). Với người lớn tuổi, có sự giảm dần của vận tốc sóng E, kéo dài khoảng giảm tốc trong thì tâm trương sớm và tăng vận tốc sóng A xuất hiện nên tỉ lệ E/A sẽ thay đổi từ >1 ở những cá nhân trẻ khoẻ mạnh , đến khoảng tuổi 50 đến 60, đến E/A <1 ở những người lớn tuổi hơn (xem Chương 7). Thông thường, đổ đầy tâm trương thất trái được ghi từ cửa sổ mỏm tim trong các nghiên cứu siêu âm qua thành ngực. Ngoài ra, để những biến đổi bệnh lí sẽ được bàn luận sớm hơn, đỉnh của sóng E và tỉ lệ E/A cũng khác tuỳ thuộc vào việc vị trí của mẫu thể tích là ở vòng van 2 lá hay ở vị trí đỉnh lá van. Vị trí phù hợp của mẫu thể tích tuỳ thuộc vào đường cong Doppler được sử dụng để đánh giá đổ đầy tâm trương thất trái (mức đỉnh mép van có thể hữu ích) hoặc thể tích đi qua van 2 lá (mức ngang vòng van 2 lá hay được dùng nhất). Doppler liên tục được ghi cho những vận tốc lớn nhất khi chúng xuất hiện dọc theo chiều dài của chùm tia siêu âm. Đổ đầy tâm trương thất trái sẽ được bàn luận kỹ hơn trong Chương 7.
Đường về thất phải
Dòng chảy về thất phải có thể được ghi từ mặt cắt tiếp cận từ mỏm hoặc từ mặt cắt cạnh ức đường về thất phải. Hình dạng dòng đổ đầy thất phải khá giống với thất trái, mặc dù đỉnh vận tốc có hơi thấp hơn một ít với vận tốc sóng E của đường về thất phải bình thường và có giá trị khoảng 0.3 đến 0.7 m/s.
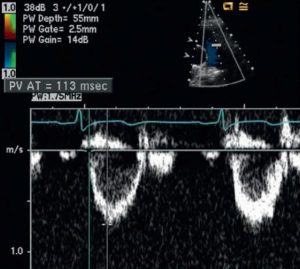
”Mẫu thể tích Doppler xung ở vị trí giữa động mạch phổi từ mặt cắt cạnh ức trục ngắn. Đường cong vận tốc khá tròn với đỉnh ở giữa kì tâm thu và vận tốc cực đại vào khoảng 0.8m/s. So sánh với hình dạng của đường cong vận tốc trên với thất trái ở Hình 2.27. PV AT, Pulmonic valve acceleration time.”
Đổ đầy nhĩ trái
Đây là một thách thức về kỹ thuật ghi đổ đầy nhĩ trái từ tiếp cận siêu âm tim qua thành ngực do khó có thể tối ưu hoá cường độ tín hiệu từ vị trí của tĩnh mạch phổi ở nhiều người trưởng thành.
Tuy nhiên, một kỹ thuật tiếp cận tỉ mỉ, đường cong dòng chảy này có thể đạt được ở tĩnh mạch phổi trên phải từ mặt cắt 4 buồng tại mỏm ở khoảng 90% bệnh nhân. Tiếp cận siêu âm qua thực quản (TEE), dòng chảy ở tĩnh mạch phổi ở cả phải và trái có thể được ghi nhận, với tín hiệu dòng chảy được ghi dễ dàng nhất ở phía tĩnh mạch phổi trái trên (xem Hình 2.29). Tĩnh hiệu dòng chảy tĩnh mạch từ tĩnh mạch phổi có vận tốc thấp, khoảng 0.5 m/s ở cả thì tâm trương và tâm thu. Nhĩ co tạo ra một vận tốc thấp (khoảng 0.3 m/s) dòng chảy dội ngược trong tĩnh mạch phổi (sóng a), hình dạng 2 pha đổ đầy với ưu thế đổ đầy nhĩ (gốc x) trong quá trình tâm thu thất, dòng chảy thứ 2 (sóng v) khi thất co, và đường cong đỗ đầy thứ 2 (gốc y) trong quá trình tâm thất trương (xem Chương 7). Bất thường đổ đầy nhĩ trái có thể thấy ở các bệnh nhân có hở van 2 lá (xem Chương 12), viêm màng tim co thắt (xem Chương 10) và bệnh cơ tim hạn chế (xem Chương 9).
Đổ đầy nhĩ phải
Đổ đầy nhĩ phải có thể được đánh giá bằng ghi Doppler từ dòng chảy ở tĩnh mạch chủ trên (từ mặt cắt trên hõm ức) hoặc từ tĩnh mạch gan giữa (nằm song song với chùm tia siêu âm từ mặt cắt dưới sườn). Hình dạng của tín hiệu dòng chảy tương tự với dạng xung của tĩnh mạch cổ được nhìn trên thăm khám lâm sàng, với sóng a, gốc x phản ánh đổ đầy tâm thu, sóng v, gốc y phản ánh đổ đầy tâm trương của nhĩ phải (xem Hình 7.5)
Động mạch chủ xuống
Hình dạng dòng chảy trong động mạch chủ xuống rất quan trọng để đánh giá các rối loạn tim mạch vì nó phụ thuộc vào biểu hiện và mức độ nặng của các tổn thương tim mạch. Ví dụ khi hở động mạch chủ, còn ống động mạch (PDA- patent ductus arteriosus) hay hẹp eo động mạch chủ (COA). Dòng chảy động mạch chủ xuống có thể được ghi từ mặt cắt trên hõm ức và thể hiện một dòng chảy thuận chiều với đường cong vận tốc tâm thu, đỉnh vận tốc khoảng 1 m/s, và dòng dội ngược trong thì tâm trương sớm (Hình 16.9). Đoạn gần của động mạch chủ bụng được ghi từ mắt cắt dưới sườn cho thấy dòng chảy cũng có dạng tương tự (Hình 16.10).
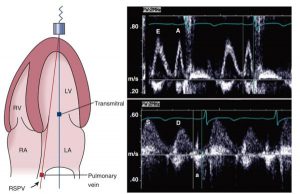
”(Trái) tín hiệu đường về thất trái được ghi từ mặt cắt tại mỏm, thường là mặt cắt 4 buồng với mẫu thể tích ở vị trí đỉnh van 2 lá trong thì tâm trương. (Phải, trên) tín hiệu Doppler xung qua van 2 lá đường về thất trái cho thấy sóng E ở thì sớm tâm trương , và sóng A trong thì muộn tâm trương ở người bình thường. (Phải, trên) dòng chảy tĩnh mạch phổi được ghi ở tĩnh mạch phổi phải trên từ mặt cắt 4 buồng với mẫu thể tích tại vị trí trong tĩnh mạch phổi cách đường vào khoảng 1cm. Doppler xung đường cong đổ đầy nhĩ trái cho ta sóng tâm thu (S) và tâm trương (D) với sóng dội ngược nhỏ (a) của dòng chảy.”
Hình dạng Doppler màu dòng chảy bình thường
Tác động siêu âm Doppler màu
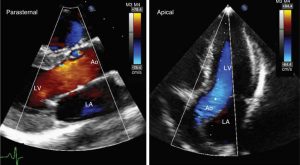
Mặc dù phổ Doppler (liên tục hoặc xung) được ưa chuộng cho việc đo đạc chính xác các vận tốc dòng chảy trong tim, hình dạng chung của dòng chảy trong tim được chứng minh tốt hơn với hình ảnh màu. Chắc chắn rằng, như với mỗi phương thức Doppler khác, Doppler màu dòng chảy cũng phụ thuộc vào góc cắt. Ví dụ, dòng chảy ở đường ra thất trái có dạng đồng nhất màu đỏ từ mặt cắt cạnh ức trục dài do hướng của dòng chảy là về phía đầu dò (Hình 2.30). Sự phụ thuộc vào góc cắt của dạng dòng chảy có thể được thấy ở một mặt cắt đơn. Ví dụ, dòng chảy thuận chiều ở quai động mạch chủ nhìn từ mặt cắt trên hõm ức xuất hiện có màu đỏ (hướng về đầu dò) và ở những đoạn gần khác và có màu xanh (ra xa đầu dò) ở đoạn xa hơn, với một vùng tối màu ở trung tâm của hình ảnh nơi mà chùm tia siêu âm là vuông góc với dòng chảy. Tương tự, với động mạch chủ bụng nhìn từ mặt cắt dưới sườn, các dòng chảy thuận chiều xuất hiện xen kẽ màu đỏ và xanh khi chúng đi qua mặt cắt hình ảnh (xem Hình 1.31). Trong những ví dụ trên, sự thay đổi màu do thay đổi của góc cắt giữa chùm tia siêu âm và dòng máu ở cạnh phía trái so với phải của đầu dò thay vì sự thay đổi của hướng hoặc vận tốc của dòng máu.
Sự thay đổi một cách từ từ của góc cắt qua hình ảnh 2D cũng dẫn đến một dạng dòng chảy có màu phức tạp cả đối với dòng chảy lớp bình thường. Ví dụ, khi đánh giá đường ra thất trái từ mắt cắt trục dọc tại mỏm có thể cho thấy vận tốc cao của dòng chảy tâm thu một cách rõ ràng dọc theo vách liên thất và sau đó là lá trước van 2 lá (Hình 2.31). Sự xuất hiện này là kết quả của một góc cắt song song hơn giữa chùm Doppler và dòng máu dọc theo vách liên thất và liên tiếp với van 2 lá. Một vận tốc thực tế tương tự đi qua đường ra thất tạo ra các dịch chuyển tần số Doppler khác nhau và phụ thuộc vào góc cắt này. Do công cụ giả định rằng cosθ =1 cho mỗi tín hiệu, sự sai lệch vận tốc thấp được tính toán cho các góc cắt không song song, với kết quả cho hình ảnh hiển thị sự tăng rõ ràng của vận tốc qua mặt cắt là kết quả của các góc cắt khác. Ngoài góc mặt phẳng cắt ra thì hình ảnh Doppler màu còn bị ảnh hưởng bởi hiện tượng của tín hiệu aliasing. Giới hạn Nyquist, như hiển thị ở phía trên và dưới của thang màu, thông thường là từ 60 đến 80 cm/s với đầu dò có tần số khoảng từ 2 đến 3MHz ở độ sâu dùng cho siêu âm tim qua thành ngực. Vì vận tốc các dòng chảy trong tim thường vượt quá giới hạn này, tín hiệu aliasing xuất hiện. Dòng chảy hướng về đầu dò được hiển thị màu đỏ ở vận tốc nhỏ hơn giới hạn Nyquist, nhưng khi vận tốc này vượt quá giới hạn sẽ được hiển thị màu xanh. Vì thế, dòng chảy về hướng đầu dò có màu đỏ khi bị aliasing sẽ chuyển thành màu xanh và ngược lại. Trong thực tế, nhiều tín hiệu aliasing có thể xuất hiện với những dòng chảy có vận tốc cao được hiển thị liên tục từ màu đỏ sang xanh và cứ như thế. Một ví dụ về tính hiệu aliasing bình thường được thấy ở đường về thất trái từ mắt cắt 4 buồng tại mỏm, nơi dòng chảy hướng về mỏm có màu đỏ và chuyển sang xanh khi vận tốc vượt quá giới hạn Nyquist (xem Hình 1.32). Mặc dù còn mơ hồ lúc đầu, hình dạng của tín hiệu aliasing có thể là thuận lợi trong tiếp cận lượng giá các dòng chảy trong tim sử dụng diện tích bề mặt đồng vận tốc ở phía gần được bàn trong Chương 12.
Một dạng hình ảnh màu khác với các dòng chảy trong tim là variance, thường được mã hoá thành màu xanh lá trên hình ảnh hiển thị. Mặc dù khái niệm của variance là một vị trí đơn độc trong tim biểu hiện nhiều vận tốc và hướng dòng chảy (e.g, trong dòng hở), từ góc mặt cắt và aliasing đã được bàn luận trước, rõ ràng rằng những dạng dòng chảy bình thường có thể có tiêu chí của variance. Ví dụ, ở vùng của giới hạn aliasing, các công cụ tính toán liên tiếp dòng chảy đi về và đi xa đầu dò do aliasing và sau đó chuyển variance thành các màu. Nên biết rằng, dạng màu của variance có thể xuất hiện với các dòng chảy bình thường trong tim để tránh các giải thích sai lầm.
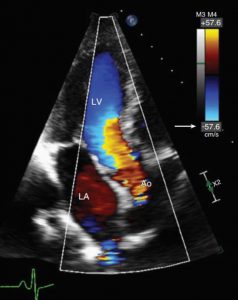
”Hình ảnh Doppler màu của dòng chảy đường ra thất trái từ mặt cắt trục dọc tại mỏm cho thấy tín hiệu aliasing ở phía gần với van động mạch chủ vì vận tốc dòng chảy (khoảng 1 m/s) vượt quá giới hạn Nyquist (0.67 m/s) ở độ sâu này. Sự thay đổi màu qua đường ra thất trái là kết quả của một góc cắt song song giữa chùm tia siêu âm và dòng chảy dọc theo vách so với ở phía gần của van 2 lá. Ao, Aorta.”
Dạng dòng chảy bình thường đường ra thất
Hình ảnh màu dòng chảy của đường ra thất trái có thể được ghi từ các mặt cắt tiếp cận từ mỏm cả ở mặt cắt 5 buồng hoặc mặt cắt trục dọc. Dòng chảy lớp, aliasing thường xuất hiện ở độ sâu này, dẫn đến một hình ảnh màu phức tạp.
Mặc dù việc đo đạc thể tích nhát bóp ở phía gần của van động mạch chủ được giả lập là dòng chảy có trắc diện phẳng đã được xác nhận, nó vẫn còn gây tranh cãi mặc dù sự xuất hiện của tín hiệu aliasing dọc theo vách liên thất trong thì tâm thu là do một trắc diện dòng chảy lệch hoặc sự biến đổi của góc cắt đi qua khung màu. Đường ra thất phải có thể quan sát được ở mặt cắt trục ngắn cạnh ức, ở mặt phẳng đường ra thất phải, hoặc từ mặt cắt trục ngắn dưới sườn. Bởi vì vận tốc và độ sâu khảo sát có hơi nhỏ hơn so với đường ra thất trái, dạng dòng chảy ra xa đầu dò thường thể hiện một màu xanh đồng nhất.
”Dòng chảy đổ đầy thất trái bình thường ở giữa thì tâm thu trong mắt cắt 4 buồng tại mỏm cho thấy dòng chảy về phía mỏm dọc theo thành bên (mũi tên trắng) đồng thời với dòng chảy ra xa đầu dò dọc theo vách liên thất (mũi tên đen).”
Dạng dòng chảy bình thường đường vào thất
Từ mặt cắt 4 buồng tại mỏm, đường về thất trái xuất hiện là một dòng chảy mở rộng về phía bên đi qua vòng van 2 lá và kéo dài đến mỏm thất trái. Nếu như vượt quá giới hạn Nyquist, tín hiệu aliasing sẽ xuất hiện với sự dịch chuyển màu hiển thị ở vị trí vận tốc aliasing. Trong thời gian thực, sự tách biệt của dòng chảy đổ đầy tâm trương sớm và muộn có thể được nhìn thấy. Khi sự xuyên qua của tia siêu âm là tối ưu, dòng chảy tâm trương kéo dài từ tĩnh mạch phổi đến mỏm thất trái. Dạng dòng chảy bình thường của đường về thất trái được định hướng dọc theo thành bên thất trái, ở giữa thì tâm thu, với dòng chảy màu xanh đi ra xa đầu dò dọc theo vách thất và duy trì với “sự xoáy” của dòng chảy trong thất trái trong thì tâm trương (Hình 2.32). Chuyển động xoáy ngược chiều kim đồng hồ này thường bị đảo ngược ở những bệnh nhân sau khi được thay van 2 lá. Dạng dòng chảy đường về thất phải là tương tự với dạng dòng chảy được nhìn thấy ở thất trái.
Dạng dòng chảy bình thường đường vào nhĩ
Dòng chảy về nhĩ trái xuất hiện thông qua bốn tĩnh mạch phổi. Trên hình ảnh siêu âm qua thành ngực, tĩnh mạch phổi phải trên là dễ được quan sát nhất trong mặt cắt 4 buồng tại mỏm. Hình ảnh màu cho thấy 2 pha của dòng chảy đỏ từ tĩnh mạch này cho phép đặt chính xác Doppler xung vào vị trí của mẫu thể tích để ghi dữ liệu phổ Doppler. Hình ảnh siêu âm qua thực quản là cần thiết cho một xác định đáng tin cậy của tất cả bốn tĩnh mạch phổi, thường sẽ hiếm khi quan sát được trên hình ảnh siêu âm tim qua thành ngực ở người lớn.
Dòng chảy về nhĩ phải xuất hiện qua tĩnh mạch chủ trên, dưới và xoang vành. Việc đánh giá có thể phức tạp bởi một vài mức độ của hở van 3 lá (biểu hiện 80% đến 90% của số đối tượng bình thường và tỉ lệ cao của bệnh nhân), thường được định hướng dọc theo vách liên nhĩ. Dòng chảy từ tĩnh mạch chủ dưới và xoang vành được thấy ở mặt cắt đường về nhĩ phải, như với mặt cắt trục ngắn ở mức ngang van động mạch chủ và mặt cắt 4 buồng tại mỏm. Dòng chảy của tĩnh mạch chủ trên được thấy từ mặt cắt trên hõm ức. Trong nhĩ phải, việc ghi nhận một số dòng chảy bình thường là quan trọng khi mà nghi ngờ có khiếm khuyết của vách liên nhĩ. Khoảng 20% đến 30% các đối tượng bình thường có tồn tại lỗ bầu dục (chứng minh bằng siêu âm có tiêm cản âm đường tĩnh mạch khi làm nghiệm pháp Valsalva), nhưng bằng chứng dòng chảy màu cho việc còn tồn tại lỗ bâu dục chỉ được thấy ở khoảng 5% ở các cá thể bình thường qua siêu âm tim qua thành ngực.
Hở van sinh lý
Với kỹ thuật thăm khám kỹ càng, một số nhỏ trường hợp hở van 2 lá hoặc 3 lá được phát hiện ở khoảng 50% đến 80% người bình thường. Ngoài ra, hở van động mạch phổi nhẹ xuất hiện là một “ngọn lửa” hẹp màu đỏ trong thì tâm trương là một phát hiện ngẫu nhiên (biểu hiện ở 70% đến 80% các cá nhân bình thường). Các mức độ hở van sinh lý này được đặc trưng là một tín hiệu cục bộ và thường chỉ được thấy xuất hiện ngắn ở một vài chu kì tim. Một độ hở nhỏ của van 2 lá, 3 lá và van động mạch phổi không có các biểu hiện rõ ràng đáng kể trên lâm sàng. Ngược lại, bằng chứng hở van động mạch chủ trên Doppler màu chỉ được thấy ở khoảng 5% trên những người trưởng thành bình thường.
THAY ĐỔI SIÊU ÂM TIM THEO TUỔI
Các yếu tố chính
Siêu âm tim chẩn đoán được xác định là một nghiên cứu lâm sàng, thực hiện dưới giám sát của các bác sĩ chuyên ngành về siêu âm tim có đầy đặn kinh nghiệm, giải thích một cách chính thức chung nhất và lưu trữ hình ảnh lâu dài. Ngược lại, với POCUS (point of care ultrasound) hay siêu âm cầm tay tại giường, được thảo luận kỹ ở Chương 4, là một thăm khám được thực hiện với bác sĩ điều trị; được dùng để định hướng cho việc quản lí bệnh nhân ngắn hạn. Mặc dù thăm khám và chẩn đoán qua hình ảnh siêu âm tim nên được định hướng đến các câu hỏi lâm sàng cụ thể ở mỗi cá nhân bệnh nhân, nó cũng quan trọng cho việc sử dụng một định dạng chính thức một cách hệ thống và nhất quán với sự giám sát của thầy thuốc để chắc rằng công cụ và dữ liệu được thu thập là phù hợp với chỉ định lâm sàng. Hình ảnh và các dạng Doppler có thể là cần thiết để giải quyết các câu hỏi trên lâm sàng hoặc mỗi bất thường xuất hiện có thể được quan sát đầy đủ.
Các yếu tố cốt lõi của siêu âm tim chẩn đoán là khác nhau tuỳ từng cơ sở, nhưng tiêu chuẩn thăm khám chung là các tiêu chí đảm bảo rằng các bất thường sẽ không bị bỏ sót. Huyết áp và chỉ định được xem lại trước khi bắt đầu thăm khám. Điện tim được ghi để hỗ trợ trong đánh giá các cấu trúc tim chuyển động theo thời gian và Doppler dòng chảy. Đo đạc các buồng tim, mạch máu lớn, và Doppler dòng chảy thích hợp cho các chỉ định lâm sàng được làm sử dụng M- mode, 2D và hình ảnh 3D (Bảng 2.5); xem bảng A.1 đến A.4, phụ lục A)
Các yêu tố cốt lõi của thăm khám cho phép bác sĩ đánh giá:
Thất trái:
- Kích thước buồng tim và độ dày thành
- Bất thường vận động vùng
- Tổng quan về chức năng tâm thu (bao gồm cả phân suất tống máu)
- Đổ đầy tâm trương
Van động mạch chủ và động mạch chủ:
- Hình dạng và đường kính xoang động mạch chủ
- Đường kính động mạch chủ lên
- Giải phẫu van động mạch chủ
- Bằng chứng của hở hoặc hẹp van
Van 2 lá và nhĩ trái:
- Giải phẫu và vận động van 2 lá
- Bằng chứng của hở hoặc hẹp van
- Kích thước nhĩ trái
Phía phải của tim:
- Kích thước và chức năng tâm thu thất phải
- Kích thước thất phải
- Giải phẫu và chức năng van
- Ước lượng ấp lực động mạch phổi
Màng tim:
- Bằng chứng của dày màng hay tràn dịch
Các phần mở rộng
Hình ảnh bổ sung và dữ liệu Doppler được ghi như là cơ sở cần thiết trên chỉ định lâm sàng cho nghiên cứu và bất thường bất kì được thấy trên thăm khám. Sự kết hợp của các yếu tố cốt lõi và các thành phần mở rộng tạo thành một thăm khám lâm sàng hoàn chỉnh.
Ví dụ với trường hợp vôi hoá van động mạch chủ. Tập trung chú ý vào giải phẫu van tóm lược – 3 lá, vôi hoá, tình trạng thấp sau đó là ở chức năng của van. Mức độ của hẹp van được lượng giá từ vận tốc dòng phụt động mạch chủ lớn nhất và diện tích van (xem Chương 11), mức độ của hở van được đánh giá với dòng chảy màu và kỹ thuật Doppler liên tục (xem Chương 12). Kế tiếp, đáp ứng của thất trái với áp lực tải bằng những bất thường của van động mạch chủ được đánh giá cả cho chức năng tâm thu (xem Chương 6) và chức năng tâm trương (xem Chương 7).
Một ví dụ khác về đánh giá bệnh nhân sau nhồi máu cơ tim. Trong trường hợp này, tập trung chú ý vào mức độ và phân bố của vùng vận động bất thường của thất trái (xem Chương 8). Nếu có giảm động hoặc bất động mỏm được ghi nhận, việc tích cực tìm huyết khối ở mỏm được chỉ định (xem Chương 15). Nếu bệnh nhân có xuất hiện tiếng thổi mới, thực hiện việc cẩn thận đánh giá khả năng có thể có hở van 2 lá do mất chức năng cơ nhú hoặc khả năng có khiếm khuyết của vách liên thất sau nhồi máu. Tổng quan chức năng tâm thu thất trái được đánh giá, tương tự với thất phải.
Nếu như không có bất thường nào được ghi nhận trong quá trình thăm khám, nghiên cứu được tập trung về một câu hỏi cụ thể trên lâm sàng ở bệnh nhân. Ví dụ, nếu có nghi ngờ viêm nội tâm mạc (xem Chương 14), sự tập trung vào cấu trúc giải phẫu các mạch máu là cần thiết, với việc cẩn thận quét đầu dò hoặc các mặt cắt không tiêu chuẩn khác để tối ưu khả năng quan sát được các mạch máu. Một ví dụ khác nữa về chỉ định lâm sàng có ảnh hưởng đến thăm khám là bệnh nhân có triệu chứng thiên về suy tim. Ngay khi các yếu tố cốt lõi là không đáng kể, một đánh giá hoàn thiện hơn chức năng của thất trái là hữu ích cho đánh giá các nguyên nhân tim mạch gây ra các triệu chứng của bệnh nhân.
Việc cần thiết tập trung thăm khám ở một câu hỏi lâm sàng cụ thể và tại thời cùng thời điểm chắc chắn rằng những bất thường đáng kể không bị bỏ sót làm nổi bật sự cần thiết cho việc đào tạo phù hợp cho cả khả năng đáp ứng của thầy thuốc và người làm siêu âm, như đối với sự tương tác chặt chẽ giữa các cá nhân trên trong quá trình thực hiện và giải thích các nghiên cứu. Hơn nữa, sự tương tác với bác sĩ giới thiệu trước khi thăm khác được khuyến cáo để làm rõ chẩn đoán phân biệt và các câu hỏi lâm sàng hay sau khi thăm khám để kết hợp giữa chẩn đoán trước kiểm tra với các phát hiện hình ảnh trên siêu âm và ước tính khả năng của bất kì vấn đề về chẩn đoán nào còn lại.
| BẢNG 2-5: Đo đạc kích thước buông tim và mạch máu lớn trên hình ảnh siêu âm trên lâm sàng | |||
| Cấu trúc tim | Đo đạc cơ bản | Đo đạc nâng cao | Chi tiết kỹ thuật |
| Thất trái |
|
|
|
| Nhĩ trái | ES AP đường kính (PLAX) |
|
|
| Thất phải | Kích thước nền RV ED trên mặt cắt A4C Chức năng tâm thu RV | Độ dày thành RV Đường kính RVOT RV FAC hoặc TAPSE |
|
| Nhĩ phải | Ước lượng kích thước trực quan | Diện tích RA trên mặt cắt A4C | Kích thước RA thường được so với LA trong mặt cắt A4C |
| Động mạch chủ | Đường kính xoang ED (PLAX) |
|
|
| Động mạch phổi | Đường kính ED | ||
| *Đo đạc 2D được tạo nên từ giao diện hình ảnh trắng đen. Đo đạc trên M-mode được tạo nên bằng cách đo từ cạnh đến cạnh quy ước. A4C, mặt cắt 4 buồng tại mỏm; AP, trước-sau; ED, cuối tâm trương (tính đến khởi đầu QRS); ES, cuối tâm thu (thể tích thất trái nhỏ nhất); FAC, phân suất thay đổi diện tích; PLAX, mặt cắt trục dọc cạnh ức; RV, đường ra thất phải; TAPSE, tricuspid anulus plane systolic excursion. | |||
| Siêu âm qua thành ngực chẩn đoán: Yếu tố chính | |||
| THĂM KHÁM HOÀN CHỈNH GỒM CÁC YẾU TỐ CỐT LÕI + THÀNH PHẦN MỞ RỘNG | |||
| Phương thức | Cửa sổ | Mặt cắt/Tín hiệu | Đo đạc cơ bản |
| Dữ liệu lâm sàng |
|
Huyết ấp tại thời điểm làm siêu âm | |
| Hình ảnh 2D | Cạnh ức |
|
|
| Mỏm |
|
Ước tính trực quan hoặc phân suất tống máu từ 2 mặt cắt | |
| Dưới sườn |
|
||
| Trên hõm ức | Quai ĐMC | ||
| Doppler xung | Cạnh ức Mỏm |
|
|
| Màu dòng chảy | Cạnh ức |
|
Màu dòng chảy xác định hở cua 4 van. Nếu hở lớn hơn nhẹ, đo đạc vena contrata |
| Mỏm |
|
||
| Doppler liên tục | Cạnh ức |
|
|
| Mỏm |
|
||
| ED, cuối tâm trương; ES, cuối tâm thu; IVC, tĩnh mạch chủ dưới; PA, động mạch phổi; TR, hở van 3 lá | |||
| Siêu âm qua thành ngực chẩn đoán: Phần mở rộng | |||
| Bất thường trên các yếu tốt chính | Thành phần thăm khám siêu âm mở rộng | ||
| Lí do làm siêu âm | Phần mở rộng để giải quyết câu hỏi âm sàng cụ thể | ||
Thất trái:
|
|
||
Van tim:
|
|
||
Tim phải:
|
|
||
| Siêu âm qua thành ngực chẩn đoán: Phần mở rộng | |
| Bất thường trên các yếu tốt chính | Thành phần thăm khám siêu âm mở rộng |
Màng ngoài tim:
|
|
Mạch máu lớn:
|
Xem bệnh động mạch chủ (16) |
| a Thăm khám siêu âm nên luôn bao gồm các phần mở rộng để giải quyết các chỉ định lâm sàng. Ví dụ, nếu có chỉ điểm “suy tim”, các phần mở rộng sẽ đánh giá chức năng tâm thu và tâm trương cần thiết nếu khi các yếu tố chính không cho ta thấy các bất thường. Nếu có chỉ điểm “huyết khối từ tim”, các phần mở rộng cho chẩn đoán này là cần thiết. | |
| Các nguyên tắc lượng giá Doppler | ||
| Phương pháp | Đặc trưng/giả thiết | Ví dụ về ứng dụng lâm sàng |
| Thể tích dòng
Thể tích bóp (SV) = SCA x VTI |
|
|
| Tương quan vận tốc – áp lực ΔP = 4v2 |
|
|
| Hình dạng dòng chảy không gian |
|
|





