Bài viết Giảm oxy máu kháng trị và Sử dụng các chiến lược cấp cứu được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Refractory Hypoxemia and Use of Rescue Strategies. A U.S. National Survey of Adult Intensivists
TÓM TẮT
Đặt vấn đề: Việc kiểm soát tình trạng thiếu oxy nặng và khó chữa ở bệnh nhân người lớn bị bệnh nghiêm trọng là dựa trên thực hành. Sự thay đổi giữa các học viên và tổ chức cá nhân không được ghi chép rõ ràng.
Mục tiêu: Thực hiện một cuộc khảo sát toàn quốc về các bác sĩ chăm sóc tích cực ở Hoa Kỳ về các định nghĩa và chiến lược quản lý được chấp nhận đối với tình trạng thiếu oxy nặng và kháng trị.
Phương pháp: Một cuộc khảo sát dựa trên web đã được phân phối cho một mẫu ngẫu nhiên phân tầng của các chuyên gia trị liệu người lớn được liệt kê trong Masterfile của Hiệp hội Y khoa Hoa Kỳ. Khảo sát được tạo ra bằng cách sử dụng phương pháp hỗn hợp.
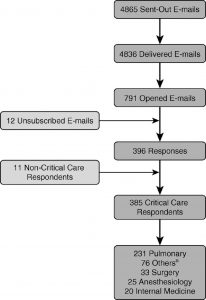
Các phép đo và kết quả chính: Trong cuộc khảo sát, 4.865 e-mail đã được gửi và 791 (16,3%) đã được mở. Trong số những người đã mở thư e- mail, 50% (n = 396) đã trả lời, chiếm 8,1% tổng số khảo sát được gửi. Bảy mươi hai phần trăm tuyên bố rằng các tổ chức của họ thiếu một giao thức để xác định và quản lý tình trạng thiếu oxy nặng hoặc khó chữa trong điều trị suy hô hấp cấp tính. Trong khi phần lớn số người được hỏi sử dụng thông khí Vt thấp (81%), áp lực dương cuối thì thở ra cao (86%), thủ thuật huy động phế nang (89%), và phong tỏa thần kinh cơ (94%), có sự thay đổi rõ rệt trong việc sử dụng các chiến lược giải cứu cụ thể như can thiệp bậc 1 hoặc 2: tư thế nằm sấp (tương ứng 27,8% so với 47,8%), oxy hóa qua màng ngoài cơ thể (tương ứng 2,3% so với 51,2%), thông khí giải phóng áp lực đường thở (49% so với 34,5 %, tương ứng), thuốc giãn mạch hít (tương ứng 30,1% so với 40%) và thông khí dao động tần số cao (tương ứng 7,8% so với 40%). Sự thay đổi được giải thích một phần bởi các chuyên gia của nhà cung cấp về chuyên môn với các chiến lược giải cứu cụ thể (77,7%), chỉ định trước (70,1%), đào tạo nhân viên y tế đồng minh (62,3%) và khả năng sẵn có của tổ chức (53,8%).
Kết luận: Các bác sĩ chăm sóc tích cực ở Hoa Kỳ người lớn chủ yếu sử dụng thông khí bảo vệ phổi cho tình trạng thiếu oxy nặng. Một sự khác biệt lớn trong các chiến lược giải cứu khác được ghi nhận, điều này được giải thích một phần bởi chuyên môn và tính sẵn sàng của người dùng. Ít hơn 30% tổ chức có các giao thức chính thức để quản lý tình trạng thiếu oxy kháng trị.
MỞ ĐẦU
Cho đến gần đây, tỷ lệ tử vong do mọi nguyên nhân liên quan đến hội chứng suy hô hấp cấp tính (ARDS) là 30-45%, với ước tính 16% số ca tử vong do thiếu oxy máu kháng trị (1, 2). Tuy nhiên, việc xác định giảm oxy máu kháng trị là dựa trên thực hành và thay đổi. Không có các thông số rõ ràng về oxygen hóa máu, ngưỡng thay đổi trị liệu và thời gian cố định để đánh giá đáp ứng đầy đủ cho các quyết định xử trí, việc hình thành các hướng dẫn để thực hiện các chiến lược giải cứu hiệu quả cần thiết vẫn còn khó nắm bắt.
Trong trường hợp không có đồng thuận chính thức hoặc hướng dẫn cho cách tiếp cận từng bước để quản lý tình trạng thiếu oxy nặng, sự lựa chọn thường mặc định đối với chuyên môn lâm sàng cá nhân, tính sẵn có của thiết bị hoặc các yếu tố và hạn chế không theo nguyên tắc khác. Các tài liệu hỗ trợ hiệu quả của các chiến lược riêng lẻ (ví dụ: tư thế nằm sấp, oxy hóa qua màng ngoài cơ thể [ECMO] hoặc thông khí dao động tần số cao [HFOV]), nhưng nó bị giới hạn bởi thiết kế thử nghiệm đơn trung tâm hoặc thực hành tại chổ mà thiếu tính khái quát
Để đánh giá sự thay đổi thực hành tại chổ và đánh giá của bác sĩ theo cách tiếp cận hiện tại đối với việc kiểm soát tình trạng thiếu oxy, chúng tôi đã thực hiện một cuộc khảo sát các bác sĩ chăm sóc tích cực làm việc trong các đơn vị chăm sóc đặc biệt dành cho người lớn trên khắp Hoa Kỳ. Hai mục tiêu chính là ghi lại các định nghĩa được chấp nhận về tình trạng thiếu oxy nặng và khó chữa và xác định các chiến lược quản lý hiện tại đối với tình trạng thiếu oxy kháng trị.
PHƯƠNG PHÁP
Khảo sát phát triển
Bảng câu hỏi khảo sát được tạo ra bằng cách sử dụng phương pháp hỗn hợp (3). Bảng câu hỏi ban đầu được tạo ra bởi một nhóm nòng cốt gồm ba bác sĩ chăm sóc tích cực với mục đích đánh giá (1) định nghĩa được sử dụng để xác định cả thiếu oxy nặng và khó chữa, (2) sử dụng thông khí bảo vệ phổi cho suy hô hấp thiếu oxy, (3) ) ưu tiên cho các chiến lược giải cứu và (4) các yếu tố thúc đẩy thay đổi chiến lược giải cứu.
Cuộc khảo sát đã được phê duyệt bởi Mayo Clinic Institutional Review Board. Khảo sát đã được hoàn thiện thông qua ba giai đoạn phát triển chính (xem Hình E1 trong phần bổ sung trực tuyến). Phiên bản cuối cùng, bao gồm 5 câu hỏi về nhân khẩu học và 10 câu hỏi lâm sàng, sau đó được trung tâm nghiên cứu khảo sát (bổ sung trực tuyến) phát triển thành phiên bản điện tử. Mỗi câu hỏi được thiết kế sao cho một người trả lời có thể chọn nhiều hơn một câu trả lời. Khảo sát được phân phối bởi trung tâm nghiên cứu khảo sát bằng cách sử dụng Survey Tracker E- Mail/Web ver. 5.7.1.1 (Training Technologies, Lebanon, OH).
Đối tượng khảo sát
Masterfile của Hiệp hội Y khoa Hoa Kỳ (4, 5) đã được sử dụng để lấy mẫu đối tượng cho cuộc khảo sát. Trong tổng số 6.082 bác sĩ, một mẫu ngẫu nhiên phân tầng gồm 4.865 (80%) bác sĩ từ mỗi chuyên khoa chăm sóc tích cực dành cho người lớn (phổi, gây mê, phẫu thuật và nội khoa) đã được lấy mẫu để khảo sát (xem Hình E3).
Cuộc Khảo sát
Cuộc khảo sát được triển khai từ ngày 13 tháng 4 năm 2013 đến ngày 30 tháng 6 năm 2013, sau đó là ba email nhắc nhở được gửi trong khoảng thời gian 2 tuần. Chúng tôi sử dụng phương pháp Dillman, (6) cho quản trị khảo sát, với các sửa đổi được thực hiện cho giao hàng điện tử (7). Một ưu đãi được đưa ra để hoàn thành khảo sát là cơ hội giành được 1 trong 10 chiếc Apple Minis (Apple, Cupertino, CA). Trung tâm nghiên cứu khảo sát đã thu thập dữ liệu bằng SurveyTracker. Không có liên hệ trực tiếp giữa nhóm khảo sát và người trả lời, và tất cả dữ liệu đã được xác định để duy trì bảo mật nghiêm ngặt.
Phương pháp thống kê
Các câu trả lời phân loại đã được tóm tắt với tần suất và tỷ lệ phần trăm và được so sánh với các bài kiểm tra chi bình phương (hoặc các bài kiểm tra chính xác của Fisher khi thích hợp). Tất cả các phân tích được thực hiện bằng phần mềm SAS phiên bản 9 (SAS Institute, Cary, NC).
KẾT QUẢ
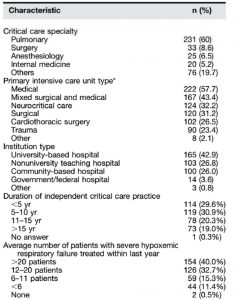
Trong tổng số 4.865 email được gửi, 791 (16,3%) đã được mở. Tổng cộng 396 (50,1%) những người mở khảo sát đã hoàn thành khảo sát (Hình 1). Trong số 396 người đó, 11 người không tự nhận mình là nhà cung cấp dịch vụ chăm sóc tích cực, khiến 385 người đủ điều kiện để phân tích thêm (Hình 1). Không có sự khác biệt đáng kể đã được ghi nhận trong tỷ lệ phản hồi giữa các chuyên ngành (bổ sung trực tuyến). Đặc điểm của người trả lời khảo sát được tóm tắt trong Bảng 1.
Bảy mươi hai phần trăm số người được hỏi báo cáo rằng các tổ chức của họ không có một giao thức chuẩn hóa cho tình trạng thiếu oxy kháng trị. Ba phần trăm không biết liệu các tổ chức của họ có một giao thức hay không.
Các định nghĩa ưa thích của thiếu oxy máu nặng và các yếu tố quyết định hạ oxy máu
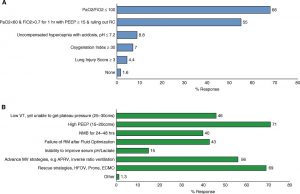
Các định nghĩa ưa thích của người trả lời khảo sát về tình trạng thiếu oxy nặng và khó chữa được tóm tắt trong Hình 2. Khi được yêu cầu xác định tình trạng thiếu oxy nặng, người trả lời có thểt lựa chọn nhiều lựa chọn. 68% ủng hộ PaO2/FiO2 ≤100 theo định nghĩa ưa thích của họ, trong khi 55% ưa thích PaO2 < 60 liên tục trong khi sử dụng FiO2 0,70 giờ, mặc dù sử dụng PEEP ít nhất 15 cm H2O và loại trừ các nguyên nhân có thể đảo ngược.
Chỉ số oxy hóa lớn hơn 30, điểm tổn thương phổi lớn hơn 3 và nhiễm toan kháng trị đại diện cho thiểu số các đáp ứng. Trong trường hợp không có PaO2 đo được, người ta đã đạt được sự đồng thuận cho việc sử dụng độ bão hòa oxy khi đo bằng phương pháp oxy hóa xung (SpO2) dưới 88% trong khi sử dụng FiO2 cao (> 0,6) và PEEP cao.
Khoảng ba phần tư số người được hỏi cho biết họ coi giảm oxy máu là khó chữa nếu vẫn tồn tại mặc dù có sử dụng PEEP cao (15-20 cm). Ngoài ra, gần 50% mô tả giảm oxy máu kháng trị là không có khả năng duy trì áp suất cao nguyên (25-30 cm) mặc dù sử dụng thông khí Vt thấp.
Một tỷ lệ tương tự cảm thấy rằng sự cần thiết của các chiến lược thông khí cơ học tiên tiến như thông khí giải phóng áp lực đường thở thông khí tỷ lệ nghịch, v.v … cũng làm cho thiếu oxy kháng trị. Bốn mươi phần trăm xác định giảm oxy máu là kháng trị nếu có sự thất bại của các thao tác huy động phế nang (để cải thiện quá trình oxy hóa) sau khi tối ưu hóa dịch truyền và nếu tình trạng thiếu oxy vẫn tồn tại mặc dù đã phong tỏa thần kinh cơ trong 24 giờ.
Chiến lược quản lý đối với chứng thiếu oxy máu nặng hoặc kháng trị
Hình 3 tóm tắt các chiến lược quản lý được báo cáo bởi những người trả lời khảo sát về tình trạng thiếu oxy nặng hoặc khó chữa (8).
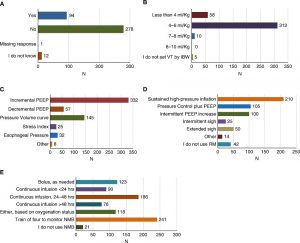
Thông khí Vt thấp. Hơn 80% số người được hỏi cho biết Vt là 4-6 ml/kg trọng lượng cơ thể lý tưởng (IBW) là là Vt thấp nhất họ sẽ sử dụng trong điều trị thiếu oxy máu kháng trị. Mười lăm phần trăm đã thoải mái với Vt dưới 4 ml/kg IBW, nếu cần. Trên cơ sở những câu trả lời này, không có người trả lời sẽ sử dụng Vt lớn hơn 8 ml/kg IBW.
Áp lực dương cuối thì thở ra. Đa số những người tham gia khảo sát trả lời rằng họ chọn PEEP trên cơ sở phương pháp PEEP tăng dần, trong khi 37,7% sử dụng hướng dẫn đường cong thể tích áp lực và 14,8% thử nghiệm PEEP giảm dần. Các bảng PEEP/FiO2 (9), hoặc PEEP gia tăng dựa trên đáp ứng với huy động phế nang, cũng thường được báo cáo bởi những người trả lời được sử dụng. Rất ít người trả lời báo cáo sử dụng áp lực thực quản (8,3%) hoặc chỉ số căng thẳng (6,5%).
Huy động phế nang. Khoảng một nửa số người tham gia khảo sát sử dụng phương pháp bơm phồng áp lực cao được duy trì (sustained highpressure inflation method) để thực hiện một thủ thuật huy động phế nang. Một phần tư khác sử dụng kiểm soát áp lực hoặc PEEP gia tăng, trong khi dùng sigh ngắt quãng (13%) và kéo dài (6,5%) được sử dụng không thường xuyên. Chỉ 11% báo cáo không thực hiện bất kỳ loại huy động phế nang chính thức nào.
Thuốc ức chế thần kinh cơ. Một nửa trong số những người được khảo sát sử dụng truyền liên tục một chất ức chế thần kinh cơ trong 24-48 giờ, trong khi 32% sử dụng liều bolus khi cần thiết. Những người khác báo cáo sử dụng truyền liên tục trong thời gian dưới 24 giờ (23,4%) hoặc hơn 48 giờ (19,7%). Chỉ 5,5% không sử dụng các chất ức chế thần kinh cơ cho tình trạng thiếu oxy nặng hoặc khó chữa.
Ưu tiên cho các chiến lược và yếu tố cứu hộ ảnh hưởng đến việc sử dụng
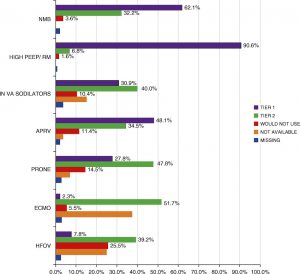
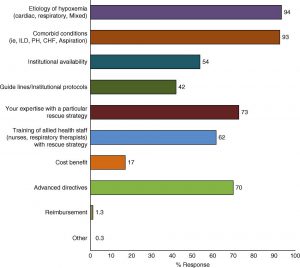
Hình 4 cho thấy sở thích của người trả lời khảo sát đối với các chiến lược giải cứu thiếu oxy máu kháng trị. Các yếu tố được xem xét bởi những người trả lời khảo sát về sự leo thang của chiến lược giải cứu được thể hiện trong Hình 5.
Khi được yêu cầu xác định chiến lược giải cứu ưa thích của họ để can thiệp chính, hầu hết những người được hỏi đã chọn PEEP cao (90,6%), sau đó là phong tỏa thần kinh cơ (62,1%), thông khí giải phóng áp lực đường thở (APRV) (49%), thuốc giãn mạch hít (30,9%) và tư thế nằm sấp (27,8%). HFOV (7,8%) và ECMO ít có khả năng là các can thiệp đầu tiên (tương ứng 7,8% và 2,3%). Nếu thất bại, khoảng một nửa (51,7%) báo cáo họ sẽ sử dụng ECMO, tiếp theo là tư thế nằm sấp (47,8%), thuốc giãn mạch hít (40%), HFOV (39,2%), APRV (34,5%) và phong tỏa thần kinh cơ (32,2%). Những người được hỏi cũng báo cáo rằng họ sẽ không sử dụng HFOV (25,5%), tư thế nằm sấp (14,5%) hoặc APRV (11,4). Một số chiến lược giải cứu đã được báo cáo là không có sẵn tại tổ chức của người trả lời, bao gồm ECMO (37,4%), HFOV (24,9%) và thuốc giãn mạch hít (15,3%).
Sau khi xác định giảm oxy máu kháng trị, các bước tiếp theo phổ biến nhất bởi những người trả lời khảo sát bao gồm (1) không bao gồm các nguyên nhân có thể đảo ngược, (2) chiến lược thông khí bảo vệ phổi, (3) đảm bảo đồng bộ máy thở của bệnh nhân, (4) không bao gồm sốc và (5) đảm bảo tối ưu hóa dịch truyền. Nguyên nhân của thiếu oxy máu (93,8%) và tình trạng hôn mê (92,7%) là hai yếu tố được đánh giá phổ biến nhất trước khi lựa chọn chiến lược giải cứu mới. Chuyên môn của BS (77,7%), chỉ định cho bệnh nhân (70,1%), huấn luyện nhân viên (62,3%) và có sẳn (58,4%) cũng được xem xét. Sự hiện diện của các protocol (42,3%) và phân tích lợi ích chi phí (17,4%) ít khi được xem xét.
BÀN LUẬN
Theo hiểu biết của chúng tôi, đây là cuộc khảo sát được công bố đầu tiên của các chuyên gia chăm sóc tích cực dành cho người lớn ở Hoa Kỳ liên quan đến việc xác định và quản lý tình trạng thiếu oxy kháng trị. Kết quả khảo sát của chúng tôi cho thấy sự thiếu đồng thuận giữa các bác sĩ được khảo sát trong việc xác định và xác định tình trạng thiếu oxy nặng và khó chữa. Kết quả khảo sát của chúng tôi cũng cho thấy sự thay đổi trong các mẫu thực hành hiện tại, có thể ít nhất là một phần do thiếu định nghĩa đồng thuận. Tuy nhiên, chúng tôi lưu ý nhiều lĩnh vực chính của thỏa thuận sẽ rất quan trọng trong việc xây dựng các hướng dẫn thực hành soạn thảo để giải quyết tình trạng bệnh tật và tử vong cao liên tục của bệnh nhân bị thiếu oxy máu nặng và khó chữa.
Đối với phần lớn người được hỏi, đặc điểm xác định của thiếu oxy máu kháng trị liên quan đến mức độ nghiêm trọng. Nhìn chung, 68% được xác định là giảm oxy máu kháng trị là PaO2/FiO2 ≤100 mà không xem xét PEEP, mặc dù có tác dụng trực tiếp của PEEP đối với tỷ lệ PaO2/FiO2, được thừa nhận bằng cách đưa vào định nghĩa sửa đổi của ARDS (10). Tuy nhiên, có thể hình dung rằng nhà cung cấp có thể coi tỷ lệ PaO2/FiO2 nhỏ hơn hoặc bằng 100 là thiếu oxy nặng, bất kể cài đặt PEEP ban đầu, nếu tỷ lệ đó vẫn ở mức thấp mặc dù đã thử nghiệm các chiến lược thở máy thông thường thay thế. Dù bằng cách nào, phần lớn các học viên cung cấp thông khí bảo vệ phổi (thông khí thấp Vt, hạn chế áp lực cao nguyên và sử dụng chất ức chế thần kinh cơ để ngăn chặn sự không đồng bộ) và xem xét việc không thể duy trì cài đặt thông khí cơ học an toàn khi đối mặt với tình trạng thiếu oxy máu.
Giao thức tổ chức
Hầu hết những người được hỏi báo cáo rằng tổ chức của họ không có giao thức hướng dẫn việc xác định hoặc quản lý tình trạng thiếu oxy nặng hoặc khó chữa. Việc thiếu các phác đồ bệnh viện để giải quyết một vấn đề lâm sàng quan trọng như vậy có thể là do không thể xác định vấn đề ngay từ đầu, hoặc có lẽ là ít dữ liệu tổng quát cho các chiến lược cụ thể, khi nào sử dụng chúng và khi nào cần theo dõi để đánh giá hiệu quả của chúng và tạo ra những thay đổi ngăn cản sự đồng thuận địa phương giữa các đối tác, nói gì đến các tổ chức và hệ thống bệnh viện. Để hỗ trợ cho khả năng thứ hai, trong khi những người được hỏi phổ biến ủng hộ thông khí bảo vệ phổi, cách tiếp cận chiến lược giải cứu nói chung rất khác nhau.
Mặc dù các lựa chọn rất đa dạng, không có xu hướng cụ thể nào trong lựa chọn nhà cung cấp có thể tương quan với sự hiện diện hay vắng mặt của một phác đồ bệnh viện (xem phần bổ sung trực tuyến). Các biến thể thực hành được ghi nhận có lẽ phản ánh sự ít ỏi của các nghiên cứu và hướng dẫn chất lượng cao cho quản lý tổng thể. Sinh lý bệnh phức tạp liên quan đến suy hô hấp đòi hỏi một giao thức được thiết kế chủ yếu để đánh giá các con đường nguyên nhân và sinh lý bệnh dẫn đến thiếu oxy. Các giao thức đã được thực hiện trong phòng chăm sóc đặc biệt cho sốc nhiễm trùng, đường huyết, thở máy, thở oxy và sử dụng kháng sinh và đã chứng minh kết quả cải thiện (11-16).
Điều hợp lý là sự phát triển giao thức đối với tình trạng thiếu oxy nghiêm trọng và khó chữa là khó khăn, do sự phức tạp và không đồng nhất của đoàn hệ, sự cần thiết phải chú ý chính xác và tỉ mỉ ở đầu giường, sự thay đổi về tài nguyên và cơ sở bằng chứng ít ỏi đối với tình trạng thiếu oxy. Tuy nhiên, khi bằng chứng phát triển, một giao thức, hoặc ít nhất là một danh sách kiểm tra chi tiết với các dòng thời gian định trước, có thể rất quan trọng trong việc cải thiện giáo dục và quản lý, đặc biệt là trong các tổ chức nơi các học viên hoặc nhân viên y tế đồng minh là những người đầu tiên trả lời về tình trạng thiếu oxy nghiêm trọng.
Phương pháp đồng thuận cho chiến lược thông khí bảo vệ phổi
Kể từ khi thử nghiệm ARMA (9), thông khí Vt thấp vẫn là điểm nổi bật của chiến lược thông khí bảo vệ phổi. Việc áp dụng rộng rãi được xác nhận trong khảo sát của chúng tôi ở chỗ không có người trả lời nào chứng thực Vt lớn hơn 8 ml/kg IBW. Những phát hiện này mâu thuẫn với các báo cáo về việc tiếp tục sử dụng Vt cao hơn cho ARDS trong các nghiên cứu trước đây (17- 19). Giải thích có thể bao gồm (1) câu hỏi tập trung của chúng tôi về những người được hỏi chỉ liên quan đến những bệnh nhân bị thiếu oxy nặng và khó chữa, trái ngược với tất cả những người bị tổn thương phổi cấp tính và/hoặc ARDS trong kỷ nguyên Định nghĩa Berlin trước; (2) độ trễ về thời gian trong việc phổ biến, chấp nhận và tích hợp các kết quả thử nghiệm ARMA và hoàn thành các nghiên cứu xác nhận và tiếp theo; và (3) sự chậm trễ về thủ tục và hậu cần liên quan đến việc thực hiện các thay đổi thực hành (9).
Phần lớn những người tham gia khảo sát đã báo cáo rằng họ nhắm mục tiêu 4-6 ml/kg IBW để thông khí bảo vệ phổi. Bằng chứng ngày càng tăng trong các tài liệu hỗ trợ các mục tiêu thấp hơn này trong việc ngăn ngừa tổn thương phổi do máy thở, không chỉ ở bệnh nhân mắc ARDS mà cả ở bệnh nhân không ARDS và bệnh nhân phẫu thuật (20). 15% những người sẽ xem xét Vt dưới 4 ml/kg IBW đang kiểm tra giới hạn của bằng chứng hiện tại liên quan đến các chiến lược thông khí cá nhân và chứng tăng CO2 máu cho phép.
Tỷ lệ tử vong dường như có xu hướng giảm khi Vt giảm thêm từ 6 ml/kg IBW, nhưng giới hạn thấp hơn ở hầu hết bệnh nhân vẫn chưa rõ ràng (21). Trong một nghiên cứu gần đây so sánh 3 ml/kg IBW được tăng cường với độ thanh thải CO2 ngoài cơ thể với chiến lược IBW tiêu chuẩn 6 ml/kg IBW, tỷ lệ tổn thương phổi đã giảm; tuy nhiên, chưa có nghiên cứu nào chứng minh sự cải thiện khả năng sống sót của ARDS bằng cách giảm thêm Vt (22).
Một cách tiếp cận phổi mở để thông khí trong ARDS đã được ủng hộ như là một phần của chiến lược bảo vệ (23), và các nghiên cứu gần đây cho thấy lợi ích tử vong bằng cách nhắm mục tiêu PEEP cao hơn ở những người bị ARDS nặng (24). Những người được hỏi thường tán thành việc sử dụng các thao tác huy động phế nang và cá nhân hóa một PEEP tốt nhất hoặc tối đa cho những bệnh nhân bị thiếu oxy nặng. Mặc dù không có sự đồng thuận về một mục tiêu cụ thể, hầu hết đều tuân theo hướng dẫn của bảng thử nghiệm ARMA (PEEP/FiO2) (9). Đa số ý kiến cho rằng PEEP tốt nhất cho một bệnh nhân nhất định là mức PEEP tối đa trước khi ảnh hưởng đến huyết động hoặc áp lực đường thở quá cao, và nói chung họ sẽ coi PEEP là 15 cm H2O là cao.
Không có gì đáng ngạc nhiên, như trong các tài liệu, tranh cãi xung quanh việc lựa chọn huy động phế nang và PEEP trong khảo sát của chúng tôi. Hầu hết những người được hỏi huy động phế nang bệnh nhân của họ bằng phương pháp bơm phồng áp lực cao duy trì, chẳng hạn như 40 cm H2O trong 40 giây. Khi nói đến lựa chọn PEEP tiếp theo, một lần nữa phương pháp PEEP gia tăng được ưa chuộng. Chỉ có một số ít người (15%) sử dụng các thử nghiệm PEEP giảm dần, mặc dù một số nghiên cứu hỗ trợ cải thiện tính bền vững của quá trình oxy hóa sau huy động với phương pháp này (25).
Một số kỹ thuật thay thế, bao gồm cả đo áp lực thực quản và đo chỉ số căng thẳng phổi, đã được đề xuất để hướng dẫn PEEP. Việc đo áp lực thực quản, thay thế áp lực màng phổi được sử dụng để tính áp lực xuyên phổi, có thể cung cấp ước tính chính xác hơn, cá nhân hóa PEEP, nhưng nó đòi hỏi phải có thêm thiết bị và chuyên môn hạn chế sử dụng ở đầu giường (26). Tóm lại, một cách tiếp cận tốt nhất dựa trên bằng chứng để lựa chọn PEEP vẫn khó nắm bắt (23, 25, 27- 30).
Lựa chọn đồng thuận cho các chiến lược giải cứu cho chứng thiếu oxy máu
Chiến lược cấp 1
Tích lũy, phần lớn những người tham gia khảo sát tán thành việc sử dụng PEEP tối đa, phong bế thần kinh cơ và APRV như những can thiệp đầu tiên, phản ánh thái độ đối với chiến lược phổi mở. Sử dụng một chất ức chế thần kinh cơ là phổ biến, với phần lớn sử dụng truyền liên tục trong 24-48 giờ đầu tiên. Những phát hiện được công bố rộng rãi của Papazian và cộng sự (31-33), người đã báo cáo rằng việc sử dụng cisatracurium sớm cho ARDS nghiêm trọng đã cải thiện khả năng sống sót sau 90 ngày điều chỉnh, có thể giải thích mức độ chứng thực cao của người trả lời. Cũng phổ biến trong số những người được hỏi là APRV. Mặc dù được một số người khuyến khích để đạt được sự đồng bộ máy thở của bệnh nhân tốt hơn với nhu cầu an thần giảm, nhưng không có nghiên cứu nào chứng minh sự vượt trội so với các chế độ thông khí hoặc lợi ích tử vong khác. Đáng chú ý, các học viên coi APRV là một chiến lược thông khí cơ học tiên tiến hơn là một chiến lược giải cứu.
Chiến lược cấp 2
Tư thế nằm sấp và ECMO được coi là chiến lược cấp 2 phổ biến. Cả hai đều có liên quan đến việc giảm tỷ lệ tử vong (34-36) và lựa chọn của họ là lựa chọn thứ hai của người trả lời có vẻ hợp lý (37). Thử nghiệm đầu tiên chứng minh sự cải thiện đáng kể tỷ lệ tử vong do xác định vị trí sớm của bệnh nhân mắc ARDS nặng (PaO2/FiO2 <150), được công bố cùng lúc với khảo sát của chúng tôi (36). Do đó, sự nhiệt tình cho việc tư thế nằm sấp, bao gồm thời gian và sự sẵn sàng tổng thể để sử dụng chiến lược, có thể được đánh giá thấp ở đây.
Chỉ một phần lớn số người được hỏi có quyền thực hiện ECMO trong trung tâm của họ hoặc khả năng chuyển bệnh nhân đến một cơ sở có ECMO; 40% thì không. Khoảng cách này có thể đóng lại khi tiến bộ công nghệ; thiết bị đơn giản hóa; và các thiết bị mới hơn, ít sử dụng tài nguyên hơn như loại bỏ CO2 ngoài cơ thể (thông qua các ống thông loại thẩm tách máu nhỏ hơn) được đưa lên hàng đầu.
Thuốc giãn mạch dạng hít cũng vẫn là một can thiệp bậc 2 được ưa thích ở mức độ vừa phải, mặc dù một số nghiên cứu gần đây và phân tích tổng hợp làm nổi bật việc thiếu lợi ích lâm sàng quan trọng và tác dụng phụ của suy thận tăng gấp hai đến ba lần (38, 39). Tuy nhiên, vai trò của thuốc giãn mạch hít vẫn còn ở những người bị tăng huyết áp phổi từ trước và ở những người cải thiện tình trạng thiếu oxy tạm thời có thể cho phép bắc cầu cho một chiến lược giải cứu hoặc cấy ghép khác.
Khoảng 40% ủng hộ việc sử dụng HFOV. Kết quả âm tính của các thử nghiệm OSCILLATE và OSCAR đã được công bố ngay trước khi phân phối khảo sát, và do đó ảnh hưởng đầy đủ của chúng có thể không được phản ánh trong khảo sát. Các thử nghiệm này đề cập đến việc sử dụng HFOV trong ARDS sớm thay cho thông khí thông thường, không phải là một chiến lược giải cứu. Do đó, tác động của chúng đối với khảo sát của chúng tôi là không rõ ràng và có thể giải thích tại sao mặc dù nhiều người đã chứng thực việc sử dụng nó trong điều trị thiếu oxy kháng trị, HFOV là chiến lược duy nhất mà một số lượng lớn các học viên không muốn sử dụng (40-43).
Chúng tôi đã so sánh kết quả của chúng tôi với các nghiên cứu ARDSnet trước đây điều tra việc sử dụng liệu pháp cứu hộ (44). Trong khảo sát của chúng tôi, chúng tôi đã tìm thấy một số điểm tương đồng, bao gồm việc sử dụng thuốc giãn mạch dạng hít (khoảng ∼30%) và tỷ lệ sử dụng cao tư thế nằm sấp (mặc dù ưu tiên cao hơn là bậc hai trong khảo sát của chúng tôi). Sự khác biệt bao gồm một trọng tâm mới về diễn tập huy động phế nang, chiến lược PEEP cao và thuốc chẹn thần kinh cơ như chiến lược cấp một. Việc sử dụng ECMO ít hơn trong các nghiên cứu trước có thể được giải thích bởi thực tế là dữ liệu từ CESAR và các nghiên cứu khác gần đây hơn (34).
Đồng thuận cho cách tiếp cận toàn diện đối với bệnh nhân bị thiếu oxy máu
Sự lựa chọn áp đảo trong đánh giá ban đầu về giảm oxy máu kháng trị, loại trừ các nguyên nhân có thể đảo ngược, đòi hỏi phải tập trung vào sinh lý, kỹ năng trên giường, từ thăm khám cơ bản đến tương tác máy thở của bệnh nhân tiên tiến và kỹ thuật siêu âm để chẩn đoán nguyên nhân gây thiếu oxy máu phổi. Ba phần tư những người chuyên sâu đã trả lời cuộc khảo sát này leo thang lên một chiến lược giải cứu cụ thể chỉ khi họ hoặc nhân viên y tế đồng minh của họ có chuyên môn trong một chiến lược cụ thể. Trong khi điều này ngụ ý một nền văn hóa an toàn, nó có thể tước đi bệnh nhân các liệu pháp nhạy cảm và thời gian cần thiết để giải quyết quá trình sinh lý bệnh tiềm ẩn dẫn đến suy hô hấp. Một hướng dẫn, danh sách kiểm tra hoặc giao thức được tiêu chuẩn hóa có thể hữu ích trong các tình huống như vậy, để huy động phế nang chuyên môn kịp thời và chuyên môn hoặc xem xét chuyển đến một trung tâm đại học ngay từ đầu hoặc tại các thời điểm xác định trước trong tiến trình của khóa học lâm sàng.
Điểm mạnh và hạn chế
Nghiên cứu này cho thấy một số mô hình thực hành rất quan trọng giữa các nhà cung cấp dịch vụ chăm sóc tích cực. Thế mạnh của nó bao gồm một phương pháp phát triển vững chắc, được chấp nhận và tiếp theo là quản trị mạnh mẽ trong định dạng dựa trên web. Tuy nhiên, những hạn chế nhất định vẫn tồn tại.
Mặc dù tỷ lệ phản hồi 50% trong số các email đã mở là thỏa đáng, nhưng tỷ lệ chung là 8.1% thấp hơn phạm vi dự kiến cho các khảo sát điện tử (9-94%) (45). Sự thay đổi như vậy phụ thuộc vào quy mô khảo sát, bản chất của nội dung e-mail và khả năng lọc thư rác và thư rác. Tỷ lệ phản hồi thấp hơn trong khảo sát của chúng tôi là không bất ngờ, do kích thước mẫu đa dạng và lớn, lịch trình bận rộn đã biết của người trả lời và khối lượng lớn email nhận được mỗi người trả lời mỗi ngày.
Không rõ liệu đoàn hệ trả lời của chúng tôi có phản ánh sự pha trộn và phân phối trường hợp hiện tại của các bác sĩ chuyên sâu và bệnh viện trên khắp Hoa Kỳ hay không. Tuy nhiên, mặc dù tỷ lệ phản hồi hạn chế, đoàn người tham gia khảo sát đã nhân đôi hỗn hợp chăm sóc tích cực được nhắm mục tiêu ban đầu của chúng tôi và bao gồm phạm vi của các nhà cung cấp dịch vụ chăm sóc đặc biệt dành cho người người lớn và chuyên gia. Đoàn hệ bao gồm cả những người hành nghề đại học và không thuộc trường đại học, những người nhìn thấy, trung bình, hơn 10 bệnh nhân bị thiếu oxy máu kháng trị mỗi năm. Một quần thể mẫu đa dạng như vậy sẽ làm tăng khả năng các kết luận có thể được khái quát cho toàn bộ cộng đồng.
Do tính chất khảo sát của chúng tôi, kết quả có thể bị ảnh hưởng bởi các thực tiễn tự báo cáo và không phản hồi, thiên vị, mặc dù chúng tôi cho rằng không phản hồi chủ yếu là quá tải email, không thể xóa thư rác và lịch làm việc cực kỳ bận rộn của những người hành nghề chăm sóc tích cực. Sự thiên vị này có lẽ có lợi cho các bác sĩ lâm sàng, những người có xu hướng thích thực hành dựa trên bằng chứng và do đó sẵn sàng dành thời gian để trả lời khảo sát. Masterfile của Hiệp hội Y khoa Hoa Kỳ không phân biệt các thực tập sinh với các bác sĩ cao cấp, vì vậy cả hai nhóm đều được đưa vào khảo sát. Ngoài ra, mặc dù các biện pháp giảm thiểu, một số e-mail có thể đã chuyển đến các thư mục spam, điều này có thể ảnh hưởng đến tốc độ phản hồi theo cách đáng kể. Cuối cùng, mặc dù rất nhiều thông tin, các phản ứng chủ quan trong nghiên cứu này không thể được áp dụng trực tiếp vào thực hành lâm sàng.
KẾT LUẬN
Trong một cuộc khảo sát đại diện trên toàn quốc về các bác sĩ chăm sóc tích cực trong các chuyên khoa, chúng tôi thấy rằng phần lớn các tổ chức thiếu một giao thức chuyên dụng để xác định và quản lý tình trạng thiếu oxy nặng. Hầu hết những người tham gia khảo sát được xác định là có tỷ lệ PaO2/FiO2 thấp có hoặc không có yêu cầu PEEP cao hoặc không thể duy trì PaO2 lớn hơn 60 hoặc SpO2 lớn hơn 88% với PEEP cao và các chiến lược thở máy khác. Thông khí Vt thấp với PEEP cao và sử dụng các thao tác huy động phế nang và các chất ngăn chặn thần kinh cơ được ưu tiên thống nhất; tuy nhiên, có một sự thay đổi rõ rệt trong việc sử dụng các chiến lược giải cứu.
Một phần lớn ủng hộ ECMO hơn là tư thế nằm sấp khi leo thang chiến lược giải cứu, mặc dù tính khả dụng của ECMO bị hạn chế hoặc không có sẵn trong nhiều tổ chức. Đồng thuận cho HFOV là thấp. Nguyên nhân của thiếu oxy máu và bệnh đi kèm của bệnh nhân là những yếu tố phổ biến nhất được xem xét khi lựa chọn hoặc leo thang chiến lược giải cứu. Sự thay đổi trong việc lựa chọn một chiến lược cụ thể được giải thích một phần bởi chuyên môn của nhà cung cấp với một phương thức cụ thể; chỉ thị trước tại chỗ; đào tạo nhân viên y tế đồng minh, bao gồm y tá và nhà trị liệu hô hấp; và sự sẵn có của tổ chức. Những phát hiện của chúng tôi cho thấy nhu cầu phát triển các thuật toán chẩn đoán và điều trị được cá nhân hóa cho bệnh nhân cần đóng vai trò là một hướng dẫn cho việc ra quyết định lâm sàng.





