Tác giả: Bác sĩ Phạm Hoàng Thiên.
Tại sao hạ đường huyết lại nguy hiểm?
- Hạ đường huyết nặng kéo dài có thể gây tổn thương não vĩnh viễn, tương tự như tổn thương não do thiếu oxy.
- Hạ đường huyết là nguy hiểm nhất ở những bệnh nhân đã được đặt nội khí quản và gây mê, bởi vì những thay đổi về tình trạng nhận thức sẽ không rõ ràng ngay lập tức.
- Nhìn chung, hạ đường huyết nguy hiểm hơn nhiều so với tăng đường huyết. Khi dùng insulin trong bối cảnh điều trị cấp tính, việc để bệnh nhân ở trong phạm vi tăng đường huyết nhẹ sẽ an toàn hơn.
Triệu chứng hạ đường huyết
Triệu chứng tự động (hoạt hóa giao cảm):
- Vã mồ hôi.
- Run nhẹ (tremulousness), lo lắng.
- Nhịp nhanh, hồi hộp, tăng huyết áp.
Đói Rối loạn chức năng não thường là biểu hiện lâm sàng rõ ràng nhất:
- Lú lẫn.
- Thay đổi thị giác (nhòe, nhìn đôi).
- Nói líu nhíu, hoa mắt.
- Co giật.
- Hôn mê.
Chẩn đoán
Xác định hạ đường huyết:
- Có vài định nghĩa khác nhau. Nhìn chung, có 2 cân nhắc chủ yếu:
- 1) Glucose máu thấp đến mức nào?
- Hạ glucose máu trung bình: 40-70 mg/d (2.2-3.9 mM) L (1).
- Hạ glucose máu nặng: < 40 mg/dL (< 2.2 mM).
- 2). Bệnh nhân có triệu chứng không?
- Không có triệu chứng thì chắc chắn là yên tâm.
- Thật không may, những bệnh nhân ở ICU đã được đặt NKQ hoặc an thần có thể không đánh giá được. point-of-care glucose level (thông thường: glucose mao mạch ngón tay).
- 1) Glucose máu thấp đến mức nào?
- Là test hàng đầu vì tốc độ nhanh.
- Có thể tăng cao giả tạo vì maltose (ở những bệnh nhân được dùng IVIG hoặc thẩm phân phúc mạc).
- Nguồn máu?
- Glucose mao mạch có thể không chính xác ở những bệnh nhân có tình trạng tưới máu kém.
- Lý tưởng là lấy máu từ catheter động mạch hoặc tĩnh mạch, để tránh vấn đề tưới máu.
Nếu glucose mao mạch thấp, nhưng bạn nghi ngờ liệu kết quả này có chính xác hay không thì:
- Gửi máu đến phòng XN để kiểm tra glucose.
- Nếu bệnh nhân có triệu chứng hoặc đã được an thần, cho dextrose IV ngay lập tức (không cần chờ phòng xét nghiệm xác nhận kết quả).
Glucose máu từ phòng xét nghiệm
Là tiêu chuẩn vàng, nên được dùng để kiểm tra lại kết quả của glucose máu mao mạch trong các trường hợp nghi ngờ.
Như đã lưu ý ở trên, không nên trì hoãn điều trị trong khi chờ kết quả xét nghiệm xác nhận, trừ khi bệnh nhân tỉnh táo và nhận thức bình thường mà không có triệu chứng.
Kết quả glucose máu từ phòng xét nghiệm có thể thấp nếu giữ máu một thời gian dài trước khi xét nghiệm, hoặc nếu có tăng bạch cầu nặng.
Do thuốc (2)
Insulin:
- Vô tình, tự tử, lỗi điều trị.
- Thuốc làm tăng tiết insulin:
-
- Sulfonylureas (glimepiride, glipizide, đặc biệt là glyburide).
- Meglitinides (repaglinide, nateglinide).
- Pentamidine.
-
- Cơ chế khác (bằng chứng cho những loại thuốc này còn nghi vấn):
-
- Những thuốc đái tháo đường không được liệt kê ở trên (ví dụ SGLT-2 inhibitors, metformin). Chúng thường không tự gây hạ đường huyết, nhưng có thể phối hợp với các yếu tố nguy cơ khác.
- Fluoroquinolones.
- Thần kinh: Phenytoin, selegiline, valproate.
- Chẹn beta không chọn lọc (propranolol, nadolol).
- NSAIDs, đặc biệt là indomethacin.
- Tâm thần: doxepin, haloperidol, fluoxetine, lithium.
- Quinine.
- Ngộ độc salicylate.
-
Những bệnh cụ thể
Suy thượng thận.
Suy gan.
Suy thận (tuy nhiên, thường không phải do chính nó gây ra).
Nhiễm trùng huyết.
U tụy nội tiết hoặc các u ác tính khác (ví dụ khối u trung mô (mesenchymal tumors), bệnh máu ác tính).
intake/use mismatch (nạp/dùng không tương xứng)
Thiêu ăn, chứng chán ăn tâm thần.
Tập thể dục.
Có thai/cho con bú.
Uống nhiều rượu.
Xét nghiệm
Bệnh sử là quan trọng
Tiền sử dùng thuốc:
- Thường xuyên dùng sai liều insulin hoặc sulfonylurea.
- Xem xét các loại thuốc mới hoặc thay đổi liều (nhiều loại thuốc gây hạ đường huyết, tra cứu thuốc bệnh nhân đang dùng trong dược điển để kiểm tra).
- Thay đổi chức năng thận hoặc gan có thể gây tích lũy thuốc.
- Ăn uống đầy đủ? Uống nhiều rượu gần đây?
- Những đặc điểm khác có thể gợi ý nhiễm trùng huyết, suy thượng thận mạn, hoặc suy gan.
Nếu vẫn chưa rõ nguyên nhân, làm các xét nghiệm:
- Nồng độ Insulin – Insulin> 3 microunits / ml (21 pM) trong bối cảnh hạ đường huyết cho thấy nồng độ insulin bài tiết quá mức. Điều này có thể phản ánh tổng hợp insulin nội sinh hoặc dùng insulin ngoại sinh quá mức.
- Thật không may, một số dạng insulin tổng hợp có thể không được phát hiện bằng xét nghiệm (ví dụ: glargine).
- C-peptide
-
- Chỉ đosản phẩm insulin nội sinh, cho phép phân biệt giữa sản xuất quá mức insulin nội sinh so với dùng quá mức insulin ngoại sinh.
- C-peptide > 0,2 nM (0,6 ng / ml) trong bối cảnh hạ đường huyết cho thấy sự bài tiết insulin tăng cao do bệnh lý tuyến tụy.
-
- beta-hydroxybutyrate
-
- Nồng độ cao (> 2,7 mM) chống lại tình trạng tăng insulin máu (vì insulin ức chế sản xuất ketone). Do đó, mức độ cao sẽ gợi ý các vấn đề thực thể như thiếu ăn, nhiễm toan ceton do rượu hoặc nhiễm trùng huyết.
-
- Cortisol (loại trừ suy thượng thận)
-
- Nói chung, một bệnh nhân bị hạ đường huyết, căng thẳng nên có mức độ cortisol tăng cao. Mức độ thấp nên cảnh báo về khả năng suy thượng thận. Khi nghi ngờ, nên thực hiện một thử nghiệm kích thích ACTH để làm rõ.
-
- Xét nghiệm chức năng gan.
Điều trị hạ glucose máu nặng
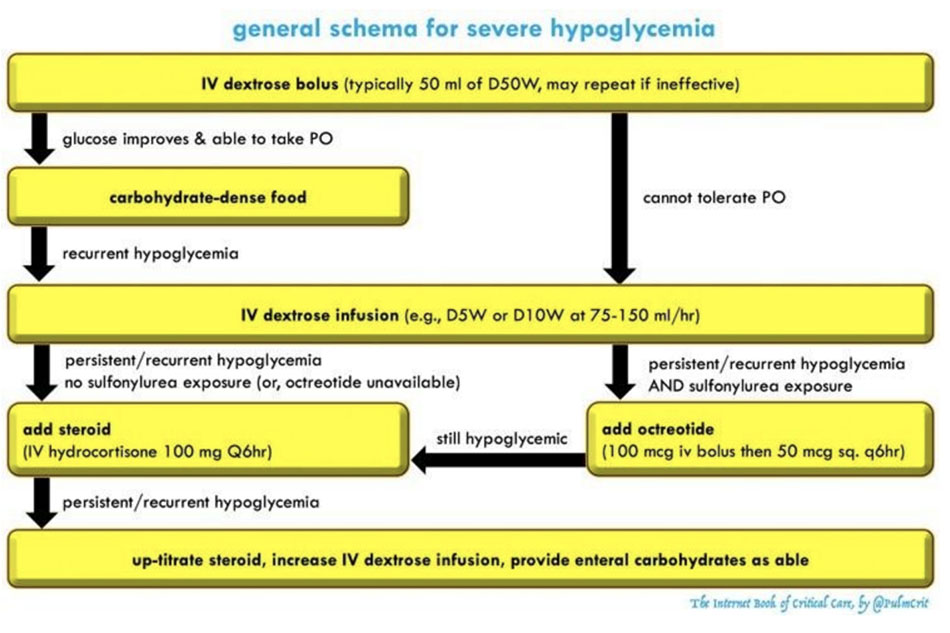
Dưới đây là một chiến lược chung cho hạ đường huyết nghiêm trọng đe dọa tổn thương não. Glucose máu nên được theo dõi cẩn thận (ít nhất là mỗi 1h hoặc thường xuyên hơn). Các phương pháp điều trị nên được chuẩn độ để đạt được mức glucose an toàn (ví dụ: 100-200 mg/dL hoặc 5,6-11,2 mM). Cho glucose quá nhiều có thể gây phản tác dụng, vì điều này có thể kích thích giải phóng insulin nội sinh dẫn đến hạ đường huyết. Tiếp tục làm như sơ đồ cho đến khi glucose máu của bệnh nhân ổn định.
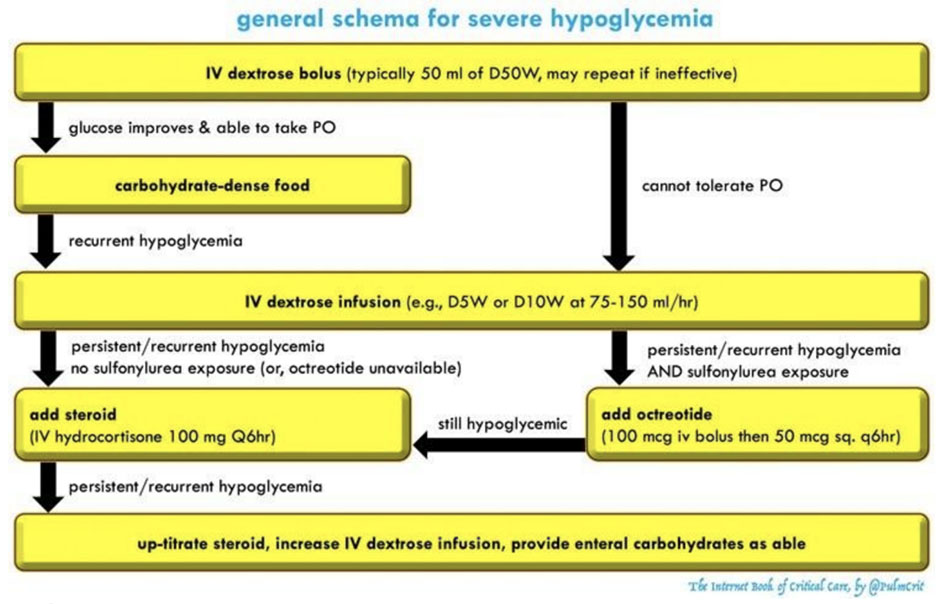
Bước #1: IV dextrose bolus
Phương pháp điều trị truyền thống là 50 ml D50W (một amp của D50W).
- Dung dịch này là có sẵn và dễ dàng chỉ định. D10W là một lựa chọn khác (thường là 100-200 ml; có thể bolus 50 ml vài lần).
- Ưu điểm: D10W ít gây kích ứng tĩnh mạch hơn D50W. D10W có thể có nguy cơ gây tăng đường huyết quá mức thấp hơn. [3]
- Nhược điểm: D10W mất nhiều thời gian hơn một chút để cung cấp, do đó có thể ít hữu ích hơn đối với những bệnh nhân có triệu chứng rất nặng cần điều trị ngay lập tức (ví dụ như co giật, hôn mê).
Nếu bệnh nhân không có đường truyền IV, sau đó đặt IV hoặc đường truyền trong xương ngay lập tức.
- Đừng băn khoăn về việc dùng glucagon. [4]

Bước #2: cho ăn (nếu có thể ăn)
Nếu bệnh nhân tỉnh và có thể ăn uống được, đây là cách hiệu quả nhất để cung cấp carbohydrate.
Ví dụ:
- Một thanh Snickers chứa 215 Calories. Đây là số lượng calo tương đương với 1,25 lít D5W.
- Một phần (1 pint) kem của Ben & Jerry chứa ~ 1.100 calo. Nó tương đương với 6,5 lít D5W! Thực phẩm giàu calo với hàm lượng carbohydrate cao là tốt nhất. Kem hoặc sô cô la là lựa chọn tốt.
Với những bệnh nhân đã đặt ống nuôi vào đường ruột, nên cho ăn qua đường này.
Bước #3: truyền dextrose
Có thể cho D5W hoặc D10W. D5W có thể tốt hơn một chút cho các tĩnh mạch ngoại vi.
Tốc độ phụ thuộc vào mức độ nghiêm trọng của hạ đường huyết. Một tốc độ điển hình có thể là ~ 150 ml/giờ D5W, hoặc 75 ml/giờ D10W.5 Chỉnh tốc độ để có hiệu quả, dựa trên đo glucose máu thường xuyên.
Nếu bệnh nhân đã có đường truyền trung tâm, bạn có thể dùng D20W hoặc D50W. Tuy nhiên, việc đặt một đường trung tâm cho mục đích duy nhất là điều trị hạ đường huyết nói chung là không cần thiết.
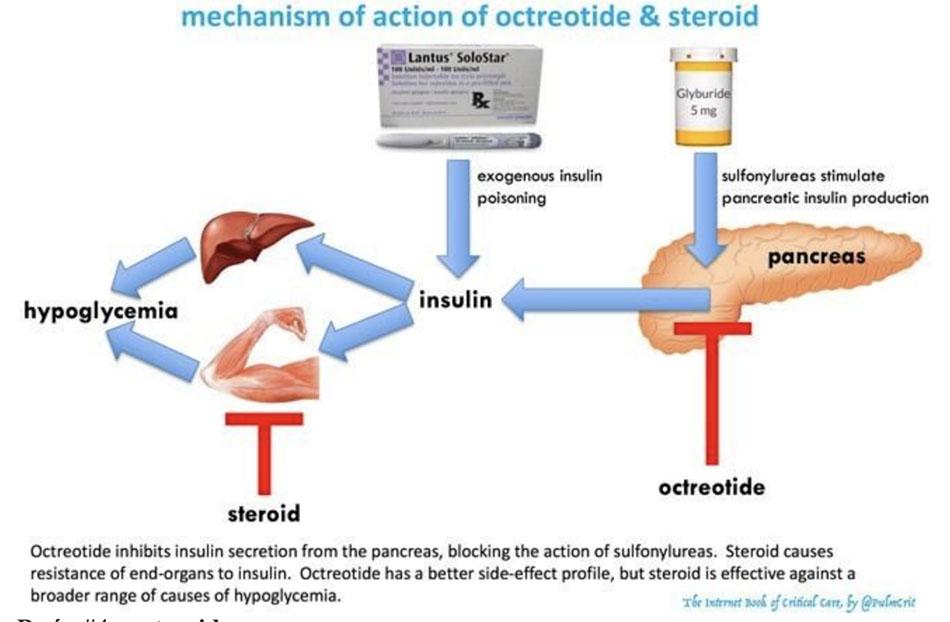
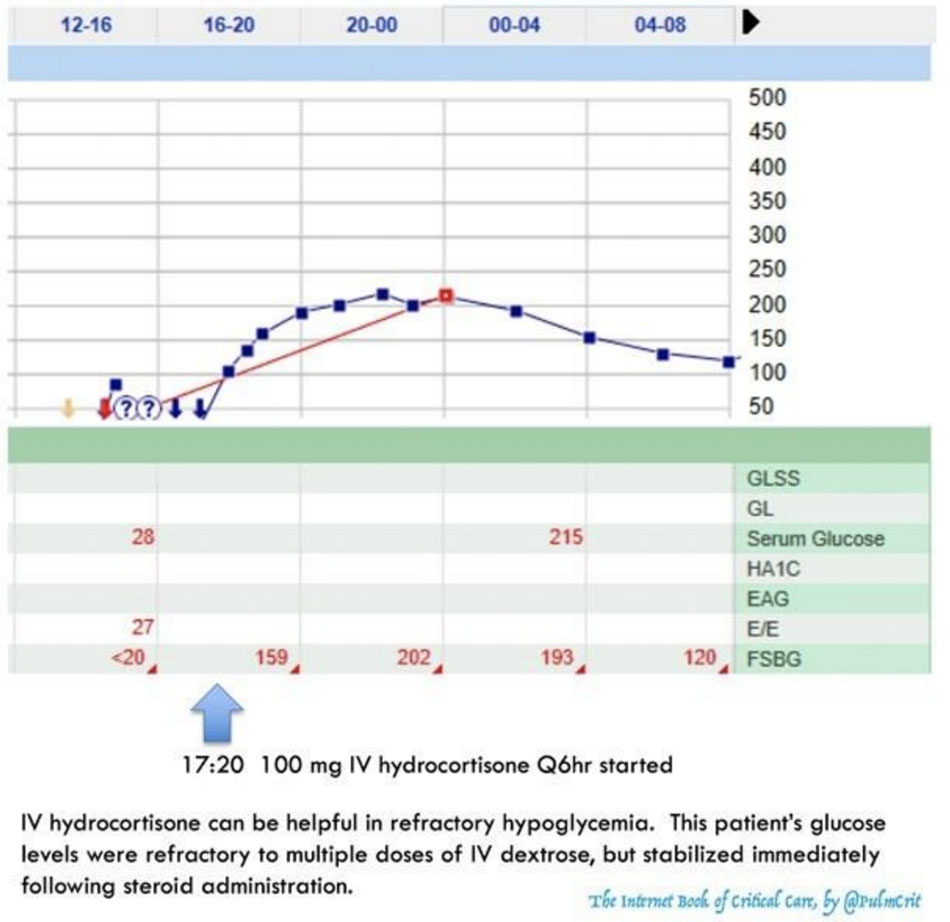
Bước #4a: steroid
Steroid gây ra tình trạng kháng insulin. Nó nên được cho bất kể nguyên nhân gây hạ đường huyết. Tuy nhiên, steroid đặc biệt hiệu quả ở bệnh nhân suy thượng thận hoặc quá liều insulin.
Bất kỳ steroid nào cũng có tác dụng, nhưng hydrocortisone IV được ưa thích do khởi phát nhanh và thời gian tác dụng tương đối ngắn (8-12 giờ), cho phép điều chỉnh.
- Bắt đầu với 100 mg IV hydrocortisone mỗi 6h.
- Điều chỉnh dựa trên glucose máu.
Mục tiêu của steroid không phải là để tránh dùng dextrose hoàn toàn, mà chỉ đơn thuần là giảm nhu cầu dextrose xuống mức có thể kiểm soát được. Điều này có thể tránh quá tải thể tích, bất thường điện giải và nhu cầu lập một đường truyền trung tâm. [6]
Bước #4b: octreotide
Những chỉ định của octreotide:
- Chỉ định chủ yếu là ngộ độc sulfonylurea.
- Có lẽ có một vai trò nào đó trong hạ đường huyết không do sulphonyulrea, để ngăn ngừa hạ đường huyết dội lại (ức chế giải phóng insulin nội sinh). Tuy nhiên, bằng chứng ủng hộ điều này là vô cùng yếu.
- Liều: load 100 mcg IV một lần, sau đó tiêm dưới da 50 mcg mỗi 6h.
- Hạ đường huyết dội lại có thể xảy ra trong vòng 24 giờ sau khi ngừng octreotide, vì vậy bệnh nhân nên được theo dõi trong giai đoạn này.
Điều trị hạ đường huyết nhẹ và có thể ăn uống
Nếu hạ đường huyết nhẹ và bệnh nhân có thể ăn uống, hãy cung cấp carbohydrate uống (ví dụ: nước trái cây).
Đối với bệnh nhân đặt ống dạ dày nuôi ăn, có thể cho qua ống này.
Tránh dùng D50W đường ngoại vi nếu bạn không cần nó, bởi vì liều lặp đi lặp lại có thể gây ra xơ cứng tĩnh mạch ngoại biên.
Để ngăn ngừa tái phát, hãy xem xét việc cung cấp thêm thực phẩm có chứa carbohydrate.

Dự phòng hạ đường huyết ở bệnh nhân ICU
Khi nhập vào ICU, hãy ngừng sử dụng bất kỳ loại thuốc hạ đường huyết đường uống nào. Tăng đường huyết chỉ nên được kiểm soát bằng liệu pháp insulin.
Hãy thận trọng với liều insulin:
- Đừng cố gắng kiểm soát đường huyết chặt chẽ. Một mục tiêu glucose < 220 mg / dL (< 11,1 mM) là tốt cho hầu hết bệnh nhân. Bệnh nhân bị đái tháo đường và HbA1C > 7 có thể tốt hơn nếu glucose của họ được phép cao hơn (lên tới ~ 250 mg / dL) (13,9 mM).
- Khi nghi ngờ, thận trọng với liều insulin. Tăng đường huyết ít nguy hiểm hơn hạ đường huyết.
- Cân nhắc giảm liều insulin nếu bệnh nhân không ăn uống được hoặc nếu giảm liều steroid.
Liều insulin có thể phức tạp. Trong số tất cả các loại thuốc, insulin là một trong những thuốc dễ mắc phải lỗi nhất. Khi nghi ngờ, hãy yêu cầu trợ giúp từ dược sĩ hoặc bác sĩ nội tiết.
Bệnh nhân bị xơ gan hoặc suy gan cấp có xu hướng phát triển hạ đường huyết, vì vậy hãy theo dõi nồng độ glucose và tránh cho họ dùng insulin. Một số bệnh nhân bị suy gan nặng sẽ cần truyền dextrose liên tục để tránh hạ đường huyết.
Những hòn ngọc lâm sàng:
- Hạ đường huyết có triệu chứng là một trường hợp khẩn cấp, có nguy cơ gây tổn thương não vĩnh viễn. Khi nghi ngờ, tốt hơn hết là bạn nên điều trị ngay lập tức (nếu bạn sai và bệnh nhân bị tăng đường huyết nhẹ, điều đó không sao cả).
- Bệnh nhân có bất kỳ thay đổi thần kinh nào (ví dụ: lú lẫn, co giật, hôn mê) phải luôn luôn làm glucose mao mạch ngón tay để loại trừ hạ đường huyết.
- Sau khi bạn điều trị hạ đường huyết, hãy theo dõi cẩn thận glucose của bệnh nhân. Hạ đường huyết thường xuyên tái phát. Ví dụ, quá liều insulin hoặc sulfonylurea sẽ vượt quá lượng glucose bạn cung cấp cho bệnh nhân.
- Nguyên nhân thường là do thuốc. Trước khi bạn bắt đầu săn lùng u tuyến tụy nội tiết, hãy kiểm tra kỹ danh sách thuốc bệnh nhân đang dùng.
D50 vs D10 trong điều trị hạ đường huyết nặng tại cấp cứu
Hãy nhớ lại về bệnh nhân hạ đường huyết nặng và lơ mơ cuối cùng của bạn. Phương thức điều trị đầu tiên xuất hiện trong tâm trí bạn là gì? Phản ứng cảm tính (knee-jerk reaction) ban đầu có thể là với hộp D50 màu xanh lớn đó nếu bệnh nhân có đường truyền IV. Sau tất cả thì ưu tiên hàng đầu là đảo ngược chứng hạ đường huyết càng nhanh càng tốt. Nhưng giữa lúc ổn định bệnh nhân, chúng ta có thường xuyên xem xét hậu quả tiềm tàng của glucose nồng độ cao?
Những hạn chế của D50
1. Hạ glucose máu dội lại (Rebound hypoglycemia: RH)
Sau khi dùng D50, lượng glucose dư thừa có sẵn sẽ dẫn đến tăng sự hấp thu và sử dụng của các mô, giúp ức chế cả gluconeogenesis và glycogenolysis. Nếu không tiếp tục dùng dung dịch có chứa dextrose, điều này có thể dẫn đến RH. Ngoài ra, với việc mất đường truyền IV, môi trường cấp cứu bận rộn và một xét nghiệm đường huyết mao mạch tiếp theo sau 200s, quyết định bắt đầu truyền dịch tiếp có thể bị bỏ qua hoặc trì hoãn, do đó tạo điều kiện cho nguy cơ bị RH này. Thật không may, tỉ lệ RH sau khi dùng D50 không được ghi nhận rõ ràng. Một nghiên cứu đã báo cáo các biến cố hạ đường huyết sau đó xảy ra ở 18% bệnh nhân được chỉ định cả D50 và D10.[7] Một nghiên cứu khác báo cáo rằng mức glucose máu sau khi dùng D50 sẽ trở về mức cơ bản trong vòng 30 phút ở nhóm những tình nguyện viên khỏe mạnh. [8]
2. Đường huyết vượt quá mục tiêu sau khi điều trị
Vài nghiên cứu đã báo cáo mức glucose máu sau khi truyền glucose là 160-250 mg/dL [7,8] ; Trong khi điều này nghe có vẻ không hợp lý trong suốt quá trình điều trị ban đầu, thì một nghiên cứu hồi cứu đơn trung tâm gần đây, ở những bệnh nhân nặng cho thấy rằng cả sự biến đổi nhanh nồng độ glucose sau truyền (rapid excursions in glucose) và sự biến thiên đường huyết sau đó có lẽ là yếu tố dự báo tốt nhất cho nguy cơ tử vong và tàn tật ở những bệnh nhân này. [9] Có thể hợp lý khi xem xét các phương pháp điều trị khác có thể ít có khả năng làm phức tạp thêm việc quản lý đường huyết khi nhập viện, thay vì phương pháp có thể làm trầm trọng thêm sự biến thiên của đường huyết.
3. Độc tích của dịch ưu trương
Người ta biết rằng truyền dịch ưu trương tĩnh mạch có thể gây hại cho các mô xung quanh. Trên thực tế, độ thẩm thấu của D50 thậm chí còn lớn hơn so với natri bicarbonate 8.4% (2500 mOsm/L so với 2000 mOsm/L). Hầu hết sẽ ủng hộ việc chỉ định thông qua một đường truyền trung tâm khi dịch có độ thẩm thấu vượt quá 900 mOsm/L. [10] Trong khi các tài liệu là khác nhau, tỷ lệ thoát mạch từ các chất dịch này đã được trích dẫn lên tới 10-30%. [11] Nguy cơ này có thể được giảm thiểu phần nào bằng cách bơm D50 chậm trong 2-5 phút. Tuy nhiên, hãy xem xét độ thẩm thấu của 10% dextrose (D10) là 500 mOsm/L, an toàn hơn khi chỉ định cho đường truyền ngoại biên.
Các tác dụng phụ của D50 bao gồm:
- Kích ứng da tại chỗ.
- Viêm tĩnh mạch huyết khối (Thrombophlebitis).
- Thoát mạch gây hoại tử mô sau đó.
Bằng chứng cho việc sử dụng Dextrose 10% (D10)
- Một thử nghiệm ngẫu nhiên có đối chứng nhỏ đã đánh giá hiệu quả của D10 so với D50 trong điều trị hạ đường huyết trước nhập viện bởi các nhân viên cấp cứu. [7] Nghiên cứu gồm 51 bệnh nhân hạ đường huyết nặng (đường huyết trung bình 26 mg/dL. Các nhà nghiên cứu đã bơm 5g mỗi loại (50 ml D10 và 10 mL D50), trong khi chờ một phút giữa các liều để đánh giá lại bệnh nhân. Liều dextrose tích lũy tối đa cho phép là 25g.
- Mục tiêu chính của nghiên cứu là thời gian đạt điểm Glasgow 15đ. Các nhà nghiên cứu cũng lưu ý về nồng độ glucose máu sau điều trị và tổng liều dextrose đã dùng. Dưới đây là kết quả:
-
- GCS trung vị trước điều trị là 4 và 6 tương ứng với nhóm D10 và D50.
- Thời gian trung vị để đạt GCS 15đ là 8 phút ở cả 2 nhóm.
- Trung vị của tổng liều được chỉ định là 10 g (100 mL) và 25 g (50 mL) tương ứng với nhóm D10 và D50.
- Trung vị của nồng độ glucose máu sau điều trị cũng khác nhau đáng kể: 111 mg/dL ở nhóm D10 và 169 mg/dL ở nhóm D50.
-
Tỉ lệ RH giống hệt nhau giữa 2 nhóm (18%).
- Nghiên cứu này cho thấy rằng dịch dextrose có nồng độ cao hơn không làm tăng tốc độ đảo ngược của hạ đường huyết so với nồng độ thấp hơn, và các dịch nồng độ thấp hơn có nhiều khả năng đạt được mục tiêu đường huyết bình thường hơn. Tuy nhiên, vì các nhà nghiên cứu đã sử dụng các dịch dextrose cho phép bơm tĩnh mạch, mối lo ngại có thể nảy sinh trong nghiên cứu về tính hợp lệ bên ngoài của nghiên cứu – như dịch có nồng độ dextrose thấp hơn thường được chỉ định như piggybacks hoặc truyền liên tục trong Khoa Cấp cứu. Ngoài ra, không có thông tin nào về tốc độ sử dụng dịch. Gần đây, hệ thống cấp cứu của California Contra Costa County đã sửa đổi phác đồ hiện tại của họ bằng cách sử dụng một liều 100 ml dextrose 10% để điều trị hạ đường huyết.[12] Một nghiên cứu đoàn hệ quan sát gồm 162 bệnh nhân được điều trị sau khi thực hiện phác đồ này đã chứng minh tính khả thi, an toàn và hiệu quả của phương thức điều trị này. Đường huyết ban đầu trung bình của bệnh nhân trong nghiên cứu là 38 mg/dL, và mức đường huyết sau điều trị trung bình là 98 mg/dL. Thời gian trung bình để kiểm tra lại đường huyết lần thứ hai là 8 phút. Trong số những người được điều trị, 18% cần thêm 100 ml bolus. Không có biến cố bất lợi hoặc tử vong nào được báo cáo. Thật thú vị, một phân tích hồi quy tuyến tính về thời gian trôi qua giữa các kết quả glucose ban đầu và sau đó cho thấy sự suy giảm ngắn hạn tối thiểu (minimal short-term decay) của glucose trong máu sau khi truyền – một mối lo ngại thường được nhắc đến khi sử dụng D50.
Quan niệm sai lầm về truyền dịch
- Một sự đơn giản hóa quá mức phổ biến được thực hiện trong các tình huống cấp tính là các thuốc cần được dùng bằng cách bơm tĩnh mạch cho nhanh. Mặc dù điều này có thể đúng trong nhiều trường hợp, nhưng nó có thể không đúng khi dùng các chất gây bỏng rộp da, như dextrose. Mặc dù D50 dự định sẽ được chỉ định bằng cách bơm tĩnh mạch, nhưng nó vẫn đòi hỏi phải bơm chậm. Một quan niệm sai lầm khác là việc truyền thông qua piggyback là “quá chậm”. Tốc độ dòng chảy sẽ thay đổi tùy theo sự hợp tác của bệnh nhân và vị trí tĩnh mạch được truyền, ngay cả catheter 22G cũng có thể đạt tốc độ dòng chảy khoảng 35-40 mL / phút. Ngoài ra, gây một áp lực nhỏ lên túi dịch có thể tăng gấp đôi tốc độ truyền một cách hiệu quả.[13] Do đó, bolus 200 ml D10 (20 g) có thể được sử dụng nhanh như một amp D50.
Kịch bản tiềm năng
“Bệnh nhân hạ đường huyết của chúng tôi tỉnh táo hơn và có định hướng hơn sau 25 gram D50, tuy nhiên, chúng tôi đã thổi bay hoàn toàn (làm xấu đi) đường truyền IV của bệnh nhân, chúng tôi không thể lập đường truyền khác và đường huyết mao mạch lặp lại hiện là 250 mg/dL. Có cách nào để tránh những biến chứng này trong tương lai không?”
Cách tiếp cận được đề nghị
Nếu đã lập được đường truyền IV
- Treo 1 túi dịch truyền D10 và bolus 100-200ml.
- Nếu catheter rất nhỏ (22-24G), có thể tạo ra một áp lực nhẹ lên túi dịch để tăng tốc độ truyền.
- Khóa dịch truyền giữa những lần bolus, và đánh giá lại sự cải thiện nhận thức. Kiểm tra lại đường huyết mao mạch.
- Lặp lại liều bolus khi cần cho đến khi bệnh nhân tỉnh táo và định hướng được, và/hoặc đến khi đường huyết về mức bình thường.
Cách tiếp cận nói trên có thể được áp dụng nhất khi:
- Bệnh nhân có một đường truyền kém chất lượng (ví dụ: dễ thoát dịch).
- Bệnh nhân bị bệnh tiểu đường khó kiểm soát (brittle diabetes).
- Do thiếu loại dịch D50
Tài liệu tham khảo:
1. American D. 13. Diabetes Care in the Hospital. Diabetes Care. 2016;39 Suppl 1:S99-104. [PubMed].
2. Every article on hypoglycemia has a different list of drugs. The evidence basis for many of these drugs is questionable. In practice, scrutinize your patient’s medication list and when in doubt query pubmed and/or electronic pharmacopias. This list isn’t exhaustive.
3. Moore C, Woollard M. Dextrose 10% or 50% in the treatment of hypoglycaemia out of hospital? A randomised controlled trial. Emerg Med J. 2005;22(7):512- 515. [PubMed].
4. The traditional approach is to give 1 mg of glucagon intramuscularly as a temporizing measure while getting IV access. This doesn’t seem like a great idea for a few reasons. First, glucagon may not work if the patient’s liver glycogen stores are depleted. Second, glucagon can stimulate vomiting, which may be particularly dangerous if the patient has altered mental status and cannot protect their airway. Third, even if the glucagon doesn’t cause vomiting, it may cause nausea which impairs the ability to feed the patient later on (see treatment step #3 above). Fourth, it even if glucagon does work it will take 10-15 minutes to work, which seems like a fairly long delay for a patient with severe CNS symptoms from hypoglycemia.
5. Alsahli M, Gerich J. Hypoglycemia. Endocrinol Metab Clin North Am. 2013;42(4):657-676. [PubMed].
6. Tariq K, Tariq S, Denney Queen AM. ROLE OF STEROIDS IN REFRACTORY HYPOGLYCEMIA DUE TO AN OVERDOSE OF 10,000 UNITS OF INSULIN GLARGINE: A CASE REPORT AND LITERATURE REVIEW. AACE Clinical Case Reports. 2018;4(1):e70-e74. doi:10.4158/ep171780.cr.
7. Moore C, Woollard M. Dextrose 10% or 50% in the treatment of hypoglycaemia out of hospital? A randomised controlled trial. Emerg Med J. 2005;22(7):512-515. [PubMed]
8. Balentine J, Gaeta T, Kessler D, Bagiella E, Lee T. Effect of 50 milliliters of 50% dextrose in water administration on the blood sugar of euglycemic volunteers. Acad Emerg Med. 1998;5(7):691-694. [PubMed]
9. Krinsley J. Glycemic variability: a strong independent predictor of mortality in critically ill patients. Crit Care Med. 2008;36(11):3008-3013. [PubMed]
10. Kuwahara T, Asanami S, Kubo S. Experimental infusion phlebitis: tolerance osmolality of peripheral venous endothelial cells. Nutrition. 1998;14(6):496- 501. [PubMed]
11. Wiegand R, Brown J. Hyaluronidase for the management of dextrose extravasation. Am J Emerg Med. 2010;28(2):257.e1-2. [PubMed]
12. Kiefer M, Gene H, Alter H, Barger J. Dextrose 10% in the treatment of out-of- hospital hypoglycemia. Prehosp Disaster Med. 2014;29(2):190-194. [PubMed]
13. Reddick A, Ronald J, Morrison W. Intravenous fluid resuscitation: was Poiseuille right? Emerg Med J. 2011;28(3):201-202. [PubMed]