Hình dạng cơ thể con người được quy định biểu hiện bởi hệ gen đã có sẵn kể từ khi thụ thai. Tuy nhiên trong cuộc sống không phải ai cũng may mắn có được một cơ thể phát triển bình thường chỉ vì lý do bất thường bộ nhiễm sắc thể. Bài viết này Healcentral.org xin được phép đề cập tới một hội chứng do đột biến nhiễm sắc thể gây ra đó là – Hội chứng Turner.
Hội chứng Turner là gì?
Hội chứng Turner (Turner Syndrome) là một tình trạng bất thường nhiễm sắc thể ảnh hưởng đến sự phát triển của nữ giới. Hội chứng này được mô tả lần đầu bởi Henry Turner năm 1938.
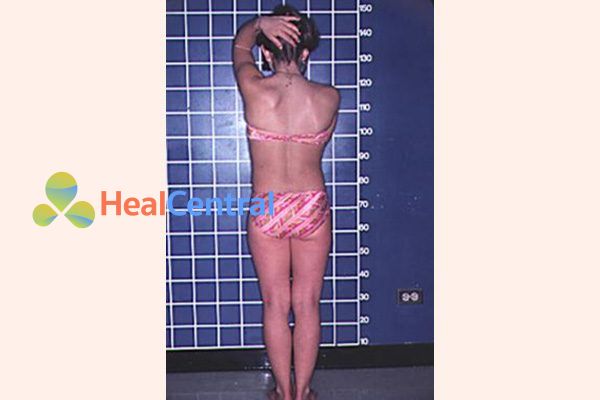
Đặc điểm chung nhất của hội chứng Turner là tầm vóc thấp, trở nên rõ ràng vào khoảng tuổi thứ 5. Mất chức năng buồng trứng sớm (giảm chức năng buồng trứng hoặc suy buồng trứng sớm) cũng rất phổ biến. Buồng trứng lúc đầu phát triển bình thường, nhưng tế bào trứng (oocytes) thường chết sớm và hầu hết các mô buồng trứng bị thoái hóa trước khi sinh. Nhiều phụ nữ bị ảnh hưởng không có dậy thì trừ khi họ được điều trị bằng hormone và hầu hết không thể thụ thai (vô sinh). Một tỉ lệ nhỏ phụ nữ mắc hội chứng Turner vẫn duy trì được chức năng buồng trứng bình thường trong suốt tuổi trưởng thành lúc trẻ.
Tần số mắc hội chứng Turner
Tấn suất mắc hội chứng Turner khoảng 1/2000 trẻ em nữ được sinh ra. Có đến 15% các ca sảy thai tự nhiên có kiểu nhân 45,X. Điều thú vị là có đến 99% các trường hợp thụ thai có kiểu nhân 45,X đều sảy thai tự nhiên.
Không có yếu tố dân tộc hoặc chủng tộc trong hội chứng Turner.
Nguyên nhân hội chứng Turner
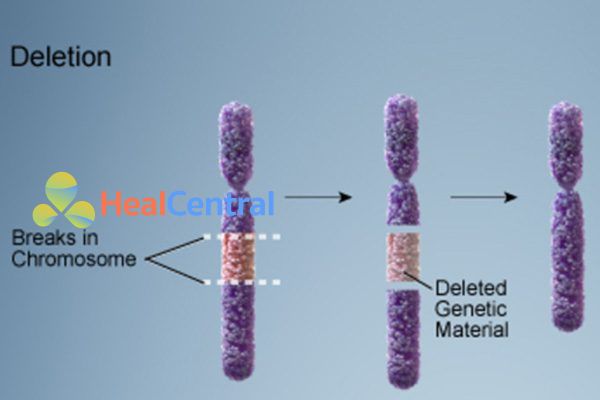
Hội chứng Turner có liên quan đến nhiễm sắc thể X, một trong hai nhiễm sắc thể giới tính. Một người thường có hai nhiễm sắc thể giới tính trong mỗi tế bào: Nữ giới có hai nhiễm sắc thể X, trong khi nam giới có một nhiễm sắc thể X và một nhiễm sắc thể Y. Hội chứng Turner xảy ra khi một nhiễm sắc thể X bình thường trong các tế bào của nữ giới và nhiễm sắc thể giới tính còn lại bị thiếu hoặc thay đổi cấu trúc. Các vật liệu di truyền bị thiếu sẽ ảnh hưởng đến sự phát triển trước và sau khi sinh.
Khoảng một nửa số người mắc hội chứng Turner chỉ có một nhiễm sắc thể X, nghĩa là mỗi tế bào trong cơ thể của bệnh nhân chỉ có một bản sao của nhiễm sắc thể X thay vì hai nhiễm sắc thể giới tính thông thường.
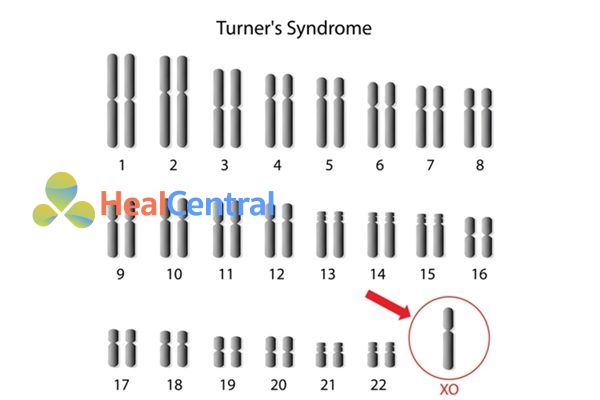
Hội chứng Turner cũng có thể xảy ra nếu một trong các nhiễm sắc thể giới tính bị thiếu hoặc sắp xếp lại một phần thay vì vắng mặt hoàn toàn.
Một số phụ nữ mắc hội chứng Turner có sự thay đổi nhiễm sắc thể chỉ trong một số tế bào của họ, được gọi là thể khảm.

Các nhà nghiên cứu chưa xác định được gen nào trên nhiễm sắc thể X có liên quan đến hầu hết các đặc điểm của hội chứng Turner. Tuy nhiên, họ đã xác định được một gen có tên SHOX quan trọng cho sự tăng trưởng và phát triển xương. Việc mất một bản sao của gen này có thể gây ra tầm vóc ngắn và những bất thường về xương ở những phụ nữ mắc hội chứng Turner.
Di truyền hội chứng Turner
Hầu hết các trường hợp hội chứng Turner không di truyền. Ở bệnh nhân chỉ có một nhiễm sắc thể X, bất thường nhiễm sắc thể xảy ra là một sự kiện ngẫu nhiên trong quá trình hình thành các tế bào sinh sản (trứng và tinh trùng) ở cha mẹ của người bị ảnh hưởng. Một lỗi trong phân chia tế bào được gọi là không phân ly có thể dẫn đến các tế bào sinh sản có số lượng nhiễm sắc thể bất thường.
Ví dụ, một tế bào trứng hoặc tinh trùng có thể mất nhiễm sắc thể giới tính do hậu quả của sự không phân ly. Nếu một trong những tế bào sinh sản không điển hình này tham gia vào cấu trúc di truyền của trẻ, đứa trẻ sẽ có một nhiễm sắc thể X trong mỗi tế bào và thiếu nhiễm sắc thể giới tính kia.
Hội chứng Turner thể khảm cũng không di truyền. Ở một bệnh nhân bị ảnh hưởng, nó là một sự kiện ngẫu nhiên trong quá trình phân chia tế bào trong giai đoạn phát triển sớm của thai nhi. Do đó, một số tế bào của người bị ảnh hưởng có hai nhiễm sắc thể giới tính thông thường và các tế bào khác chỉ có một bản sao của nhiễm sắc thể X.
Hội chứng Turner gây ra bởi mất một phần nhiễm sắc thể X hiếm khi có thể được truyền từ thế hệ này sang thế hệ tiếp theo.
Triệu chứng lâm sàng hội chứng Turner
Khi sinh ra, những bé gái mắc hội chứng Turner có thể bị sưng tay và chân do phù bạch huyết. Ở trẻ sơ sinh, sự kết hợp của loạn sản hoặc giảm sản móng và phù bạch huyết làm cho bề ngoài của ngón tay và ngón chân giống như xúc xích. Trẻ sơ sinh cũng có tỉ lệ trật khớp hông bẩm sinh cao hơn.

Trong thời thơ ấu, các bé gái mắc hội chứng Turner thường có tầm vóc thấp. Ở tuổi thanh thiếu niên và trưởng thành, các triệu chứng biểu hiện thường liên quan đến vấn đề dậy thì và khả năng sinh sản cũng như tầm vóc thấp.
Tầm vóc thấp
Tốc độ tăng trưởng trong thời thơ ấu ở trẻ có hội chứng Turner chậm hơn bình thường một chút. Trước 11 tuổi, một số bé gái có chiều cao và tốc độ tăng trưởng trong phạm vi bình thường.
Sự phát triển nhảy vọt ở tuổi thanh thiếu niên về cơ bản là không có.
Tuổi dậy thì
Bắt đầu tăng trưởng tuyến thượng thận, khởi đầu bằng phát triển lông mu, xảy ra ở độ tuổi bình thường.
Không có sự phát triển vú nếu suy buồng trứng xảy ra trước tuổi dậy thì.
Vô kinh nguyên phát hoặc thứ phát xảy ra với suy buồng trứng.
Các đặc điểm khác:
- Nha khoa: Vòm miệng cao, đôi khi là răng so le.
- Móng: Giảm sản móng hoặc móng lồi.

- Nốt ruồi: Số lượng nốt ruồi quá nhiều khi so sánh với các thành viên khác trong gia đình.,
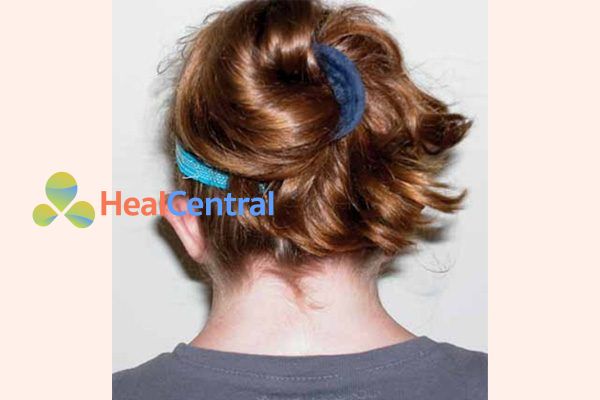
- Cổ có màng: Cổ rộng và chân tóc thấp hoặc không rõ ràng.
- Vẹo khuỷu ra ngoài.
- Biến dạng madelung của cổ tay.
- Xương đốt bàn tay và bàn chân thứ tư và thứ năm ngắn.
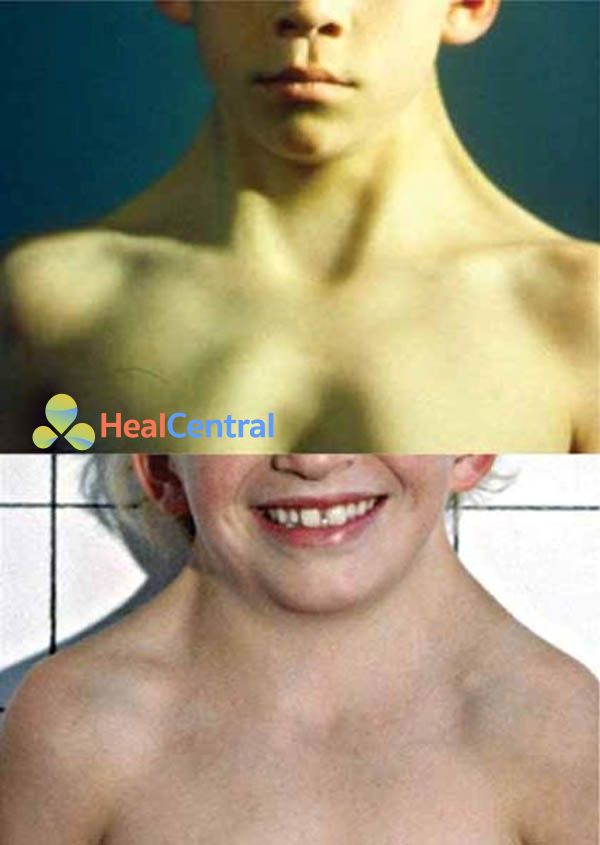
- Ngực hình khiên: Ngực có vẻ rộng và khoảng cách núm vú rộng.
- Phù bạch huyết.
- Mắt: Sụp mí mắt, mắt lé (lác), nhược thị và cườm mắt, có thể có nếp rẻ quạt, mù màu xanh – đỏ.
- Tai: Viêm tai giữa nghiêm trọng phổ biến hơn. Tai ngoài có thể quay ra sau hoặc ở vị trí thấp. Mất thính lực do xơ cứng tai thường gặp ở người lớn.
- Xuất huyết tiêu hóa: Thường do dị dạng mạch máu đường ruột, nhưng tỉ lệ mắc bệnh Crohn và viêm loét đại tràng cũng tăng lên.
- Vẹo cột sống: Xảy ra ở 10% thanh thiếu niên mắc hội chứng Turner và có thể góp phần gây tầm vóc ngắn.
- Tăng huyết áp: Có thể do hẹp động mạch chủ hoặc bất thường thận nhưng thường xảy ra ngay cả khi không có những phát hiện như vậy.
- Tiếng thổi tim: Dị tật tim mạch bao gồm giảm sản tim trái, hẹp động mạch chủ, van động mạch chủ hai lá và bóc tách động mạch chủ ở tuổi trưởng thành.
- Tuyến giáp: Suy giáp phát triển ở 10-30% bệnh nhân và thường liên quan đến sự mở rộng tuyến giáp.
- Nhão da: Các nếp gấp da lỏng lẻo, đặc biệt ở cổ là dấu hiệu ở trẻ sơ sinh. Đây là kết quả của giải quyết phù bạch huyết.
Chẩn đoán hội chứng Turner
Tiền sản
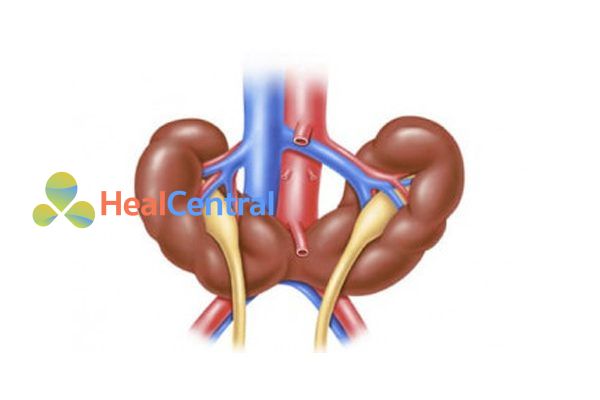
Trên siêu âm thai, hội chứng Turner được gợi ý bởi sự hiện diện của nang thanh dịch vùng gáy, thận móng ngựa, dị thường tim bên trái hoặc phù thai nhi không miễn dịch.
Hội chứng Turner có thể được chẩn đoán trước bằng cách chọc dò dịch ối hoặc lấy mẫu lông nhung màng đệm.
Xét nghiệm tiền sản không xâm lấn máu mẹ có thể được sử dụng để sàng lọc hội chứng Turner với độ nhạy và độ đặc hiệu cao.
Xét nghiệm kiểu nhân
Phân tích kiểu nhân chuẩn 30 tế bào là cần thiết để chẩn đoán hội chứng Turner và loại trừ thể khảm.
Chẩn đoán được xác nhận bằng sự hiện diện của một dòng tế bào 45,X hoặc một dòng tế bào mất nhánh ngắn của nhiễm sắc thể X (mất Xp).
Kiểu hình là nam loại trừ hội chứng Turner, bất kể kiểu nhân là gì.
Bệnh nhân mắc hội chứng Turner nên được điều tra về sự hiện diện vật liệu di truyền của nhiễm sắc thể Y bằng cách sử dụng đầu dò tâm động nhiễm sắc thể Y.
Các xét nghiệm
Gonadotropin: Cả LH và FSH có thể tăng ở những bệnh nhân không được điều trị dưới 4 tuổi. Sau đó chúng bị ức chế đến mức bình thường hoặc gần như bình thường, chỉ tăng lên mức mãn kinh sau 10 tuổi.
Xét nghiệm chức năng tuyến giáp: Do tỉ lệ suy giáp cao trong hội chứng Turner, bệnh nhân cần được xét nghiệm các chức năng tuyến giáp khi chẩn đoán. Xét nghiệm TSH sau mỗi 1-2 năm hoặc nếu các triệu chứng phát triển, vì suy giáp có thể phát triển ở độ tuổi muộn hơn.
Chuyển hóa glucose: Bất thường về chuyển hóa glucose, bao gồm đái tháo đường thực sự, phổ biến hơn ở trẻ em không bị ảnh hưởng. Sàng lọc đái tháo đường được thực hiện tốt nhất bằng cách xác định HbA1c hoặc nồng độ đường huyết lúc đói, xét nghiệm dung nạp glucose không nên được sử dụng để sàng lọc.
Thận
Khi chẩn đoán, thực hiện siêu âm thận. Cấy nước tiểu hàng năm và đo nồng độ BUN và creatinine.
Tim mạch
Thực hiện siêu âm tim và /hoặc chụp cộng hưởng từ (MRI) tim và động mạch chủ khi được chẩn đoán.
Đánh giá huyết áp 4 chi, vì tỉ lệ hẹp động mạch chủ cao.
Thính giác
Trẻ sơ sinh được chẩn đoán khi sinh nên được đánh giá thính giác.
Đánh giá thính giác chính thức được khuyến nghị khi trẻ 1 tuổi và trước khi đến trường.
Đánh giá thính giác chính thức lại mỗi 5 năm được khuyến nghị. Xét nghiệm thường xuyên hơn là cần thiết ở trẻ em bị viêm tai giữa lặp lại nhiều lần.
Người trưởng thành nên đánh giá thính giác ít nhất một lần, sau đó kiểm tra thêm nếu nghi ngờ mất thính lực.
Điều trị hội chứng Turner
Điều trị nội khoa
Hội chứng Turner là tồn tại suốt đời. Hầu hết bệnh nhân sống lâu và khỏe mạnh, nhưng một số người dễ bị mắc nhiều bệnh mạn tính. Giám sát sức khỏe bao gồm chăm sóc và theo dõi y tế cẩn thận, sàng lọc các bệnh mạn tính thường gặp. Chăm sóc dự phòng và điều trị sớm cũng rất cần thiết.
Thời thơ ấu, liệu pháp hormon tăng trưởng là tiêu chuẩn để ngăn ngừa tầm vóc thấp khi trưởng thành. Kết quả của một thử nghiệm mù đôi, đối chứng giả dược cho thấy sự kết hợp giữa hormon tăng trưởng và estrogen liều cực thấp thời thơ ấu có thể cải thiện sự tăng trưởng ở những bệnh nhân mắc hội chứng Turner. Độ tuổi lí tưởng để bắt đầu điều trị chưa rõ. Chiều cao trưởng thành cao hơn xảy ra với thời gian điều trị dài nhất trước khi bắt đầu dậy thì.
Liệu pháp thay thế estrogen thường được yêu cầu, nhưng bắt đầu quá sớm hoặc sử dụng liều quá cao có thể làm giảm chiều cao khi trưởng thành. Estrogen thường được bắt đầu ở độ tuổi 12-15. Điều trị có thể được bắt đầu với estrogen liều thấp liên tục khi 12 tuổi, hoặc ngay từ khi 5 tuổi. Đây là một chu kì với chế độ 3 tuần “on” (dùng thuốc), 1 tuần “off” (ngưng thuốc) sau 6-18 tháng. Progestin có thể được bổ sung sau. Một số tác giả tin rằng estrogen liên hợp chống chỉ định ở bệnh nhân nhi. Miếng dán estrogen trên da có thể tạo ra nồng độ estrogen sinh lý, và có thể được điều trị ưu tiên nếu dung nạp.

Hormon tăng trưởng có thể có tác dụng thuận lợi lâu dài trên lipid, ngay cả sau khi ngưng sử dụng.
Liệu pháp thay thế androgen không phải là tiêu chuẩn chăm sóc, nhưng có thể có tác dụng thuận lợi.
Điều trị ngoại khoa
Kháng sinh có thể được sử dụng trước bất cứ một thủ thục nha khoa hoặc phẫu thuật tim mạch nào ở bệnh nhân mắc bệnh van tim để dự phòng viêm nội tâm mạc bán cấp nhiễm khuẩn.
Với sẹo lồi, bệnh nhân cũng có thể xem xét phẫu thuật thẩm mỹ.

Tham vấn
Bác sĩ nội tiết
Trong suôt thời thơ ấu và thanh thiếu niên, bệnh nhân nên đi khám bác sĩ nội tiết nhi đều đặn.
Cần chú ý đến sự tăng trưởng và phát triển, tình trạng tuyến giáp và phòng chống loãng xương bằng hormone tăng trưởng, estrogen và progestin.
Bệnh nhân nên dùng hormone tăng trưởng 3-6 tháng một lần.
Bác sĩ tim mạch
Bệnh nhân tăng huyết áp hệ thống hoặc dị thường van động mạch chủ có nguy cơ bóc tách động mạch chủ cao hơn.
Bệnh nhân được phát hiện có bất thường đáng kể nên được chăm sóc theo dõi lâu dài và có thể điều trị dự phòng viêm nội tâm mạc bán cấp nhiễm khuẩn.
Do những rủi ro của giãn gốc động mạch chủ và tử vong do bóc tách động mạch chủ, đánh giá tim (bao gồm siêu âm tim) có thể có giá trị sau mỗi 5 năm, ngay cả ở những bệnh nhân có kết quả kiểm tra tim mạch ban đầu bình thường.
Bệnh nhân dự tính có thai nên được đánh giá tim mạch hoàn chỉnh trước khi thử hỗ trợ sinh sản hoặc thụ thai.
Bệnh nhân có hẹp hoặc giãn động mạch chủ có nguy cơ phình hoặc vỡ động mạch chủ cao hơn.
Bác sĩ thận hoặc tiết niệu
Gần 1/3 bệnh nhân có bất thường về thận có thể cần được đánh giá và chăm sóc theo dõi bởi bác sĩ chuyên khoa thận. Những bệnh nhân này tối thiểu nên cấy nước tiểu, đo nồng độ BUN và creatinine hàng năm.
Những bệnh nhân có thận móng ngựa tăng nguy cơ khối u Wilms. Bệnh nhân bị thận móng ngựa nên được siêu âm thận kiểm tra mỗi 4-6 tháng cho đến khi 8 tuổi và sau đó là mỗi 6-12 tháng.
Nhà tâm lý học
Sức khỏe tâm lý tổng thể là tốt, nhưng điểm yếu nhận thức cụ thể hoặc khuyết tật học tập có thể có. Đánh giá trí thông minh, khả năng học tập, kỹ năng vận động và sự trưởng thành xã hội nên được thực hiện trước khi trẻ học mẫu giáo.
Các vấn đề về toán học và các kĩ năng không gian trực quan (ví dụ: đọc bản đồ) khá phổ biến.
Rối loạn tăng động giảm chú ý phổ biến ở những bé gái mắc hội chứng Turner hơn ở những bé gái nói chung.
Trí thông minh thường bình thường, nhưng những người có nhiễm sắc thể vòng có thể bị suy giảm trí thông minh.
Như với bất kì bệnh mạn tính nào, cần chú ý đến việc thúc đẩy xã hội hóa lành mạnh, lập kế hoạch nghề nghiệp và dạy nghề phù hợp. Bệnh nhân mắc hội chứng Turner có nhiều khả năng được tuyển dụng hơn so với những phụ nữ trưởng thành khác, mặc dù ít có khả năng kết hôn hơn.
Chế độ ăn
Yêu cầu về chế độ ăn uống tương tự như người bình thường.
Cả tầm vóc thấp và suy buồng trứng đều là những yếu tố nguy cơ gây loãng xương, cần đảm bảo cung cấp đủ lượng calci (1.0-1.5g) và vitamin D (tối thiểu 400 IU) hàng ngày.
Bệnh nhân nên tránh béo phì vì nó làm tăng nguy cơ huyết áp cao và kháng insulin.
Bệnh nhân có tầm vóc thấp cần ít calories hơn so với những người có chiều cao bình thường.
Hoạt động thể chất
Hoạt động thể chất nên được khuyến khích vì nó giúp phòng ngừa béo phì và loãng xương.
Để xem bệnh nhân có đủ điều kiện cho các môn thể thao cạnh tranh hoặc đối kháng hay không, bác sĩ tim mạch sau sẽ là người quyết định sau khi đánh giá toàn diện.

Tiên lượng hội chứng Turner
Tiên lượng chung cho bệnh nhân mắc hội chứng Turner là tốt.
Ngay cả với liệu pháp hormone tăng trưởng, hầu hết các bệnh nhân đều thấp hơn mức trung bình.
Hội chứng Turner không gây chậm phát triển trí tuệ.
Tuổi thọ bệnh nhân có ngắn hơn một chút so với mức trung bình nhưng có thể được cải thiện bằng cách chú ý đến các bệnh mạn tính liên quan, chẳng hạn như béo phì và tăng huyết áp.
Hầu như tất cả các bệnh nhân đều vô sinh, nhưng họ có thể mang thai với phôi của người hiến tặng.