Giới thiệu chung
Lịch sử ra đời
Carbapenem là một phân nhóm kháng sinh thuộc nhóm β-lactam. Đây là một nhóm kháng sinh ra đời khá muộn so với các Penicillin và Cephalosporin, tuy vậy chúng lại đóng một vai trò cực kỳ quan trọng trên lâm sàng. Đây gần như là nhóm “kháng sinh cuối cùng”, được dùng để điều trị nhiều trường hợp nhiễm khuẩn nặng và đe dọa tính mạng. Với phổ tác dụng cực rộng, cùng hoạt tính cao trên nhiều loại vi khuẩn, có thể nói, Carbapenem chính là “đại ca” của các kháng sinh.
Tất cả mọi thứ bắt đầu từ cuối những năm 1960, khi mà sự phát triển của các enzyme β-lactamase làm cho việc điều trị bằng kháng sinh Penicillin và Cephalosporin trở nên ngày càng khó khăn hơn. Điều này thúc đẩy các nhà khoa học tích cực đi tìm các chất ức chế β-lactamase. Và chất ức chế β-lactamase đầu tiên được tìm ra trong thời gian đó chính là Acid olivanic. Bản thân cấu trúc hóa học của chất này khá giống cấu trúc lõi của các phân tử kháng sinh Carbapenem hiện tại. Nó được thu từ dịch chiết của loài xạ khuẩn Streptomyces clavuligerus. Tuy nhiên, mặc dù ức chế enzyme β-lactamase tốt, chất này lại rất kém bền về mặt hóa học, cộng thêm với việc khả năng thấm qua lớp màng ngoài của vi khuẩn gram âm kém, nên chất này hiện nay không còn được sử dụng trên lâm sàng nữa. Tuy vậy, cũng không cần mất quá nhiều thời gian để các nhà khoa học phát triển 2 chất ức chế β-lactamase tiếp theo, đó là Acid clavulanic và Thienamycin. Acid clavulanic thì chắc hẳn bạn đọc đã nhận ra, đây là một chất ức chế β-lactamase rất phổ biến hiện nay (Thường kết hợp với các kháng sinh Amoxicillin và Ticarcillin, các biệt dược nổi tiếng của nó tương ứng là Augmentin và Timentin). Acid clavulanic cũng được sản xuất từ dịch chiết của xạ khuẩn S.clavuligerus. Thienamycin thì được chiết xuất từ dịch chiết của một chủng xạ khuẩn khác, S.cattleya. Thienamycin mang trong mình cấu trúc cốt lõi của một Carbapenem và nó được coi như là Carbapenem đầu tiên. Sự phát hiện ra Thienamycin là một điều rất quan trọng, nó đóng vai trò cung cấp bộ khung cho việc tổng hợp các Carbapenem đang được sử dụng trên lâm sàng hiện nay.
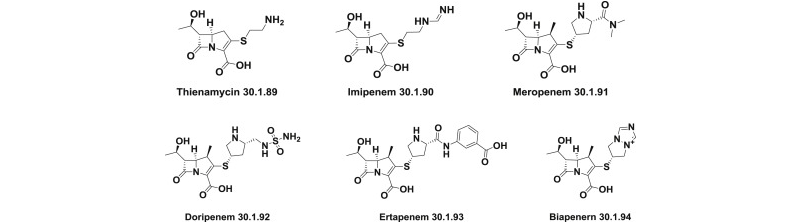
Không chỉ có tác dụng ức chế β-lactamase mạnh, Thienamycin còn thể hiện hoạt tính kháng sinh với phổ rộng, với phổ tác dụng bao trùm lên các vi khuẩn gram dương như tụ cầu nhạy cảm với Methicillin và liên cầu, các vi khuẩn gram âm như trực khuẩn mủ xanh (Pseudomonas aeruginosa), các vi khuẩn kị khí như Bacteroides fragilis. Điều này sau đó đã được các nhà khoa học báo cáo tại cuộc họp Interscience Conference on Antimicrobial Agents and Chemotherapy (ICAAC) lần thứ 16 năm 1976. Tuy vậy, cuối cùng thì Thienamycin vẫn không thể trở thành kháng sinh Carbapenem đầu tiên được tiếp thị trên thị trường, cũng bởi độ ổn định hóa học khá kém. Kháng sinh nhóm Carbapenem đầu tiên được tiếp thị trên thị trường là Imipenem (MK0787), được tạo ra bằng phản ứng N-formimidoyl hóa. Imipenem đã sẵn sàng để điều trị các nhiễm khuẩn nặng từ năm 1985. Tuy nhiên, nó không được dùng đơn độc mà bắt buộc phải phối hợp với Cilastatin. Nguyên nhân là bởi Imipenem bị thủy phân bởi enzyme dehydropeptidase I (DHP-I) ở ống thận. Sự thủy phân này làm cho nồng độ Imipenem trong máu bị suy giảm và không đạt được mục tiêu điều trị, đồng thời làm độc tính trên thận tăng. Cilastatin là một chất ức chế DHP-I, từ đó bảo vệ Imipenem khỏi bị phá hủy, đảm bảo nồng độ điều trị trong máu cũng như bảo vệ thận. Một Carbapenem khác cũng cần được bảo vệ bằng chất ức chế DHP-I là Panipenem, chất này chỉ được sử dụng tại Nhật Bản, phối hợp với chất ức chế DHP-I là Betamipron. Một cách khá thú vị khác có thể được sử dụng để giúp phân tử kháng sinh không bị phá hủy bởi DHP-I, đó là gắn thêm nhóm methyl (-CH3) ở vị trí 1-β. Meropenem, Doripenem và Ertapenem đều có nhóm methyl ở vị trí này.
Cấu trúc hóa học
Các kháng sinh nhóm này có cấu trúc hóa học vòng β-lactam đặc trưng.
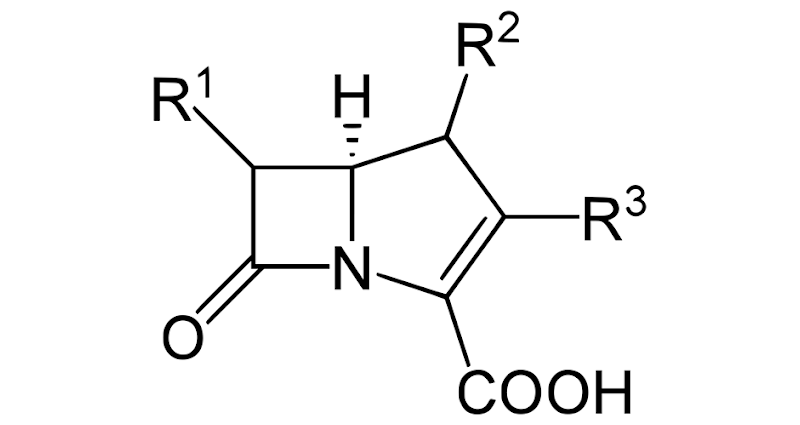
Với cấu trúc vòng 5 cạnh khá giống Penicillin nhưng nguyên tử S bị thay bằng nguyên tử C, sức căng của vòng giảm và độ bền với enzyme β-lactamase của kháng sinh tăng lên rất nhiều (tất nhiên độ bền với enzyme còn tăng lên nhờ cấu hình trans). Nếu sắp xếp theo thứ tự tăng dần độ bền với enzyme β-lactamase, ta có thứ tự như sau: Penicillin < Cephalosporin < Carbapenem.
Tất cả các kháng sinh nhóm Carbapenem đều có nhóm thế R1 giống nhau, đó là 1-hydroxyethyl (nguyên tử C bất đối có cấu hình R). Nhóm thế R2 thì có 2 lựa chọn: nguyên tử H hoặc nhóm methyl. Nhóm thế R3 là nhóm thế có sự khác biệt nhau nhiều nhất giữa các kháng sinh trong nhóm và sẽ quyết định nhiều đến các thông số dược động học và dược lực học.
Tham khảo thêm: THUỐC KHÁNG SINH: CƠ CHẾ TÁC DỤNG, PHÂN LOẠI 9 NHÓM KHÁNG SINH
Dược lý học
Dược lực học
Cơ chế tác dụng
Về cơ chế tác dụng, các kháng sinh nhóm Carbapenem có cơ chế tác dụng giống hệt như các kháng sinh khác trong cùng nhóm β-lactam, đó là ức chế tổng hợp vách tế bào vi khuẩn, từ đó làm co vi khuẩn chết.
Vậy làm thế nào mà nó có thể ức chế tổng hợp được vách tế bào vi khuẩn? Câu trả lời đó là thông qua ức chế hình thành một thành phần quan trọng của vách tế bào vi khuẩn, đó là peptidoglycan. Peptidoglycan là một polymer có cấu trúc không gian kiểu mạng lưới, rất bền chắc và có vai trò bảo vệ vi khuẩn trước những yếu tố tấn công của môi trường, đồng thời duy trì hình dạng của tế bào và giúp vi khuẩn không bị vỡ trước áp lực thẩm thấu cực lớn từ bên trong tế bào.
Cấu trúc lớp vách tế bào ở 2 loại tế bào vi khuẩn gram dương và gram âm rất khác nhau: Dù cùng chứa lớp peptidoglycan, nhưng lớp peptidoglycan ở vi khuẩn gram dương rất dày và chiếm phần lớn vách tế bào, còn lớp peptidoglycan ở vi khuẩn gram âm lại khá mỏng và chiếm một phần không lớn trong vách tế bào, thay vào đó nó còn có một lớp màng ngoài (outer membrane) được cấu tạo từ lớp phospholipid kép, cùng nhiều thành phần khác trên bề mặt. Khả năng thấm được của kháng sinh qua lớp màng ngoài này sẽ liên quan trực tiếp đến việc liệu kháng sinh có thể có tác dụng hay không. Thông thường thì các vi khuẩn gram âm sẽ có khả năng đề kháng tốt hơn với các kháng sinh nhóm này so với các vi khuẩn gram dương.
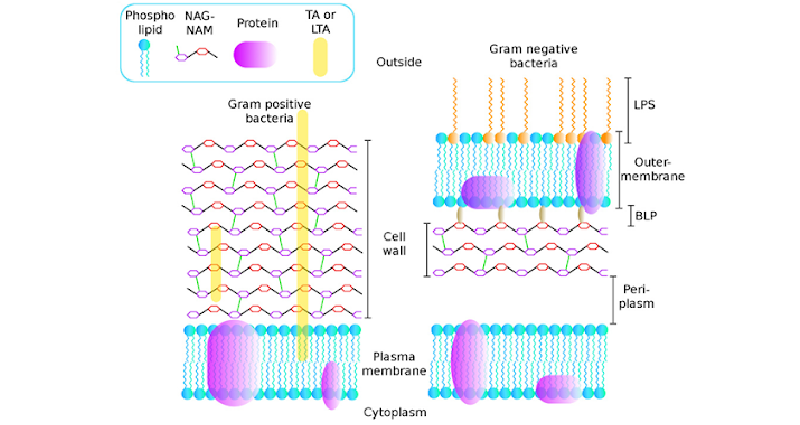
Peptidoglycan là một polymer nên nó phải được cấu tạo từ các monomer. Các monomer của peptidoglycan gồm có 2 thành phần chính là N-acetylglucosamine và N-acetylmuramic acid, ngoài ra còn có thêm một chuỗi pentapeptide nhỏ làm cầu nối liên kết chéo với các monomer khác. Chính các liên kết chéo này giúp peptidoglycan có cấu trúc kiểu mạng lưới bền chắc.
Để có thể hình thành được liên kết chéo giữa các monomer, cần có sự xúc tác của một enzyme có tên gọi là transpeptidase (sau này hay được gọi với cái tên PBP hơn, đây là cụm từ viết tắt của Penicillin-Binding Protein: Protein gắn Penicillin). Transpeptidase là enzyme chịu trách nhiệm cắt đi đầu amino acid cuối cùng của chuỗi pentapeptide là D-Ala để hình thành nên liên kết chéo với chuỗi pentapeptide khác. Cơ chất của enzyme này chính là đầu D-Ala-D-Ala của chuỗi pentapeptide. Các kháng sinh nhóm β-lactam, trong đó bao gồm có các kháng sinh nhóm Carbapenem, có cấu trúc hóa học cũng như cấu trúc không gian tương đồng với đầu D-Ala-D-Ala này, do đó nó ức chế enzyme theo cơ chế cạnh tranh. Các phân tử kháng sinh có khả năng liên kết với trung tâm hoạt động của enzyme một cách không hồi phục bằng liên kết cộng hóa trị với một amino acid có tên là Serine, từ đó làm enzyme bị bất hoạt vĩnh viễn (không hồi phục). Như vậy liên kết chéo giữa các monomer trong cấu trúc kiểu mạng của peptidoglycan không được hình thành, làm thành tế bào trở nên yếu hơn và dễ dàng bị phá vỡ từ bên trong do sự chênh lệch áp suất thẩm thấu. Cơ chế cụ thể của sự ly giải tế bào này chưa hoàn toàn được hiểu rõ.
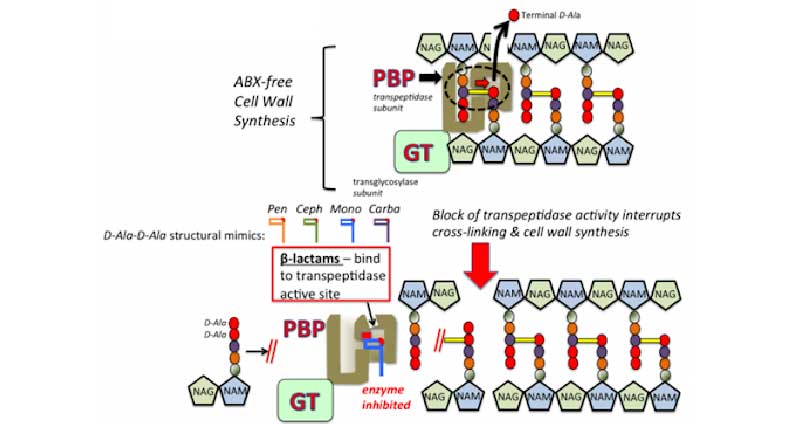
Với cơ chế tác dụng độc nhất này, các kháng sinh nhóm Carbapenem chỉ ảnh hưởng lên các tế bào vi khuẩn mà không ảnh hưởng lên các tế bào người bình thường, do tế bào người chỉ có màng tế bào chứ không có vách tế bào.
Phổ tác dụng
Nhìn chung thì với cơ chế tác dụng của các kháng sinh nhóm Carbapenem, phổ tác dụng của nó có thể bao trùm lên hầu như mọi loại vi khuẩn, và thực tế lâm sàng đã chứng minh điều này. Loại kháng sinh này gần như “không ngán” bất kỳ loại vi khuẩn nào. Để ghi nhớ phổ tác dụng của nhóm kháng sinh này rất đơn giản, bạn chỉ cần nhớ các vi khuẩn mà Carbapenem không có phổ tác dụng trên nó là được.
Các vi khuẩn sau không nằm trong phổ tác dụng của các kháng sinh nhóm Carbapenem:
- Tụ cầu kháng Methicillin, bao gồm tụ cầu vàng kháng Methicillin (Methicillin-Resistant Staphylococcus aureus, gọi tắt là MRSA) và tụ cầu da kháng Methicillin (Methicillin-Resistant Staphylococcus epidermidis, gọi tắt là MRSE): Đây là các vi khuẩn mà kháng sinh nhóm này không thể điều trị được. MRSA hoặc MRSE đã phát triển các PBP2a có ái lực gắn với kháng sinh nhóm β-lactam rất yếu. Do vậy hầu như các kháng sinh nhóm β-lactam vô dụng với những loại vi khuẩn này, bao gồm cả các Carbapenem. Chỉ có các Cephalosporin thế hệ 5 như Ceftaroline fosamil mới là các β-lactam trị được những loại vi khuẩn này.
- Các vi khuẩn không điển hình, còn gọi là vi khuẩn nội bào: Nhóm này bao gồm các loại vi khuẩn phổ biến là Mycoplasma, Chlamydia và Rickettsia. Tất cả các vi khuẩn trong nhóm này đều không có vách tế bào, vậy nên chúng đề kháng tự nhiên với các Carbapenem.
- Clostridium difficile: Đây là một vi khuẩn kỵ khí, gram dương, sống trong hệ khuẩn chí bình thường ở ruột già. Bình thường sự phát triển của nó bị cạnh tranh bởi nhiều loại vi khuẩn khác trong đường ruột. Tuy nhiên, khi sử dụng kháng sinh phổ rộng mà không có tác dụng trên vi khuẩn này, chúng có thể bùng phát (do lúc này các vi khuẩn khác trong đường ruột đã bị tiêu diệt nhiều) và gây ra một tình trạng gọi là viêm đại tràng giả mạc do C.difficile. Đây là một tình trạng nguy hiểm và có thể gây tử vong cho bệnh nhân nhanh chóng.
Nói thêm một chút về phổ tác dụng của các kháng sinh nhóm Carbapenem. Mặc dù nói chung là có phổ rộng, nhưng giữa các Carbapenem khác nhau thì phổ tác dụng cũng có sự khác nhau đôi chút. Chúng ta sẽ chỉ nói về các Carbapenem được sử dụng phổ biến trên toàn thế giới, đó là Imipenem, Meropenem, Doripenem và Ertapenem. Phổ tác dụng của Imipenem có ưu thế trên các vi khuẩn gram dương hơn, trong khi phổ tác dụng của Meropenem và Ertapenem lại có ưu thế trên các vi khuẩn gram âm hơn. Doripenem có tác dụng tốt trên cả hai loại vi khuẩn. Một số lưu ý cần ghi nhớ về phổ tác dụng của các kháng sinh nhóm này, đó là:
- Ertapenem không có phổ tác dụng trên trực khuẩn mủ xanh (Pseudomonas aeruginosa). Ba Carbapenem còn lại thì có phổ trên vi khuẩn này.
- Imipenem có hiệu lực mạnh hơn Meropenem trên vi khuẩn Acinetobacter baumannii.
- Doripenem có hiệu lực trên trực khuẩn mủ xanh và A.baumannii mạnh hơn Imipenem và Meropenem.
Cơ chế đề kháng
Việc sử dụng ngày càng nhiều các kháng sinh nhóm Carbapenem trên lâm sàng, đặc biệt là cho các nhiễm khuẩn bệnh viện nặng, đã làm cho tình trạng đề kháng kháng sinh ngày càng tồi tệ hơn. Đôi khi, chính tác dụng diệt khuẩn mạnh cùng với phổ tác dụng rộng lại khiến cho Carbapenem trở thành một “con dao hai lưỡi”, dễ bị lạm dụng hơn.
Các cơ chế đề kháng với kháng sinh nhóm Carbapenem bao gồm 4 loại, tương tự như cơ chế đề kháng với các kháng sinh nhóm β-lactam nói chung: Thay đổi đích tác dụng, sản xuất enzyme phá hủy thuốc, giảm tính thấm màng tế bào với thuốc và xuất hiện các bơm tống thuốc. Các cơ chế này có thể chỉ xuất hiện đơn độc, nhưng cũng có thể kết hợp với nhau làm tăng hiệu quả đề kháng kháng sinh của vi khuẩn.
- Thay đổi đích tác dụng của kháng sinh: Đích tác dụng của các kháng sinh nhóm này chính là PBP. Việc thay đổi PBP một khi đã xảy ra thì thường dẫn đến sự đề kháng với tất cả các kháng sinh nhóm β-lactam nói chung không riêng gì Carbapenem. Sự thay đổi PBP có thể là do đột biến gen suy định cấu trúc của PBP, hoặc tự sản xuất ra PBP mới có khả năng kháng với Carbapenem. Đây là cơ chế đề kháng phổ biến ở các vi khuẩn gram dương, bao gồm cả MRSA và MRSE.
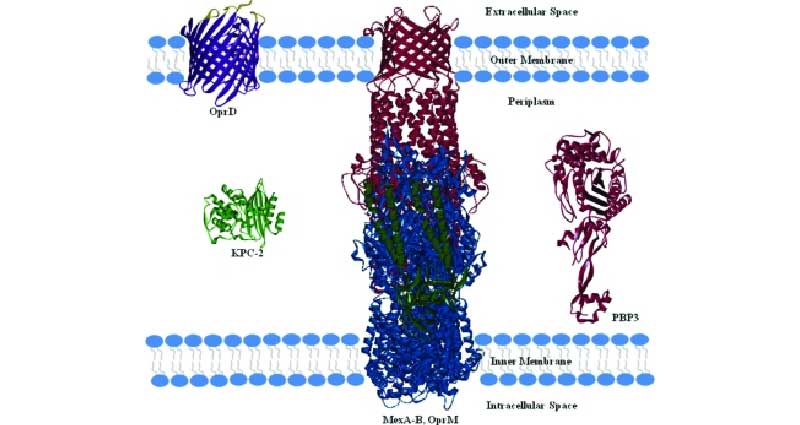
- Sản xuất enzyme phá hủy kháng sinh: Enzyme phá hủy các kháng sinh nhóm β-lactam có tên gọi chung là các β-lactamase. Đây là cơ chế đề kháng phổ biến nhất, hiệu quả nhất và cũng là cơ chế được các nhà khoa học nghiên cứu nhiều nhất. Các enzyme β-lactamase có khả năng thủy phân được vòng β-lactam của các kháng sinh nhóm Carbapenem được gọi là các carbapenemase. Có 3 nhóm carbapenemase khác nhau là nhóm A (ví dụ: KPC, SME và GES), nhóm B (ví dụ: các metallo-β-lactamase như IMP, NDM và VIM) và nhóm D (ví dụ: các OXA-23, 48, 51, 55, 58 và 143).
- Giảm tính thấm màng tế bào với kháng sinh: Cơ chế này chỉ xảy ra ở các vi khuẩn gram âm. Lý do là bởi để các kháng sinh nhóm Carbapenem có thể ức chế được PBP của các vi khuẩn này, phân tử kháng sinh cần đi qua được lớp màng ngoài thông qua khuếch tán thụ động qua các kênh porin (có bản chất là các protein). Các vi khuẩn có thể đột biến thay đổi các tính chất của các kênh porin này như thay đổi cấu trúc làm giảm ái lực của nó với kháng sinh, hoặc giảm số lượng các kênh porin này trên lớp màng ngoài…, từ đó làm giảm khả năng kháng sinh đi vào vùng không gian chu chất bên trong và ức chế PBP của vi khuẩn. Cơ chế này đặc biệt nổi tiếng ở trực khuẩn mủ xanh, thông qua sự thay đổi OprD.
- Bơm tống kháng sinh (Efflux Pump): Các bơm này có tác dụng đẩy kháng sinh ra khỏi vùng không gian chu chất của vi khuẩn ngay khi chúng vào được khu vực này. Nói vậy có nghĩa là bơm tống kháng sinh này chỉ có biểu hiện ở các vi khuẩn gram âm, chứ không có ở các vi khuẩn gram dương.
Chất ức chế β-lactamase
Với sự xuất hiện của ngày càng nhiều các enzyme β-lactamase, có khả năng phá hủy cả các cấu trúc vòng β-lactam bền vững nhất của Carbapenem, các chất ức chế β-lactamase được phát triển như một lẽ tất yếu. Trước đây, các kháng sinh nhóm Carbapenem chủ yếu được sử dụng đơn độc chứ không có phối hợp với các chất ức chế β-lactamase, nguyên nhân là bởi các nhà lâm sàng không chứng minh được hiệu quả lâm sàng của việc phối hợp các kháng sinh nhóm Carbapenem với các chất ức chế β-lactamase cổ điển là Acid clavulanic, Sulbactam và Tazobactam.
Tuy nhiên, hiện nay, với sự ra đời của các chất ức chế β-lactamase mới, đã xuất hiện những biệt dược phối hợp giữa các kháng sinh nhóm β-lactam với chất ức chế β-lactamase cho hiệu quả điều trị cao. Các phối hợp như vậy trên lâm sàng hiện nay là Imipenem/Cilastatin/Relebactam và Meropenem/Vaborbactam. Imipenem/Cilastatin/Relebactam đã được phê duyệt cho nhiễm trùng đường tiết niệu có biến chứng, bao gồm cả viêm thận – bể thận, nhiễm trùng ổ bụng có biến chứng và viêm phổi bệnh viện hoặc viêm phổi thở máy, còn Meropenem/Vaborbactam đã được phê duyệt cho nhiễm trùng đường tiết niệu có biến chứng, bao gồm cả viêm thận – bể thận.
Dược động học
Hấp thu: Các kháng sinh nhóm này bắt buộc phải dùng đường truyền tĩnh mạch bởi không thể hấp thu qua đường uống. Khi dùng thuốc theo đường tĩnh mạch, không có quá trình hấp thu do thuốc được đưa thẳng vào máu.
Phân bố: Giống như các kháng sinh khác cùng nhóm là các Penicillin và Cephalosporin, các kháng sinh nhóm Carbapenem có cấu trúc thân nước nên thấm tốt và mô và các dịch trong cơ thể. Các kháng sinh nhóm này nhìn chung qua hàng rào máu não tốt và đạt được nồng độ điều trị trong dịch não tủy. Khả năng qua hàng rào nhau thai và vào sữa mẹ khá kém.
Chuyển hóa: Các kháng sinh nhóm này hầu như không bị chuyển hóa. Imipenem và Panipenem bị chuyển hóa bởi enzyme DHP-I ở ống thận, nên phải dùng cùng các chất ức chế DHP-I.
Thải trừ: Thải trừ dưới dạng nguyên vẹn qua nước tiểu. Các Carbapenem nhìn chung có thời gian bán thải ngắn, hầu hết phải dùng 3-4 lần/ngày, trừ Ertapenem có thời gian bán thải dài hơn nên có thể được dùng theo chế độ liều 1 lần/ngày.
Tác dụng – Chỉ định
Các kháng sinh nhóm Carbapenem nói riêng cũng giống như các kháng sinh nhóm β-lactam nói chung, có tác dụng diệt khuẩn phụ thuộc thời gian. Thời gian mà nồng độ kháng sinh trong máu (nói đúng hơn là nồng độ kháng sinh ở vị trí nhiễm khuẩn) lớn hơn MIC (nồng độ ức chế tối thiểu vi khuẩn) sẽ quyết định hiệu quả điều trị của kháng sinh. Tác dụng diệt khuẩn của các kháng sinh nhóm Carbapenem đạt được càng tốt khi số lượng vi khuẩn trong ổ nhiễm khuẩn càng ít.
Các kháng sinh nhóm này được chỉ định cho các trường hợp nhiễm trùng nặng, đe dọa tính mạng, nhiễm trùng bệnh viện (muốn sử dụng các kháng sinh này, bác sĩ thường phải xin ý kiến của trưởng khoa hoặc giám đốc bệnh viện):
- Nhiễm trùng huyết.
- Viêm màng não.
- Viêm phổi bệnh viện hoặc viêm phổi thở máy.
- Nhiễm trùng ổ bụng có biến chứng.
- Nhiễm trùng da và mô mềm có biến chứng.
- Nhiễm trùng đường tiết niệu có biến chứng.
- Một số tình trạng khác.
Các chỉ định có thể có trong tờ thông tin sản phẩm của thuốc, nhưng đôi lúc một số chỉ định cũng có thể không có trong các tờ này, lúc này chỉ định đó là chỉ định ngoài nhãn (off-label) của thuốc.
Xem thêm: Kháng sinh nhóm Macrolide: Cơ chế tác dụng và cách dùng
Cách dùng – Liều dùng
Các kháng sinh này được dùng theo đường truyền tĩnh mạch, với thời gian truyền khác nhau giữa các kháng sinh. Truyền tĩnh mạch liên tục có vẻ cho hiệu quả điều trị tốt hơn truyền tĩnh mạch ngắt quãng trong nhiều nghiên cứu, tuy nhiên điều này cũng gặp những vấn đề về độ ổn định cũng như độc tính của thuốc.

Liều dùng:
– Imipenem:
- Imipenem/Cilastatin: Với nhiễm trùng nhẹ hoặc trung bình, có thể chỉ cần sử dụng mức liều 500-750 mg mỗi 12 giờ, với các nhiễm trùng nặng hơn, liều dùng có thể tăng liên 500 mg mỗi 6 giờ hoặc 1 g mỗi 8 giờ. Liều vẫn có thể được xem xét tăng lên khi độ nhạy cảm của vi khuẩn giảm. (Liều dùng được tính theo Imipenem)
- Imipenem/Cilastatin/Relebactam: Liều dùng tương tự như Imipenem/Cilastatin khi tính theo Imipenem.
– Meropenem:
- Meropenem: Liều dùng thông thường là 500-1000 mg mỗi 8 giờ, liều tối đa 2 g mỗi 8 giờ.
- Meropenem/Vaborbactam: Liều dùng tương tự như trên khi tính theo Meropenem.
– Doripenem: Liều dùng thông thường là 500 mg mỗi 8 giờ.
– Ertapenem: Liều dùng thông thường là 1 g/ngày.
Những liều dùng ở trên chỉ là liều dùng cho người lớn bình thường khỏe mạnh, trẻ em sẽ có liều dùng riêng, thường được tính theo cân nặng.
Tác dụng không mong muốn
Dị ứng và quá mẫn: Nguyên nhân của phản ứng dị ứng do Carbapenem là do khi liên kết với protein huyết tương, các Carbapenem từ một bán kháng nguyên đã chuyển thành một kháng nguyên hoàn chỉnh, kháng nguyên này có khả năng kích hoạt một loạt các phản ứng của hệ miễn dịch. Nếu các phản ứng này nhẹ, bệnh nhân sẽ gặp phải các triệu chứng như nổi mày đay, phát ban, ngứa ngáy… Các phản ứng nhẹ thường không làm bệnh nhân quá khó chịu và có thể chấp nhận được khi sử dụng các Carbapenem. Tuy nhiên, điều đáng lo ngại là nếu các phản ứng dị ứng nghiêm trọng, bệnh nhân có thể gặp phải các tình trạng đe dọa tính mạng, như sốc phản vệ, hội chứng Lyell (hay hoại tử thượng bì nhiễm độc [TEN]), hội chứng Stevens-Johnson… Khả năng gây ra các phản ứng dị ứng của Carbapenem là nhỏ hơn so với các kháng sinh cùng nhóm là Penicillin và các Cephalosporin (Penicillin < Cephalosporin < Carbapenem). Nguy cơ dị ứng chéo giữa các kháng sinh nhóm Carbapenem với các kháng sinh nhóm Cephalosporin và Penicillin là rất thấp, nên những bệnh nhân đã từng có tiền sử gặp phải phản ứng dị ứng nghiêm trọng với các Penicillin và Cephalosporin vẫn có thể sử dụng các Carbapenem như bình thường. Nếu có phản ứng dị ứng nghiêm trọng xảy ra, cần ngừng thuốc ngay lập tức và điều trị dị ứng.
Độc tính trên thận: Nhìn chung các thuốc kháng sinh nhóm này đều có độc tính trên thận, nhưng ở ngưỡng có thể chấp nhận được.
Viêm đại tràng giả mạc do bùng phát C.difficile: Đã nói ở trên. Đây là một tình trạng nguy hiểm và có thể gây tử vong cho bệnh nhân.
Độc tính thần kinh: Có thể xảy ra khi dùng liều cao hơn bình thường, thường gặp ở các bệnh nhân bị suy giảm chức năng thận làm cho nồng độ thuốc trong máu tăng cao. Co giật là triệu chứng phổ biến nhất, đặc biệt là với Imipenem.
Các tác dụng không mong muốn khác: Đau đầu, mệt mỏi, lo lắng, mất ngủ, buồn nôn, nôn, đau bụng, tiêu chảy, tăng men gan, sốt, phản ứng đau tại đường truyền, tụt huyết áp, yếu cơ, bội nhiễm nấm Candida miệng…
Chống chỉ định
Quá mẫn cảm với bất cứ thành phần nào của thuốc.
Tiền sử dị ứng với các kháng sinh nhóm Carbapenem mức độ nghiêm trọng.
Tương tác thuốc
Phối hợp với các kháng sinh nhóm Aminoside: Mặc dù sự phối hợp này đem lại tác dụng hiệp đồng trên lâm sàng với nhiều kháng sinh cùng nhóm β-lactam với Carbapenem là các Penicillin và Cephalosporin, nhưng bằng chứng về hiệu quả của phối hợp này với các kháng sinh nhóm Carbapenem là không rõ ràng, thành ra gần như không có nhiều hướng dẫn điều trị khuyến cáo sử dụng phối hợp này. Đa phần các phối hợp này chỉ nên dùng khi không còn cách nào khác, khi mà việc sử dụng Carbapenem đơn độc không đem lại hiệu quả và bệnh nhân bị đe dọa tính mạng.
Các phối hợp kháng sinh có thể nhằm mục đích mở rộng phổ tác dụng. Ví dụ: Trong trường hợp nhiễm khuẩn có nghi ngờ sự xuất hiện của vi khuẩn kị khí thì việc phối hợp thêm với Metronidazole là cần thiết. Các kháng sinh nhóm Carbapenem mặc dù cũng có phổ tác dụng trên vi khuẩn kị khí nhưng lại không có tác dụng trên C.difficile. Một ví dụ khác là trường hợp điều trị viêm phổi bệnh viện nặng không rõ nguyên nhân. Việc điều trị cần phải bao phủ tất cả các vi khuẩn có khả năng gây bệnh và Carbapenem không thể bao phủ được các vi khuẩn không điển hình (Mycoplasma pneumoniae, Chlamydia pneumoniae…), do đó cần phối hợp thêm với các kháng sinh nhóm Fluoroquinolone như Levofloxacin hay Moxifloxacin để bao phủ các vi khuẩn này.
Phối hợp với các thuốc chống đông máu đường uống kháng vitamin K (như Warfarin): Tác dụng chống đông máu được tăng cường, tăng nguy cơ chảy máu cho bệnh nhân. Nguyên nhân là do các vi khuẩn đường ruột – nguồn cung cấp vitamin K lớn cho cơ thể, bị tiêu diệt nhiều.
Phối hợp với Probenecid: Nồng độ các kháng sinh trong máu tăng lên do cạnh tranh thải trừ ở ống thận. Cần giảm liều kháng sinh khi phối hợp để tránh độc tính của thuốc.
Phối hợp với Valproic acid: Nồng độ Acid valproic trong máu giảm xuống, làm giảm hiệu quả điều trị động kinh. Nên tránh sự phối hợp này.
Lưu ý và thận trọng khi sử dụng thuốc
Với các bệnh nhân từng có tiền sử dị ứng nghiêm trọng khi sử dụng các Penicillin hoặc Cephalosporin: Sử dụng thận trọng.
Theo dõi chức năng thận của bệnh nhân liên tục trong quá trình điều trị. Theo dõi đồng thời cả các triệu chứng của ngộ độc thần kinh.
Nếu bệnh nhân bị tiêu chảy không ngừng được, cần nghi ngờ ngay đến viêm đại tràng giả mạc do C.difficile. Tình trạng này được điều trị bằng Metronidazole, Vancomycin (đường uống) hoặc Fidaxomicin.
Sử dụng thuốc trên đối tượng đặc biệt
Người già và trẻ em: Cần đánh giá chức năng thận và hiệu chỉnh liều nếu cần thiết ở người già (do người già thường có chức năng thận suy giảm), hiệu chỉnh liều cho trẻ em theo cân nặng (do chức năng thận thường chưa hoàn chỉnh, đặc biệt là với trẻ sơ sinh và trẻ đẻ non).
Phụ nữ có thai và đang cho con bú: Nhìn chung, các kháng sinh nhóm Carbapenem có thể sử dụng một cách an toàn cho các đối tượng này. Phân loại an toàn cho phụ nữ có thai: B.
Một số nghiên cứu và thử nghiệm lâm sàng
– Thử nghiệm lâm sàng pha II dò mức liều của Relebactam khi phối hợp với Imipenem/Cilastatin trong điều trị nhiễm trùng ổ bụng có biến chứng. Kết quả thử nghiệm cho thấy dựa trên áp dụng PK/PD (dược động học/dược lực học), sự kết hợp giữa Imipenem 500 mg và Relebactam 250 mg mỗi 6 giờ bao phủ được hơn 90% các vi khuẩn đề kháng Carbapenem.

– Thử nghiệm lâm sàng ngẫu nhiên TANGO II so sánh hiệu quả và an toàn của Meropenem/Vaborbactam với liệu pháp điều trị tốt nhất trên điều trị các chủng Enterobacteriaceae kháng Carbapenem (CRE). Kết luận được đưa ra, đó là sử dụng Meropenem/Vaborbactam đơn độc trên các chủng CRE có liên quan đến tỷ lệ khỏi lâm sàng cao hơn, tỷ gặp độc tính trên thận thấp hơn và tỷ lệ tử vong giảm so với liệu pháp điều trị tốt nhất.
Tài liệu tham khảo
Krisztina M. Papp-Wallace, Andrea Endimiani, Magdalena A. Taracila và Robert A. Bonomo, Carbapenems: Past, Present, and Future:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3195018/
Christopher Lucasti, Liviu Vasile, Dorel Sandesc, Donatas Venskutonis, Patrick McLeroth, Mallika Lala, Matthew L. Rizk, Michelle L. Brown, Maria C. Losada, Alison Pedley, Nicholas A. Kartsonis và Amanda Paschke, Phase 2, Dose-Ranging Study of Relebactam with Imipenem-Cilastatin in Subjects with Complicated Intra-abdominal Infection:
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5038313/
Richard G. Wunderink, Evangelos J. Giamarellos-Bourboulis, Galia Rahav, Amy J. Mathers, Matteo Bassetti, Jose Vazquez, Oliver A. Cornely, Joseph Solomkin, Tanaya Bhowmick, Jihad Bishara, George L. Daikos, Tim Felton, Maria Jose Lopez Furst, Eun Jeong Kwak, Francesco Menichetti, Ilana Oren, Elizabeth L. Alexander, David Griffith, Olga Lomovskaya, Jeffery Loutit, Shu Zhang, Michael N. Dudley và Keith S. Kaye, Effect and Safety of Meropenem–Vaborbactam versus Best-Available Therapy in Patients with Carbapenem-Resistant Enterobacteriaceae Infections: The TANGO II Randomized Clinical Trial: