Tác giả: Bác sĩ Đặng Thanh Tuấn
Các nghiên cứu và phân tích tổng hợp đã chứng minh rằng việc áp dụng và tuân thủ sớm việc thông khí bảo vệ thể tích khí lưu thông thấp (6-8 ml/kg trọng lượng cơ thể dự đoán) giúp cải thiện tỷ lệ tử vong và các kết quả quan trọng lâm sàng khác ở bệnh nhân hội chứng suy hô hấp cấp (ARDS).[1-6] Thông khí thể tích khí lưu thông cao (>8 ml/kg trọng lượng cơ thể dự đoán) có liên quan đến chấn thương phổi do máy thở (VILI) ở bệnh nhân thở máy với phổi khỏe mạnh.[7] Bảo vệ, tuy nhiên, không phải là trạng thái nhị phân, và mối quan hệ giữa thể tích và kết quả khó có thể là tuyến tính – với “thể tích khí lưu thông thấp”, thông khí bảo vệ phổi ở phổi “khỏe mạnh” có thể kích hoạt VILI dưới mức lâm sàng, bằng chứng là biểu hiện gen và trong dấu hiệu phản ứng viêm (inflammatory markers). [8]
Dữ liệu thu được từ các nghiên cứu quan sát và các thử nghiệm ngẫu nhiên có kiểm soát điều tra ảnh hưởng của các chiến lược thông khí trong các loại phẫu thuật khác nhau không phải phẫu thuật tim mạch theo tỷ lệ mắc bệnh phổi, cho thấy thể tích khí lưu thông thấp (6-8 ml/kg trọng lượng cơ thể dự đoán) liên kết với PEEP và thủ thuật huy động phế nang làm giảm các biến chứng phổi sau phẫu thuật và dẫn đến cải thiện cơ học hô hấp.[9-12] Một phân tích tổng hợp của 15 thử nghiệm ngẫu nhiên có đối chứng (n = 2,121) được thực hiện ở các cơ sở phẫu thuật khác nhau (tổng quát, lồng ngực và tim) đã kiểm tra mối liên quan riêng giữa thể tích khí lưu thông và biến chứng phổi sau phẫu thuật và cho thấy thể tích khí lưu thông thấp (< 8 mL/kg trọng lượng cơ thể) được coi là bảo vệ chống lại các rối loạn chức năng phổi.[13]
Phẫu thuật tim gây ra bệnh phổi đáng kể trong phẫu thuật, dẫn đến thời gian nằm viện kéo dài và tăng chi phí chăm sóc tại bệnh viện. Sự cần thiết phải có một chiến lược thông khí có khả năng làm giảm nguy cơ rối loạn chức năng phổi sau phẫu thuật, bao gồm tổn thương phổi trong phẫu thuật tim, đã nhận được sự chú ý ngày càng tăng trong những năm gần đây.
Mục đích của tổng quan hệ thống và tổng hợp này là tóm tắt bằng chứng liên quan đến các chiến lược thở máy trước/trong và sau phẫu thuật ở bệnh nhân phẫu thuật tim và ảnh hưởng của chúng đến kết quả quan trọng trên lâm sàng, đặc biệt là rối loạn chức năng phổi sau phẫu thuật. Các tác giả đã kiểm tra tình trạng kiến thức hiện tại về các cơ chế tổn thương phổi trong phẫu thuật tim với nối tắt tim phổi (CPB, cardiopulmonary bypass), các khoảng trống kiến thức xác định và đánh giá bằng chứng liên quan đến vai trò của các phương pháp thở máy khác nhau. Các tác giả đã xây dựng trên các đánh giá trước đó và mở rộng chúng bằng cách sử dụng cách tiếp cận và phương pháp nghiêm ngặt hơn.[17,18]
Cơ chế của rối loạn chức năng phổi và tổn thương phổi trong phẫu thuật tim
Biến chứng phổi sau phẫu thuật: Định nghĩa và đặc điểm lâm sàng
Biểu hiện lâm sàng của rối loạn chức năng phổi sau phẫu thuật bao gồm xẹp phổi, tràn dịch màng phổi, nhiễm trùng đường hô hấp dưới, thiếu oxy có triệu chứng hoặc không triệu chứng và ARDS. Tỷ lệ tích lũy báo cáo của các biến chứng phổi sau phẫu thuật trong phẫu thuật tim với CPB thay đổi từ 10% đến 25%15,19,20; tuy nhiên, không có sự đồng thuận nào cho các biến chứng phổi sau phẫu thuật trong bối cảnh phẫu thuật tim hoặc không do tim, và trong hầu hết các nghiên cứu gần đây, chúng được coi là thước đo kết quả tổng hợp. Vào năm 2015, một lực lượng đặc nhiệm chung của European Society of Intensive Care Medicine and the European Society of Anaes-thesiology đã công bố các hướng dẫn cho định nghĩa kết cục lâm sàng qua giai đoạn phẫu thuật. “The task force” đã xác định nhiễm trùng hô hấp, suy hô hấp, xẹp phổi, tràn khí màng phổi, tràn dịch màng phổi, co thắt phế quản và viêm phổi do hít là “số đo kết quả tổng hợp” của các biện pháp này và xem viêm phổi, ARDS và tắc mạch phổi như là một kết cục phụ. Phần lớn các nghiên cứu kiểm tra nguy cơ phổi trước phẫu thuật đã sử dụng kết hợp suy hô hấp và viêm phổi để xác định các biến chứng phổi sau phẫu thuật.[22,23] Trong một thử nghiệm ngẫu nhiên có kiểm soát ngẫu nhiên lớn đã thu nhận bệnh nhân phẫu thuật tim thiếu oxy sau phẫu thuật về mức độ nghiêm trọng của các biến chứng phổi, các tác giả đã sử dụng thang điểm nghiêm trọng và sửa đổi các biến chứng theo thang điểm từ 0 (không biến chứng) đến 5 (tử vong trước khi xuất viện). Mỗi lớp bao gồm sự kết hợp của các điều kiện nói trên; các thông số sinh lý (sốt cao, giảm oxy máu, tăng CO2 máu); và mức độ và thời gian hỗ trợ hô hấp.[24]
Tổn thương phổi trong phẫu thuật tim: Các yếu tố nguy cơ, sinh bệnh học và cơ chế
Tỷ lệ mắc bệnh ARDS “Berlin” chu phẫu trong phẫu thuật tim là không rõ.[25] Sử dụng tiêu chuẩn của Hội nghị đồng thuận Mỹ-Âu,[26] nghiên cứu trước đây đã báo cáo tỷ lệ ARDS từ 0,6% đến 20% sau phẫu thuật tim, kết hợp với tỷ lệ tử vong cao (lên đến 80%)[27-33]. Có trên 43% bệnh nhân sau phẫu thuật tim đòi hỏi phải nhập khoa chăm sóc đặc biệt (ICU), lý do cho việc tái nhập ICU là rối loạn chức năng phổi.[34,35]
Cơ chế bệnh sinh của các biến chứng phổi và rối loạn chức năng phổi sau phẫu thuật tim là đa yếu tố và liên quan đến các yếu tố gây mê (giảm dung tích sống và/hoặc dung tích cặn chức năng dẫn đến suy yếu cơ học hô hấp); các yếu tố phẫu thuật (phẫu thuật mở xương ức, xẻ màng phổi để lấy lại động mạch vú trong, tuần hoàn ngoài cơ thể, thiếu tưới máu-tái tưới máu); và các yếu tố liên quan đến bệnh nhân (bệnh phổi từ trước, béo phì, tiền sử hút thuốc lá nặng). [14,15,36]
Cụ thể, các yếu tố nguy cơ liên quan đến sự phát triển của tổn thương phổi do phẫu thuật bao gồm suy chức năng thất trái (phân suất tống máu thất trái < 40%), bệnh phổi tắc nghẽn mạn tính, tăng huyết áp, thủ thuật tim kết hợp, phẫu thuật tim trước đó, phẫu thuật tim phức tạp và truyền máu hồng cầu lắng.[30,32,33,42] Bằng chứng gần đây cho thấy rằng trong phẫu thuật van tim đơn thuần, tuổi, xơ gan, truyền máu số lượng lớn và thay van ba lá là những yếu tố nguy cơ độc lập đối với ARDS.[43]
Các yếu tố chính quyết định tổn thương phổi cấp tính trong phẫu thuật tim là CPB, truyền sản phẩm máu và thở máy. Tác nhân gây bệnh của tổn thương phổi sau CPB không được hiểu đầy đủ. Hoạt hóa bạch cầu qua trung gian bổ thể dẫn đến tổn thương tế bào nội mô và thoát mạch bạch cầu đa nhân trung tính, chuyển vị nội độc tố của vi khuẩn ở trạng thái cung lượng tim thấp, và đa hình thái gen interleukin (IL)-18 và IL-6 đều có liên quan đến tính nhạy cảm tổn thương phổi do CPB.[44-50] Tổn thương phổi liên quan đến truyền máu (được coi là thiếu oxy khởi phát cấp tính và thâm nhiễm phổi hai bên trong khi hoặc trong vòng 6 giờ sau truyền sản phẩm máu) có tỷ lệ khoảng 2,4% trong phẫu thuật tim; các cơ chế có thể liên quan đến sinh bệnh học của nó bao gồm lipit hoạt tính sinh học và/hoặc kháng thể tích lũy trong quá trình lưu trữ máu và sự hiện diện của tình trạng viêm trong vật chủ gây ra kích hoạt bạch cầu đa nhân trung tính và gây viêm hệ thống và phổi.[51]
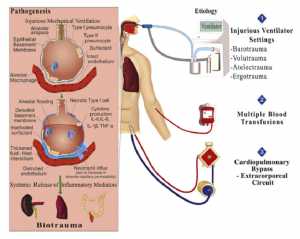
Sự phát triển của VILI có thể được kích hoạt bởi các yếu tố có khả năng gây tổn hại nghiêm trọng sau đây:[52-54] (1) thể tích khí lưu thông cao gây ra hiện tượng quá căng phế nang (volutrauma); (2) mở và xẹp phế nang theo chu kỳ trong chu kỳ hô hấp, tạo ra lực cắt làm tổn thương phế nang lân cận gây tổn thương (atelectrauma); (3) chuyển đổi các phân tử surfactant thành surfactant không hoạt động[52-54]; và (4) stress phổi, được đo bằng áp lực xuyên phổi (áp suất phế nang trừ áp lực màng phổi) và strain (thể tích khí lưu thông bình thường hóa chia cho dung tích cặn chức năng). [55,56] Mối quan hệ tỷ lệ giữa stress và strain (Stress = k x Strain, trong đó k là độ đàn hồi đặc hiệu của phổi) cho thấy áp suất và thể tích là nguyên nhân của VILI (barotrauma và volutrauma, tương ứng) được liên kết chặt chẽ.[56] Các yếu tố đã nói ở trên có thể gây ra sự phá hủy cơ học của ma trận ngoại bào (extracellular matrix) và gãy vi thể của các polyme yếu (hyaluronan) trong ma trận, dẫn đến kích hoạt phản ứng cục bộ và toàn thân của phản ứng viêm (biotrauma) (Hình 1).[56-58]
Các biện pháp “không thông khí” có thể làm giảm nguy cơ chấn thương phổi, mặc dù cơ sở bằng chứng là yếu được nêu trong Bảng 1.[17,39,44,58-67] Trọng tâm chính của tổng quan hệ thống hiện nay là đánh giá sự chắc chắn trong bằng chứng liên quan chiến lược thông khí quanh phẫu thuật.
| Bảng 1. “Các yếu tố không thông khí” quanh phẫu thuật nếu được điều chỉnh có thể ngăn ngừa tổn thương phổi do phẫu thuật và các biến chứng phổi khác trong phẫu thuật tim[17,39,44,58-67] |
| Yếu tố phẫu thuật |
|
| Yếu tố không phẫu thuật |
|
Phương pháp
Nguồn dữ liệu và tìm kiếm
Một tìm kiếm có hệ thống đã được thực hiện bằng Embase, Medline và PubMed cho các bài báo được xuất bản từ năm 1998 trở đi. Các thuật ngữ tìm kiếm sau đây được sử dụng: lung protective ventilation, pulmonary protective ventilation, low tidal volume ventilation, cardiac surgery, heart surgery, intra-operative ventilation, intraoperative ventilation, post-operative ventilation, post- operative ventilation, positive end-expiratory pressure, positive end expiratory pressure, PEEP, cardiac surgical procedures. Tìm kiếm cuối cùng được thực hiện vào ngày 19 tháng 9 năm 2017. Chiến lược tìm kiếm được nêu trong Bảng 2.
Chọn lựa nghiên cứu
Các tiêu chí thu nhận của nghiên cứu sau đây đã được sử dụng:
- Các thử nghiệm ngẫu nhiên có đối chứng so sánh bó thông khí bảo vệ phổi trong phẫu thuật với thông khí thông thường ở bệnh nhân trải qua phẫu thuật tim có làm CPB.
- Các thử nghiệm ngẫu nhiên có đối chứng so sánh các bó thông khí xâm lấn sau phẫu thuật, bao gồm các mức PEEP khác nhau và các chiến lược huy động phế nang khác nhau, ở những bệnh nhân trải qua phẫu thuật tim trên CPB.
- Nghiên cứu về con người
- Thử nghiệm liên quan đến bệnh nhân người lớn
- Bài viết bằng tiếng Anh Hình 2 cho thấy quá trình lặp lại trích dẫn (Các mục báo cáo ưu tiên cho các tổng quan hệ thống và phân tích tổng hợp), và Hình 3 cho thấy quá trình tổng hợp tường thuật.

Các nghiên cứu về chiến lược thông khí trong CPB đã được loại trừ và thảo luận riêng. Chất lượng bằng chứng được đánh giá bằng hệ thống tính điểm JADAD (hệ thống tính điểm chất lượng Oxford phân bổ cho mỗi thử nghiệm một điểm từ 0 [rất kém] và 5 [nghiêm ngặt]) và Grade of Recommen- dations Assessment Development and Evaluation (GRADE), là một hệ thống cách tiếp cận để đánh giá chất lượng bằng chứng và sức mạnh của các khuyến nghị (Bảng 3 và 4). Một bảng tóm tắt đã được tạo bằng cách sử dụng GRADE profiler Guideline Development Tool 2014. [71]
Các kết quả
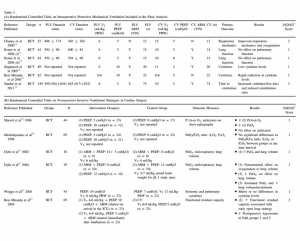
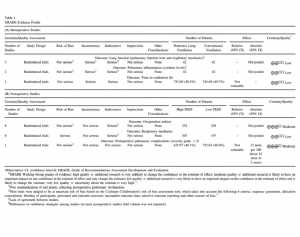
Mười tám thử nghiệm ngẫu nhiên có đối chứng bao gồm 1.471 bệnh nhân đã trải qua phẫu thuật tim (phẫu thuật bắc cầu động mạch vành, phẫu thuật van, hoặc phẫu thuật van và bắc cầu động mạch vành phối hợp) đã được phân tích. Các tác giả đã xác định 5 thử nghiệm trong phẫu thuật (n = 320) và 13 thử nghiệm sau phẫu thuật (n = 1,151) (bao gồm phân tích thứ cấp 2 thử nghiệm ngẫu nhiên). Các đặc điểm của các nghiên cứu tóm tắt trong Bảng 3 (A và B). [24,74-90]
Các thử nghiệm trong phẫu thuật so sánh bó thông khí “bảo vệ” so với thông khí thông thường. Nhóm thông khí bảo vệ nhận được thể tích khí lưu thông 6 ml/kg trọng lượng cơ thể dự đoán (kết hợp với mức PEEP là 5-10 cmH2O và trong hầu hết các nghiên cứu), và thể tích khí lưu thông trung bình ở nhánh thông khí thông thường là 9,8 mL/kg trọng lượng cơ thể dự đoán có PEEP thấp (2-5 cmH2O) hoặc không có PEEP (Bảng 3, A). [74-78]
Hầu hết các thử nghiệm sau phẫu thuật so sánh các mức PEEP sau phẫu thuật khác nhau có hoặc không có các thủ thuật huy động phế nang (Bảng 3, B). [24,79-90] Mức PEEP trung bình là 10 cmH2O trong nhóm PEEP cao và 5 cmH2O trong nhóm kiểm soát. Thể tích khí lưu thông trên mỗi kg trọng lượng cơ thể dự đoán đã được báo cáo chỉ trong 3 nghiên cứu [24,83,87]. Bệnh nhân trong nhóm can thiệp được thông khí thể tích khí lưu thông thấp (6 ml/kg trọng lượng cơ thể dự đoán) trong 2 nghiên cứu,[24,83] và 1 thử nghiệm đã thử nghiệm hiệu quả của các thủ thuật huy động khác nhau trên kết quả ở những bệnh nhân nhận được thể tích khí lưu thông thấp (nhóm can thiệp và nhóm kiểm soát). [24] Kết cục tiên phát và thứ phát đã được xác định rõ ràng trong 1 nghiên cứu; tuy nhiên nghiên cứu không được cung cấp cho kết cục tiên phát đã nêu.[24]
Thảo luận
Chiến lược thông khí cơ học phẫu thuật
Các nhóm kiểm soát của các thử nghiệm phẫu thuật bao gồm không đại diện cho thực hành lâm sàng về mặt kết hợp thể tích khí lưu thông-PEEP. Hầu hết các thử nghiệm đã điều tra một chiến lược thông khí nhiều mặt bao gồm thể tích khí lưu thông, PEEP và các thủ thuật huy động phế nang thay vì thử nghiệm một can thiệp duy nhất, ví dụ, thể tích khí lưu thông thấp so với thể tích khí lưu thông cao cùng mức của PEEP và áp lực hít vào trong quá trình huy động phế nang trong cả 2 nhánh của nghiên cứu, hoặc PEEP cao so với PEEP thấp.
Zupancich et al[76] đã chỉ ra rằng sự kết hợp giữa thể tích khí lưu thông thấp và PEEP cao ở bệnh nhân phẫu thuật tim có liên quan đến nồng độ IL-6 và IL-8 thấp hơn trong huyết tương và dịch rửa phế quản – phế nang. Reis Miranda et al[77] đã chứng minh rằng chiến lược phổi mở trong phẫu thuật và giảm thể tích khí lưu thông 6 đến 8 mL/kg và PEEP 10 cmH2O dẫn đến suy giảm trong phản ứng viêm. Ngược lại, Koner et al[75] không tìm thấy sự khác biệt về nồng độ cytokine tiền viêm hệ thống (yếu tố hoại tử khối u và IL-6) giữa “bảo vệ” (thể tích khí lưu thông 6 ml/kg và PEEP 5 cmH2O) và “không bảo vệ” thể tích khí lưu thông 10 ml/kg và PEEP 5 cmH2O hoặc nhóm thông khí thể tích khí lưu thông 10 ml/kg và không có PEEP), mặc dù có sự khác biệt đáng kể về nồng độ cytokine sau khi CPB. Những kết quả hỗn hợp này không chuyển thành kết quả quan trọng về mặt lâm sàng và có thể được giải thích bằng các cỡ mẫu nhỏ, đây là giới hạn chính của các nghiên cứu được đưa vào. Ngoài ra, cần tính đến các thời điểm kiểm tra nồng độ cytokine và tác dụng gây viêm của CPB (mức cao nhất sau khi CPB). Cuối cùng, nồng độ cytokine trong huyết tương sẽ không phản ánh hiện tượng viêm cục bộ tại phổi, và do đó cytokine của dịch rửa phế quản phế nang có thể mô tả rõ hơn VILI trong phẫu thuật tim. Chỉ có một nghiên cứu tập trung vào các kết quả liên quan đến lâm sàng (thời gian rút ống) và không tìm thấy mối liên quan nào giữa thể tích khí lưu thông thấp và thời gian để rút nội khí quản; tuy nhiên, nhánh bảo vệ phổi có thời gian không thông khí nhiều hơn và giảm tỷ lệ đặt nội khí quản lại (điểm cuối thứ phát). [78] Điều thú vị là, lý do cho việc tái đặt nội khí quản lại chủ yếu là không do phổi (rối loạn nhịp tim, chảy máu, viêm tụy).[78] Bởi vì sự cải thiện quan sát được đề cập trong kết quả thứ cấp, kết quả của nghiên cứu này không khái quát.
Do thực tế là phần lớn các thử nghiệm trong thời gian phẫu thuật đã đánh giá hiệu quả của các phương pháp thở máy khác nhau dựa vào các marker trung gian gây viêm và xét nghiệm chức năng phổi và không phải là kết quả tập trung vào bệnh nhân, bằng chứng “bị chấn thương” được chứng minh bằng cách tăng nồng độ cytokine hoặc xét nghiệm chức năng phổi bất thường, nhưng nó không liên kết với bệnh suất lâm sàng.
Chiến lược thông khí sau phẫu thuật
Các thử nghiệm ngẫu nhiên sau phẫu thuật đã xác định chủ yếu ảnh hưởng của các mức độ khác nhau của PEEP và/hoặc các thủ thuật huy động phế nang đối với các chỉ số oxy hóa (PaO2 hoặc tỷ lệ PaO2/FiO2) hoặc cơ học hô hấp. PEEP cao có liên quan đến cơ học phổi được cải thiện và cải thiện oxy hóa, được quan sát là tồn tại trong thời gian ngắn và không chuyển thành lợi ích lâm sàng.
Một nghiên cứu đã điều tra ảnh hưởng của PEEP cao và thể tích khí lưu thông thấp đối với “biotrauma” (nồng độ cytokine toàn thân và phổi) và tìm thấy thay đổi mức độ nhỏ hoặc không có sự khác biệt về nồng độ cytokine (TNF-α, IL-6, IL-8) so với cách tiếp cận PEEP thấp – thể tích khí lưu thông cao.[83] Trong thử nghiệm ngẫu nhiên có kiểm soát lớn (n = 320) báo cáo về các biến chứng phổi sau phẫu thuật, Costa Leme et al so sánh PEEP cao so với PEEP thấp được thêm vào thông khí bảo vệ (thể tích khí lưu thông 6 ml/kg trọng lượng cơ thể dự đoán) ở bệnh nhân phẫu thuật tim có thiếu oxy máu. [24] Các tác giả cho thấy chiến lược huy động phế nang tích cực (ba chu kỳ bơm phồng phổi trong 60 giây với PEEP 30 cmH2O, áp lực đẩy 15 cmH2O, với FiO2 0,40 với cách quãng khoảng thời gian xen kẽ 60 giây và PEEP 13 cmH2O sau đó) so với chiến lược huy động vừa phải (3 chu kỳ bơm phồng phổi trong 30 giây với CPAP 20 cmH2O – bệnh nhân có hoặc không có thở tự nhiên trong giai đoạn thở CPAP đó, và FiO2 0,60 với cách quãng khoảng thời gian xen kẽ 60 giây và PEEP 8 cmH2O sau đó), chiến lược huy động tích cực kết hợp với giảm mức độ nặng của bệnh và ít xuất hiện các biến chứng sau phẫu thuật hơn, thời gian nằm ICU ngắn hơn và thời gian nằm viện ngắn hơn, và sự mất ổn định về huyết động học trên lâm sàng khác biệt không ý nghĩa, tuy nhiên lợi ích về tỷ lệ tử vong không thấy khác biệt giữa 2 nhóm.
Bệnh nhân được thông khí trong phẫu thuật có khả năng “gây tổn thương” trực tiếp (thể tích khí lưu thông 6 ml/kg dự đoán trọng lượng cơ thể, PEEP 5-8 cmH2O, FiO2 0,60-1,0) và đã giảm độ giãn nở phổi sau phẫu thuật, có thể được quy cho VILI trong phẫu thuật và có thể giải thích được tác dụng tốt của PEEP cao hơn. Trong một nghiên cứu về sinh lý học, Ranieri và cộng sự đã chứng minh rằng những bệnh nhân trải qua phẫu thuật tim với tuần hoàn ngoài cơ thể (CPB) đã làm suy yếu cơ học hô hấp (giảm độ giãn nở của phổi và thành ngực) trong bốn giờ sau khi tách khỏi CPB. [91] Những dữ liệu này có thể chứng minh được sự so sánh giữa áp dụng sớm hay muộn hơn (sau khi tách khỏi CPB hoặc sau khi đóng xương ức) của PEEP cao và mức PEEP sinh lý trong phẫu thuật tim. Một phân tích lớn, hồi cứu, phân tích 18.257 bệnh nhân phẫu thuật tim nhận được thể tích khí lưu thông lúc là phẫu thuật 8 ml/kg trọng lượng cơ thể dự đoán so với tác dụng của hai mức PEEP sau phẫu thuật khác nhau (5 vs 8 cmH2O) sự khác biệt không quan trọng về thời gian nằm viện (7.4 vs 7,7 ngày, PEEP 5 vs 8 cmH2O; p < 0,001). Do thiết kế nghiên cứu (hồi cứu, khớp điểm xu hướng) và sự khác biệt nhỏ về mức PEEP giữa các nhóm phù hợp, nên không thể thực hiện các đề xuất về mức PEEP tối ưu dựa trên các kết quả này.[92]
Chiến lược thông khí trong quá trình tuần hoàn ngoài cơ thể (CPB)
Có nhiều tranh cãi liên quan đến việc có nên tiếp tục thở máy trong quá trình CPB và về tác dụng bảo vệ tại chỗ của nó và kích hoạt miễn dịch toàn thân, tổn thương phổi sau phẫu thuật và bệnh suất của phổi.[93] Trong phân tích tổng hợp 16 thử nghiệm ngẫu nhiên có kiểm soát, Schreiber et al cho thấy áp lực đường thở dương liên tục (5-10 cmH2O) và thủ thuật huy động (lên đến áp suất 40 cmH2O có hoặc không có PEEP sau khi thủ thuật) sau khi cai CPB có liên quan đến sự cải thiện thoáng qua các chỉ số oxy hóa (Bảng 3, C). [94] Thông khí thể tích khí lưu thông thấp (3-5 ml/kg) đã được báo cáo ở hai trong số các nghiên cứu được thu nhận và không được tìm thấy có ảnh hưởng đến kết quả sinh lý hoặc lâm sàng. Hầu hết các nghiên cứu được thu nhận đều bị thiếu năng lực (underpowered) và báo cáo các điểm cuối thay thế mang lại bằng chứng chất lượng thấp (low-quality) cho các khuyến nghị về thông khí trên bệnh nhân đang CPB.
Trong một phân tích tổng hợp gần đây của 17 thử nghiệm ngẫu nhiên, Chi et al đã kiểm tra lại vai trò của thở máy trong CPB. [95] Các tác giả đã so sánh thông khí (được coi là thông khí thể tích khí lưu thông thấp có hoặc không có PEEP hoặc CPAP một mình) so với không thông khí trong CPB và thấy sự cải thiện trong trao đổi khí sau CPB có liên quan đến thông khí nhưng không ảnh hưởng đến các biến chứng sau phẫu thuật hoặc thời gian nằm viện (xem Bảng 3, C). [95]
Đánh giá bằng chứng: Hạn chế
Chất lượng của các nghiên cứu trong phẫu thuật là bằng chứng thấp (xem Bảng 3, A và 4, A). Không có thử nghiệm nào trong số các thử nghiệm này được cung cấp đầy đủ để nghiên cứu hiệu quả và sự an toàn của thông khí bảo vệ trong phẫu thuật ở bệnh nhân phẫu thuật tim hoặc ảnh hưởng của nó đối với rối loạn chức năng phổi sau phẫu thuật. Ước tính phương sai giữa các nghiên cứu không được đánh giá do số lượng nhỏ các nghiên cứu được đưa vào, điều này sẽ tạo ra các sơ đồ kênh khác nhau để giải thích và do tiêu chuẩn hóa điểm cuối kém, các tác giả đã không tiến hành phân tích tổng hợp. Sự chắc chắn trong các bằng chứng liên quan đến thông khí trong CPB được đánh giá là rất thấp (tiêu chí GRADE) cho tất cả các biện pháp kết quả và do đó, không có khuyến nghị nào cho chiến lược thông khí tốt nhất của họ (Bảng 3, B). Một số bằng chứng phân loại “trung bình” cho hiệu quả của PEEP cao đối với các chỉ số oxy hóa và mức độ nghiêm trọng của các biến chứng phổi sau phẫu thuật và mức độ “thấp” đối với cơ học hô hấp sau phẫu thuật (Bảng 4, B).
Đánh giá hiện tại là thấp (về kết quả quan tâm), chủ yếu là các hạn chế về phương pháp của các thử nghiệm bao gồm sự không nhất quán và tính gián tiếp (Bảng 4, A và B) và có một số hạn chế. Đầu tiên, một ước tính hiệu ứng gộp không được tạo ra do tiêu chuẩn hóa điểm cuối kém và các tác giả đã thực hiện tổng hợp tường thuật và không phải là phân tích tổng hợp.[96]
Thứ hai, do bằng chứng chất lượng thấp được trình bày, kết quả nên được giải thích với thận trọng vì các tác giả không thể đưa ra kết luận có ý nghĩa để đưa ra thực hành lâm sàng tốt nhất liên quan đến tổn thương phổi trong phẫu thuật trên lâm sàng, chiến lược thông khí phòng ngừa ở bệnh nhân phẫu thuật tim. Thứ ba, trong các nghiên cứu đã chứng minh hiệu ứng bảo vệ của các gói thông khí, đã không thể thực hiện được thành phần nào của gói đó, và do đó, các khuyến nghị dựa trên bằng chứng liên quan đến từng khía cạnh (PEEP, thể tích khí lưu thông thấp, thủ thuật huy động) không thể được thực hiện dựa trên phân tích hiện tại.
Khoảng trống của bằng chứng: Định hướng cho tương lai
Chấn thương phổi cơ học trong bối cảnh phẫu thuật tim không đặc trưng lắm do tính chất đa yếu tố của tổn thương phổi. Hiệu quả bảo vệ của PEEP trong phẫu thuật tim hoặc sự an toàn và hiệu quả của phương pháp thông khí đa phương thức kết hợp các biến số như áp lực đẩy, nhịp thở, lưu lượng và năng lượng cơ học ít được chú ý hơn.[56]
Áp lực đẩy (được coi là sự khác biệt giữa áp lực bình nguyên và PEEP tổng) khi thay thế cho strain phổi có liên quan đến VILI và tỷ lệ tử vong ở bệnh nhân ARDS.[97] Một phân tích tổng hợp gần đây của 17 thử nghiệm phẫu thuật ngẫu nhiên (n = 2.250), bao gồm 3 thử nghiệm được thực hiện trong các thiết lập phẫu thuật tim,[76-78] cho thấy áp lực đẩy trong phẫu thuật có liên quan độc lập với sự phát triển của các biến chứng phổi sau phẫu thuật.[98] Không có dữ liệu liên quan đến mối quan hệ nhân quả giữa áp lực đẩy cao (ở các mức PEEP khác nhau) và tổn thương phổi hoặc kết quả lâm sàng bất lợi ở bệnh nhân phẫu thuật tim.
Khái niệm về ergotrauma và năng lượng cơ học (năng lượng/1 nhịp thở x tần số thở) là một thực thể vật lý duy nhất hoặc tùy thuộc vào áp lực đẩy xuyên phổi (bao gồm PEEP), thể tích khí lưu thông và tần số thở có thể được sử dụng để mô tả nguyên nhân của VILI và có thể được tính từ phương trình cổ điển của các biến chuyển động và máy thở.[56,98,99] Dữ liệu thực nghiệm cho thấy tốc độ biến dạng (strain rate), được định nghĩa là tỷ lệ giữa strain (thể tích khí lưu thông chia cho dung tích cặn chức năng) và thời gian hít vào, là yếu tố quyết định của VILI. Nói cách khác, tốc độ phân phối một lượng khí lưu thông không đổi đại diện cho lưu lượng có thể thúc đẩy VILI.[56,100] Vai trò của tần số và lưu lượng được cài đặt thở máy trong phẫu thuật ảnh hưởng như thế nào với việc tạo ra VILI chưa được nghiên cứu trong bối cảnh phẫu thuật tim và ngưỡng năng lượng cơ học an toàn trong dân số bệnh nhân có nguy cơ cao này là không rõ.
Bằng chứng mức độ “vừa phải” cho thấy rằng các bệnh nhân phẫu thuật tim có thiếu oxy khi điều trị thông khí trong phẫu thuật với thể tích khí lưu thông thấp sẽ mang lại lợi ích từ PEEP cao (xem Bảng 4, B),[24] trái với Thử nghiệm Alveolar Recruitment for Acute Respiratory Distress Syndrome Trial gần đây, cho thấy rằng phương pháp tiếp cận mở phổi (được coi là huy động phế nang với PEEP cao tới 45 cmH2O và áp lực đường thở cao nhất tới 60 cmH2O) ở bệnh nhân ARDS từ trung bình đến nặng đã làm tăng tử vong 28 ngày và tử vong 6 tháng.[101] Kết quả thử nghiệm không thể ngoại suy đối với bệnh nhân phẫu thuật tim với phổi phổi không bị tổn thương có nguy cơ biến chứng sau phẫu thuật vì cùng mức độ PEEP và năng lượng cơ học có thể có ảnh hưởng khác nhau đến nhu mô phổi do sự khác biệt về kích thước phổi, mức độ không đồng nhất và phân bố stress và strain giữa hai quần thể bệnh nhân.[24] Để giải quyết khoảng cách này trong kiến thức, một giả thuyết tương tự nên được kiểm tra trong một thử nghiệm đa trung tâm thực dụng kết hợp các can thiệp trong phẫu thuật và sau phẫu thuật trong môi trường phẫu thuật tim.
Các lĩnh vực khác chưa được nghiên cứu bao gồm tăng oxy máu liên quan đến vai trò đối với việc tạo ra tổn thương phổi và kết quả lâu dài và các mục tiêu oxy hóa trong phẫu thuật tim; [102] liệu các chế độ thông khí khác nhau (kiểm soát áp suất, kiểm soát thể tích, chế độ thông khí tự động) có ảnh hưởng đến kết quả phổi sau phẫu thuật;[103] và liệu có sự đóng góp của tim đối với bệnh suất của phổi hay không (ví dụ, tác dụng thứ phát của chu kỳ thông khí lên chức năng tâm thất phải).[104,105]
Các nghiên cứu đang được thực hiện và hoàn thành chưa được công bố điều tra các chiến lược thông khí bảo vệ và/hoặc các biến xác định VILI trong phẫu thuật tim ở người trưởng thành được nêu trong Bảng 5.
Tóm lại, các nhà thử nghiệm lâm sàng đã thử nghiệm các giả thuyết khác nhau bằng cách sử dụng thể tích khí lưu thông thấp như một phần của bó thông khí phổi bảo vệ trong phẫu thuật trong các nghiên cứu nhỏ. Vai trò của PEEP và huy động trong bối cảnh phẫu thuật tim, mặc dù được phát hiện là có lợi trong giai đoạn hậu phẫu, vẫn chưa được chứng minh trong phẫu thuật, và mức độ PEEP tối ưu và/hoặc thủ thuật huy động vẫn chưa được biết. Có thể là áp lực đẩy trong phẫu thuật thấp hoặc năng lượng cơ học thấp được hướng dẫn bởi PEEP, trái ngược với việc sử dụng PEEP cao hoặc thấp đơn thuần, nhưng giả thuyết này vẫn chưa được thử nghiệm.[106] Các nhà điều tra đã đề xuất rằng theo quan điểm về tác dụng có hại đã được chứng minh của PEEP rất cao ở bệnh nhân ARDS và tác dụng có thể có hại của nó ở bệnh nhân phổi không bị tổn thương, thì việc “xẹp phổi cho phép” có thể được bảo vệ bệnh nhân nhiều hơn, nhưng điều này không được chứng minh và vấn đề đạo đức có thể ngăn cản một nghiên cứu như vậy.[106,107]
Kết luận
Tổng hợp của các nghiên cứu tiền cứu cá nhân cho thấy sự chắc chắn thấp trong bằng chứng liên quan đến các phương pháp thông khí trong phẫu thuật và sau phẫu thuật ở phẫu thuật tim người lớn.
Các thử nghiệm bao gồm không đủ lớn để có thể thuyết phục cũng như không mang lại kết quả chính có ý nghĩa lâm sàng, khiến cho việc phổ biến các biện pháp thở máy dựa trên bằng chứng thông qua các hệ thống chăm sóc sức khỏe rất chậm. Do đó, các tác giả không thể đưa ra khuyến nghị về các biện pháp thông khí tốt nhất trên lâm sàng trong phẫu thuật tim ở giai đoạn này.
Trong thời đại thông khí thể tích khí lưu thông thấp, một tỷ lệ đáng kể của phẫu thuật (bao gồm cả phẫu thuật tim) bệnh nhân vẫn đang nhận được thể tích khí lưu thông phẫu thuật > 10 ml/kg trọng lượng cơ thể dự đoán.[108]
Trong khi chờ đợi các thử nghiệm ngẫu nhiên lớn, thực tế, đa trung tâm về phòng ngừa VILI trong phẫu thuật tim, các tác giả khuyên rằng tất cả các bệnh nhân phẫu thuật tim đều nhận được thể tích khí lưu thông 6 ml/kg trọng lượng cơ thể dự đoán và PEEP 5 cmH2O, không thông khí (có hoặc không có CPAP) trong suốt quá trình CPB và FiO2 ≤ 0.5, nhắm đến normoxia (bão hòa oxy mao mạch ngoại biên, SpO2 ≥ 94%). Ở những bệnh nhân bị thiếu oxy máu sau phẫu thuật (PaO2/FiO2 < 250 mmHg hoặc SpO < 88% trên FiO2 > 0.6) và sau khi loại trừ các nguyên nhân gây thiếu oxy như tràn khí màng phổi, có thể tăng PEEP lên 12 cmH2O và sử dụng một thủ thuật huy động phế nang duy nhất với mức tăng dần từng bậc của thể tích khí lưu thông được xem xét trong những người không đáp ứng với PEEP, và có tính đến các chỉ số huyết động của bệnh nhân.[24.111]





