Bài viết Quản lí ho: Vai trò của chuyên gia âm ngữ trong điều trị ho mạn tính được biên dịch bởi BS. CK1 Hồ Thị Hoài Thu và BS. Trần Minh Dũng từ Sách “Ho Mạn Tính: Nguyên nhân, chẩn đoán và điều trị” của tác giả Hadas Golan and Chandler C. Thompson.
1. Tổng quan
Ho kéo dài hơn 8 tuần, mặc dù được điều trị và thăm khám tích cực, được coi là ho mạn tính. Rối loạn chức năng thanh qunar và kích thích thanh quản được ngày càng được công nhận trong ho mạn tính, với các bệnh nhân mô tả các yếu tố gây ho liên quan đến phát âm, nuốt, và / hoặc hô hấp. Các triệu chứng thanh quản khác như khàn giọng, khó thở, thở rít, và cảm giác tắc họng thường cùng tồn tại với ho. Có bằng chứng cho thấy lợi ích của việc chăm sóc phối hợp giữa khoa tai-thanh quản và khoa âm – ngữ trong điều trị bệnh nhân với ho mạn tính khi các triệu chứng thường khu trú ở thanh quản.
Bệnh nhân thường xuyên kể lại rằng đã tham khảo nhiều chuyên gia để tìm kiếm thông tin về các nguyên nhân và các phương pháp chữa trị: bác sĩ chăm sóc ban đầu, bác sĩ nhi khoa, bác sĩ tai thanh quản, bác sĩ hô hấp, bác sĩ dị ứng, bác sĩ tiêu hóa, và bác sĩ tâm lý. Làm việc cùng một số hoặc tất cả các cộng tác viên lâm sàng này, bác sĩ âm ngữ được đào tạo độc nhất và có trình độ để điều trị hành vi bằng giọng nói, nuốt, và rối loạn vận động tạo lời nói, cho phép họ phát hiện và giải quyết những bất thường chức năng thanh quản và chức năng hô hấp.
Trong môi trường phòng khám ngữ âm, việc điều trị ho mạn tính đã trở thành một phần bệnh nhân đáng kể của SLP và việc can thiệp của SLP đưa ra các lựa chọn cho bệnh nhân đã mệt mỏi vì điều trị thông thường hoặc bệnh nhân đòi hỏi kiểm soát hành vi kết hợp với trị liệu y khoa. Trong chương này, các tài liệu liên quan đến kiểm soát hành vi của ho mạn tính và các bệnh lí thanh quản liên quan bởi SLPs sẽ được xem xét. Quá trình đánh giá các biểu hiện hành vi liên quan đến phàn nàn của bệnh nhân sẽ được mô tả, và lựa chọn điều trị bắt đầu bằng phương pháp SLP truyền thống và tiếp tục với các phương thức ít truyền thống hơn nhưng ngày càng được sử dụng phổ biến hơn sẽ được thảo luận. Dữ liệu từ xem xét hệ thống của những biện pháp không dùng thuốc với ho mạn tính bởi Chamberlain và cộng sự cho thấy việc sử dụng 2-4 buổi âm ngữ trị liệu mà bao gồm giáo dục, kỹ thuật ức chế ho, tập hít thở, vệ sinh giọng nói và uống nhiều nước, và tư vấn. những biện pháp này đã cho thấy giảm đáng kể độ nhạy với phản xạ ho , từ đó dẫn đến giảm tính nghiêm trọng và tần suất cơn ho, và cải thiện chất lượng cuộc sống liên quan đến ho ở những người ho mạn tính. Một thử nghiệm kiểm soát ngẫu nhiên ở 87 bệnh nhân ho mạn tính chứng minh sự cải thiện đáng kể thang điểm triệu chứng ho do các can thiệp này mang lại so với những bệnh nhân chứng, chỉ nhận được lời khuyên và giáo dục lối sống lành mạnh.

2. Các cơ chế cơ bản của ho được giải quyết trong điều trị SLP
Kiểm soát âm ngữ trị liệu của ho mạn tính được thiết kể để tăng niềm tin về tính có hiệu lực của bệnh nhân trong khả năng của họ để phá vỡ vòng luẩn quẩn của kích thích – ho. Lee và cộng sự mô tả ho như một “phản ứng hô hấp phức tạp”, liên quan đến phức hợp các phản xạ thân não không tự ý và kiểm soát vỏ não tự ý. Các nghiên cứu về ho do capsa- icin, và ho liên quan nhiễm trùng đường hô hấp trên URTI, đã chỉ ra rằng ho nằm dưới sự kiểm soát của vỏ não, và có thể được ức chế hoặc hoạt hóa tự ý. Cố ý ho để đáp ứng với kích thích thanh quản, thay vì mục đích làm sạch phổi, có thể đưa tới vòng phản hồi tích cực trong đó kích thích gây ra ho, gây kích thích hơn và do đó tăng nhạy cảm với thụ thể thần kinh hướng tâm dẫn đến ngưỡng ho giảm. Trị liệu âm ngữ nhằm tăng khả năng kiểm soát ho tự ý và giảm độ nhạy cảm với phản xạ ho. Sử dụng test độ nhạy ho với capsaicin, theo dõi ho lưu động, và tự đánh giá ho, Ryen et al đã chứng minh rằng việc kiềm chế ho chủ động làm tăng ngưỡng ho. Khi bệnh nhân của họ học cách tự kiềm chế ho bằng cách tập luyện âm ngữ trị liệu và phá vỡ vòng luẩn quẩn này, độ nhạy phản xạ họ và tần suất ho giảm đi là chất lượng sống liên quan tới ho được cải thiện.
3. Các rối loạn đường thở trên liên quan đến ho mạn tính
Các rối loạn thanh quản khác thường cùng tồn tại ở bệnh nhân ho mạn tính mà ảnh hưởng tới hít thở, nuốt và giọng nói. Có một mối quan hệ phức tạp giữa ho mạn tính, rối loạn chuyển động dây thanh âm nghịch lí (PVFMD) (cũng được biết đến rối loạn chức năng dây thanh), globus pharyngeus, và rối loạn phát âm do căng cơ (MTD). Những bệnh lí này, một phần hoặc toàn bộ, đều được xem là biểu hiện của hội chứng mẫn cảm thanh quản và đáp ứng tương tự với biện pháp âm ngữ trị liệu. một vài mô hình lý thuyết được đề xuất để mô tả rõ hơn các tình trạng này.
Mô hình hội chứng thanh quản dễ kích thích (ILS), do Morrison và Ram- mage giới thiệu, đề xuất rằng ILS là một hội chứng nhạy cảm trung ương do tính khả biến thần kinh trung ương bởi các tổn thương mô hoặc thần kinh. Điều này biểu hiện như một thanh quản có cấu trúc bình thường mà rối loạn chức năng do tư thế thanh quản bất thường và căng cơ có thể sờ được liên quan đến cơ thanh quản trong và ngoài. Nguyên nhân có thể bao gồm lạm dụng cơ theo thói quen, cảm xúc đau khổ, bệnh nhiễm virus, và kích thích trào ngược dạ dày thực quản mạn tính. ILS xảy ra khi hệ thần kinh ở thân não chịu trách nhiệm kiểm soát thanh quản được duy trì ở trạng thái quá kích thích, dẫn đến phản ứng khuếch đại của cơ thanh quản và cơcạnh thanh quản đối với đầu vào cảm giác bình thường. Các triệu chứng liên quan có thể bao gồm các đợt co thắt thanh quản, MTD, globus phảyngeus, và ho mạn tính và có thể được kích hoạt bởi các kích thích đa dạng. Murry et al đề xuất rằng ho mạn tính ở bệnh nhân PVFMD liên quan đến cảm giác thanh quản khác thường, thanh quản thực sự bị phù và giảm mẫn cảm do kích thích acid mạn tính do LPR gây ra, dẫn đến việc bổ sung nghịch lí dây thanh âm trong khi hít như một đáp ứng bảo vệ lại tác nhân kích thích hít phải.
Một mô hình thứ hai là sự xuất hiện định kì của tắc nghẽn thanh quản (POLO) nói tới khó thở từng đợt là triệu chứng chính trong đáp ứng với các yếu tố kích thích. Trong mô hình này, ho được xem là một triệu chứng đồng thời cùng với tiếng thở ồn (thở rít), tức ngực và / hoặc họng, và rối loạn phát âm. Trong một bài báo phát hành gần đây, Shembel et al đã đề xuất một mô hình thuật toán lí thuyết tích hợp phân loại các đặc điểm lâm sàng chính của loạt rối loạn này, được gọi là các rối loạn hô hấp thanh quản thành đợt (ELBDs). Nó bao gồm các phân nhóm lâm sàng để giải thích sự thay đổi đáng kể trong biểu hiện triệu chứng, các dấy hiệu soi thanh quản, và các yếu tố kích thích. Họ kêu gọi một cách tiếp cận liên chuyên ngành để cải thiệu các tiêu chuẩn chẩn đoán và nghiên cứu trong tương lai về các cơ chế sinh lí bệnh căn bản của ELBDs.
Ho mạn tính liên quan tới PVFMD. Hai tình trạng này thường xảy ra đồng thời: Ho mạn tính được mô tả ở 80% bệnh nhân mắc PVFMD. Trong một nghiên cứu, các bệnh nhân mắc PVFMD có triệu chứng chính là ho ở 59% đối tượng, và ở các đối tượng khác, việc khép dây thanh âm trong khi hít vào hiện diện ở 56% đối tượng mắc ho mạn tính. Vertigan et al đã đề xuất một mô hình mô tả ho mạn tính và PVFMD liên tục, với ho thuần túy và PVFMD thuần túy ở cả khi kết thúc quá trình và một số kết hợp cả hai ở giữa quá trình. Vì lí do này, PVFMD sẽ được đưa vào thảo luận về đánh giá và các phương thức điều trị khác nhau của ho mạn tính sau chương này. Khi một bệnh nhân đã được chuyển tới SLP thích hợp, việc đánh giá toàn diện sẽ được tiến hành, đưa đến các khuyến cáo điều trị.
4. Đánh giá
SLPs có thể đóng vai trò quan trọng trong việc đánh giá ho mạn tính, ngay cả khi nguyên nhân không rõ hoặc đa yếu tố. trong cuốn sách “Speech Pathology Management of Chronic Refractory Cough and Relat- ed Disorders” (Kiểm soát âm ngữ trị liệu trong ho mạn tính dai dẳng và các rối loạn liên quan), Vertigan và Gibson mô tả các tiêu chí bao hàm và loại trừ để giới thiệu đến SLP để điều tị ho mạn tính và PVFMD. Chúng có thể hữu ích đối với các nhà cung cấp dịch vụ chăm sóc sức khỏe để làm quen trước khi giới thiệu, đặc biệt là chúng có thể loại trừ bệnh lí căn bản nghiêm trọng và / hpacwj để điều chỉnh liều thuốc cho hen và GER, để thay thế các loại thuốc khác cho những loại mà có thể gây ho như ACEI, và để cân nhắc xét nghiệm trào ngược họng không acid gây ra bởi pepsin.
Tiêu chí bao gồm:
- Ho đủ điều kiện là mạn tính (8+ tuần từ khi khởi phát).
- Ho là vấn đề đối với bệnh nhân.
- Ho vẫn tồn tại mặc dù điều trị y khoa cho các nguyên nhân thường gặp của
Tiêu chí loại trừ:
- Hen không được điều trị , GERD/LPR, dị ứng, viêm mũi (có thể xảy ra đồng thời với điều trị SLP) .
- Nhiễm trùng hô hấp trên mới đây.
- Hô hấp kí không đượ thực hiện; hen suyễn không được đánh giá lại trong 2 năm qua
- Thử nghiệm ngưng thuốc ACEI vẫn chưa được tiến hành.
- Bệnh nhân vẫn chưa được đánh giá bởi/ giới thiệu bởi bác sĩ hô hấp / bác sĩ tai mũi họng.
Hiệp hội Thính giác – Ngôn ngữ – Nói của Hoa Kỳ đã cung cấp một mẫu được đồng thuận và đánh giá cao về chuyên môn để SLPs sử dụng khi đánh giá các rối loạn giọng nói và thanh quản. Các câu hỏi bao gồm có thể giúp hướng dẫn người hành nghề xác định chức năng tổng thể của thanh quản.
5. Bệnh án
Thông tin được cung cấp bởi bệnh nhân vào thời điểm đánh giá ban đầu nên bao gồm chẩn đoán y khoa, ngày khởi phát ho, tiền sử phẫu thuật và bệnh liên quan, thuốc và dị ứng. Các bảng câu hỏi như Cough Severity Index (CSI) (bảng 8-1), Leicester Cough Questionnaire (LCQ), Voice Handicap Index-10 (VHI-10) (bảng 8-2), Dyspnea Index (DI) (Bảng 8-3), và Reflux Symptom Index (RSI) (Bảng 8-4) cung cấp các dấu hiệu về mức độ nghiêm trọng của ho mạn tính và tác động của nó lên đời sống bệnh nhân. Thông tin về chăm sóc giọng nói, bao gồm nước, caffeine, rượu và các đồ uống khác, hút thuốc và tiền sử ma túy, và các hoạt động thanh âm tại nơi làm việc, ở nhà, và xã hội, cung cấp các chi tiết có thể giúp SLP hiểu được nhu cầu thanh quản tổng quát của bệnh nhân. Tiền sử trào ngược và tiếp xúc với các tác nhân kích thích môi trường (thay đổi nhiệt độ, khói, hóa chất và các dị nguyên) cũng đóng góp những thông tin giá trị. ngoài các câu hỏi về sửdụng giọng nói ra, các bác sĩ cũng nên bao gồm các câu hỏi về hít thở và nuốt, cũng như các câu hỏi ho đặc trưng như:
- Khi nào ho khởi phát và sự kiện cụ thể nào liên quan không?
- Điều gì xảy ra ngay trước khi bạn ho?
| The Cough severity index (Csi) is a self-administered, 10-item out- comes instrument to quantify a patient’s symptoms of chronic cough
of upper airway origin. the total score ranges from 0 to 40 based on the sum of responses to 10 questions on a 5-point scale ranging from “nev- er a problem” to “always a problem.” ascore of 3 or below is considered normal. ascore higher than 3 means that the cough may be impacting quality of life. |
|||||
|
Never |
Almost never | Some- times | Almost always |
Always |
|
| My cough is worse when i lie down. |
0 |
1 |
234 |
||
| My coughing problem causes me to restrict mypersonal and social life. |
0 |
1 |
234 |
||
| Itend to avoid places be- cause of my coughing problem. |
0 |
1 |
234 |
||
| Ifeel embarrassed because of my coughing problem. |
0 |
1 |
234 |
||
| People ask, “what’s wrong?” because icough a lot |
0 |
1 |
234 |
||
| Irun out of air when icough. | 0 | 1 | 234 | ||
| My coughing problem affects my voice. | 0 | 1 | 234 | ||
| My coughing problem lim- its my physical activity. | 0 | 1 | 234 | ||
| My coughing problem upsets me. | 0 | 1 | 234 | ||
| People ask me if i’m sick because icough a lot. | 0 | 1 | 234 |
Table 8 – 1. Cough severity index (Csi)
- Bạn có bắt đầu ho để phản ứng lại các kích thích không, hay ho chỉ đơn giản là “bùng nổ”?
- Có những sự kiện cụ thể, các hoàn cảnh, hoặc căng thẳng nghiêm trọng mà thường kích hoạt một đợt ho không?
- Chiến lược điều trị nào bạn đã sử dụng để cố làm giảm ho, hoặc phá vỡ chu kì ho?
- Mức độ nghiêm trọng và / hoặc khoảng thời gian của một cơn ho gây ra nôn mửa / tiểu không tự chủ?
- Có phải cơn ho của bạn bị kích hoạt bởi nói chuyện, cười, đi lại, hay ngáp không?
- Có phải cơn ho của bạn bị kích hoạt bởi ăn uống thông thường không? Hay thực phẩm cụ thể nào không?
- Bạn có bấy kì khó khăn nào khi nuốt nước bọt, một số thực phẩm, hoặc chất lỏng nhất định không?
- Bạn có khó thở không? Khó hơn khi thở vào hay thở ra?
| The voice handicap index 10-item (vhi-10) is a self-administered,
10-item outcomes instrument to quantify patients’ perception of their voice handicap. the total score ranges from 0 to 40 based on the sum of responses to 10 questions on a 5-point scale ranging from “never a problem” to “always a problem.” no impact = 0%; moderate impact = 50%; significant impact = 100%. |
|||||
| Never | Almost never | Some- times | Almost always | Always | |
| 1. My voice makes it difficult for people to hear me. |
0 |
1 |
234 |
||
| 2. People have difficulty understanding me in a noisy room. |
0 |
1 |
234 |
||
| 3. People ask, “what’s wrong with your voice?” | 0 | 1 | 234 | ||
| 4. Ifeel as though ihave to strain to produce voice |
0 |
1 |
234 |
||
| 5. My voice difficulties restrict my personal and social life. |
0 |
1 |
234 |
||
| 6. The clarity of my voice is unpredictable. |
0 |
1 |
234 |
||
| 7. Ifeel left out of conversation because of my voice. |
0 |
1 |
234 |
||
| 8. My voice problem causes me to lose income. |
0 |
1 |
234 |
||
| 9. My voice problem upsets me. | 0 | 1 | 234 | ||
| 10. My voice makes me feel handicapped | 0 | 1 | 234 | ||
Table 8 –2. The voice handicap index 10-item (vhi-10)
| The dyspnea index (di) is a self-administered, 10-item outcomes instrument to quantify severity of symptoms in upper airway dyspnea. preliminary data suggest that a score of <7 can be considered normal and >10 is suggestive of pvfm. achange score of 8 has been shown to be meaningful. | |||||
| Never | Almost never | Some- times | Almost always | Always | |
| Ihave trouble getting air in. | 0 | 1 | 234 | ||
| Ifeel tightness in my throat when iam having my breathing problem. |
0 |
1 |
234 |
||
| It takes more effort to breathe than it used to. |
0 |
1 |
234 |
||
| Changes in weather affect my breathing problem. |
0 |
1 |
234 |
||
| My breathing gets worse with stress. |
0 |
1 |
234 |
||
| Imake sound/noise breathing in. |
0 |
1 |
234 |
||
| Ihave to strain to breathe. | 0 | 1 | 234 | ||
| My shortness of breath gets worse with exercise or physical activity. |
0 |
1 |
234 |
||
| My breathing problem makes me feel stressed. |
0 |
1 |
234 |
||
| My breathing problem causes me to restrict my personal and social life. |
0 |
1 |
234 |
||
Table 8 –3. Dyspnea index (di)
Sources:
- De guzman v, ballif Cl, maurer r, hartnick CJ, raol n. validation of the dyspnea index in adolescents with exercise-induced paradoxical vocal fold motion. JAMA Otolaryngol Head Neck Surg. 2014;140(9):823–828.
- shembel aC, hartnick, C, bunting g, et al. perceptual clinical features in exer- cise-induced laryngeal obstruction (eilo):towards improving diagnostic ap- Journal of Voice. 2018
| The reflux symptom index (rsi) is a self-administered, 9-item outcomes instrument to quantify symptoms in patients with laryngopharyngeal reflux (lpr). an rsiscore of ≤13 can be considered normal. some degree of reflux
is present in normal individuals. ascore >13 is suggestive of significant lprsymptoms. |
||||||
| No Problem (0) |
(1) |
(2) |
(3) |
(4) |
Severe Problem (5) | |
| 1. Hoarseness or a problem with your voice | 0 | 1 | 234 | 5 | ||
| 2. Clearing your throat | 0 | 1 | 234 | 5 | ||
| 3. Excess throat mucus or post nasal drip |
0 |
1 |
234 |
5 |
||
| 4. Difficulty swallowing food, liquids, or pills |
0 |
1 |
234 |
5 |
||
| 5. Coughing after you ate or while lying down |
0 |
1 |
234 |
5 |
||
| 6. Breathing difficulties or choking episodes |
0 |
1 |
234 |
5 |
||
| 7. Troublesome or annoying cough |
0 |
1 |
234 |
5 |
||
| 8. Sensation of something sticking in your throat or a lump in your throat |
0 |
1 |
234 |
5 |
||
| 9. heartburn, chest pain, indigestion, or stomach acid coming up |
0 |
1 |
234 |
5 |
||
Table 8 – 4 . The RSI
6. Theo dõi của bác sĩ SLP
Việc đánh giá lâm sàng bao gồm theo dõi về tư thế, hô hấp, liên quan đến ho và các hành vi giọng nói. Ví dụ: bệnh nhân có biểu hiện thở rít không? Nói chuyện có gây ho không? Các quan sát bổ sung có thể giúp bác sĩ lâm sàng kết cấu kế hoạch điều trị bao gồm:
6.1. Kiểu thở
- Cơ hoành / ngực trên / xương đòn.
- Tỉ lệ hít vào:thở
- Đều/không đều.
- Đường thở (miệng/mũi).
- Giữ hơi thở.
- Động tác bụng nghịch lí trong khi thở sâu.
- Thở dài, thở hổn hển, ngáp quá nhiều.
- Nhiều động tác hô hấp rõ rệt
- Thayđổi kiểu thở sau một bài tập yêu cầu ngắn
- Thường xuyên hắng giọng
- Nói quá nhiều trong một hơi thở
- Hết hơi khi nói
- Nhiều động tác hô hấp rõ rệt
- Thayđổi kiểu thở sau một bài tập yêu cầu ngắn
- Thường xuyên hắng giọng
- Nói quá nhiều trong một hơi thở
- Hết hơi khi nói
6.2. Thói quen sử dụng giọng nói
- Thói quen sử dụng giọng nói
- Âm lượng
- Tốc độ nói
- Độ cao
- Dạng cộng hưởng
Đánh giá căng cơ được ghi nhận bởi SLP ở phần trên cơ thể, bụng, cổ, hàm, mặt, môi, hoặc đáy lưỡi có thể giúp hiểu rõ hơn về các dạng rối loạn chức năng. Điều này có thể được mở rộng để quat sát tư thế trong khi ngồi và đứng (được đề cập chi tiết ở phần sau của chương này) và các quan sát được thực hiện trong sờ nắn thanh quản, như nhạy cảm / đau, giảm khoảng cách tuyến giáp, nâng cao trong khi nói, và có hay không sờ nắn thanh quản gây ho.
7. Các đo lường chức năng
Bởi vì rối loạn phát âm là thường gặp trong ho mạn tính, đánh giá giọng nói là một phần của buổi đánh giá. Một đánh giá toàn diện bao gồm các công cụ đo lường được chỉ định ở những đối tượng kể lại có sự thay đổi giọng nói hoặc bị khó nuốt. Đối với những người có quyền truy cập vào thiết bị chuyên dụng, phân tích âm thanh, và đo lường khí động học của chức năng thanh quản có thể cung cấp cho các bác sĩ dữ liệu khách quan, đượ tập hợp trong một danh mục liệt kê các nhiệm vụ, như kéo dài nguyên âm, lướt độ cao, áp suất không khí hạ thanh âm, nghĩa là luồng không khí trong khi nói, và dung tích sống, để kể tên một số. Những đo lường gián tiếp của việc tạo ra giọng nói này cung cấp sự hiểu biết đầy đủ hơn về hành vi và chức năng thanh quản, và cho phép các bác sĩ đưa ra những suy luận về sinh lí dây thanh và thanh quản. Trong tay của một bác sĩ lâm sàng lành nghề được đào tạo và có kinh nghiệm thích hợp, những phương pháp đo lường chức năng này cũng giúp xác định nguyên nhân, chẩn đoán, mức độ, và những thay đổi có thể đo lường được về sinh lý của dây thanh âm sau một liệu trình điều trị.
Việc đánh giá qua soi hoạt nghiệm thanh quản được thực hiện thường xuyên ở phòng khám về giọng nói, để cung cấp thông tin liên quan đến cấu trúc và chức năng thanh quản. nội soi thanh quản giúp xác định những chuyển động thanh quản bất thường trong khi hô hấp và phát âm. Việc bổ sung nguồn sáng stroboscopic cung cấp cho các bác sĩ một ảo giác về chuyển động chậm của rung động dây thanh âm cho phép họ phát hiện những thay đổi tinh tế trong hành vi rung động của dây thanh âm. Soi hoạt nghiệm thanh quản là cần thiết để loại trừ bệnh lí thanh quản như tổn thương dây thanh âm thô hoặc tinh vi, các vấn đề về cử động, hoặc tắc nghẽn đường thở. Nội soi thanh quản cũng được xem là tiêu chuẩn vàng để chẩn đoán PVFMD. Nếu bệnh nhân không có triệu chứng vào lúc khám soi thanh quản, yêu cầu họ nói hổn hển, thở sâu, hoặc thực hiện một bài tập yêu cầu, bao gồm một cái gì đó càng nhanh càng tốt từ 0 – 100 trong vài hơi thở càng tốt, đôi khi có thể gây ra triệu chứng. Giliberto et al lưu ý rằng ở 80% bệnh nhân ho mạn tính được cho là do bệnh lí thần kinh lang thang, sự bất cân xứng chuyển động của dây thanh âm được ghi nhận trong khi khám soi hoạt nghiệm dây thanh. Đối với các bác sĩ lâm sàng mà không có phòng thí nghiệm giọng nói theo ý của họ, các biện pháp như tỉ lệ s:z, thời gian phát âm tối đa, triệu chứng khởi phát chậm, lướt cao độ, và trung bình cao độ trong khi nói có thể cung cấp cái nhìn sâu sắc về hành vi thanh quản. Ngoài ra, có những ứng dụng mới trên smartphone và các chương trình kỹ thuật số có thể được tải xuống và sử dụng bởi các bác sĩ mà đầu tư thời gian để làm quen với công nghệ.
8. Điều trị
8.1. Can thiệp âm ngữ trị liệu truyền thống
Cơ sở lý luận cho trị liệu âm ngữ nên được bệnh nhân hiểu để tăng động lực và tuân thủ. Mục tiêu dài hạn của trị liệu là giảm kích ứng thanh quản ảnh hưởng đến ho và cải thiện kiểm soát ho tự ý và kiểm soát các triệu chứng hô hấp nói chung, để giảm và loại bỏ mẫn cảm thanh quản và phản xạ ho, và tần suất và mức độ ho. SLP nên chú trọng giải quyết tư thế và căng cơ thanh quản, cổ và vai.
Các mô hình điều trị ho mạn tính được mô tả trong y văn sử dụng các kỹ thuật được điều chỉnh từ vấn đề điều trị rối loạn giọng nói chức năng và PVFMD, vì các mục tiêu chính là tương tự với cả ba. Bao gồm:
- Giáo dục bệnh nhân, xác định chiến lược kiểm soát tác nhân gây ho.
- Vệ sinh giọng nói.
- Kỹ thuật ức chế
- Thay đổi tư thế.
- luyện tập hô hấp.
- Tư vấn tâm lý.
- Liệu pháp luyện giọng.
- Kỹ thuật thủ công để giảm căng cơ cạnh thanh quản
8.2. Đào tạo bệnh nhân
Bệnh nhân nên được hướng dẫn để nhận ra ho mạn tính là một biểu hiện tăng nhạy cảm thanh quản và không đảm nhiệm bất cứ chức năng sinh lý nào (nghĩa là bảo vệ đường thở), và ho liên tục làm giảm ngưỡng ho đến một mức độ mà ho sẽ được kích hoạt bởi các kích thích nhỏ dần dần. Cả ho có chủ ý lẫn ho không theo ý muốn đều giúp làm rõ ho như một phản xạ vượt khỏi sự kiểm soát của bệnh nhân và tăng sự tự nguyện chấp nhận liệu pháp hành vi của bệnh nhân.
Đánh giá các câu trả lời của bệnh nhân trên thang điểm CSI (và VHI-10, DI, và RSI, nếu có) sẽ giúp SLP hiểu rõ hơn về ảnh hưởng của ho và các ưu tiên đối với từng bệnh nhân, tiếp tục các mô hình điều trị bệnh nhân chứ không phải chỉ là rối loạn. Bệnh nhân và SLP nên làm việc cùng nhau để xác định tất cả các bước liên quan đến mô hình ho mạn tính đã phát triển và SLP sẽ hướng dẫn các chiến lược để phá vỡ vòng xoắn bệnh lý tại bất kỳ điểm nào được xác định.
8.3. Vệ sinh giọng nói
Tham vấn vệ sinh giọng nói nhằm mục đích giảm kích ứng thanh quản để giảm thiểu kích thích thụ thể ho và cung cấp đầy đủ nước (hydration). SLPs có thể tư vấn chế độ ăn uống, tăng cường kiểm soát hành vi về trào ngược axit đã được chẩn đoán trước đó, khuyến khích cai thuốc lá và giảm tiếp xúc với khói thuốc lá gián tiếp, và tăng cường thở mũi để giảm khô và kích ứng thanh quản. Giúp bệnh nhân xác định các hành vi giọng nói có thể gây ra ho, chẳng hạn như nói quá lâu trong một hơi thở, hoặc nói với âm lượng lớn đều có thể làm giảm đáp ứng trên thanh quản, và góp phần giảm tần suất và thời gian ho. SLP trong thực hành lâm sàng thường mô tả bù nước hệ thống và bề mặt là có lợi cho sức khỏe dây thanh. Hầu hết các SLP đưa ra các khuyến nghị bao gồm: bù nước tối ưu (64 ounces nước uống hàng ngày), tránh lạm dụng các chất sấy khô như caffeine (không được hỗ trợ trong tài liệu) và sử dụng không khí ẩm để cải thiện chức năng dây thanh. Tuy nhiên, không có bằng chứng nào là xác thực và cần có thêm nghiên cứu trúng đích để nghiên cứu các cơ chế sinh học ảnh hưởng đến quá trình bù nước dây thanh, trước khi cung cấp đầy đủ nước và dinh dưỡng hydration.
Một tài liệu được đánh giá chặt chẽ của Hartley và Thibeault cho thấy rằng không có sự hiểu biết rõ ràng về các cơ chế cơ bản về ảnh hưởng của việc bù nước liên quan đến lượng nước trong cơ thể (trạng thái bình thường của cơ thể khi đủ nước/ thiếu nước tương đối hoặc mất nước), mất nước hoặc mất nước trong suốt cuộc đời, hoặc về mối liên hệ giữa bù nước hệ thống và bề mặt. Tuy nhiên, y văn về sức khỏe giọng nói đã chứng minh thành công, trong các nghiên cứu về động vật và con người, các tác động bệnh lý của mất nước cả bề mặt và hệ thống, chủ yếu liên quan đến khả năng phát âm. Lời khuyên lâm sàng về việc cấp nước bề mặt đầy đủ cho bệnh nhân ho mạn tính dựa trên các nghiên cứu hành vi ho đã biết, như thở nhanh sâu qua miệng hoặc hít thở không khí độ ẩm kém, có thể dẫn đến mất nước các mô trong thanh quản, làm tăng tình trạng khô thanh quản và kích thích và gắng sức phát âm.
8.4. Chiến lược kiểm soát ho
SLPs dùng các chương trình luyện tập hô hấp khác nhau và các kĩ thuật ức chế ho để giải quyết ho với hoặc không PVFMD.
Kĩ thuật ức chế ho hay gây xao nhãng.
Với các kỹthuật này, bệnh nhân học cách xác định các tiền triệu trước khi ho, như cảm giác ngứa họng và cố gắng kềm chế hoặc trì hoãn cơn ho. Họ có thể thực hiện một trong các kỹ thuật kiểm soát triệu chứng sau tùy theo sở thích của mình:
- Thay thế hắng giọng hoặc ho bằng cách cố gắng nuốt (khô hoặc với nước), nuốt trong khi vuốt thanh quản xuống, ngậm đá, hoặc ngậm các loại không phải thuốc như viên ngậm không đường để tăng tần suất nuốt nước bọt cố gắng trì hoãn cơn
- Động tác hít qua mũi giúp hít vào và dạng dây thanh (một số tác giả gợi ý kiểu hít vào nhanh, một số khác gợi ý hít vào chậm, kéo dài).
- Thở môi (PLB): thở ra khi mím môi hoặc những tạo tiếng rít kéo dài nhẹ nhàng để tối đa hóa lưu lượng thở ra qua thanh quản và tạo áp lực cuối thì thở ra dương tính để duy trì dây thanh ở vị trí bị dạng/tách
8.5. Kĩ thuật ức chế co thắt thanh quản
“Silent laughing” được mô phỏng theo Estill Voice Model. Bằng cách này, bệnh nhân tăng nhận thức về co thắt thanh quản bằng cách đảo nghịch nó với cảm giác há miệng và học cách duy trì tư thế há miệng. Điều này cũng có thể giúp mở mang kiến thức về các kiểu giữ hơi thở, mà chính chúng có thể kích hoạt ho hoặc đợt PVFM.
Thở miệng thư giãn được thiết kế để chuyển sự chú ý khỏi thanh quản bằng cách chú trọng thở cơ hoành, và để duy trì việc dạng dây thanh trong suốt chu kỳ thở để ngăn ngừa việc khép dây thanh dẫn đến Bệnh nhân được hướng dẫn để thư giãn phần trên cơ thể, vai, cổ, hàm và cơ bụng, duy trì cảm giác há miệng và chú ý phình và hóp bụng tự nhiên, nhẹ nhàng của cơ hoành.
Bệnh nhân được hướng dẫn thực hành các kỹ thuật này thường xuyên trong các hoạt động hàng ngày khi không có triệu chứng để dễ dàng tự nhớ lại khi bắt đầu muốn ho. Cuối cùng, họ được tiếp xúc dần với các tác nhân đã biết ở phòng khám để giảm bớt phản ứng ho.
9. Tư thế
Điều chỉnh tư thế là một thành phần quan trọng trong điều trị và tối ưu hóa chức năng thanh quản và hô hấp. Cơ hô hấp có chức năng kép trong việc ổn định cột sống và tư thế, và có mối liên kết chặt chẽ giữa việc thở và chức năng cơ xương. Các tư thế không theo thói quen như gù lưng có thể làm ảnh hưởng tới hoạt động của cơ hoành bằng ép bụng. Thêm vào đó, tư thế có thể bị ảnh hưởng bởi thay đổi kiểu thở. Solow và cộng sự nhận ra rằng trẻ em thở miệng do tắc nghẽn hô hấp trên, ví dụ, thường có tư thế cúi đầu về phía trước theo thói quen (FHP) để tăng kích thích đường thở và dễ thở. Hơn nữa, FHP được biết là ảnh hưởng tới chức năng hô hấp làm suy yếu cơ hô hấp như cơ ức đòn chũm (SCM), cơ bậc thang, và cơ thang, cũng như làm tăng căng cơ cạnh cột sống ngực và giảm khả năng vận động của nó. FHP và đau cổ mạn tính liên quan đã được chứng minh trong các nghiên cứu để giảm khả năng nguy hiểm đến tính mạng.
Về chức năng thanh quản, sự mất cân bằng tư thế ở đầu cổ có thể tác động mạnh mẽ đến nỗ lực phát âm và thậm chí những thay đổi khó thấy ở vị trí của đầu có thể ảnh hưởng đáng kể đến hiệu quả của cử động thanh quản. Bệnh nhân mắc MTD thường bị căng thẳng quá mức ở nhóm cơ cạnh thanh quản và nhóm cơ ngoại lai, làm chuyển động thanh quản lên trên ở vùng cổ. Ngoài ra, sự sắp xếp các sụn thanh quản bị xáo trộn ( xương móng, sụn giáp, sụn nhẫn, và sụn sừng) có thể ảnh hưởng tới các cơ thanh quản nội tại, do đó làm thay đổi sức căng dây thanh, làm giảm khả năng kiểm soát và cộng hưởng giọng nói. Theo kinh nghiệm quan sát lâm sàng của các tác giả, rằng ở bệnh nhân mắc PVFM, ho mạn tính, và cảm giác khối nghẹn có các đặc điểm tương tự rối loạn tư thế chức năng và các kiểu cơ có thể làm nặng thêm các triệu chứng thanh quản. Người ta thấy rằng toàn bộ những bệnh nhân mắc bệnh thần kinh phế vị hậu nhiễm virus cùng với ho mạn tính cũng chứng minh tình trạng liệt dây thanh với MTD thứ phát do hở thanh môn mà cuối cùng dẫn đến các thay đổi được đề cập trước đó; vì vậy, không phải lúc nào cũng rõ ràng rằng, liệu những thay đổi này là nguyên phát hay thứ phát.
SLPs nên cố gắng tạo điều kiện cho việc điều chỉnh tư thế tối ưu, cho phép cử động dễ dàng, tự do, và linh hoạt. Họ cũng nên giải quyết công thái học của những hoạt động thường ngày của bệnh nhân và động viên để ý về tư thế trong suốt cả ngày. Trong tình trạng cột sống nghiêm trọng hơn, giới thiệu tới một bác sĩ vật lí trị liệu để đảm bảo.
10. Luyện tập hô hấp
Các thiết bị huấn luyện sức mạnh của cơ hít vào (IMT) được đề xuất trong kiểm soát PVFMD và ho mạn. Việc luyện cơ hít vào được chứng minh là làm cải thiện sức cơ và giảm thiểu cảm giác khó thở khi gắng sức. IMT tạo điều kiện thuận lợi cho một kiểu hô hấp đáng ao ước và tăng cường sự cải thiện thư giãn cơ hoành và hiệu quả cơ học. Sử dụng IMT trên bệnh nhân ho mạn tính cần được nghiên cứu thêm. Các phương pháp luyện tập hơi thở toàn diện, như kĩ thuật thở Buteyko, được mô tả sau trong chương này. Mục tiêu của chúng là khôi phục thời gian thở bình thường và thể tích dòng khí bình thường về mặt sinh lý và điều chỉnh nồng độ Carbon dioxide CO2.

11. Tư vấn tâm lý
Phỏng vấn tạo động lực (MI) là một phong cách tư vấn tập trung vào con người, dựa trên bằng chứng, được sử dụng để tăng động lực nội tại bằng cách giúp bệnh nhân khảo sát và giải quyết vấn đề. SLP có thể sử dụng hiệu quả các kỹ thuật MI để tăng sự tuân thủ với liệu pháp hành vi ho của bệnh nhân và tạo điều kiện thay đổi hành vi.
Thay vì chịu trách nhiệm thay đổi hành vi của bệnh nhân, SLP sử dụng các kỹ thuật MI để hỗ trợ và trao quyền cho bệnh nhân để họ đóng vai trò chủ động trong quá trình chữa bệnh. Thông qua suy nghĩ và bàn luận về những lí do của bệnh nhân, những phương tiện giúp thay đổi và hỗ trợ họ tự tin vào bản thân – tin rằng họ có thể đạt được thay đổi – MI bổ sung và đảm bảo tính bền vững của điều trị.
SLP có thể giải quyết các vấn đề về cảm xúc liên quan đến ho và chuyển bệnh nhân đến một chuyên gia sức khỏe tâm thần khi những điều này vượt quá phạm vi hành nghề của SLP.
12. Liệu pháp luyện giọng
- Điều trị giọng nói có thể hiệu quả đối với bệnh nhân ho mạn tính theo những cách sau:
- Ho và hắng giọng được coi là hành vi lạm dụng giọng nói gây ra phù nề hoặc xuất huyết dây thanh, hoặc các tổn thương như polyps và Rối loạn giọng nói có ý nghĩa lâm sàng hiện diện ở 40% bệnh nhân bị ho mạn tính và PVFMD.
- Sự chuyển động của các dây thanh hoặc một sự thay đổi chuyển động bình thường đi kèm hở thanh môn và một kiểu phát âm của bệnh nhân, như hội chứng khép quá mức, có thể kích thích các thụ thể áp lực trong thanh quản đủ để kích hoạt ho.
- Các chất trung gian gây viêm đã được chứng minh là tăng sau khi dây thanh làm việc khiến giọng nói kiệt sức, và giảm sau khi điều trị liệu pháp cộng hưởng giọng nói, cho thấy tình trạng viêm đường thởcó thể bị ảnh hưởng tiêu cực hoặc tích cực bởi các kiểu phát âm, do đó ảnh hưởng đến ho.
- Co thắt thượng thanh môn, xuất hiện trong MTD nguyên phát và nhiều bằng chứngcho thấy MTD thứ phát do hở thanh môn, đôi khi hoạt động như một tác nhân kích thích gây hắng giọng hoặc MTD thường tạo cảm giác như có cục gì đó trong cổ họng, đặc biệt là khi nuốt. Khái niệm “rối loạn nuốt căng cơ” khá mới lạ, đòi hỏi phải nghiên cứu và hiểu rõ hơn, nhưng có thể là một đóng góp đáng kể cho cảm giác mắc nghẹn.
- Ho thường giảm khi MTD được giải quyết
Các triệu chứng về giọng nói có thể tự giải quyết sau khi điều trị ho nếu chúng không thể tách rời ho. Nếu không, rối loạn phát âm có thể là một tình trạng riêng biệt và cần được điều trị.

13. Phương thức mới trong điều trị ho
SLP thường xem xét việc sử dụng các phương thức điều trị mở rộng ngoài những phương pháp được dạy trong các chương trình sau đại học của SLP, như thôi miên, kỹ thuật thủ công và kỹ thuật thở Buteyko. Ba phương thức chúng tôi đã chọn để làm nổi bật dưới đây đòi hỏi đào tạo đặc biệt.
14. Thôi miên

Thôi miên đã được chứng minh là một công cụ hữu hiệu trong điều trị ho mạn tính. Được định nghĩa là “một trạng thái tinh thần với tập trung sự chú ý và giảm nhận thức bên ngoài, đặc trưng bởi khả năng được tăng cường để đáp ứng với gợi ý”, thôi miên đã được Hiệp hội Y khoa Hoa Kỳ chính thức công nhận là một trị liệu y khoa hợp pháp kể từ năm 1958. Sự thay đổi ý thức này cho phép người bệnh khai thác các khả năng tự nhiên và cho phép họ dễ dàng thay đổi các cảm giác, nhận thức, suy nghĩ, cảm xúc và hành vi.
Một trạng thái thôi miên thường được thiết lập bởi một chuỗi cảm ứng. Hầu hết các cảm ứng bao gồm các gợi ý để thư giãn, bình tĩnh và hạnh phúc. Mọi người trải nghiệm thôi miên khác nhau, một số mô tả nó như là một trạng thái thay đổi ý thức, một số khác như là trạng thái thư giãn của việc tập trung sự chú ý, giống như một trạng thái thiền định. Trái với những lầm tưởng và quan niệm sai lầm phổ biến về thôi miên, những người bị thôi miên không mất kiểm soát hành vi của họ và thường nhớ những gì đã xảy ra trong quá trình thôi miên.
Hiệp hội thôi miên lâm sàng Hoa Kỳ (ASCH) cung cấp các chương trình đào tạo cấp giấy chứng nhận cho các bác sĩ có giấy phép hành nghề, bao gồm SLPs.
Một đánh giá biểu đồ hồi cứu đã mô tả 56 trẻ em và thanh thiếu niên bị ho theo thói quen được điều trị ở hai cơ sở khác nhau bởi một bác sĩ hô hấp nhi khoa hoặc một nhà tâm lý học trẻ em. Trong số 78% những bệnh nhân này, ho thuyên giảm trong hoặc ngay sau buổi thôi miên ban đầu, và trong vòng một tháng, có thêm 12% bệnh nhân hết ho. Các bệnh nhân được theo dõi trung bình 13 tháng. Ho tái phát từ 1 đến 3 lần ở 22% bệnh nhân, và tất cả trừ một người đã sử dụng thôi miên để kiểm soát ho. Các tác giả kết luận rằng tự thôi miên là phương pháp an toàn, hiệu quả để giải quyết ho theo thói quen.
15. Kĩ thuật thủ công
Nâng cao vị trí thanh quản ở vùng hầu đã nhiều lần được ghi nhận là góp phần hoặc, có thể nói chính xác hơn, là một trong những triệu chứng thực thể của MTD.
Đây là lý do tại sao phương pháp luyện giọng truyền thống bao gồm các kỹ thuật nắn chỉnh thanh quản bằng tay (manual circumlaryn- geal techniques) nhằm mục đích giảm căng cơ xương và tăng chức năng bằng cách tái tạo lại tư thế thanh quản.
Phương pháp điều trị bao gồm xoa bóp nhóm cơ ngoài thanh quản theo hướng trước-sau tại các vị trí cụ thể trong khi kéo thanh quản xuống khi bệnh nhân đang phát âm.
Liệu pháp thay đổi hành vi kết hợp tái tạo tư thế thanh quản thủ công bởi một chuyên gia lâm sàng về giọng nói giàu kinh nghiệm đã được chứng minh là một phương thức hiệu quả hàng đầu cho MTD với các phép đo tri giác và âm thanh được cải thiện phù hợp về chức năng giọng nói trong suốt thời gian theo dõi.
Thông thường, bệnh nhân ho mạn tính tường thuật lại rằng vị trí thanh quản dưới sau khi làm theo các kỹ thuật này cho phép nuốt mạnh hơn, giúp họ làm sạch dịch nhầy hiệu quả hơn và giảm kích ứng thanh quản.
Gần đây, một số chuyên gia SLP đã sử dụng các kĩ thuật như vật lý trị liệu tổng thể và toàn diện, và kĩ thuật điều trị nắn xương thủ công như Myofascial Release – Kĩ thuật giãn cơ (MFR) để dễ dàng cải thiện chức năng hô hấp và thanh quản. Các nguyên lý thực hành nắn xương dựa trên mối tương quan giữa cấu trúc và chức năng, khả năng tự điều chỉnh, tự chữa lành của cơ thể. Có nhiều ý tưởng khác nhau về cách thức hoạt động của liệu pháp thủ công, và các nhà nghiên cứu và bác sĩ lâm sàng hiện đang bắt đầu xem xét đến các vấn đề chức năng nuốt và giọng nói từ góc độ thần kinh trung ương hơn. Cơ bắp săn chắc là kết quả của phản ứng bảo vệ được tạo ra bởi hệ thống thần kinh. Các chuyên gia vật lý trị liệu thông qua da và các cấu trúc sâu hơn để tác động đến tình trạng căng thẳng thần kinh và thông qua các phương pháp động học thần kinh được chấp nhận.
Khi các bác sĩ lâm sàng áp dụng liệu pháp thủ công/MFR cho bệnh nhân ho mạn tính, họ có thể đang điều trị căng thẳng thần kinh cơ do chấn thương, không vận động, phẫu thuật hoặc bệnh mạn tính. Ngoài ra, phương pháp “safe touch” này có thể làm giảm căng thẳng, cho phép các cơ bắp thư giãn và lan truyền trạng thái thư giãn này đến hệ thần kinh.
Khi hệ thống thần kinh không còn nhận được vòng phản hồi cho thấy cần phải có “sự bảo vệ” của hệ thống, thì nó có thể điều chỉnh cơ bắp thay đổi từ trạng thái cường điệu sang trạng thái bình thường hơn.
Để thúc đẩy việc giải quyết sự căng thẳng toàn thân quá mức, SLP có thể khuyến khích bệnh nhân nhận thức rõ hơn về các kiểu ten- sion-holding cụ thể của họ và theo dõi những tình trạng này trong suốt cả ngày. Bệnh nhân có thể học tập các chiến lược khác nhau để giảm bớt căng cơ ở cổ, lưỡi và hàm, chẳng hạn như kéo giãn và tự xoa bóp quanh thanh quản.
16. Rối loạn chức năng thở và Phương pháp thở Buteyko
Phần này sẽ tóm lược về rối loạn chức năng thở (DB), bàn luận về các thông số và triệu chứng của nó, và cho thấy mối liên hệ giữa DB và ho mạn tính / PVFMD. Nó cũng sẽ mô tả cách điều chỉnh DB để giúp điều trị ho mạn tính / PVFMD và giới thiệu phương pháp Buteyko như một phương tiện để giải quyết DB.
Ho mạn tính và các tình trạng thanh quản khác như PVFMD và nghẹn liên hệ với DB, là một trong những triệu chứng phổ biến nhất liên quan đến nó. Không có sự đồng thuận về định nghĩa chính xác của DB, nhưng thuật ngữ này thường mô tả các rối loạn hô hấp trong đó những thay đổi mạn tính hoặc tái phát trong kiểu thở gây ra các triệu chứng hô hấp và không hô hấp mà thiếu vắng hoặc quá mức hoạt động cơ quan hô hấp hoặc bệnh lí tim. Rối loạn kiểu thở phản ánh sự bất thường về tốc độ hoặc độ sâu của hơi thở, hoặc về cơ chế thở liên quan đến mũi, vùng họng hầu, thanh quản, cơ thành ngực và/hoặc cơ hoành. PVFMD được coi là một dạng của DB. Barker và Everard đề xuất rằng DB có thể được chia thành các dạng lồng ngực hoặc ngoài lồng ngực. DB tại lồng ngực được đặc trưng bởi phần lớn là thở ngực trên. DB ngoài lồng ngực liên quan đến đường thở trên cùng với kiểu thở ngực trên, và bao gồm PVFMD và mềm sụn thanh quản liên quan gắng sức. Rối loạn chức năng thở góp phần gây khó thở không cân xứng và các triệu chứng khác “không giải thích được” về mặt y khoa, mà không đáp ứng với thuốc hen suyễn.
Một số tài liệu cũ tập trung vào hội chứng tăng thông khí (HVS) và giảm CO2 máu; tuy nhiên, giờ đây người ta nhận ra rằng HVS và các dấu hiệu, triệu chứng liên quan của nó không phải lúc nào cũng có thể được quy cho, và có sự tương quan kém với nồng độ CO2. Thay vào đó, các triệu chứng mở rộng hơn, bao gồm các khía cạnh về hóa sinh, cơ sinh học và tâm sinh lý của hơi thở. Khía cạnh hoá sinh đề cập đến tăng thông khí với các triệu chứng phát sinh là nhiễm kiềm hô hấp và giảm CO2 máu (hypocapnia). Khía cạnh cơ sinh học đề cập đến rối loạn chức năng cơ hô hấp và kiểu thở, và khía cạnh tâm sinh lý đề cập đến sự tương tác sinh lý với các yếu tố tinh thần và cảm xúc. Các khía cạnh này có thể liên quan hoặc tách biệt và tạo ra các triệu chứng không giải thích được.
16.1. Các triệu chứng về Rối loạn chức năng hô hấp
Rối loạn chức năng hô hấp có thể ảnh hưởng đến từng cá nhân theo những cách khác nhau. Một số người phàn nàn rằng họ thấy khó chịu; những người khác có thể gặp các triệu chứng cơ xương khớp và vận động như các vấn đề về cổ và vai, đau mạn tính và mệt mỏi. Nhiều người thường kể lại rằng có sự kết hợp cả yếu tố tinh thần và thể chất.
Những thay đổi hóa sinh trong cơ thể do DB có thể ảnh hưởng ng- hiêm trọng đến sức khỏe cảm xúc, chức năng tuần hoàn, tiêu hóa và các cấu trúc cơ xương liên quan đến hô hấp. DB có thể dẫn đến: ho, khó thở đáng kể, đau tức ngực, khó thở do gắng sức, ngáp hoặc thở dài thường xuyên, lo lắng, cảm giác lâng lâng, đánh trống ngực, co thắt cơ bắp và mệt mỏi.
Các triệu chứng thần kinh không liên quan hô hấp như chóng mặt, tê và ngứa ran có mối tương quan mạnh nhất với nồng độ CO2 thấp, khíacạnh sinh hóa của hơi thở.
Các triệu chứng hô hấp như không thể hít sâu, tức ngực và thở ngắn thường liên quan đến khía cạnh cơ sinh học và tâm sinh lý của DB.
16.2. Tỉ lệ mắc rối loạn chức năng hô hấp
Người ta ước tính rằng DB ảnh hưởng đến khoảng 5% đến 11% dân số nói chung, 20% đến 64% ở người lớn mắc bệnh hen suyễn và 83% ở người mắc chứng lo âu.
DB thường cùng tồn tại và làm trầm trọng thêm các triệu chứng hen suyễn, bệnh phổi tắc nghẽn mạn tính (COPD), viêm mũi xoang, đau, bệnh tim mạch, đau đầu và migraine.
16.3. Chẩn đoán rối loạn chức năng hô hấp
Chẩn đoán DB trước tiên cần phải loại trừ và/hoặc điều trị bệnh lý thực thể. Chỉ khi đó mới có thể chẩn đoán rối loạn chức năng. Một loạt các phương pháp có thể được sử dụng để đánh giá chức năng hô hấp trên lâm sàng, bao gồm sử dụng các công cụ, quan sát và thăm khám.
Phương pháp thán đồ đo CO2 cuối thì thở ra trong khí thở ra từ mũi để xác định sự hiện diện của giảm thông khí liên tục hoặc gián đoạn. ETCO2 tương quan với nồng độ carbon dioxide phế nang (PACO2), do đó tương quan với nồng độ CO2 trong động mạch (PaCO2). Thán đồ cũng cung cấp thông tin về nhịp thở và tốc độ thở, và liệu thở êm dịu và nhịp nhàng hay ngắt quãng và không đều.
Thời gian giữ hơi thở (BHT) khi kết thúc thì thở ra bình thường là thước đo ngưỡng khó thở. BHT thấp là một dấu hiệu thường gặp ở những người có DB.
Đánh giá thủ công về chuyển động hô hấp (MARM) là một quá trình thủ công được sử dụng để đánh giá chuyển động của ngực và bụng trong quá trình thở. Nó định lượng phạm vi của lồng ngực khi thở. Người kiểm tra cũng có thể đánh giá các khía cạnh khác nhau của hơi thở như tốc độ, thể tích và tính đều đặn.
Bảng câu hỏi triệu chứng như bảng câu hỏi Nijmegen (NQ) và Bảng câu hỏi tự đánh giá thở (SEBQ) được phát triển để đánh giá tất cả các khía cạnh của các triệu chứng liên quan đến thở và độ nặng của chúng.
Một chẩn đoán chính xác tự nó có thể làm trấn an và giảm lo âu đáng kể, và có thể làm giảm các triệu chứng.
16.4. Tăng thông khí và PVFM/Rối loạn chức năng dây thanh (VCD)
Tăng thông khí thường gặp ở những bệnh nhân mắc PVFMD, và có khả năng gây ra các triệu chứng cảm giác lâng lâng, thay đổi thị giác, tê, ngứa ran, nặng đầu, chóng mặt và xỉu (thoáng ngất) hoặc ngất được mô tả bởi những bệnh nhân này. PaCO2 của bệnh nhân mắc PVFMD thường thấp hơn bình thường do tăng thông khí đi kèm với hầu hết các đợt cấp. Trong một nghiên cứu hồi cứu trên 54 bệnh nhân mắc PVFMD do gắng sức, 76% có tăng thông khí đồng thời khi đánh giá bằng bảng câu hỏi triệu chứng. CO2 cuối thì thở ra dưới 30 mm Hg, hậu quả sinh lý của tăng thông khí, đã được nhìn thấy ở 48% bệnh nhân.
Thật thú vị khi thấy rằng các phòng khám sử dụng Tăng thông khí có chủ ý khi cố gắng gây ra các triệu chứng PVFM trong lần Khám thanh quản. Thực tế là các triệu chứng ho và PVFM có thể được tái tạo bằng cách tăng thông khí, cho thấy rằng tăng thông khí có thể góp phần gây ra các triệu chứng. Parker và Berg đã đề xuất rằng tăng thông khí là cơ chế phù hợp để giải thích PVFMD và đề nghị các phương pháp trị liệu thay thế ở những người không đáp ứng với liệu pháp SLP truyền thống. Phương pháp Thở Buteyko được bàn luận kế tiếp, được thiết kế để đảo ngược quá trình tăng thông khí và có thể là một lựa chọn điều trị khả thi cho những bệnh nhân này.
16.5. Luyện tập thở Buteyko
Luyện tập thở được giảng dạy chủ yếu bởi các Chuyên gia vật lý trị liệu và SLP được công nhận là phương pháp điều trị hàng đầu cho bệnh nhân mắc DB.
Một hình thức của luyện tập hít thở là Kỹ thuật thở Buteyko (BBT). Dựa trên lý thuyết của bác sĩ Konstantin Buteyko, một bác sĩ người
Ukraine, rằng nhiều triệu chứng và quá trình bệnh có thể được gây ra bởi tình trạng “overbreathing” – hít thở quá mức mạn tính, hay quá trình tăng thông khí ẩn và hậu quả của thiếu hụt CO2. Do hiệu ứng Bohr, nồng độ CO2 giảm sẽ ức chế sự giải phóng oxy từ hemoglobin huyết sắc tố đến các tế bào mô, do đó, làm thiếu máu cục bộ, mệt mỏi và các triệu chứng khác. BBT là một chương trình huấn luyện được thiết kế để khôi phục các kiểu thở bình thường. Nó bao gồm các bài tập thở và các yếu tố lối sống về tập thể dục, thức ăn, lời nói và giấc ngủ vì chúng liên quan đến hít thở khỏe mạnh.
Phương pháp kiểm soát ho của BBT tương tự như kiểm soát SLP truyền thống về mặt ức chế ho và phục hồi thở cơ hoành thư giãn mũi. Trong phạm vi của mô hình lý thuyết BBT, ho có thể biểu hiện là cả nguyên nhân và hậu quả của việc thở gấp overbreathing. BBT dự định sẽ giải quyết các nguyên nhân cơ bản của việc thở quá mức, trong khi can thiệp SLP về ho được thiết kế để giải quyết các triệu chứng.
BBT nhằm mục đích lập trình lại trung tâm hô hấpđể thích ứng với nồng độ CO2 cao hơn, do đó để cải thiện các triệu chứng gây ra do tăng thông khí mạn tính. Các bài tập BBT liên quan đến việc giảm dung tích thở có chủ ý thông qua việc thư giãn các cơ hô hấp kết hợp với các kỹ thuật breath-holding giữ hơi thở. Sự cải thiện về kiểm soát hơi thở và chức năng trải qua với BBT có thể được giải thích bằng các cơ chế khác ngoài việc tăng CO2 đơn thuần. Ví dụ, vấn đề cơ sinh học của căng phồng quá mức hyperinflation của phổi và lo lắng xung quanh các triệu chứng đều có khả năng giảm với phương pháp điều trị này.
BBT được biết đến như là một biện pháp điều trị tốt nhất cho bệnh hen suyễn. Một số thử nghiệm lâm sàng trên BBT cho thấy bệnh nhân giảm đáng kể việc sử dụng thuốc mà không suy giảm chức năng phổi và cải thiện các triệu chứng hen suyễn. BBT cũng được sử dụng như một liệu pháp hỗ trợ cho những người bị thở miệng mạn tính, các triệu chứng
ở mũi, COPD, hội chứng ngưng thở khi ngủ, ngáy, và các rối loạn liên quan đến căng thẳng. Các nguyên lý và kỹ thuật của nó cũng ngày càng được sử dụng để giúp cải thiện thành tích thể thao.
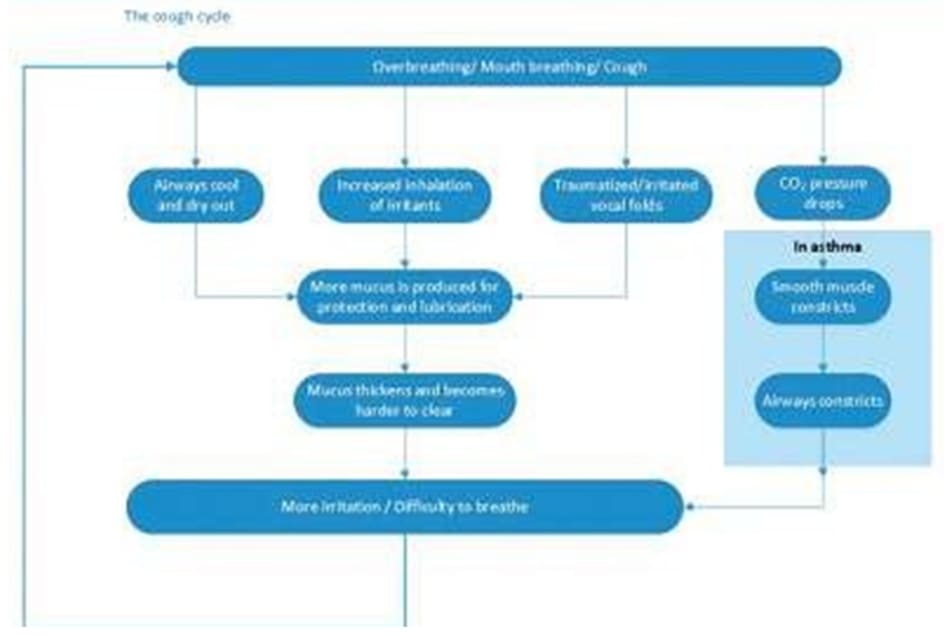
Để giải quyết ho mạn tính, bệnh nhân cần được hướng dẫn các tác động tiêu cực mà thở gấp và ho dữ dội có thể có ở niêm mạc lót trong mũi, cổ họng và phổi. Những yếu tố này có thể gây mất nước và viêm các mô và do đó, làm tăng tiết nhầy để bảo vệ đường thở. Khi tiếp tục thở gấp, dịch nhầy đặc hơn và trở nên khó làm sạch, làm trầm trọng thêm cơn ho ban đầu, tạo ra một vòng luẩn quẩn (Hình 8-1). Thở miệng, thường gặp ở bệnh nhân ho mạn tính, cũng có thể khiến cổ họng bị khô ráp và nứt nẻ nếu duy trì, gây ra cảm giác ngứa, mà bệnh nhân kể lại thường dẫn đến ho. Điều này có thể gây ra một vòng xoắn bệnh lý kéo dài: khô họng, ho, kích thích gây khô họng, ho, và lại tiếp tục. Ho được coi là một hành vi tăng thông khí do mất CO2 quá mức cùng với thở ra nhanh và mạnh sau đó là hít vào lớn qua miệng, thường lặp đi lặp lại trong cơn ho. Việc mất quá nhiều CO2 làm nặng thêm tình trạng co thắt cơ trơn đường thở của những người dễ mắc bệnh.
BBT nhấn mạnh thực hiện và duy trì thở mũi nhẹ nhàng vào mọi
lúc, bao gồm cả khi tập thể dục, hít vào khi nói, và ngủ. Điều này có thể có lợi cho những bệnh nhân bị ho mạn tính, vì các nghiên cứu đã cho thấy có đến 50% số bệnh nhân này thường thở bằng miệng, do đó, có thể làm trầm trọng thêm các triệu chứng thanh quản. Khi thở mũi nhẹ nhàng đã quen thuộc, khô niêm mạc và kích thích và tiết nhầy quá mức có thể giảm, cho phép ho giảm bớt.

Thở miệng gây ra bởi nghẹt mũi mạn tính cũng được xác định là một yếu tố nguy cơ cho sự sụp đổ của đường thở hầu họng và cũng có thể là một yếu tố quan trọng trong sinh bệnh học của tắc nghẽn đường thở khi ngủ. Các cơ giãn hô hấp mất hiệu quả khi mở miệng. Trong khi thở mũi, sự hoạt hóa thần kinh trong các cơ giãn nở đường thở giúp ổn định đường thở trên. Nghiên cứu trong tương lai là cần thiết để khảo sát làm thế nào các cơ chế tương tự cũng có thể ảnh hưởng đến đường thở trên trong PVFMD và ho.
Một cách khác trong đó BBT làm giảm ho mạn tính có liên quan đến các yếu tố tâm lý, có thể cùng tồn tại và trong nhiều trường hợp có liên quan đến ho mạn tính. Nghiên cứu hiện tại liên quan đến rối loạn cảm xúc với giảm dẫn truyền phế vị được chỉ định bởi sự thay đổi nhịp tim. Điều tiết hơi thở đã được đề xuất để cân bằng hệ thống thần kinh tự trị bằng cách giảm hoạt hóa hệ thống thần kinh giao cảm và tăng đối giao cảm. Điều này có thể giúp phục hồi và khôi phục chức năng hệ thống cơ thể bị xáo trộn bởi căng thẳng.
Mặc dù mối liên quan giữa các nguyên lý cốt lõi của BBT với các kết quả đã nêu và được chứng minh bởi các nghiên cứu bên ngoài, nhưng liệu pháp BBT chưa được thử nghiệm theo kinh nghiệm để điều trị ho mạn tính không hen.
17. Kết luận
Vai trò của SLP trong điều trị ho mạn tính là điều chỉnh lại sự hiểu biết của bệnh nhân về bệnh ho mạn tính và hỗ trợ họ lấy lại sự kiểm soát thanh quản. SLP, liên kết cùng với các nhóm liên ngành khác, sẽ đánh giá và điều trị các khía cạnh hành vi liên quan đến ho mạn tính và có thể cải thiện độ chính xác của chẩn đoán và hiệu quả điều trị.
18. Tư duy mở rộng
Khó thở không giải thích được thường thấy ở các phòng khám ngoại trú, và nhiều bác sĩ không hài lòng khi quản lý những bệnh nhân này.
Khi bệnh nhân không đáp ứng với điều trị y tế ban đầu, họ thường trải qua các cuộc test / thăm dò mở rộng và không hiệu quả.
Rối loạn chức năng hô hấp, được bàn luận trong chương này, nên được coi là một yếu tố gây bệnh hoặc yếu tố làm nặng ở những bệnh nhân này. Dữ liệu về tỷ lệ mắc DB ở những bệnh nhân hô hấp được trình bày trong đánh giá này tương đối thấp, chủ yếu là do các triệu chứng của họ thường được quy cho bệnh tiềm ẩn, do đó dẫn đến việc sử dụng thuốc không phù hợp cao. Ở những người khác, các triệu chứng thường được quy cho sự lo lắng và căng thẳng, không xem xét các ảnh hưởng sinh hóa và cơ sinh học cơ bản.
Khi cân nhắc đến tác dụng phụ, biến chứng và chi phí chăm sóc y tế cao, chúng tôi đề xuất một sơ đồ tiếp cận lâm sàng mới liên quan đến SLP để giải quyết DB và cố gắng thiết lập lại cân bằng sinh lý. Chúng tôi đề nghị rằng việc điều trị DB cần được xem xét sớm để kiểm soát bệnh nhân, đặc biệt khi luyện tập thở đã được chứng minh là có hiệu quả và/ hoặc khi bệnh nhân ưa thích các biện pháp tự nhiên hoặc kiểm soát hành vi hoặc không tuân thủ điều trị y tế. Nghiên cứu lâm sàng bổ sung là cần thiết để xác nhận mô hình này.
19. NHỮNG ĐIỂM CẦN LƯU Ý
- Đánh giá y khoa và bắt đầu kiểm soát các nguyên nhân xác định của ho mạn tính phải thực hiện trước khi giới thiệu đến
- Rối loạn giọng nói và chuyển động dây thanh nghịch lý có thể xảy ra đồng thời cùng ho mạn tính, đòi hỏi một cách tiếp cận đa phương pháp để điều trị bằng
Phương pháp toàn diện để điều trị ho mạn tính là kết hợp các phương pháp truyền thống và phi truyền thống, bao gồm các kỹ thuật được sử dụng bởi SLPs.
20. TÀI LIỆU THAM KHẢO
- Vertigan A, Gibson PG. Speech Pathology Management of Chronic Re- fractory Cough and Related Disorders. Devon, UK: Compton Publishing;
- Soni RS, Ebersole B, Jamal N. Treatment of chronic cough. Otolaryngol Head Neck 2017;156(1):103–108.
- Murry T, Sapienza The role of voice therapy in the management of paradoxical vocal fold motion, chronic cough, and laryngospasm. Otolar- yngol Clin North Am, 2010;43(1):73–83, viii-ix.
- Petty BE, Dailey The collaborative medical and behavioral manage- ment of chronic cough. Perspect Voice Voice Dis.2009;19(2):49.
- Chamberlain S, Birring SS, Garrod R. Nonpharmacological inter- ventions forrefractory chronic cough patients: systematic review. 2014;192(1):75–85.
- Vertigan AE, Theodoros DG, Gibson PG, Winkworth Efficacy of speech pathology management for chronic cough: a randomised placebo controlled trial of treatment efficacy. Thorax.2006;61(12):1065–1069.
- Lee PC, Cotterill-Jones C, Eccles Voluntary control of cough. Pulm Pharmacol Ther.2002;15(3):317–320.
- Hutchings HA, Eccles R, Smith AP, Jawad Voluntary cough suppres- sion as an indication of symptom severity in upper respiratory tract in- fections. Eur Respir J.1993;6(10):1449–1454.
- Ryan NM, Vertigan AE, Bone S, Gibson Cough reflex sensitivity improves with speech-language pathology management of refractory chronic cough.
- Gibson PG, Vertigan Management of chronic refractory cough. BMJ.2015;351: h5590.
- Morrison M, Rammage L, Emami The irritable larynx syndrome. J Voice.1999;13(3):447–455.
- Murry T, Branski RC, Yu K, Cukier-Blaj S, Duflo S, Aviv Larynge- al sensory deficits in patients with chronic cough and paradoxical vocal fold movement disorder. Laryngoscope.2010;120(8):1576–1581.
- Christopher KL, Morris Vocal cord dysfunction, paradoxic vocal fold motion, or laryngomalacia? Our understanding requires an interdis- ciplinary approach. Otolaryngol Clin North Am.2010;43(1):43–66, viii.
- Shembel AC, Sandage MJ, Verdolini Abbott Episodic laryngeal breathing disorders: literature review and proposal of preliminary theo- retical framework. J Voice.2017;31(1):125.e7–125.e16.
- Murry T, Tabaee A, Aviv Respiratory retraining of refractory cough and laryngopharyngeal reflux in patients with paradoxical vocal fold movement disorder. Laryngoscope.2004;114(8):1341–1345.
- Andrianopoulos MV, Gallivan GJ, Gallivan PVCM, PVCD, EPL, and irritable larynx syndrome: what are we talking about and how do we treat it? J Voice.2000;14(4):607–618.
- Ryan NM, Gibson Characterization of laryngeal dysfunction in chronic persistent cough. Laryngoscope.2009;119(4):640–645.
- Vertigan AE, Theodoros DG, Gibson PG, Winkworth AL. The relation- ship between chronic cough and paradoxical vocal fold movement: a re- view of the J Voice.2006;20(3):466–480.
- Speech-Language-Hearing Association (ASHA). Voice evaluation http://www.asha.org/uploadedFiles.AATTVoiceEvaluation.pdf. Published 2018. Accessed April 14, 2018.
- Shembe, AC, Rosen CA, Zullo TG, Gartner-Schmidt Development and validation of the Cough Severity Index: a severity index for chronic cough related to the upper airway. Laryngoscope.2013;123(8):1931–1936.
- Birring SS, Prudon B, Carr AJ, Singh SJ, Morgan MD, Pavord Development of a symptom specific health status measure for pa- tients with chronic cough: Leicester Cough Questionnaire (LCQ). Tho- rax.2003;58(4):339–343.
- Rosen CA, Lee AS, Osborne J, Zullo T, Murry Development and validation of the Voice Handicap Index-10. Laryngoscope.2004;114(9):1549–1556.
- Gartner-Schmidt JL, Shembel AC, Zullo TG, Rosen Development and validation of the Dyspnea Index (DI): a severity index for upper air- way-related dyspnea. J Voice.2014;28(6):775–782.
- Belafsky PC, Postma GN, Koufman Validity and reliability of the Reflux Symptom Index (RSI). J Voice.2002;16(2):274–277.
- Stemple JC, Roy N, Klaben Clinical Voice Pathology: Theory and Management.San Diego, CA: Plural Publishing; 2014.
- Bless DM, Hirano M, Feder Videostroboscopic evaluation of the larynx. Ear Nose Throat J.1987;66(7):289–296.
- Koufman JA, Block Differential diagnosis of paradoxical vocal fold movement. Am J Speech Lang Pathol.2008;17(4):327–334.
- Giliberto JP, Dibildox D, Merati Unilateral laryngoscopic findings associated with response to gabapentin in patients with chronic cough. JAMA Otolaryngol Head Neck Surg.2017;143(11):1081–1085.
- Hartley NA, Thibeault Systemic hydration: relating science to clin- icalpractice in vocal health. J Voice.2014;28(5):652.e1–652.e20.
- Sivasankar M, Leydon The role of hydration in vocal fold physiolo- gy. Curr Opin Otolaryngol Head Neck Surg.2010;18(3):171–175.
- Blager FB, Gay ML, Wood Voice therapy techniques adapted to treat- ment of habit cough: a pilot study. J Commun Disord.1988;21(5):393–400.
- Steinhauer K, McDonald Klimek M, Estill The Estill Voice Model: Theory Translation.Pittsburgh, PA: Estill Voice International; 2017.
- Mathers-Schmidt BA. Paradoxical vocal fold motion: a tutorial on a complex disorder and the speech-language pathologist’s role. Am J Speech Lang 2001;10:111–125.
- Wilson Arboleda BM, Frederick Considerations for maintenance of postural alignment for voice production. J Voice.2008;22(1):90–99.
- Morrow B, Brink J, Grace S, Pritchard L, Lupton-Smith The effect of positioning and diaphragmatic breathing exercises on respiratory mus- cle activity in people with chronic obstructive pulmonary disease. South Afr J Physiother. 2016; 72(1):315.
- Solow B, Sandham Cranio-cervical posture: a factor in the de- velopment and function of the dentofacial structures. Eur J Orth- od.2002;24(5):447–456.
- Chaitow L, Bradley D, Gilbert C, Bartley J, Peters D. Recognizing and Treating Breathing Disorders: A Multidisciplinary Approach. New York, NY: Elsevier;
- Courtney R. The importance of correct breathing for raising healthy good looking J Aust Tradit Med Soc. 2013;19(1):20–27.
- Han J, Park S, Kim Y, Choi Y, Lyu Effects of forward head posture on forced vital capacity and respiratory muscles activity. J Phys Ther Sci.2016;28(1):128–131.
- Dimitriadis Z, Kapreli E, Strimpakos N, Oldham Pulmonary func- tion ofpatients with chronic neck pain: a spirometry study. Respir Care.2014;59(4):543–549.
- Gilman M, Johns The effect of head position and/or stance on the selfperception of phonatory effort. J Voice.2017;31(1):131.e1–131.e4.
- Cardoso R, Lumini-Oliveira J, Meneses Associations between pos- ture, voice, and dysphonia: a systematic review. J Voice. Published online: Oct. 11, 2017.
- Rees CJ, Henderson AH, Belafsky Postviral vagal neuropathy. Ann Otol Rhinol Laryngol.2009;118(4):247–252.
- Mathers-Schmidt BA, Brilla Inspiratory muscle training in exer- cise-inducedparadoxical vocal fold motion. J Voice.2005;19(4):635–644.
- Miller WR, Rollnick Motivational Interviewing: Helping People Change.New York/London: Guilford; 2012.
- Behrman Facilitating behavioral change in voice therapy: the relevance of motivational interviewing. Am J Speech Lang Pathol.2006;15(3):215–225.
- Crawley BK, Murry T, Sulica Injection augmentation for chronic cough. J Voice.2015;29(6):763–767.
- Kang CH, Hentz JG, Lott Muscle tension dysphagia: symp- tomology and theoretical framework. Otolaryngol Head Neck Surg.2016;155(5):837–842.
- Elkins GR, Barabasz AF, Council JR, Spiegel Advancing research and practice: the Revised APA Division 30 definition of hypnosis. Am J Clin Hypn.2015; 57(4):378–385.
- Hammond DC, American Society of Clinical Hypnosis. Hypnotic In- duction Suggestion.Chicago, IL: American Society of Clinical Hypnosis;
- Anbar RD, Hall Childhood habit cough treated with self-hypnosis. J Pediatr.2004;144(2):213–217.
- Roy N, Bless DM, Heisey D, Ford Manual circumlaryngeal therapy for functional dysphonia: an evaluation of short- and long-term treat- ment outcomes. J Voice.1997;11(3):321–331.
- Aronson The Manual Laryngeal Muscle Tension Reduction Tech- nique. Rochester, MN: Mentor Seminars; 1997.
- Roy N, Peterson EA, Pierce JL, Smith ME, Houtz Manual larynge- al reposturing as a primary approach for mutational falsetto. Laryngo- scope.2017;127(3):645–650.
- Diniz LR, Nesi J Curi AC, Martins W. Qualitative evaluation of osteo- pathic manipulative therapy in a patient with gastroesophageal reflux disease: a brief J Am Osteopath Assoc.2014;114(3):180–188.
- Walt Fritz, 12/26/2017, personal communication
- Michele Fava, MC-S. 1/15/2018, personal communication
- Hagman C, Janson C, Emtner M. Acomparison between patients with dysfunctional breathing and patients with asthma. Clin Respir 2008;2(2):86–91.
- Boulding R, Stacey R, Niven R, Fowler Dysfunctional breathing: a review of the literature and proposal for classification. Eur Respir Rev.2016;25(141):287–294.
- Balkissoon R, Kenn Asthma: vocal cord dysfunction (VCD) and other dysfunctional breathing disorders. Semin Respir Crit Care Med.2012;33(6):595–605.
- Barker N, Everard Getting to grips with “dysfunctional breath- ing.” Paediatr Respir Rev.2015;16(1):53–61.
- Courtney R, van Dixhoorn J, Greenwood KM, Anthonissen Medi- cally unexplained dyspnea: partly moderated by dysfunctional (thoracic dominant) breathing pattern. J Asthma.2011;48(3):259–265.
- Mitchell AJ, Bacon CJ, Moran Reliability and determinants of Self-Evaluation of Breathing Questionnaire (SEBQ) score: a symp- toms-based measure of dysfunctional breathing. Appl Psychophysiol Biofeedback.2016;41(1):111–120.
- Courtney Breathing training for dysfunctional breathing in asth- ma: taking a multidimensional approach. ERJ Open Res.2017;3(4).
- CliftonSmith T, Rowley Breathing pattern disorders and phys- iotherapy: inspiration for our profession. Physical Therapy Re- views.2013;16(1):75–86.
- Thomas M, McKinley RK, Freeman E, Foy C, Price The prevalence of dysfunctional breathing in adults in the community with and without asthma. Prim Care Respir J.2005;14(2):78–82.
- Thomas M, McKinley RK, Freeman E, Foy Prevalence of dysfunc- tional breathing in patients treated for asthma in primary care: cross-sec- tional survey. BMJ.2001;322(7294):1098–1100.
- Cowley DS, Roy-Byrne Hyperventilation and panic disorder. Am J Med.1987;83(5):929–937.
- Stanton AE, Vaughn P, Carter R, Bucknall An observational inves- tigation of dysfunctional breathing and breathing control therapy in a problem asthma clinic. J Asthma.2008;45(9):758–765.
- Dyspnoea, hyperventilation and functional cough: a guide to which tests help sort them out. Breathe (Sheff).2017;13(1):45–50.
- Courtney A multi-dimensional model of dysfunctional breathing and integrative breathing therapy — commentary on the functions of breathing and its dysfunctions and their relationship to breathing thera- py. J Yoga Phys Ther.2016;06(04):257.
- Courtney R, Cohen Investigating the claims of Konstantin Buteyko, M.D, Ph.D.: the relationship of breath holding time to end-tidal CO2 and other proposed measures of dysfunctional breathing. J Altern Comple- ment Med.2008;14(2):115–123.
- Jack S, Rossiter HB, Warburton CJ, Whipp Behavioral influences andphysiological indices of ventilatory control in subjects with idiopath- ic hyperventilation. Behav Modif.2003;27(5):637–652.
- Courtney R, van Dixhoorn J, Cohen Evaluation of breathing pattern: comparison of a Manual Assessment of Respiratory Motion (MARM) and respiratory induction plethysmography. Appl Psychophysiol Biofeed- back.2008;33(2):91–100.
- Hoyte Vocal cord dysfunction. Immunol Allergy Clin North Am.2013;33(1):1–22.
- Parker JM, Berg Prevalence of hyperventilation in patients with vocal cord dysfunction. Chest.2002;122(4):185.
- Thomas M, McKinley RK, Freeman E, Foy C, Prodger P, Price Breath- ing retraining for dysfunctional breathing in asthma: a randomised con- trolled trial. Thorax.2003;58(2):110–115.
- West Respiratory Physiology: The Essentials.Philadelphia, PA: Wolters Kluwer/Lippincott Williams Wilkins; 2014.
- Cowie RL, Conley DP, Underwood MF, Reader A randomised con- trolled trial of the Buteyko technique as an adjunct to conventional man- agement of asthma. Respir Med.2008;102(5):726–732.
- Cooper S, Oborne J, Newton S, et Effect of two breathing exercises (Buteyko and pranayama) in asthma: a randomised controlled trial. Tho- rax.2003;58(8):674–679.
- McHugh P, Duncan B, Houghton Buteyko breathing technique and asthma in children: a case series. N Z Med J.2006;119(1234):U1988.
- Jenkins The oxygen advantage: the simple, scientifically proven breathing techniques for a healthier, slimmer, faster, and fitter you. Cra- nio.2016;34(2):139–140
- Lumb AB, Nunn Nunn’s Applied Respiratory Physiology.Oxford, UK: Elsevier Butterworth-Heinemann; 2005.
- Vertigan AE, Theodoros DG, Gibson PG, Winkworth Voice and up- per airway symptoms in people with chronic cough and paradoxical vocal fold movement. J Voice.2007;21(3):361–383.
- Hallani M, Wheatley JR, Amis TC. Enforced mouth breathing decreas- es lung function in mild Respirology.2008;13(4):553–558.
- Shturman-Ellstein R, Zeballos RJ, Buckley JM, Souhrada JF. The bene- ficial effect of nasal breathing on exercise-induced bronchoconstriction. Am Rev Respir 1978;118(1):65–73.
- KimEJ, Choi JH, Kim KW, et The impacts of open-mouth breathing on upper airway space in obstructive sleep apnea: 3-D MDCT analysis. Eur Arch Otorhinolaryngol.2011;268(4):533–539.
- Brown RP, Gerbarg PL. Sudarshan Kriya yogic breathing in the treat- ment of stress, anxiety, and depression: part I-neurophysiologic model. J Altern Complement 2005;11(1):189–201.
- Courtney (2011). Dysfunctional breathing: its parameters, mea- surement and relevance [PhD thesis].
- Han J, Zhu Y, Li S, et The language of medically unexplained dys- pnea. Chest.2008;133(4):961–968.
Tham khảo thêm một số bài viết cùng chủ đề