Viêm đại tràng là gì?
Đầu tiên chúng ta cùng tìm hiểu về vị trí, giải phẫu và chức năng của đại tràng.
Đại tràng là từ Hán Việt, dịch ra có nghĩa là ruột già (đối lập với ruột non). Nó là đoạn cuối cùng của hệ tiêu hóa trong cơ thể người. Đại tràng chịu trách nhiệm cho tái hấp thu nước và một số muối khoáng khác còn thừa lại trong thức ăn đã bị tiêu hóa gần như hoàn toàn bởi ruột non. Số chất cặn bã dư thừa còn lại được nó tống ra ngoài qua hậu môn và được gọi là phân. Đại tràng nằm trong phúc mạc (màng bụng).
Đại tràng có cấu tạo gồm 4 lớp: Lớp niêm mạc ở trong cùng, tiếp xúc với chất thải tiêu hóa từ ruột non và chịu trách nhiệm tái hấp thu nước và muối khoáng từ chúng. Lớp hạ niêm mạc ở ngay dưới niêm mạc, chứa các mạch máu. Nước và muối khoáng sau khi được tái hấp thu sẽ được chuyển vào mạch máu ở đây. Lớp cơ trơn ở phía ngoài lớp hạ niêm mạc, gồm 2 phần là cơ vòng và cơ dọc. Các cơ này phối hợp rất nhịp nhàng với nhau (tạo thành nhu động ruột) để đưa dần chất thải từ ruột non (ban đầu dưới dạng lỏng) đi dần về phía trực tràng và hậu môn, trên đường đi nó bị tái hấp thu nước dần và trở thành một khối rắn trước khi được thải ra ngoài. Ngoài cùng bao tiếp lấy lớp cơ trơn là thanh mạc.
Manh tràng là phần đầu tiên của đại tràng, nối với phần cuối cùng của ruột non là hồi tràng. Manh tràng có nhiệm vụ không cho các chất thải từ đại tràng trào ngược về phía ruột non. Có thể thấy đại tràng giống như một khối bao lấy ruột non.
Viêm đại tràng là tình trạng viêm xuất hiện ở đại tràng. Đây là một khái niệm rất chung và tổng quát, đồng thời nó không chỉ ra được nguyên nhân gây bệnh. Khi nói đến viêm đại tràng, chúng ta thường hiểu đó là tình trạng viêm xảy ra ở lớp lót trong đại tràng.
Nguyên nhân gây viêm đại tràng
Các nguyên nhân gây viêm đại tràng rất đa dạng và phong phú, có thể kế đến như một số bệnh nhiễm trùng (do vi khuẩn Shigella [gây bệnh lỵ trực trùng], Salmonella [gây bệnh thương hàn], Clostridium difficile [gây viêm đại tràng giả mạc]…, amip Entamoeba histolytica [gây bệnh lỵ amip]), bệnh viêm đường ruột (IBD) (bao gồm bệnh Crohn và viêm loét đại tràng), thiếu máu cục bộ đại tràng [gây bệnh viêm đại tràng do thiếu máu cục bộ, có thể làm cho bệnh nhân tử vong], viêm đại tràng vi thể (viêm đại tràng collagen [viêm viêm đại tràng có sự phát triển lớp collagen trong thành đại tràng], viêm đại tràng lympho [viêm viêm đại tràng có sự gia tăng số lượng các tế bào lympho]), viêm đại tràng do đáp ứng miễn dịch bất thường.
Các triệu chứng của viêm đại tràng
Các triệu chứng lâm sàng nhìn chung là cơ bản và không có tính đặc hiệu cao để có thể giúp phân biệt các nguyên nhân gây viêm đại tràng cũng như khó có thể giúp phân biệt viêm đại tràng với các tình trạng bệnh lý khác.
Các triệu chứng lâm sàng dưới đây có thể gợi ý đến tình trạng viêm đại tràng:
– Đau bụng: Đau bụng trong viêm đại tràng thường xảy ra ở vùng dưới rốn, tuy nhiên cũng có thể rơi vào các vị trí khác. Đau có thể là âm ỉ, mà cũng có thể là đau quặn. Nếu đau nhiều, đặc biệt là về ban đêm, bệnh nhân sẽ thường xuyên bị mất ngủ, làm suy giảm chất lượng cuộc sống.
– Cảm giác luôn buồn đi đại tiện, làm bệnh nhân đại tiện nhiều lần trong ngày.
– Cả tiêu chảy hoặc táo bón đều có thể xảy ra. Phân của bệnh nhân có thể có lẫn máu hoặc chất nhầy, tùy theo tình trạng và mức độ viêm.
– Bệnh nhân có thể có sốt (đặc biệt khi có nhiễm trùng), ớn lạnh, mệt mỏi, có biểu hiện mất nước (do đi đại tiện nhiều lần).

Về cận lâm sàng, bệnh nhân có thể có thể có thay đổi trong công thức máu (như trong nhiễm trùng thường có bạch cầu đa nhân trung tính tăng, bạch cầu ái toan tăng [dấu hiệu của nhiễm ký sinh trùng], bạch cầu lympho tăng) hoặc một số thông số khác (như CRP [protein phản ứng C] tăng [chỉ điểm cho quá trình viêm], tốc độ máu lắng tăng, thay đổi một số chỉ số điện giải trong điện giải đồ [do mất nước và điện giải qua phân]…). Với các trường hợp nhiễm trùng đại tràng, việc xét nghiệm phân là rất cần thiết và quan trọng, có giá trị trong chẩn đoán xác định nguyên nhân viêm đại tràng. Một số bệnh lý khác lại có thể cần sinh thiết đại tràng để chẩn đoán chính xác, đồng thời loại trừ nguyên nhân bệnh lý ác tính tại đại tràng.
Việc điều trị viêm đại tràng thường tập trung vào tìm ra nguyên nhân và loại bỏ nguyên nhân, chăm sóc hỗ trợ (chủ yếu là giảm đau) và dự phòng mất nước cho bệnh nhân.
Thuốc điều trị triệu chứng viêm đại tràng
Thuốc giảm đau do viêm đại tràng
Các thuốc giảm đau không steroid (NSAIDs) thường được sử dụng cho nhiều tình trạng viêm khác nhau. Tuy nhiên trong trường hợp viêm đại tràng, dường như chúng lại không đem lại lợi ích nhiều. Nguyên nhân là bởi người ta lo ngại các tác dụng không mong muốn trên niêm mạc đường tiêu hóa của chúng. Các NSAIDs thông thường ức chế enzyme COX-1 (cyclooxygenase-1) và COX-2 với các mức độ chọn lọc khác nhau. Ức chế COX-1 gây ra giảm tổng hợp prostaglandin sinh lý cần thiết cho bảo vệ niêm mạc đường tiêu hóa, do vậy người ta lo ngại điều này có thể làm trầm trọng thêm tình trạng viêm đại tràng.

Có những nghiên cứu cho thấy NSAIDs thực sự làm tăng tần suất các đợt cấp của bệnh viêm đường ruột (IBD), nhưng cũng có những nghiên cứu cho thấy NSAIDs ức chế chọn lọc COX-2 có thể đem lại lợi ích cho bệnh lý này. Nhưng nhìn chung kết quả từ các nghiên cứu là chưa nhất quán và cũng chưa đủ mạnh để kết luận về mối liên quan giữa việc sử dụng NSAIDs với bệnh viêm đại tràng, liệu NSAIDs có thực sự hiệu quả hay không vẫn còn là một dấu hỏi. Do vậy, trong khi chờ đợi kết quả từ các nghiên cứu tốt hơn, tốt nhất không nên dùng NSAIDs để giảm đau trong viêm đại tràng.
Thuốc ổn định nhu động đại tràng
Trong phần này, chúng ta sẽ được giới thiệu về 3 thuốc được sử dụng khá phổ biến là Trimebutine, Mebeverine và Phloroglucinol.
– Trimebutine: Thuốc đặc biệt được sử dụng nhiều ở những bệnh nhân mắc hội chứng ruột kích thích. Cơ chế tác dụng chính của thuốc là tác dụng kháng muscarinic (hủy phó giao cảm) và đồng thời chủ vận thụ thể opioid yếu, chủ yếu là thụ thể µ. Hai tác dụng này kết hợp với nhau làm giảm nhu động ruột, do đó nó rất có lợi cho những trường hợp viêm đại tràng có tăng nhu động ruột, tiêu chảy do tăng nhu động ruột. Ngoài ra thuốc cũng có những cơ chế khác phức tạp hơn nhưng chúng ta không bàn đến ở đây.
– Mebeverine: Cơ chế tác dụng chính xác chưa rõ. Mebeverine là thuốc kháng cholinergic (đối kháng hệ thần kinh phó giao cảm tại ruột), có vẻ như nó tác động trực tiếp trên cơ trơn đường tiêu hóa và gây giãn cơ. Nó cũng thường được chỉ định để giảm triệu chứng của hội chứng ruột kích thích, tương tự như Trimebutine. Thuốc được chỉ định cho các trường hợp viêm đại tràng có co thắt cơ trơn đại tràng. Giãn cơ trơn sẽ giúp giảm đau cho bệnh nhân.
– Phloroglucinol: Đây là một hợp chất hữu cơ đơn giản có tác dụng chống co thắt cơ trơn. Danh pháp tên gọi IUPAC của nó là benzene-1,3,5-triol. Chỉ định cho viêm đại tràng có co thắt cơ trơn gây đau bụng. Nó cũng có những chỉ định trong những bệnh lý liên quan đến co thắt cơ trơn trong các hệ cơ quan khác, nhưng ta không bàn tới ở đây.
Thuốc điều trị nguyên nhân viêm đại tràng
Viêm đại tràng do lao
Bệnh lý này tuy hiếm gặp, nhưng không phải là không thể xảy ra. Viêm đại tràng mạn tính do lao sử dụng 2 nhóm thuốc chính là các thuốc kháng lao và các glucocorticoid. Các thuốc điều trị lao sẽ là thuốc điều trị nguyên nhân và đóng vai trò chính trong điều trị bệnh.
Thuốc điều trị lao:
Đầu tiên chúng ta sẽ làm quen với các kí hiệu cho thuốc điều trị lao đầu tay: S (Streptomycin), H (Isoniazid), R (Rifampicin và các thuốc tương tự), Z (Pyrazinamide) và E (Ethambutol). Chúng ta sẽ không đi vào cụ thể từng cơ chế tác dụng của các thuốc điều trị lao này.
Thời gian điều trị viêm đại tràng do lao thường lâu hơn lao phổi bình thường. Thời gian điều trị tối thiểu là 6 tháng. Tuy nhiên, hiện nay nhiều phác đồ đã mở rộng thời gian điều trị lên 9-12 tháng.
Một số phác đồ dưới đây chỉ mang tính chất tham khảo và không thay thế được chỉ định của bác sĩ:
+ 3 SHZ + 6-9 HZ: Công thức này có nghĩa là, 3 tháng đầu bệnh nhân dùng 3 thuốc Streptomycin, Isoniazid và Pyrazinamide hàng ngày (giai đoạn tấn công), 6-9 tháng kế tiếp, bệnh nhân dùng 2 thuốc là Isoniazid và Pyrazinamide hàng ngày (giai đoạn duy trì).
+ 2 RHZ + 4 RH: Lý giải tương tự ở trên, phác đồ này bao gồm giai đoạn tấn công 2 tháng đầu bằng Rifampicin, Isoniazid và Pyrazinamide, 4 tháng sau là giai đoạn duy trì bằng Rifampicin và Isoniazid.
+ 2 RHZE + 7 RH: Lý giải tương tự ở trên, phác đồ này bao gồm giai đoạn tấn công 2 tháng đầu bằng Rifampicin, Isoniazid, Pyrazinamide và Ethambutol, 7 tháng sau là giai đoạn duy trì bằng Rifampicin và Isoniazid.
– Các glucocorticoid: Đây là chỉ là các thuốc điều trị triệu chứng chứ không điều trị được tận gốc nguyên nhân gây ra bệnh là vi khuẩn lao. Tuy vậy, chúng vẫn đóng một vai trò quan trọng trên lâm sàng. Chỉ sử dụng các glucocorticoid để điều trị khi có hiện tượng đại tràng bị hẹp, teo hoặc dính. Đây là nhóm thuốc có nhiều tác dụng không mong muốn và phải hết sức thận trọng khi sử dụng kéo dài. Vì viêm đại tràng thường phải sử dụng các glucocorticoid liên tục trong 8 tuần đầu, cùng với điều trị lao, liều sử dụng lại tương đối cao, nên các tác dụng không mong muốn là khó tránh khỏi. Chúng có thể gây ra loãng xương, sỏi thận, cường cận giáp thứ phát, hội chứng giả Cushing, tăng huyết áp, teo cơ, rối loạn phân bố mỡ, rối loạn dung nạp glucose và đái tháo đường type 2, nguy cơ loét tiêu hóa khi có sử dụng phối hợp với các NSAIDs, nguy cơ rối loạn tâm thần, nhưng đặc biệt nguy hiểm nhất là ức chế trục hạ đồi – tuyến yên – thượng thận (HPA), dừng thuốc đột ngột sau khi dùng liều cao kéo dài có thể gây suy thượng thận cấp và tử vong. Với thời gian dùng thuốc là 8 tuần và liều dùng là tương đương 1 mg/kg/ngày Methylprednisolone hoặc Prednisolone thì bệnh nhân cần ngừng thuốc từ từ theo đúng hướng dẫn của bác sĩ, tránh khả năng suy thượng thận có thể xảy ra. Quá trình ngừng thuốc có thể diễn ra rất lâu, lên tới vài tháng, thậm chí là 2 năm sau khi việc điều trị bằng glucocorticoid hoàn thành.
Viêm đại tràng do ký sinh trùng amip
Nguyên nhân gây bệnh trong trường hợp này là ký sinh trùng amip E.histolytica.
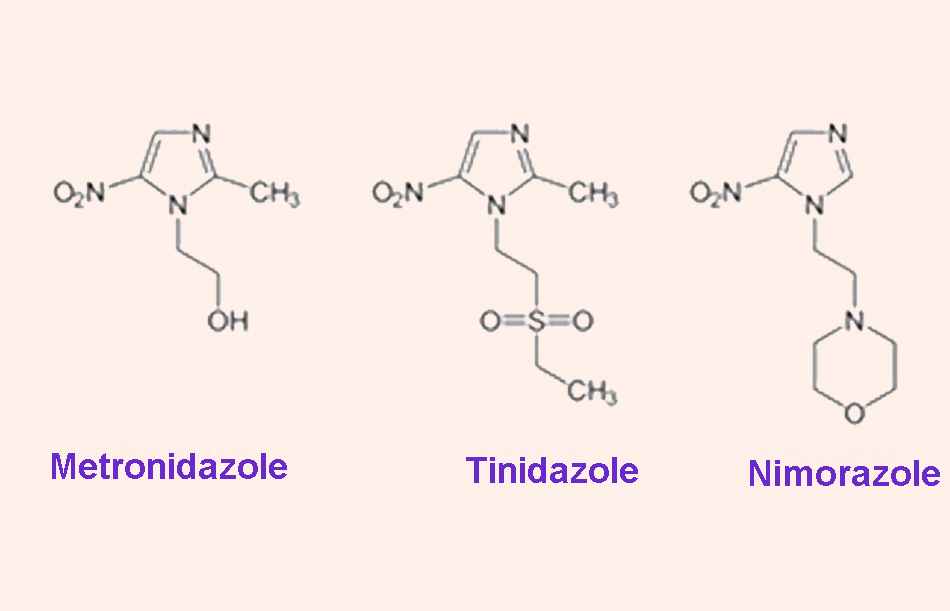
– Nhóm 5-nitroimidazole: Đây là các thuốc được ưa dùng nhất để điều trị viêm đại tràng do amip hiện nay vì nó có thể được sử dụng thuận tiện (có thể sử dụng đường uống) và có giá thành rẻ, đồng thời cũng có tác dụng trên cả một số thể amip ngoài ruột.
Các thuốc trong nhóm này là Metronidazole, Tinidazole, Ornidazole và Secnidazole. Các thuốc trong nhóm này đều có cơ chế tác dụng và dược lực học tương đương nhau, chỉ khác nhau về thông số dược động học, đặc biệt là thời gian bán thải. Các thuốc ra đời sau có thời gian bán thải dài hơn và có thể chỉ cần dùng 1 lần/ngày.
Các thuốc nhóm này ngoài phổ tác dụng trên amip và một số động vật nguyên sinh khác, ngoài ra chúng cũng có tác dụng trên các vi khuẩn kị khí nhóm Bacteroides và Clostridium. Cơ chế tác dụng là do các thuốc này sau khi vào trong tế bào amip hoặc vi khuẩn, chúng bị chuyển hóa theo con đường không có oxy (kị khí) tạo thành các dẫn chất nitroso (-NO), gây độc với ADN và gây chết tế bào. Các vi khuẩn hiếu khí có khả năng chuyển lại các hợp chất nitroso đó về lại hợp chất nitro (-NO2) không còn hoạt tính ban đầu, nên các thuốc nhóm này không có tác dụng trên vi khuẩn hiếu khí.
Tác dụng không mong muốn đặc trưng là lưỡi vị kim loại và phản ứng cai rượu kiểu Disulfiram (sẽ xảy ra khi dùng ethanol).
– Nhóm Emetine: Nhóm này bao gồm 2 thuốc là Emetine và Dehydroemetine, trong đó thuốc thứ 2 ít độc hơn và được ưa dùng hơn. Emetine được chiết xuất từ rễ cây Ipeca, còn Dehydroemetine được bán tổng hợp từ Emetine. 2 thuốc này không uống được (vì gây nôn) nên phải tiêm bắp hoặc tiêm dưới da, điều này gây ra bất tiện cho người sử dụng. Cơ chế hoạt động chống amip chưa thực sự rõ ràng. 2 thuốc này không được ưu tiên như nhóm thuốc trên. Tuy nhiên, trước đây khi chưa có các thuốc nhóm 5-nitroimidazole, Emetine và Dehydroemetine là các thuốc được sử dụng phổ biến để điều trị bệnh lỵ amip.
– Nhóm Quinoline: Gồm 2 thuốc chủ yếu là Diiodohydroxyquinoline và hỗn hợp Tiliquinol + Tiliquinol laurylsulfate + Tilbroquinol. Các thuốc trong nhóm này đều có nhân thơm quinoline trong cấu trúc hóa học, khá tương đồng với công thức của thuốc điều trị sốt rét Chloroquine. Cơ chế tác dụng chưa được làm sáng tỏ hoàn toàn. Hiện chúng cũng không được sử dụng phổ biến bằng cách thuốc nhóm 5-nitroimidazole.
– Các thuốc diệt amip khác: Paramomycin là một aminoside cũng có thể được sử dụng trong điều trị amip trong lòng ruột (thuốc ít hấp thu qua đường tiêu hóa), nhưng hiện nay ít dùng.
Bệnh viêm đường ruột (IBD)
Bệnh viêm đường ruột (IBD) bao gồm 2 phân loại bệnh nhỏ hơn, đó là bệnh Crohn và viêm loét đại tràng. Phần này sẽ giới thiệu đến bạn đọc một số thuốc được sử dụng phổ biến trong IBD.
– Dẫn chất của 5-ASA (5-aminosalicylic acid): Các dẫn chất của 5-ASA là nhóm thuốc quan trọng trong điều trị IBD, đã được sử dụng thành công trong hàng chục năm qua để điều trị IBD mức độ nhẹ. Cơ chế tác dụng trên IBD của nhóm thuốc này nằm ở tác dụng tại chỗ chứ không phải tác dụng toàn thân. Tuy nhiên, khi được sử dụng theo đường uống, nhiều dẫn chất của 5-ASA lại được hấp thu toàn thân là chủ yếu, tác dụng tại chỗ không đáng kể, làm giảm hiệu lực của thuốc trong điều trị bệnh, đồng thời tăng nguy cơ gặp phải các tác dụng không mong muốn. Để khắc phục nhược điểm này, nhiều nhà bào chế đã sử dụng các công thức bào chế khác nhau để tăng cường tác dụng tại chỗ và giảm sự hấp thu toàn thân của các dẫn chất 5-ASA.
Các thuốc nhóm này có thể được phân loại nhỏ hơn như sau:
+ Nhóm azo: Nhóm này bao gồm các thuốc Sulfasalazine, Balsalazide và Olsalazine. Các thuốc nhóm này đều là dẫn chất azo của 5-ASA, trong đó nhóm amino thơm bị khóa bằng liên kết azo (N=N). Phần cấu trúc hóa học liên kết với nhóm 5-ASA thông qua liên kết azo là khác nhau ở mỗi thuốc: Với thuốc Sulfasalazine, phần này là nhóm sulfapyridine, với thuốc Balsalazide, phần gắn với 5-ASA là 4-aminobenzoyl-β-alanine, còn với thuốc Olsalazine, nhóm liên kết với 5-ASA lại chính là 5-ASA.
Mục đích của công thức bào chế thuốc dưới dạng azo là để hạn chế sự hấp thu toàn thân và tăng cường tác dụng tại chỗ của thuốc. Khi thuốc không được hấp thu toàn thân nhiều, đa số thuốc sẽ đến được đại tràng. Tại đại tràng, nhóm azo của thuốc bị phá hủy bởi enzyme azoreductase, enzyme này được sản xuất nhờ các vi khuẩn cộng sinh trong lòng đại tràng. Khi liên kết azo bị phá hủy, 5-ASA được giải phóng và thể hiện tác dụng tại chỗ của nó trên IBD.
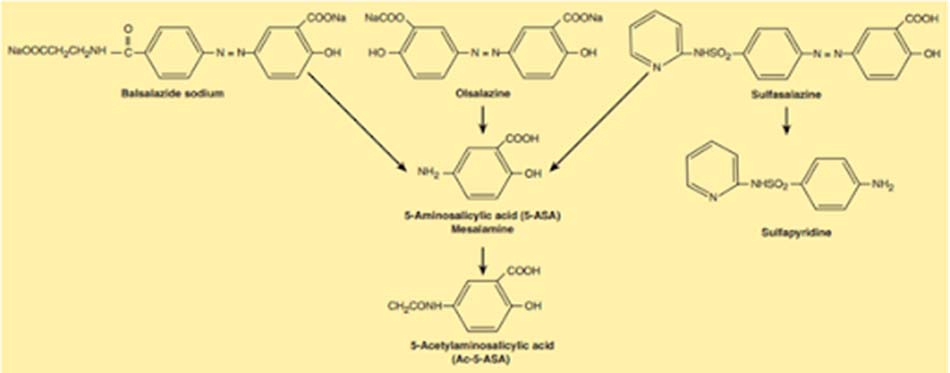
+ Mesalamine (5-ASA thực sự): Mesalamine là một 5-ASA thực thụ, với cấu trúc phân tử được giữ nguyên, không có chỉnh sửa gì cả. Do vậy nếu bào chế thuốc dưới dạng viên nén hoặc viên nang quy ước, chắc chắn tác dụng của thuốc trên IBD sẽ rất kém do thuốc bị hấp thu toàn thân là chủ yếu. Các nhà bào chế đã nghĩ ra các dạng bào chế chứa các vi hạt giải phóng theo thời gian, hoặc các công thức giải phóng thuốc theo pH đường tiêu hóa, từ đó giúp thuốc có thể đi đến được các vị trí xa hơn trong đường tiêu hóa (đến đại tràng). Điều này làm giới hạn lượng thuốc được hấp thu toàn thân theo đường tiêu hóa. Thuốc đạn đặt trực tràng cũng có thể được sử dụng, tuy nhiên dạng thuốc này chỉ có tác dụng trên IBD ở trực tràng và đại tràng sigma mà thôi, chứ không có tác dụng với IBD ở các đoạn đại tràng cao hơn.

Dược động học: Các thuốc nhóm này chủ yếu được chuyển hóa tại gan, thông qua phản ứng N-acetyl hóa. Thải trừ thuốc chủ yếu qua thận.
Dược lực học: Cơ chế tác dụng chính xác của 5-ASA chưa được xác định rõ ràng. Tuy nhiên, các nhà khoa học cho rằng cơ chế tác dụng của các dẫn chất 5-ASA có thể tương tự như các NSAIDs, thông qua ức chế 2 con đường COX và LOX (lipoxygenase). Các thuốc 5-ASA đều có cấu trúc khá tương đồng với Aspirin, một NSAIDs được sử dụng khá phổ biến. Ngoài ra, các cơ chế tác dụng khác cũng được cho là do các dẫn chất 5-ASA gây ra, đó là ức chế con đường tín hiệu liên quan đến yếu tố nhân kappa B (NF-κB), từ đó ức chế sự tổng hợp ra các cyctokine tiền viêm, làm điều hòa xuống quá trình viêm, ức chế chức năng của tế bào diệt tự nhiên (NK) cùng nhiều tế bào miễn dịch khác như các lympho bào và bạch cầu đơn nhân, do vậy thuốc có tác dụng điều biến miễn dịch, giúp cho đáp ứng miễn dịch không bị trở nên quá mức.
Các dẫn chất 5-ASA được sử dụng rộng rãi trong IBD mức độ nhẹ. Thực ra, các thuốc nhóm này chỉ được chỉ định cho viêm loét đại tràng mức độ từ nhẹ đến trung bình, chứ hiệu quả của chúng trong bệnh Crohn thì chưa chắc chắn. Tuy vậy, nhiều bác sĩ vẫn thường xuyên kê đơn các thuốc nhóm này cho cả bệnh Crohn.
Các tác dụng không mong muốn của các dẫn chất 5-ASA chủ yếu có nguồn gốc từ phần thuốc được hấp thu toàn thân. Các tác dụng không mong muốn phổ biến là rối loạn tiêu hóa (buồn nôn và nôn), đau cơ, đau khớp, đau đầu và ức chế tủy xương. Các phản ứng quá mẫn hiếm gặp.
Do các thuốc này chủ yếu được chuyển hóa thông qua N-acetyl hóa ở gan nên ở những người có kiểu hình acetyl hóa không bình thường (nhanh hoặc chậm) đều có thể ảnh hưởng đến nồng độ thuốc trong máu. Cần chú ý đến vấn đề này.
Khi đang dùng thuốc Sulfasalazine, bệnh nhân cần chú ý bổ sung thêm acid folic khoảng 1 mg/ngày vào trong chế độ ăn uống do thuốc làm ảnh hưởng đến quá trình hấp thu acid folic, có thể gây thiếu máu hồng cầu khổng lồ.
Chú ý thuốc Olsalazine có thể gây ra tác dụng không mong muốn là tăng tiết dịch đường tiêu hóa, dễ gây nhầm lẫn với IBD thể hoạt động. Cần chú ý tránh sự nhầm lẫn này vì nó có thể gây ra chẩn đoán sai.
– Nhóm glucocorticoid: Trên thực tế lâm sàng, các glucocorticoid Prednisone và Prednisolone là hay được dùng nhất. Chúng là các thuốc có thời gian tác dụng trung bình, có thể dùng đường uống 1 lần/ngày, với hoạt tính chống viêm đủ để mang lại hiệu quả điều trị. Để hạn chế hấp thu glucocorticoid theo đường toàn thân, có thể sử dụng dạng bào chế là thuốc đạn đặt trực tràng như đã nói ở trên. Tuy nhiên, cũng giống như trên, dạng bào chế thuốc đạn chỉ có hiệu quả với IBD ở trực tràng và đại tràng sigma mà không có hiệu quả với IBD ở các đoạn đại tràng cao hơn.
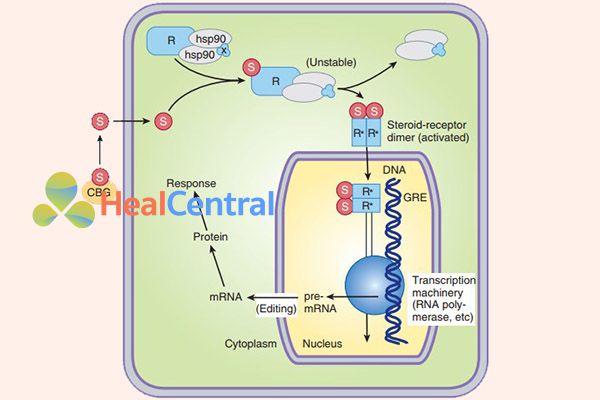
Một glucocorticoid thường được sử dụng trong IBD là Budesonide. Nguyên nhân chính khiến nó được ưa dùng trong IBD hơn các glucocorticoid khác là bởi chuyển hóa qua gan lần đầu của nó rất cao, dẫn đến sinh khả dụng đường uống của thuốc rất thấp. Sinh khả dụng đường uống thấp sẽ hạn chế tác dụng không mong muốn toàn thân. Tuy có chuyển hóa lần đầu qua gan cao, nhưng thuốc cũng được hấp thu rất tốt qua đường tiêu hóa, vì vậy cần sử dụng các dạng bào chế giải phóng trì hoãn để thuốc có thể đến được các vị trí cần thiết trong lòng đại tràng. Tuy có ưu điểm hơn các glucocorticoid khác, nhưng Budesonide chỉ có thể được sử dụng trong IBD mức độ nhẹ, các mức độ nặng hơn thường không đáp ứng với thuốc.
Cơ chế tác dụng của glucocorticoid có 2 kiểu chính là qua bộ gen và không qua bộ gen (“genomic” và “non-genomic”). Tác dụng qua bộ gen đòi hỏi phải mất một thời gian để thuốc thể hiện tác dụng do nó cần liên kết với thụ thể đặc hiệu, gắn vào nhiễm sắc thể trong nhân tế bào và từ đó tạo ra các đáp ứng cần thiết thông qua điều hòa lên hoặc xuống các quá trình tổng hợp protein. Cụ thể, nó sẽ làm tăng cường tổng hợp các cytokine chống viêm và giảm tổng hợp các cytokine gây viêm, từ đó ức chế quá trình viêm. Tác dụng không qua bộ gen thì ngược lại, nó được thể hiện nhanh chóng thông qua nhiều cơ chế phức tạp. Điều này giải thích lý do vì sao các glucocorticoid vẫn có tác dụng chống viêm rất nhanh.
Các glucocorticoid đường uống như Prednisone hoặc Prednisolone được sử dụng cho bệnh nhân bị IBD mức độ từ trung bình đến nặng. Liều dùng của thuốc tùy theo chỉ định của bác sĩ. Thông thường, chỉ cần dùng thuốc 1-2 tuần là sẽ có đáp ứng. Sau khi có đáp ứng, bác sĩ sẽ xem xét bệnh nhân có nên dùng thuốc tiếp, hay ngừng thuốc, cả hai điều này đều phụ thuộc vào nguy cơ ức chế trục HPA mà bác sĩ cần xem xét.
Nếu IBD trở nên nghiêm trọng hơn, glucocorticoid truyền tĩnh mạch sẽ được xem xét.
Một khi IBD thuyên giảm, cần xem xét ngừng glucocorticoid ngay và chuyển sang các thuốc là dẫn chất 5-ASA.
Các glucocorticoid có rất nhiều tác dụng không mong muốn đã được nói ở mục III.1. Cần đặc biệt quan tâm nhất là nguy cơ ức chế trục HPA và suy thượng thận cấp khi ngừng thuốc đột ngột.
– Dẫn chất purine: Nhóm này gồm 2 thuốc có tác dụng ức chế miễn dịch là Azathioprine và 6-mercaptopurine (6-MP), trong đó 6-MP còn là thuốc điều trị ung thư. Về bản chất, 2 thuốc này có cơ chế tác dụng như nhau, vì sau khi được hấp thu vào cơ thể, Azathioprine cũng sẽ được chuyển thành 6-MP. Về cơ bản, cơ chế tác dụng chung là chúng hình thành các nucleotide giả, làm rối loạn các quá trình sao chép ADN và phiên mã ARN, từ đó gây chết tế bào.
Dược động học: Cả 2 thuốc này đều có thể đi qua hàng rào nhau thai. 2 enzyme chính chịu trách nhiệm chuyển hóa thuốc là xanthine oxidase và thiopurine methyltransferase (TPMT). Các chất chuyển hóa này đều không còn hoạt tính.
Cần chú ý tương tác của các thuốc này với Allopurinol, một thuốc điều trị gout có cơ chế ức chế xanthine oxidase. Khi phối hợp 1 trong 2 thuốc này với Allopurinol, enzyme chuyển hóa thuốc xanthine oxidase bị ức chế, điều này làm tăng nồng độ 1 trong 2 thuốc ở dạng tự do trong máu, có thể gây ra độc tính. Độc tính đáng lo ngại nhất là ức chế tủy xương, gây giảm bạch cầu, bệnh nhân có thể bị nhiễm trùng cơ hội và tử vong.
TPMT là enzyme có thể hiện tính đa hình di truyền, một số bệnh nhân có thể có biểu hiện kiểu hình enzyme này mạnh hoặc yếu khác nhau. Điều này có thể dẫn tới thay đổi nồng độ thuốc trong máu, làm giảm hiệu quả điều trị (khi nồng độ thuốc giảm) hoặc tăng nguy cơ gặp phải độc tính (khi nồng độ thuốc tăng).
Chỉ định của 2 thuốc này chủ yếu là IBD mức độ từ trung bình đến nặng. Có thể phối hợp 2 thuốc này với glucocorticoid để giảm liều thuốc.
Các tác dụng không mong muốn cũng như độc tính hay gặp của các dẫn chất purine là: Rối loạn tiêu hóa (buồn nôn và nôn), độc tính trên gan và tủy xương. Các phản ứng quá mẫn khá thường gặp (khoảng 5%).
– Methotrexate: Đây là một thuốc kháng folate, thuộc nhóm kháng chuyển hóa. Không chỉ được sử dụng trong IBD, nó còn được chỉ định trong viêm khớp dạng thấp và một số loại ung thư.
Methotrexate có cấu trúc hóa học tương đồng với acid folic. Do đó, cơ chế tác dụng của thuốc là nó ức chế enzyme dihydrofolate reductase, một enzyme đóng vai trò quan trọng trong quá trình tổng hợp nên acid folic cho các tế bào trong cơ thể. Ngoài ra Methotrexate cũng có tác dụng điều biến miễn dịch và chống viêm thông qua một số cơ chế phức tạp khác, giữ cho phản ứng miễn dịch và đáp ứng viêm không xảy ra quá mức.
Trong IBD, Methotrexate chỉ được chỉ định cho bệnh Crohn mức độ từ trung bình đến nặng. Chưa có thông tin về hiệu quả của Methotrexate với viêm loét đại tràng.
Do ức chế tổng hợp acid folic nên thuốc có thể gây thiếu máu hồng cầu khổng lồ, cần bổ sung acid folic hàng ngày để tránh nguy cơ gặp phải tác dụng không mong muốn này. Tuy nhiên, liều Methotrexate dùng trong bệnh Crohn là khá thấp nên nguy cơ gây thiếu máu không cao.
– Kháng thể kháng TNF (yếu tố hoại tử khối u): TNF là một yếu tố có cơ chế hoạt động khá phức tạp. Nhưng về cơ bản, có thể hiểu đơn giản vai trò của TNF là hoạt hóa quá trình viêm và một số quá trình liên quan khác, từ đó làm nặng thêm các triệu chứng của IBD.
Các thuốc nhóm này đều là các kháng thể đơn dòng. Hiện nay có 4 kháng thể kháng TNF được chấp thuận cho điều trị IBD là: Infliximab, Adalimumab, Golimumab và Certolizumab. Infliximab là kháng thể “chimeric” có cả phần của chuột và người, còn 3 kháng thể còn lại có nguồn gốc hoàn toàn từ con người. Các kháng thể này đều bắt buộc phải dùng đường tiêm (truyền tĩnh mạch hoặc tiêm dưới da) do bị phá hủy bởi dịch vị ở dạ dày khi uống (và cho dù không bị phá hủy bởi dịch vị thì chúng cũng không thể được hấp thu ở ruột non do cấu trúc phân tử quá lớn). Các kháng thể này đều có thời gian bán thải dài (1-2 tuần).
Cơ chế tác dụng chung của các kháng thể này là chúng liên kết với TNF, cản trở khả năng gắn của TNF với thụ thể của nó, từ đó ức chế các hoạt động của TNF.
Chỉ định của mỗi thuốc có sự khác nhau. Các thuốc được chỉ định cho bệnh Crohn mức độ từ trung bình đến nặng là Infliximab, Adalimumab và Certolizumab (chỉ sử dụng các kháng thể này khi bệnh không đáp ứng với các thuốc khác). Các thuốc được chỉ định cho viêm loét đại tràng mức độ từ trung bình đến nặng là Infliximab, Adalimumab và Golimumab (cũng chỉ sử dụng các kháng thể này khi bệnh không đáp ứng với các thuốc khác). Thông thường tỷ lệ bệnh nhân có đáp ứng với liệu pháp kháng thể kháng TNF này cũng không quá cao, cộng thêm chi phí điều trị với các loại thuốc này là không hề rẻ, vậy nên chỉ sử dụng khi không còn thuốc lựa chọn nào khác.
Thông thường bệnh nhân sẽ cần điều trị trong 2 tuần để có đáp ứng.
Tác dụng không mong muốn đáng lo ngại nhất của các kháng thể này là nguy cơ nhiễm trùng cơ hội, do chúng ức chế miễn dịch thông qua ức chế đáp ứng viêm qua tế bào lympho Th1. Các nhiễm trùng có thể nhẹ, nhưng trên nền những bệnh nhân có nhiều bệnh lý mạn tính mắc kèm, người già, trẻ em, người suy giảm miễn dịch…, nhiễm trùng cơ hội có thể nguy hiểm đến tính mạng.
Một trong những nguyên nhân khiến việc điều trị thất bại (không đáp ứng với liệu pháp kháng thể kháng TNF) là bản thân cơ thể bệnh nhân sản xuất ra các kháng thể chống lại thuốc (nói cách khác là cơ thể coi thuốc của ta như kháng nguyên lạ).
Các phản ứng dị ứng do tiêm truyền có thể xảy ra. Các phản ứng này có thể được phòng ngừa nếu sử dụng trước đó các glucocorticoid hoặc thuốc kháng histamine H1 (Diphenhydramine).
– Kháng thể kháng integrin:
Quá trình viêm trong IBD luôn có sự tham gia của bạch cầu. Bạch cầu có các thuộc tính cơ bản là tính bám mạch, xuyên mạch và hóa ứng động, giúp nó có thể di chuyển đến vị trí viêm nhanh chóng. Integrin là một phân tử tồn tại trên bề mặt bạch cầu, nó đóng vai trò quan trọng trong việc giúp bạch cầu thực hiện các chức năng trên (thông qua tương tác với selectin ở bề mặt nội mô mạch máu).
Hiện nay có 2 kháng thể đơn dòng được sử dụng trong điều trị IBD có cơ chế tác dụng theo kiểu kháng integrin, đó là Natalizumab và Vedolizumab. Giống như 4 kháng thể kháng TNF được sử dụng trong điều trị IBD đã nói ở trên, 2 kháng thể kháng integrin này cũng bắt buộc phải sử dụng đường tiêm, cụ thể là đường tĩnh mạch.
Trong số 2 kháng thể này, Vedolizumab có nhiều ưu điểm hơn và được ưa dùng hơn Natalizumab. Trên thực tế, Vedolizumab gần như đã thay thế hoàn toàn Natalizumab trong điều trị IBD.
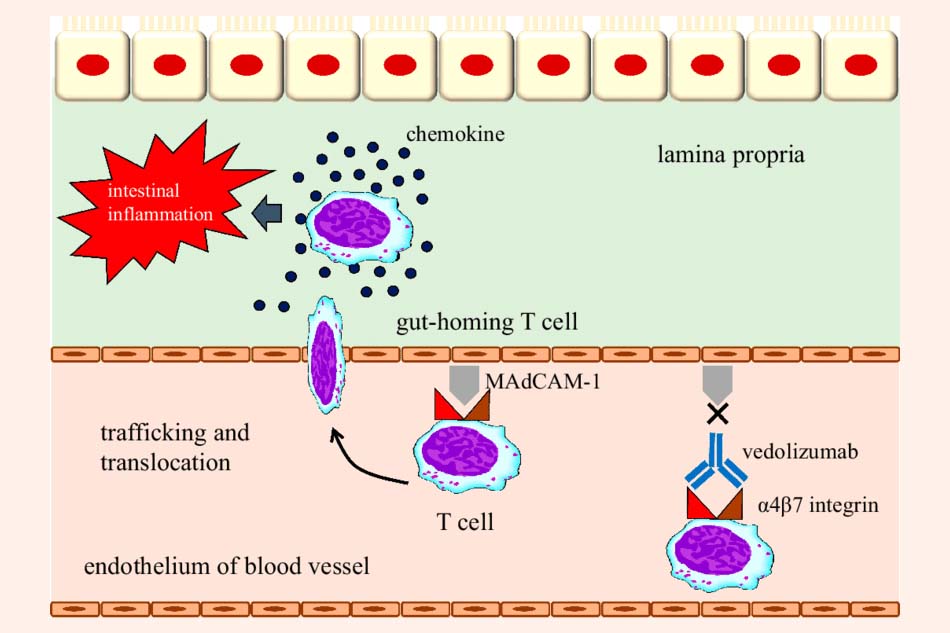
Chỉ định của Vedolizumab là IBD mức độ từ trung bình đến nặng, chỉ sử dụng khi bệnh không đáp ứng với các kháng thể kháng TNF ở trên.
Cũng giống như các kháng thể kháng TNF, các kháng thể kháng integin này cũng có thể bị đề kháng ở những bệnh nhân sản xuất kháng thể chống lại thuốc.
Nhìn chung các tác dụng không mong muốn của Vedolizumab thuốc là ít gặp. Thuốc này có độ an toàn khá cao.
Viêm đại tràng giả mạc
Một nguyên nhân hay gặp của viêm đại tràng giả mạc là do nhiễm trùng C.difficile. Tình trạng này thường bắt gặp ở những bệnh nhân dùng kháng sinh phổ rộng, dài ngày, khi này các vi khuẩn có ích trong đường tiêu hóa bị tiêu diệt quá nhiều, nhưng C.difficile lại không bị tiêu diệt, dẫn đến chúng phát triển quá mức trong lòng đại tràng.
Hiện tại có 3 kháng sinh thường được sử dụng được để điều trị tình trạng nhiễm trùng này (trong đó tại Việt Nam chúng ta thường sử dụng 2 kháng sinh đầu):
– Metronidazole: Thường sử dụng trong các trường hợp viêm đại tràng giả mạc do C.difficile mức độ nhẹ và vừa. Ưu tiên thuốc này hơn Vancomycin do người ta lo ngại sự phát triển các chủng vi khuẩn đề kháng Vancomycin. C.difficile là vi khuẩn kỵ khí gram dương và nằm trong phổ tác dụng của Metronidazole.
– Vancomycin: Thường sử dụng trong các trường hợp viêm đại tràng giả mạc do C.difficile mức độ nặng. Thuốc ức chế tổng hợp thành tế bào bằng cách liên kết với đầu D-Ala-D-Ala của 1 chuỗi peptide trong thành phần cấu tạo nên peptidoglycan và ngăn cản sự hình thành các liên kết chéo giữa các lớp peptidoglycan. Thành tế bào không hình thành được làm cho vi khuẩn chết. Thuốc chỉ có phổ tác dụng trên vi khuẩn gram dương, bao gồm cả C.difficile. Vancomycin bình thường được sử dụng theo đường tĩnh mạch, nhưng ở đây nó được dùng đường uống. Vancomycin không hấp thu theo đường uống và sẽ tập trung với nồng độ cao trong lòng đại tràng và tiêu diệt C.difficile.
– Fidaxomicin: Đây là một kháng sinh macrocyclic, phổ hẹp, chủ yếu tác dụng trên vi khuẩn gram dương. Cơ chế tác dụng của thuốc là ức chế ARN polymerase ở điểm khởi đầu phiên mã. Fidaxomicin ức chế phiên mã ở vi khuẩn khá giống với các Rifamycin (Rifampin, Rifampicin…), tuy nhiên dường như là ở giai đoạn sớm hơn. Không quan sát thấy sự đề kháng chéo giữa Fidaxomicin với các Rifamycin. Giống như Vancomycin, thuốc hầu như không hấp thu qua đường uống và tập trung với nồng độ cao trong lòng đại tràng. Hiệu quả điều trị viêm đại tràng giả mạc do C.difficile của Fidaxomicin là tương đương với Vancomycin.
Viêm túi thừa
Túi thừa là các cấu trúc dạng túi bất thường phình ra từ ống tiêu hóa, phổ biến nhất là ở đại tràng. Đa phần túi thừa không ảnh hưởng gì đến sức khỏe của cơ thể, trừ khi chúng bị viêm.
Thông thường điều trị viêm túi thừa chỉ cần dùng kháng sinh (thuốc điều trị nguyên nhân). Chúng ta sẽ không bàn tới các trường hợp phải can thiệp ngoại khoa ở đây. Các kháng sinh thường dùng nhất là nhóm β-lactam, có thể phối hợp thêm với aminoside để tạo ra tác dụng hiệp đồng tăng cường, tăng hiệu quả điều trị và giảm nguy cơ kháng thuốc. Tuy nhiên cũng cần chú ý phối hợp kháng sinh đồng nghĩa với tăng nguy cơ gặp các tác dụng không mong muốn và tăng chi phí điều trị cho bệnh nhân. Ngoài ra cũng cần chú ý có thể phối hợp thêm với Metronidazole nếu cần do khả năng cao sự có mặt của vi khuẩn kị khí ở ổ viêm.
Tác dụng không mong muốn của các β-lactam đáng chú ý nhất là dị ứng và phản ứng phản vệ, hay gặp nhất với phân nhóm Penicillin. Cần khai thác tiền sử dị ứng thuốc của bệnh nhân cũng như test dị ứng nếu cần. Tác dụng không mong muốn của các aminoside là độc tính trên thận, thính giác và thần kinh – cơ. Đánh giá chức năng thận trước khi dùng thuốc và hiệu chỉnh liều nếu cần.
Các thuốc giảm co thắt cơ trơn như Hyoscine butylbromide, Alverine có thể giúp giảm đau, giúp bệnh nhân dễ chịu hơn (thuốc điều trị triệu chứng).