Bài viết Đo bẫy khí, áp lực dương cuối thì thở ra nội sinh và căng phồng phổi động ở bệnh nhân thở máy được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Measurement of Air Trapping, Intrinsic Positive End Expiratory Pressure, and Dynamic Hyperinflation in Mechanically Ventilated Patients
Tóm tắt
Tắc nghẽn luồng không khí nghiêm trọng là một nguyên nhân phổ biến của suy hô hấp cấp tính. Căng phồng phổi động ảnh hưởng đến thông khí khí lưu thông, tăng sức cản đường thở và gây ra áp lực dương cuối kỳ thở ra nội sinh (auto-PEEP). Hầu hết bệnh nhân bị hen suyễn và bệnh phổi tắc nghẽn mạn tính có căng phồng phổi động và PEEP nội sinh trong khi thở máy, điều này có thể gây ra tổn thương huyết động và barotrauma. Auto-PEEP có thể được xác định ở bệnh nhân thở thụ động bằng cách quan sát biểu đồ sóng lưu lượng và áp lực máy thở thời gian thực. Ở những bệnh nhân thở tự nhiên, auto- PEEP được đo bằng cách ghi đồng thời các dạng sóng thực quản và lưu lượng. Kiểu thông khí nên được hướng tới việc giảm thiểu căng phồng phổi động và PEEP nội sinh bằng cách sử dụng thể tích khí lưu thông nhỏ và duy trì thời gian thở ra đủ dài. Với một bệnh nhân thở tự nhiên, để giảm công thở và cải thiện tương tác bệnh nhân – máy thở, điều quan trọng là phải thiết lập một lưu lượng hít vào đầy đủ, thời gian hít vào, độ nhạy kích hoạt và PEEP áp dụng trên máy thở. Biểu đồ sóng máy thở là vô giá để theo dõi và quyết định điều trị ở đầu giường.
Giới thiệu
Suy hô hấp cấp tính cần hỗ trợ thở máy ở bệnh nhân bị tắc nghẽn lưu lượng khí nghiêm trọng là một trong những nguyên nhân thường gặp nhất khi nhập viện tại các đơn vị chăm sóc đặc biệt trong hơn 40 năm. Hen suyễn và bệnh phổi tắc nghẽn mạn tính (COPD) luôn luôn liên quan đến tắc nghẽn lưu lượng khí cấp tính hoặc mãn tính gây tăng gánh tải cơ học đáng kể lên hệ hô hấp. Tắc nghẽn lưu lượng khí phát triển khi đường kính đường thở bị thu hẹp do co thắt phế quản, phù nề niêm mạc hoặc mô kẽ, dịch tiết từ các tế bào viêm, chất nhầy và (trong số các bệnh nhân bị COPD) sụp đổ đường thở động trong khi thở ra.[1,2]
Trong các giai đoạn tắc nghẽn lưu lượng khí nghiêm trọng, các nỗ lực thở ra tăng lên chỉ đơn giản là tăng áp lực phế nang mà không cải thiện lưu lượng khí thở ra. Trong các đợt trầm trọng của bệnh COPD và hen suyễn, thông khí phế nang được bảo tồn với trả giá của tăng công thở (WOB). Nếu thể tích khí lưu thông (VT) cao hoặc nếu thời gian thở ra ngắn vì nhịp thở cao, phổi không thể xẹp xuống như trạng thái nghỉ cân bằng thể tích bình thường giữa các hơi thở. Một số hậu quả sinh lý bệnh do tăng thể tích phổi và áp lực phế nang: (1) thể tích phổi cuối hô hấp vượt quá dung tích cặn chức năng dự đoán (FRC), gây ra căng phồng phổi động, (2) độ giãn nở của hệ hô hấp giảm dần, (3) cơ hô hấp giảm dần hoạt động trong một phân đoạn không thuận lợi của mối tương quan áp lực – độ dài của chúng. Cuối cùng, hơi thở diễn ra ở phần trên và ít giãn nở của mối quan hệ áp lực – thể tích phổi, ở gần tổng dung tích phổi. Trong bối cảnh đó, nếu chưa hết kiệt sức, hơi thở tự nhiên không thể duy trì được lâu và bệnh nhân có nguy cơ cao bị ngừng hô hấp đột ngột.[1,3]
Mô tả về căng phồng phổi động và áp lực dương cuối kỳ thở ra nội sinh
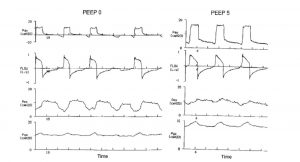
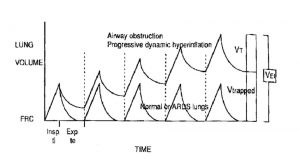
Ở những người bình thường, thể tích phổi khi thở ra gần bằng thể tích thư giãn của hệ hô hấp. Tuy nhiên, ở những bệnh nhân bị tắc nghẽn lưu lượng khí, thể tích phổi cuối thì thở ra có thể vượt quá dự đoán FRC. Thật vậy, làm trống phổi bị chậm lại và thở ra bị gián đoạn bởi nỗ lực hít vào tiếp theo, trước khi bệnh nhân đạt được thể tích cân bằng tĩnh.[3,4] Đây được gọi là căng phồng phổi động và bị ảnh hưởng bởi VT, thời gian thở ra, sức cản đường thở và độ giãn nở (Hình 1). [4,7-9] Hiện tượng này, còn được gọi là áp lực dương cuối kỳ thở ra nội sinh (auto-PEEP), được mô tả lần đầu tiên bởi Bergman10 vào năm 1972 và Jonson et al[11] vào năm 1975. Ý nghĩa lâm sàng và kỹ thuật đo lường của nó trong thở máy được mô tả thêm bởi Pepe và Marini[9] năm 1982.
Yếu tố bên ngoài
Hầu hết bệnh nhân bị hen suyễn và COPD đều có căng phồng phổi động và PEEP nội sinh trong quá trình thở máy. Tuy nhiên, căng phồng phổi động và PEEP nội sinh có thể xảy ra trong trường hợp không có giới hạn lưu lượng thở ra.[12] Trong điều kiện thể tích phút (V’E) cao và/hoặc tăng sức cản thở của thiết bị (ví dụ, ống nội khí quản bị hẹp do chất nhầy hoặc sử dụng HME), [13,14] phổi không có đủ thời gian để đạt FRC bình thường, do đó lưu lượng thở ra do chênh lệch áp lực giữa phế nang và mở đường thở vẫn còn khi thở ra, mặc dù thực tế là đường thở đang mở.[15]
Các yếu tố nội tại: Đường thở sụp đổ động
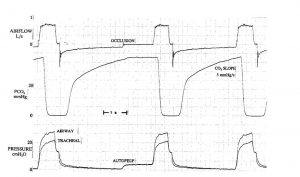
Tải đàn hồi và trở kháng ảnh hưởng đến WOB. WOB đàn hồi tăng khi giảm độ giãn nở phổi hoặc thành ngực hoặc khi có căng phồng phổi động với PEEP nội sinh. Bệnh nhân COPD được thông khí trong đợt cấp tính của tình trạng tắc nghẽn lưu lượng khí, đường thở trở nên bị xẹp động và hạn chế lưu lượng khí trong quá trình hô hấp.[12,16] Bất thường về giải phẫu ở bệnh nhân COPD bao gồm sự khác biệt khu vực về kích cỡ đường thở, mất tính đàn hồi của phổi và sự thay đổi hình học phế nang. Nén và đóng tới hạn diễn ra trong các đường dẫn khí nhỏ, và bẫy không khí xảy ra ở phần xa của vị trí đóng tới hạn.[4,9,12,17] Trong bối cảnh đó, tăng nỗ lực thở ra làm tăng áp lực màng phổi và phế nang đến cùng mức độ, nhưng không làm cải thiện lưu lượng khí thở ra. Mặc dù giới hạn lưu lượng thường là một tiến trình chủ động, nó có thể xảy ra trong quá trình xẹp xuống thụ động (nghĩa là trong chu kỳ hô hấp bình thường) nếu áp lực phế nang vượt quá áp lực đường thở trong đường thở nhỏ biến dạng.[12] Ở bệnh nhân được thở máy có sự tương quan đáng kể giữa mức độ chênh lệch carbon dioxide thở ra, với sức cản đường thở của hệ hô hấp và PEEP nội sinh, điều này cho thấy rằng căng phồng phổi động bắt nguồn từ việc làm trống tuần tự các đơn vị tăng CO2 chậm. Loại bỏ carbon dioxide bị suy giảm do sức cản lưu lượng và mức độ tắc nghẽn đường thở điều chỉnh tốc độ tăng PCO2 trong quá trình thở ra (Hình 2).
Cơ học phổi: Sự khác biệt giữa hen suyễn và COPD
Những thay đổi cấp tính trong cơ học phổi từ co thắt phế quản nghiêm trọng do các cơn hen cũng tương tự như trong các đợt cấp của COPD. Tuy nhiên, sinh lý bệnh của hen suyễn khác với bệnh COPD. Một đặc điểm chính của COPD tiến triển là tăng khả năng xẹp đường thở do phá hủy nhu mô phổi và mất độ co giãn của phổi, trong khi các đặc điểm chính của hen là tăng độ dày của thành khí quản (do viêm) và giảm khả năng xẹp, mặc dù giảm đáng kể kích cỡ đường thở.[19-22]
Hiệu ứng huyết động của Auto-PEEP
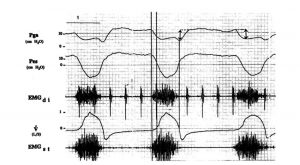
Hậu quả huyết động của PEEP nội sinh ở bệnh nhân bị tắc nghẽn lưu lượng khí có thể bằng hoặc tệ hơn so với ảnh hưởng của mức độ PEEP tương tự áp dụng cho bệnh nhân có phổi bình thường. Với sự hiện diện của phổi độ giãn nở cao, một phần lớn áp lực phế nang tăng được truyền đến các mạch máu trong lồng ngực. Trong mô tả ban đầu của họ, Pepe và Marini9 đã phát hiện ra rằng áp lực thực quản đã giảm ít nhất 50% lượng PEEP nội sinh đo được khi ngừng thở máy. Tăng áp lực trong lồng ngực trung bình làm giảm trở lại tĩnh mạch và giảm tiền tải của cả hai tâm thất. Nó cũng làm giảm độ giãn nở của tâm thất trái và có thể làm tăng hậu tải của tâm thất phải do sức cản mạch máu phổi cao. Trong thực hành lâm sàng, áp lực bờ mao mạch phổi nói chung được coi là một chỉ số hợp lệ của áp lực đổ đầy thất trái, nhưng trong COPD, sự gia tăng giả áp lực mao mạch phổi và áp lực nhĩ phải gây ra do tăng áp lực trong lồng ngực liên quan đến PEEP nội sinh, mặc dù áp lực xuyên thành bình thường (áp lực bờ mao mạch phổi trừ áp lực thực quản), có thể dẫn đến sai lầm trong xử trí huyết động. Rogers et al[23] đã báo cáo về một bệnh nhân mắc COPD nặng và bị ngừng tuần hoàn kháng trị, với nhịp xoang, sau khi đặt nội khí quản và thở áp lực dương. Trường hợp đó minh họa tại sao sự gia tăng đột ngột của căng phồng phổi động (do thời gian thở ra ngắn trên máy thở) là nguyên nhân gây ra sự phân ly điện cơ quan sát được (Hình 3). Do đó, với tắc nghẽn lưu lượng khí nghiêm trọng, có thể phải ngừng thở máy một thời gian ngắn để đo áp lực mao mạch phổi thực sự [9] hoặc để phân biệt PEEP nội sinh nghiêm trọng với các nguyên nhân khác gây hạ huyết áp nghiêm trọng.
Xác định và đo lường PEEP nội sinh ở bệnh nhân không tự thở
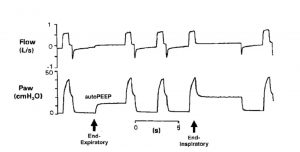
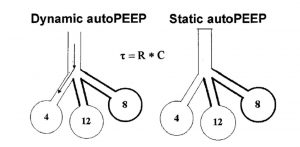
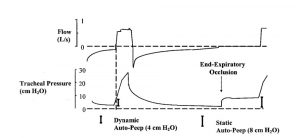
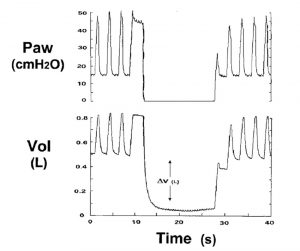
Quan sát đơn giản biểu đồ sóng thời gian thực của lưu lượng và áp lực đường thở tại thời điểm thở ra là chìa khóa để xác định căng phồng phổi động ở bệnh nhân thư giãn hoặc thích nghi tốt khi thở máy. Bất cứ khi nào lưu lượng cuối thì thở ra không về 0 (zero), hệ thống hô hấp đã bị căng phồng phổi động (Hình 4). Các vòng lặp lưu lượng – thể tích của một nhịp thở đơn cung cấp thông tin tương tự.[24,25] Sự hiện diện của lưu lượng khí cuối thì thở ra cho thấy áp lực phế nang cao hơn áp lực khí quyển hoặc cao hơn mức PEEP đang cài đặt.[25,26] Auto-PEEP có thể được đo bằng cách thực hiện thủ thuật tắc nghẽn đường thở cuối thì thở ra (end-expiratory occlusion) hoặc bằng cách quan sát hoặc ghi lại đồng thời áp lực đường thở và lưu lượng khí (xem hình 4). Auto-PEEP được đo khi làm tắc nghẽn đường thở cuối thì thở ra được gọi là auto-PEEP tĩnh và cao hơn auto-PEEP được đo bằng cách ghi đồng thời lưu lượng khí và áp lực đường thở khi thở ra, được gọi là PEEP nội sinh. Sự khác biệt là do auto-PEEP động phản ánh áp lực thở ra của các đơn vị phổi với hằng số thời gian ngắn và thở ra nhanh chóng, trong khi các đơn vị có hằng số thời gian dài vẫn trống rỗng.[25,27-29] Thao tác tắc nghẽn đường thở cuối thì thở ra cung cấp thời gian để cân bằng các đơn vị phổi có PEEP nội sinh khu vực khác nhau và giá trị được duy trì sau 2-3 giây của tắc nghẽn đường thở cuối thì thở ra là giá trị trung bình sau khi cân bằng, với điều kiện là đường thở được mở (Hình 5 và 6).[3,9] Có thể thực hiện thủ thuật thở ra cuối bằng tay, sử dụng phần mềm được tích hợp trong máy thở,[30] có thể thực hiện tắc nghẽn nhanh chóng chính xác khi thở ra.
Một số máy thở có thể đo khí bị bẫy do căng phồng phổi động. Ở những bệnh nhân sử dụng PEEP của máy thở, sự khác biệt giữa áp lực thu được sau khi tắc nghẽn đường thở cuối thì thở ra và PEEP được áp dụng là PEEP nội sinh.
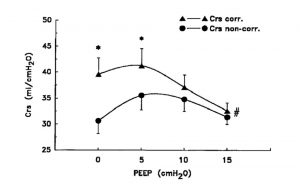
Việc đo lường mức độ độ giãn nở tĩnh của hệ hô hấp cần được sửa chữa cho sự hiện diện của PEEP nội sinh, hoặc giá trị thực sự của độ giãn nở tĩnh sẽ được đánh giá thấp (Hình 7).[25,31] Cơ học của hệ hô hấp cũng có thể được đo mà không cần đến các thao tác đặc biệt hoặc kiểu lưu lượng cụ thể, bằng cách sử dụng kỹ thuật điền ô vuông nhỏ nhất (least squares fitting technique), với các bệnh nhân gần như thư giãn.[24,32]
Sự tăng thể tích phổi do áp dụng PEEP hoặc căng phồng phổi động có thể được đo bằng cách thở ra thụ động, ngắt kết nối bệnh nhân khỏi máy thở hoặc kéo dài thời gian thở ra cho đến FRC. Tại FRC, việc kết nối lại bệnh nhân với máy thở gây ra hiện tượng ngược lại: VT được hít vào sẽ lớn hơn VT thở ra cho đến khi thể tích phổi ổn định. Trong trường hợp không có áp dụng PEEP, khí bị giữ lại trên FRC tương ứng với sự gia tăng thể tích phổi cuối thì thở ra do căng phồng phổi động. Với sự hiện diện của PEEP được áp dụng, thể tích phổi khi thở ra trên FRC tương ứng với tổng thể tích phổi thở ra do căng phồng phổi động cộng với sự gia tăng thể tích phổi do PEEP áp dụng (Hình 8).[17,19, 24]
Xác định và đo lường PEEP nội sinh ở bệnh nhân thở tự nhiên
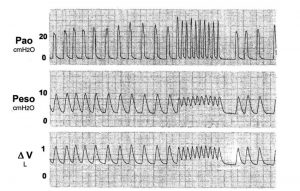
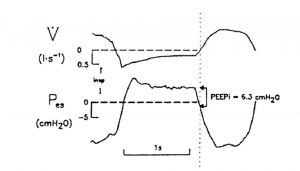
Auto-PEEP có thể xuất hiện ở bệnh nhân thở tự nhiên (nghĩa là người đang kích hoạt máy thở). Ở một bệnh nhân thở tự nhiên, PEEP nội sinh dẫn đến áp lực trong lồng ngực trung bình ít dương hoặc âm hơn so với thở máy được kiểm soát hoàn toàn.[33] Hậu quả chính là không đồng bộ bệnh nhân – máy thở và tăng WOB.[16,17,34] Ở bệnh nhân thở tự nhiên, auto-PEEP được xác định bằng cách ghi đồng thời áp lực thực quản và đường cong lưu lượng khí. Auto-PEEP được đo khi thở ra là độ lệch âm của áp lực thực quản khi lưu lượng bằng 0 (Hình 9).[38]
Co thắt cơ thở ra truyền sự gia tăng áp lực đến khoảng trong lồng ngực, làm tăng thêm PEEP nội sinh. Trong những trường hợp này, việc giảm áp lực màng phổi (thực quản) trong hít vào sớm có thể một phần là do thư giãn cơ-thở ra hơn là do co thắt cơ-hít vào. Do đó, phần do co thắt cơ- thở ra (được xác định từ tín hiệu áp lực ổ bụng) cần được trừ đi khi giảm áp lực thực quản (Hình 10).[25,29,33,39,40] Thú vị, thành phần cơ thở ra của auto-PEEP trở nên không đáng kể ở mức PEEP nội sinh cao ở bệnh nhân COPD.[25] Ở bệnh nhân thở tự nhiên được thở máy, bệnh nhân đã nỗ lực hít vào tích cực chống lại áp lực phế nang dương tính (auto-PEEP) cùng lúc với thư giãn cơ thở ra. Kích hoạt máy thở diễn ra khi auto-PEEP đã được đối trọng.[16,33,41]
Chiến lược thông khí
Khi đặt nội khí quản đã được thực hiện, cần chú ý để tránh PEEP nội sinh cao. Thuốc an thần có thể làm giảm áp lực động mạch trung bình, nhưng thông khí áp lực dương ở bệnh nhân bị tắc nghẽn lưu lượng khí cũng có thể làm chèn ép trở lại tĩnh mạch, và đặt nội khí quản có thể đi theo sau bởi sự trụy tim mạch.
Theo đó, các cài đặt máy thở ban đầu nên được hướng tới để tránh áp lực trong lồng ngực trung bình cao và PEEP nội sinh. Bệnh nhân nên được ngắt kết nối với máy thở để kiểm tra sự gia tăng huyết áp lên hay không trong các trường hợp hạ huyết áp liên quan đến máy thở.[9,42]
Xác định chiến lược thở máy thích hợp cho bệnh nhân bị tắc nghẽn lưu lượng khí đòi hỏi phải hiểu mối quan hệ giữa căng phồng phổi và tốc độ rỗng phổi. Hubmayr et al[43] cho thấy lưu lượng khí thở ra không đủ tạo ra căng phồng phổi động trong hỗ trợ thở máy toàn phần. Giả sử VT 1L bắt đầu từ thể tích cân bằng tĩnh ở tần số hô hấp 20 lần/phút và tỷ lệ thời gian hít vào là 0,33 chu kỳ thở, giúp bệnh nhân thở ra 2 giây. Nếu lưu lượng khí bị tắc nghẽn và lưu lượng thở tối đa trung bình chỉ 0,25 L/s, bệnh nhân có thể thở ra chỉ 0,5 L (một nửa số VT trước đó), do đó hơi thở tiếp theo sẽ diễn ra ở thể tích phổi cao hơn. Theo mối quan hệ lưu lượng – thể tích của bệnh nhân đó, lưu lượng thở ra trung bình cao hơn có thể đạt được ở thể tích phổi mới, nhưng sẽ không đủ để làm trống phổi đầy đủ. Tình trạng ổn định sẽ xảy ra, lúc thời gian thở ra (2 giây) là đủ để thở ra 1 L sẽ đạt được khi tăng thể tích phổi dẫn đến lưu lượng thở ra trung bình tối đa 0,5 L/s (Hình 11).[42,43] Vấn đề sẽ được tránh bằng cách chọn VT là 0,5 L. Kiểu thông khí phải giảm thiểu cả hai tình trạng là căng phồng phổi động và áp lực trong lồng ngực trung bình, tránh làm tăng nguy cơ mắc barotrauma và chèn ép tim mạch.
Lưu lượng, thể tích khí lưu thông và tần số thở ở bệnh hen suyễn và COPD
Các mô hình thông khí tối ưu có thể đạt được với sự kết hợp khác nhau của VT, nhịp thở và lưu lượng hít vào. Tuxen và Lane[44] đã nghiên cứu ảnh hưởng của kiểu thông khí đến mức độ căng phồng phổi, áp lực đường thở và huyết động học ở những bệnh nhân bị tắc nghẽn lưu lượng khí nghiêm trọng. Họ phát hiện ra rằng căng phồng phổi động có thể làm tăng thể tích phổi cuối thì hít vào lên tới 3,6 ± 0,4 L trên FRC, khi VT tăng và/hoặc khi thời gian thở giảm, do tăng tần số thở và do đó tăng thể tích phút (V’E) hoặc do giảm lưu lượng hít vào (ở mức V’Ehằng định). Tăng căng phồng phổi có liên quan đến tăng áp lực phế nang, áp lực tĩnh mạch trung tâm và áp lực thực quản, cũng như hạ huyết áp hệ thống. Tuxen và Lane nhận thấy rằng, ở ̇ hằng định, bệnh nhân thở máy bị tắc nghẽn lưu lượng, biểu hiện mức căng phồng phổi động thấp nhất khi thông khí ở lưu lượng hít vào cao và thời gian thở ra kéo dài. VT nhỏ và nhịp hô hấp cao hơn có vẻ thích hợp hơn VT cao hơn ở nhịp hô hấp thấp hơn. Trên hết,V’E là yếu tố chính quyết định căng phồng phổi. Mục tiêu chính của mô hình thông khí là đảm bảo V’E thấp và thời gian thở ra đủ lâu để cho phép làm trống phổi,[45,46] phối hợp với lưu lượng đỉnh cao, với trả giá là tăng áp lực đường thở đỉnh. Mặc dù lưu lượng hít vào cao làm cho phế quản đầu gần chịu áp lực lớn hơn, nhưng sự gia tăng lưu lượng đỉnh hít vào làm giảm căng phồng phế nang, do đó, có ít hạ huyết áp hơn. [21,44] Cuối cùng, đo PEEP tự động có thể đánh giá thấp áp lực phế nang cuối thì thở ra ở bệnh hen suyễn nặng, và căng phồng phổi rõ rệt có thể xuất hiện mặc dù đo PEEP tự động thấp, đặc biệt là ở nhịp hô hấp thấp. Hiện tượng này có thể là do đóng đường thở trên diện rộng, ngăn cản việc đánh giá chính xác áp lực phế nang khi thở ra.[47]
Các khuyến nghị hiện tại [48-52] chỉ ra rằng chiến lược thông khí cho bệnh nhân hen cấp tính nên ưu tiên VT tương đối nhỏ và lưu lượng hít vào cao hơn, để duy trì thời gian thở ra và giảm thiểu căng phồng phổi, barotrauma và hạ huyết áp. Mục tiêu đó có thể đạt được với lưu lượng thở 80-100 L/phút, VT 6-10 ml/kg, áp lực đường thở đỉnh đạt tới 40 – 45 cm H2O và áp lực cao nguyên phế nang không cao hơn 25-30 cm H2O. Nhịp hô hấp phải là 8-12 nhịp/phút, để đạt được mức căng phồng phổi ít nhất có thể (PEEP nội sinh < 10 cm H2O) và để duy trì pH trong phạm vi chấp nhận được, nếu có thể. Đối với các đợt cấp của COPD, các chỉ định cho thở máy xâm lấn và các tầng thông khí tương tự như đối với bệnh hen suyễn, nhưng bệnh nhân mắc COPD thường bị tắc nghẽn lưu lượng khí cấu trúc ít hơn so với bệnh nhân hen suyễn, tại thời điểm họ cần hỗ trợ thở máy. Trong hầu hết các trường hợp, bệnh nhân có thể được nghỉ ngơi đầy đủ với VT là 9 -10 mL/kg và nhịp thở 14-16 nhịp/phút ở chế độ hỗ trợ/kiểm soát. Trong cả COPD và hen suyễn, độ nhạy kích hoạt máy thở phải ở mức tối thiểu.[2,6,42]
Đặc điểm đặc biệt của Hội chứng suy hô hấp cấp tính
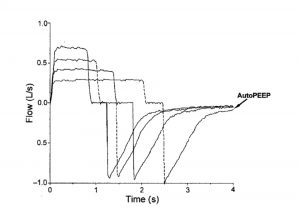
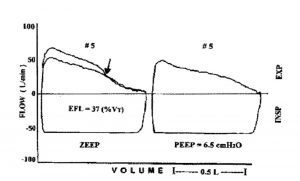
Ở những bệnh nhân mắc hội chứng suy hô hấp cấp tính (ARDS), các yếu tố liên quan đến PEEP nội sinh và căng phồng phổi thuốc nhuộm (trong trường hợp không có giới hạn lưu lượng thở) được tăng rõ rệt về khả năng kháng thở và sử dụng V’E. Gần đây, Koutsoukou et al,[53] sử dụng kỹ thuật áp lực thở ra âm tính và biểu đồ lưu lượng – thể tích, cho thấy giới hạn lưu lượng thở ra và PEEP nội sinh có mặt ở mức PEEP = 0 ở bệnh nhân ARDS nằm tư thế đầu cao (Hình 12). Giá trị Auto-PEEP dao động trong khoảng 0,4 đến 7,7 cm H2O, cho thấy rằng bệnh nhân mắc ARDS có đóng đường thở nhỏ và PEEP nội sinh đồng thời. Bệnh nhân mắc ARDS có thể tích phổi giảm, [54,55] và thở ở thể tích phổi thấp sẽ thúc đẩy việc đóng đường thở và bẫy không khí, với việc giảm thêm dự trữ lưu lượng thở ra. Thật thú vị, áp dụng PEEP và thuốc giãn phế quản dạng hít sẽ loại bỏ giới hạn lưu lượng thở ra.[53,56,57]
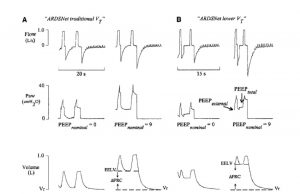
Nghiên cứu Mạng ARDS[58] cho thấy VT 6 ml/kg (so với VT 12 ml/kg) làm giảm 22% tỷ lệ tử vong ở những bệnh nhân mắc ARDS. Chiến lược VT thấp của Mạng ARDS ngụ ý việc sử dụng hỗ trợ thông khí ngày càng tăng (nhịp hô hấp tăng) để duy trì thanh thải khí carbon dioxide ở mức bình thường. Cho đến nay, 3 nghiên cứu đã không áp dụng chính xác nghiên cứu của ARDS Network đã chỉ ra rằng việc tăng nhịp hô hấp (để tránh tăng carbon dioxide) có thể gây ra bẫy khí đáng kể và PEEP nội sinh ở bệnh nhân mắc ARDS (Hình 13).[59-61] Vì vậy, cần đặc biệt chú ý theo dõi màn hình hiển thị biểu đồ sóng[62] áp lực và lưu lượng của các bệnh nhân ARDS có giới hạn lưu lượng thở ra và được thở máy với thời gian thở ra ngắn, để phát hiện PEEP tổng cao ngoài ý muốn.
Vai trò của PEEP cài đặt
Để bắt đầu lưu lượng hít vào trong nhịp thở do bệnh nhân kích hoạt, trước tiên bệnh nhân phải tự cân bằng với PEEP nội sinh. Bởi vì áp lực đối trọng đó được cung cấp bởi các cơ hô hấp, auto-PEEP hoạt động như một ngưỡng tải cho mỗi nỗ lực hít vào. Để giảm bớt những nỗ lực hít vào mà PEEP nội sinh áp đặt lên các cơ hô hấp, áp lực phế nang cuối thở ra có thể được đối trọng với PEEP được áp dụng. Để bắt đầu nhịp thở của máy thở, trước tiên, áp lực màng phổi phải đảo ngược áp lực đàn hồi dương tính khi thở ra, và độ nhạy kích hoạt của máy thở phải được đặt một cách thích hợp.[16,41,63] Bệnh nhân bị căng phồng phổi nghiêm trọng với chức năng cơ kém có thể biểu hiện một số nỗ lực hít vào kém hiệu quả giữa hơi thở hỗ trợ của máy thở. Trong tình huống đó, PEEP được áp dụng (thường là khoảng 80% lượng PEEP nội sinh cơ bản) giúp cải thiện hiệu quả của cơ hô hấp.[16,17,19,41,64] PEEP được áp dụng tương tự như mức PEEP nội sinh sẽ không ảnh hưởng đến áp lực phế nang.[4] Bệnh nhân được thở máy vì bị đợt cấp nặng do COPD gặp phải tình trạng xẹp đường thở động và hạn chế lưu lượng. Trong những điều kiện đó, đóng tới hạn của đường thở xảy ra.
Áp dụng PEEP ở cường độ tương tự như PEEP nội sinh sẽ không làm suy yếu lưu lượng khí thở ra hoặc tăng áp lực phế nang hoặc thể tích phổi. Sinh lý học của hiện tượng này được giải thích bằng sự tương tự của thác nước (Hình 14).[4,17,19] Ngoài ra, sự đối trọng PEEP nội sinh bằng cách cài đặt PEEP ngoài, PEEP áp dụng không có tác dụng xấu đối với trao đổi khí và không làm giảm huyết động hoặc chức năng tâm thất phải ở bệnh nhân COPD.[19,65]
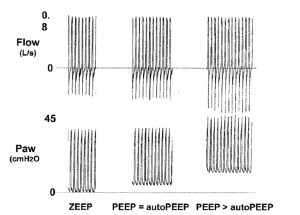
Trái ngược với bệnh nhân COPD, áp dụng PEEP trong toàn bộ hỗ trợ thở máy của bệnh nhân bị căng phồng phổi động với tắc nghẽn lưu lượng khí cố định do hen suyễn nghiêm trọng và không có sự sụp đổ đường thở có thể gây ra sự gia tăng nguy hiểm về thể tích phổi, áp lực đường thở và áp lực trong lồng ngực, gây ảnh hưởng xấu đến tuần hoàn.[66] Mặc dù một số nghiên cứu lâm sàng[67,68] đã báo cáo cải thiện chức năng đường thở (không có tác dụng không mong muốn) với áp lực đường thở dương liên tục hoặc thông khí không xâm lấn và PEEP ở bệnh nhân hen suyễn cấp tính, việc sử dụng PEEP trong hỗ trợ thở máy của bệnh nhân hen suyễn cấp tính còn gây tranh cãi. Hơn nữa, với một bệnh nhân COPD được sử dụng an thần, thích nghi tốt, không thiếu oxy máu đang được thở máy có kiểm soát và có biểu hiện PEEP nội sinh, PEEP được áp dụng không mang lại lợi ích lâm sàng, trừ khi các điều kiện lâm sàng ngoài căng phồng phổi động có lợi cho ứng dụng của nó.
Trong quá trình tắc nghẽn lưu lượng khí cấp tính, để chọn một kiểu thông khí đầy đủ và PEEP tối ưu, nó có thể giúp bác sĩ đo áp lực đỉnh, áp lực phế nang và PEEP nội sinh, để tính toán độ giãn nở và sức cản của hệ hô hấp, và kiểm soát định kỳ thể tích phổi cuối kỳ thở ra.[69,70]
Căng phồng phổi động và tương tác giữa bệnh nhân/máy thở
Thuật ngữ tương tác giữa bệnh nhân và máy thở mô tả các sự kiện khác nhau xảy ra trong quá trình thông khí do bệnh nhân kích hoạt và cách các sự kiện đó ảnh hưởng đến sự đồng bộ của bệnh nhân – máy thở và do đó, giúp bệnh nhân thoải mái. Khi quá trình thông khí cơ học đã bắt đầu, phải thực hiện tương tác bệnh nhân – máy thở tối ưu để liên kết đầu ra của máy thở với các yêu cầu của bệnh nhân. Lựa chọn đầy đủ lưu lượng hít vào, thời gian hít vào và độ nhạy kích hoạt là rất quan trọng để giảm bớt WOB bệnh nhân.[36,37,63]
WOB được xác định bởi trung khu kiểm soát thông khí của bệnh nhân và sức mạnh cơ hô hấp. Đồng bộ với hơi thở do bệnh nhân phụ thuộc vào khả năng máy thở để đáp ứng nhu cầu lưu lượng của bệnh nhân. Cài đặt lưu lượng đỉnh của máy thở phải lớn hơn nhu cầu lưu lượng hít vào của bệnh nhân, hoặc bệnh nhân bị buộc phải làm việc chống lại sức cản của bộ dây máy thở và chống lại sức cản đối với lưu lượng của chính mình và sự giãn nở ngực.[71,72] Marini et al[73] đã chứng minh rằng WOB trong quá trình thở máy được hỗ trợ có thể bằng với nhịp thở tự nhiên nếu cài đặt lưu lượng hít vào không đủ. Để tránh nỗ lực hít vào cao và giảm sự không đồng bộ máy thở của bệnh nhân, áp lực cần thiết để kích hoạt máy thở phải ở mức tối thiểu. Như đã đề cập ở trên, khó khăn mà PEEP nội sinh gây ra khi kích hoạt máy thở thể hiện tải trọng ngưỡng đàn hồi và thường biểu hiện là sự thất bại gián đoạn của nỗ lực của bệnh nhân để kích hoạt máy thở. Với căng phồng phổi động, chỉ những nỗ lực mạnh mẽ nhất mới kích hoạt máy thở, và các cơn co thắt cơ-hít vào không hiệu quả có thể được quan sát. Đây là một hiện tượng phổ biến ở những bệnh nhân bị tắc nghẽn lưu lượng khí, và nó có thể gây ra mỏi cơ, làm suy yếu cơ và tăng khó thở. Do đó, PEEP nội sinh phải được giảm bằng cách tăng thời gian thở ra hoặc bằng cách giảm thông khí phút.[36,37,74,75] Một cách tiếp cận khác là thêm PEEP được áp dụng, như mô tả ở trên. Trong số các bệnh nhân bị tắc nghẽn nghiêm trọng, tỷ lệ kích hoạt không hiệu quả không khác nhau giữa các hệ thống kích hoạt áp lực và kích hoạt lưu lượng trong máy thở hiện đại.[37,76]
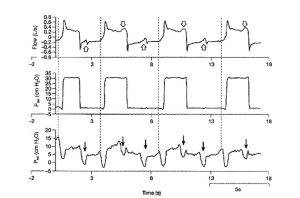
Các dạng sóng áp lực và lưu lượng được hiển thị trên màn hình máy thở có thể cảnh báo cho bác sĩ lâm sàng nếu nỗ lực hít vào của bệnh nhân không đủ để kích hoạt máy thở (Hình 15). Điều này đặc biệt quan trọng ở mức độ cao của hỗ trợ máy thở. Hơi thở đi trước những nỗ lực không gây kích hoạt, có thời gian chu kỳ hô hấp và thời gian thở ra ngắn hơn, do đó áp lực đàn hồi tích tụ trong lồng ngực, dưới dạng PEEP nội sinh.[77,78] Mô tả đầy đủ các yếu tố ảnh hưởng đến tương tác bệnh nhân – máy thở là vượt quá phạm vi của đánh giá này. Tuy nhiên, căng phồng phổi động có thể được tạo ra hoặc làm nặng thêm bởi các thao tác nhất định của cài đặt máy thở (Hình 16). Tăng lưu lượng hít vào không đầy đủ gây ra nhịp thở nhanh và liên tục, rút ngắn thời gian thở ra.[77,79,80] Hơn nữa, việc chuyển từ hít vào sang thở ra trên máy thở phải phù hợp với kiểu thở của bệnh nhân. Thời gian hít vào thần kinh thường ngắn hơn hoặc dài hơn thời gian hít vào được đặt trên máy thở. Loại không đồng bộ đó rất khó chịu; Nó gây ra kích hoạt không hiệu quả hoặc kích hoạt kép, và nó làm nặng thêm tình trạng căng phồng phổi động, làm tăng gánh nặng cho cơ hô hấp.[35,36,78,81,82] Quan sát lâm sàng của bệnh nhân và dạng sóng lưu lượng và áp lực là cách tốt nhất và đơn giản nhất để tối ưu hóa tương tác máy thở-bệnh nhân.
PEEP nội sinh và thất bại cai máy
Thất bại của bơm cơ hô hấp có lẽ là nguyên nhân phổ biến nhất dẫn đến thất bại khi cai máy thở.[83,84] Thật vậy, so với bệnh nhân COPD dung nạp được các thử nghiệm thở tự nhiên và được rút ống hoàn toàn, bệnh nhân COPD thất bại thể hiện hơi thở nhanh và nông ngay lập tức và ngày càng xấu đi của cơ học phổi, với sự thanh thải carbon dioxide không hiệu quả. [85] Suy giảm cơ học hệ hô hấp ở những bệnh nhân thất bại trong các thử nghiệm thở tự nhiên được đặc trưng bởi sự gia tăng PEEP nội sinh và sức cản đường hô hấp và giảm độ giãn nở phổi động. Do đó, việc giải phóng carbon dioxide không hiệu quả trong nhóm thất bại dường như là hậu quả của việc làm xấu đi cơ học phổi, với sự tiêu tốn năng lượng và thở nông nhanh chóng, bởi vì VT giảm làm tăng khoảng chết.[85]
Các thành phần của mạch máy thở, bao gồm cả ống nội khí quản, có thể tăng sức cản đối với lưu lượng khí và thành phần trở kháng của WOB trong các thử nghiệm thở tự nhiên. Các yếu tố quan trọng là kích thước của ống, sự tắc nghẽn dịch tiết trong ống, xoắn/cong của ống và sự hiện diện của các bộ phận hình khuỷu tay hoặc bộ trao đổi nhiệt và ẩm trong bộ dây máy thở. Hơn nữa, các thành phần của mạch máy thở có thể thêm khoảng chết. Những yếu tố này làm tải trọng cơ hô hấp và giảm thông khí phế nang với một thông khí phút cho trước.[13,86 – 88] Trong các thử nghiệm thở tự nhiên, các bác sĩ lâm sàng nên biết rằng các yếu tố dụng cụ nói trên có thể không phù hợp với bệnh nhân khó cai máy.
Tóm lược
Căng phồng phổi động và PEEP nội sinh là những vấn đề phổ biến ở những bệnh nhân được hỗ trợ thở máy toàn phần hoặc một phần, cũng như ở những người sẵn sàng cai máy từ máy thở. Bác sĩ lâm sàng cần hiểu đầy đủ về sinh lý của căng phồng phổi động và PEEP nội sinh, để chọn cài đặt máy thở phù hợp. Biểu đồ sóng máy thở là vô giá để theo dõi và quyết định điều trị với bệnh nhân được thở máy.