Giới thiệu chung
Lịch sử ra đời
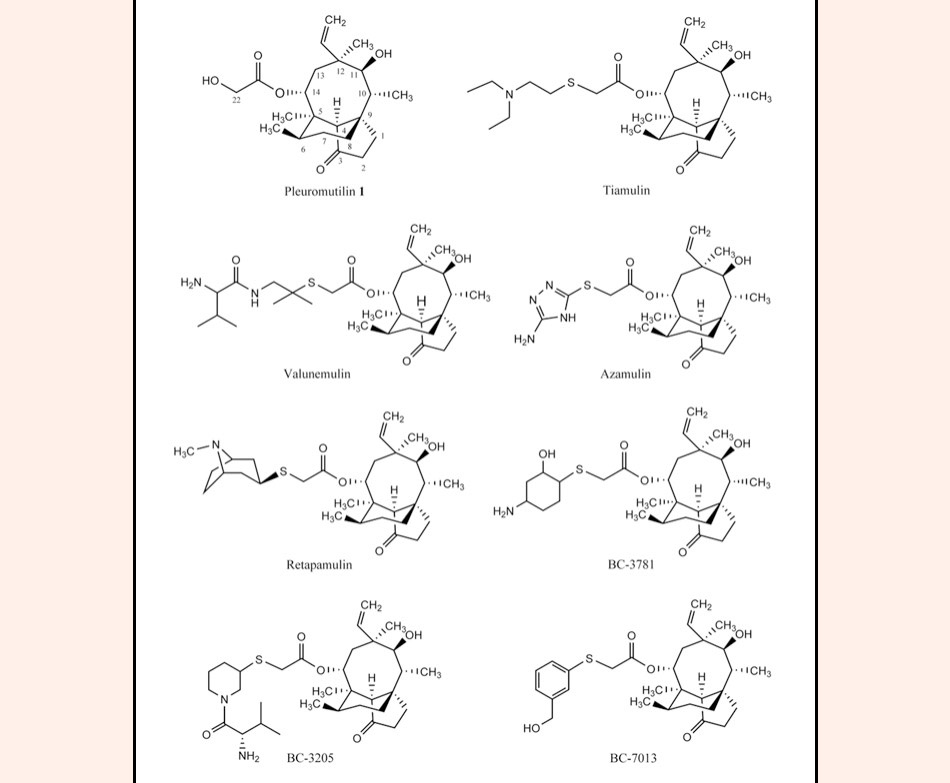
Pleuromutilin là một nhóm kháng sinh nhỏ, chưa phổ biến và còn ít được giảng dạy chi tiết trong các chương trình dạy học chính thức về thuốc ở các trường đại học và cao đẳng y dược. Nhóm này hiện tại có 4 thuốc: Tiamulin và Valnemulin được sử dụng trên động vật và Retapamulin và Lefamulin được sử dụng trên người. Còn Azamulin cũng là một thuốc thuộc nhóm này nhưng hiện nay không được dùng trên động vật hay trên người, mà thay vào đó nó được sử dụng trong các nghiên cứu về dược lý để dùng làm chất ức chế CYP3A4 và CYP3A5 ở gan.
Pleuromutilin là các kháng sinh có cấu trúc diterpene. Các Pleuromutilin đầu tiên có nguồn gốc từ tự nhiên được phân lập từ loài nấm đảm Clitopilus scyphoide (tên gọi cũ: Pleurotus mutilus, có lẽ đây cũng là nguồn gốc của tên nhóm thuốc kháng sinh này), Clitopilus passeckerianus (tên gọi cũ: Pleurotus passeckerianus), Psathyrella conopilus (tên gọi cũ: Drosophila subatrata) và các loài Clitopilus khác. Hiện nay, tất cả các Pleuromutilin đều là các kháng sinh bán tổng hợp. Loại Pleuromutilin đầu tiên được cấp phép sử dụng là Tiamulin (1979), sau đó là Valnemulin (1999). Retapamulin được cấp phép sử dụng trên người theo dạng bào chế dùng theo đường tại chỗ năm 2007, và Lefamulin là kháng sinh mới nhất của nhóm này, được phê duyệt năm 2019, cũng là kháng sinh nhóm Pleuromutilin đầu tiên được phép sử dụng theo đường toàn thân ở người.
Bài viết này sẽ chỉ tập trung vào hai kháng sinh được dùng trên người, đó là Retapamulin và Lefamulin.
Cấu trúc hóa học
Như đã nói ở trên, các kháng sinh nhóm Pleuromutilin đều có cấu trúc diterpene.
Dược lý học
Dược lực học
Cơ chế tác dụng
Các kháng sinh nhóm Pleuromutilin có tác dụng ức chế sự phát triển của vi khuẩn bằng cách ức chế tổng hợp protein thông qua ức chế một thành phần quan trọng của vi khuẩn tham gia vào quá trình tổng hợp protein, đó là tiểu đơn vị ribosome 50S của vi khuẩn. Các thuốc kháng sinh nhóm này liên kết với một vị trí trong tiểu phần ribosome 50S được gọi là trung tâm peptidyl transferase (peptidyl transferase centre, viết tắt là PTC). Cụ thể, chúng liên kết với vị trí A và vị trí P của PTC, từ đó ức chế quá trình dịch mã do ức chế hình thành liên kết peptide cũng như ức chế sự kéo dài chuỗi peptide. Cơ chế tác dụng của các kháng sinh nhóm này khá đặc biệt và độc nhất nên xác suất mà vi khuẩn kháng chéo in vitro giữa các kháng sinh nhóm này với các nhóm kháng sinh khác là không cao.
Phổ tác dụng
Retapamulin có hoạt tính tốt trên các chủng vi khuẩn thường gây nhiễm trùng da và mô mềm như MSSA (Methicillin-Susceptible Staphylococcus aureus: Tụ cầu vàng nhạy cảm với Methicillin) và liên cầu tan huyết β nhóm A Streptococcus pyogenes.
Lefamulin có hoạt tính tốt trên các chủng vi khuẩn thường gây nhiễm trùng đường hô hấp, bao gồm các vi khuẩn gram dương như phế cầu (S.pneumoniae) và tụ cầu vàng (kể cả các chủng đã kháng Methicillin MRSA), các vi khuẩn gram âm như Haemophilus influenzae và Moraxella catarrhalis và các vi khuẩn không điển hình như Mycoplasma pneumoniae, Chlamydophila pneumoniae và Legionella pneumophila. Lefamulin cũng giống như Retapamulin ở chỗ có hoạt tính tốt trên các chủng vi khuẩn thường gây nhiễm trùng da và mô mềm như MSSA và S.pyogenes, S.viridans và Enterococcus faecium (bao gồm cả các chủng đã giảm nhạy cảm với Vancomycin).
Cơ chế đề kháng
Thay đổi đích tác dụng của kháng sinh: Đây là cơ chế đã được biết rõ nhất của các kháng sinh nhóm này. Sự đột biến làm thay đổi cấu trúc của tiểu đơn vị ribosome 50S, mà cụ thể chủ yếu là sự đột biến ở các protein ribosome khác nhau tại vùng V của rARN 23S, điều này gây ra ảnh hưởng đến cấu trúc của vùng PTC, từ đó làm giảm ái lực gắn của kháng sinh với khu vực này. Các nhà khoa học đã xác định được một số gen liên quan đến đột biến rARN 23S, cụ thể là gen rplC và rplD. Các gen này lần lượt mã hóa cho các protein L3 và L4 trong ribosome. Ngoài ra còn có một số gen khác cũng tham gia vào quá trình đề kháng Pleuromutilin như vga(A), vga(B), vga(E), lsa(E) và sal(A).
Bơm tống thuốc (Efflux Pump): Một số vi khuẩn, đặc biệt là vi khuẩn gram âm, có khả năng sản xuất các bơm tống thuốc, chịu trách nhiệm đẩy kháng sinh ra khỏi bào tương trước khi nó có thể ức chế được tiểu đơn vị ribosome 50S. Một ví dụ điển hình của cơ chế này là bơm AcrAB-TolC ở các trực khuẩn gram âm đường ruột Enterobacteriaceae, bơm này không chỉ gây ra đề kháng với các Pleuromutilin mà còn đề kháng với nhiều nhóm kháng sinh khác (bơm tống đa thuốc).
Dược động học
Phần này chỉ nói về dược động học của Lefamulin (Retapamulin được sử dụng theo đường tại chỗ nên dược động học không có nhiều ý nghĩa).
- Hấp thu: Sinh khả dụng đường uống của thuốc kém, chỉ khoảng 25%. Đó là lý do tại sao liều thuốc dùng theo đường tiêm lại kém hơn 4 lần liều thuốc dùng theo đường uống. Khi uống cùng thức ăn, sinh khả dụng của thuốc giảm. So với đường tiêm, thuốc dùng theo đường uống tạo ra AUC (Area Under the Curve: diện tích dưới đường cong) ở trạng thái cân bằng cao hơn, nhưng nồng độ đỉnh trong huyết tương ở trạng thái cân bằng lại thấp hơn.
- Phân bố: Tỷ lệ liên kết với protein huyết tương của thuốc khá cao (> 90%). Thể tích phân bố (Vd) là 86.1 L.
- Chuyển hóa: Lefamulin được chuyển hóa chủ yếu qua CYP3A4.
- Thải trừ: Thuốc được bài xuất chủ yếu ra khỏi cơ thể theo đường phân. Thời gian bán thải (t1/2) là 8 giờ và tổng thanh thải thuốc toàn cơ thể là 11.9 L/giờ.
Tác dụng – Chỉ định
Các kháng sinh nhóm này có tác dụng kìm khuẩn.
Chỉ định:
- Retapamulin: Chốc lở do MSSA hoặc S.pyogenes.
- Lefamulin: Viêm phổi cộng đồng do các chủng vi khuẩn nhạy cảm.
Cách dùng – Liều dùng
Retapamulin được dùng dưới dạng mỡ bôi tại chỗ, còn Lefamulin có dưới dạng dùng theo đường uống và đường tĩnh mạch.
Liều dùng:
- Retapamulin: Thoa một lớp mỏng trên da (tối đa 100 cm2) 2 lần/ngày x 5 ngày.
- Lefamulin: 150 mg IV (tĩnh mạch) hoặc 600 mg PO (uống) mỗi 12 giờ x 5-7 ngày.
Tác dụng không mong muốn
- Retapamulin thường gây kích ứng tại vị trí bôi thuốc.
- Lefamulin thường gây ra tác dụng không mong muốn nhất là tiêu chảy, ngoài ra một số tác dụng không mong muốn ít gặp hơn là buồn nôn và nôn, đau đầu, tăng men gan, hạ kali máu, mất ngủ…
Đáng chú ý, Lefamulin còn có thể gây kéo dài khoảng QT trên điện tâm đồ (ECG) tương tự như các kháng sinh nhóm Macrolide. Nguy cơ tăng lên khi quá liều, tăng nồng độ hoặc tốc độ truyền tĩnh mạch, khi bệnh nhân bị suy gan hoặc suy thận phải lọc máu, khi dùng cùng với các thuốc cũng có khả năng gây kéo dài khoảng QT.
Chống chỉ định
Quá mẫn cảm với bất cứ thành phần nào của thuốc.
Phối hợp Lefamulin với các thuốc có khả năng gây kéo dài khoảng QT, đồng thời lại là cơ chất của CYP3A4.
Tương tác thuốc
Retapamulin được dùng theo đường tại chỗ nên không có tương tác thuốc nào đáng kể.
Tương tác thuốc đáng kể nhất của Lefamulin là tương tác ở giai đoạn chuyển hóa thuốc. Lefamulin là cơ chất của CYP3A4 ở gan và chất vận chuyển P-gp (P-glycoprotein) ở ruột, đồng thời nó cũng ức chế CYP3A4 ở mức độ vừa phải. Do đó, nhìn chung không nên dùng đồng thời Lefamulin với các thuốc cảm ứng CYP3A4 hoặc P-gp mạnh hoặc trung bình (như Rifampicin, Carbamazepine, Phenytoin, Phenobarbital…) vì điều này làm giảm nồng độ Lefamulin trong máu đáng kể, ảnh hưởng đến hiệu quả của điều trị nhiễm khuẩn, đồng thời cũng không nên dùng đồng thời Lefamulin với các thuốc ức chế CYP3A4 và P-gp mạnh (như Erythromycin, Clarithromycin, Efavirenz, các thuốc ức chế protease HIV…) vì điều này sẽ làm nồng độ thuốc trong máu tăng cao đáng kể, tăng nguy cơ gặp phải độc tính của thuốc. Với các thuốc ức chế CYP3A4 và P-gp trung bình, cần thận trọng khi sử dụng và phải theo dõi thường xuyên các tác dụng không mong muốn của Lefamulin.
Khi phối hợp Lefamulin với các thuốc có khả năng gây kéo dài khoảng QT, đồng thời lại là cơ chất của CYP3A4, khả năng bệnh nhân gặp phải kéo dài khoảng QT, nguy cơ xoắn đỉnh, rung thất và ngừng tim là lớn hơn rất nhiều. Nguyên nhân là do hiệp đồng dược lực học của hai loại thuốc cùng gây kéo dài khoảng QT, đồng thời Lefamulin lại ức chế sự chuyển hóa và làm tăng nồng độ thuốc dùng cùng trong huyết tương, làm nguy cơ gây kéo dài khoảng QT lại càng tăng cao hơn nữa. Phối hợp kiểu này bị chống chỉ định.
Nếu thuốc phối hợp cùng với Lefamulin là cơ chất của CYP3A4 nhưng không gây kéo dài khoảng QT, theo dõi các tác dụng không mong muốn của thuốc dùng cùng.
Nếu thuốc phối hợp cùng với Lefamulin có thể gây kéo dài khoảng QT nhưng không phải là cơ chất của CYP3A4, mà không thể tránh sự phối hợp này, thì bệnh nhân cần được theo dõi ECG thường xuyên trong quá trình điều trị.
Lưu ý và thận trọng khi sử dụng thuốc
- Nếu bệnh nhân bị nghi ngờ tiêu chảy do Clostridium difficile, cần ngừng sử dụng kháng sinh hiện tại ngay lập tức và chuyển sang điều trị tiêu chảy do Clostridium difficile, với các loại thuốc phổ biến hiện nay là Metronidazole, Vancomycin đường uống hoặc Fidaxomicin.
- Với Retapamulin, không được dùng thuốc trên bề mặt niêm mạc. Đồng thời nếu gặp phải kích ứng tại vị trí dùng thuốc nghiêm trọng, nên ngừng thuốc.
Sử dụng thuốc trên đối tượng đặc biệt
- Phụ nữ có thai và đang cho con bú: Với Retapamulin, dữ liệu còn hạn chế, nhưng do thuốc được sử dụng tại chỗ nên khả năng thuốc có thể gây phơi nhiễm cho thai nhi trong thời kỳ mang thai hoặc đi vào sữa mẹ trong thời kỳ cho con bú là rất thấp. Còn với Lefamulin, các dữ liệu nghiên cứu trên động vật cho thấy thuốc có thể có hại trên thai nhi và cũng có thể xuất hiện trong sữa mẹ. Do đó, phụ nữ đang trong độ tuổi sinh sản cần sử dụng các biện pháp tránh thai trong quá trình điều trị cũng như 2 ngày sau ngày điều trị cuối cùng, còn phụ nữ đang cho con bú cần vắt bỏ sữa trong quá trình điều trị cũng như 2 ngày sau ngày điều trị cuối cùng.
- Bệnh nhân suy giảm chức năng gan thận: Bệnh nhân bị suy gan hoặc suy thận phải lọc máu có khả năng đào thải Lefamulin giảm đáng kể, tăng nguy cơ gây kéo dài khoảng QT.
Một số nghiên cứu và thử nghiệm lâm sàng
- Thử nghiệm LEAP 1: Thử nghiệm lâm sàng pha III đối chứng ngẫu nhiên, mù đôi, so sánh hiệu lực của Lefamulin (ban đầu sử dụng đường tĩnh mạch, sau 6 liều có thể chuyển sang đường uống nếu đáp ứng đủ các tiêu chí) với Moxifloxacin tĩnh mạch trong điều trị viêm phổi cộng đồng. Kết luận của thử nghiệm là Lefamulin không thua kém Moxifloxacin về tiêu chí hiệu lực chính, nhìn chung an toàn và dung nạp tốt.
- Thử nghiệm LEAP 2: Thử nghiệm lâm sàng pha III đối chứng ngẫu nhiên, mù đôi, so sánh hiệu lực của Lefamulin đường uống với Moxifloxacin đường uống trong điều trị viêm phổi cộng đồng. Kết luận của thử nghiệm là Lefamulin đường uống trong 5 ngày không thua kém Moxifloxacin đường uống trong 7 ngày về đáp ứng lâm sàng sớm ở thời điểm sau liều đầu tiên 96 giờ.
Tài liệu tham khảo
Stefan Schwarz, Jianzhong Shen, Kristina Kadlec, Yang Wang, Geovana Brenner Michael, Andrea T. Feßler và Birte Vester (2016), Lincosamides, Streptogramins, Phenicols, and Pleuromutilins: Mode of Action and Mechanisms of Resistance, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5088508/
Keith A Rodvold (2019), Introduction: lefamulin and pharmacokinetic/pharmacodynamic rationale to support the dose selection of lefamulin, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6449571/
Nicholas J. Mercuro và Michael P. Veve (2020), Clinical Utility of Lefamulin: If Not Now, When?, https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7344045/
Thomas M. File, Lisa Goldberg, Anita Das, Carolyn Sweeney, John Saviski, Steven P. Gelone, Elyse Seltzer, Susanne Paukner, Wolfgang W. Wicha, George H. Talbot, Leanne B Gasink (2019), “Efficacy and Safety of Intravenous-to-oral Lefamulin, a Pleuromutilin Antibiotic, for the Treatment of Community-acquired Bacterial Pneumonia: The Phase III Lefamulin Evaluation Against Pneumonia (LEAP 1) Trial”, Clin Infect Dis, 69(11):1856-1867.
Elizabeth Alexander, Lisa Goldberg, Anita F. Das, Gregory J. Moran, Christian Sandrock, Leanne B. Gasink, Patricia Spera, Carolyn Sweeney, Susanne Paukner, Wolfgang W. Wicha, Steven P. Gelone, Jennifer Schranz (2019), “Oral Lefamulin vs Moxifloxacin for Early Clinical Response Among Adults With Community-Acquired Bacterial Pneumonia: The LEAP 2 Randomized Clinical Trial”, JAMA, 322(17):1661-1671.
Xem thêm: Kháng sinh nhóm Streptogramin: Tác dụng, Liều dùng, Tác dụng phụ