Bài viết Ngạt nước được dịch bởi Bác sĩ Đặng Thanh Tuấn từ bài viết gốc: Drowning
Theo Tổ chức Y tế Thế giới (WHO), 0,7% số ca tử vong trên toàn thế giới – hoặc hơn 500.000 ca tử vong mỗi năm [1] – là do ngạt nước không chủ ý. [2] Vì một số trường hợp tử vong chết người không được phân loại như vậy theo mã số của Phân loại bệnh quốc tế (International Classification of Disease), con số này đánh giá thấp con số thực, ngay cả đối với các nước có thu nhập cao, [3] và không bao gồm ngạt nước xảy ra do lũ lụt, sóng thần và tai nạn chèo thuyền.
Ngạt nước là nguyên nhân tử vong hàng đầu trên toàn thế giới ở các bé trai từ 5 đến 14 tuổi. [2] Tại Hoa Kỳ, ngạt nước là nguyên nhân thứ hai gây tử vong do thương tích ở trẻ em từ 1 đến 4 tuổi, với tỷ lệ tử vong là 3 trên mỗi 100.000, [4] và ở một số quốc gia, như Thái Lan, tỷ lệ tử vong ở trẻ em 2 tuổi là 107 trên 100.000. [5] Ở nhiều quốc gia ở châu Phi và Trung Mỹ, tỷ lệ ngạt nước cao gấp 10 đến 20 lần ở Mỹ. Các yếu tố nguy cơ chính cho ngạt nước là nam giới, [4] tuổi dưới 14 tuổi, [6] sử dụng rượu, [7] thu nhập thấp, [1] giáo dục kém, [5] khu dân cư nông thôn, [5] tiếp xúc với thủy sinh, [6,7] hành vi nguy hiểm, [6,7] và thiếu giám sát. [6] Đối với những người bị động kinh, nguy cơ ngạt nước cao gấp 15 đến 19 lần nguy cơ đối với những người không bị động kinh. [8] Ước tính phơi nhiễm, ước lượng thời gian cho người bị ngạt nước cao gấp 200 lần so với ước tính của các vụ tai nạn giao thông. [9] Ngạt nước ven biển ước tính chi phí hơn 273 triệu USD mỗi năm ở Hoa Kỳ10 và hơn 228 triệu USD mỗi năm (bằng đô la Mỹ) tại Brazil. [11] Đối với mỗi người chết do ngạt nước, bốn người khác được chăm sóc tại khoa cấp cứu vì ngạt nước không tử vong. [12]
Định nghĩa và Thuật ngữ
Theo định nghĩa mới được WHO thông qua vào năm 2002, “Ngạt nước là quá trình suy hô hấp do ngâm/chìm trong chất lỏng.” [13] Quá trình ngạt nước bắt đầu với suy hô hấp khi đường thở của người nằm dưới bề mặt chất lỏng (submersion) hoặc do nước bắn vào mặt (immersion). Nếu người đó được giải cứu bất cứ lúc nào, quá trình ngạt nước bị gián đoạn, được gọi là ngạt nước không tử vong (nonfatal drowning). Nếu người đó chết bất cứ lúc nào do bị ngạt nước, điều này được gọi là ngạt nước tử vong ( fatal drowning).
Bất kỳ sự cố chìm hoặc ngâm vào trong nước nào mà không có bằng chứng về suy hô hấp nên được coi là một cứu hộ nước và không bị ngạt nước. Các thuật ngữ như “gần ngạt nước – near drowning”, “ngạt nước khô hoặc ướt”, “ngạt nước thứ cấp”, “ngạt nước chủ động và thụ động” và “suy hô hấp khởi phát muộn” cần tránh. [13] Một cách thống nhất để báo cáo dữ liệu sau sự kiện ngạt nước để cho phép so sánh giữa các trung tâm y tế khác nhau là áp dụng mẫu Utstein để phân loại ngạt nước (để biết chi tiết, xem Phụ lục bổ sung, tại NEJM.org). [14,15]
Sinh lý bệnh của ngạt nước
Khi một người ngạt nước không còn có thể giữ được đường thở của mình sạch (clear), nước vào miệng là tự nguyện khạc ra hoặc nuốt vào. Đáp ứng có ý thức tiếp theo là giữ nhịp thở, nhưng điều này kéo dài không quá một phút. [16] Khi trung tâm kiểm soát hít vào bị kích hoạt gây ra thì hít vào, một lượng nước được hít vào đường hô hấp, và ho xảy ra như một phản ứng phản xạ. Đôi khi co thắt thanh quản xảy ra, nhưng trong những trường hợp như vậy, nó nhanh chóng bị chấm dứt bởi sự khởi đầu của tình trạng thiếu oxy não. Nếu người đó không được cứu, hít sặc nước tiếp tục, và thiếu oxy nhanh chóng dẫn đến mất ý thức và ngưng thở. Trình tự suy giảm nhịp tim thường là nhịp tim nhanh theo sau là nhịp tim chậm, hoạt động điện vô mạch (pulseless electrical activity), và cuối cùng, vô tâm thu. [17,18] Toàn bộ quá trình ngạt nước, từ bị chìm hoặc ngâm đến ngừng tim, thường xảy ra trong vài giây đến vài phút, nhưng trong các tình huống bất thường, chẳng hạn như hạ thân nhiệt hoặc ngạt nước trong nước đá, quá trình này có thể kéo dài trong một giờ. [19]
Nếu người đó được cứu sống, hình ảnh lâm sàng được xác định chủ yếu bởi lượng nước đã được hít vào và tác dụng của nó. Nước trong phế nang gây ra rối loạn chức năng surfactant và rửa trôi. Hít sặc nước muối (nước biển) và hít sặc nước ngọt (nước sông, hồ) gây ra mức độ chấn thương tương tự, [17] mặc dù có sự khác biệt về độ chênh lệch áp lực thẩm thấu. Trong cả hai trường hợp, hiệu ứng của gradient thẩm thấu trên màng phế nang – mao mạch rất tinh vi, làm gián đoạn tính toàn vẹn của màng, làm tăng tính thấm của nó, và làm trầm trọng thêm sự dịch chuyển của dịch, huyết tương và điện giải. [17] Hình ảnh lâm sàng về tổn thương gây ra cho màng phế nang – mao mạch là phù phổi lớn, thường xuyên có máu, làm giảm sự trao đổi oxy và carbon dioxide. [17,20,21] Tác dụng kết hợp của dịch trong phổi, mất surfactant và tăng tính thấm của màng phế nang – mao mạch giảm độ giãn nở phổi, tăng các vùng có tỉ lệ thông khí/tưới máu rất thấp hoặc bằng không, xẹp phổi (atelectasis) và co thắt phế quản (bronchospasm).
Nếu cần hồi sức tim phổi (CPR), nguy cơ tổn thương thần kinh tương tự như trong các trường hợp ngừng tim khác. Tuy nhiên, hạ thân nhiệt liên quan đến ngạt nước có thể cung cấp một cơ chế bảo vệ cho phép người ta tồn tại khi bị chìm lâu hơn. Hạ thân nhiệt có thể làm giảm sự tiêu thụ oxy trong não, làm chậm sự thiếu oxy tế bào và sự suy giảm ATP. Hạ thân nhiệt làm giảm hoạt động điện và trao đổi chất của não theo kiểu phụ thuộc nhiệt độ. Tỷ lệ tiêu thụ oxy não giảm khoảng 5% cho mỗi lần giảm 1°C ở nhiệt độ trong khoảng từ 37°C đến 20°C. [22]
Cứu nạn và hồi sức trong nước
Nhiều người bị ngạt nước có thể tự giúp mình hoặc được cứu thoát kịp thời bởi những người ngoài cuộc hoặc những người cứu hộ chuyên nghiệp. Ở những khu vực có nhân viên cứu hộ hoạt động, ít hơn 6% số người được cứu sống cần được chăm sóc y tế [4] và chỉ cần 0,5% cần CPR. [21] Trong một báo cáo cứu hộ bởi những người ngoài cuộc, gần 30% số người được cứu thoát khỏi ngạt nước CPR. [23] Người cứu hộ không được đào tạo cũng phải tránh bị ngạt nước [23] và, nếu có thể, nên giúp đỡ từ ngoài nước. Kỹ thuật cứu hộ an toàn bao gồm việc tiếp cận người bị ngạt nước với một vật như cây sào, khăn, hoặc cành cây hoặc ném vật thể nổi (phao). Những phản ứng nhanh chóng, an toàn này thường bị bỏ quên và nên được dạy như một phần của an toàn nước.
Điều cần thiết là gọi cho các dịch vụ y tế khẩn cấp và thực hiện cứu hộ và hồi sức ngay lập tức. [23] Nếu còn tỉnh, người đó nên được đưa lên bờ, và Hồi sinh tim phổi cơ bản (basic life support) nên được bắt đầu càng sớm càng tốt. [22] Đối với một người bất tỉnh, hồi sức ngay trong nước có thể làm tăng khả năng có một kết quả thuận lợi, so với việc dành thời gian đưa người đó về bờ. Tuy nhiên, hồi sức trong nước chỉ có thể được thực hiện với một người cứu hộ đã được đào tạo, và nó bao gồm thông khí một mình. Nỗ lực ép ngực là vô ích khi người cứu hộ và người ngạt nước đang ở trong nước sâu, vì vậy việc đánh giá mạch (hoặc nhịp tim) không phục vụ bất kỳ mục đích nào. Nếu không có phản ứng, người đó nên được giả định là bị ngừng tim và được đưa vào đất liền càng nhanh càng tốt để có thể bắt đầu thực hiện CPR hiệu quả. [24]
Chấn thương ở cột sống cổ xảy ra ở dưới 0,5% số người ngạt nước, và cố định cột sống trong nước chỉ được chỉ định trong trường hợp bị nghi ngờ cao chấn thương đầu hoặc cổ (ví dụ: tai nạn liên quan đến lặn, lướt sóng, hoặc thủy phi cơ). [25] Khi giải cứu một người khỏi nước, các nhân viên cứu hộ nên cố gắng duy trì người đó ở tư thế thẳng đứng trong khi vẫn giữ đường hô hấp mở, giúp ngăn ngừa nôn và hít thêm nước vào dạ dày.
Hồi sức ban đầu trên bờ
Khi trên đất liền, người bị ngạt nước nên được đặt ở tư thế nằm ngửa, với thân và đầu cùng mực nằm ngang (thường song song với mép bờ), và đánh giá với đáp ứng và nhịp thở thở nên được thực hiện. người hôn mê nhưng còn thở, tư thế phục hồi (nằm nghiêng bên) nên được sử dụng. [26] Nếu người đó không thở, thông khí cứu hộ là điều cần thiết. Không giống như trong ngừng tim nguyên phát, ngạt nước có thể tạo ra một kiểu thở hước hoặc ngưng thở trong khi tim vẫn đập, và người đó có thể chỉ cần thông khí. [21,27-29]
Ngưng tim do ngạt nước do chủ yếu là do thiếu oxy. [28-30] Vì lý do này, điều quan trọng là CPR tuân theo trình tự truyền thống: đường thở – hô hấp – tuần hoàn (ABC, airway–breathing–circulation), chứ không phải trình tự tuần hoàn – đường thở – hô hấp (CAB, circulation–airway–breathing), bắt đầu với năm nhịp thở cứu hộ ban đầu, tiếp theo là 30 lần ép ngực, và tiếp tục với hai nhịp thở cứu hộ và 30 lần ép ngực cho đến khi dấu hiệu của sự sống xuất hiện trở lại, hoặc người cứu hộ trở nên kiệt sức hoặc Hồi sinh tim phổi tiến bộ (advanced life support) có thể sử dụng. Trong trường hợp ngạt nước, Hội đồng hồi sức châu Âu (European Resuscitation Council) đề nghị năm nhịp thở cứu hộ ban đầu thay vì hai nhịp thở cứu hộ vì thông khí ban đầu có thể khó đạt được hơn, vì nước trong đường hô hấp có thể cản trở việc mở rộng phế nang hiệu quả. [29,31] CPR với nén ngực chỉ không được khuyến cáo ở những người đã ngạt nước. [28-30]
Biến chứng thường gặp nhất trong hồi sức là trào ngược dịch dạ dày, xảy ra ở hơn 65% số người chỉ cần hồi sức hô hấp đơn thuần và trong 86% những người cần CPR. [32] Sự hiện diện của nôn mửa trong đường hô hấp thường gây thêm chấn thương do viêm phổi hít và suy giảm oxy hóa. [24] Các nỗ lực tích cực để đẩy nước từ đường hô hấp ra ngoài (bằng phương pháp ép bụng hoặc đặt người quay đầu xuống) nên tránh vì chúng trì hoãn việc bắt đầu thông khí và làm tăng nguy cơ ói mửa, tăng đáng kể tỷ lệ tử vong. [24,26] Sự hồi sinh của những người ngạt nước thường diễn ra trong những hoàn cảnh khó khăn và hoàn toàn khác nhau. Có thể có vấn đề trong việc đưa người đến bờ, và sự chậm trễ cho đến khi sự xuất hiện của các dịch vụ y tế khẩn cấp có thể đáng kể. Mặt khác, người ngạt nước nói chung còn trẻ, và tỷ lệ hồi sức thành công cao hơn ở người trẻ hơn người già, thường do hạ thân nhiệt ảnh hưởng đến người trẻ nhanh hơn người lớn, vì vậy cơ hội hồi sức thành công có thể tăng lên [18,23,33]
Hồi sinh tim phổi tiến bộ
Ngoài việc cung cấp hỗ trợ cuộc sống cơ bản ngay lập tức, điều quan trọng là phải cảnh báo các nhóm hồi sinh tim phổi tiến bộ càng sớm càng tốt. Có nhiều dạng lâm sàng về ngạt nước, một hệ thống phân loại gồm sáu cấp, độ nặng tăng dần hơn, có thể giúp phân tầng rủi ro và hướng dẫn can thiệp (Hình 1).
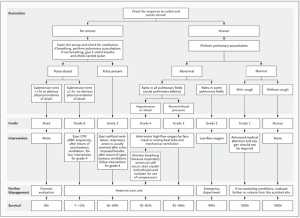
”Điều trị những người đã bị ngạt nước, với hệ thống phân loại. Hệ thống phân loại này có thể giúp phân loại nguy cơ và hướng dẫn các can thiệp. Khả năng sống sót được tính toán trên cơ sở thời gian, từ nơi ngạt nước cho đến khi xuất viện. Thông tin được dựa trên một đánh giá hồi cứu 41.279 cứu hộ được ghi lại bởi nhân viên cứu hộ, trong đó 94% (38.975 trường hợp) chỉ là cứu hộ (không có hít nước); ít hơn 6% các trường hợp này (1831) liên quan đến việc nhận được sự chăm sóc y tế, nhưng 1% (473) không được báo cáo đầy đủ thông tin để phân loại trình bày. [21,34] Trong số 1831 trường hợp được chăm sóc y tế tại Trung tâm hồi sức bị chết đuối ở Rio de Janeiro trong giai đoạn từ 1972 đến 1991, 65% được xếp vào loại mức độ (grade) 1 (1189 trường hợp), 18% là mức độ 2 (338), 3% là mức độ 3 (58), 2% là mức độ 4 (36), 1% là mức độ 5 (25) và 10% là mức độ 6 (185). [4]”
Một người bị tổn thương phổi ban đầu có thể duy trì đủ oxy hóa thông qua tần số hô hấp cao bất thường và có thể được điều trị bằng cách sử dụng oxy qua mặt nạ với tốc độ 15 lít oxy mỗi phút. Đặt nội khí quản sớm và thông khí cơ học được chỉ định khi người đó có dấu hiệu xấu đi hoặc mệt (mức độ 3 hoặc 4). [21] Sau khi đặt nội khí quản, hầu hết mọi người có thể được oxy hóa và thông khí hiệu quả. Mặc dù dịch phù phổi lượng nhiều có thể xuất hiện trong ống nội khí quản, hút đàm có thể làm xáo trộn oxy hóa máu và cần cân bằng giữa nhu cầu thông khí và oxy hóa. [35,36] Cần phải đảm bảo rằng có đủ oxy để duy trì độ bão hòa động mạch giữa 92% và 96%, trong khi cũng đảm bảo tăng ngực đầy đủ trong quá trình thông khí. [37] Thông khí với áp lực dương cuối kỳ thở ra phải được bắt đầu càng sớm càng tốt để tăng oxy hóa máu. [35]
Truy cập tĩnh mạch ngoại vi là đường tiêm truyền ưu tiên cho việc sử dụng thuốc trong khung cảnh trước bệnh viện. Đường nội tủy xương (intraosseous access) là một đường truyền có thể thay thế khi không chích được tĩnh mạch ngoại biên. Dùng thuốc qua nội khí quản không được khuyến cáo. [28] Nếu hạ huyết áp không được điều chỉnh bằng cách oxy hóa, nên truyền nhanh dung dịch tinh thể, bất kể nước muối hay nước ngọt đã được hít vào. [17]
Cách bệnh nhân biểu hiện trong trường hợp ngừng tim sau khi ngạt nước (mức độ 6) thường là vô tâm thu ( asystole) hoặc hoạt động điện vô mạch (pulseless electrical activity). Rung thất hiếm khi được báo cáo nhưng có thể xảy ra nếu có tiền sử bệnh động mạch vành, nếu đã sử dụng norepinephrine hoặc epinephrine (có thể làm tăng kích thích cơ tim), hoặc với sự hiện diện của hạ thân nhiệt nghiêm trọng trong CPR, nếu thông khí và ép ngực không dẫn đến hoạt động tim, một loạt các liều tiêm tĩnh mạch norepinephrine hoặc epinephrine, với liều cá nhân 1 mg (hoặc 0,01 mg cho mỗi kg trọng lượng cơ thể) có thể được xem xét. Do các cơ chế ngừng tim do thiếu oxy và tác dụng hạ thân nhiệt, liều tiếp theo cao hơn, mặc dù gây tranh cãi, [38] có thể được xem xét nếu liều ban đầu không có hiệu quả.
| Bảng 1. Sử dụng CPR trong các trường hợp ngạt nước. | |
| CPR | Khuyến cáo |
| Thời điểm bắt đầu | Bắt đầu thông khí ở những người bị suy hô hấp hoặc ngưng thở để ngăn chặn ngừng tim [21,29]
Bắt đầu CPR ở những người đã bị chìm trong nước < 60 phút và không có bằng chứng rõ ràng về tử vong (xác chết cứng đờ – rigor mortis, phân hủy cơ thể, hoặc hồ máu tử thi – livor mortis) [21,29] |
| Thời điểm ngừng | Tiếp tục hồi sức tim phổi cơ bản trừ khi các dấu hiệu của cuộc sống xuất hiện trở lại, hoặc những người cứu hộ bị kiệt sức hoặc nhóm hồi sức tim phổi nâng cao tiếp quản.
Tiếp tục hồi sức tim phổi nâng cao cho đến khi bệnh nhân được ấm lại (nếu hạ thân nhiệt) và vô tâm thu vẫn tồn tại trong > 20 phút [28] |
Hiệu quả chi phí của việc cung cấp máy khử rung tim tự động (AED) tại các địa điểm hoạt động dưới nước đã được tranh luận. Loại ngưng tim chiếm ưu thế trong ngạt nước là trạng thái vô tâm thu. [39] Tất nhiên, ngưng tim tại các địa điểm hoạt động dưới nước có thể xảy ra từ các nguyên nhân khác ngoài việc ngạt nước, và sự sẵn có của AED có thể cứu sinh. [39] Bảng 1 tóm tắt các khuyến nghị về thời điểm bắt đầu CPR và cách thức nó nên được duy trì trong trường hợp ngạt nước.
Chăm sóc tại khoa cấp cứu
Đa số những người ngạt nước chỉ hít một lượng nhỏ nước, nếu có, và sẽ tự phục hồi. Ít hơn 6% của tất cả những người được cứu thoát bởi nhân viên cứu hộ cần được chăm sóc y tế tại bệnh viện. [21]
Một khi đường thở đã được bảo đảm, oxy hóa đã được cải thiện, tuần hoàn đã được ổn định, và một ống thông dạ dày đã được đặt vào, nâng nhiệt độ của bệnh nhân lên nên được thiết lập. Tiếp theo là khám lâm sàng, chụp X quang ngực và đo khí máu động mạch. Nhiễm toan chuyển hóa xảy ra ở đa số bệnh nhân và thường được điều chỉnh bằng nỗ lực tự phát của bệnh nhân để tăng thông khí phút hoặc bằng cách đặt thông khí phút cao hơn hoặc áp suất cao hơn (35 cm nước) trên máy thở. [20] Sử dụng thường quy natri bicarbonate không được khuyên dùng. Bệnh sử ghi lại các sự kiện xung quanh sự cố ngạt nước nên bao gồm thông tin về các hoạt động cứu hộ và hồi sức và bất kỳ bệnh nào hiện tại hoặc trước đó. Ngạt nước đôi khi được thúc đẩy bởi một chấn thương hoặc tình trạng y tế (ví dụ, chấn thương, động kinh, hoặc rối loạn nhịp tim), và điều này ảnh hưởng đến quyết định điều trị. [21,40]
Nếu nạn nhân vẫn không đáp ứng mà không có nguyên nhân rõ ràng, một điều tra độc chất và chụp cắt lớp vi tính của đầu và cổ nên được xem xét. [41] Các phép đo chất điện giải, nitơ urê máu, creatinin và hematocrit hiếm khi hữu ích; bất thường là bất thường, [20] và điều chỉnh mất cân bằng điện giải hiếm khi cần thiết. [42]
Những người có oxy hóa động mạch tốt mà không cần điều trị hỗ trợ và những người không có bệnh liên quan khác có thể được xuất viện một cách an toàn. Nhập viện là cần thiết đối với hầu hết bệnh nhân ở mức độ nặng 2 đến 6. Đối với hầu hết bệnh nhân mức 2, kết quả điều trị oxy không xâm lấn trong tình trạng lâm sàng bình thường trong vòng 6 đến 8 giờ và sau đó họ có thể được gửi về nhà. [21] Các bệnh nhân có tình trạng lâm sàng xấu đi được nhận vào một đơn vị chăm sóc trung gian để theo dõi kéo dài. Bệnh nhân có mức độ từ 3 đến 6, thường cần đặt nội khí quản và thở máy, được nhận vào một đơn vị chăm sóc đặc biệt (ICU). [21]
Điều trị trong ICU
Hệ thống hô hấp
Trong ICU, điều trị hiện tại của những người đã được cứu thoát khỏi ngạt nước giống như những bệnh nhân bị hội chứng suy hô hấp cấp tính (ARDS). Hướng dẫn về thông khí trong ARDS phải được tuân theo. Tuy nhiên, do tổn thương phổi do chấn thương tạm thời và cục bộ, bệnh nhân bị suy phổi do một sự cố ngạt nước có xu hướng phục hồi nhanh hơn nhiều so với bệnh nhân ARDS, và di chứng phổi muộn không phổ biến. [35] Thường tốt nhất là không bắt đầu cai máy thở trong ít nhất 24 giờ, ngay cả khi trao đổi khí dường như là đủ (tỷ lệ PaO2/FiO2 > 250). Tổn thương phổi cục bộ có thể chưa giải quyết đầy đủ, và phù phổi có thể tái phát, đòi hỏi phải tái đặt nội khí quản và dẫn đến một thời gian nằm viện lâu hơn và bệnh suất nặng hơn. [43] Có rất ít bằng chứng liên quan đến giá trị của liệu pháp glucocorticoid để giảm chấn thương phổi. Nó có thể có tác dụng có lợi trên co thắt phế quản nhưng chỉ nên xem xét sau khi thử nghiệm thuốc giãn phế quản đã thất bại. [44]
Viêm phổi thường bị chẩn đoán sai ban đầu vì sự xuất hiện sớm của nước trong phổi. Trong một loạt các trường hợp nhập viện, chỉ có 12% số người được cứu thoát khỏi bị ngạt nước có viêm phổi và cần điều trị bằng thuốc kháng sinh. [45] Dùng thuốc kháng sinh dự phòng có xu hướng chọn lọc các vi khuẩn kháng thuốc mạnh hơn. [46] Tốt nhất là theo dõi bệnh nhân hàng ngày để xác định sốt, tăng bạch cầu, thâm nhiễm phổi mới hoặc dai dẳng, và đáp ứng bạch cầu trong dịch hút khí quản, với thử nghiệm nuôi cấy và độ nhạy kháng sinh của mẫu đàm thu được hàng ngày từ hút đàm qua nội khí quản. Ngoài ra, nội soi phế quản có thể được thực hiện để theo dõi bệnh nhân nhiễm trùng phổi và, trong những trường hợp hiếm hoi, được sử dụng để làm sạch các chất nhầy hoặc chất rắn hít vào đường thở. [47]
Viêm phổi khởi phát sớm có thể là do hít sặc của nước ô nhiễm, hệ thực vật nội sinh, hoặc dịch dạ dày. Hít sặc của nước hồ bơi hiếm khi dẫn đến viêm phổi. [45] Nguy cơ viêm phổi tăng trong thời gian thở máy kéo dài và có thể được phát hiện vào ngày thứ ba hoặc thứ tư sau nhập viện, khi phù phổi gần như đã giải quyết. [45] Viêm phổi thường liên quan đến mầm bệnh bệnh viện. Sau khi chẩn đoán được thực hiện, điều trị theo kinh nghiệm với kháng sinh phổ rộng, bao gồm các tác nhân gây bệnh gram âm và gram dương có thể đoán trước, nên bắt đầu, [45] và điều trị dứt khoát nên được thay thế sau khi có kết quả thử nghiệm về độ nhạy và nuôi cấy. Nhiễm nấm và kỵ khí nên được xem xét nhưng có thể chờ đợi kết quả nuôi cấy.
Ở một số bệnh nhân, chức năng phổi giảm đi đáng kể đến mức việc oxy hóa đầy đủ chỉ có thể được duy trì bằng việc sử dụng oxy hóa màng ngoài cơ thể (ECMO). Đối với những bệnh nhân bị bệnh nặng này, surfactant nhân tạo, [48] oxit nitric dạng hít, [49] và thông khí lỏng một phần ( partial liquid ventilation) với perfluorocarbons [50] đang được thử nghiệm; không có phương pháp điều trị nào trong số này có thể được khuyến nghị ngay bây giờ.
Hệ thống tuần hoàn
Trong hầu hết những người đã được cứu thoát khỏi ngạt nước, tuần hoàn trở nên đầy đủ sau khi oxy hóa, truyền dịch nhanh dung dịch tinh thể, và phục hồi nhiệt độ cơ thể bình thường. [17,35] Rối loạn chức năng tim sớm có thể xảy ra ở những bệnh nhân có tình trang nhập viện từ mức 4 đến 6, [17] thêm một góp phần của tim mạch vào trong phù phổi cấp không do tim do ngạt nước. Không có bằng chứng nào hỗ trợ việc sử dụng liệu pháp dịch truyền, hoặc thuốc lợi tiểu hoặc hạn chế nước cụ thể [27] ở những người đã được cứu thoát khỏi nước đuối hoặc nước ngọt. [17] Nếu thể tích thay thế bằng truyền dung dịch tinh thể không phục hồi được tính an toàn huyết động, siêu âm tim có thể giúp thông báo quyết định về việc sử dụng các tác nhân tăng co bóp (inotropic agents), thuốc co mạch ( vasopressors), hoặc cả hai.
Hệ thống thần kinh
Tổn thương thần kinh vĩnh viễn là kết quả đáng lo ngại nhất ở những người đã được hồi sức sau một sự cố ngạt nước. Theo các khuyến nghị của một nhóm đồng thuận, [51] người bị hôn mê hoặc bị suy giảm thần kinh cần được đánh giá và chăm sóc chuyên sâu; mục tiêu là đạt được các giá trị bình thường cho glucose, PaO2, và PaCO2, tránh bất kỳ tình huống nào làm tăng sự trao đổi chất của não. Hạ thân nhiệt gây ra với thân nhiệt trung tâm duy trì trong khoảng từ 32°C đến 34°C trong 24 giờ có thể là bảo vệ thần kinh. [51]
Trong một số trường hợp, hạ thân nhiệt phản ánh thời gian chìm trong nước kéo dài và tiên lượng kém. Trong các trường hợp khác, hạ thân nhiệt sớm là một lý do quan trọng tại sao sự sống còn mà không có tổn thương thần kinh. [19,29,49] Các báo cáo gần đây về ngạt nước đã ghi lại kết quả tốt với việc sử dụng điều trị hạ thân nhiệt sau khi hồi sức, mặc dù kết cục là kém được dự đoán. [28,52] Nghịch lý hồi sức sau khi ngạt nước là người bị hạ thân nhiệt cần được làm ấm ban đầu để có thể hồi sức hiệu quả nhưng sau đó có thể hưởng lợi từ hạ thân nhiệt trị liệu sau khi hồi sức thành công.
Biến chứng không thường gặp
Một hội chứng đáp ứng viêm toàn thân sau khi hồi sức đã được báo cáo ở những người đã được cứu thoát khỏi ngạt nước, nhưng điều này không nên bị hiểu sai là nhiễm trùng. Nhiễm trùng huyết và đông máu nội mạch rãi rác là những biến chứng có thể xảy ra trong 72 giờ đầu tiên sau khi hồi sức. [27] Suy thận rất hiếm nhưng có thể xảy ra do thiếu oxy, sốc, myoglobin niệu, hoặc hemoglobinuria. [53] Các yếu tố dự báo quan trọng nhất của kết cục sau hồi sức tóm tắt trong Bảng 2.
| Bảng 2. Sự kiện quan trọng và dự đoán kết quả trong hồi sức của một người đã ngạt nước. |
| Hỗ trợ đời sống cơ bản sớm và hỗ trợ nâng cao đời sống cải thiện kết quả [21,24,33,54]
Trong quá trình ngạt nước, giảm nhiệt độ não xuống 10°C làm giảm tiêu thụ ATP khoảng 50%, tăng gấp đôi thời gian mà bộ não có thể sống sót [55] Thời gian chìm và nguy cơ tử vong hoặc suy giảm thần kinh nghiêm trọng sau khi xuất viện [19,21,24,32]
Dấu hiệu tổn thương não-gốc dự đoán tử vong hoặc di chứng thần kinh nghiêm trọng 21,24,33,41 Các yếu tố tiên lượng rất quan trọng trong việc tư vấn của các thành viên trong gia đình và rất quan trọng trong việc thông báo các quyết định liên quan đến điều trị hồi sức não tích cực hơn |
Phòng ngừa
Để làm giảm tỉ lệ thất bại của các can thiệp đối với ngạt nước là phòng ngừa. [56] Bảng 3 tóm tắt các thông điệp an toàn dựa trên bằng chứng và ý kiến chuyên gia. [56] Người ta ước tính rằng hơn 85% trường hợp ngạt nước có thể được ngăn chặn bởi giám sát, hướng dẫn bơi lội, công nghệ, quy định và giáo dục công cộng. [57]
| Bảng 3. Hướng dẫn phòng ngừa ngạt nước. |
|





